Эффективные мази для расслабления мышц: классификация и применение
Как правило, боль в мышцах связана с гипертонусом. Поэтому доктора часто выписывают миорелаксанты. Эти препараты выпускаются в разных формах. Чаще всего используются таблетки и инъекционные растворы. Для временного облегчения назначают мази.
При невралгии, остеохондрозе наблюдается нарушение работы мышц. Для успешного лечения болезни сначала врачи назначают препараты, купирующие спазм. Принцип действия таких лекарств базируется на том, что они блокируют нервно-мышечную передачу, предотвращая спазмирование мускулатуры. Обычно применяются в хирургии, анестезиологии. Спазмолитики местного действия имеются в каждом доме. Такие средства используют в качестве обезболивающих.
Показания и противопоказания
Доктора назначают миорелаксанты в виде мазей при таких состояниях:
- Спазм мускулатуры.
- Болевой синдром.
- Низкая эффективность комплексной терапии.
Помогают мази при:
- Патологиях с нарушением подвижности.
- Эпилепсии.
- Проведении эндоскопических манипуляций.
- Вправлении вывихов.
Собираясь использовать мази-миорелаксанты, нужно учесть, что они имеют противопоказания:
- Беременность.
- Врожденная дистрофия, миотония мышечных волокон.
- Детский возраст.
- Ожог тяжелой степени.
- Индивидуальная непереносимость.
Полезные свойства
Мази, расслабляющие мускулатуру, обладают такими полезными качествами:
- Снятие гипертонуса мышц.
- Уменьшение выраженности болевого синдрома.
- Снижение потребности в использовании противовоспалительных препаратов.
- Повышение эффективности комплексной терапии.
Классификация и виды
Мази для расслабления мышц по длительности действия делятся на группы:
- Ультракороткого действия. Эффект продолжается 5-10 минут.
- Короткого. Помогают снять гипертонус на 20 минут.
- Среднего. Улучшают состояние на 40 минут.
- Длительного. Убирают спазмирование мускулатуры на час и дольше.
По способу влияния все миорелаксанты классифицируются на две категории:
- Центрального действия. Влияют на ЦНС, синапсы спинного мозга.
- Периферического. Воздействуют на нервные окончания, которые передают сигнал мускулатуре. Делятся на недеполяризующие (уменьшают сократимость мышечных волокон), деполяризующие (стимулируют сокращение мускулатуры) и комбинированные.
Самыми действенными, по мнению пациентов, являются наружные средства Траумель, Финалгон, Тиофлекс, Фастум, Капсикам, Диклофенак, Долгит, Кетонал.
Долгит

Долгит снимает мышечный гипертонус, боль и воспаление. В составе присутствует ибупрофен. Помогает препарат за счет нарушения метаболизма арахидоновой кислоты, снижения синтеза простациклинов и простагландинов.
Наносят мазь тонким слоем три раза в сутки, втирая в кожу. Эффект наступает спустя 15-25 минут и длиться несколько часов. Может вызывать побочки в виде фотосенсибилизации, отечности, гиперемии.
Кетонал
Содержит кетопрофен. Обладает обезболивающими, противоотечными, согревающими, противовоспалительными свойствами. Принцип действия базируется на блокировке высвобождения ферментов, участвующих в развитии воспаления. Средство наносится на сухую кожу до трех раз в сутки. Мазь может провоцировать местные аллергические реакции, анафилактический шок.
Капсикам

Мазь содержит нонивамид, бензилникотинат, живичный скипидар, рацемическую камфору. Оказывает согревающий, противовоспалительный, сосудорасширяющий эффект. Действует 2-6 часов. Наносится втирающими движениями 2-3 раза в день. Может вызывать крапивницу, отечность и зуд.
Тиофлекс
Содержит тиоколхикозид. Устраняет спазмирование центрального происхождения. Действует на висцелярные мышцы. Наносится 2-3 раза в сутки. Запрещается использовать Тиофлекс для чувствительной кожи. Из побочек мазь может вызывать сонливость, сыпь, зуд, головокружение, подташнивание.
Фастум
Относится к нестероидным противовоспалительным и миорелаксирущим препаратам. Содержит в составе кетопрофен, лавандовое масло. Устраняет деструктивные процессы. Редко вызывает побочные реакции в виде крапивницы, буллезного дерматита, эритемы. Наносится до двух раз в день.
Финалгон

Содержит нонивамид. Обладает местно-раздражающим свойством. Финалгон расширяет сосуды. Действует спустя полчаса после нанесения. Может провоцировать жжение, контактный дерматит, анафилактический шок, образование папул и везикул. После обработки проблемный участок укутывают шерстяным платком. Это повышает терапевтический эффект Финалгона.
Траумель
Гомеопатическое средство на базе эхинацеи, горной арники, зверобоя и экстрактов других трав. Помогает при дистрофических изменениях, воспалении, боли. Препарат ускоряет регенерацию кожи и оказывает иммуномодулирующее действие. Наносится 2-3 раза в сутки. Траумель способен вызывать аллергию.
Диклофенак
Содержит диклофенак натрия. Устраняет спазмирование, боль, отечность и воспаление. Наносится несколько раз в день. Может вызывать побочки в виде реакции гиперчувствительности (жжение, сыпь, покраснение), фотосенсибилизации.
Похожие материалы:
sustavos.ruКак расслабить мышцы: препараты релаксанты для расслабления мышц, мази для ног и лекарства при остеохондрозе, упражнения
Одним из главных двигательных расстройств является спастичность. Спазм гладкой мускулатуры представляет собой внезапные болезненные сокращения мышц. Может возникать у здоровых людей или быть следствием ревматических заболеваний.
При мышечном спазме пациент нуждается в консультации невролога или ревматолога, проведении комплексного диагностического обследования. В зависимости от причин возникновения патологического состояния, могут назначаться медикаментозная терапия, массаж, лечебная физическая культура.
Опасность напряжения мышц
Повышение мышечного тонуса рассматривают как мультифакторное состояние. В качестве причин спастичности можно указать:
 Структурные изменения на уровне спинного мозга, возникающие вследствие раздражения синувертебрального возвратного нерва, иннервирующего мозговые оболочки, заднюю продольную связку и наружные слои фиброзного кольца.
Структурные изменения на уровне спинного мозга, возникающие вследствие раздражения синувертебрального возвратного нерва, иннервирующего мозговые оболочки, заднюю продольную связку и наружные слои фиброзного кольца.- Длительные статистические нагрузки.
- Изменение механических и эластических характеристик мышечной и соединительной ткани.
- Дегенеративно-дистрофические процессы и воспалительное поражение структур костно-мышечной системы.
Спазмированные мышцы могут сдавливать сосудисто-нервный пучок, оказывая выраженное действие на сосуды и нервы, находящиеся между мышечной тканью и костными структурами.
В таких условиях возникают болевая импульсация, микроциркуляторные нарушения, локальная ишемия, отек.
При длительно текущем спазме гладкой мускулатуры развиваются двигательные расстройства, проявляющиеся частичным или полным обездвижением. Из-за выраженной боли пациент принимает вынужденное положение, теряет способность к передвижению и работоспособность.
К нежелательным последствиям мышечно-тонического напряжения относят появление триггерных точек — участков повышенной чувствительности в пределах локального мышечного уплотнения, характеризующихся резкой болезненностью при пальпации. Они могут сохраняться на протяжении всей жизни и под действием неблагоприятных факторов (травм, переохлаждения, физического перенапряжения) стимулировать острые приступы боли.
Справка. Регулярная нагрузка на мышцы спины может стать причиной искривления позвоночного столба, деформации грудной клетки и таза, сопровождающихся нарушением работы внутренних органов.
Основные способы расслабления мышц
В терапии острой боли, возникающей на фоне спазма гладкой мускулатуры, имеется необходимость максимально быстро и безопасно избавить пациента от болезненных ощущений, снизить повышенный тонус мышц. Это достигается разными способами — фармакологическими и нефармакологическими методами.
 Ключевым направлением в симптоматической тактике болевого спастического синдрома является применение миорелаксантов, которые действуют как обезболивающие и мышечно-расслабляющие средства. Необходимо понимать, что препараты данной группы особенно эффективны на ранних стадиях патологического процесса.
Ключевым направлением в симптоматической тактике болевого спастического синдрома является применение миорелаксантов, которые действуют как обезболивающие и мышечно-расслабляющие средства. Необходимо понимать, что препараты данной группы особенно эффективны на ранних стадиях патологического процесса.Современный подход к купированию острой боли и уменьшению напряжения мышечной ткани подразумевает проведение кинезотерапии. Это активный метод лечения, при котором пациент полноценно задействован в реабилитационном процессе.
Конкретный терапевтический результат достигается при выполнении активных и пассивных движений, гимнастических упражнений.
Гимнастика
Добавление к стандартной фармакологической терапии лечебной гимнастики приводит к более быстрому регрессу боли, мышечного напряжения и улучшению двигательной активности.
Пациент должен понимать, что дозированная физическая нагрузка не опасна для здоровья, а наоборот, позволяет поддерживать повседневную активность, стимулирует кровообращение, устраняет клинические признаки мышечно-тонического синдрома, улучшает общее самочувствие.
Для достижения положительной динамики необходимо правильно распределить нагрузки, поставить дыхание, подобрать оптимальный комплекс упражнений. Важно, чтобы занятия имели систематический характер. Движения не должны вызывать боль и дискомфорт.
Совет. Перед началом лечебной гимнастики рекомендовано разогреть мышечные волокна. С этой целью используют грелку, заполненную горячей водой, теплый душ, специальный тренажер, разогревающий крем.
Комплексы упражнений
Для каждой группы мышц существует определенный комплекс упражнений, который должен обсуждаться с неврологом или ревматологом. Как расслабить мышцы рук:
- Исходное положение — вертикальное на обеих ногах, расставленных на ширину плеч. Руки расслабленные, поднятые вверх. Поочередно «роняем» кисти, предплечье, плечи и наклоняем корпус вперед, несколько раз встряхиваем руками.
- Исходное положение не меняем. Руки отводим в стороны. На наклоне вперед верхние конечности скрещиваем перед собой.
- Стойка — ноги на ширине плеч, руки расслабленные. Поочередно поворачиваем туловище вправо-влево, одновременно воспроизводя взмахи руками.
- Положение тела вертикальное, ноги прямые, одна рука впереди, другая сзади. Поочередно меняем положение рук, отводя их вперед-назад.
Хорошо помогает снять напряжение в мышечных волокнах спины и шеи упражнение «кошечка». Колени и локти упираются в пол. Спину плавно округляем, затем прогибаем. Через 2-3 секунды возвращаемся в исходную позицию.
Второе упражнение выполняем из положения лежа на животе, руки сцеплены в замок и отведены за спину. Пытаемся оторвать плечи и голову от пола, руки вытягиваем назад. На несколько минут удерживаем данную позу, после чего возвращаемся в основную позицию.
Переворачиваемся на спину, колени согнуты и прижаты к груди. Голову прижимаем к коленям, в позе «улитка» находимся 2-3 секунды. Еще одно упражнение: находясь в вертикальном положении, поочередно поднимаем и удерживаем плечо.
Полезной для поясничного отдела будет следующая группа упражнений:
- В положении лежа на спине необходимо сконцентрировать внимание на брюшной полости. Удерживая напряжение внизу живота, поочередно сгибаем и разгибаем руки и ноги.
 Положение тела горизонтальное. Вытянутые вперед руки плавно поднимаем вверх, ладони смотрят в потолок, тыльная сторона касается пола. На счет пять опускаем руки, давим в пол в течение 10 секунд. Далее пять секунд перерыва, и повторяем действия.
Положение тела горизонтальное. Вытянутые вперед руки плавно поднимаем вверх, ладони смотрят в потолок, тыльная сторона касается пола. На счет пять опускаем руки, давим в пол в течение 10 секунд. Далее пять секунд перерыва, и повторяем действия.- Тело упирается руками и коленями в пол, носки вытянуты. Правую руку отрываем от пола и вытягиваем вперед, левой удерживаем равновесие. Аналогичные действия повторяем с левой рукой.
- Сидя на стуле, спина ровная, плотно прижата к спинке стула. Руками подтягиваем согнутые ноги к груди. На несколько секунд задерживаемся в такой позе, медленно возвращаемся в исходное положение.
Чтобы движения были легкими, не вызвали боли и дискомфорта, необходимо совмещать физиотерапевтические процедуры с приемом препаратов, расслабляющих мышечные волокна.
Массаж
Среди факторов, облегчающих болевой синдром, рассматривают массаж зоны, откуда исходит боль. Методы растирания тела оказывают благоприятное воздействие на состояние и функции структур костно-мышечного аппарата:
- уменьшают выраженность боли;
- стимулируют кровоток и улучшают трофику;
- активизируют обменные процессы на тканевом уровне;
- снижают напряжение мышечных волокон;
- повышают общий тонус.
Справка. Лечебные манипуляции разрешены на четвертые сутки после выявления признаков мышечно-тонического синдрома, когда спадет отечность.
Для повышения терапевтического эффекта от массажа рекомендовано предварительно прогреть тело или отдельные его части в теплой ванне с добавлением эфирных масел или фитоотваров.
Процедуру проводят с использованием разных техник массажа: с легких поглаживаний переходят на разминания и растирания, далее вибрацию и надавливания.
 Все движения совершаются вдоль мышечных волокон, они не должны вызывать боль и неприятные ощущения. Количество сеансов зависит от тяжести клинической картины, возраста и анамнеза пациента. Нельзя прерывать терапевтический курс, как только произошло улучшение самочувствия.
Все движения совершаются вдоль мышечных волокон, они не должны вызывать боль и неприятные ощущения. Количество сеансов зависит от тяжести клинической картины, возраста и анамнеза пациента. Нельзя прерывать терапевтический курс, как только произошло улучшение самочувствия.В купировании мышечного спазма популярность набирает массаж кусочками льда. Под действием холода кровеносные сосуды сужаются, а через скорое время расширяются, за счет чего воспроизводится расслабляющий эффект.
Искусственное охлаждение повышает болевой порог, уменьшает напряжение мышечной ткани, устраняет отек и признаки воспаления.
Для массажа пациент принимает устойчивое положение массируемой части тела и с помощью кубиков льда совершает круговые движения в зоне поражения. После завершения процедуры необходимо принять теплый душ, нанести на кожные покровы над местом локализации мышечного спазма крем с противовоспалительным, разогревающим или анальгезирующим эффектом.
Миорелаксанты
Спазмированные мышцы становятся источником боли и усиливают болевую импульсацию в соответствующие сегменты головного мозга. Поэтому основная задача терапии заключается в одновременном купировании болевого синдрома и расслаблении мышечной мускулатуры. Препаратами выбора являются миорелаксанты.
Они оказывают расслабляющий эффект — снижают тонус скелетной мускулатуры, обладают седативным влиянием, подавляют спинальные рефлексы, устраняют болезненные ощущения.
Механизм действия связан с блокированием никотиночувствительных холинорецепторов, вследствие чего прекращается передача нервных импульсов через синапсы к скелетным мышцам, мышцы перестают сокращаться.
Справка. Основной способ доставки миорелаксантов — внутривенный, но некоторые лекарства принимают внутрь.
Препараты для расслабления мышц спины бывают двух типов, которые действуют на периферическую и центральную нервную систему. В купировании мышечного спазма, связанного с дегенеративно-дистрофическими процессами, предпочтение получают средства центрального действия.
Высокую эффективность в лечении мышечно-тонического синдрома показывают следующие лекарства для расслабления мышц:
- «Баклофен». Является миорелаксантом центрального действия. На его фоне прекращаются клонические судороги и спазмы, уменьшается напряжение мышечной ткани, увеличивается
 объем движений, происходит разрешение болевого синдрома. Кроме аналгезии обладает способностями транквилизаторов — уменьшает выраженность или подавляет тревогу, страх, снимает эмоциональное напряжение. Рекомендован для устранения болевого синдрома средней и тяжелой степени выраженности в условиях стационара или амбулаторно. Хорошо переносится пациентами. Минус — клинический эффект монотерапии недостаточно стойкий. Поэтому целесообразно включение препарата в комплексную терапию с применением других фармакологических продуктов (нестероидных противовоспалительных средств, глюкокортикоидов, анальгетиков) и физио для расслабления мышц позвоночника.
объем движений, происходит разрешение болевого синдрома. Кроме аналгезии обладает способностями транквилизаторов — уменьшает выраженность или подавляет тревогу, страх, снимает эмоциональное напряжение. Рекомендован для устранения болевого синдрома средней и тяжелой степени выраженности в условиях стационара или амбулаторно. Хорошо переносится пациентами. Минус — клинический эффект монотерапии недостаточно стойкий. Поэтому целесообразно включение препарата в комплексную терапию с применением других фармакологических продуктов (нестероидных противовоспалительных средств, глюкокортикоидов, анальгетиков) и физио для расслабления мышц позвоночника. - «Толперизон». Обладает холинблокирующим эффектом центрального действия. По аналгетическим способностям уступает «Баклофену». Проявляет слабовыраженное вазодилатирующее и спазмолитическое воздействие. «Толперизон» не назначают при мышечной слабости, персональной гиперчувствительности, в период грудного вскармливания и беременности, детям до года. Таблетки обладают быстрым лечебным действием и малым количеством и частотой побочных реакций. Дозировку подбирают с учетом возраста и выраженности мышечно-тонического синдрома. Для взрослых суточная норма равна 50 мг, разделенная на 2-3 приема. Дозировку для детей до 14 лет рассчитывают с учетом 2-4 мг на один килограмм веса.
- «Баклосан». Для препарата центрального действия характерный антиспастический и миорелаксирующий эффект: облегчает судороги, снимает напряжение в мышечных волокнах, возвращает способность к движениям, упрощает проведение физиотерапевтических методов лечения (массажа, гимнастики, мануальной терапии). В сравнении с «Толперизоном» имеет большее количество противопоказаний и чаще провоцирует нежелательные побочные эффекты. «Баклосан» не назначают при язвенном поражении желудка или двенадцатиперстной кишки, эпилепсии, психозах, болезни Паркинсона, непереносимости лактозы. Большая часть пациентов остались довольны терапевтическими результатами.
Залогом успешного лечения и профилактикой возможного развития побочных эффектов является индивидуализация терапии. Разработка персональных дозовых схем и курсов их применения в случае конкретного пациента должна учитывать факторы со стороны больного (возраст, тяжесть состояния, базовые препараты) и исключать противопоказания. Продолжительность терапии определяется скоростью клинического ответа и не должна превышать десяти дней.
Поскольку миорелаксанты воздействуют на нервную систему и проводимость нервных импульсов, они не используются в виде мазевых/гелевых форм по причине низкой эффективности. Мази для расслабления мышц ног и других частей тела относятся к другим фармакологическим группам, чаще НПВП, анальгетикам.
В зависимости от активных компонентов состава и эффекта, который они производят, локальные препараты для расслабления гладкой мускулатуры разделяют на несколько видов:
- Анальгезирующие и противовоспалительные. Они воздействуют на факторы воспаления и боли, устраняют отек, увеличивают амплитуду движений. Обладают умеренно-выраженным
 жаропонижающим действием. В качестве примера можно назвать «Нимесулид», «Найз», «Долгит», «Кетонал», «Фастум гель».
жаропонижающим действием. В качестве примера можно назвать «Нимесулид», «Найз», «Долгит», «Кетонал», «Фастум гель». - Охлаждающие. Они обладают местно-раздражающим и анальгезирующим воздействием, хорошо справляются с болью и отеком. Особенно эффективны в первые дни после получения травм, ушибов, растяжений. Локальные средства способствуют расслаблению мышечной ткани, улучшению переносимости и продолжительности физических нагрузок. К популярным препаратам относят «Бен Гей», «Быструм гель», «Репарил гель».
- Согревающие. Основной состав — пчелиный и змеиный яд, экстракт перца, метилсалицилат, характеризуются местно-раздражающими способностями. Под их действием развивается противовоспалительный, обезболивающий, противоотечный, антиэкссудативный эффект.
Помимо того, препараты повышают проницаемость капилляров, усиливают местный кровоток, на несколько градусов повышают температуру кожи в пределах проблемной зоны. Врачи и пациенты положительно отзываются о геле «Дип Рилиф», «Миотон», «Долобене».
Справка. Мышечно-расслабляющими свойствами обладают гомеопатические наружные средства: «Траумель С», «Сабельник», «Цель Т».
В период острой боли пациенту рекомендованы уколы, снимающие спазм мышц: «Мидокалм», «Норфлекс», «Дисипал». Введенные внутривенно лекарственные вещества оказывают действие быстрее по сравнению с пероральными формами, поскольку, минуя ЖКТ, попадают непосредственно в кровоток.
Побочные эффекты мышечных релаксантов
Для купирования мышечно-тонического синдрома врачи с осторожностью и коротким курсом включают миорелаксанты в схему лечебно-реабилитационных мероприятий пациентов, помня о разнообразии побочных эффектов.
В более половины клинических случаев нежелательные действия, ассоциированные с приемом препаратов, снижающих тонус скелетной мускулатуры, представляют собой аллергические компоненты — воспаление эпидермиса, зуд и высыпания на коже, крапивницу, гипергидроз. Такие реакции, как правило, не несут угрозу жизни пациента, не требуют специфического лечения и проходят самопроизвольно.
 К нечастым побочным эффектам относят:
К нечастым побочным эффектам относят:- анорексию;
- головную боль, головокружение;
- диспептические расстройства: общее недомогание, тошноту, рвоту, абдоминальные боли, диарею,
- запор;
- падение кровяного давления;
- астеническое состояние;
- мышечную слабость.
Реже мышечные релаксанты при остеохондрозе вызывают апатию, спутанность сознания, судороги, кровотечения из носа, тахикардию, гиперемию кожи, тремор, парестезию, затрудненное дыхание, чувство жара, непроизвольное мочеиспускание, зрительные и слуховые нарушения.
Справка. На практике с частотой один из десяти тысяч случаев зафиксированы состояния, связанные с замедлением пульса, снижением плотности костной ткани, что повышает вероятность переломов, чувством неутолимой жажды, увеличением лимфатических узлов, признаками удушья.
Введение лекарственного вещества непосредственно в кровяное русло сопряжено с риском травмирования сосудов, воздушной/масляной эмболии, формирования абсцесса, инфильтрата, гематомы. При несоблюдении правил асептики могут возникнуть сепсис, вирусный гепатит, СПИД.
Заключение
Купирование мышечно-тонического синдрома требует комплексного подхода. На практике доказано, что ни один из отдельно применяющихся методов фармакологического и физиотерапевтического лечения не может сравниться по своей эффективности с многопрофильным подходом.
Лечебная гимнастика, массаж, назначенные вместе с миорелаксантами, потенцируют друг друга, что позволяет говорить о более коротких сроках восстановления и стойком клиническом результате.
revmatolog.org
9 лучших препаратов миорелаксантов для снятия мышечных спазмов
Препараты, которые действуют как депрессанты центральной нервной системы и обладают седативными и мышечно-скелетными релаксантными свойствами, называются миорелаксантами. В этот список вошли названия действующих средств и лекарств, которые действуют эффективней всего. Используются в дополнение к отдыху, физиотерапии и другим мерам для снятия дискомфорта, мышечные релаксанты полезны для краткосрочного использования при острых болезненных состояниях опорно-двигательного аппарата.
Мышечные релаксанты – это не класс препаратов, а группа различных средств, каждый из которых обладает общим седативным эффектом. Целью этих лекарств является уменьшение спазмов скелетных мышц, облегчение боли и повышение подвижности пораженных мышц.
Как правило, миорелаксанты назначаются на ранних стадиях боли в спине на краткосрочной основе, чтобы облегчить боли в спине, связанные с мышечными спазмами.
Мышечные релаксанты также иногда назначают пациентам с другими симптомами фибромиалгии. Считается, что они могут облегчить боль напряженных мышц и мышечных спазмов, распространенных при этом недуге.
9 самых эффективных мышечных успокаивающих средств

Существует несколько типов мышечных релаксантов, которые обычно используются для лечения боли в спине или шеи.
Баклофен
Мышечная недостаточность и мышечные спазмы, в том числе связанные с травмами позвоночника, ослабляются с помощью баклофена. Лекарство может быть полезным при лечении рассеянного склероза и колотых нервных болей. Оно доступно в форме таблеток и может употребляться детьми в возрасте от 12 лет. Некоторые общие побочные эффекты могут включать тошноту и рвоту, спутанность сознания, сонливость, головную боль или мышечную слабость. Читайте по ссылке более подробный обзор препарата.
Хлорзоксазон
Хлорзоксазон используется для облегчения дискомфорта от острых, болезненных ощущений опорно-двигательного аппарата. Он не должен использоваться пациентами с повышенной чувствительностью к хлорзоксазону. Лекарство изредка может быть токсичным для печени. В случае потери аппетита следует обратиться к врачу. Среди побочных эффектов: тошнота, рвота или усталость; боль в животе; темная моча; бледный стул; пожелтение кожи или глаз. Хлорзоксазон выпускается в виде таблетки. Не рекомендуется применять во время беременности.
Карисопродол
Карисопродол расслабляет мышцы и облегчает боль и скованность, вызванные острыми проблемами с костями и мышцами, которые могут быть вызваны травмой. Может вызывать привыкание, особенно при использовании в сочетании с алкоголем или другими наркотиками, которые оказывают седативное действие. Пациентам с анамнезом острой интермиттирующей порфирии или повышенной чувствительностью к препаратам карбамата, таким как метокарбамол, следует избегать карисопродола. Он принимается перорально в виде таблеток и также доступен в комбинации с аспирином или аспирином и кодеином.
Циклобензаприн
Циклобензаприн облегчает боль от мышечных судорог и спазмы. Он не рекомендуется для людей с сверхактивной щитовидной железой, сердечной аритмией, сердечной недостаточностью или теми, у кого недавно был сердечный приступ. Он может использоваться на более долгосрочной основе и имеет химическую структуру, связанную с некоторыми антидепрессантами, хотя он не является антидепрессантом. Циклобензаприн не одобрен для использования при фибромиалгии, но иногда полезен при лечении этого состояния. Препарат доступен в таблетках и капсулах. Циклобензаприн самый безопасный из миорелаксантов для использования во время беременности.
Дантролен
Дантролен помогает контролировать хроническую спастичность, в том числе связанную со спинальными повреждениями. Он также используется для таких состояний, как инсульт, рассеянный склероз и церебральный паралич. Дантролен принимается в виде капсул. Он может вызвать проблемы с печенью, поэтому врач может назначить регулярные анализы крови для контроля воздействия лекарства. Серьезные побочные эффекты более вероятны у людей с астмой, эмфиземой, бронхитом или другими заболеваниями легких. Может вызвать чувствительность к свету. Сонливость является наиболее распространенным побочным эффектом.
Диазепам (например, валиум)
Это дополнение к лечению мышечных спазмов. Диазепам снимает симптомы тревоги, в том числе от отказа от алкоголя и используется при эпилептических припадках, таких как эпилепсия. Диазепам обычно ограничивается одной-двумя неделями использования. Это ограничение связано с его потенциалом формирования привычки и потому, что он изменяет циклы сна, что приводит к трудностям сна после прекращения приема лекарственного средства. Пациенты также должны понимать, что диазепам является депрессантом и может ухудшить депрессию, связанную с хронической болью. Диазепам не рекомендуется для беременных, людям, страдающим миастенией, тяжелыми заболеваниями печени, апноэ во сне (только таблетки для приема внутрь), серьезными проблемами с дыханием или некоторыми формами глаукомы. Он продается в виде таблетки, жидкости, инъекции и ректального геля.
Метаксалон (например, Скелаксин, Метаксалл)
Метаксалон направляет боль и мышечные спазмы от растяжений и мышечных повреждений. Метаксалон в наименьшей форме вызывает расслабление мышц из всех миорелаксантов. Вызывает сонливость. Он может использоваться у детей в возрасте 13 лет и старше при заболеваниях опорно-двигательного аппарата, но не считается безопасным во время беременности. Лекарство не безопасно для людей с известной склонностью к лекарственным, гемолитическим или другим анемиям, а также к заболеванию почек или печени. Метаксалон может повлиять на уровень сахара в крови у людей с диабетом. Он доступен в виде таблетки или инъекции.
Метокарбамол (например, Рибоксин)
Метокарбамол облегчает острую мышечную боль. Он классифицируется как карбамат и может также использоваться в качестве вспомогательной терапии для контроля нервно-мышечных проявлений столбняка, хотя он не лечит столбняк. Его можно принимать в виде таблеток или путем инъекции. Более высокие дозы иногда назначают в первые 48-72 часа лечения. Те, у кого была аллергическая реакция на любой родственный препарат, должны избегать приема метокарбобамола.
Тизанидин (например, Занафлекс)
Мышечная спастичность управляется тизанидином и обычно предназначена для повседневной деятельности и времени, когда наиболее важным является облегчение спастики. Он используется у взрослых с рассеянным склерозом и повреждением спинного мозга и у детей с церебральным параличом. Он не должен использоваться пациентами, принимающими флувоксамин или ципрофлоксацин или людьми с заболеваниями печени. Те, кто испытал аллергическую реакцию на тизанидин, также должны избегать приема этого препарата. Он доступен в виде таблеток и капсул, которые по-разному усваиваются организмом при приеме пищи.
Иногда первый миорелаксант, прописанный врачом, работает не так хорошо, как ожидалось. Может возникнуть необходимость попробовать альтернативу, если первоначальный рецепт не эффективен.
Существует очень мало исследований относительно того, какой тип релаксанта мышц является более эффективным, поэтому выбор того или иного лекарства или его использование вообще основан на таких факторах, как реакция пациента на лечение и личные предпочтения, возможность злоупотребления, возможные лекарственные взаимодействия и побочные эффекты.
Лекарства – это всего лишь одна часть обезболивания. Эти препараты предназначены для того, чтобы быть одним из элементов, обычно на краткосрочной основе, общей стратегии восстановления, которая выходит за пределы лекарств, включая отдых, растяжку, физическую терапию и другие упражнения.
okpozvonok.ru
Препараты, расслабляющие мышцы: нюансы применения
Существуют случаи, при которых расслабление мышц и групп тела является очень сложной задачей. К примеру, таковыми являются сильные боли, избавиться от которых можно только устранив причину напряжения. Для решения этой проблемы существуют специальные препараты, расслабляющие мышцы.
Преимущества препаратов, расслабляющих мышцы
Когда у человека болит спина, бедро, шея, да и любая другая часть тела, прежде всего речь идет о снятии болевого синдрома, а затем уже о причинах такого состояния и их лечении. С задачей обезболивания отлично справляются специальные средства – миорелаксанты, снимающие напряжение в мышцах.
Преимуществами таких средств заслуженно считаются:
Если болит спина
- Уменьшение тонуса мускулатуры.
- Блокирование нервно-мышечных импульсов, за счет чего и происходит уменьшение патологической проводимости (импульсации) от мышц к нервным окончаниям и центральной нервной системе.
- Расслабление мускулатуры человека и предотвращение ее спазмов при патологических состояниях и приступах эпилепсии, столбняке, бешенстве и прочих заболеваниях. Важно, что при этом на амнезии ни спутанности или утраты сознания не наступает.
В снятии болевого синдрома и расслаблении миорелаксантам принадлежит, без сомнения, важная роль. Но следует помнить, что применять такого рода средства можно только по назначению врача и в составе комплексной терапии.
Классификация препаратов
Если расслабить затекшие или защемившие мышцы самостоятельно, путем концентрации усилий или специальными расслабляющими упражнениями и массажем не представляется возможным, приходится прибегать к медикаментозным средствам – миорелаксантам.
Препараты для снятия напряжения с мышц представляют собой органические соединения, близкие по действию к некоторым растениям Южной Америки (прежде всего кураре), уменьшающим мускульный тонус и предотвращающим рефлекторную активность. Первоначально их и использовали для снятия болей, а затем перешли на синтетические препараты.
Миорелаксанты подразделяют на две большие группы: периферические и центрального действия.
Периферические препараты применяют при операционных вмешательствах и, в свою очередь, разделяют на:

Миорелаксанты
- Недеполяризующие. Препараты этой группы воздействуют на постсинаптическую мембрану при помощи нейромышечных блокаторов, в результате чего и происходит приостановление сокращения мышечных волокон. Такие миорелаксанты разделяются на препараты короткого, среднего и длительного действия в зависимости от их эффекта.
- Деполяризующие. Эти препараты позволяют мышцам быстро расслабиться благодаря стимуляции мышечного волокна, в результате чего происходит деполяризация постсинаптической мембраны. За достаточно короткое время (приблизительно 5-6 минут) деполяризация проходит и мышечное волокно расслабляется.
- Препараты смешанного типа.
Вторая группа препаратов центрального действия и влияет соответственно на центральную нервную систему.
Следует отметить, что миорелаксанты только снимают напряжение и мышечные боли, при этом они ни в коем случае не устраняют причину возникновения болей, поэтому к ним следует относиться как к дополнительному, вспомогательному средству, повышающему эффективность принимаемых мер – лечебного массажа, упражнений и др. мероприятий.
Какие бывают миорелаксанты?
Препаратов, обладающих эффектами миорелаксантов, существует великое множество. Среди наиболее известных, встречающихся в любой аптеке, такие как:
Дитилин
- Декаметоний. Относится к группе деполяризующих препаратов и обладает мощным действием. Наибольший эффект достигается на третьей минуте после приема сравнительно небольшой дозы препарата. Также Декаметоний может носить такие названия, как Синкуран, Эулизин или Декакуран.
- Дитилин. Часто используется в операционных при проведении кратких по времени операций. Наибольший эффект достигается через 5-10 минут после введения препарата внутривенно и в два раза быстрее при введении внутримышечно.
- Имбретил. Относится к миорелаксантам смешанного типа и дает наиболее заметный результат через три минуты после внутривенного ввода.
- Атракуриум (Тракриум). Также применяется при проведении хирургических операций, полное восстановление наступает через 30-35 минут после ввода препарата.
- Диплацин. Является препаратом недеполяризующего воздействия, эффект которого наступает через 5-7 минут после приема и продолжается в течении 20-25 минут.
- Пипекуроний. Недеполяризующий миорелаксант длительного действия (от 40 минут). Также носит названия Ардуан и Аркурон.
- Токсиферин. Препарат, являющийся наиболее мощным среди недеполяризующих релаксантов, вводящихся внутривенно. Его действие длится от 30 до 50 минут при введении всего 2 мг.
Принцип действия и сфера применения
Нарушения мышечной работы наблюдаются и при хондрозе, и при невралгии, и проявляются в мышечном спазме. Для успешного лечения патологии необходимо сначала снять сам болевой синдром, а затем переходить к комплексной терапии.
Действие миорелаксантов состоит в блокировке нервно-мышечной передачи, уменьшении при этом патологической импульсации к центральной нервной системе. Благодаря тому, что миорелаксанты предотвращают мускульные спазмы, их часто применяют в анестезиологии и хирургии. Кроме того, практически в любом доме имеются такие лекарства, применяемые в качестве обезболивающих.
Препараты центрального действия применяют при:
Во время анестезии
- Неврологических патологиях с повышенным тонусом мышц
- Болезнях с нарушением двигательной функции
- В анестезиологии
- В противосудорожной терапии (против эпилепсии)
Периферические лекарственные средства-релаксанты необходимы при:
- Уменьшении болевого синдромы и мышечного спазма
- Обезболивании при микрохирургических вмешательствах (включая вправление вывихов, эндоскопические манипуляции и проч.)
Лечение релаксантами проводится в течение достаточно длительного времени и должно сопровождаться такими дополнительными процедурами, как массаж, лечебная физкультура.
Побочные действия
Любой лекарственный препарат имеет побочные действия, и миорелаксанты здесь не исключения. Даже правильно подобранный препарат может вызвать:
- Сердечные нарушения, скачки артериального давления
- Сонливость
- Сухость во рту и жажду
- Гипертермию (перегревание) или гиперкалиемию (накопление избыточного калия в организме)
- Внутриглазное давление
- Практически все препараты-релаксанты сопровождаются фасцикуляциями — непроизвольными подергиваниями мышц
Для минимизации побочных симптомов нельзя превышать указанную врачом дозировку лекарства, заниматься самолечением.
Лечение остеохондроза при помощи мышечных релаксантов
Зачастую мышечные релаксанты назначаются при лечении остеохондроза, одним из симптомов которого является спазм мышц спины и прогрессирующий из-за этого болевой синдром. В этом случае рекомендуется применять релаксанты — таблетки, призванные расслабить скелетные мышцы:
Баклофен
- Толперизон (Мидокалм). Препарат оказывает анальгезирующее и сосудорасширяющее действие, при этом расслабляя защемленные мышцы. Уменьшение болевых ощущений наступает спустя час-полтора после его приема. Считается самым эффективным и быстродействующим средством в домашнем лечении.
- Баклофен. Прием этого препарата снимает болевые ощущения и мышечные спазмы, а также увеличивает подвижность позвоночника. Отлично воспринимается организмом и всасывается в желудочно-кишечный тракт. Однако имеет ряд не самых приятных побочных эффектов, среди которых головокружения, тошнота и запоры, общая слабость организма и др.
- Миокаин (или МИ-301). Действие препарата наступает спустя 4-6 минут после приема и относится к препаратам группы центрального действия. В аптеках Миокаин также можно найти и под другими названиями: Реорганин или Релаксил-Г.
В ряде случаев целесообразно применять лекарства –миорелаксанты в виде инъекций. Таким образом снижается воздействие химических препаратов на сферу ЖКТ, да и действие препаратов наступает быстрее.
Хотя выбор миорелаксантов в современной фармакологии достаточно широк, не стоит принимать их бесконтрольно. Следует помнить, что и таблетки, и инъекции назначает врач, определяя правильную дозировку и учитывая характер, степень тяжести и причины заболевания.
Виолетта Лекарь
vselekari.com
Мази от судорог в ногах: эффективные препараты
С появлением судорог в ногах сталкивался каждый. Этот малоприятный признак может указывать на наличие тяжелого недуга либо сильную нагрузку на конечность. Спазмы приносят много хлопот, а среди ночи могут на долгое время лишить сновидений. При частых судорогах нужно выяснить провоцирующий фактор и подобрать соответствующий препарат. На практике для лечения пользуются аптечными мазями от судорог в ногах, а также народными методами терапии.
Причины спазмов
Появление судорог можно наблюдать, когда мышцы на ногах уже сократились, но еще побуждаются к последующему спазмированию. Подобный процесс ведет к спазму мышц. Нередко мышечные сокращения появляются по ночам, во время сна, поражая конечности, согнутые в коленях.
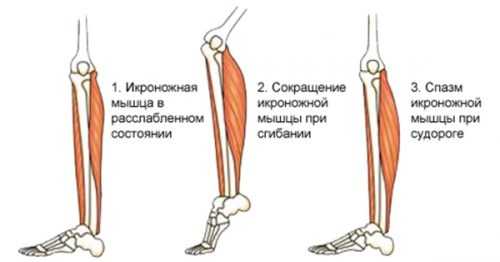
Бывает, что сокращения мышц провоцируют такие причины:
- побочное действие при приеме определенного средства;
- чрезмерная нагрузка на мышечные волокна
- обезвоживание;
- высокий либо низкий уровень натрия, калия приводит к изменению электролитного баланса крови, вследствие чего развиваются спазмы;
- почечный диализ;
- последние месяцы беременности;
- болезни щитовидной железы и периферических сосудов;
- варикоз;
- прием спиртного в большом количестве.
В некоторых случаях мышечные сокращения случаются при наличии цирроза печени, интоксикации свинцом, саркоидозой. Выявив и излечив недуг, который вызывает спазмы, от них, возможно, избавится полностью.

Список групп препаратов, провоцирующих появление судорог.
- Мочегонные средства быстрого воздействия — способны хорошо выводить воду из организма. При резком наступлении обезвоживания могут появиться судороги.
- Мочегонные лекарства тиазидного класса — быстро вымывают из организма ключевые электролиты, что ведет к судорогам.
- Бета-блокаторы – способны замедлять ритм сердца, что является причиной развития мышечных сокращений.
- Средства, которые понижают уровень холестерина и триглицериды в крови.
- ACE-ингиторы, используемые чтобы снизить высокое давление — могут привести к электролитической неуравновешенности калия.
- Отдельные медикаменты, применяемые для излечения расстройств, психического характера.
При появлении судорог вследствие приема одной из групп средств, нужно незамедлительно обратиться к доктору для корректировки терапии и подбора походящего лекарства для излечения недугов и появившихся приступов судорог.
Рекомендованные средства
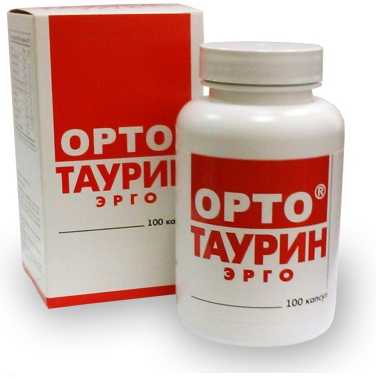 Медикаментозная терапия против судорог в ногах осуществляется при помощи противосудорожных мазей и препаратов. Во время сокращений мышц в нижних конечностях советуют воспользоваться препаратом Орто Таурин Эрго, который воздействует на спазмы ног благодаря составляющим (янтарная кислота, витамин E, цинк, липоевая кислота). Средством можно пользоваться при наличии сахарного диабета и гипертонического заболевания.
Медикаментозная терапия против судорог в ногах осуществляется при помощи противосудорожных мазей и препаратов. Во время сокращений мышц в нижних конечностях советуют воспользоваться препаратом Орто Таурин Эрго, который воздействует на спазмы ног благодаря составляющим (янтарная кислота, витамин E, цинк, липоевая кислота). Средством можно пользоваться при наличии сахарного диабета и гипертонического заболевания.
Противосудорожные препараты
Отличным противосудорожным действием обладают средства, которые содержат ионы магния, калия.
- Аспаркам.
- Панангин.
- Магне B
- Магнелис.
- Магнерот.
Терапия мышечных сокращений при сосудистых недугах проходит с использованием Эскузана, Троксевазина. Капсулы следует пить после назначения врача перед трапезой.
 В случае развернутых приступах спазмов излечение прописывается по итогам электроэнцефалографии, включая медикаменты производные от бензодиазепина, вальпроевой кислоты и других.
В случае развернутых приступах спазмов излечение прописывается по итогам электроэнцефалографии, включая медикаменты производные от бензодиазепина, вальпроевой кислоты и других.
Существуют и отдельные названия препаратов против судорог на ногах.
- Вальпарин — подавляет спазмы в икроножных мышцах, обладает снотворным и успокаивающим действием.
- Дифенин — расслабляет мышцы, устраняет судороги, способствует снижению приступов и ощутимость к болевым ощущениям.
- Ксанакс — является психотропным лекарством, понижает эмоциональное напряжение, страх.
- Кеппа — применяется, чтобы погасить нейронные вспышки и снять эпилептические припадки.
- Актинервал — снимает судороги, снижает тревогу и депрессию.
Местная терапия и профилактические мероприятия мазями при судорогах ног у взрослых проходит вечером перед отходом ко сну, с использованием таких средств:
- Гепариновая мазь;
- Троксевазин гель;
- мази, основой которых является конский каштан.

Такие мази нужно наносить с утра и перед сном.
Часто врач назначает средство Диосмин, крем Троксерутин. Средства хорошо устраняют судороги и факторы их появления, а также венозные отеки ног. Препараты нужно применять 2 раза в сутки, втирая массажными движениями.
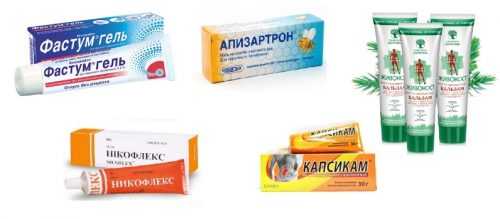
Разогревающие мази
При сокращениях мышц можно воспользоваться разогревающими мазями.
- Фастум гель.
- Апизартрон.
- Живокост.
- Капсикам.
- Никофлекс.
После применения средств важно принять лежачее положение. Конечности следует поднять, положив валик под колени. Это позволит лучше пропитать ткани лечебными веществами.
Народные средства
Не менее эффективными являются народные средства, приготовленные в домашних условиях.

- Крем из чистотела — нужно отжать сок и смешать его с вазелином в пропорции 1:2. Массу хорошо перемешать. Наносить мазь на места судорог массажными движениями. Рекомендуют использовать мазь перед сном. Терапия длится 2 недели.
- Лекарство на основе горчицы — средство облегчает признаки болезни и убирает мышечные сокращения. Для приготовления мази нужно смешать 2 ч.л. горчичного порошка и 1ч.л. оливкового масла. Лечение проводить 3 недели.
- Мазь из лавра — следует измельчить 50 грамм лаврового листа и соединить его с 250 мл нерафинированного масла. Емкость нужно поставить в темное место на 2 недели. Затем мазь процедить и при спазмах мазать ею ногу.
Противопоказания
Как и все препараты, мази также имеют ограничения в использовании. Недопустимо применение средств, в следующих случаях:
- индивидуальная непереносимость веществ, содержащихся в препарате;
- острая почечная неполноценность;
- аутоиммунные болезни;
- кожные патологии либо ее механические повреждения.
В каждом из клинических случаев возможно исключение, потому важно проконсультироваться со специалистом при выборе мази для лечения мышечных сокращений.
ortocure.ru
Как расслаблять мышцы? Средства, расслабляющие мышцы
Слишком сильное напряжение без хорошего расслабления забирает много энергии. Движения становятся скованными, увеличивается утомляемость, нарушается кровообращение, сон и прочее. Вообще, насколько мышцы напрягаются, настолько они должны и расслабляться. Однако далеко не всегда так бывает. Сидячий образ жизни и малоподвижность приводят к тому, что одни мышцы напряжены слишком сильно, а другие устают даже после малой работы ими. Приходится прибегать к специальным средствам, как расслаблять мышцы. Знать их крайне необходимо тем, кто стремится к полноценному образу жизни.
Напряжение и расслабление
Чтобы знать, как расслаблять мышцы, и уметь это делать, нужно научиться чувствовать и уметь работать с напряжением. Метод заключается в произвольном напряжении мышц, а затем в их естественном расслаблении. Так мы не только научимся, как расслаблять мышцы, но и станем лучше чувствовать свое тело.
По очереди занимаются с разными частями тела. Начинать следует с тех групп мышц, которые чувствуются лучше всего. Это кисти рук, а также лицо. Делайте упражнения в любой удобной для вас позе. Но оптимальным вариантом является все же поза лежа на спине.
Сожмите сначала ведущую руку в кулак что есть силы. Подержите так несколько секунд, перед тем как расслаблять мышцы. После этого постарайтесь отпустить напряжение и ощутить в это время свои мышцы. Не нужно переусердствовать. Пусть тело расслабляется естественным образом, а вы лишь наблюдайте за своими ощущениями. После этого повторите упражнение. Вы заметите, что намного лучше почувствуете расслабление. Сделайте то же самое другой рукой. После того как кисти рук вы будете чувствовать хорошо, сосредотачивайте внимание на целой руке, предплечье и плече.
То же самое затем делайте с мышцами лица, начиная с мышц вокруг глаз и переходя затем к нижней челюсти и шее.
Освоив эти части тела, переходим к стопам, а потом икрам, бедрам, ягодицам, животу, пояснице и спине в целом. В конце мысленно пройдитесь взглядом по всему телу. Постарайтесь ощутить, не осталось ли где-нибудь еще зажатых участков. Если вы почувствовали напряжение еще где-то, расслабьте эти места тем же способом, напрягая их сильно-сильно на несколько секунд, а затем отпуская напряжение.
После всего сеанса не нужно сразу же быстро вставать и приниматься за дела. Если вы делали упражнения лежа, сначала повернитесь на бок, подберите ногу, встав на четвереньки. Постепенно перенесите центр тяжести на одно колено, а после этого — уже на ноги. Если вы занимались сидя, то сначала следует наклониться вперед и перенести вес на ноги, после чего медленно можно вставать. Такого постепенного выхода из релаксации необходимо придерживаться обязательно.
Концентрируем внимание на своем теле и прикосновениях
Научиться, как расслабить напряженные мышцы, можно, развивая в себе общую чувствительность. Постарайтесь пробежаться по телу внутренним взором и почувствовать свои мышцы, затем температуру внешней среды, поверхности, с которой вы соприкасаетесь, пульсацию и так далее. Все то, что только можно ощутить в теле. При этом не следует спешить. Старайтесь останавливаться на каждом чувстве. Например, начав с пальцев руки, постепенно переходите к кисти, локтю и доходите до подмышки. В этом упражнении главное — не расслабление, а концентрация внимания на своих ощущениях.

Суть следующего упражнения заключается в фокусировке внимания на дыхании. Сконцентрируйтесь на нем и осознавайте. Чувствуйте поверхность, с которой контактируете, свою одежду. Сосредоточьтесь на всех точках, где тело соприкасается с одеждой и поверхностью. Наблюдайте за своим вниманием и старайтесь не контролировать его и не командовать. Просто получайте удовольствие от соприкосновений. Обычно мышечное напряжение само уходит уже через несколько минут.
Движение — жизнь: расслабляем руки и шею
В народе не зря говорят: «Сбрось напряжение». И это не просто фигура речи. Напряжение действительно можно сбросить. Попробуем это осуществить.
Согнув руки в локтях, потрясите кистями. Не нужно прикладывать при этом больших усилий. Пусть кисти сами болтаются. Затем распространяйте вибрацию полностью на руки, опустив их, приподнимая плечи к ушам и давая им как бы упасть. Расслабьте шею. Пусть подбородок опустится на грудь. Медленно дайте голове сделать полукруг в одну сторону, затем в другую. При этом не нужно тянуть шею. Пусть мышцы сами выберут удобное для них растяжение. Делая это упражнение, постарайтесь ощутить, где имеется напряжение, которое не дает шее нормально двигаться. Постепенно вы будете работать с этими участками.

Расслабляем туловище и ноги
Наклоняйтесь вперед, назад и в стороны. Но старайтесь сделать эти упражнения не за счет мышечных усилий, а с помощью расслабления антагонистических мышц. Поэтому движение должно быть мягким и медленным.
Обопритесь рукой о стену и сделайте несколько махов ногой вперед, назад и в стороны. Пусть нога двигается свободно. Не нужно стараться поднять ее как можно выше. Не забывайте, что вы делаете не растяжку, а расслабление. Проделайте то же самое с другой ногой, а потом — с руками.
Встав прямо, поворачивайтесь в стороны расслабленно. Упражнение выполняют мышцами ног и таза, максимально расслабив при этом верхнюю часть тела. Руки должны болтаться, как веревки, опущенные вниз. Голова может поворачиваться вслед за корпусом. Дыхание не фиксируем, а дышим свободно. Пусть руки «полетают», захлестываясь в стороны и вверх, а корпус закручивается, как ему хочется.
Как правильно делать упражнения для расслабления
В конце каждого релаксирующего упражнения должна следовать небольшая пауза. При этом можно плавно встать и постоять или походить, стараясь не напрягаться. Некоторые упражнения по возможности повторяйте в течение дня, давая отдохнуть уставшим группам мышц. Таким образом вы постепенно очень хорошо поймете, как можно расслабить мышцы.
Поза лежа хоть и оптимальная, но применять ее в течение дня удастся лишь в выходной день. Упражнения на расслабление вы можете делать и в обеденный перерыв, и сидя на стуле, и находясь в общественном транспорте в любом положении. Чувствуйте свои мышцы, и у вас все получится!
Ванна

Отличным и очень приятным способом расслабления является принятие ванны. Наполните ее теплой водой, добавьте несколько капель любимого эфирного масла или вылейте настой из трав (например, ромашки).
Такая ванна прекрасно расслабит мышцы и очистит поры кожи, улучшив дыхание всего тела.
Массаж
Расслабляющий массаж, особенно после принятия ванны, отлично дополнит процедуру. Начиная с пальцев ног и стопы, постепенно следует передвигаться вверх и пройтись по всему телу. Массаж наполнит тело энергией и словно вдохнет новую жизнь. Конечно, лучше, если процедуру сделает массажист. Но можно заняться и самомассажем. Ведь для расслабляющего его вида больших усилий прилагать не нужно.
Препараты, расслабляющие мышцы
Иногда процесс настолько запущен, что упражнения и домашние процедуры не приносят должного эффекта и напряжение остается. Желательно продолжать делать релаксирующие упражнения. Но часто люди предпочитают заменять собственные усилия аптечными препаратами.
Существуют специальные лекарства, расслабляющие мышцы. Среди них есть мази, таблетки и даже уколы.
Мази хорошо помогут снять боль в ногах. Например, «Финалгон» наносят на больные участки, после чего ноги необходимо обеспечить теплом. Конечно, о ваннах после нанесения мази не должно быть и речи.
При остеохондрозе и мышечных спазмах часто назначают таблетки, расслабляющие мышцы. Среди них известны, например, «Мидокалм», «Баклофен» и «ММ-301».
Внутривенные препараты могут вводить для проведения кратковременных операций.
Несколько советов напоследок
Занимайтесь лечебной физкультурой. С помощью простых, но правильно подобранных физических упражнений можно добиться очень многого, в том числе научиться легко расслабляться.

Выбирайте стул, который хорошо поддерживает поясницу. Хорошо, если его можно будет регулировать.
Старайтесь голову держать прямо, не задирая подбородок, но и не опуская его.
Если у вас сидячая работа, то каждый час старайтесь делать небольшие перерывы. Пройдитесь по коридору, по лестнице. Сделайте наклоны в стороны и поболтайте конечностями.

Заключение
Мы рассмотрели лишь несколько способов для расслабления мышц из многих имеющихся. Но если вы начнете применять хотя бы эти, то, возможно, никакие дополнительные средства, расслабляющие мышцы, в будущем вам не потребуются.
fb.ru
Как снять спазм мышц — Спазмы(судороги)
 Мышечный спазм — это болезненное конвульсивное сокращение мышц, возникающее во время или после физической нагрузки. Для работы человеческого организма его мышечная ткань должна быть эластичной и ровной.
Мышечный спазм — это болезненное конвульсивное сокращение мышц, возникающее во время или после физической нагрузки. Для работы человеческого организма его мышечная ткань должна быть эластичной и ровной.
Причины и симптомы мышечных спазмов
Мы нередко сталкивается с ситуациями, когда независимо от желания человека некоторые большие или маленькие участки тела или группы мышц напряжены. При спазме мышц пережимаются кровеносные сосуды и нервные окончания. Нарушается питание в мышечных тканях и энергоинформационный обмен, а также иннервация в органах, с которыми сообщаются пережатые кровеносные сосуды. Например, если в результате спазма пережат блуждающий нерв в области шеи, то возникают проблемы в желудочно-кишечном тракте. При спазме в мышце происходит сокращение, и для поддержания требуются определенные энергетические затраты. Организм восполняет это, расходуя энергию из своих запасов, что приносит существенный вред всему организму.
Симптомами мышечных спазмов являются:
- ноющая и давящая боль;
- постоянная боль с усиления или уменьшениями;
- боль, отдающая в голову, глаз или плечо;
- невозможность полноценных движений и поворотов.
Основными причинами спазмов являются:
- остеохондроз, а также протрузии и грыжи межпозвонковых дисков;
- ушибы и травмы позвоночника;
- статическое напряжение при неправильной позе или ношении сумки на одном плече;
- повышенный мышечный тонус на фоне стресса.
Ключевую роль играет гидратация организма. Часто в спортивном зале можно увидеть людей, употребляющих во время упражнения витаминные напитки. В них содержатся натрий, кальций и калий в сбалансированной концентрации. Это положительно влияет на функции нервов и мышц. Если нарушается баланс этих электролитов, то в организме возникают существенные проблемы. Так же бывает, когда во время тренировки человек много пьет после очередного подхода, в полной уверенности, что помогает организму. Все мы знаем, что на три четверти состоим из воды. Во время физических нагрузок с потом уходит натрий, который нечем не заменяется. Если человек пьет, то одну жидкость он заменяет другой. При этом она не является аналогичной из-за отсутствия основного компонента.
Низкий уровень кальция приводит к снижению внутриклеточной жидкости, окружающей нервы и мышцы. Нервные окончания излишне раздражаются, и возникает спазм.
После мышечного напряжения наступает релаксация, которая длится дольше самого сжатия. Этот процесс основывается на связи спинного мозга, мышц и сухожилий, которые сужаются при усталости. Если одновременно уменьшается нагрузка на сухожилия и увеличивается на мышцы, нарушая сжатие, опять возникает спазм.
Во время стресса организм мобилизует все свои внутренний ресурсы, повышая ритм сердца, тонус мышц, выброс гормонов, и замедляя процесс пищеварение. После этого ему требуется расслабиться, но иногда этого не происходит. Сохраняется мышечное напряжение, что опять приводит к спазмам.
Как снять спазм мышц шеи?
Снять спазм мышц шеи можно с помощью медикаментозных препаратов, народными средствами или сеансами мануальной терапии. Основная задача состоит в устранении болевого синдрома, нормализации кровообращения снятия спазма мышц.
Если причина не в основном заболевании, то используйте обычные упражнения, которые вы делаете во время разминки. Это повороты головы с разные стороны, наклоны и круговые вращения. Выполняйте четыре подхода по четыре раза.
Массажи снимают спазмы, восстанавливают тонус и кровообращение. Некоторые приемы можно использовать в домашних условиях. Самомассаж является способом мануальной терапии для снятия болевого синдрома и профилактикой спазмов. Для правильного проведение массажа нужно следовать некоторым правилам:
- массируйте шею в районе предплечья;
- движения выполняются снизу вверх: от затылка до плечевого сустава;
- можно использовать обе руки, выполняя поочередные и синхронные движения.
Приемы для использования:
- массирование кончиками пальцев при незначительном усилии;
- поглаживание задней поверхности шеи ладонями;
- пощипывающие движения с одной стороны большим пальцем, с другой – остальными;
- расслабленными кистями постучите по шее кончиками пальцев и над плечом;
- в завершении — расслабляющее поглаживание.
Как снять спазм мышц спины?
При спазме спинных мышц возникает острая боль, которая связана со сдавливанием нервных окончаний и сосудов, ограничением движения и нарушением питания тканей и энергетического обмена.
Первое, что нужно сделать – это расслабить мышцы напряженного участка. Для этого лягте на твердую, ровную поверхность и положите ноги на возвышение. Это может быть валик или спинка кровати. Под голову положите сложенное полотенце.
Если это не помогает, и мышцы более трех дней остаются малоподвижными, или вы чувствуете онемение и слабость, то нужно обязательно обратиться к врачу для назначения медикаментозного лечения.
В качестве первой помощи назначаются лекарства для снятия болезненного спазма. Миорелаксанты – это универсальные лекарственные препараты, которые используют для снятия локальных спазмов. Если причиной является остеохондроз, то эти лекарства принимаются в комплексе с хондропротектерами, что бы восстановить поврежденную ткань хрящей. Эти препараты имеют ряд побочных эффектов, поэтому их не рекомендуется принимать длительное время.
Как снять спазм мышц ноги?
Спазмы мышц ног очень болезненные мучительные. Возникают они чаще ночью, когда человек просыпается от резкой боли. К причинам болезненных ощущений относятся:
- большие физические нагрузки;
- неудобное положение ног;
- заболевания сосудов;
- анемия;
- недостаток в организме витаминов;
- переохлаждение;
- стрессы.
Спазмируются обычно икроножные мышцы и мышцы передней стороны бедра. Для того чтобы этим справится вам понадобятся: разогревающая мазь, грелка и шерстяной шарф.
Прежде всего, нужно успокоиться и равномерно и глубоко дышать. Если это произошло ночью, попробуйте встать, чтобы наладить циркуляцию крови. Потом потяните пальцы ног назад. Это может быть сначало болезненно, но потом вы почувствуете, как боль отступает. Затем помассируйте ногу поглаживаниями, постукиваниями и растираниями. Если все-таки спазм не прошел, уколите иголкой или ущипните. После еще раз разотрите ногу и похлопайте. Разотрите ногу любой согревающей мазью, обмотайте шерстяным шарфом и положите на возвышение. Можно воспользоваться грелкой.
Ваша обувь не должна быть тесной, неудобной и на очень высоком каблуке. Делайте ежедневно зарядку для ног. Если ваша работа сидячая, старайтесь чаще вставать и приседать, ходить на цыпочках. Уменьшите употребление кофе, так как он выводит из организма кальций, а его недостаток проявляется в спазмах и судорогах. Принимайте контрастный душ, начиная и заканчивая холодной водой.
Как снять спазм мышц бедра?
Спазм бедренной мышцы причиняют сильную боль из-за ее большого размера. Это может произойти в любое время суток. Причиной бывает в венозной недостаточности или в артрозе коленного сустава. Если ощущается только онемение и жжение, то причина может быть в нарушении нервной системы.
Четырехглавая мышца или квадрицепс располагается на передней поверхности ноги. Ее спазмы проявляются высокой интенсивностью. Предотвратить их можно с помощью несложных упражнений. Если боль появилась в положении стоя, то нужно сесть и постараться вытянуть ногу. Затем помассируйте ее, пока боль не исчезнет. Ежедневно выполняйте упражнения на растяжку:
- Станьте прямо, ноги на ширине ступней. Левой рукой обопритесь на стену или возьмитесь за опору.
- Согните правую ногу в колене и заведите ее назад, взявшись за носок правой рукой.
- Присядьте немного на левой ноге, таз немного вперед.
- Правой рукой тяните колено назад.
Если спазм произошел на задней поверхности бедра, положите пострадавшего, что бы он уперся ногой в стену или в какую-либо опору. Потяните ногу за носок, не сгибая при этом в колене. Разминайте бедро, пока боль не пройдет. Для улучшения растяжки выполняйте упражнения:
- Сядьте на твердую поверхность и расположите ноги впереди себя, согнув их в коленях и приблизив к груди.
- Возьмитесь руками за пальцы стоп.
- Плавно и медленно выпрямляйте колени, вытянув ноги перед собой. Удерживайте носки стоп руками, не отрывая от коленей грудь.
Грушевидная мышца, как снять спазм?
С синдромом грушевидной мышцы человек может столкнуться в любом возрасте. Причиной является воспалительный процесс сосудов, костей и нервов. Характерным симптомом является боль в ягодице, которая может отдавать в пах, бедро или голень. Болезненные ощущения бывают распространенного и местного характера. В одних случаях защепляется нерв, в других сдавливаются сосуды, которые поставляют питательные вещества в артерию ягодичной мышцы и седалищный нерв. Местная боль может быть следующего характера:
- Ноющие мышечные боли, которые возникают после долгого нахождения в вертикальном положении, пеших прогулок и приседаний. Когда больной ложится, садится или разводит ноги, боль уменьшается.
- Симптом Бонне-Бобровниковой, при котором во время расслабления определяется грушевидная мышца и становится болезненнее и плотней при натяжении.
- Симптом Виленкина, когда постукивая по задней части ноги, возникает боль.
- При нажатии на седалищный нерв возникает боль.
- Долго сохраняющееся напряжение грушевидной и других мышц, которые расположены на тазовом дне.
К симптомам относятся:
- зябкость и ноющие боли в мышце;
- боль в ягодице, отдающая в ногу и голень;
- боль усиливается при изменении температуры, и в стрессовых ситуациях;
- уменьшается чувствительность.
Грушевидная мышца находится под ягодицей рядом с крестцово-остистой связкой. Между ними находятся артерия и седалищный нерв. В результате воспаления он защемляется. Спазм мышцы сопровождается сильным напряжением мышц таза, и защепляются нервы и сосуды.
Комплексное лечение направлено на устранение причин и снижение боли. Нужно пройти ряд процедур, которым относятся:
- мануальная терапия;
- сеансы лечебного массажа;
- физиотерапевтические процедуры;
- занятия лечебной физкультурой;
- медикаментозная терапия.
Одним из способов снятия острой боли является блокада. Простойте мысленно треугольник на ягодице. Его вершина располагается на вертеле бедра, седалищной бугре и задней верхней подвздошной кости. В середине оси равнобедренного треугольника поставьте точку и введите иглу с новокаином на восемь сантиментов вглубь.
При незначительном воспалении лягте на живот, согните ноги в коленях и разведите их. Врач берет за стопы и до максимального сопротивления расставляет их в стороны. Это делается несколько раз.
Есть еще один способ расслабления грушевидной мышцы.
Ложитесь на спину. Врач берет за стопы и начинает раскачивать ноги из стороны в сторону. Больную ногу отводят до небольшого сопротивления, и фиксирует на тридцать секунд. Мышца расслабляется, и боль отступает.
Можно закрепить на ногах эластичную ленту, перекинув через шведскую стенку. Растягивая ее, мышца будет расслабляться.
Лежа на спине максимально расслабьтесь. Согните ноги в коленях, упершись в подголу. Медленно сводите и разводите, преодолевая сопротивление. Потом, упершись согнутыми ногами, достаньте поверхность с одной и с другой стороны. В течение шести секунд ваши колени, преодолевая сопротивление, должны упираться друг в друга.
Дополнительно используйте согревающие мази и самомассаж. Спазм грушевидной мышцы не опасен, но если его своевременно не вылечить, могут возникнуть осложнения.
Как снять спазм глазных мышц?
При спазме аккомодации глаза нарушается правильное функционирование цилиарной мышцы. Она отвечает за регуляцию кривизны хрусталика. Иначе это состояние называется ложной близорукостью или синдром усталых глаз. Чаще это заболевания появляется у детей и молодых людей, ему подвержен каждый шестой подросток.
К причинам, спазма можно отнести:
- долгое нахождение перед телевизором;
- недостаточное развитие мышц шеи и спины;
- проблемы со здоровьем;
- ограниченное нахождение на свежем воздухе;
- отсутствие физических нагрузок;
- несбалансированное питание;
- недостаток освещение.
После сорока лет спазм могут провоцировать следующие факторы:
- климактерический период;
- проблемы с обменом веществ;
- невротические и истерические состояния;
- травмы головы;
- контузии.
Основные симптомы заболевания проявляются в виде быстрой утомляемости глаз, болями в глазах, височной и лобной области и снижением остроты зрения.
Для лечения необходимо провести комплексное обследование. Врач покажет вам специальные упражнения для тренировки глазных мышц. Кроме этого назначается электрофорез, магнитная терапия, лекарственные препараты и глазные капли. Эти капли направлены на расслабление глазной мышцы, но этот эффект не длительный. Для его закрепления необходимо правильное и сбалансированное питание, физические нагрузки, сочетание отдыха и труда, правильное освещение. Спазм глазной мышцы у детей включает эндоназальный электрофорез и лазерно-магнитное воздействие.
Похожие статьи:
Блефароспазм
Миорелаксанты для снятия мышечных спазмов
Спазм в пояснице
Спазм сфинктера прямой кишки
Спазм мышц шеи
krampf.ru

 Структурные изменения на уровне спинного мозга, возникающие вследствие раздражения синувертебрального возвратного нерва, иннервирующего мозговые оболочки, заднюю продольную связку и наружные слои фиброзного кольца.
Структурные изменения на уровне спинного мозга, возникающие вследствие раздражения синувертебрального возвратного нерва, иннервирующего мозговые оболочки, заднюю продольную связку и наружные слои фиброзного кольца.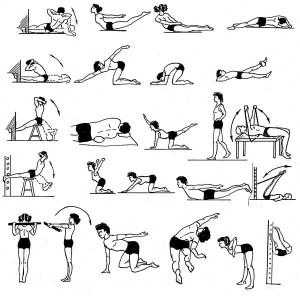 Положение тела горизонтальное. Вытянутые вперед руки плавно поднимаем вверх, ладони смотрят в потолок, тыльная сторона касается пола. На счет пять опускаем руки, давим в пол в течение 10 секунд. Далее пять секунд перерыва, и повторяем действия.
Положение тела горизонтальное. Вытянутые вперед руки плавно поднимаем вверх, ладони смотрят в потолок, тыльная сторона касается пола. На счет пять опускаем руки, давим в пол в течение 10 секунд. Далее пять секунд перерыва, и повторяем действия. объем движений, происходит разрешение болевого синдрома. Кроме аналгезии обладает способностями транквилизаторов — уменьшает выраженность или подавляет тревогу, страх, снимает эмоциональное напряжение. Рекомендован для устранения болевого синдрома средней и тяжелой степени выраженности в условиях стационара или амбулаторно. Хорошо переносится пациентами. Минус — клинический эффект монотерапии недостаточно стойкий. Поэтому целесообразно включение препарата в комплексную терапию с применением других фармакологических продуктов (нестероидных противовоспалительных средств, глюкокортикоидов, анальгетиков) и физио для расслабления мышц позвоночника.
объем движений, происходит разрешение болевого синдрома. Кроме аналгезии обладает способностями транквилизаторов — уменьшает выраженность или подавляет тревогу, страх, снимает эмоциональное напряжение. Рекомендован для устранения болевого синдрома средней и тяжелой степени выраженности в условиях стационара или амбулаторно. Хорошо переносится пациентами. Минус — клинический эффект монотерапии недостаточно стойкий. Поэтому целесообразно включение препарата в комплексную терапию с применением других фармакологических продуктов (нестероидных противовоспалительных средств, глюкокортикоидов, анальгетиков) и физио для расслабления мышц позвоночника. жаропонижающим действием. В качестве примера можно назвать «Нимесулид», «Найз», «Долгит», «Кетонал», «Фастум гель».
жаропонижающим действием. В качестве примера можно назвать «Нимесулид», «Найз», «Долгит», «Кетонал», «Фастум гель».