Судороги у собаки или кошки
Судороги — это неконтролируемое, непроизвольное сокращение мышцы или группы мышц. Очень часто они являются вторичными признаками.
Приступ может быть вызван метаболическими изменениями в организме или заболеваниями головного мозга.
Причины судорог у собак и кошек
Одна из таких причин — гипоксия или аноксия (недостаточное снабжение или временное отсутствие притока кислорода к головному мозгу), вызванная нарушением дыхания или сердечной деятельностью. Судороги могут быть связаны с пониженным содержанием в крови кальция (гипокальцемия) или глюкозы (гипогликемия), болезнями почек, заболеваниями печени, диабетом, а также послеродовой титанией (заболевание, возникающее в период лактации после родов).
Среди других причин, способных вызвать сокращения в мышцах у кошек или собак, можно выделить паразитарные заболевания, тепловой удар, заболевания щитовидной железы, интоксикацию (отравление растениями или попаданием в организм ядохимикатов).
В зависимости от того, какое именно заболевание стало причиной появления недуга, будет меняться и его характер. По своему типу судороги делятся на несколько видов и имеют некоторые различия.
Виды судорог
Конвульсии — это периодические, слабые и отрывистые сокращения мышц на теле собаки, внешне напоминающие подёргивание. Конвульсии встречаются у многих собак, и причин для них существует достаточно много. Во время конвульсий пёс находится в сознании и реагирует на команды и голос своего хозяина.
Конвульсии встречаются у многих собак, и причин для них существует достаточно много. Во время конвульсий пёс находится в сознании и реагирует на команды и голос своего хозяина.
Тонические судороги — это следующий вид, являющийся не особо опасным и свидетельствующий о некоторых нарушениях в работе организма животного. Они представляют собой недолгие, но постоянные сокращения мышц, которые медленно подёргиваются через определённый промежуток времени. Собака при тонических судорогах находится в сознании и испытывает болевые ощущения, из-за чего может скулить и выглядеть напуганной.
Клонические судороги

Эпилептический припадок — этот вид судорог у собак и кошек считается наиболее опасным и имеет ряд негативных последствий. Во время эпилептического припадка животное теряет сознание, мышцы постоянно находятся в напряжении, расслабляясь лишь на несколько секунд. При таком припадке глаза у животного могут быть как закрыты, так и открыты.
Первая помощь животному при судорогах
До того, как вы доберётесь к ветеринарному врачу, вы сможете лишь немногим помочь своему питомцу. В первую очередь — не паникуйте! Постарайтесь убрать подальше все предметы, перенести животное в максимально безопасное место во избежание травм, завернуть его в одеяло или обложить подушками. После этого пробуйте измерить животному температуру, чтобы сразу сообщить её врачу по прибытию в ветклинику (немаловажный фактор). Измерять температуру следует в перерывах между мышечными спазмами, пока животное находится в спокойном состоянии. Во время перевозки собаки или кошки, у которой начались судороги, необходимо закутать ее в одеяло и крепко прижать.
Поставить диагноз сразу не сможет даже специалист. Постарайтесь как можно более точно описать клиническую картину ветеринарному врачу, это поможет ему выяснить причину данного явления и начать заниматься диагностикой, к примеру: взятие анализов крови, рентгенография, анализ мочи, проведение МРТ и КТ диагностики, анализ на инфекции, анализ спинномозговой жидкости.Чем скорее вы обратитесь к специалисту, тем больше вероятность установки точного диагноза и начала правильного лечения.
Почему необходимо обращаться к ветеринарному стоматологу?
Большинство владельцев не воспринимают заболевания ротовой полости всерьез до тех самых пор, пока животное не начинает отказываться от пищи.
Читать подробнееДиастаз прямых мышц живота и диастаз лона. Решаемые проблемы беременности. Интервью с д.м.н., профессором М.А. Чечневой
— Что такое диастаз мышц и что такое диастаз лонного сочленения?
— Беременность — удивительное и прекрасное время, но это ещё и период дополнительных нагрузок, который становится, несомненно, испытанием на прочность для женского организма.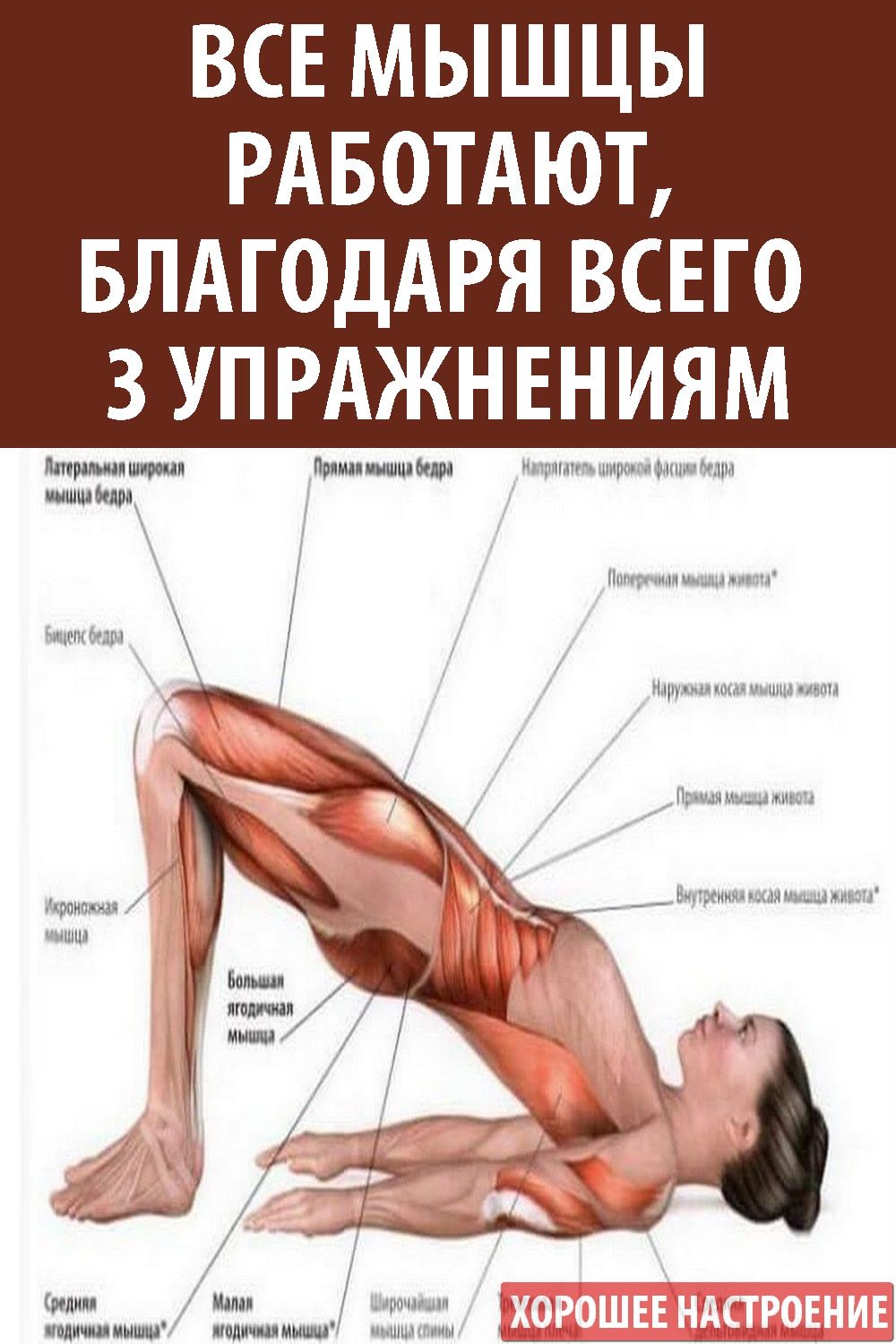
Ранее существовавшая бытовая точка зрения, что беременность омолаживает и придаёт сил, ничем не подтверждается. Во время вынашивания ребёнка на организм матери ложатся значительные дополнительные нагрузки, которые часто ведут к проявлению проблем, невидимых до беременности.
Диастаз прямых мышц живота — это расхождение внутренних краёв мышц по белой линии живота (соединительнотканная структура) на расстояние более 27 мм. Диастаз лонных костей — одно из проявлений ассоциированной с беременностью тазовой опоясывающей боли. Эта патология поражает всё тазовое кольцо, крестцово- подвздошные сочленения и симфиз. И они, безусловно, имеют общие причины для появления.
Формированию подобных проблем способствует уменьшение прочности коллагена соединительной ткани. Одна из причин — врождённая предрасположенность, так называемая дисплазия соединительной ткани, когда ткани очень эластичные, растяжимые. Во время беременности в организме женщины увеличивается продукция гормона релаксина, который снижает синтез коллагена и усиливает его распад.
— Как влияет диастаз мышц и диастаз лонного сочленения на беременность и роды?
— Расхождение прямых мышц живота наблюдается примерно у 40 % беременных. Во время беременности оно не даёт серьёзных осложнений, угрожающих жизни матери или состоянию плода. Однако неполноценность работы прямых мышц живота заставляет перераспределять нагрузку на мышцы спины, что может привести к пояснично-тазовым болям и, соответственно, дискомфорту в спине. Во время родов мышцы живота участвуют в потугах, и нарушение их анатомии и функции может повлиять на родовой акт.
С диастазом лонного сочленения дела обстоят сложнее. Как уже говорилось, это только одно из проявлений нарушения структуры и функции лонного сочленения (симфизиопатия) во время беременности. Оно встречается примерно у 50 % беременных в разной степени выраженности: в 25 % случаев приводит к ограничению подвижности беременной, в 8 % — к тяжёлым нарушениям вплоть до инвалидизации.
При симфизиопатии страдают связки лонного сочленения и хрящи, соединяющие лонные кости. Всё это приводит к выраженной боли в лонном сочленении, тазовых костях, пояснице, а также к нарушению походки и невозможности без посторонней помощи встать или лечь. У женщин с синдромом тазовой опоясывающей боли отмечаются значительные уровни дискомфорта, снижения трудоспособности и депрессии с сопутствующими социальными и экономическими проблемами. Они включают нарушение сексуальной активности при беременности, синдром хронической боли, риск венозной тромбоэмболии из-за длительной неподвижности и даже обращение за ранней индукцией родов или операцией кесарева сечения, чтобы прекратить боли.
Во время родов у такой пациентки может произойти разрыв лонного сочленения, может потребоваться операция по его восстановлению.
— Как предупредить развитие диастаза мышц и лона в период беременности и родов? Какие факторы увеличивают вероятность его развития?
— Нет рецепта, который будет стопроцентным. В медицинской литературе существует прекрасный термин «модификация образа жизни». Какие бы заболевания мы ни исследовали, будь то симфизиопатия, сахарный диабет или преэклампсия, группу риска патологии всегда составляют женщины с избыточным весом. К беременности нужно готовиться, нужно быть в хорошей физической форме. Во время беременности нужно следить за прибавкой веса. Рекомендация «кушать за двоих» не просто ошибочна, а крайне вредна. Беременные должны сохранять разумную физическую активность. Слабые и дряблые мышцы живота в сочетании с крупными размерами плода, несомненно, увеличивают риск диастаза.
В медицинской литературе существует прекрасный термин «модификация образа жизни». Какие бы заболевания мы ни исследовали, будь то симфизиопатия, сахарный диабет или преэклампсия, группу риска патологии всегда составляют женщины с избыточным весом. К беременности нужно готовиться, нужно быть в хорошей физической форме. Во время беременности нужно следить за прибавкой веса. Рекомендация «кушать за двоих» не просто ошибочна, а крайне вредна. Беременные должны сохранять разумную физическую активность. Слабые и дряблые мышцы живота в сочетании с крупными размерами плода, несомненно, увеличивают риск диастаза.
Факторами риска симфизиопатии в многочисленных исследованиях называют тяжёлый физический труд и предшествующие травмы костей таза. Такие факторы, как время, прошедшее от предыдущих беременностей, курение, использование гормональной контрацепции, перидуральная анестезия, этническая принадлежность матери, число предыдущих беременностей, плотность костной ткани, вес и гестационный возраст плода (переношенный плод), не связаны с повышенным риском развития симфизиопатии.
— Как диагностировать диастаз прямых мышц и диастаз лонного сочленения?
— В большинстве случаев диагноз диастаза прямых мышц живота можно поставить клиническим путём. Бывает, достаточно осмотра, пальпации и простых измерений.
В положении стоя можно увидеть расхождение мышц, когда у женщины не выражена подкожно-жировая клетчатка. При этом диастаз определяется в виде вертикального дефекта между прямыми мышцами.
При напряжении брюшного пресса в зоне диастаза наблюдается продольное выпячивание. Особенно хорошо такое выпячивание заметно, если пациентку в положении лежа попросить поднять голову и ноги. При необходимости можно измерить ширину дефекта просто с помощью линейки.
Самым точным методом диагностики может быть ультразвуковое исследование. При УЗИ хорошо видны внутренние края прямых мышц и может быть измерено расстояние между ними на разных уровнях.
Компьютерная томография применяется в диагностике диастаза крайне редко, в основном в научных исследованиях.
Для диагностики симфизиопатии и диастаза лонного сочленения не существует какого-то одного теста как «золотого стандарта».
Первое место, конечно, занимает опрос и осмотр пациентки. Обращаем внимание на походку беременной, на то, как она садится, ложится и как встает. Для симфизиопатии характерна «утиная походка», когда беременная переваливается с ноги на ногу. При пальпации в области лона отмечается болезненность и отёк. Используются так называемые болевые провокационные тесты, например мат-тест (подтягивание ногой к себе мнимого коврика, мата).
Для оценки качества жизни, уровня боли и нетрудоспособности используются анкеты-опросники: «Качество жизни, обусловленное здоровьем» (HRQL), «Индекс нетрудоспособности Освестри» (ODI), «Индекс оценки нетрудоспособности» (DRI), «Эдинбургская шкала послеродовой депрессии» (EPDS), «Индекс мобильности при беременности» (PMI) и «Оценка тазового кольца» (PGQ).
Из инструментальных методов наиболее широко используются УЗИ, реже компьютерная или магнитно-резонансная томография. УЗИ позволяет оценить состояние связок лонного сочленения и межлонного диска, степень выраженности изменений и риск естественных родов.
УЗИ позволяет оценить состояние связок лонного сочленения и межлонного диска, степень выраженности изменений и риск естественных родов.
— Какое лечение необходимо при диастазе прямых мышц или лонного сочленения?
— Первична профилактика: при планировании и во время беременности необходимо укреплять все группы мышц тазового пояса, а также тазовой диафрагмы.
Чаще диастаз прямых мышц исчезает самостоятельно в течение первых месяцев после родов. Специальные физические упражнения для коррекции работы мышц, для придания им тонуса и восстановления их основных функций должны выполняться под руководством грамотного инструктора. Есть виды физических упражнений, которые могут, наоборот, ухудшить ситуацию при диастазе прямых мышц живота. В некоторых случаях, когда нет эффекта от лечебной физкультуры, приходится прибегать к хирургической коррекции дефекта. В настоящее время практикуется и эндоскопическая, и открытая хирургия. Выбор метода зависит от величины и локализации дефекта.
При симфизиопатии лечебная гимнастика снижает поясничную и тазовую боль. Положительный эффект при симфизиопатии имеет акупунктура и ношение тазового бандажа.
Начальное лечение при расхождении лонного сочленения должно быть консервативным даже при наличии тяжёлых симптомов. Лечение включает постельный режим и использование тазового бандажа или стягивающего таз корсета. Раннее назначение физиотерапии с дозированной лечебной гимнастикой позволит избежать осложнений, связанных с длительной иммобилизацией. Ходьбу следует осуществлять с помощью вспомогательных устройств типа ходунков.
В большинстве случаев (до 93 %) симптомы дисфункции тазового кольца, в том числе лонного сочленения, прогрессивно стихают и полностью исчезают через шесть месяцев после родов. В остальных случаях он сохраняется, приобретая хронический характер. Однако если диастаз превышает 40 мм, то может потребоваться хирургическое лечение. Большинство исследований рекомендует хирургическое вмешательство только после отказа от консервативного лечения, неадекватного увеличения диастаза или его рецидива. Описано несколько операций, включая наружную фиксацию и открытую репозицию лонных костей с внутренней фиксацией.
Описано несколько операций, включая наружную фиксацию и открытую репозицию лонных костей с внутренней фиксацией.
Лучший совет по профилактике, диагностике и лечению: задайте грамотному доктору все вопросы, которые вас беспокоят. Только совместные усилия доктора и пациентки могут преодолеть все проблемы и найти оптимальные пути решения.
Как устроены мышцы
Не все мышцы в теле человека одинаковы. По типу строения они делятся на три группы — скелетные, гладкие и сердечная мышца (которую также называют “миокард”).
Гладкие мышцы являются составной частью кровеносных сосудов и стенок полых внутренних органов. Эти мышцы сокращаются медленно и ритмично, подчиняясь сигналам вегетативной нервной системы, точно также как и сердечная мышца.
Скелетные же мышцы подконтрольны сознанию человека, с помощью них мы, например, плывем, крутим педали, бежим — совершаем разнообразные движения. В теле более 600 таких мышц. Вместе со скелетом, они образуют скелетно-мышечную ткань.
В теле более 600 таких мышц. Вместе со скелетом, они образуют скелетно-мышечную ткань.
Скелетно-мышечная ткань, в свою очередь, состоит из двух типов волокон: медленные и быстрые. Каждый тип мышечных волокон отвечает за свой вид работы: в спринте, так же как и в тяжелой атлетике и боевых искусствах, задействованы быстрые волокна. Они рассчитаны на короткую высокоскоростную загрузку. Медленные волокна, наоборот, задействованы при продолжительных нагрузках, например, велогонка или марафон. Они отличаются низкой утомляемостью и относительно небольшой силой.
У спортсменов, выступающих в разных дисциплинах, в разной степен развиты те или иные мышечные волокна. Например, Усейн Болт не пробежал бы Московский Марафон так, как пробежал его Артём Алексеев в 2016 году (с рекордом соревнования! 2:13:40).
От природы у человека могут быть больше развиты те или иные мышцы, но их можно сознательно натренировать.
Длительные пробежки на аэробном пульсе (70-80% от максимального значения частоты сердечных сокращений).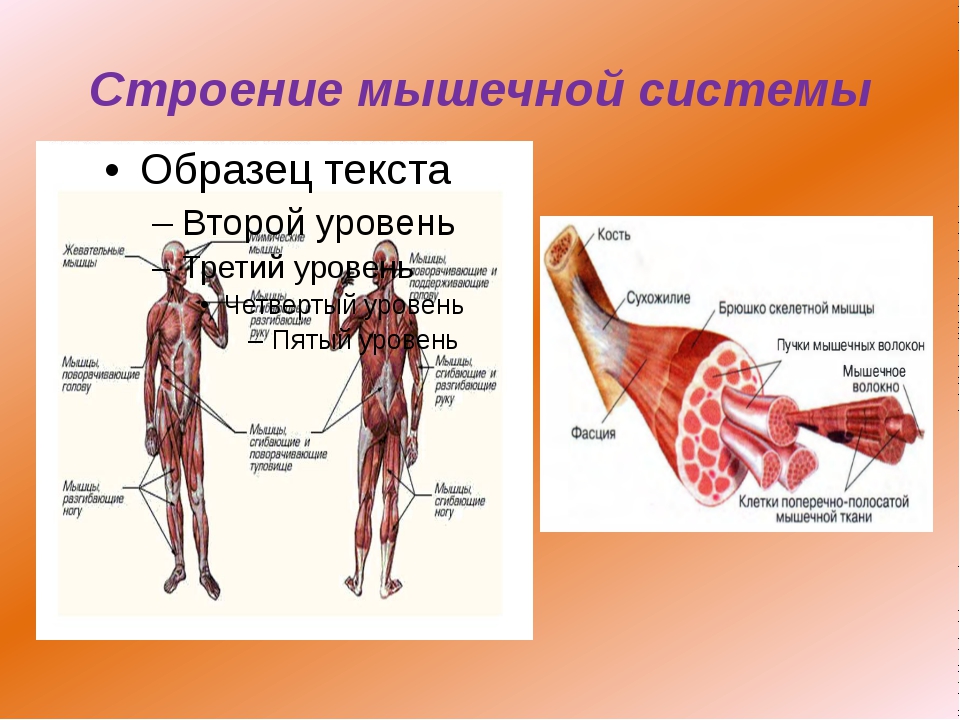
Такие тренировки развивают медленные мышечные волокна, повышая их устойчивость к утомлению. К каждой такой тренировкой всё больше и больше мышечных волокон переходят в разряд медленных. Именно поэтому атлет совершенствуется в беге на длинные дистанции с каждым новым сезоном.
Интервальные тренировки и спринты: традиционные интервалы, например, 12 х 400 м, или спринт в горку задействуют быстрые мышечные волокна. Они обладают взрывной энергией и развиваются при короткой, но интенсивной работе. Но что ещё более важно, интервальный тип тренировок развивает нейромышечную координацию, то есть увеличивает скорость сигнала «Работать!!» от мозга к мышцам. Выполняя интервалы, атлет тренирует свои спринтерские качества. Включая такие тренировки в свою подготовку, спортсмен, в том числе марафонец, сможет бежать быстрее, не затрачивая много усилий.
Участвуете ли вы в соревновании по легкой атлетике в помещении или готовитесь к марафону, ваше тело работает интенсивно, порой на пределе возможностей.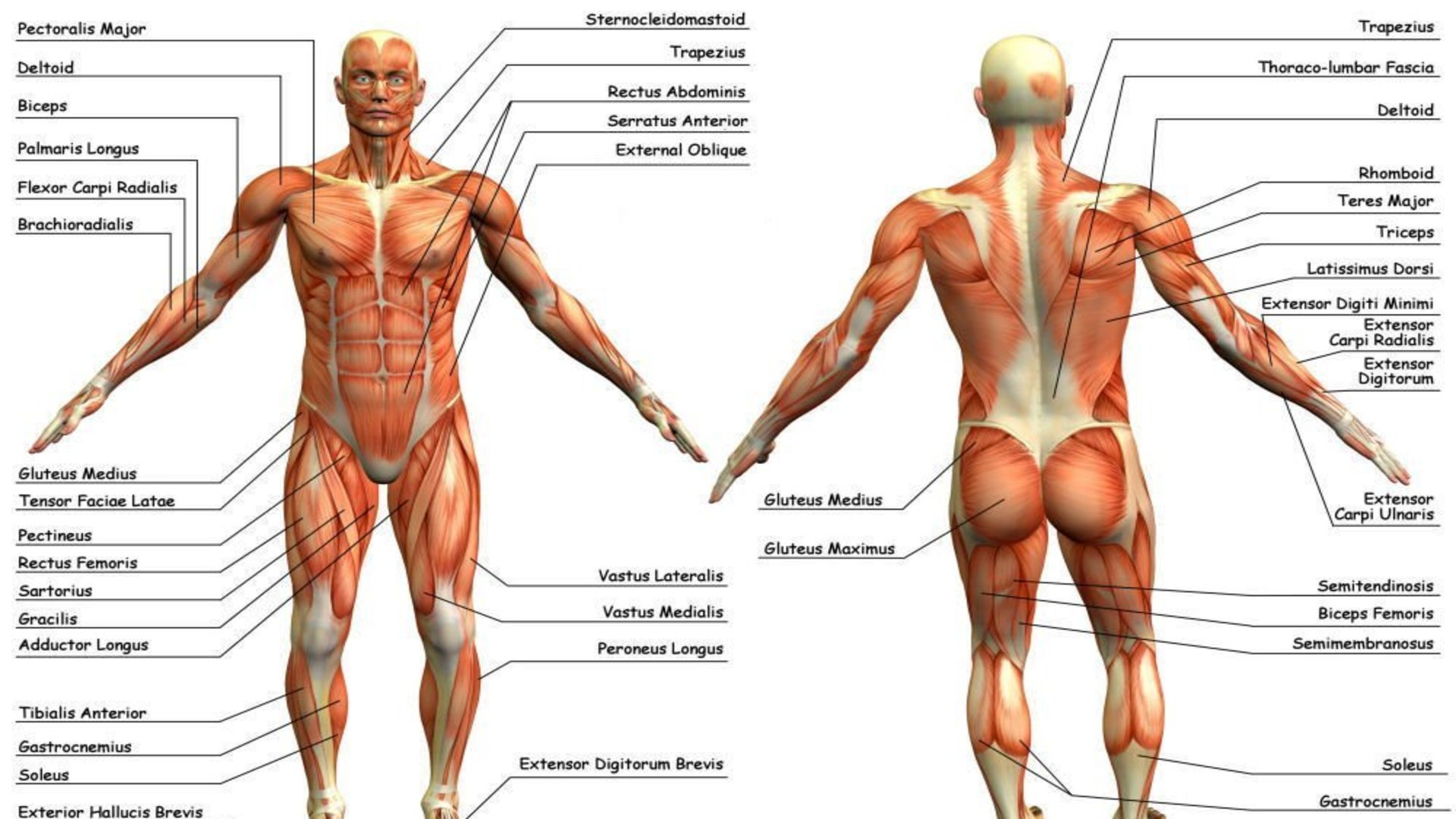 Чтобы поддержать мышцы, помочь им справиться с нагрузкой, требуется хорошая экипировка. Для длительных пробежек рекомендуем обратить внимание на компрессионное трико серии ЭЛИТ или на более экономичный вариант — трико серии УНИВЕРСАЛЬНАЯ.
Чтобы поддержать мышцы, помочь им справиться с нагрузкой, требуется хорошая экипировка. Для длительных пробежек рекомендуем обратить внимание на компрессионное трико серии ЭЛИТ или на более экономичный вариант — трико серии УНИВЕРСАЛЬНАЯ.
Компрессионная ткань воздействуют именно на все мышцы, которые подвержены наибольшим нагрузкам. Если вы привыкли бегать в шортах, то будет не лишним дополнить их компрессионными гетрами или гольфами для усиления оттока крови и защиты икроножной мышцы.
При интервальных тренировках и спринтах, ваш высокий темп поддержит серия MCS: компрессионные трико, шорты и гетры. Кроме усиленной поддержки работы сердечно-сосудистой системы, экипировка MCS (Muscle Containment Stamping) оказывает направленное компрессионное действие на крупные мышцы, эффективно снижает их колебание, и, соответственно, риск их повреждения.
Воспаление под языком | Семейная стоматология
Боль под языком должна насторожить каждого. Ощутив её, необходимо сразу обратиться к врачу, не занимаясь самолечением. Проблема в том, что существует много причин возникновения боли, ведь в этом месте расположены важные элементы полости рта. И лечение определяется в зависимости от локализации и типа воспаления.
Ощутив её, необходимо сразу обратиться к врачу, не занимаясь самолечением. Проблема в том, что существует много причин возникновения боли, ведь в этом месте расположены важные элементы полости рта. И лечение определяется в зависимости от локализации и типа воспаления.
Строение области под языком
Всё, что расположено под языком называет дном ротовой полости. Это:
- нервные окончания;
- подъязычная кость;
- подъязычные мышцы;
- слюнная железа;
- соединительные складки, называемые уздечками;
- сосуды.
Каждый элемент дна полости рта служит свою службу и является незаменимым. Только в том случае, если все мышцы, ткани, железы и нервы здоровы, язык нормально функционирует. Если появилась боль под языком, значит, речь идёт о патологии.
Причины боли под языком
- Аллергические реакции вызывают отёчность тканей и болезненные ощущения.
- Вредные микроорганизмы, появляющиеся во рту во время ангины, вызывают острое воспаление.
 Часто, оно затрагивает дно полости рта.
Часто, оно затрагивает дно полости рта. - Механические травмы при ушибе, падении повреждают сосуды, нервы, мягкие ткани. Могут разорваться сосуды, что приведёт к скоплению крови между волокнами мышц.
- Некоторые невылеченные заболевания приводят к флегмоне, воспалении с гноем внутри. В большинстве случаев флегмона появляется именно под языком.
- Обычный кариес, если его не лечить, вызывает воспаление, которое достигает и подъязычной области.
- В слюнной железе множество протоков, и если в неё попадёт инфекция, то по этим протокам она легко попадёт в ткань железы.
- Травма уздечки языка. У людей с врождённой короткой уздечкой травмы возникают чаще. Даже обычный разговор может стать причиной разрыва. Впрочем, люди с нормальным размером уздечки тоже страдают. Нередко к травме приводят воспалительные заболевания, аллергические реакции, приводящие к опухоли языка, появлению язвочек. Но также к повреждению уздечки приводит неправильная гигиена полости рта — так называемся опасная чистка.

У некоторых людей с рождения наблюдается асимметрия подъязычной кости, а иногда эта аномалия образуется при травме. Асимметрия мешает органам дна полости рта правильно функционировать.
Как лечат подъязычную область?
Учитывая вышеперечисленные причины, при малейшей боли в подъязычном пространстве следует немедленно обратиться к доктору. Врач выяснит источник боли и определит схему лечения. В некоторых случаях лечением занимаются аллергологи и терапевты. Но чаще боль в области дна ротовой лечат стоматологи.
При травме уздечки или тканей области под языком будет прописано полоскание: раствором соды, ромазуланом, стоматофитом, гексоралом, хлорофиллиптом или йодинолом. Полоскать рот следует по следующему графику:
- утром и вечером перед сном;
- после еды.
Также врач обрабатывает область травмы антисептиком и противовоспалительными препаратами.
Воспаления, вызванные стоматологическими проблемами, требуют немедленного лечения — специалисты «Семейной стоматологии» избавят от кариеса, пульпита или периодонтита и назначат курс противовоспалительных препаратов, чтобы справиться с подъязычным воспалением.
Но одним из самых опасных заболеваний в области дна полости рта считается воспаление слюнных желез. Важно начать лечение до появления абсцесса и развития осложнений. В этом случае доктор назначает:
- антибактериальную терапию — доктор вводит лекарство в железу, а также прописывает антибиотик более широкого спектра действия;
- препараты для активации выделения слюны — используется либо раствор йодистого калия, либо пилокарпин, иногда применяют обычный лимон;
- горячие сухие компрессы;
- курс физиотерапии.
Если же воспаление запущено и появился гной или образовался камень, пациент направляется к хирургу, который вычищает полость железы от гноя и удаляет камень.
Профилактика воспалений дна полости рта
В качестве профилактики заболеваний подъязычной области стоматологи дают рекомендации по правильному уходу за полостью рта:
- заботиться о дёснах;
- избегать скопления бактериального налёта;
- посещать стоматолога 2 раза в год;
- препятствовать возникновению кариеса;
- чистить зубы 2 раза в день.

Но если у пациента есть врожденные или приобретённые аномалии развития дна ротовой полости, такие как укороченный уздечка или асимметрия строения, то придётся быть осторожнее, чтобы не допустить травмы. Некоторые аномалии поддаются лечению. Приходите на прием в «Семейную стоматологию» и опытные специалисты подскажут, как избавиться от дефектов, опухолей и воспалений.
Езда на велосипеде – какие мышцы ощутят нагрузку?
Не для кого не секрет, что езда на велосипеде – это не только отличная возможность поднять себе настроение и получить желаемый заряд бодрости, но и значительная польза для здоровья человека. Медики уверенно говорят о том, что регулярные велосипедные прогулки весьма положительно влияют на:
- Сердечно – сосудистую систему
- Опорно – двигательный аппарат
- Зрение
- Дыхательную систему
С помощью велосипеда можно избавиться от избыточной массы тела, варикоза и ряда других серьезных заболеваний. Поэтому польза от такого увлечения будет просто колосальной.
Поэтому польза от такого увлечения будет просто колосальной.
Какие мышцы получают нагрузку во время езды на велосипеде?
Мнение о том, что езда на велосипеде активно влияет исключительно на мышцы ног, является ошибочным. Конечно, данный вид мышц задействован более активно, чем остальные, однако ощутимая физическая нагрузка ложится на все тело.
Итак, давайте более детально рассмотрим на какие именно группы мышц повлияет ваше увлечение велоспортом.
Мышцы рук и плечей
Эта группа наименьше задействована во время езды на велосипеде, однако во время резких поворотов и крутого подъёма вверх, вы сразу ощутите серьезную нагрузку на руки и плечи.
Мышцы пресса
Если вы хотите активно задействовать данную группу мышц, овладейте техникой езды стоя и сразу ощутите весомую нагрузку на пресс. Хорошо натренированные мышцы пресса очень важны для велосипедной езды, так как способствуют правильному положению корпуса во время движения.
Подвздошная мышца
Эта мышца играет огромную роль во время управления велосипедом, так как отвечает за сгибание ноги в колене и разгибание бедра. Езда на байке дает значительную нагрузку на эту мышцу, поэтому в случае проявления неприятных ощущений в области паха (где собственно и расположена эта мышца) прогулку на велосипеде нужно немедленно прекратить и обязательно проконсультироваться с врачом.
Езда на байке дает значительную нагрузку на эту мышцу, поэтому в случае проявления неприятных ощущений в области паха (где собственно и расположена эта мышца) прогулку на велосипеде нужно немедленно прекратить и обязательно проконсультироваться с врачом.
Ягодичные мышцы
Этот вид мышц получает серьезную нагрузку во время езды на велосипеде. Натренированные ягодичные мышцы позволяют человеку лучше удерживать равновесие и контролировать правильное положение корпуса.
Мышцы ног
Конечно, данная группа мышц наиболее задействована в велоспорте. Это касается как верхних мышц (квадрицепс и бицепс бедра), так и нижних (икроножная мышца). Именно поэтому преобладающее большинство профессиональных велосипедистов могут похвастаться красивыми подкаченными ногами.
Важно отметить, что полноценная нагрузка на все вышеперечисленные группы мышц будет ощущаться лишь в том случае, если человек владеет правильной техникой езды и осуществляет полноценное круговое педалирование.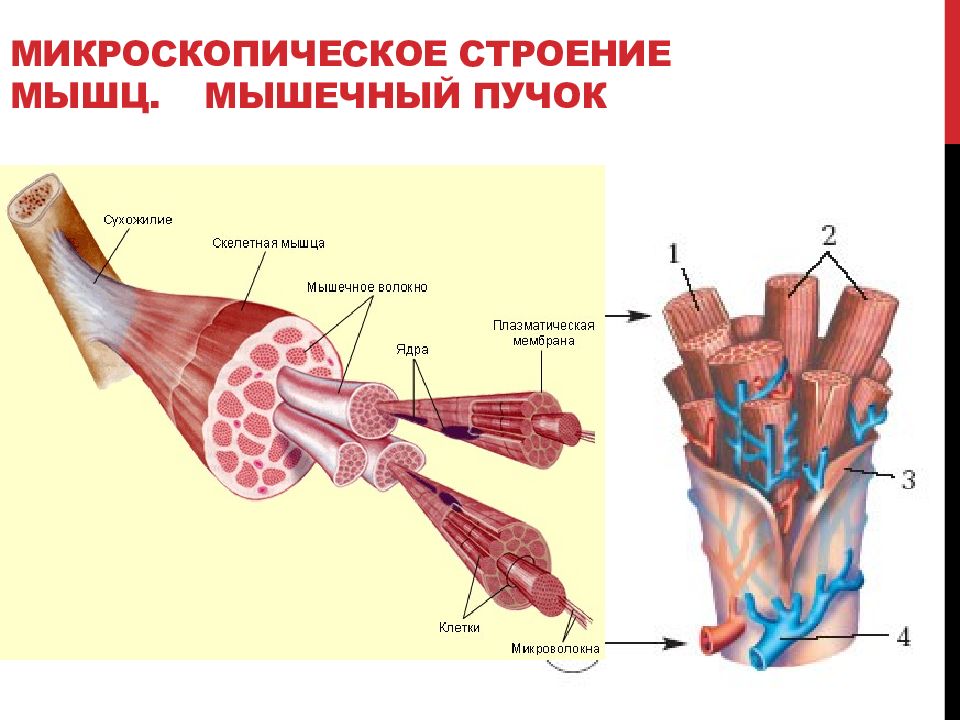 Немаловажную роль в этом играет соответствующая обувь. Лучше отдать предпочтение удобной и закрытой обуви с широкой подошвой, гарантирующей качественное сцепление с педалями.
Немаловажную роль в этом играет соответствующая обувь. Лучше отдать предпочтение удобной и закрытой обуви с широкой подошвой, гарантирующей качественное сцепление с педалями.
Однако езда на велосипеде способствует не только укреплению вашей мышечной системы. Занимаясь велоспортом регулярно, вы значительно укрепите свой иммунитет, защититесь от сезонных инфекционных и вирусных заболеваний, и просто поднимите себе настроение.
Не следует рассматривать велоспорт исключительно как возможность похудения или прокачки ваших мышц. Езда на байке – это целая многогранная философия, которая формирует определенный тип мышления, учит чувствовать себя свободным и независимым. Поэтому в первую очередь научитесь просто получать удовольствие от самого процесса и тогда все остальные приятные бонусы, которые дает нам велосипед, на заставят себя ждать!
причины, симптомы, профилактика и лечение
Не терпите головную боль, слабость, ухудшение зрения, проблемы со сном.
 Возможно, вам требуется помощь невролога
Возможно, вам требуется помощь неврологаНевролог – это врач, специализирующийся на заболеваниях нервной системы головного и спинного мозга, периферических нервов и мышечной системы. На прием к неврологу чаще всего отправляют врачи общей специализации – терапевты, если у них есть подозрение на нарушение работы нервной системы у пациента.
Головные боли
Почти каждый человек периодически страдает от головных болей – из-за чрезмерного умственного и физического напряжения или, например, во время простуды. Однако у некоторых людей головные боли могут быть очень сильными – так проявляются, например, мигрени. В других случаях боли могут быть вызваны более серьезными причинами: кровоизлиянием в мозг, опухолью или повышенным внутричерепным давлением.
Если сильные головные боли беспокоят вас постоянно, не откладывайте визит к неврологу.
Хроническая боль
Постоянную боль в шее и спине обычно списывают на усталость и неудачно поднятые тяжести, ожидая, что она пройдет сама. Однако, если боль приобретает хронический характер, стоит посетить невролога.
Однако, если боль приобретает хронический характер, стоит посетить невролога.
Помните, что подобные недомогания могут оказаться симптомами травмы позвоночника или нарушения работы нервной системы.
Головокружение
Постоянные головокружения и потеря равновесия могут говорить о нарушениях работы головного мозга, а также различных неврологических или сердечно-сосудистых заболеваниях.
Если головокружения появляются регулярно, обязательно обратитесь к терапевту и неврологу.
Онемение или покалывание
Как и головокружение, онемение и покалывание могут быть симптомами многих заболеваний.
Наиболее настораживающий симптом – покалывание или онемение с одной стороны тела, связанное с мышечной слабостью или затруднением движений. Это может оказаться симптомом нарушения работы периферических нервов или даже признаком нарушения мозгового кровообращения, а значит, визит к врачу откладывать не стоит ни в коем случае.
Слабость
Слабость нередко путают с усталостью, но эти два состояния очень важно различать.
При мышечной слабости человек не в состоянии, например, поднять рукой чашку, несмотря на все старания. При усталости человек может это сделать, пусть и ценой значительных усилий. Кроме того, слабость обычно распространяется на отдельные группы мышц, а усталость влияет на все мышцы.
Боль в шее может застать даже на рабочем месте. Существуют эффективные упражнения, которые можно выполнять прямо за рабочим столом.
Понимать разницу между этими состояниями очень важно, так как усталость может свидетельствовать о недостатке сна, перетренированности или простудном заболевании, а слабость – о более серьезных проблемах: инсульте или нервно-мышечных заболеваниях.
Если слабость сочетается с онемением и распространяется на одну половину тела, это может быть признаком инсульта или других серьезных неврологических проблем. Все они требуют немедленного обращения к неврологу.
Все они требуют немедленного обращения к неврологу.
Проблемы с движением
Нарушения движения могут включать в себя неуклюжесть, тремор, замедленность движений, непреднамеренные движения или трудности при ходьбе.
Если подобные симптомы проявляются регулярно – они могут говорить о нарушении работы головного мозга и являются поводом для срочного визита к неврологу.
Проблемы со зрением
Постепенная потеря остроты зрения, развивающаяся с возрастом, требует наблюдения у офтальмолога. В то время как внезапное значительное снижение зрения нередко становится следствием неврологических нарушений.
Также поводом посетить невролога могут стать эпизоды двоения в глазах, а также появление в обоих глазах зрительных аномалий, не проходящих после закрытия одного глаза.
Нарушение мышления
Трудности в интеллектуальной деятельности могут выражаться по-разному: проблемы в поиске слов или при разговоре, проблемы с памятью, изменение личности и спутанность сознания.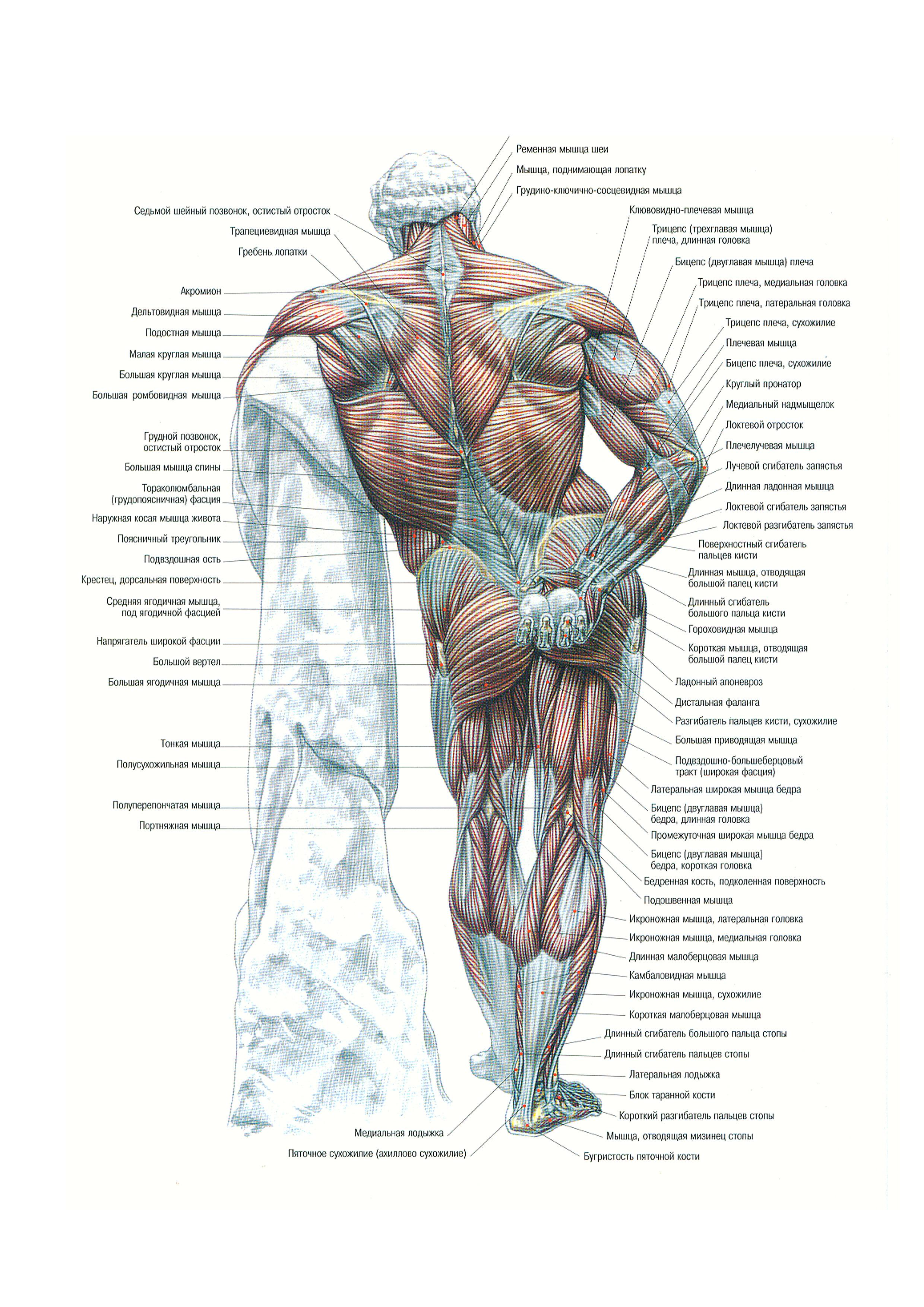 Эти проблемы требуют обращения к неврологу, ведь у взрослых они могут быть признаками нейродегенеративных заболеваний.
Эти проблемы требуют обращения к неврологу, ведь у взрослых они могут быть признаками нейродегенеративных заболеваний.
Также визит к неврологу необходим, если проблемы с мышлением и памятью наблюдаются у ребенка.
Проблемы со сном
Нарушения сна очень распространены, и многие из них требуют вмешательства терапевта, лора или пульмонолога.
Если бессонница сочетается с другими неврологическими симптомами (головными болями, болями в шее, признаками нарушения памяти), вам надо обратиться к неврологу.
«Зажатая» шея
Этот немедицинский термин часто используется для описания неприятных ощущений в шее, с которыми человек встает после сна в неудобном положении.
Подобные симптомы встречаются и у тех, кто просидел за компьютером без перерыва в течение продолжительного времени или неожиданно резко дернул головой.
«Зажатая» шея – это не диагноз, и у этой проблемы могут быть совершенно разные причины. Обычно к ощущению скованности приводит мышечный спазм или зажим нерва в результате смещения межпозвонкового диска.
Обычно к ощущению скованности приводит мышечный спазм или зажим нерва в результате смещения межпозвонкового диска.
Неприятные ощущения обычно проходят после отдыха в удобной позе и занятий лечебной физкультурой. Внимание: если симптомы наблюдаются дольше недели, не откладывайте визит к врачу.
Последствия мышечного перенапряжения
Боли в мышцах шеи – это результат травм мышц спины. Они могут быть вызваны статическим напряжением, спровоцированным неправильной позой, подъемом тяжестей, требующим резких движений в области талии.
Основные симптомы – снижение гибкости и ограничение подвижности шеи, боль.
Длительный отдых и смена деятельности обычно избавляют от неприятных ощущений, однако, если боль имеет острый характер и не проходит в течение нескольких дней, следует обратиться к врачу.
Растяжение связок шеи
Связки – это своеобразные тяжи из соединительной ткани, которые удерживают кости вместе, в том числе и кости позвоночника.
Растяжение связок может произойти в результате падения или внезапных резких поворотов головы, которые излишне растягивают и перегружают связки. Еще одна причина – хроническое напряжение из-за длительного нахождения в неправильной позе.
Если в шее появилась резкая боль, ограничение подвижности и отек, особенно после падения, положите человека на спину на жесткую поверхность и немедленно вызовите скорую помощь.
Грыжа межпозвонкового диска
Грыжа межпозвонкового диска развивается, когда в результате травмы студенистое ядро, находящееся под твердой фиброзной оболочкой диска, выпячивается в просвет между позвонками. Это приводит к защемлению нервных корешков и даже повреждению спинного мозга.
Лечение межпозвонковых грыж в домашних условиях невозможно! При появлении описанных выше симптомов следует незамедлительно обратиться к врачу. Имейте в виду, что в отдельных случаях может потребоваться оперативное вмешательство.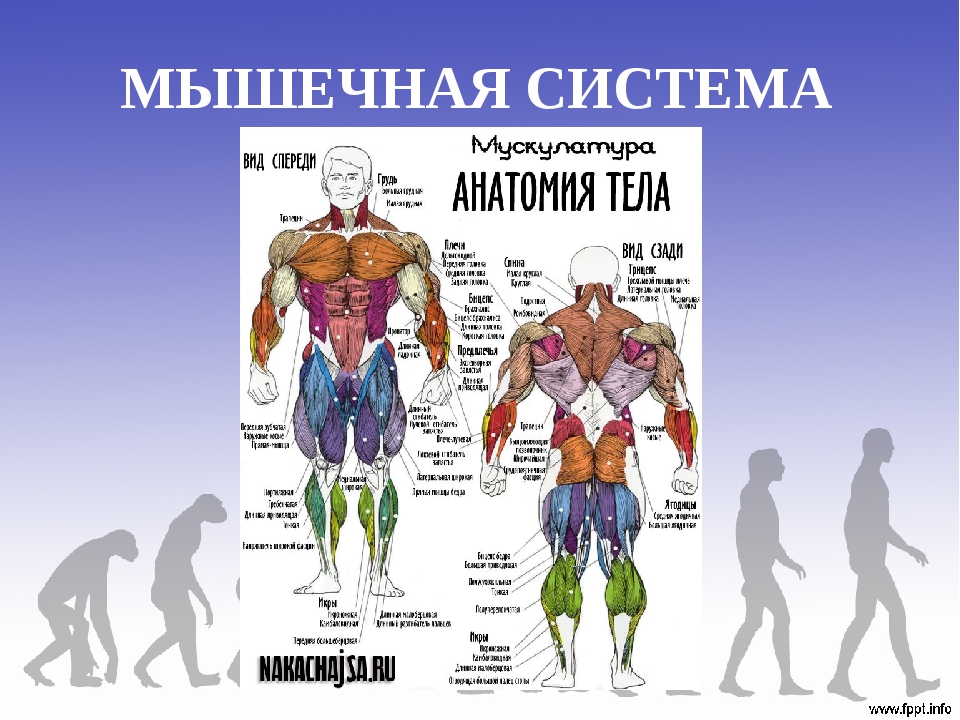
При защемлении корешков в шейном отделе позвоночника появляется сильная боль, слабость и онемение в руке, а также головокружение и головные боли.
Появление межпозвонковых грыж провоцируют травмы, а также сильное перенапряжение, например подъем тяжелого груза с искривленным позвоночником.
Статья подготовлена по материалам портала takzdorovo.ru Министерства здравоохранения РФ
Обзор мышечной системы — 5 фактов о мышцах
На простейшем уровне мышцы позволяют нам двигаться. Гладкая и сердечная мышца движутся, чтобы облегчить такие функции организма, как сердцебиение и пищеварение. Движение этих мышц направляется вегетативной частью нервной системы — это нервы, управляющие органами. Скелетные мышцы перемещают наши тела в пространстве. Они получают прямые инструкции от определенных нервов, которые иннервируют каждую мышцу. Хотите узнать больше о мышцах человеческого тела? Вот еще пять фактов о мышечной системе, которые следует помнить.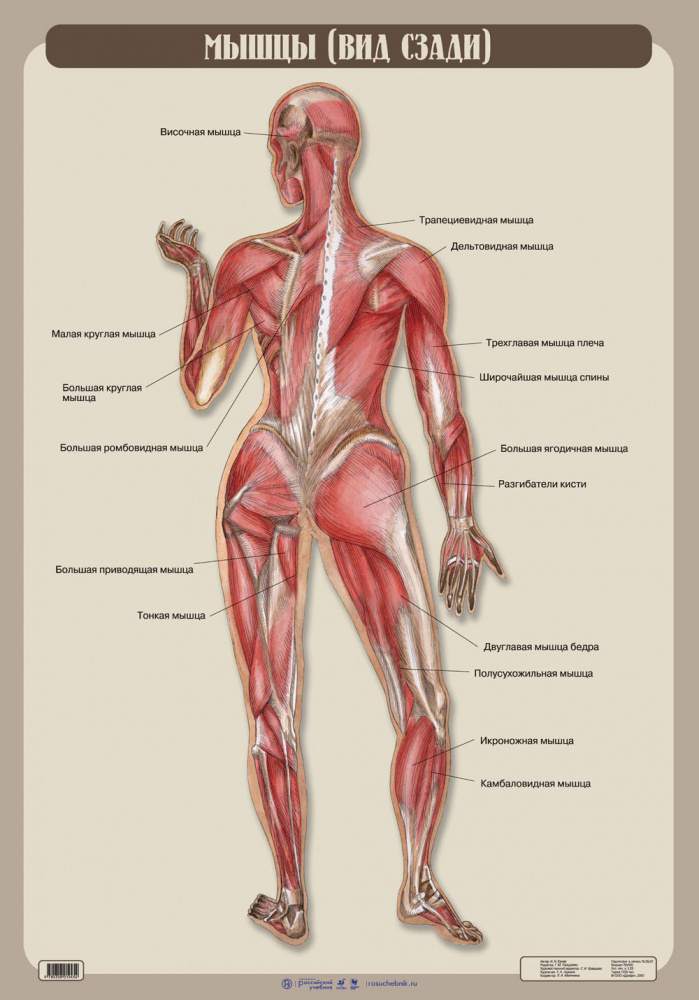
1. Более 600 скелетных мышц составляют около половины нашего веса
Мышцы, приводящие в движение человеческий скелет, сильно различаются по форме и размеру и охватывают все части нашего тела. Только в мышечной системе содержится более 600 скелетных мышц, которые составляют около 40% нашей массы. Кровеносные сосуды и нервы проходят к каждой мышце, помогая контролировать и регулировать функцию каждой мышцы.
2. Скелетные мышцы прикрепляются к костям
В мышечной системе скелетные мышцы соединены со скелетом либо с костью, либо с соединительными тканями, такими как связки.Мышцы всегда прикрепляются в двух или более местах. Когда мышца сокращается, точки прикрепления сближаются; когда он расслабляется, точки крепления раздвигаются.
3. Мышцы, тянущие к костям, чтобы двигать телом
Мышцы сокращаются и расслабляются для движения костей. Локтевой сустав сгибается (сгибается), когда мышцы тянут на лучевую и локтевую кость руки. Мышцы сокращаются, когда сообщения передаются от нервов к мышцам и запускают химические реакции. Эти реакции изменяют внутреннюю структуру клеток мышечных волокон, в результате чего мышца укорачивается.Мышечные волокна расслабляются, когда сигнал нервной системы больше не присутствует, тем самым обращая сокращение.
Эти реакции изменяют внутреннюю структуру клеток мышечных волокон, в результате чего мышца укорачивается.Мышечные волокна расслабляются, когда сигнал нервной системы больше не присутствует, тем самым обращая сокращение.
4. Мышцы составляют стенки многих органов
Не вся мышечная ткань — это скелетная мышца. Гладкая мышечная ткань находится в стенках многих органов человеческого тела и помогает этим органам двигаться, облегчая функции организма. Пищеварительный канал (пищевод, желудок и кишечник) включает мышечную ткань, которая сокращается и расслабляется для перемещения питательных веществ в процессе пищеварения. Мочевой пузырь также включает мышечную ткань, которая сокращается и расслабляется, удерживая и выделяя мочу.Сердцебиение — это результат сокращения и расслабления мышечной ткани сердечной стенки. Гладкие мышцы стенок артерий помогают перемещать кровь по телу.
5. Соматические моторные сигналы перемещают скелетные мышцы
Как двигаются скелетные мышцы? Это происходит, когда мышечная система и нервная система работают вместе: соматические сигналы отправляются из коры головного мозга к нервам, связанным с определенными скелетными мышцами.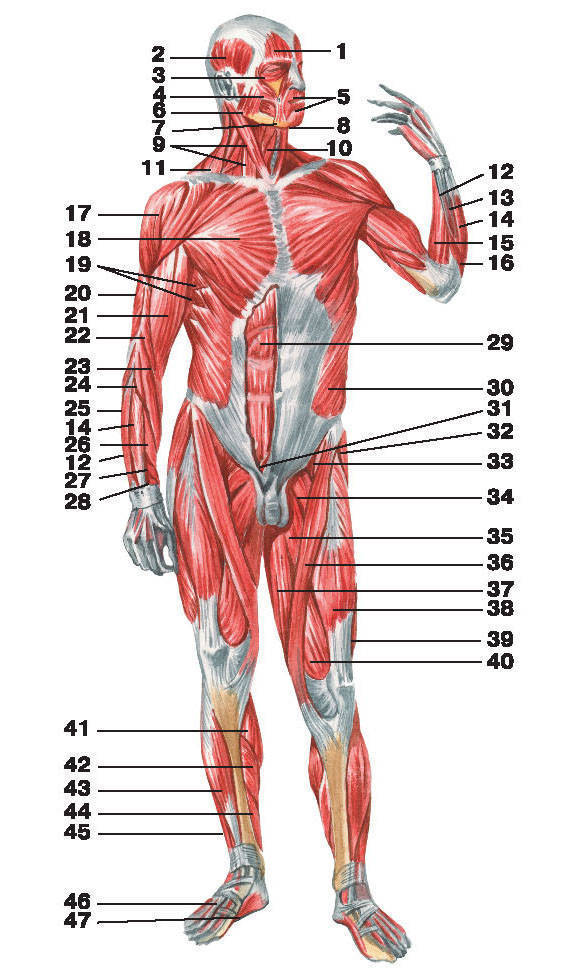 Большинство сигналов проходит через спинномозговые нервы, которые соединяются с нервами, которые иннервируют скелетные мышцы по всему телу.Хотите согнуть локтевой сустав? Кора головного мозга посылает сигнал через спинной нерв к нервам, которые иннервируют мышцы вокруг локтевого сустава. Когда этот сигнал достигает мышечной ткани, ее клетки реорганизуются, вызывая сокращение, которое сгибает локтевой сустав!
Большинство сигналов проходит через спинномозговые нервы, которые соединяются с нервами, которые иннервируют скелетные мышцы по всему телу.Хотите согнуть локтевой сустав? Кора головного мозга посылает сигнал через спинной нерв к нервам, которые иннервируют мышцы вокруг локтевого сустава. Когда этот сигнал достигает мышечной ткани, ее клетки реорганизуются, вызывая сокращение, которое сгибает локтевой сустав!
Мышечная система: факты, функции и заболевания
Хотя большинство людей ассоциируют мышцы с силой, они не просто помогают поднимать тяжелые предметы. 650 мышц тела не только поддерживают движение — контроль ходьбы, разговора, сидения, стояния, еды и других повседневных функций, которые люди сознательно выполняют, — но также помогают поддерживать осанку и, помимо других функций, обеспечивают циркуляцию крови и других веществ по всему телу.
Мышцы часто связаны с деятельностью ног, рук и других придатков, но, по данным Национального института здоровья (NIH), мышцы также производят более тонкие движения, такие как мимика, движения глаз и дыхание.
[Галерея изображений: BioDigital Human]
Три типа мышц
Согласно NIH, мышечную систему можно разделить на три типа: скелетные, гладкие и сердечные.
Скелетные мышцы — единственная произвольная мышечная ткань в человеческом теле, которая контролирует каждое действие, которое человек сознательно выполняет.Согласно Руководству Merck, большинство скелетных мышц прикреплены к двум костям через сустав, поэтому мышца служит для перемещения частей этих костей ближе друг к другу.
Висцеральные или гладкие мышцы находятся внутри таких органов, как желудок и кишечник, а также в кровеносных сосудах. Это называется гладкой мышцей, потому что, в отличие от скелетных мышц, она не имеет полосатого вида скелетной или сердечной мышцы. Согласно Руководству Merck, самая слабая из всех мышечных тканей, висцеральные мышцы сокращаются, чтобы перемещать вещества через орган.Поскольку висцеральная мышца контролируется бессознательной частью мозга, она известна как непроизвольная мышца, поскольку не может контролироваться сознательным умом.
Согласно Руководству Merck, сердечная мышца — это непроизвольная мышца, отвечающая за перекачивание крови по всему телу. Естественный кардиостимулятор сердца состоит из сердечной мышцы, которая сигнализирует другим сердечным мышцам о сокращении. Как и висцеральные мышцы, ткань сердечной мышцы управляется непроизвольно. В то время как гормоны и сигналы мозга регулируют скорость сокращения, сердечная мышца стимулирует себя к сокращению.
Формы мышц
Мышцы дополнительно классифицируются по форме, размеру и направлению в соответствии с NIH. Дельтовидные мышцы, или мышцы плеча, имеют треугольную форму. Зубчатая мышца, которая начинается на поверхности второго-девятого ребра сбоку грудной клетки и проходит по всей передней длине лопатки (лопатки), имеет характерную пиловидную форму. Большой ромбовидный элемент, прикрепляющий лопатку к позвоночнику, имеет форму ромба.
По размеру можно различать похожие мышцы в одной и той же области.Ягодичная область (ягодицы) содержит три мышцы, различающиеся по размеру: большая ягодичная мышца (большая), средняя ягодичная мышца (средняя) и малая ягодичная мышца (наименьшая), отмечает NIH.
Направление движения мышечных волокон можно использовать для идентификации мышцы. Согласно NIH, в брюшной области есть несколько наборов широких плоских мышц. Мышцы, волокна которых проходят прямо вверх и вниз, — это прямые мышцы живота, те, что идут поперечно (слева направо), — это поперечные мышцы живота, а те, что идут под углом, — косые.Любой энтузиаст упражнений знает, что косые мышцы живота являются одними из самых сложных для развития мышц пресса с шестью кубиками.
Мышцы также можно идентифицировать по их функции. Группа сгибателей предплечья сгибает запястье и пальцы. Супинатор — это мышца, которая позволяет перевернуть запястье ладонью вверх. Приводящие мышцы ног приводят или стягивают конечности вместе, согласно NIH.
Заболевания мышечной системы
Не существует единого врача, который лечил бы мышечные заболевания и расстройства.По данным Американской медицинской ассоциации, ревматологи, ортопеды и неврологи могут лечить состояния, поражающие мышцы.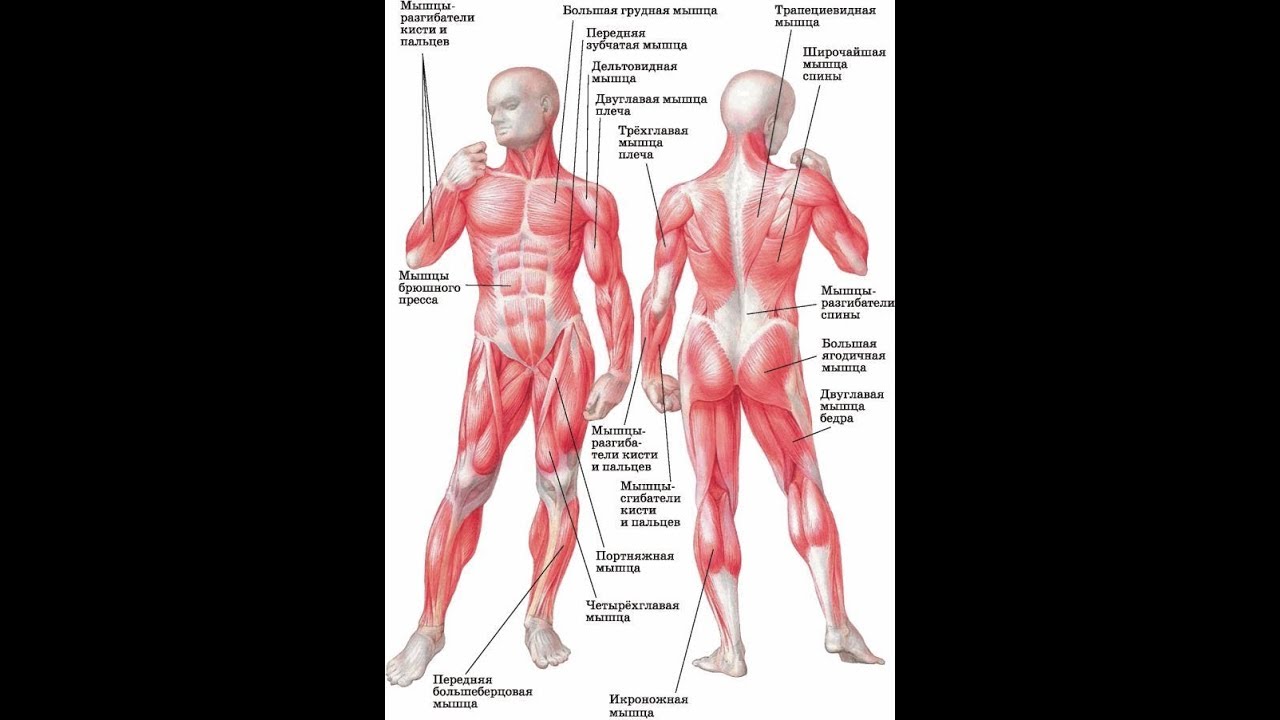
По словам доктора Роберта Шаббинга, руководителя неврологии Kaiser Permanente в Денвере, существует ряд общих нервно-мышечных расстройств.
Общие первичные мышечные заболевания включают воспалительные миопатии, включая полимиозит, который характеризуется воспалением и прогрессирующим ослаблением скелетных мышц; дерматомиозит — полимиозит, сопровождающийся кожной сыпью; и миозит с тельцами включения, который характеризуется прогрессирующей мышечной слабостью и истощением.По его словам, к другим распространенным заболеваниям относятся мышечные дистрофии и метаболические нарушения мышц. Мышечная дистрофия поражает мышечные волокна. Нарушения метаболизма в мышцах мешают химическим реакциям, связанным с извлечением энергии из пищи. Расстройства нервно-мышечного соединения ухудшают передачу нервных сигналов к мышцам, отмечает Шаббинг.
Наиболее частым заболеванием нервно-мышечного соединения является миастения гравис, которое характеризуется различной степенью слабости скелетных мышц. — сказал Шаббинг.«Существует много типов периферических невропатий, которые могут быть вторичными по отношению к другим заболеваниям, таким как диабет, или из-за множества других причин, включая токсины, воспаление и наследственные причины», — сказал он.
— сказал Шаббинг.«Существует много типов периферических невропатий, которые могут быть вторичными по отношению к другим заболеваниям, таким как диабет, или из-за множества других причин, включая токсины, воспаление и наследственные причины», — сказал он.
Заболевания двигательных нейронов влияют на нервные клетки, снабжающие мышцы, сказал Шаббинг. Наиболее узнаваемым заболеванием двигательных нейронов является боковой амиотрофический склероз или БАС, широко известный как болезнь Лу Герига.
Узнайте о мышцах, которые двигают ваше тело и поддерживают жизнь.(Изображение предоставлено Россом Торо, художником по инфографике)Симптомы, диагностика и лечение
Самым распространенным симптомом или признаком мышечного расстройства является слабость, хотя, по словам Шаббинга, мышечные расстройства могут вызывать ряд симптомов. Помимо слабости, симптомы включают аномальную усталость при физической активности, а также мышечные спазмы, судороги или подергивания. Нервно-мышечные расстройства, поражающие глаза или рот, могут вызывать опущение век или двоение в глазах, невнятную речь, затрудненное глотание или, иногда, затрудненное дыхание.
Электромиография — обычно называемая ЭМГ — часто используется для диагностики мышечных заболеваний. По словам Шаббинга, ЭМГ помогает охарактеризовать причины нервных и мышечных расстройств, стимулируя нервы и регистрируя реакции. В редких случаях требуется биопсия нервов или мышц.
Стероиды и другие лекарства могут помочь уменьшить спазмы и спазмы. По словам доктора Рикардо Рода, доцента неврологии, нейробиологии и физиологии Медицинского центра Нью-Йоркского университета в Лангоне, более легкие формы химиотерапии могут помочь в лечении многих мышечных заболеваний.
Примечание редактора: Если вам нужна дополнительная информация по этой теме, мы рекомендуем следующую книгу:
Связанные страницы
- Система кровообращения: факты, функции и заболевания
- Пищеварительная система: факты, функции и заболевания
- Эндокринная система: факты, функции и заболевания
- Иммунная система: болезни, нарушения и функции
- Лимфатическая система: факты, функции и заболевания
- Мышечная система: факты, функции и заболевания
- Нервная система: факты, функции и заболевания
- Репродуктивная система: факты, функции и заболевания
- Дыхательная система: факты, функции и заболевания
- Скелетная система: факты, функции и заболевания
- Кожа: факты, заболевания и состояния
- Мочевыделительная система: факты, функции и заболевания
Части человеческого тела
- Мочевой пузырь: факты, функции и заболевание
- Мозг человека: факты, A natomy & Mapping Project
- Толстая кишка: факты, функции и заболевания
- Уши: факты, функции и заболевания
- Пищевод: факты, функции и заболевания
- Как работает человеческий глаз
- Желчный пузырь: функции, проблемы и заболевания Здоровое питание
- Сердце человека: анатомия, функции и факты
- Почки: факты, функции и заболевания
- Печень: функции, отказы и заболевания
- Легкие: факты, функции и заболевания
- Нос: факты, функции и болезни
- Поджелудочная железа: функция, расположение и заболевания
- Тонкий кишечник: функция, длина и проблемы
- Селезенка: функция, расположение и проблемы
- Желудок: факты, функции и заболевания
- Язык: факты, функции и заболевания
Дополнительные ресурсы
Воздействие стресса на организм
В кишечнике есть сотни миллионов нейронов, которые могут функционировать независимо и постоянно взаимодействуют друг с другом. с мозгом — объясняя способность чувствовать «бабочек» в животе.Стресс может повлиять на коммуникацию между мозгом и кишечником и может вызвать боль, вздутие живота и другие неприятные ощущения в кишечнике, которые легче почувствовать. В кишечнике также обитают миллионы бактерий, которые могут влиять на его здоровье и здоровье мозга, что может влиять на способность думать и влиять на эмоции.
Стресс связан с изменениями в кишечных бактериях, которые, в свою очередь, могут влиять на настроение. Таким образом, кишечные нервы и бактерии сильно влияют на мозг и наоборот.
Стресс в раннем детстве может изменить развитие нервной системы, а также то, как организм реагирует на стресс.Эти изменения могут увеличить риск более поздних заболеваний или дисфункции кишечника.
Пищевод
В состоянии стресса люди могут есть намного больше или намного меньше, чем обычно. Увеличение количества различных продуктов или увеличение употребления алкоголя или табака может привести к изжоге или кислотному рефлюксу. Стресс или истощение также могут усилить регулярно возникающую изжогу. Редкий случай спазма пищевода может быть вызван сильным стрессом и может быть ошибочно принят за сердечный приступ.
Стресс также может затруднить глотание пищи или увеличить количество проглатываемого воздуха, что усиливает отрыжку, газообразование и вздутие живота.
Желудок
Стресс может облегчить боль, вздутие живота, тошноту и другой дискомфорт в желудке. При достаточно сильном стрессе может возникнуть рвота. Кроме того, стресс может вызвать ненужное повышение или снижение аппетита. Нездоровое питание, в свою очередь, может ухудшить настроение.
Вопреки распространенному мнению, стресс не увеличивает выработку кислоты в желудке и не вызывает язвы желудка.Последние на самом деле вызваны бактериальной инфекцией. При стрессе язвы могут причинять больше беспокойства.
Кишечник
Стресс также может облегчить боль, вздутие живота или дискомфорт в кишечнике. Это может повлиять на скорость движения пищи по телу, что может вызвать диарею или запор. Кроме того, стресс может вызвать мышечные спазмы в кишечнике, которые могут быть болезненными.
Стресс может повлиять на пищеварение и на то, какие питательные вещества усваиваются кишечником. Производство газа, связанное с абсорбцией питательных веществ, может увеличиться.
Кишечник имеет плотный барьер для защиты организма от (большинства) пищевых бактерий. Стресс может ослабить кишечный барьер и позволить кишечным бактериям проникнуть в организм. Хотя с большинством этих бактерий легко справляется иммунная система и они не вызывают у нас болезней, постоянная низкая потребность в воспалительном действии может привести к хроническим легким симптомам.
Стресс особенно влияет на людей с хроническими заболеваниями кишечника, такими как воспалительные заболевания кишечника или синдром раздраженного кишечника.Это может быть связано с повышенной чувствительностью кишечных нервов, изменениями микробиоты кишечника, изменениями скорости движения пищи по кишечнику и / или изменениями иммунных реакций кишечника.
Факт или вымысел ?: Язык — самая сильная мышца в теле
Он может сгибаться, он может скручиваться, он может сосать, он может чашевидеть. Язык — важная, часто игровая часть анатомии человека. Многие из нас выросли с верой в утверждение, что язык — самая сильная мышца тела. Но так ли это на самом деле?
Короткий ответ: нет.Но объяснение не так однозначно, как вы думаете. Мы спросили нескольких знатоков языка (да, они существуют), почему миф так легко проглотить.
Морин Стоун из школы стоматологии Мэрилендского университета полагает, что миф о силе языка возник из-за его удивительной выносливости даже в таких точных задачах, как еда и речь. «Когда в последний раз утомлялся твой язык?» она спрашивает. «Если у вас нет никаких расстройств, ответ, вероятно, никогда». Стоун говорит, что упорство языка проистекает из того, как он построен — с множеством похожих кусочков мускулов, каждый из которых может выполнять одну и ту же задачу.«Это не утомляет, — говорит она, — потому что в архитектуре мышц много избыточности. Вы просто активируете разные мышечные волокна и получаете тот же результат ».
Стивен Таско, логопед из Университета Западного Мичигана, говорит, что вопрос о том, является ли язык самой сильной мышцей тела, сам по себе дезинформирует. Мягкая плоть, которую мы называем языком, — это не просто одна мышца, это совокупность восьми отдельных мышц. В отличие от других мышц, таких как бицепс, мышцы языка не развиваются вокруг опорной кости.Скорее, они переплетаются, образуя гибкую матрицу, образуя так называемый мышечный гидростат; эта структура похожа на щупальца осьминога или хобот слона.
Четыре мышцы в матрице, называемые внешними мышцами, прикрепляют язык к структурам головы и шеи. Одна мышца держится за основание черепа, другая соединяется с костью в горле, есть мышца, которая цепляется за нижнюю челюсть, а другая оборачивается вокруг неба. Они перемещают язычок из стороны в сторону, спереди назад, вверх и вниз.
Остальные мышцы составляют тело языка. Именно они дают ему возможность превращаться в бесконечные множества форм и поз. Они позволяют ему удлиняться, укорачиваться, скручиваться, сплющиваться и округляться, а также придают форму, которая помогает говорить, есть и глотать.
Поскольку язык состоит из мышц, а не костей, он очень гибкий, может похвастаться огромным диапазоном движений и формы, сохраняя при этом свой объем. «Это похоже на воздушный шар с водой», — говорит Таско.»Если вы деформируете его в одном месте, он выскочит в других местах». Таско считает, что миф об исключительной силе сохранился благодаря неутомимой гибкости языка. «Все мы знаем, что вы можете выполнять все виды гимнастики своим языком, — говорит он, — потому что кажется, что он всегда движется, и он очень подвижен». Он добавляет: «Я думаю, что это может быть истолковано как имеющее отношение к силе».
Воткнув мягкую наполненную воздухом лампочку в рот испытуемого, ученые могут измерить максимальное давление, которое язык может оказать на объект.Это устройство, называемое оральным инструментом штата Айова, кладут на язык, и испытуемых просят прижать его к небу как можно сильнее. Ученые также используют эту лампочку для измерения выносливости или того, как долго язык может удерживать определенную позу. Такие измерения опровергли миф, потому что на самом деле вы измеряете не мышцы, а мышечные системы. Но какова же тогда самая сильная мышечная система в теле? Ответ оказывается сложным и зависит от того, как определяется мышечная сила, но в любом случае язык не побеждает ни по каким критериям.
Есть много способов измерить силу. Один из них — грубая сила, и в этом случае самый большой — лучший. Все скелетные мышцы представляют собой пучки множества отдельных волокон, которые содержат небольшие структуры, генерирующие силу, называемые саркомерами. «Вообще говоря, большее количество мышечной ткани означает большее общее количество саркомеров, что означает большее создание максимальной силы», — говорит Таско. Это означает, что наибольшую силу создают самые большие мышцы — четырехглавые мышцы передней поверхности бедер и большая ягодичная мышца задней части.
Однако размер мышц и грубая сила — это еще не все. Мышцы работают, натягивая кости, которые действуют как рычаги, преобразующие мышечные сокращения (небольшие, но мощные движения) в большие движения — подумайте: сгибание гантелей. Ваш бицепс тянет за кости предплечья, чтобы поднять гантель. Поскольку ваше предплечье длинное, и бицепс тянет его прямо возле локтя, говорит Халил Искарус, лингвист из Университета Южной Калифорнии, бицепс должен тянуть с большой силой, чтобы поднять руку к плечу.А вот ваша челюсть — гораздо более короткий рычаг. Из-за этого жевательная мышца, основная мышца челюсти, также претендует на звание самой сильной мышцы тела.
Или, может быть, дело вовсе не в силе, а, скорее, в общей работе, проделанной в течение всей жизни. По этому показателю самая тяжелая мышца в вашем теле — это та, которая работает 24 часа в сутки, 7 дней в неделю, чтобы поддерживать циркуляцию крови, в том числе и ко всем другим мышцам: к сердцу.
Язык может быть не таким сильным, как ягодицы, челюсть или сердце, но его укрепление все же может быть полезно.Таско говорит, что есть некоторые свидетельства того, что укрепляющие упражнения могут быть полезны людям, у которых есть проблемы с глотанием, например тем, кто восстанавливается после инсульта. Некоторые предполагают, что укрепление языка может даже улучшить речевые способности или помочь в лечении речевых патологий. Однако Таско предупреждает, что эти утверждения спорны и нуждаются в дальнейшей проверке.
Но одно можно сказать наверняка: язык — определенно не самая сильная мышца тела. Может быть, люди продолжают верить в его силу просто потому, что у них странный язык; это буквально у вас на лице, и людям нравится превосходная степень.«Люди хотят прикрепить к нему какой-то« эст », — говорит Искарус. «« Самый сильный »или то или иное — и это, может быть, то, что прижилось».
Миофасциальный болевой синдром: симптомы, диагностика и лечение
Обзор
Что такое миофасциальный болевой синдром?
Миофасциальный болевой синдром — это болезненное состояние, при котором поражаются мышцы и фасции. «Мио» означает мышца, а «фасциальная» — фасция. Ваша фасция — это тонкая белая соединительная ткань, которая обвивает каждую мышцу.
Вот простой пример: если бы ваше тело было апельсином, ваша кожа была бы внешней апельсиновой коркой, ваши мышцы были бы самим мясистым апельсиновым плодом, а тонкая белая мембрана, окружающая каждый апельсиновый сегмент, была бы фасцией. Фасция окружает каждый уровень мышечной ткани — мышечные волокна, отдельные мышцы и группы мышц.
Мышечная боль не разборчива — она может поразить любого в любой момент жизни. Все, от матери, несущей ребенка, и кровельщика, укладывающего черепицу, до лучшего друга, помогающего поднимать коробки во время переезда, могут испытывать мышечные боли.К сожалению, для некоторых людей эта боль может быть невыносимой и сохраняется еще долго после того, как должна была исчезнуть. Если вы испытываете мышечную боль, которая не проходит в течение длительного периода времени, это может быть миофасциальная боль.
Что делает фасция?
Проще говоря, ваша фасция скрепляет ваши мышцы, что позволяет им сокращаться и растягиваться. Фасция также обеспечивает гладкую поверхность, так что отдельные мышечные волокна, отдельные мышцы и группы мышц могут скользить друг относительно друга, не создавая трения, разрывов и других проблем.
На самом деле фасции есть повсюду внутри вашего тела. Помимо мышц, все органы и кровеносные сосуды связаны с фасцией или окружены ею. Фасция — сложное вещество. Он содержит нервные окончания. Ученые все еще открывают все функции и роли фасции.
Что происходит, когда человек испытывает миофасциальный болевой синдром? Как это началось?
Миофасциальная боль — распространенный синдром. Если у вас миофасциальный болевой синдром, вы можете чувствовать боль и нежность в мышцах в определенной области тела.Эта боль и нежность часто связаны с одной или несколькими «пусковыми точками». На ощупь триггерные точки ощущаются как небольшие бугорки, узелки или узлы в мышцах.
Если вы посмотрите на триггерную точку под микроскопом, вы увидите, что она находится внутри туго натянутой полосы, которая представляет собой тугую мышечную нить, которая ощущается как веревка или сухожилие. Сама триггерная точка — «узел» — это на самом деле множество соседних сегментов мышечных волокон, которые застряли в сокращенном состоянии.
Когда мышечные волокна застревают в сокращении, кровоток останавливается.Если приток крови к этой области прекращается, эта область мышцы не получает необходимый ей кислород. В этих волокнах также накапливаются отходы. Это раздражает триггерную точку, которая реагирует посылкой болевого сигнала. Ваш мозг отвечает, говоря вам не использовать эту мышцу. Отсутствие использования на самом деле заставляет мышцы напрягаться, становиться слабыми, и это приводит к потере диапазона ваших движений. Мышцы вокруг пораженной мышцы должны работать больше, чтобы выполнять работу пораженной мышцы. В этих мышцах также могут образовываться триггерные точки, которые усугубляют локализованную боль, которую вы чувствуете.
Триггерные точки могут развиваться во всех мышцах и во многих мышцах одновременно. Это одна из причин, по которой вам может показаться, что вам больно при перемещении или перемещении. Триггерные точки также могут быть сложными, поскольку боль может возникать в месте триггерной точки (при легком нажатии) или вызывать боль в близлежащей области. Это называется отраженной болью.
Насколько распространен миофасциальный болевой синдром?
Миофасциальная боль возникает примерно у 85% людей в течение жизни. Даже этот высокий процент может быть неточным.Миофасциальная боль часто недооценивается, неправильно диагностируется или упускается из виду, потому что она скрыта в другом типе диагноза, таком как головная боль, боль в шее и плече, боль в области таза, боль в конечностях или синдром нервной боли.
Мужчины и женщины страдают в равной степени, хотя неактивные женщины среднего возраста подвергаются наибольшему риску.
Где чаще всего возникает миофасциальный болевой синдром?
Миофасциальная боль и триггерные точки могут развиваться в любой мышце тела. Однако чаще всего поражаются мышцы верхней части спины, плеч и шеи.Эти мышцы включают:
- Грудино-ключично-сосцевидная мышца: Эта большая мышца помогает поворачивать голову в противоположную сторону и сгибать шею. Он расположен по обеим сторонам шеи, от черепа за ухом до ключицы и грудины.
- Trapezius: Эта большая, широкая, плоская треугольная мышца спины наклоняет и поворачивает вашу голову и шею, пожимает плечами и стабилизирует их, а также поворачивает руки. Мышца простирается от основания черепа до середины спины.
- Levator scapulae: Эта пара похожих на ремешок мускулов помогает поднимать и вращать каждую из ваших лопаток. Они проходят от первых четырех шейных позвонков до верхнего края плеча.
- Infraspinatus: Эта треугольная мышца, расположенная на задней стороне каждой из ваших лопаток, помогает вращать и стабилизировать ваши плечевые суставы. Это одна из четырех мышц вращательной манжеты.
- Ромбовидные кости: Эта пара мышц верхней части спины стягивает ваши лопатки вместе, когда они сокращаются, и прикрепляет верхние конечности к вашей лопатке.Эти мышцы проходят по диагонали от шеи и грудных позвонков до задней части лопаток.
Симптомы и причины
Каковы симптомы миофасциального болевого синдрома?
Симптомы у каждого человека с миофасциальным болевым синдромом разные. Иногда боль возникает внезапно и сразу, и это называется «обострением» симптомов. Иногда это постоянная тупая боль, которая остается на заднем плане.
Симптомы миофасциального болевого синдрома включают:
- Боль, которая описывается как глубокая, пульсирующая, напряженная, жесткая или тисковидная.
- Триггерные точки (небольшая шишка, узелок или узел в мышце, вызывающий боль при прикосновении, а иногда и без прикосновения).
- Нежные или болезненные мышцы.
- Слабость в пораженных мышцах.
- Уменьшение диапазона движений в пораженных областях (например, вы не можете полностью повернуть плечо).
Люди с миофасциальным болевым синдромом часто имеют другие совпадающие проблемы со здоровьем. Обычно сообщаемые проблемы включают:
- Головные боли.
- Плохой сон.
- Стресс, тревога, депрессия.
- Чувство усталости (утомляемость).
Что вызывает миофасциальный болевой синдром?
Жюри еще не выяснило все причины, способствующие факторы и то, как именно работает механизм боли.
Причины миофасциального болевого синдрома включают:
- Мышечная травма.
- Растяжение мышц / повторяющееся использование мышц (например, удары молотком).
- Мышечная слабость / недостаток мышечной активности (например,г. нога в гипсе не получит достаточного движения).
- Плохая осанка.
- Работа или проживание в холодных условиях.
- Эмоциональный стресс (может вызвать мышечное напряжение).
- защемление нерва.
Другие факторы, которые, как считается, способствуют развитию миофасциального болевого синдрома, включают:
- Метаболические или гормональные проблемы, такие как заболевание щитовидной железы или диабетическая невропатия.
- Недостаток витаминов, в том числе витамина D и фолиевой кислоты.
- Наличие хронических инфекций.
Является ли миофасциальный болевой синдром аутоиммунным заболеванием?
Это не так. Воспаление мышцы или фасции не вызвано неправильной атакой иммунной системой здоровых клеток. Примерами аутоиммунных заболеваний являются волчанка, диабет 1 типа, целиакия и рассеянный склероз.
Диагностика и тесты
Как диагностируется миофасциальный болевой синдром?
Миофасциальный болевой синдром часто недооценивается и игнорируется.Это может быть ошибочно принято за проблему с вашими нервами, костями, связками или сухожилиями, но это не так. Проблема в ваших мышцах.
Нет тестов — визуализирующих исследований, лабораторных анализов / анализа крови, электромиографии или биопсии мышц — которые могут диагностировать миофасциальный болевой синдром. Кроме того, отсутствуют видимые признаки, такие как покраснение, отек или необычное тепло мышц.
Лучший метод, который ваш лечащий врач может использовать для выявления этого синдрома, — это физическое обследование ваших мышц — нащупывание напряженных групп мышц, а затем точное определение болезненных участков.Обнаружение и применение давления к триггерной точке приведет к боли, ощущаемой в непосредственной близости или в области на небольшом расстоянии (отраженная боль).
Есть четыре типа триггерных точек:
- Активная триггерная точка обычно находится внутри мышцы, и давление на нее приводит к местной или региональной боли.
- Скрытая точка срабатывания потенциально активна, но неактивна.
- Вторичная точка запуска расположена в мышце, отличной от той, которая удерживает активную точку запуска.Его можно раздражать одновременно с активной триггерной точкой.
- Спутниковая точка запуска — это точка, которая становится неактивной, потому что она перекрывается с областью другой точки запуска.
Вопросы, которые ваш лечащий врач может задать для диагностики миофасциального болевого синдрома:
Ваш лечащий врач может назначить несколько тестов, чтобы исключить другие состояния и задать вам вопросы о вашей боли, в том числе:
- Где вы чувствуете боль?
- Как бы вы описали свою боль?
- Как часто вы испытываете боль?
- Что облегчает вашу боль?
- Что усиливает вашу боль?
- Были ли у вас травмы в последнее время?
- Ваши симптомы улучшаются в определенное время в течение дня?
- Как выглядит ваш рабочий день (поиск занятий, при которых наблюдается напряжение мышц / повторяющиеся движения)?
Ваш лечащий врач может проверить вашу походку (то, как вы ходите) и вашу осанку, чтобы увидеть, есть ли баланс в использовании мышц, и поискать признаки мышечной слабости.Вас также могут спросить о других проблемах со здоровьем, которые могут способствовать развитию миофасциального болевого синдрома, в том числе о том, сколько и насколько хорошо вы спите, чувствуете ли вы стресс, тревогу или депрессию.
В чем разница между миофасциальным болевым синдромом и фибромиалгией?
Миофасциальная боль и боль при фибромиалгии ощущаются одинаково. У обоих есть триггерные точки, излучающие боль. Однако, хотя миофасциальная боль содержится в одной конкретной области (или, если более одной области, эти области обычно находятся на одной стороне тела), боль при фибромиалгии ощущается по всему телу.Пациент с фибромиалгией имеет больше триггерных точек, общую боль, более сильную усталость и проблемы со сном, головные боли, раздраженный кишечник, ощущение отека, а иногда и чувство жжения, покалывания или покалывания. Некоторые исследователи считают, что миофасциальный болевой синдром может переходить в фибромиалгию.
Ведение и лечение
Как лечится миофасциальный болевой синдром?
Если у вас миофасциальный болевой синдром, лечение будет более успешным, если вы обратитесь к врачу сразу после появления симптомов — до того, как будут установлены триггерные точки.Доступно множество методов лечения, и ваш медицинский работник, вероятно, будет использовать комбинацию из следующих, чтобы справиться с вашей болью и восстановить пораженные мышцы:
- Лечебная физкультура (для укрепления, растяжки и расслабления мышц).
- Сухая игла (введение тонких игл в точку срабатывания для уменьшения натяжения, увеличения кровотока и облегчения боли).
- Влажные инъекции иглы / инъекции в триггерную точку (с использованием иглы для введения лидокаина [или другого анестетика] в триггерную точку для облегчения боли).
- «Распылить и растянуть» (обрызгивание триггерной точки охлаждающей жидкостью, затем медленно, вручную растягивая мышцы).
- Низкоуровневая световая терапия / холодный лазер (с использованием лазеров для стимуляции высвобождения обезболивающих).
- Ультразвук (использование звуковых волн для проникновения в мышцы).
- Чрескожная электрическая стимуляция нервов (терапия TENS; к коже прикрепляются подушечки, через которые передаются электрические сигналы низкого напряжения).
- Иглоукалывание и расслабляющая терапия, включая биологическую обратную связь и когнитивно-поведенческую терапию (также полезны для улучшения сна и уменьшения беспокойства).
Варианты рецептурных лекарств могут включать:
- Обезболивающие (анальгетики).
- Нестероидные противовоспалительные препараты (НПВП).
- Миорелаксанты.
- Стероиды.
- Антидепрессанты.
- Седативные средства для улучшения качества сна.
Лечебные процедуры, которые вы можете проводить дома, включают:
- Нагрев (как в грелке). Некоторым людям полезны компрессы с холодом / льдом.
- Упражнение.В частности, упражнения с весовой нагрузкой (для укрепления мышц), упражнения на растяжку (для растяжения мышц) и аэробные упражнения (для получения большего количества кислорода в мышцы).
- Безрецептурные обезболивающие (например, ацетаминофен) или НПВП (например, ибупрофен или напроксен). Не принимайте эти препараты, если вы принимаете анальгетики или НПВП, прописанные вашим лечащим врачом.
- Техники релаксации, включая йогу (для растяжения и расслабления мышц и уменьшения стресса), дыхательные упражнения и медитацию.
- Диетические изменения (избегайте продуктов, вызывающих воспаление).
- Замачивание в теплой воде.
- Массажи.
Продолжительность миофасциального болевого синдрома варьируется от человека к человеку. При лечении он может пройти через день или несколько недель, но в некоторых случаях это может занять больше времени. Скорость разрешения миофасциального болевого синдрома зависит от ряда факторов, в том числе от:
- Ваше общее состояние здоровья.
- Диета.
- Количество и качество сна.
- Насколько неукоснительно вы выполняете рекомендации своего врача.
Кто будет лечить / управлять моим миофасциальным болевым синдромом?
Поставщики медицинских услуг, обычно способные управлять миофасциальным болевым синдромом, включают физиотерапевтов (врачей, специализирующихся на физической медицине и реабилитации), специалистов по лечению боли, ревматологов или ортопедов и физиотерапевтов.
Профилактика
Можно ли предотвратить миофасциальный болевой синдром?
Существуют определенные факторы, которые могут повысить риск развития миофасциального болевого синдрома.Управление этими факторами риска не может предотвратить развитие синдрома, но может помочь снизить тяжесть состояния.
Многие из рекомендаций по профилактике, которым следует следовать, также являются стратегиями лечения боли:
- Соблюдайте гигиену сна.
- Снизьте уровень стресса.
- Делайте упражнения.
- Избегайте предотвратимых мышечных травм. (например, сумка / кошелек, которую вы носите, слишком тяжелая и впивается ли в мышцы плеча?).
- Практикуйте методы релаксации.
- Придерживайтесь здоровой диеты, например, средиземноморской диеты.
Некоторые продукты вызывают воспаление, а воспаление усиливает миофасциальную боль. Некоторые продукты, которых следует избегать, включают:
- Жареные продукты (например, картофель фри).
- Молочные продукты (молоко, сыр, йогурт).
- Рафинированные углеводы и продукты из рафинированной муки (выпечка, белый хлеб, макаронные изделия, сухие завтраки, пицца).
- Маргарин (масло), масло растительное.
- Сладкие продукты и напитки, например, безалкогольные напитки.
- Мясо красное (бургеры, стейки).
- Искусственные подсластители и добавки общего назначения (продукты «без добавления сахара», низкокалорийные «диетические» безалкогольные напитки, обработанные пищевые продукты, включая фрукты, мороженое, конфеты).
- Мясные полуфабрикаты (хот-доги, колбаса).
Проверьте свои шкафы и холодильник. Избавьтесь от любых продуктов, которые усиливают симптомы миофасциального болевого синдрома.
Перспективы / Прогноз
Чего мне ожидать, если у меня миофасциальный болевой синдром?
Боль каждого человека — локализация и тяжесть боли — уникальна.Боль может вспыхивать время от времени или быть постоянной и продолжительной. Для успешного лечения обычно требуется найти медицинских работников, с которыми вам комфортно, и следовать их плану лечения и лечения для уменьшения вашей боли.
Жить с
Как мне позаботиться о себе?
Жить с миофасциальным болевым синдромом в лучшем случае неудобно, в худшем — невыносимо. Позаботьтесь о себе, следуя плану лечения вашего лечащего врача и используя перечисленные выше домашние средства.Делайте упражнения, меняйте диету, принимайте теплую воду, делайте массаж и т. Д. Вам, вероятно, придется поэкспериментировать, чтобы выяснить, какие методы лечения лучше всего уменьшают вашу боль.
Какие вопросы я должен задать своему врачу?
- Есть ли у меня миофасциальный болевой синдром или фибромиалгия?
- Какие лекарства помогут при моем миофасциальном болевом синдроме?
- Как я заболел миофасциальным болевым синдромом?
- Могу ли я получить другие болевые ощущения?
- Какой у меня план лечения?
- Следует ли мне обратиться к специалисту по обезболиванию?
- Что я могу сделать, чтобы почувствовать себя лучше?
- Как скоро мне вернуться к вам?
Записка из клиники Кливленда
Каждый человек в течение жизни испытывает боль.Но когда эта боль невыносима или длится долго, тогда вам нужно проконсультироваться со своим врачом. К счастью, большая часть боли, включая миофасциальную боль, может быть уменьшена или устранена с помощью правильного лечения! Как можно скорее обратитесь к своему врачу для обследования и лечения.
Полимиозит | Johns Hopkins Medicine
Что такое полимиозит?
Полимиозит — это заболевание, при котором мышцы раздражаются и воспаляются. В со временем мышцы начинают разрушаться и становиться слабыми.Состояние может повлиять на мышцы по всему телу. Это может затруднить даже простые движения. Полимиозит — один заболевание в группе заболеваний, называемых воспалительными миопатиями.
Что вызывает полимиозит?
Точная причина полимиозита неизвестна. Чаще всего это случается у людей в возрасте от 31 до 60 лет. Редко встречается у людей моложе 18 лет. Эксперты считают, что полимиозит может быть связан или спровоцирован вирусом или аутоиммунной реакцией. Аутоиммунная реакция — это когда организм атакует собственные ткани.В некоторых случаях лекарство может вызвать аллергическую реакцию, вызывающую раздражение и повреждение мышц. Но в большинстве случаев медицинские работники не могут найти точную причину заболевания.
Каковы симптомы полимиозита?
Состояние влияет на мышцы по всему телу и может повлиять на способность бегать, ходить или поднимать предметы. Это также может повлиять на мышцы, которые позволяют вам есть и дышать. В Чаще всего страдают мышцы, расположенные ближе всего к центру тела.
Общие симптомы полимиозита включают:
- Мышечные боли и скованность
- Мышцы слабость, особенно в области живота (живота), плеч, предплечий и бедер
- Боль и скованность в суставах
- Проблемы с задержкой дыхания
- Проблемы с глотанием
- Нерегулярные сердечные ритмы, если сердечная мышца воспаляется
Полимиозит может затруднить выполнение повседневных дел. Вы можете заметить проблемы, поднимаясь по лестнице, поднимая руки или вставая со стула.Поскольку воспаление вокруг тела усиливается, боль и слабость могут затронуть лодыжки, запястья и область предплечья.
Потеря веса и неправильное питание могут стать проблемой, если мышечная слабость приводит к проблемам с приемом пищи и глотанием.
Как диагностируется полимиозит?
процесс начинается с истории болезни и физического осмотра. Экзамен будет включать осмотр насколько сильны ваши мышцы. Вам могут понадобиться такие анализы, как:
- Анализы крови. Это делается для выявления признаков воспаления мышц. Они также проверяют аномальные белки, которые образуются при аутоиммунных заболеваниях.
- Электромиелограмма (ЭМГ). Это может быть сделано для обнаружения аномальной электрической активности в пораженных мышцах.
- МРТ. В этом тесте используются большие магниты и компьютер для поиска воспаления в организме.
- Мышцы биопсия. Крошечные кусочки ткани исследуются под микроскопом.
Как лечится полимиозит?
Лечение будет зависеть от ваших симптомов, вашего возраста и общего состояния здоровья.Это также будет зависят от того, насколько тяжелое состояние. Лекарства от полимиозита нет, но симптомы можно контролировать. Вам может потребоваться более одного вида лечения. И ваш лечение может со временем измениться. В тяжелых случаях некоторые методы лечения не работают также. Лечение включает:
- Противовоспалительные препараты. Это стероидные препараты или кортикостероиды. Они снимают воспаление в организме.Симптомы обычно проходят в течение 4-6 недель. После этого ваш лечащий врач может снизить дозу стероидов, чтобы облегчить состояние. последствия. Некоторым людям может потребоваться постоянный прием стероидов для лечения заболевания и уменьшить симптомы.
- Иммунодепрессанты. Это лекарства, которые блокируют или замедляют иммунная система вашего тела.
- Физическое терапия. Сюда входят специальные упражнения, помогающие растянуть и укрепить мышцы.Это поможет предотвратить сокращение мышц.
- Тепловая терапия и отдыхай. Они могут помочь облегчить мышечные симптомы.
- Подтяжки или другие специальные приспособления. Они помогают поддерживать мышцы и помогают при движении.
Поговорите со своим лечащим врачом о рисках, преимуществах и возможных побочных эффектах всех лекарств.
Какие осложнения полимиозита?
Если полимиозит не лечится, может привести к тяжелым осложнениям.Когда мышцы становятся слабее, вы можете часто падать и быть ограниченными в повседневной деятельности. Если мышцы в поражены пищеварительный тракт и грудная стенка, могут возникнуть проблемы с дыханием (дыхательная недостаточность), недоедание и потеря веса. Полимиозит, который лечится, но не может управляться должным образом, может привести к тяжелой инвалидности. Это включает неспособность глотать или дышать без посторонней помощи.
Можно ли предотвратить полимиозит?
Не существует известного способа предотвратить полимиозит, поскольку точная причина неизвестна.В в некоторых случаях, когда виноваты лекарства, их прекращение может предотвратить эпизоды состояния. Не прекращайте принимать лекарства без консультации врача. одобрение.
Когда мне следует позвонить своему врачу?
Если ваши симптомы ухудшаются или вы заметили новые симптомы, позвоните своему врачу. Если у вас проблемы с дыханием или вы не можете нормально глотать, вам может потребоваться неотложная медицинская помощь помощь.
Ключевые моменты
- Полимиозит вызывает раздражение и воспаление мышц. Мышцы начинают слабеть. Это может затруднить даже простые движения.
- Состояние может влиять на глотание и дыхание.
- Хотя полимиозит нельзя вылечить, его можно контролировать.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего поставщика медицинских услуг:
- Знайте причину вашего визита и то, что вы хотите, чтобы произошло.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если у вас назначена повторная встреча, запишите дату, время и цель этого визита.
- Знайте, как вы можете связаться со своим провайдером, если у вас есть вопросы.
Список мышц ног: анатомия и функции ног
Узнайте о мышцах ног, о том, где они расположены и как они функционируют, с помощью списка, который мы предоставили ниже.
СВЯЗАННЫЙ: Какие мышцы работают отжимания?
В этой статье:
- Верхние ноги
- Колени
- Нижняя нога
- Ноги
Анатомия ног и ступней: список всех мышц ног
Верхние ноги1. Четырехглавая мышца
Четырехглавая мышца — это группа передних мышц, выполняющих функцию разгибателей колена. Анатомия квадрицепса помогает в повседневной деятельности ног, такой как ходьба, бег и приседание.Это облегчает движение коленей вперед.
Как следует из названия, эта группа состоит из четырех основных мышц ног. Это:
- Vastus lateralis — Также известна как wideus externus. Это самая большая и самая мощная мышца ноги в группе четырехглавой мышцы бедра. Его задача — разгибать голень и помогать телу вставать, особенно после приседаний.
- Vastus medialis — Это каплевидная мышца бедра, которая простирается до колена.Это самый медиальный из всех в группе квадрицепсов, который выполняет функцию разгибания ноги и стабилизации колена.
- Vastus intermediateus — Это самая глубокая мышца из всех мышц этой группы. Располагается на латеральной верхней поверхности бедренной кости. Он покрывает переднюю и боковую часть бедренной кости.
- Rectus femoris — Эта мышца прикрепляется к бедру и достигает коленной чашечки. Он отвечает за разгибание и подъем колена.
2. Подколенные сухожилия
Подколенные сухожилия — это задние мышцы бедра, расположенные в середине бедра и колена, а также в задней части бедра. Они помогают гибкости колена и расширяют бедро к задней части тела. Эти мышцы необходимы при ходьбе, беге и других упражнениях для ног.
Подколенные сухожилия — это группа мышц, состоящая из трех «струн». Эти три мышцы работают вместе, обеспечивая упомянутые выше движения ног. Эти мышцы подколенного сухожилия:
- Двуглавая мышца бедра — Эта мышца состоит из двух частей: длинной головки и короткой головки.Длинная головка соединяется с седалищной костью в нижней части задней части бедренной кости, а короткая головка соединяется с бедренной костью.
- Semimembranosus — Эта мышца характеризуется своим плоским сухожильным происхождением. Он расположен глубоко в полусухожильной мышце и берет начало от седалищного бугра нижнего таза.
- Semitendinosus — Эта мышца расположена между двуглавой мышцей бедра и полуперепончатой мышцей. Это длинное прикрепление сухожилия, которое помогает двум другим последним мышцам производить динамические движения.
3. Аддукторы
Эта группа мышц также известна как «внутренние мышцы бедра» и состоит из пяти мышц. Они удерживают бедра и остальные мышцы вместе и функционируют, чтобы стабилизировать и уравновесить движение тела слева направо.
В группу приводящих мышц входят пять мышц:
- Большая приводящая мышца — это большая треугольная мышца внутри бедер. Две его основные части — это лобно-бедренная часть (исходящая от седалищно-лобковой ветви) и седалищно-мыщелковая часть (возникающая из бугристости седалищной кости).
- Adductor longus — это скелетная мышца, которая формирует медиальную стенку бедренного треугольника. Это отводящий элемент бедра, который помогает управлять движением бедренной кости внутрь и в стороны.
- Adductor brevis — Эта мышца находится глубоко внутри длинной приводящей мышцы. Это самая маленькая и самая короткая из всех мышц в группе приводящих мышц, и ее функция в основном состоит в том, чтобы тянуть бедро кнутри.
- Запирательная мышца — это плоская треугольная мышца, покрывающая внешнюю поверхность стенки таза.Кроме того, он состоит из двух мышц: внутренней запирательной мышцы и внешней запирательной мышцы. Наружная запирательная мышца предназначена для стабилизации головки бедренной кости, что помогает обеспечить сбалансированное движение туловища.
- Gracilis — Эта тонкая и плоская мышца находится в паху. Это самая внешняя внешняя мышца внутренней части бедра, которая управляет приведением бедра и сгибанием колена.
Прежде чем мы продолжим перечисление мышц голеней и ступней, мы должны сначала взглянуть на самый большой сустав в теле.
Наши колени соединяют вместе верхнюю и нижнюю ноги. Они несут вес верхней части тела.
Позволяя нам сгибаться, поворачиваться и вращаться, эти суставы делают возможными ходьбу, прыжки и бег.
Следующие элементы не обязательно являются мышцами, но их знание дает более полное представление об анатомии всей ноги.
Наши колени окружены четырьмя основными соединительными тканями или связками. Они поддерживают суставы и не дают им слишком сильно двигаться.
- Боковая коллатеральная связка — стабилизирует внешнюю часть колена
- Передняя крестообразная связка — предотвращает слишком большое продвижение большеберцовой кости вперед
- Медиальная коллатеральная связка — стабилизирует внутреннюю поверхность колена
- Задняя крестообразная связка — предотвращает смещение колена слишком далеко назад
Связки подвержены износу и разрывам, что часто вызывает боль в коленях.
СВЯЗАННЫЙ: Инъекция PRP для остеоартрита коленного сустава: обзор
4. Мышцы голени теленка
Икры — это мышцы, окружающие большеберцовую и малоберцовую кости, которые помогают голеностопам, пальцам ног и ступням поворачиваться. Вот некоторые из основных мышц икр:
- Gastrocnemius — также известна как икроножная мышца. Это одна из самых больших мышц ноги, которая помогает стопе, лодыжке и пальцам ног разгибаться и сгибаться.Это очень мощная мышца, которая составляет большую часть группы мышц задней части голени.
- Soleus — Чуть ниже икроножной мышцы, соединенной ахилловым сухожилием, находится камбаловидная мышца. Он расположен ниже колена до пятки и помогает стабилизировать ноги при стоянии или ходьбе. Он обеспечивает мощную нагрузку на лодыжки и суставы и соединяет кости вокруг этой области.
- Plantaris — это небольшая мышца в задней части голени.Как и первые две упомянутые мышцы, он участвует в подошвенном сгибании.
- Extensor Digitorum Longus — это длинная тонкая мышца, которая идет вниз по передней части голени, через голеностопный сустав и пальцы ног. Он позволяет разгибать пальцы ног и сгибать ступни вверх через голеностопный сустав.
- Мышцы большеберцовой мышцы — Расположенные на передней и задней сторонах голени, эти мышцы обеспечивают тыльное сгибание или направление стопы и пальцев ног вверх, подошвенное сгибание и поддержку свода каждой стопы.
- Мышцы малоберцовой кости — находятся на передней части голени. Они также помогают при тыльном сгибании.
- Передняя большеберцовая мышца — Передняя большеберцовая мышца — это мышца голени, отвечающая за сгибание голеностопного сустава. Он расположен на боковой стороне большеберцовой кости и является самой большой мышцей в передней части голени. Некоторые из его функций включают тыльное сгибание и инверсию стопы.
Что такое подошвенное сгибание? Сгибание ступней или пальцев ног вниз по подошве
Прочие важные сооружения
- Малоберцовые нервы — Эти нервы стимулируют передние мышцы голени
- Большеберцовые нервы — Большеберцовые нервы стимулируют задние мышцы голени.У некоторых пациентов с болью в седалищном нерве они также могут болеть, поскольку они ответвляются от этого главного нерва ноги.
- Ахиллово сухожилие — Это сухожилие прикрепляет икроножные мышцы к костям стопы и голеностопного сустава.
5. Сгибатель большого пальца стопы
Эта мышца является одной из трех глубоких мышц заднего отдела, которые соединяют подошвенную поверхность дистальной фаланги большого пальца стопы. Он находится на малоберцовой стороне ноги.
Он участвует в подошвенном сгибании и инверсии стопы.Он также может согнуть большой палец ноги и помочь в супинации голеностопного сустава.
6. Задняя большеберцовая мышца
Это относительно небольшая мышца в задней части голени, которая простирается до заднего отдела голени. Он переворачивает стопу и помогает при подошвенном сгибании.
7. Длинный разгибатель большого пальца стопы
Это тонкая мышца ноги, расположенная между передней большеберцовой мышцей и длинным разгибателем пальцев. Он включает в себя разгибание большого пальца ноги, сгибание стопы назад и помощь с инверсией и выворотом стопы.
Защитный комплекс для тела Dr. Seeds поможет вам и вашим мышцам чувствовать себя прекрасно! Проверьте этот обзор:
Мышцы ног обеспечивают различные движения и действия нижней части тела. Эти мышцы управляют нашими повседневными действиями в ногах, такими как стояние, сидение, ходьба, бег и т. Д.
Более подробная информация о мышцах ног поможет вам понять, как функционирует тело и как различные мышцы работают вместе, чтобы производить движение.
Сохраняйте здоровье своих костей и мышц с возрастом, укрепляя себя изнутри.Обратите внимание на эту натуральную добавку от Dr.

 Часто, оно затрагивает дно полости рта.
Часто, оно затрагивает дно полости рта.