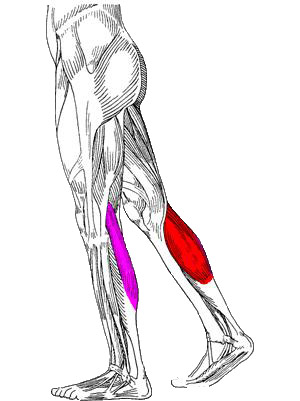
Гонартроз — Причины и лечение остеоартроза коленного сустава
Что такое гонартроз
Гонартроз (артроз коленного сустава) является медленно прогрессирующим невоспалительным дегенеративным заболеванием. При заболевании происходит изменение качества и количества (в сторону истончения) суставного хряща. Основной жалобой является боль, которая обычно возникает при сгибании колена, при подъеме по лестнице, а также после длительного нахождения в положении сидя или лежа. Боль по утрам является типичной жалобой на ранних стадиях. При этом пациенты жалуются на скованность движений, которая проходит через некоторое время активности. При наличии изменений в хряще сустав может воспалиться. Таким образом, гонатроз, который первоначально имел невоспалительную природу, приобретает воспалительный компонент. Цель лечения состоит в том, чтобы уменьшить частоту и длительность фаз воспаления.
Виды гонартроза
- Бедренная кость (лат.
 femur)
femur) - Коленная чашечка (лат. patella)
- Большеберцовая кость (лат. tibia)
Износ суставного хряща происходит между трущимися поверхностями костей. Трение между бедренной костью и большеберцовой костью происходит в двух местах: на внутренней (медиальной) и наружной (боковой) части. Локализация артроза быть отражена в заключении врача.
- Медиальный гонартроз: износу подверглась внутренняя часть суставного хряща.
- Латеральный гонартроз: износу подверглась наружная часть суставного хряща
Артроз — самое распространенное в мире заболевание у взрослых. По данным Института Коха, гонартроз — наиболее распространенная локализация дегенеративного процесса в суставах. На втором месте находится артроз тазобедренных суставов. 1,2 Возраст — это значимый фактор риска. Так, более половины женщин в возрасте старше 60 лет имеют гонартроз.1
vimeo.com/video/312684232?color=ff0179&title=0&byline=0&portrait=0″ frameborder=»0″ webkitallowfullscreen=»» mozallowfullscreen=»» allowfullscreen=»»/>
Причины гонартроза
Зачастую четко установить причину заболевания не представляется возможным. Часто гонартроз является первичным, то есть вызван старением суставного хряща. Также выделяют вторичный гонартроз, который возникает в результате на фоне других патологических процессов или состояний. Например, вторичным является гонартроз, возникший на фоне врожденной косолапости или травм коленных суставов.
Симптомы гонартроза
- Боль в коленных суставах при подъеме по лестнице или ходьбе по неровной поверхности
- Боль и скованность в коленных суставах после длительного отдыха, которые исчезают/уменьшаются по мере расхаживания
- Боли в коленных суставах усиливаются после интенсивных нагрузок
- Возможны отеки коленных суставов
- При выраженном процессе во время сгибания / разгибания коленного сустава может быть слышен характерный хрустящий звук
- Специфические ноющие боли в коленях возникают в холодную и дождливую погоду
По мере прогрессирования гонартроза частота появления симптомов и их выраженность нарастает. Боль в суставах может возникать даже в покое. При этом амплитуда движения коленных суставов постепенно уменьшается. 1
Боль в суставах может возникать даже в покое. При этом амплитуда движения коленных суставов постепенно уменьшается. 1
Стадии гонартоза
В зависимости от тяжести, выделяют три стадии гонартроза (и артроза в целом).
Факторы риска гонартроза
Травмы коленного сустава
Травмы коленного сустава, особенно повреждение менисков и связок, ускоряют износ суставного хряща и процесс старения хряща. Разрыв передней крестообразной связки (ПКС) ведет к нестабильности коленного сустава, что способствует быстрому разрушению хряща и развитию гонартроза в относительно короткий срок.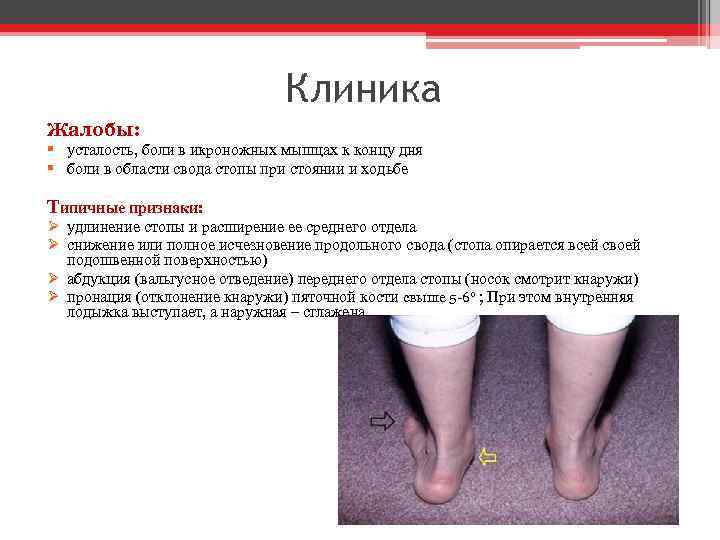
Недостаток двигательной активности
Физические нагрузки улучшают питание хряща. Учитывая, что хрящ не имеет собственных кровеносных сосудов, и питательные вещества поступают за счет диффузии из окружающих тканей, хорошее кровообращение играет ключевую роль в питании хряща.
Наследственность
Такие врожденные состояния, как вальгус коленных суставов, варус коленных суставов и разная длина конечностей, увеличивают локальный износ хряща и ускоряют развитие гонартроза.
Избыточный вес
Избыточная масса тела — наиболее значимый фактор риска. Ежедневная дополнительная нагрузка на хрящ довольно быстро приводит к его состариванию.
Чрезмерные нагрузки
Износ хряща быстрее наступает у людей, чья деятельность связана с тяжелым физическим трудом, например, строители.
Перегрузки при занятиях спортом
Профессиональные атлеты постоянно подвергают свои суставы высоким нагрузкам, поэтому у них износ и старение суставного хряща происходит быстрее.
Метаболические заболевания
Обычно при метаболических заболеваниях нарушением питание различных тканей организма, в том числе суставного хряща.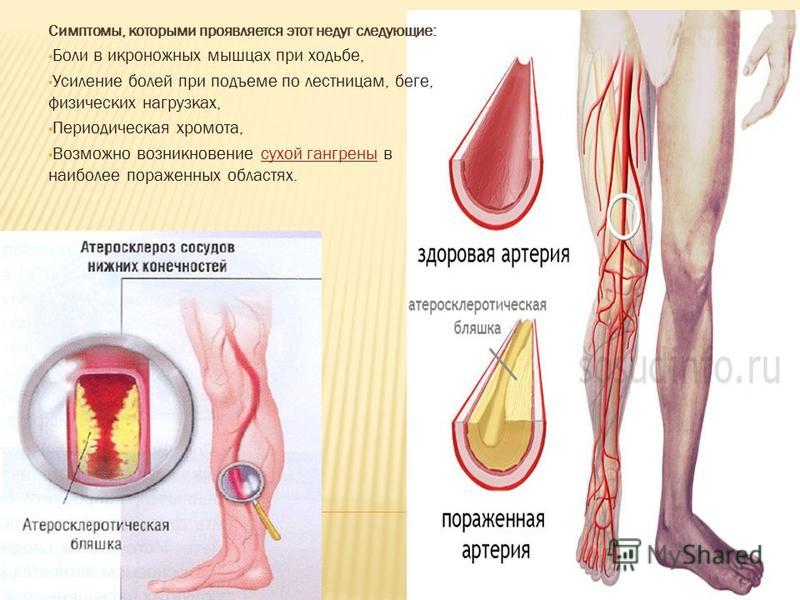
Профилактика гонартроза
При наличии избыточного веса коленные суставы вынуждены ежедневно выдерживать тяжесть дополнительных килограммов. Это приводит к ускоренному износу суставного хряща и развитию гонартроза. Наличие избыточного веса можно определить с помощью индекса массы тела (ИМТ). Если он больше 25, то есть избыточный вес. При ИМТ больше 30, состояние расценивается как ожирение. В таком случае одной из первых рекомендаций по профилактике гонартроза является снижение веса.
Самопомощь – способ улучшить качество жизни
Самопомощь оказывает огромное влияние на результат лечения гонартроза. Будьте активными в борьбе с болезнью: следите за собственным весом, постоянно будьте физически активны и употребляйте в еду здоровую пищу.
Питание при артрозе
 Конечно же, с помощью диеты невозможно вылечить гонартроз, но можно значительно замедлить его развитие.
Конечно же, с помощью диеты невозможно вылечить гонартроз, но можно значительно замедлить его развитие. Проведенное в Австралии исследование показало, что гонартроз развивается в среднем на несколько лет позже у людей с нормальным весом. Напротив, у здоровых молодых людей с избыточным весом был обнаружен повышенный износ суставного хряща.1
Лечебная гимнастика при артрозе
Учитывая причину развития заболевания (износ хряща), многие задаются вопросом, что же лучше: делать упражнения или побольше отдыхать, не нагружая суставы? На этот вопрос есть односложный ответ: упражнения чрезвычайно полезны и для страдающих гонартрозом и для профилактики этого заболевания! Обычно при появлении боли люди стараются дать суставам покой, но это ошибочный путь. Недостаток подвижности — это главный фактор риска артроза вообще и гонартроза в частности.
Выполнение специальных упражнений позволяет увеличить силу мышц и улучшить координацию.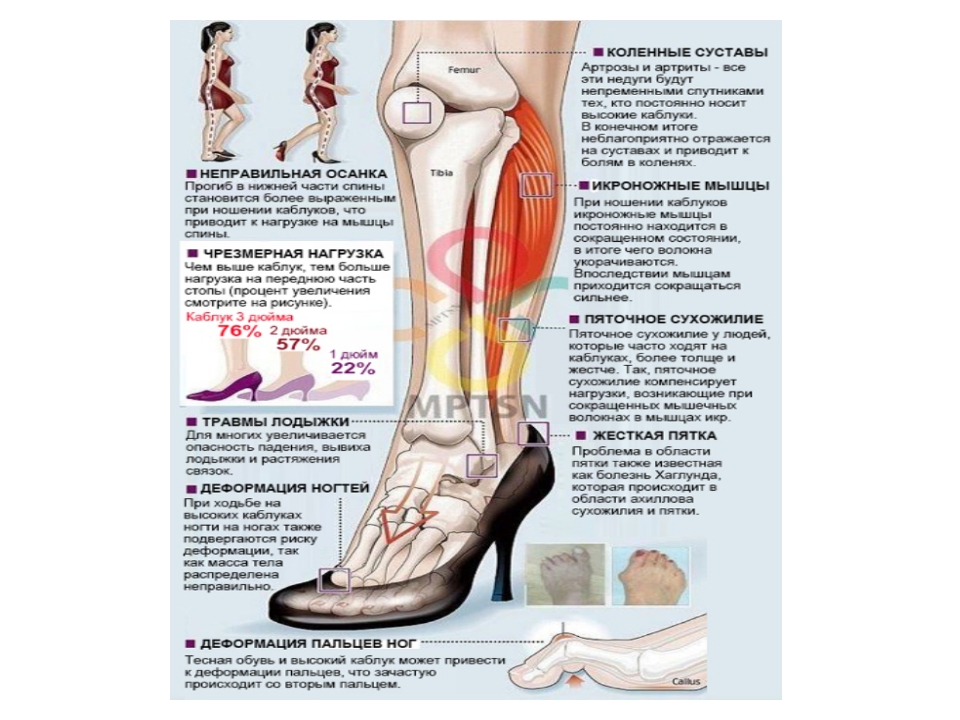
Спорт и гонартроз
Что действительно помогает? Помогают ли физические упражнения или лучше отдохнуть? Одно можно сказать точно: спорт и физические упражнения бесценны как для тех, кто уже страдает гонартрозом, так и для тех, кто хочет его предотвратить! Когда люди испытывают боль, они стараются совершать как можно меньше движений больным коленом. Это принципиально неправильный подход, поскольку недостаточная физическая активность является одним из основных факторов развития артроза.
Целенаправленная тренировка пораженных артрозом суставов способствует укреплению мышц и улучшает координацию. При движении вырабатывается больше синовиальной жидкости, что способствует меньшему износу суставного хряща.
Наиболее предпочтительные виды спорта для пациентов с остеоартрозом
Предпочтительные виды спорта с щадящей нагрузкой на суставы:
- Плавание
- Аквааэробика
- Велоспорт
- Гольф
- Ходьба на лыжах
- Ходьба
Нежелательные «контактные» виды спорта:
- Футбол
- Горные лыжи
- Теннис
- Волейбол
Определите вид спортивного занятия, которое вам больше всего подходит. Избегайте серьезных нагрузок, связанных со спортом. Если вы не уверены в том, сможете ли вы заниматься каким-либо видом спорта, обратитесь за советом к врачу.
Лечение гонартроза
Несмотря на то, что гонартроз невозможно вылечить, существует большое количество способов облегчить боль и улучшить качество жизни.
Консервативное лечение
Немедикаментозные методы
- Ортезирование (стельки, бандажи, ортезы)
- Лечебная физкультура и механотерапия
- Физиотерапия (магнитное поле, ультразвук, электростимуляция, высокочастотные токи)
- Восстановительная терапия
- Натуропатия (акупунктура, аква-аэробика и т.д.)
Медикаментозная терапия
- Обезболивающие средства
- Противовоспалительные препараты
Шесть упражнений для выполнения дома
Упражнения, которые можно выполнять без боли, помогут бороться с прогрессированием гонартроза.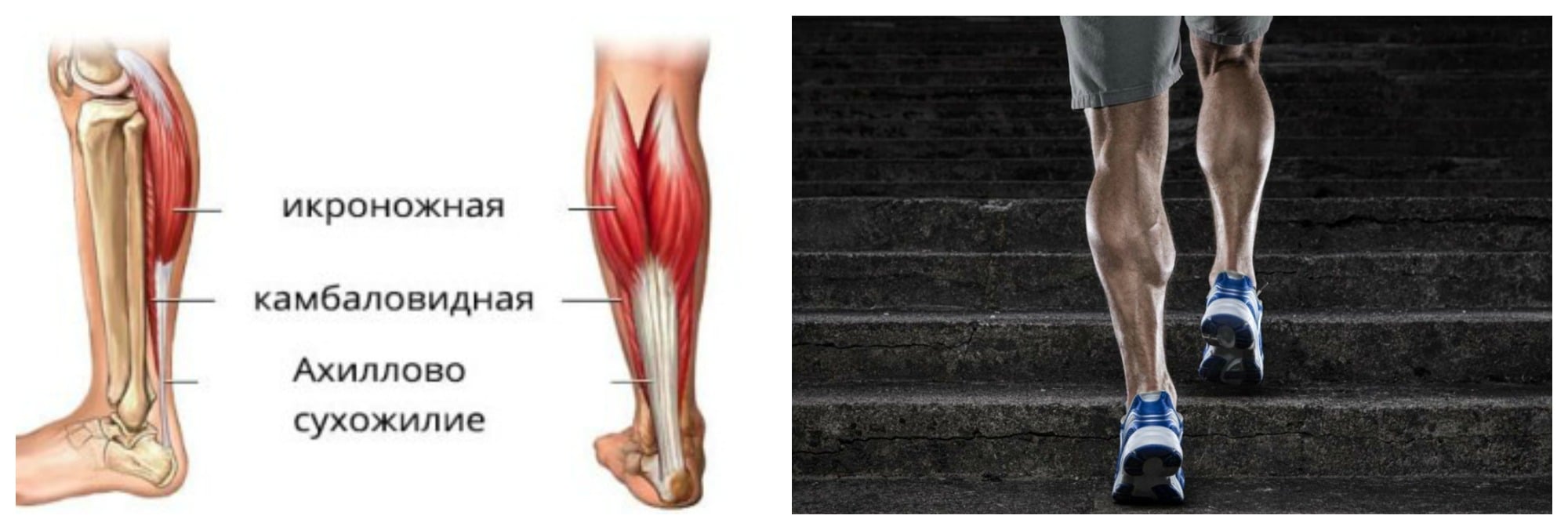 Описанные ниже упражнения полезны не только для коленного сустава. Они влияют на весь опорно-двигательный аппарат и поддерживают мышечную систему в тонусе.
Описанные ниже упражнения полезны не только для коленного сустава. Они влияют на весь опорно-двигательный аппарат и поддерживают мышечную систему в тонусе.
Разведение ног
Разведение ног с использованием эластичной повязки
Растяжка мышц задней поверхности бедра
vimeo.com/video/372833404?color=ff0179&title=0&byline=0&portrait=0″ frameborder=»0″ webkitallowfullscreen=»» mozallowfullscreen=»» allowfullscreen=»»/>
Динамическая растяжка икроножной мышцы
Раскатывание стопы
Выпады
vimeo.com/video/372833045?color=ff0179&title=0&byline=0&portrait=0″ frameborder=»0″ webkitallowfullscreen=»» mozallowfullscreen=»» allowfullscreen=»»/>
Хирургическое лечение
С сохранением собственного сустава
Артроскопия
Артроскопия относительно редко применяется для лечения гонартроза. Операция выполняется из миниразрезов, через которые в сустав вводятся эндоскопические видеокамеры, и хирург может под контролем зрения выполнить ту или иную манипуляцию внутри сустава.
Корригирущая остеотомия
При корригирующей остеотомии производится рассечение кости под определенным углом с последующим восстановлением ее целостности. Этим способом исправляют нарушенную ось вальгусного или варусного коленного сустава. Восстановление нормальной оси позволяет замедлить износ суставного хряща.
Этим способом исправляют нарушенную ось вальгусного или варусного коленного сустава. Восстановление нормальной оси позволяет замедлить износ суставного хряща.
Эндопротезирование сустава
Частичное эндопротезирование
Если поражена только одна часть коленного сустава, можно выполнить частичное эндопротезирование. Пораженный элемент сустава удаляют и заменяют на металлический или керамический протез.
Тотальное эндопротезирование
Тотальное эндопротезирование выполняют при поражении всего коленного сустава и неэффективности других видов лечения. Во время операции удаляют пораженные артрозом суставные поверхности. Затем устанавливают металлические и пластиковые элементы искусственного сустава.
Продукция medi
Ортезы, корригирующие положение коленного сустава, могут стать эффективной альтернативой эндопротезированию и обезболивающим.
С помощью коленных бандажей и ортезов: Genumedi, Collamed OA, M.3s OA и M.4s OA можно лечить гонартроз на разных стадиях.
Источники:
1 Arthrose. Gesundheitsberichterstattung des Bundes; Heft 54. Herausgeber: Robert Koch-Institut, Berlin 2013. Published online at: www.rki.de/DE/Content/Gesundheitsmonitoring/Gesundheitsberichterstattung/GBEDownloadsT/arthrose.pdf (Last accessed: 27.02.2018).
2 Fuchs J. et al. Prävalenz ausgewählter muskuloskelettaler Erkrankungen. Ergebnisse der Studie zur Gesundheit Erwachsener in Deutschland (DEGS1). 2013;56(5-6):678–686.
3 Paschos NK. Anterior cruciate ligament reconstruction and knee osteoarthritis. World J Orthop. 2017;8(3):212–217.
Тело человека
Повреждение связок часто происходит во время занятий спортом.
Сухожилия и связки
От чего болят ноги? 14 возможных причин от плоскостопия до диабета | Здоровая жизнь | Здоровье
Самая невинная боль в ногах возникает от банальной усталости. Она проходит бесследно сама собой, и ее в расчет мы брать не будем. Поговорим о более серьезных вещах.
Эндартериит
Это воспаление внутренних оболочек артерий.
Симптомы. Острая боль и онемение в голенях возникают при ходьбе после первых 50–100 шагов. Короткий отдых – и симптомы проходят, чтобы через два десятка шагов вернуться вновь. Поэтому человек вынужден периодически делать остановки в пути. Боль в стопе или икре может беспокоить даже, когда вы лежите, но если опустить ногу вниз, то неприятные ощущения уменьшаются.
Что делать. Бросить курить (никотин – главный фактор риска ишемии сосудов) и обратиться к сосудистому хирургу. Врач назначит комплекс исследований: МРТ, ангиографию, УЗИ сосудов, различные исследования крови (в том числе на неспецифические факторы воспаления). При сильной внезапной боли лучше вызвать «скорую» – это может быть признаком закупорки крупной артерии. В этом случае есть всего несколько часов, в течение которых можно спасти ногу. Болезнь лечат консервативным и хирургическим способом (применяется пластика сосудов).
Атеросклероз артерий
Симптомы. Сжимающие икры боли и судороги усиливаются при ходьбе, беге, подъеме по лестнице и могут беспокоить по ночам. Холодные стопы и зимой, и летом. Отсутствие четкой пульсации на большом пальце ноги. У мужчин – исчезновение волос на пальцах ног и проблемы с потенцией.
Что делать. Бросить курить и обратиться к сосудистому хирургу. Для диагностики применяется УЗИ, магнитно-резонансная контрастная ангиография. Своевременное лечение убережет от гангрены и ампутации.
Своевременное лечение убережет от гангрены и ампутации.
Артроз, артрит
Симптомы. Острая «выкручивающая» боль в области суставов при ходьбе или долгом положении стоя, сами суставы при этом деформируются и начинают «щелкать». Боли усиливаются при смене погоды. Болезненность, припухлость, покраснение в области сустава.
Что делать. Как можно скорее посетить ревматолога, сделать рентген суставов и сдать общий клинический анализ крови. Диагностический, а одновременно еще и лечебный метод – артроскопия. Лечение – только комплексное, поэтому помимо приема медикаментов понадобятся специальные ортопедические приспособления, физиотерапия, диета, ЛФК и т. д.
Мочеполовые болезни
Симптомы. Боль в бедрах.
Что делать. УЗИ органов малого таза.
Тромбофлебит
Симптомы. В икроножных мышцах – постоянная пульсирующая боль, часто переходящая в чувство жжения. Покраснение и отек, болезненные уплотнения по ходу вен.
Покраснение и отек, болезненные уплотнения по ходу вен.
Что делать. Немедленно идти к сосудистому хирургу. Сделать ангиосканирование – чтобы оценить вены на всем протяжении, определить степень их «закупорки», выявить угрозу отрыва тромба. Сдать анализ крови на неспецифические факторы воспаления. Большинство больных могут лечиться амбулаторно под контролем врача.
Последствия переломов
Симптомы. Сильная боль при ходьбе.
Что делать. Носить специальные ортопедические приспособления – ортезы. Они позволяют поврежденной конечности двигаться, а мышцам – оставаться в тонусе, но при этом принимают на себя часть нагрузки.
Пяточная шпора
Симптомы. Резкая внезапная боль в пятке, бывает обычно во время ходьбы или бега. Часто единственное лекарство, которое может излечить вас от боли в пятке, – это время, а в ожидании избавления занимайтесь плаванием и ездой на велосипеде.
Что делать. Ждать – это как раз тот случай, когда время лечит. Похудеть: лишний вес – фактор риска. Обратиться к ортопеду и сделать рентген. Для лечения используют противовоспалительные средства, специальный поперечный массаж и лазеротерапию, ортопедические стельки и подпяточные вкладки.
Ждать – это как раз тот случай, когда время лечит. Похудеть: лишний вес – фактор риска. Обратиться к ортопеду и сделать рентген. Для лечения используют противовоспалительные средства, специальный поперечный массаж и лазеротерапию, ортопедические стельки и подпяточные вкладки.
Сахарный диабет
Симптомы. В ногах возникают судороги (особенно по ночам), отеки, слабость и боли, кожа на голенях становится сухой, появляются шелушение и зуд. Часто ноги «немеют», в них возникают ощущения ползания мурашек, покалывания.
Что делать. Сдать кровь на сахар.
Остеопороз
Симптомы. Судороги ног и сильные боли в икрах – одни из проявлений недостатка кальция. Проблема больше характерна для женщин старше 40 лет. Голубоглазые блондинки – в группе особого риска.
Что делать. Сделать безболезненное исследование – денситометрию (измерение уровня и плотности костной ткани в организме). Если будет выявлен ее дефицит, врач назначит специальные препараты кальция.
Если будет выявлен ее дефицит, врач назначит специальные препараты кальция.
Миалгия
Симптомы. Боль в мышцах бедер носит дергающий, тянущий или режущий характер. Она может усиливаться при физических перегрузках, при сырой или холодной погоде.
Что делать. Показаться неврологу. Для лечения используются противовоспалительные препараты, а также обезболивающие мази и гели.
Подагра
Симптомы. Резкая пульсирующая боль в большом пальце ноги в любое время дня или ночи вне зависимости от нагрузки. Большой палец распухший, покрасневший, горячий и очень чувствительный.
Что делать. Для постановки диагноза достаточно простого осмотра ревматолога и анализа крови из вены. Подагру лечат нестероидными противовоспалительными препаратами (НПВП) и средствами, тормозящими образование мочевой кислоты. На начальной стадии болезни достаточно просто изменить диету: ограничить алкоголь, мясные и рыбные блюда, наваристые бульоны, острые закуски и приправы, грибы, бобовые, помидоры, шпинат, кофе, какао, шоколад.
Варикоз
Симптомы. Тянущие неприятные боли усиливаются к концу рабочего дня. Ноги «гудят» так, что хочется лечь и закинуть их повыше.
Что делать. Носить компрессионный трикотаж. Он снимет боли и на время затормозит развитие болезни. Но проблемы это не решает. Поэтому при первых же тревожных симптомах нужно идти к сосудистому хирургу и делать УЗИ-сканирование вен (допплерография). Дальнейшее лечение назначит врач. На ранних этапах болезнь лечится консервативно: инъекционным методом склеротерапии.
Пояснично-крестцовый остеохондроз
Симптомы. «Простреливающая» боль в ногах может беспокоить и в состоянии покоя, но усиливается при увеличении нагрузки и резких движениях. При этом отдых не приводит к облегчению. Боль по задней или боковой поверхности ноги от пятки до ягодицы – признак воспаления седалищного нерва (ишиас).
Что делать. Обратиться к неврологу или хирургу-вертебрологу (специалисту по лечению позвоночника). Ущемленную межпозвонковую грыжу поможет обнаружить МРТ (магнитно-резонансная томография). Какое лечение выбрать – консервативное или хирургическое – решает врач после анализа данных.
Ущемленную межпозвонковую грыжу поможет обнаружить МРТ (магнитно-резонансная томография). Какое лечение выбрать – консервативное или хирургическое – решает врач после анализа данных.
Плоскостопие
Симптомы. Ноющая боль в стопах и голенях, которая нарастает к вечеру. Быстрая утомляемость при ходьбе.
Что делать. Обратиться к ортопеду. Придется забыть про высокие каблуки и туфли с узкими носами. Делать ножные ванночки с морской солью. Выполнять специальные упражнения, носить супинаторы, прописанные врачом, а не купленные на ближайшем рынке.
Смотрите также:
Скандинавская ходьба | Шебертинский дом-интернат
Общие положения 1. Происхождение
Скандинавская ходьба (от англ. Nordic Walking), дословно — Ходьба с палками (фин. sauvakävely, от sauva — «палка» иkävely — «ходьба», «прогулка») — высокоэффективный вид физической активности, в котором используются определенная методика занятия и техника ходьбы при помощи специально разработанных палок.
 В конце 1990-х стала популярна во всём мире.
В конце 1990-х стала популярна во всём мире.Встречаются также названия «северная ходьба», «финская ходьба», «скандинавская ходьба», «нордическая ходьба».
Появление ходьбы с палками можно отсчитывать с древности, когда пастухи и паломники использовали палки как подспорье в сложном рельефе. В лечебно-оздоровительных учреждениях палки также давно используются в лечебной физкультуре. Более близкая к современному воплощению версия, около 1940 года, связана с профессиональными лыжниками Финляндии, стремившимися поддерживать себя в форме вне лыжного сезона. Они догадались тренироваться без лыж, используя бег с лыжными палками.
Первенство описания ходьбы с палками как отдельного вида спорта Маури Рэпо (статья «Hiihdon lajiosa» в 1979). Принцип ходьбы с палками основывается на летних упражнениях лыжников, и содержит первые описания движений; как их выполнять, анатомические и физиологические причины заниматься этим видом, и какие палки для этого нужны.
В 1997 году фирма Exel Oyj изготовила и выпустила на рынок первые палки для ходьбы. . Термин «Nordic Walking» создан и стал известен благодаря маркетингу Exel Oyj в 1999.
. Термин «Nordic Walking» создан и стал известен благодаря маркетингу Exel Oyj в 1999.
В конце 1997 года газета организовала первые курсы ходьбы с палками в разных частях Финляндии. В проект вложено 50 000 марок, все места заняты. К концу 1998 обучено около 2000 преподавателей-наставников, начинается бум, перехлестнувшийся в другие страны.
Согласно исследованию 2004 года, сделанному Suomen Gallup и спортивным обществом Suomen Latu в Финляндии было 760 000 занимающихся ходьбой с палками.
Ходьба с палками переросла в самостоятельный вид спорта в конце 1990-х, позднее практика такой ходьбы проникла в Германию и Австрию под названием «северная ходьба» — Nordic walking. В 2000 году только эти три страны входили в Международную Ассоциацию Скандинавской ходьбы (INWA) с штаб-квартирой в финском городе Вантаа. Сейчас в эту организацию входят более 20 стран, а инструкторы проводят тренировки в ещё 40 странах.
В 1988 в США издание Exerstrider представило палки для ходьбы и описало технику ходьбы.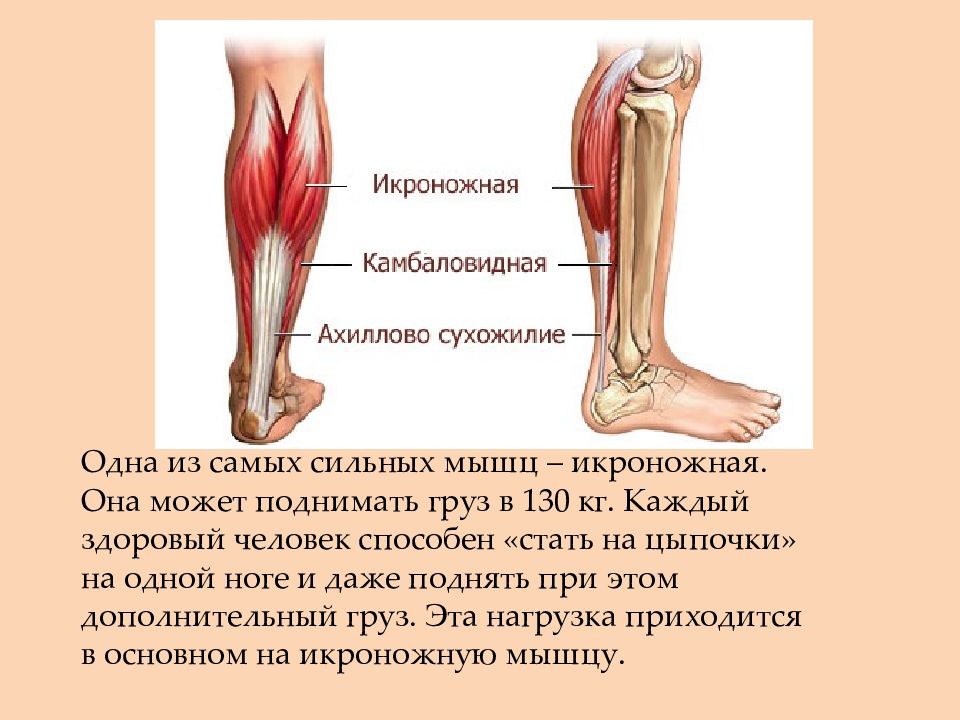 У этого вида мало общего с современной ходьбой с палками: палки очень тяжёлые и напоминают трекинговые палки с простым ремнём для руки (позже и без ремня). Пришедшие из разных видов спорта (лыжи и альпинизм), виды принципиально отличаются техникой, но из-за неправильного перевода, или отсутствия такового часто путают между собой.
У этого вида мало общего с современной ходьбой с палками: палки очень тяжёлые и напоминают трекинговые палки с простым ремнём для руки (позже и без ремня). Пришедшие из разных видов спорта (лыжи и альпинизм), виды принципиально отличаются техникой, но из-за неправильного перевода, или отсутствия такового часто путают между собой.
2. Эффект от занятий
Плюсы этого вида спорта очевидны. Отзывы на скандинавскую ходьбу с палками демонстрируют ее положительное воздействие на организм и здоровье. В частности, она одновременно тренирует 90% всех мышц тела, обеспечивая равномерную нагрузку на верхнюю и нижнюю группу мышц. Сжигает на 46 больше калорий, чем другая спортивная ходьба. Полчаса тренировок избавляют от 300 калорий и на 24 часа обеспечивают активизацию обмена веществ. Тонизирует работу сердца, сердечно-сосудистой системы.В среднем пульс «ходока» возрастает на 10-15 ударов. Повышает выносливость организма, что необходимо людям с проблемами здоровья и профессиональным спортсменам.
 Возвращает подвижность и полноценную жизнь людям после травм опорно-двигательного аппарата.
Возвращает подвижность и полноценную жизнь людям после травм опорно-двигательного аппарата.Уникальность метода заключается также в том, что во время занятий позвоночник и коленные суставы испытывают минимальную нагрузку. Благодаря чему скандинавская ходьба подходит для пожилых людей в качестве ежедневного фитнеса, лицам с предельным превышением веса, которым запрещены активные физические упражнения.
Высокая интенсивность сжигания калорий позволяют рекомендовать скандинавскую ходьбу для похудения. Особенно в том случае, если вам некогда или не хочется посещать тренажерные залы. Не случайно ее называют «спортом ленивых», ведь заниматься по методике даже проще, чем выполнять упражнения на фитболе.
Сложно найти более щадящий вид спорта, чем скандинавская ходьба с палками, противопоказания к ней минимальны:
наличие вирусного заболевания в острый период — ОРЗ, грипп;
период после операции брюшной полости — пока не разрешит врач;
повышение давления — именно во время гипертонического криза и нарушения работы сердца тренировки запрещены. А когда сердечно-сосудистая система функционирует в нормальном режиме, они более чем полезны.
А когда сердечно-сосудистая система функционирует в нормальном режиме, они более чем полезны.
3. Снаряжение
Для ходьбы с палками используются специальные палки, которые значительно короче классических лыжных. Использование палок неправильной длины может дать чрезмерную нагрузку на колени, щиколотку и спину. Существует два вида палок: стандартные фиксированной длины и телескопические (с несколькими выдвижными сегментами-коленьями). Отличительной особенностью палок для ходьбы является то, что в ручках закреплённые ремешки напоминают перчатки без пальцев. Это помогает отталкиваться, не сжимая ручку палки. Палки поставляются со сменным резиновым наконечником, который используют на твёрдой поверхности. По льду, снегу, тропинкам и пр. используют твёрдосплавный шип на самой палке. Палки обычно производятся из лёгких материалов — алюминия, углепластика, композиционных материалов. Особая обувь не нужна, хотя на рынке она представлена. Хорошо сидящие кроссовки любого типа замечательно подойдут.
4.Подбор палок
Рукоятка должна быть удобна и не натирать голую кисть руки.
Ремешок (он же темляк) типа «капкан» плотно поддерживает руку, чтобы не надо было сжимать рукоятку, палка должна естественно двигаться с ходоком.
Хороший ремешок равномерно распределяет давление руки и не препятствует кровообращению кисти.
Палка должна быть легкой и прочной.
Твёрдосплавный шип на конце палки добавляет безопасности и срок службы, а резиновый наконечник смягчает удары при движении по асфальту.
Длина палки подбирается по формулам, в зависимости от подготовки ходока:
Для людей с невысоким темпом ходьбы или людей, восстанавливающихся после заболевания, травмы предпочтительна формула : рост человека × 0,66. Например: рост 171 см × 0,66 = 112,86 (можно использовать палки 110 см).
Для более тренированных людей, любителей ходьбы средней интенсивности, подходит формула: рост человека × 0,68.Например: рост 171 см × 0,68 = 116,28 (можно использовать палки 115 см).

Для спортсменов, любителей быстрого темпа ходьбы, подойдут палки, длина которых рассчитывается по формуле: рост человека × 0,70.Например: рост 171 см × 0,70 = 119,7 (можно использовать палки 120 см).
Телескопические палки позволяют точно подобрать длину палки в соответствии с ростом человека.
Телескопические палки для скандинавской ходьбы могут быть двух- или трехсекционными. двухcекционные палки как правило легче трехсекционных за счёт использования трубок меньшего диаметра.
Следование этим нехитрым правилам обеспечивает наиболее удобную и эффективную ходьбу.
5.Техника
Движения рук, ног, бёдер и тела являются ритмичными и такими же как в ходьбе. Противоположные (левая/правая) руки и ноги по очереди движутся вперёд и назад, как при ходьбе, но более интенсивно. Очень важно сразу найти правильный темп движения, чтобы почувствовать результаты тренировок. Величина замаха руками вперед-назад определяет размер шагов. Короткие движения рук ограничивают движения бёдер и ног.
 Если движения рук и ног с большим замахом, то движения бёдер, грудной клетки, затылка-плеч тоже становятся больше и нагрузка возрастает. Палка должна способствовать движению вперед, то есть от нее нужно отталкиваться.
Если движения рук и ног с большим замахом, то движения бёдер, грудной клетки, затылка-плеч тоже становятся больше и нагрузка возрастает. Палка должна способствовать движению вперед, то есть от нее нужно отталкиваться.Техника скандинавской ходьбы с палками проста. Вот ее главные требования.
Выполняйте ритмичные движения, такие же, как при обычной ходьбе. Двигайтесь интенсивно и энергично, но естественно.
Одновременно движутся рука и нога: взмах левой рукой и одновременный шаг левой ногой, затем движения правой стороной.
Взмахи рук обозначают размер шагов: чем шире взмах, тем больше шаг.
Широкие шаги более эффективны для похудения, так как они увеличивают нагрузку на организм.
Тело не должно быть статичным: вместе с руками и ногами двигаются бедра, грудная клетка, зона плеч и затылка.
Темп движения определяется индивидуально. Важно задать такой ритм (особенно в начале тренировок), чтобы вам было комфортно. Каждый выбранный вами темп будет правильным, так как в дальнейшем вы обязательно ускоритесь.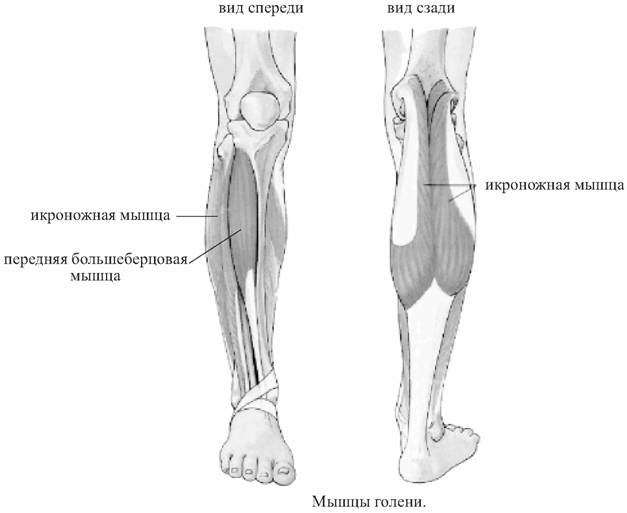
оптимально совершать прогулки рекомендуется 2-3 раза в неделю. Для совершения прогулок, нам важно выбрать место, комфортную, не стесняющую движений одежду и удобную обувь с амортизацией в области пяток. Кроме того, для скандинавской ходьбы нам потребуются палки, к выбору которых стоит отнестись с особым вниманием. Прежде всего они должны быть легкими, поэтому стоит выбирать палки для ходьбы из алюминия или смеси углеродного волокна и стекловолокна. Также нужно правильно подобрать палки по длине. Оптимальная длина должна быть примерно 0.66 от Вашего роста. Если напутать с размером, то занятия спортом могут привести к неприятным последствиям.
Выбрав экипировку, самое время приступать к занятиям скандинавской ходьбой с палками. Здесь стоит выделить три основных этапа: разминка, ходьба и релаксация. Давайте поподробнее рассмотрим каждый из этапов.
Разминка
Без разминки определенно не стоит отправляться в путь, Поэтому первые несколько минут необходимо выделить для подготовки Вашего тела к нагрузке. Таким образом Вы должны размять застоявшиеся мышцы.
Таким образом Вы должны размять застоявшиеся мышцы.
Начинать разминку советуем так. Возьмите концы одной палки в обе руки и поднимите над головой. Затем, не сгибая локти, переместите палку сначала в право, а затем в лево над головой. Повторите упражнение несколько раз.
Второе упражнение. Встаньте на правую ногу и быстро качайтесь вперед и назад, при этом размахивая руками в противоположном направлении движению. Поменяйте ноги и повторите упражнение.
Третье упражнение. Возьмите палки в руки, и поставьте их за спину. При этом выпрямите руки и начинайте делать небольшие приседания. Повторите упражнение не менее 15 раз.
Ходьба
Во время ходьбы с палками старайтесь слегка согнуть ноги в коленях, при этом наступать на землю нужно полной поверхностью ступни. Помните, что в рабочем состоянии правая рука идет одновременно с левой ногой и наоборот. Корпус при ходьбе должен быть немного под углом, а не строго вертикально.
При скандинавской ходьбе на палках крепятся регулируемые ремни, которые будут удерживать палку, если Вы её отпустите, в тоже время они не должны слишком плотно сжимать запястье.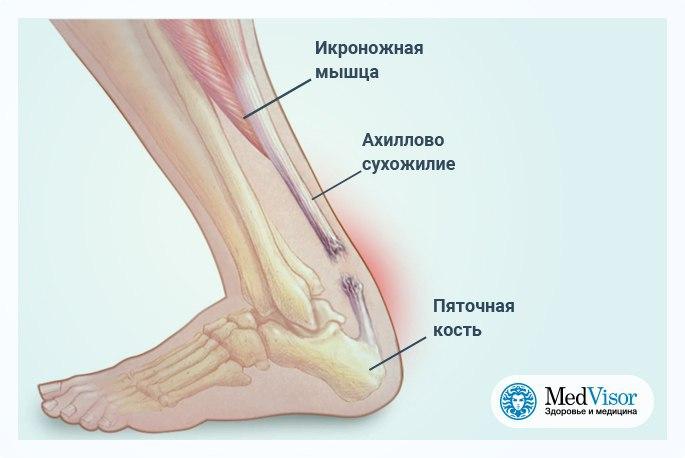 Ремни служат для того, чтобы Вы могли более уверенно контролировать движения рук, которые должны быть одинаковы на всем протяжении пути.
Ремни служат для того, чтобы Вы могли более уверенно контролировать движения рук, которые должны быть одинаковы на всем протяжении пути.
Сами палки при скандинавской ходьбе необходимы для координирования движений рук и ног. Кроме того, палки помогают опираться на землю и отталкиваться при следующем шаге. Поэтому держите их достаточно близко к телу.
После втыкания палок в землю, необходимо ослаблять хватку и силу нажатия. Можно даже отпустить их. Однако когда Ваша рука окажется за спиной, необходимо вновь крепко ухватиться за палку и рывком перетащить её вперед.
Релаксация
После тренировки сделайте несколько глубоких вдохов. Затем сделайте пару упражнений на растяжку мышц, которые работали наиболее интенсивно. Необходимо сделать растяжку икроножных мышц, бедер, а также спины. После возвращения домой, рекомендуем принять теплую ванную, чтобы на следующий день не болели мышцы.
Боль в икроножной мышце
Почему возникает боль в икроножной мышце?
Если вы занимались физическими упражнениями после долгого простоя, и у вас появилась боль в икроножной мышце, то такая причинно-следственная связь не должна вас удивлять. К физическим нагрузкам нужно прибегать только на «разогретое» тело. Без подготовки в результате вы получите не только боль в икроножной мышце, но и во всем теле сразу. Что вполне может отбить у вас желание прибегать к ним снова.
К физическим нагрузкам нужно прибегать только на «разогретое» тело. Без подготовки в результате вы получите не только боль в икроножной мышце, но и во всем теле сразу. Что вполне может отбить у вас желание прибегать к ним снова.
Но обычно боль в икроножной мышце никак не связана с «механическими» повреждениями. Дело в том, что мышцы голени легко реагируют на проблемы с сосудами. При этом боль в икроножной мышце возникает, как правило, при ходьбе. Такую боль врачи называют признаком артериальной недостаточности. Происходит это из-за того, что артерии не в силах обеспечить мышцы достаточным количеством крови и кислорода. Происходит это из-за уплотнения стенок артерий, а по-научному, атеросклероза.
Также боль в икроножной мышце может быть связана с венозной недостаточностью , когда кровь не может двигаться в обратном направлении и застаивается.
Боль в икроножной мышце при артериальной недостаточности обычно проявляется в виде периодической хромоты. Происходит это из-за внезапных болей, которые сводят ноги. Но сводит их не просто так, этому предшествует обычно физическая нагрузка, именно она заставляет мышцы требовать больший приток крови. Эта боль в икроножной мышце проходит сразу после прекращения физических нагрузок, через 10-15 минут.
Но сводит их не просто так, этому предшествует обычно физическая нагрузка, именно она заставляет мышцы требовать больший приток крови. Эта боль в икроножной мышце проходит сразу после прекращения физических нагрузок, через 10-15 минут.
Такая хромота не вызывает большого дискомфорта, но заставляет задуматься о состоянии ваших артерий. Если же ваши артерии запущены, то боль в икроножной мышце вы можете испытывать и в состоянии покоя, и даже во время сна . Самым опасным здесь является риск появления язв и даже гангрены.
Венозная недостаточность может привести к быстрому развитию такого заболевания как тромбофлебит (закупорка и воспаление вен). Если на поверхности кожи ног появляются красноватые варикозные вены и возникает сильная боль в икроножной мышце, это весьма негативный и опасный знак. Такое положение может грозить отрывом тромба от стенки сосуда, который может стать причиной непоправимых событий.
Как устранить боль в икроножной мышце?
Если боль в икроножной мышце преследует вас регулярно, лучше всего в этой ситуации, не пытаясь найти самостоятельно причину боли, обратиться к врачу.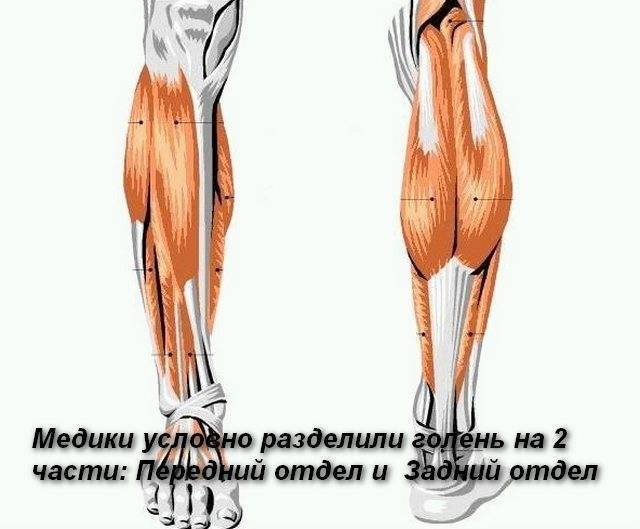 Если такая боль беспокоит вас в первый раз или очень редко, можете снять ее самостоятельно.
Если такая боль беспокоит вас в первый раз или очень редко, можете снять ее самостоятельно.
- При боли в икроножной мышце лучше всего будет принять положение лежа, приложить к ногам лед, наложить эластичный бинт и положить под ноги валик или подушку. Эти процедуры способствуют оттоку крови из нижних конечностей.
- Если боль не дает вам уснуть даже после проделанных процедур, примите болеутоляющее, противовоспалительное лекарственное средство.
- При ноющей (не острой!) боли в икроножной мышце к ногам можно прикладывать теплые грелки, это облегчит ее. При острой боли все теплое или горячее может лишь усугубить ситуацию, так как еще больше усилит отек.

- Обычно, при тромбофлебите врач выписывает специальные лечебные чулки, которые помогают восстановить кровообращение и ослабить боли.
- При атеросклерозе и постоянной боли в икроножной мышце противопоказано курение.
Не смотря на то, что боль в икроножной мышце часто возникает при ходьбе, чтобы избавиться от нее, нужно…ходить! Вы должны ходить до тех пор, пока боль в икроножной мышце не станет нестерпимой. Можете остановиться и передохнуть. И так каждый день, постепенно увеличивая дистанцию. Впоследствии боль в икроножной мышце будет беспокоить вас все реже.
Если боль в икроножной мышце беспокоит вас с пугающей регулярностью смело обращайтесь к врачу-специалисту. Именно он определит причину возникновения боли и пропишет вам необходимое лечение. Иногда такое лечение может длиться годами, так что не затягивайте это процесс.
«Как правильно ходить»
«А я милого узнаю по походке», или Что такое ходьба и походка
Ходьба — естественный способ передвижения в пространстве. Мы ежедневно ходим. Но правильно ли мы ходим? Вопрос не праздный с точки зрения биомеханики тела. Ведь если наши движения не согласованы, мы сутулимся, тогда и походка некрасивая, идет перегрузка мышц и суставов, в итоге страдают позвоночник и внутренние органы. О том, как диагностировать проблемы со здоровьем по походке и научиться правильно ходить, в своей новой статье рассказывает доктор Александр Иванов.
Фото: pixabay.com
САМОДИАГНОСТИКА: ИЗУЧАЕМ СВОЮ ПОХОДКУ
Человек отличается от других представителей животного царства прямохождением. Есть мнение, что расплачиваемся мы за прямохождение болезнями позвоночника. Человек постепенно встает на ноги в конце первого года жизни. С этого момента начинает формироваться двигательный стереотип движения — походка.
Определение из Большой медицинской энциклопедии: «Походка — совокупность признаков, характеризующих ходьбу человека. Ряд двигательных компонентов походки имеет врожденный характер и включен в сложную координированную деятельность мышц и конечностей в процессе передвижения (локомоций). Регуляцию походки у человека осуществляют корковые, подкорково-стволовые и мозжечковые структуры головного мозга. Походка связана также с эмоциональными (мотивационными) механизмами передвижения, которые контролируются лимбической системой головного мозга и корковой регуляцией статодинамического равновесия движущегося человека. Все это придает проходке выразительную координацию, отражающую личностные особенности данного человека (характер, темперамент) и создает манеру ходьбы. В процессе жизни походка приобретает новые черты, которые у человека связаны с особенностями его трудовой деятельности, воспитанием и др.».
Все это придает проходке выразительную координацию, отражающую личностные особенности данного человека (характер, темперамент) и создает манеру ходьбы. В процессе жизни походка приобретает новые черты, которые у человека связаны с особенностями его трудовой деятельности, воспитанием и др.».
Для того чтобы определить, правильно ли вы ходите, выполните простой тест. Если в течение 30-минутной прогулки обычным шагом вы чувствуете усталость в ногах, вам хочется присесть, отдохнуть или болят икроножные мышцы — значит, скорее всего, с вашей походкой что-то не так. Тогда задайте себе следующие вопросы: с какой ноги я начинаю шаг, движутся ли мои руки в такт с телом во время ходьбы, наступаю ли я на пятку, куда направлен мой взор.
Еще один совет: снимите на видео вашу прогулку и внимательно изучите движение тела во время ходьбы. Это поможет со стороны увидеть ошибки при ходьбе и сознательно их скорректировать.
КАК ПРАВИЛЬНО ХОДИТЬ
Золотое правило красивой походки — это здоровая осанка. Необходимо держать спину и голову ровно, подбородок чуть приподнять — взгляд на уровне третьего этажа. При этом позвоночник выпрямляется, а диафрагма движется свободно. Плечи нужно расправить, освободить грудную клетку.
Необходимо держать спину и голову ровно, подбородок чуть приподнять — взгляд на уровне третьего этажа. При этом позвоночник выпрямляется, а диафрагма движется свободно. Плечи нужно расправить, освободить грудную клетку.
Во время ходьбы задействуйте икроножные мышцы, для этого необходимо наступать на пятку, а затем плавно переносить центр тяжести на носок. Во время ходьбы стопы должны отрываться от пола — нельзя шаркать и волочить ноги. Ступни должны быть параллельны друг другу или обращены чуть в направлении к внешней стороне.
Для врача-остеопата походка пациента имеет диагностическое значение. Как только пациент заходит в мой кабинет, я могу судить о его диагнозе и понять, что беспокоит человека. Например, часто прихрамывание на одну ногу говорит о проблемах поясничного отдела и воспалении седалищного нерва.
Двигайте руками во время ходьбы — это естественно. В норме при ходьбе наши руки описывают полукруги. Старайтесь не класть руки в карманы во время ходьбы, так как со свободными руками можно идти быстрее.
Фото: pixabay.com
КОСОЙ ТАЗ, ИЛИ ПОЧЕМУ ОДНА НОГА КОРОЧЕ ДРУГОЙ
В биомеханике ходьбы ключевую роль играет таз. Таз представляет собой анатомическую структуру, которая состоит из нескольких костей: крестца, лобковых и подвздошных костей. Все это покрыто мышцами и связками. Таз является вместилищем внутренних органов — мочеполовой системы (мочевой пузырь, матка, простата) и кишечника (прямая кишка).
Таз — это фундамент, на котором стоит позвоночник, подобно башне. Нарушения строения таза приводит к болезням позвоночника — нарушению осанки и походки. Остеопаты уделяют тазу особое внимание, корректируя его соматические дисфункции (нарушение биомеханики и ритма).
В процессе остеопатического осмотра мы довольно часто выявляем разную длину ног пациентов. Разница в длине ног приводит к перегрузке позвоночника и суставов, что провоцирует боль. Различают истинное укорочение ноги (анатомическое) и функциональное укорочение. Задача врача — выявить, какое это укорочение — анатомическое или функциональное. Для этого в остеопатии есть специальные диагностические тесты. В случае с истинным укорочением ноги, вызванным, например, коксартрозом тазобедренного сустава или переломом бедренной кости, для коррекции используются ортопедические устройства — стельки или подпяточник. Функциональное же укорочение ноги можно успешно корректировать. Буквально за один сеанс врач-остеопат может удлинить ногу и выровнять косой таз. Благодаря этому нагрузка на суставы ног и позвоночник будет равномерной, что поможет избежать боли в дальнейшем.
ПСИХОСОМАТИКА ПОХОДКИ
Походка является в какой-то мере маркером нашего внутреннего состояния, статуса, профессии и так далее. Манера ходьбы или походка (как почерк или отпечаток пальца) у каждого свои, но все же есть критерии здоровой правильной походки: осанка, положение головы, согласованные движения рук и ног.
Походка информирует окружающих людей о настроении и даже о чертах характера человека. Выделяют мужскую и женскую походку, юношескую и старческую походку, походку по профессиональной принадлежности (походка топ-модели или балерины, походка начальника), походку энергичную и походку ленивую. В идеале походка должна быть легкой и пружинистой.
Фото: pixabay.com
ХОДЬБА КАК ПРОФИЛАКТИКА БОЛЕЗНЕЙ
Ходьба — прекрасный способ профилактики болезней позвоночника и сердечно-сосудистой системы. Сделайте ходьбу основным способом передвижения. Используйте любую возможность идти пешком — на работу, домой, в гости, в магазин, просто пешие прогулки и так далее. В идеале нужно сделать не менее десяти тысяч шагов в день. Забудьте про лифт и эскалатор в метро. Для контроля шагов можно использовать шагомеры и трекеры в смартфонах. Особый вид разновидности ходьбы — скандинавская ходьба с палками.
В ЧЕМ ХОДИТЬ
Важна обувь и одежда, в которой вы ходите. Если обувь неудобная, узкая и на высоком каблуке — это мешает нормальной походке. Избегайте в повседневной жизни обуви с плоской и тонкой подошвой — она нарушает амортизацию ступни и приводит к перегрузке позвоночника и суставов.
Выбирайте удобную, не стесняющую движений одежду. Узкая одежда, например джинсы, может нарушать естественное движение тела при ходьбе.
Ходите правильно и будьте здоровы!
Искренне ваш,
Иванов Александр Александрович — кандидат медицинских наук, врач-остеопат, невролог, натуропат, член российской остеопатической ассоциации, популяризатор здорового образа жизни и осознанного подхода к здоровью.
Персональный сайт www.osteopat-ivanov.ru
Мнение автора может не совпадать с позицией редакции
Спинальный стеноз
Стеноз поясничного отдела позвоночника
Стеноз позвоночного канала является заболеванием, включает сочетание сужения позвоночного канала согласно либо компьютерной томографии(КТ), либо магнитно-резонансной томографии(МРТ) либо рентгенографии позвоночника (спондилографии) и характерных клинических симптомов. При проведении МРТ лицам старше 60 лет отмечено, что 21 % из них имел рентгенологические признаки сужения позвоночного канала на поясничном уровне. Лишь треть (33 %) предъявляли характерные для стеноза жалобы.
Внедрение в широкую клиническую практику КТ и МРТ привело к значительному увеличению диагностики данной патологии.
Классификация
- По анатомическим критериям различают
- центральный стеноз — уменьшение расстояния от задней поверхности тела позвонка до ближайшей противоположной точки на дужке у основания остистого отростка
- латеральные стенозы — сужение корешкового канала и межпозвонкового отверстия до 4 мм и менее
- По этиологии различают
- врождённый или идиопатический стеноз; ахондроплазию
- приобретённый стеноз
- комбинированный стеноз — любое сочетание врождённого и приобретённого стеноза
Эпидемиология
Стеноз позвоночного канала на поясничном уровне является весьма распространённым заболеванием. Его частота резко возрастает у людей старше 50 лет и в данной возрастной группе составляет от 1.8 до 8 %. По данным датских авторов, стеноз поясничного отдела позвоночника встречается с частотой 272 случая на 1000000 населения в год. Ежегодно по поводу данной проблемы в скандинавских странах оперируется 9,7 на 100 000 населения.
Этиология
Врождённый стеноз обусловлен анатомическими особенностями строения позвоночника у человека и проявляется
- укорочением дуги позвонков
- ахондроплазией (увеличение толщины дуги позвонка, укорочение ножки и уменьшение высоты тела позвонка)
- хрящевой и фиброзной диастематомиелией
Причины возникновения приобретённого стеноза различны. Основными являются:
- деформирующий спондилоартроз с гипертрофией межпозвонковых суставов, образованием краевых остеофитов
- оссифицированные грыжи межпозвонковых дисков
- гипертрофия и оссификация жёлтой связки
- болезнь Форестье (диффузный идиопатический гиперостоз ревматоидной природы)
- болезнь Бехтерева
- спондилолистез дегенеративно-дистрофического генеза
- ятрогенный стеноз — образование субарахноидальных спаек и/или послеоперационных рубцов
- «стальной стеноз» — внедрение металлических конструкций в просвет позвоночного или радикулярного канала
Центральный стеноз возникает за счёт патологических процессов в анатомических структурах формирующих позвоночный канал (в частности межпозвонковых дисках, межпозвонковых суставах, жёлтой связке, задней продольной связке), в котором содержатся спинномозговой мешок с включенными в него нервными корешками.
Латеральный стеноз может возникать в одной или нескольких из трёх анатомических зон: зоне входа (латеральном рецессусе), средней зоне и зоне выхода (межпозвонковом отверстии).
Патогенез
Патофизиологические механизмы, вызывающие развитие характерных жалоб, обусловлены сочетанием трёх групп факторов — повышения эпидурального давления, асептического воспаления и ишемии. Возникновение каждого из них обусловлено хроническим сдавлением нервно-сосудистых структур позвоночного канала.
За счёт хронической компрессии возникает несоответствие кровотока к нервным структурам позвоночного канала. Уровень поступающей крови снижается и соответственно возникает ишемия нервного корешка (при латеральном стенозе) и конского хвоста (cauda equina) (при центральном). При комбинированном стенозе наблюдается сочетание ишемии как конского хвоста, так и нервного корешка. Отмечено, что явления ишемии вызывают процессы демиелинизации, образование спаек между мягкой и арахноидальной мозговыми оболочками, развитие интерстициального фиброза и рубцово-спаечного эпидурита.
Потребность в кислороде возрастает при усилении биохимических процессов. Этим объясняется тот факт, что жалобы на боли в спине и/или ногах, слабость при стенозе позвоночного канала возникают при ходьбе.
Несоответствие объёма нервно-сосудистых структур объёму позвоночного канала вызывает повышение эпидурального давления и как следствие вызывает возникновение воспалительного процесса. Эпидуральное давление повышается при ходьбе, что вызывает продукцию эктопических нервных импульсов и проявляется возникновением болевых ощущений
При сгибании высота межпозвонкового отверстия увеличивается на 12 %, при разгибании уменьшается на 15 %. Этим объясняется характерная жалоба, которая состоит в регрессе боли вплоть до полного исчезновения при присаживании, нагибании. Более того, на основании этого симптома проводят дифференциальную диагностику между нейрогенной (при стенозе позвоночного канала) и сосудистой перемежающейся хромотой. Так, при нейрогенной перемежающейся хромоте в отличие от сосудистой человек может достаточно долго работать на велотренажере, не испытывают жалоб при длительном вождении автомобиля.
Стеноз позвоночного канала как следствие остеохондроза
Наиболее часто приобретённый стеноз позвоночного канала является последней 4-й стадией остеохондроза позвоночника. Её возникновение характеризуется тем, что на фоне нестабильности позвоночно-двигательного сегмента (3-я стадия остеохондроза) развиваются компенсаторные процессы направленные на его стабилизацию. К ним относятся разрастание костной ткани в виде остеофитов, артроз межпозвонковых суставов. Межпозвонковые суставы ограничивают как позвоночный канал, так и зоны входа нервного корешка, промежуточную зону и межпозвонковое отверстие. Соответственно разрастание межпозвонковых суставов приводит к сужению вышеуказанных анатомических образований и соответственно к развитию стеноза.
Клиника
При исследовании группы больных со стенозом позвоночного канала на поясничном уровне отмечено, что ведущими жалобами являются:
- боль в спине (95 %)
- синдром нейрогенной перемежающейся хромоты (91 %)
- радикулярная боль в одной или двух ногах (71 %)
- слабость в одной или двух ногах (33 %)
У больных, которые отмечали сочетание боли в ноге и пояснице 70 % отмечали одинаковую интенсивность боли в ноге и пояснице, у 25 % преобладала боль в ногах. В 58 % случаев боль имелась в одной ноге и в 42 % она была двусторонней. У большинства больных отмечалась радикулопатия нескольких нервных корешков. В основном боль при стенозе позвоночного канала распространяется в дерматомах L5 (91 %) и SI (63 %), реже в дерматомах L1-L4 (28 %).
В монографии Зозули Ю. А. и соавторов приведена таблица частоты встречаемости различных жалоб у больных со стенозом позвоночного канала.
|
Симптомы |
частота встречаемости % |
|
Люмбалгия (боль в пояснице) |
96 |
|
Нейрогенная перемежающаяся хромота |
92 |
|
Симптомы натяжения (Лассега, Вассермана и др.) |
75 |
|
Нарушение чувствительности в ногах |
63 |
|
Парезы в ногах |
59 |
|
Ишиалгия (боль в ноге) |
54 |
|
Гипотрофия мышц нижних конечностей |
43 |
|
Нарушения чувствительности в аногенитальной зоне |
21 |
|
Крампи икроножных мышц |
20 |
|
Нарушение функции тазовых органов |
14 |
Нейрогенная перемежающаяся хромота является патогномоничным симптомом, позволяющим ещё до проведения дополнительных методов обследования предположить наличие стеноза позвоночного канала. Для неё характерно появление боли при ходьбе, которая регрессирует при присаживании либо наклонении туловища вперёд. После этого человек снова может пройти определённую дистанцию до появления болезненных ощущений. В положении сидя больной может выполнять любую работу (велотренажёр, вождение автомобиля) без возникновения боли. Интенсивность нейрогенной перемежающейся хромоты оцениваается в расстоянии (метрах), которое может пройти человек до появления боли.
Диагностика
Диагноз стеноза позвоночного канала может быть установлен на основании сочетания клинических жалоб и сужения просвета позвоночного канала соответственно данным дополнительных методов исследования.
Сужение позвоночного канала (переднезадний размер менее 12 мм) может быть выявлено согласно магнитно-резонансной томографии, компьютерной томографии и рентгенографии (спондилографии) позвоночника.
Лечение
Лечение стеноза позвоночного канала может быть консервативным и оперативным.
Консервативное лечение
Консервативное лечение включает в себя назначение анталгических, сосудистых, противовоспалительных препаратов. Однако оно является недостаточно эффективным в лечении стеноза позвоночного канала, так как приводит к улучшению самочувствия у 32—45 % больных.
Хирургическое лечение
Хирургическое лечение стеноза позвоночного канала имеет ряд особенностей. Во-первых, имеется несколько типов операций применяемых при стенозе:
- декомпрессивная ламинэктомия
- установка стабилизирующих систем
- установка систем межостистой фиксации
Во-вторых стеноз, позвоночного канала часто сочетается с другими видами патологии позвоночника, такими как нестабильность и грыжи межпозвонковых дисков.
Декомпрессивная ламинэктомия
Декомпрессивная ламинэктомия включает в себя резекцию структур, которые приводят к сдавлению нервного корешка и/или конского хвоста (cauda equina) задним доступом, а именно остистого отростка. дуг позвонков, жёлтой связки, межпозвонковых суставов.
В историческом аспекте декомпрессивная ламинэктомия была первым типом операций, применяемых для лечения стеноза позвоночного канала.
В то же время проведение декомпрессивной ламинэктомии имеет целый ряд недостатков, которые приводят к её недостаточной эффективности. Так вследствие данной операции происходит удаление тех структур, которые формируют третью опорную колонну позвоночника по Денису или вторую опорную колонну позвночника по Holdsworth. Результатом в большом количестве случаев становится развитие нестабильности позвоночника, что приводит к неудовлетворительным результатам лечения, синдрому неудачно оперированного позвоночника. Различные источники указывают на 13—43 % риск развития нестабильности после проведения декомпрессивной ламинэктомии.
Недостаточная эффективность декомпрессивной ламинэктомии, вследствие развития нестабильности позвоночника, привела к её дополнению во многих случаях стабилизирующими операциями.
Стабилизирующие операции
Сторонники фиксации позвоночника после ламинэктомии ссылаются на биомеханические данные. Обнаружено, что ламинэктомия приводит к увеличению объёма движения при флексии на 16 % (Р < 0,05), экстензии на 14 % (Р < 0,04) аксиальной ротации на 23 % (Р < 0,03). При флексии натяжение фиброзного кольца диска после интерламинарной декомпрессии увеличивается на 20 %, а после ламинэктомии на 130 %.
Дополнение декомпрессивной ламинэктомии системами стабилизации (передними или задними) значительно улучшило результаты хирургического лечения стеноза позвоночного канала.
В то же время применение стабилизирующих систем не лишено недостатков. Кроме возможных осложнений, во время их установки, возникают нарушения биомеханики соседних со стабилизируемыми позвоночно-двигательных сегментов, которые проявляются их гипермобильностью. Это в свою очередь приводит к развитию, так называемой «болезни смежного уровня». Она включает в себя развитие спондилолистеза, стеноза позвоночного канала, переломов, сколиоза.
Недостаточная эффективность декомпрессивной ламинэктомии за счёт развития нестабильности позвоночника, развитие «болезни смежного уровня» при дополнении декомпрессии установкой стабилизирующих систем привело к поиску альтернативных методов хирургического лечения стеноза позвоночного канала.
Системы межостистой фиксации
Концепция динамической стабилизации основывается на том, что пусковым механизмом стеноза позвоночного канала является уменьшение высоты межпозвонкового диска вследствие дегенеративных изменений, что в свою очередь, обусловливает перераспределение осевой нагрузки с передних опорных столбов на задние (до 70 %). Использование динамической межостистой фиксации обеспечивает снижение нагрузки на задние опорные столбы и расширение площади позвоночного канала, что способствует уменьшению или исчезновению люмбалгического синдрома, обусловленного фасет-синдромом.
Техника установки систем межостистой динамической фиксации заключается в проведении задней декомпрессии (системы Cophlex, DIAM, WALLIS), с последующей установкой в межостистый промежуток имплантатов, которые с одной стороны восстанавливают заднюю опорную колонну (по Денису) позвоночника, а с другой сохраняют возможность сгибания и разгибания как в оперируемом так и в смежных позвоночно-двигательных сегментах.
Эффективность оперативных вмешательств по поводу стеноза позвоночного канала, в которых совмещены микрохирургическая декомпрессия и динамическая межостистая стабилизация, составляет 87 %, они позволяют значительно сократить сроки восстановления трудоспособности.
Особенностью систем межостистой динамической фиксации является возможность осуществление как сгибания, так и разгибания в позвоночно-двигательном сегменте, что предотвращает развитие у больных «болезни смежных уровней»
При установке имплантатов в межостистый промежуток также уменьшается нагрузка на межпозвонковые суставы, происходит аксиальная декомпрессия корешков вследствие увеличения высоты межпозвонковых отверстий. Уменьшение нагрузки на суставы способствует релаксации связочного аппарата
Противопоказанием к применению межостистой динамической стабилизации является нестабильность в позвоночно-двигательном сегменте. Поскольку они стабилизируют лишь задние опорные столбы (по Денису), то их лечебный эффект при данной патологии оказывается недостаточным.
На данный момент в медицине используются следующие системы межостистой динамической фиксации — Coflex (Co-promotes flexion) — синоним U-имплантат, DIAM (Device for Intervertebral Assisted Motion), Wallis (Wall Inter Spinously placed), X-Stop (eXtension Stop), In-Space и Aperius.
Особенности хирургического лечения стеноза сочетающегося с нестабильностью
При сочетании стеноза позвоночного канала с нестабильностью позвоночника применение лишь декомпрессии или систем межостистой динамической фиксации неприемлемо, так как вызовет нарастание нестабильности и ухудшение самочувствия больного.
При нестабильности в сочетании со стенозом позвоночного канала методом выбора является применение стабилизирующих систем (как передних, так и задних)
Особенности хирургического лечения стеноза позвоночного канала в сочетании с межпозвонковыми грыжами
Сужение позвоночного канала приводит к тому, что появление даже небольшой по размерам протрузии межпозвонкового диска переводя состояние субкомпенсации в декомпенсации. Резкое нарастание клинических проявлений, вызванных грыжей межпозвонковых дисков свидетельствует о сочетании её с сужением позвоночного канала.
Данное сочетание требует проведения микродискэктомии, особенностью которой является широкая резекция костных структур (межпозвонкового сустава, полудуги позвонка) вызывающих сужение позвоночного канала.
Что вызывает боль в ногах и утомление при ходьбе?
Хотя обычно это занятие с малой отдачей, у некоторых людей ходьба вызывает боль в ногах.
Если вы чувствуете боль в ноге после долгой прогулки, вы не одиноки. Причины не всегда очевидны. Сложная местность может вызвать слабость в ногах при ходьбе, как и определенные состояния здоровья. Местоположение и сила боли в мышцах ноги могут дать вам отправную точку для понимания того, почему иногда вы чувствуете боль и слабость в ногах во время ходьбы.
Совет
Несколько факторов могут способствовать болям и слабости в ногах во время ходьбы. К ним относятся существующие состояния здоровья, а также сложные условия ходьбы. В некоторых случаях сложная местность может усугубить проблемы со здоровьем.
Подробнее: Лучшие растяжки, чтобы избежать травм в ваших любимых видах спорта
Оценка условий ходьбы
Некоторые типы местности более подвержены боли в ногах, чем другие.Крутые холмы, особенно подъемы в гору, а также неровная поверхность могут вызвать нагрузку на ахиллово сухожилие. Если вы чувствуете напряжение в задней части икры или пятки, это может быть связано с дополнительным сгибанием пяток в этих сложных условиях. Это потому, что дополнительное сгибание растягивает сухожилие за пределы его нормальной точки. В свою очередь, вызывает боль в икре .
Ходьба в гору также может привести к расколам голени. Длительные прогулки по тротуару также болезненно действуют на голени.Если после долгой ходьбы у вас возникла такая боль в ноге, вы почувствуете болезненность в передней части голени. Боль в голени также поражает людей, которые начинают более длительную ходьбу, не доведя ее до конца. Чтобы свести боль к минимуму, сосредоточьтесь на более ровных пешеходных дорожках. Кроме того, работайте над укреплением мышц возле голени.
Болит ли колено при прогулке, особенно на спусках? Спуск с горы может вызвать нагрузку на колени. Небольшие зигзагообразные движения при спуске могут помочь облегчить боль в коленях , равно как и медленное движение и легкое сгибание коленей.Помимо следующих советов по ходьбе под гору, подумайте о ношении наколенников и использовании треккинговых палок, если вы собираетесь в длительный поход.
Понимание потенциальных проблем со здоровьем
Согласно изданию Harvard Health Publishing, состояния здоровья, о которых вы, возможно, даже не подозревали, могут впервые проявиться во время ходьбы. Например, тяжесть в ногах, переходящая в ощущение «распирающей» боли в верхней части бедра при ходьбе, может быть хронической венозной недостаточностью. Это нарушение кровообращения заставляет кровь скапливаться в нижней части тела, а не перемещаться по телу. Может помочь приподнятие ног во время отдыха и ношение циркуляционных чулок.
Судороги бедра и чувство слабости могут быть признаком стеноза поясничного отдела позвоночника , при котором диски позвоночника давят на соседние нервы, поражая нижнюю часть спины и ноги. Укрепление корпуса с помощью физиотерапии и домашних упражнений может помочь. Ваш врач также может порекомендовать лекарства и даже операцию.
Испытывали ли вы боль в икроножных мышцах при ходьбе, особенно спазмы в нижних конечностях? Это ощущение может указывать на закупорку артерий, ответственных за отправку крови в нижнюю часть тела. Наряду с болью в икроножных мышцах при ходьбе, ваши ноги могут чувствовать усталость даже после короткой прогулки, с генерализованной болью в мышцах ног. Люди с этим заболеванием, называемым заболеванием периферических артерий , более подвержены риску сердечного приступа. Очень важно внимательно следовать советам врача.
Подробнее: 10 способов отличить хорошую боль от плохой
Уменьшение боли в мышцах ног
Обследование вашей медицинской бригады — лучший способ узнать, как лечить боль в ногах после чрезмерной ходьбы. Но тем временем могут помочь определенные упражнения на силу и гибкость.
Чтобы уменьшить боль в икроножных мышцах при ходьбе, добавьте в свой распорядок физической активности больше упражнений для икр, чтобы удлинить сухожилия. Поднятие пальцев ног вверх и другие упражнения по укреплению голени предотвращают боль в передней части ноги.Боли в коленях иногда возникают из-за слабости окружающих мышц; включите в свой распорядок силовых тренировок некоторое количество кондиционеров для четырехглавой мышцы.
Предупреждение
Не думайте, что боль в мышцах ног — это всего лишь вопрос небольшого «перебарщивания» во время прогулки. Издание Harvard Health Publishing отмечает, что боль и слабость в ногах при ходьбе, наряду с более острой болью, могут быть признаком нескольких состояний, включая диабетическую невропатию, болезни сердца или другие состояния, которые не следует лечить.Обратите внимание на то, чувствуете ли вы боль в коленях, бедрах, голенях или икроножных мышцах при ходьбе, а также на случаи слабости в ногах при ходьбе, и поговорите со своим врачом об этих симптомах.
Проблемы с ногами — familydoctor.org
Диагностика
У вас может быть СЛОМАН КОСТЬ, например большеберцовая или малоберцовая кость в нижней части ноги, или бедренная кость в верхней части ноги (особенно если вы не можете переносить какой-либо вес). ваша нога).
Самообслуживание
Скорая помощь
Обратитесь к врачу или сразу же обратитесь в отделение неотложной помощи.Приложите лед к пораженному месту.
Диагностика
У вас может быть растяжение лодыжки, но вы можете сломать кость голени и по-прежнему стоять на ней. Вы также могли разорвать СВЯЗЬ на колене или лодыжке.
Самообслуживание
Скорая помощь
Немедленно обратитесь к врачу или обратитесь в отделение неотложной помощи, особенно если у вас опухло колено. Приложите лед к пораженному месту.
Диагностика
У вас может быть частичная или полная РАЗРЫВ АХИЛЛОВА ЖИВОТНЯКА, прикрепляющего икроножную мышцу к пятке.Эта травма вызовет боль и затруднение при постановке стопы вниз или при ходьбе. РАЗОРВАННАЯ МЫШЦА Икры вызывает боль при ходьбе и может вызвать синяки.
Самообслуживание
Как можно скорее обратитесь к врачу. Приложите лед и используйте противовоспалительное средство, например ибупрофен. Избегайте действий, которые вызывают боль.
Диагноз
ВЫТЯЖКА или НАПРЯЖЕНИЕ МЫШЦ вызовет боль и скованность в икроножной мышце без синяков или отеков.
Самообслуживание
Приложите лед и используйте противовоспалительное лекарство. Избегайте действий, которые вызывают боль.
Диагноз
У вас могут быть ШИНЫ ГОЛЕНИ, воспаление связок и других соединительных тканей вдоль большеберцовой кости или СТРЕССОВЫЙ ПЕРЕЛОМ, крошечная трещина в кости. Эти травмы часто вызваны чрезмерным использованием во время физических нагрузок.
Самообслуживание
Больше отдыхайте и избегайте действий, которые вызывают боль.Используйте противовоспалительное средство, такое как ибупрофен, и приложите лед к этой области. Обратитесь к врачу, если боль или отек усиливаются или не проходят.
Диагноз
У вас может быть ГЛУБОКИЙ ВЕНОЗНЫЙ ТРОМБОЗ, тромб в венах икроножных мышц, часто вызванный длительным бездействием, травмой или лежащей в основе проблемой свертывания крови.
Самообслуживание
Скорая помощь
Обратитесь к врачу или сразу же обратитесь в отделение неотложной помощи.Сгусток крови в ногах может оторваться и заблокировать артерию в легких (вызывая тромбоэмболию легочной артерии) или в головном мозге (вызывая инсульт).
Диагноз
У вас может быть ВАРИКОЗ ВЕН, опухшие вены из-за слабых клапанов и стенок вены. Более мягкая версия этого часто называется ПАУЧИМИ ВЕНАМИ.
Самообслуживание
Носите поддерживающие / компрессионные чулки или шланг. Чередуйте периоды стояния с сидением. Обратитесь к врачу, если варикозное расширение вен очень сильно выражено, или если они становятся болезненными и красными, или если кожа над ними начинает утолщаться или изменяться.
Диагноз
У вас может быть инфекция, такая как ЦЕЛЛЮЛИТ (инфекция кожи), ЛИМФАНГИТ (инфекция лимфатических каналов, ведущих к лимфатическим узлам) или ОСТЕОМИЕЛИТ (инфекция костей).
Самообслуживание
Приложите мягкое тепло и нанесите мазь с антибиотиком. Позвоните своему врачу, если у вас жар, или если красные участки или боль усиливаются или не проходят.
Диагноз
Боль может быть вызвана ОБЪЯВЛЕНИЕМ, вызванным ЗАБОЛЕВАНИЕМ ПЕРИФЕРИЧЕСКОЙ АРТЕРИИ (ЗПА), сужением артерий, по которым кровь идет к мышцам ног.
Самообслуживание
Как можно скорее обратитесь к врачу.
Диагноз
У вас может быть ОТЕК, скопление жидкости, которое может быть вызвано ЗАСТРОЙНОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТЬЮ, ОСТРЫМ ИЛИ ХРОНИЧЕСКИМ ЗАБОЛЕВАНИЕМ ПОЧЕК или блокировкой кровотока, возвращающегося в сердце.
Самообслуживание
Как можно скорее обратитесь к врачу. Если вы испытываете одышку, связанную с этим отеком, попросите кого-нибудь отвезти вас в ближайшее отделение неотложной помощи или вызовите скорую помощь.
Самообслуживание
За дополнительной информацией обращайтесь к своему врачу. Если вы считаете, что проблема серьезная, немедленно обратитесь к врачу.
Девушка с отеком и ригидностью икроножных мышц
Indian J Endocrinol Metab. 2011 апрель-июнь; 15 (2): 130–131.
Х. С. Киран
Кафедра медицины, Медицинский колледж и больница JSS, Университет JSS, Майсур, Карнатака, Индия
К. А.Судхаршана Мурти
Кафедра медицины, Медицинский колледж и больница JSS, Университет JSS, Майсур, Карнатака, Индия
AN Aparna
Кафедра медицины, Медицинский колледж и больница JSS, Университет JSS, Майсур, Карнатака, Индия
Департамент медицины, Медицинский колледж и больница JSS, Университет JSS, Майсур, Карнатака, Индия
Автор, отвечающий за переписку: Д-р Х.С. Киран, Департамент медицины, Медицинский колледж и больница JSS, Рамануджа-роуд, Майсур — 570 004 , Карнатака, Индия.Электронная почта: moc.liamffider@shnarikrd Авторские права © Индийский журнал эндокринологии и метаболизмаЭто статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3.0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинала.
Эта статья цитируется в других статьях в PMC.Abstract
Гипотиреоз вызывает различные изменения в организме. В редких случаях гипотиреоз может проявляться как миопатия.Синдром Хоффмана — это специфическая, редкая форма гипотиреоидной миопатии, которая вызывает проксимальную слабость и псевдогипертрофию мышц.
Ключевые слова: Синдром Хоффмана, гипотиреоз, миопатия
ВВЕДЕНИЕ
Гипотиреоз — это «ящик Пандоры»! Он может проявляться множеством способов — с классическими признаками у некоторых, с малозаметными признаками у некоторых и необычно у некоторых пациентов. Он вызывает метаболические изменения в нескольких системах тела, в том числе в мышцах.Мы сообщаем о случае синдрома Хоффмана, редкой формы гипотиреоидной миопатии, которая вызывает проксимальную слабость и псевдогипертрофию мышц.
CASE REPORT
20-летняя женщина обратилась в OPD с жалобами на отек и жесткость обеих икроножных мышц, которые начались 15 дней назад. Она жаловалась на судороги в обеих икроножных мышцах и трудности с вставанием из положения сидя на корточках и подъема по лестнице. Она не жаловалась на непереносимость холода, увеличение веса, повышенный сон, вялость, запоры, охриплость голоса или нарушение менструального цикла.При осмотре пульс 62 / мин, АД 120/90 мм рт. Наблюдалась явная гипертрофия двусторонних икроножных мышц (икроножная мышца) [], сухая грубая кожа и легкий диффузный зоб. У нее была слабость проксимальных мышц обеих нижних конечностей с замедленным расслаблением голеностопного рывка. Болезни икроножных мышц не было. Остальные системы ничем не примечательны.
Псевдогипертрофия икроножных мышц
Обследования выявили T3 0,25 нг / мл (нормальный диапазон: 0,60–1,81 нг / мл), T4 1,12 мкг / дл (нормальный диапазон: 4.5–12 мкг / дл), ТТГ 150,2 мкМЕ / мл (нормальный диапазон: 0,3–5,5 мкМЕ / мл), что свидетельствует о первичном гипотиреозе. Креатинкиназа была повышена (742 Ед / л) (в норме <140 Ед / л). Полная гемограмма, произвольный уровень сахара в крови (RBS), мочевина, креатинин, электролиты сыворотки, функциональные пробы печени (LFT) и липидный профиль натощак были без особенностей. ЭКГ и рентгенография грудной клетки аномалий не выявили.
У больного диагностирован первичный гипотиреоз, осложненный гипотиреоидной миопатией — синдром Гофмана.
Ей начали давать тироксин 50 мкг 1 раз в сутки, через 2 недели она была увеличена до 100 мкг 1 раз в сутки.Пациент значительно улучшил биохимические показатели, а также клиническое состояние через 3 месяца лечения.
ОБСУЖДЕНИЕ
Гипотиреоз вызывает множество изменений в организме. Дефицит гормона щитовидной железы нарушает метаболическую функцию, замедляя или уменьшая ее. Эти метаболические изменения происходят и в мышцах. [1,2] Боль при напряжении мышц возникает из-за нарушения углеводного обмена. Задержка сокращения и расслабления мышц может быть связана с изменением распределения с быстро сокращающихся волокон на медленно сокращающиеся.[1,2] Снижение окислительной способности митохондрий мышц и бета-адренорецепторов, а также индукция инсулинорезистентного состояния могут привести к этим изменениям. [1,2] Нервно-мышечные симптомы присутствуют в 30–80% случаев. больных гипотиреозом. У пациентов могут быть мышечные спазмы, проксимальная симметричная мышечная слабость, жесткость мышц и непереносимость физических упражнений [1,2]. При гипотиреоидной миопатии отмечается медленное расслабление и сокращение мышц. Замедленное расслабление глубоких сухожильных рефлексов происходит из-за нарушения секвестрации кальция саркоплазматическим ретикулумом, что увеличивает продолжительность сокращений.[3] Глубокие сухожильные рефлексы задерживаются примерно у 85% пациентов с гипотиреозом. Бугристость мышцы после легкой перкуссии (т. Е. Миодема) встречается у одной трети пациентов с гипотиреозом. Гипертрофия икроножных мышц со слабостью наблюдается при мышечной дистрофии Дюшенна и Беккера, очаговом миозите, саркоидных гранулемах и отложениях амилоида в мышцах. Хотя у пациентов с гипотиреозом часто наблюдаются мышечные симптомы (от миалгии, слабости, жесткости, судорог и легкой утомляемости у 30–80% пациентов), мышечная гипертрофия с жесткостью мышц наблюдается менее чем у 10% пациентов.[4,5] Псевдогипертрофия мышц возникает в результате накопления гликозаминогликанов. [5] Gastrocnemius задействован почти всегда, как в нашем случае. Увеличение мышц, скованность и судороги, проксимальная мышечная слабость — это совокупность результатов, наблюдаемых у этих пациентов.
Синдром Хоффмана — специфическая, редкая форма гипотиреоидной миопатии, которая вызывает проксимальную слабость и псевдогипертрофию мышц. У взрослых с гипотиреозом эти результаты известны как синдром Хоффмана.У детей с кретинизмом они называются синдромом Кохера-Дебре-Семелена [6].
Мы сообщаем об этом случае синдрома Хоффмана из-за редкости этой клинической картины.
Выражение признательности
Мы выражаем нашу искреннюю благодарность доктору Басаване Гоудаппе, нашему уважаемому директору, и доктору Вирабхадраппе К., уважаемому суперинтенданту медицины, за их поддержку. Выражаем искреннюю благодарность отделам лаборатории за отчеты, предоставленные при рассмотрении дела.
Сноски
Источник поддержки: Нет
Конфликт интересов: Не объявлен.
СПИСОК ЛИТЕРАТУРЫ
1. Хорак Х.А., Поурманд Р. Эндокринные миопатии. Neurol Clin. 2000; 18: 203–13. [PubMed] [Google Scholar] 2. Пурманд Р. Метаболические миопатии. Диагностическая оценка. Neurol Clin. 2000; 18: 1–13. [PubMed] [Google Scholar] 3. Мудрый М., Блант С., Лейн Р. Неврологические проявления гипотиреоза: важность медленных расслабляющих рефлексов. JR Soc Med. 1995; 88: 272–4. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Дипак С., Харикришнан, Джаякумар Б. Гипотиреоз, проявляющийся как синдром Хоффмана.J Indian Med Assoc. 2004; 102: 41–2. [PubMed] [Google Scholar] 5. Удаякумар Н, Рамешкумар А.С., Сринивасан А.В. Синдром Гофмана: проявление при гипотиреозе. J Postgrad Med. 2005; 51: 332–3. [PubMed] [Google Scholar] 6. Вернер С.К., Ингбар С.Х., Браверман Л.Е., Утигер Р.Д. 9 изд. Филадельфия: Липпинкотт Уильямс и Уилкинс; 2005. Вернер и Ингбар «Щитовидная железа: фундаментальный и клинический текст»; С. 894–5. [Google Scholar]Каковы симптомы ЗПА?
PAD сложно диагностировать
Изменения кровеносных сосудов, которые приводят к медленному прогрессированию ЗПА и часто остаются незамеченными.Считается, что на ранних стадиях заболевания довольно сложно заметить какие-либо отклонения, поскольку симптомы нечеткие, такие как чувство холода или легкого онемения, или боль в ступнях и ногах во время ходьбы, которая проходит после отдыха на некоторое время. короткое время. Из-за этого нередко диагностируют ЗПА после того, как симптомы стали относительно серьезными.
PAD необходимо обнаруживать и лечить как можно раньше, чтобы предотвратить прогрессирование болезни до такой степени, что это затрудняет повседневную жизнь.
Классификация Фонтена
Симптомы, возникающие при развитии ЗПА в стопах и ногах, можно условно разделить на следующие четыре стадии в зависимости от степени тяжести (Таблица 1):
Таблица 1 Классификация Фонтена
| 1 этап | Холодные ступни / ноги, онемение ступней / ног и бледность кожи на ступнях / ногах |
|---|---|
| II этап | Боль в ступнях / ногах после короткой прогулки, из-за которой невозможно продолжить ходьбу, но после короткого отдыха ходьба может быть возобновлена (перемежающаяся хромота) |
| III этап | Боль в ступнях / ногах даже в состоянии покоя |
| IV этап | Кожные язвы на стопах / голенях (язвы) и некрозы |
Нельзя игнорировать даже небольшие знаки
Существуют и другие симптомы, указывающие на ЗПА, помимо тех, которые указаны в классификации Фонтена (Таблица 2).
Таблица 2 Симптомы, указывающие на PAD
Ступни / ноги кажутся тяжелыми, и их трудно поднять при подъеме по лестнице
Конечности очень холодные утром и вечером
Холод в конечностях до такой степени, что трудно переносить, что вызывает неприязнь к кондиционированию воздуха летом
Водопроводная вода кажется слишком холодной для прикосновения
Легкие травмы и синяки не заживают легко
Наличие упорной стопы спортсмена
Заметная бледность в областях с плохим кровотоком при выходе из душа / ванны
Всегда носить толстые носки
Кроме того, организму становится трудно доставлять питательные вещества к мышцам в областях с плохим кровотоком, которые затем могут стать стройнее.Особая осторожность требуется, если пальцы рук или ног становятся стройнее и вес теряется из-за подъема стопы (часть стопы между мячом и лодыжкой).
Контрольный список самодиагностики PAD
Перемежающаяся хромота — симптом, часто встречающийся у пациентов с ЗПА. Состояние необходимо вылечить, прежде чем оно перейдет в тяжелую стадию. Воспользуйтесь приведенным ниже контрольным списком самодиагностики, чтобы узнать, есть ли у вас перемежающаяся хромота.
1 У вас болит одна нога при ходьбе?
2 Начинается ли эта боль когда-нибудь, когда вы стоите или сидите?
3 Боль возникает в икре / икрах?
4У вас болит, когда вы идете в гору или когда торопитесь?
5 У вас возникает боль, когда вы ходите обычным темпом по плоской поверхности?
6 Исчезает ли когда-нибудь боль, пока вы идете?
7 Что делать, если при ходьбе возникает боль?
8 Что случится с болью, если вы остановитесь?
Для диагностики перемежающейся хромоты должны быть выполнены все следующие условия:
«Да» на (1), (3), (4) и (5)
«Нет» на номера (2) и (6)
Остановитесь или ослабьте темп для (7)
Обычно облегчение происходит в течение 10 минут для (8)
Источник: Rose, G.А. и др .: Бюллетень Всемирной организации здравоохранения,
.
1962; 27 (6), 645-584 (частично исправлено)
Боль в ноге | UF Health, University of Florida Health
Определение
Боль в ногах — распространенная проблема. Это может быть из-за судороги, травмы или по другой причине.
Альтернативные названия
Боль — нога; Болит нога; Судороги — нога
Причины
Боль в ноге может быть вызвана мышечным спазмом (также называемым «лошадиной Чарли»). К распространенным причинам судорог относятся:
- Обезвоживание или низкое количество калия, натрия, кальция или магния в крови
- Лекарства (например, диуретики и статины)
- Мышечная усталость или напряжение из-за чрезмерного использования, слишком большого количества упражнений или задержек. мышца в одном и том же положении в течение длительного времени
Травма также может вызвать боль в ноге из-за:
- Разорванной или перенапряженной мышцы (напряжение)
- Волосная трещина в кости (стрессовый перелом)
- Воспаленное сухожилие (тендинит )
- Шина голени (боль в передней части ноги от чрезмерного использования)
К другим частым причинам боли в ноге относятся:
Менее распространенные причины включают:
- Раковые опухоли костей (остеосаркома, саркома Юинга)
- Legg- Болезнь Кальве-Пертеса: недостаточный приток крови к бедру, который может остановить или замедлить нормальный рост ноги
- Доброкачественные (доброкачественные) опухоли или кисты бедренной или большеберцовой кости (остеоид-остеома) 9007 8
- Боль в седалищном нерве (иррадиирующая боль по ноге), вызванная смещением диска в спине
- Смещение эпифиза верхней части бедренной кости: чаще всего наблюдается у мальчиков и детей с избыточным весом в возрасте от 11 до 15 лет
Уход на дому
Если у вас есть боль в ногах из-за судорог или чрезмерной нагрузки, сначала выполните следующие действия:
- Как можно больше отдыхайте.
- Поднимите ногу.
- Приложите лед на срок до 15 минут. Делайте это 4 раза в день, в первые несколько дней чаще.
- Мягко растяните и помассируйте спазматические мышцы.
- Принимайте безрецептурные обезболивающие, такие как парацетамол или ибупрофен.
Другой уход на дому будет зависеть от причины боли в ноге.
Когда обращаться к медицинскому работнику
Позвоните своему врачу, если:
- Болезненная нога опухла или покраснела.
- У вас жар.
- Ваша боль усиливается, когда вы ходите или тренируетесь, и улучшается при отдыхе.
- Нога черно-синяя.
- Нога бледная, холодная.
- Вы принимаете лекарства, которые могут вызывать боль в ногах. НЕ прекращайте принимать или менять какие-либо лекарства, не посоветовавшись с врачом.
- Действия по уходу за собой не помогают.
Чего ожидать при посещении вашего офиса
Ваш поставщик медицинских услуг проведет медицинский осмотр и осмотрит ваши ноги, ступни, бедра, бедра, спину, колени и лодыжки.
Ваш врач может задать такие вопросы, как:
- Где на ноге боль? Боль в одной или обеих ногах?
- Боль тупая и ноющая или острая и колющая? Боль сильная? Боль усиливается в любое время суток?
- От чего боль усиливается? Что-нибудь облегчает вашу боль?
- Есть ли у вас другие симптомы, такие как онемение, покалывание, боль в спине или жар?
Ваш врач может порекомендовать физиотерапию при некоторых причинах боли в ногах.
Изображения
Ссылки
Энтони К.К., Schanberg LE. Скелетно-мышечные болевые синдромы. В: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, ред. Учебник по педиатрии Нельсона. 21-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 193.
Хогрефе С., Терри М. Синдромы боли в ногах и напряжения. В: Miller MD, Thompson SR. ред. Ортопедическая спортивная медицина ДеЛи, Дрез и Миллера. 5 изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 113.
Сильверштейн Дж. А., Мёллер Дж. Л., Хатчинсон МР. Общие вопросы в ортопедии. В: Rakel RE, Rakel DP, eds. Учебник семейной медицины. 9 изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2016: глава 30.
Smith G, Shy ME. Периферические невропатии. В: Goldman L, Schafer AI, ред. Goldman-Cecil Medicine. 26 изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 392.
Weitz JI, Ginsberg JS. Венозный тромбоз и эмболия. В: Goldman L, Schafer AI, ред. Goldman-Cecil Medicine. 26 изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 74.
Белый CJ. Атеросклеротическое заболевание периферических артерий. В: Goldman L, Schafer AI, ред. Goldman-Cecil Medicine. 26 изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 71.
При ходьбе больно. Боль в ногах и что вы можете с этим поделать .: Peachstate Advanced Cardiac & Endovascular: сертифицированный совет интервенционных кардиологов
Почему вы должны страдать от болей в ногах, когда ходьба должна быть для вас здоровой? Откуда у вас болит нога при ходьбе? Гуру фитнеса раньше хвалили усиленные аэробные упражнения — упражнения, которые заставляют вас тяжело дышать и учащают пульс.
Однако после того, как ряд исследований продемонстрировал, что умеренная физическая активность связана со снижением риска сердечно-сосудистых заболеваний, некоторых видов рака и множества других расстройств, если проводится на регулярной основе, сообщение было изменено на умеренность. Ходьба часто занимает первое место в списке упражнений средней интенсивности, поскольку она проста, практична и бесплатна и требует всего лишь пары удобной обуви.
Проблема в том, что не всем ходить легко. Для многих людей дискомфорт в ногах мучителен.Забудьте о рекомендованной «быстрой» скорости от трех до четырех миль в час для здоровья и фитнеса. Ряд заболеваний может вызывать дискомфорт в ногах после ходьбы и затруднять ходьбу по мере того, как люди становятся старше, а иногда и без этого. Некоторые из них, например артрит, вызывающий скрипучие колени и бедра, хорошо известны; другие, например заболевание периферических артерий, нет.
Заболевание периферических артерий — это разновидность атеросклероза, вызывающая большинство инсультов и сердечных приступов. Зубной налет, заполненный жиром и холестерином, сужает артерии, и на нем могут образовываться тромбы, еще больше ограничивая их.Артерии, питающие мышцы ног, обычно повреждены атеросклерозом при заболевании периферических артерий. Курение, высокий уровень холестерина, высокое кровяное давление и, особенно, диабет являются факторами риска, аналогичными факторам риска сердечных заболеваний и инсульта.
Спазмы и дискомфорт в мышцах «ниже по течению» от суженной артерии — наиболее частый симптом. Это может повлиять на ягодицы, бедра, икры или ступни, хотя икры являются наиболее распространенным местом. Ходьба вызывает дискомфорт, который усиливается до тех пор, пока человек не перестает ходить, а затем проходит с отдыхом.
Дискомфорт при заболевании периферических артерий вызывается работающими мышечными клетками, которым «не хватает» кислорода из-за ограниченного кровотока, как при стенокардии. Перемежающаяся хромота, происходящая от латинского claudicatio, что означает хромота, — это медицинское слово для обозначения этого типа дискомфорта. Однако многие люди с заболеванием периферических артерий испытывают различные виды дискомфорта. Иногда их ноги бывают толстыми, и они быстро утомляются.
Люди часто снижают уровень своей активности, не осознавая этого, что может скрыть проблему.
Сниженный пульс ниже суженной артерии, царапины и неизлечимые синяки на голени, а также бледность и зябкость кожи — все это признаки заболевания периферических артерий. Лодыжечно-плечевой индекс, который сравнивает артериальное давление на лодыжке с артериальным давлением на запястье, обычно используется для постановки диагноза.
Не продолжай страдать. МЫ ПОМОЖЕМ.
Мы на расстоянии одного звонка или щелчка мышью. Чтобы узнать больше, запишитесь на прием онлайн или по телефону в PeachState Advanced Cardiac & Endovascular.У нас есть несколько локаций: Ньюнан, Атланта и Гриффин.
Автор Келли Майлз Текущий директор по развитию бизнеса и операциям в PeachState Advanced Cardiac & Endovascular- PACE. Келли стремится помогать другим ориентироваться в отрасли здравоохранения и обеспечивать качественные результаты. Она живет в Ньюнане, штат Джорджия, с мужем и детьми.Как предотвратить и лечить боль в мышцах теленка
Мы выполняем множество повседневных действий, связанных с движением нижней части тела, например, ходьбой, бегом и подъемом по лестнице.Все это мы делаем с помощью мышц ног, особенно икроножных мышц.
Ваши икры состоят из двух мышц: 1) икроножной и 2) камбаловидной. Обе мышцы расположены в задней части голени, чуть ниже колена и выше щиколотки. Они позволяют двигаться вперед, подтягивая пятку вверх, что позволяет нам ходить, бегать и бегать трусцой.
Однако выполнение этих действий может быть неприятным при болях в икроножных мышцах. Степень боли может варьироваться от человека к человеку, но обычно она ощущается как тупая, ноющая или острая колющая боль, которая иногда сопровождается стеснением.
Типы боли в икроножных мышцах
Если у вас сильная боль в икроножных мышцах, вы можете почувствовать отек, покалывание или онемение, слабость в пораженной ноге и болезненность икры.
Вы также можете почувствовать тепло и даже увидеть покраснение в пораженной области. В некоторых случаях это могло быть полной противоположностью, когда вы могли почувствовать необычную прохладу в икре и увидеть бледный цвет.
В зависимости от причины проблемы, боль в икроножных мышцах можно разделить на любую из следующих категорий:
Вы можете испытывать дискомфорт и напряжение в икроножных мышцах при ходьбе или беге, когда на икры оказывается давление.Время восстановления этого типа боли в икроножных мышцах может длиться от одной до двух недель.
Растяжение связок — более серьезный тип боли в икроножных мышцах. Это делает невозможным бег и ходьбу из-за дискомфорта и отека вокруг икроножной мышцы. Если у вас растяжение икроножных мышц, вы сможете поправиться в течение двух-четырех недель.
Наиболее сильную боль в икроножной мышце испытывают те, у кого есть разрыв икроножной мышцы. Этот тип боли в икроножных мышцах делает невозможным ходьбу, и она может длиться от шести недель до трех месяцев.Также присутствует окраска и припухлость.
Причины боли в икроножных мышцах
Боль в икроножных мышцах вызывается несколькими факторами, в том числе:
- Мышечные судороги, вызванные обезвоживанием, переутомлением мышц, травмами или недостатком минералов
- Растяжение мышц из-за перенапряжения мышц
- Мышечный дисбаланс из-за слабых и напряженных мышц. Боль из-за слабых мышц может проявляться после длительного стояния, в то время как напряженные мышцы склонны к повреждению из-за повышенного напряжения.
К другим причинам боли в икроножных мышцах относятся такие заболевания, как:
- ахиллова тендинит
- радикулит
- ушиб
- Диабетическая периферическая нейропатия
- Тромбоз глубоких вен
- компартмент-синдром.
Предотвращение боли в икроножных мышцах
Боль в икроножных мышцах может существенно повлиять на вашу повседневную деятельность, поэтому важно не допустить ее возникновения.Лучший способ добиться этого — укрепить голени с помощью упражнений.
Однако имейте в виду, что упражнения следует выполнять правильно, чтобы избежать боли в икроножных мышцах. До и после тренировки важно растянуть мышцы, которые вы собираетесь тренировать, потому что это помогает подготовить и укрепить их, предотвращая, таким образом, боль и травмы в будущем. Кроме того, не переусердствуйте с тренировками, когда вы только начинаете. Вместо этого постепенно увеличивайте интенсивность тренировок по мере привыкания к движениям.
Наконец, вам нужно избегать обезвоживания. Вода необходима для восстановления мышц, поэтому не забывайте пить достаточно воды, чтобы избежать боли, связанной с мышечными спазмами.
Лечение боли в икроножных мышцах
Если вы в настоящее время испытываете боль в икроножных мышцах, не волнуйтесь. Существует ряд методов лечения, которые могут помочь вам облегчить боль.
Лечение боли в икроножных мышцах зависит от ее степени тяжести. Некоторым может потребоваться немедленная медицинская помощь, но в большинстве случаев можно лечить следующими средствами:
- р.ЛЕД. (Отдых, Лед, Сжатие, Высота)
Поднимите икры и избегайте чрезмерного давления на нее, чтобы минимизировать отек, затем приложите пакет со льдом к болезненному участку максимум на 20 минут. Делать это можно несколько раз в день.
- Лекарства, отпускаемые без рецепта
Прием безрецептурных лекарств, таких как ибупрофен или напроксен, может облегчить боль в икроножных мышцах. Однако лучше всего принимать лекарства только после консультации с врачом.
Растяжка — хороший способ предотвратить и облегчить боль в икроножных мышцах. Только не переусердствуйте и начинайте с легкой растяжки, когда впервые почувствуете болевые симптомы. Если вы не знаете, как поступить, следуйте инструкциям по упражнениям, чтобы знать, что вы на правильном пути.
Тепловая терапия обычно используется при растяжениях и растяжениях, поскольку она помогает расслабить и ослабить больные и напряженные мышцы. Этот вид терапии помогает излечить поврежденную ткань, увеличивая приток крови к пораженной мышце, тем самым обеспечивая ее кислородом и питательными веществами, которые важны для восстановления мышц.Тепловая терапия также полезна после исчезновения некоторых симптомов и исчезновения отека.
Нагрейте икроножную мышцу с помощью грелки . Вы можете делать это несколько раз в день, особенно перед тем, как выполнять какие-либо действия, требующие движения ступней и ног или растяжки.
Чтобы еще больше расслабить напряженную икроножную мышцу, выполните следующие простые шаги:
- Помассируйте икры несколькими каплями любимого массажного масла.
- Отдых.
- Примите теплую ванну в ванне с эпсомской солью.
- Приложите грелку к теленку на 15–20 минут. Установите только на слабый огонь.
Однако следует помнить, что тепловую терапию нельзя проводить в следующих условиях:
- Если кожа вокруг голени воспалена
- Если вы чувствуете онемение в пораженной области
- Если у вас дерматит
- Если есть открытая рана в пораженной области, нечувствительность к теплу из-за таких состояний, как периферическая невропатия
Wellcare имеет успокаивающие грелки, которые помогают успокоить и расслабить мышцы.

 femur)
femur)