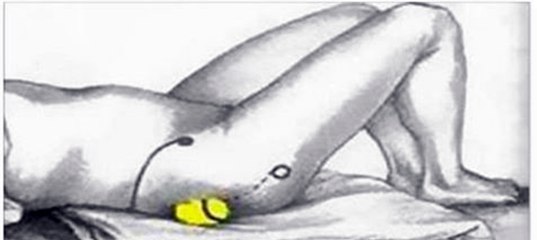
Синдром грушевидной мышцы
Синдром грушевидной мышцы проявляется чувством онемения, судорогами и болью, которая носит иррадиирущий характер, и проявляется по задней поверхности бедра.
Сама мышца имеет вид плоского треугольника, основание которого берёт начало от латеральной поверхности крестца, и, выходя из полости малого таза через большое седалищное отверстие прикрепляется к вершине большого вертела бедренной кости. Из-за своего уникального расположения, грушевидная мышца помогает ротировать ногу кнаружи. Несмотря на, казалось бы, незначительную функцию, которую она выполняет в поддержании вашего тела во время движения, она играет центральную роль в формировании такого диагноза как как «синдром грушевидной мышцы».
Синдром грушевидной мышцы проявляется чувством онемения, судорогами и болью, которая носит иррадиирущий характер, и проявляется по задней поверхности бедра
В чем суть возникновения синдрома «грушевиной мышцы»?
Грушевидная мышца расположена в непосредственной близости от седалищного нерва, который является достаточно толстым, он проходит от основания вашего позвоночника вдоль ягодичной мышцы и спускается вниз по задней поверхности ноги, обеспечивая иннервацию мышц бедра и голени.
Знаете ли Вы, что:
При раздражении грушевидной мышцы может происходить раздражение и седалищного нерва. У 15% людей, седалищный нерв фактически проходит через щель грушевидной мышцы, именно поэтому, по мнению некоторых исследователей, эти люди более восприимчивы к синдрому грушевидной мышцы. Классическим проявлением синдрома является возникновение чувства боли, болезненности, или спазма в области задней поверхности таза (крестец, в частности) и вершины (эпифиза) бедренной кости.
- Боль, скованность, напряженнность, покалывание, слабость или онемение может также исходить от поясницы с иррадиацией вниз по задней поверхности вашей ноги, через икроножную мышцу.
- Боль в области ягодиц может возникать при длительном сидении, что также является распространенным явлением при синдроме грушевидной мышцы.
- При передвижении боль (особенно в фазе опоры ) может ухудшиться, особенно ярко проявляясь, когда вы быстро бегаете, при восхождении на гору или выполняя резкие повороты и т.
 д.
д.
Синдром грушевидной мышцы часто сопутствует пояснично-крестцовому радикулиту, который также сопровождается болью, скованностью, напряжением мышц, онемением и покалыванием в зоне нижних конечностей.
Отличительные симптомы боли в области грушевидной мышцы от других, подобных симптомов
Из-за своего близкого расположения с седалищным нервом, повреждение грушевидной мышцы может вызвать также и воспаление седалищного нерва, которое также проявляется в виде боли, иррадиирущей вниз по ноге.
Несмотря на это, очень важно различать синдром грушевидной мышцы от других проблем, которые могут вызвать подобные симптомы боли в ягодице и нижних конечностях. Перечислим некоторые из них.
Хотя и не существует единых согласованных критериев для диагностики синдрома грушевидной мышцы, детальный обзор статьи, опубликованной в 2010 году Kevork Hopayian и других врачей в Университете Восточной Англии в Великобритании, позволил выделить определенные критерии.
В своем исследовании они определяют синдром грушевидной мышцы, как “пояснично-крестцовый радикулит (т.е. костно-мышечная боль в ноге), возникающий вследствие давления на ствол седалищного нерва или его ветвей спазмированной грушевидной мышцей или расстройств, связанных с нею “.
При поднимании выпрямленной ноги болевой прострел по задней поверхности ноги в положении лежа на спине, свидетельствует о раздражении седалищного нерва, что косвенно позволяет исключить синдром грушевидной мышцы
Это определение является полезным, поскольку оно объединяет в себе как ишиас – боль, иррадиирущую вниз через подколенные сухожилия, что, вероятно, связано с давлением на седалищный нерв, а также локализованную боль в самой грушевидной мышце. Hopayian др. также изложили четыре наиболее распространенных типичных проявления у пациентов с синдромом грушевидной мышцы среди 55 исследованных ими обследованных:
- Боль в ягодице / в области расположения грушевидной мышцы
- Болезненность в определенном месте между крестцом и верхневнутренней областью большого вертела бедренной кости (на месте прикрепления грушевидной мышцы)
- Ухудшение состояния ягодиц и пояснично-крестцовый радикулит, который возникает при длительном сидении
- Обострение или изменение боли, в положении напряжения грушевидной мышцы (при пассивном приведение бедра и его одновременной ротацией внутрь)
Для определения причины боли, которая может быть вызвана также вертеброгенной патологией, используют объективное медицинское обследование (МРТ или КТ).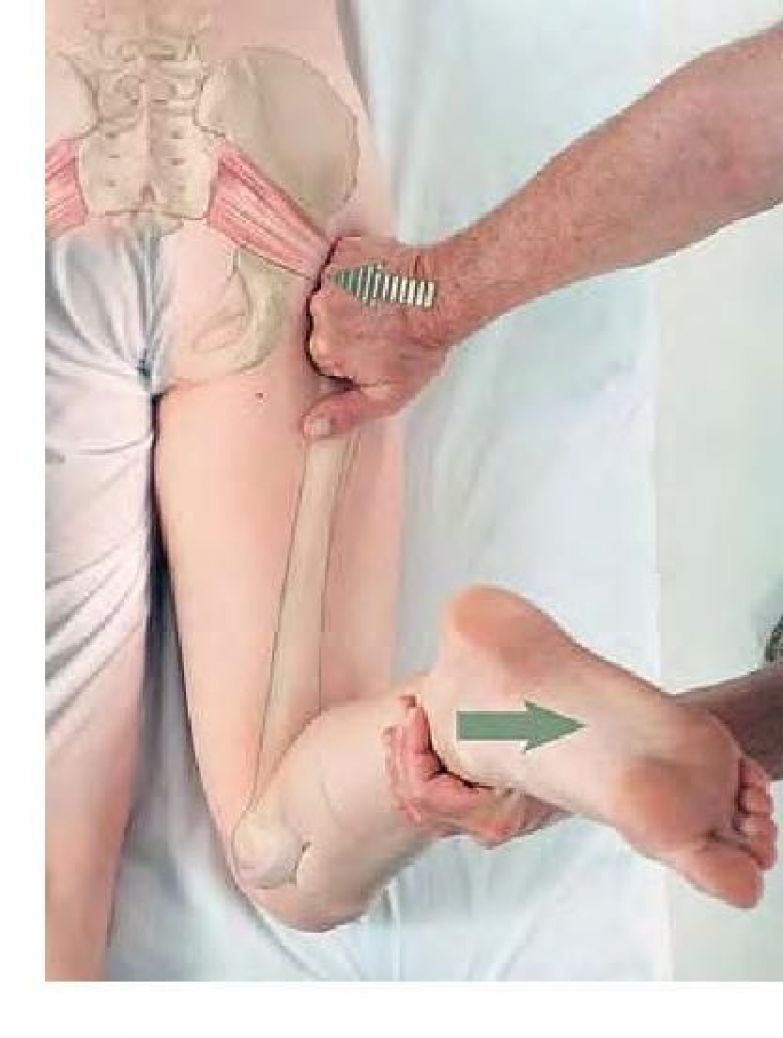 Существуют также специальные тесты для определения синдрома грушевидной мышцы.
Существуют также специальные тесты для определения синдрома грушевидной мышцы.
- При поднимании выпрямленной ноги болевой прострел по задней поверхности ноги в положении лежа на спине, свидетельствует о раздражении седалищного нерва, что косвенно позволяет исключить синдром грушевидной мышцы
- Исходное положение сидя: пациент пытается оттолкнуть колени против сопротивления (которое оказывает партнер или веревка), это может вызвать боль у пациентов с синдромом грушевидной мышцы
- Выполнить пассивное сгибание ноги в тазобедренном и коленном суставах с фиксацией её в приведённом положении, что вызовет появление боли в ягодичной области (при синдроме грушевидной мышцы) или по ходу седалищного нерва (при радикулопатии L5-S1) рис 1.
Рис 1. Дифференцированный тест определения синдрома грушевидной мышцы от других вертеброгенных патологий
Рис 2. Специфический тест определения синдрома грушевидной мышцы- боль возникает при внутренней ротации ноги (с помощьюверевки или партнера)
Рис 3. Растяжение грушевидной мышцы в таком положении может вызвать боль (красная зона), если у вас есть синдром грушевидной мышцы
Растяжение грушевидной мышцы в таком положении может вызвать боль (красная зона), если у вас есть синдром грушевидной мышцы
Рис. 4 Возникновение боли при выполнении разведения бедер с поротивлением
Кинезотерапия и другие методы лечения
Растяжение для грушевидной мышцы
Упражнение №1. Лёжа на спине стопа со стороны пораженной мышцы касается разноимённой руки – подтяните правое колено к левому плечу (кроссовер)
Упражнение №2. Лежа на спине, растяните грушевидную мышцу без кроссовера (перемещение пятки к правому плечу)
Упражнение №3. Лежа на спине, растяжение грушевидной мышцы, помогая противоположной ногой (подтяните правое колено к правому плечу за счет подталкивания левой ноги)
Рекомендованная дозировка 5-10 повторений, выполнять по 3 подхода, 2-3 раза в день. Время удержания стрейчинга (растяжки) мышцы во время выполнения упражнения от 5 сек.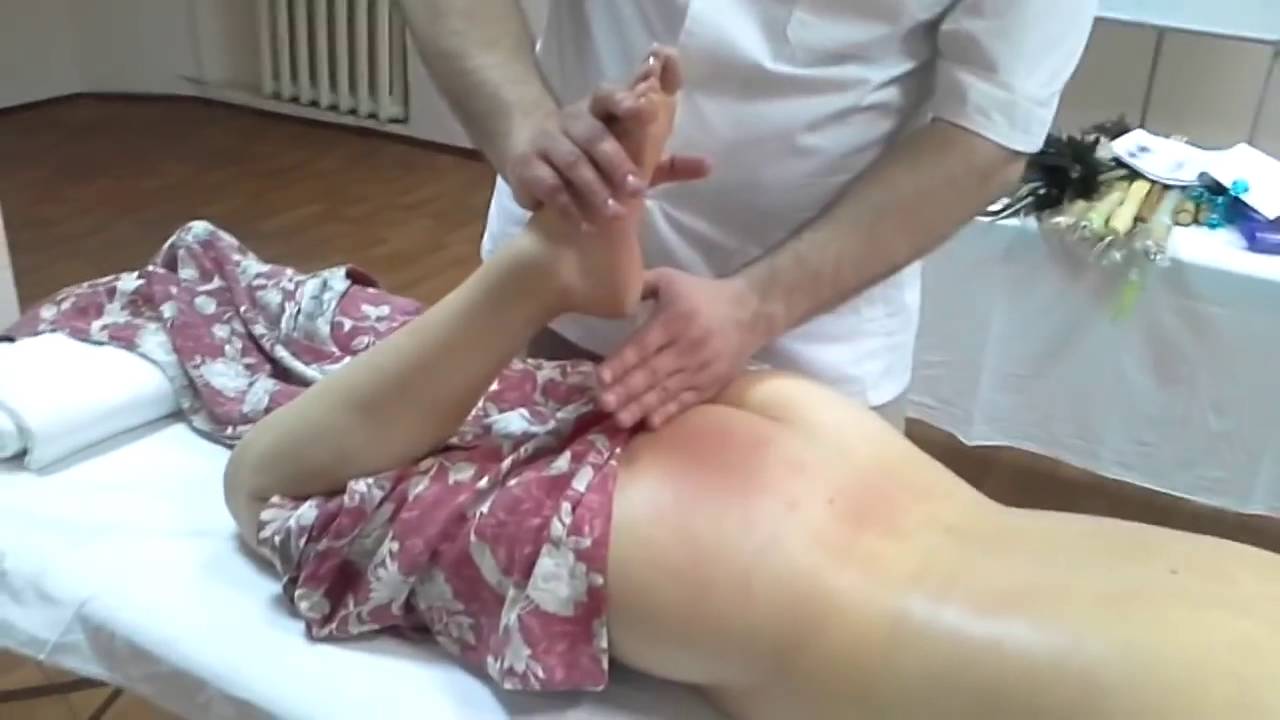
Упражнения для укрепления грушевидной мышцы
Выполняйте упражнения, представленные далее, постепенно увеличивая дозировку до 15 повторов, в 3 подхода.
I Этап: четыре недели
а) Разведение бедер с сопротивлением (добавив эластичную ленту)
б) «Мостик». Поднимите таз вверх, сжимая ягодицы и при этом разводя бедра в стороны (с сопротивлением эластичной ленты)
с) Подъем ноги, лежа на боку
Фаза II: четыре недели
Все упражнения I фазы, а также добавить следующее:
а) Стоя мини-приседы с эластичной лентой
б) Исходное положение сидя. Подъем, стоя одной ноге.
с) Мини-приседы с выпрямленной ногой
Фаза III: 6 недель. Все упражнения фазы I и II упражнения, а также добавить следующее:
а) Передние и диагональные выпады
Другие возможные варианты лечения
Существуют и другие методы лечения.
Массаж
Для уменьшения спазмированности грушевидной мышцы многие спортсмены прибегают к самомассажу с помощью теннисного мяча (прокатить его по области ягодичной мышцы).
Глубокие мягкотканые техники массажа, такие как активная техника релиз (АРТ) и Graston техника, также популярны, и они вполне могут достичь той же цели.
Другой популярный метод для решения проблемы синдрома грушевидной мышцы заключается в профилактике и исключении тех упражнений, которые могут провоцировать раздражение мышцы: длительное сидение и т. д.
Исключите из ваших тренировок упражнения с изменениями высоких скоростей, подъемами и спусками, а также крутыми поворотами.
Если у вас ситуация, когда синдром грушевидной мышцы не уходит, то применяется медикаментозная терапия. А в случае неудачи, последней альтернативой становится хирургия.
Можно ли делать массаж при невропатии, защемлении седалищного нерва
Можно ли делать массаж при невропатии, защемлении седалищного нерва — техника ручного лечебного массажа ягодиц.

Коллеги, что вы можете сказать про массаж седалищного нерва при воспалениях и защемлениях оного? Каков эффект, показания, противопоказания, ваш личный опыт?
— Массаж при защемлении седалищного нерва я опасаюсь делать как раз из-за угрозы воспалительного процесса. Рекомендую для начала пройти медикаментозное лечение и физиопроцедуры.
— Вы можете сделать такой лечебный массаж седалищного нерва даже в домашних условиях, что существенно облегчит ваше состояние. Достаточно надавить на данную область и массировать круговыми движениями, регулируя нажим таким образом, чтобы боль была терпима.
— Считаю, что массаж при воспалении седалищного нерва нужно делать только специалисту. А при защемлении – хорошо бы провести мануальный массаж данной области. Для профилактики хорошо бы делать самомассаж дома.
— Профилактический глубокий массаж ягодиц очень полезен для профилактики данной проблемы. А можно ли делать массаж при защемлении седалищного нерва – это палка о двух концах: с одной стороны – вы можете вообще довести пациента до болевого шока. С другой – хороший массаж является самым эффективным лекарством при данной патологии.
С другой – хороший массаж является самым эффективным лекарством при данной патологии.
— Массаж при защемлении седалищного нерва в домашних условиях, если вы не владеете техниками лечебного и релаксационного массажа, делать определенно не стоит.
Интересная статья о самой распространенной причине резких болей в области ягодицы, переходящей в ногу.
Невропатия седалищного нерва. Синдром грушевидной мышцы.
М. В. Путилина.
Болезни периферической нервной системы — одна из наиболее частых причин инвалидизации пациентов трудоспособного возраста. В структуре этих болезней преобладающее место занимают болевые синдромы (Н. Н. Яхно, 2003; Г. Р. Табеева, 2004). Причины развития невропатического болевого синдрома могут быть различными: сахарный диабет, паранеопластические процессы, ВИЧ, герпес, хронический алкоголизм (А. М. Вейн, 1997; И. А. Строков, А. Н. Баринов, 2002).
При поражении периферической нервной системы выделяют два типа боли: дизестезическую и трункальную. Поверхностная дизестезическая боль обычно наблюдается у пациентов с преимущественным поражением малых нервных волокон. Трункальная боль встречается при компрессии спинно-мозговых корешков и туннельных невропатиях.
Поверхностная дизестезическая боль обычно наблюдается у пациентов с преимущественным поражением малых нервных волокон. Трункальная боль встречается при компрессии спинно-мозговых корешков и туннельных невропатиях.
У пациентов с этим видом болевого синдрома невозможно выбрать оптимальную стратегию лечения без идентификации патофизиологических механизмов. Поэтому при определении тактики терапии необходимо учитывать локализацию, характер и выраженность клинических проявлений болевого синдрома.
Под компрессионно-ишемической (туннельной) невропатией понимают не воспалительные поражения периферического нерва, развивающиеся под влиянием компрессии или ишемических воздействий.
В зоне компрессии соответствующего нерва нередко находят болезненные уплотнения или утолщения тканей, приводящие к существенному сужению костно-связочно-мышечных влагалищ, через которые проходят нервно-сосудистые стволы.
В настоящее время известно множество вариантов компрессионных невропатий. Их клиническая картина складывается из трех синдромов: вертебрального (в случаях участия одноименного фактора), неврального периферического, рефлекторно-миотонического или дистрофического. Вертебральный синдром на любом этапе обострения, и даже в стадии ремиссии, может вызывать изменения в стенках «туннеля». Миодистрофический очаг, выступающий в качестве реализующего звена, обусловливает невропатию на фоне своего клинического пика. Неврологическая картина компрессионных невропатий складывается из симптомов поражения той или иной выраженности в соответствующих мио- и дерматомах. Диагноз компрессионных невропатий ставится при наличии болей и парестезий в зоне иннервации данного нерва, двигательных и чувствительных расстройств, а также болезненности в зоне рецепторов соответствующего канала и вибрационного симптома Тинеля. При затруднениях в диагностике используются электронейромиографические исследования: определяются поражения периферического нейрона, соответствующего данному нерву, и степень уменьшения скорости проведения импульса по нерву дистальнее места его компрессии.
Их клиническая картина складывается из трех синдромов: вертебрального (в случаях участия одноименного фактора), неврального периферического, рефлекторно-миотонического или дистрофического. Вертебральный синдром на любом этапе обострения, и даже в стадии ремиссии, может вызывать изменения в стенках «туннеля». Миодистрофический очаг, выступающий в качестве реализующего звена, обусловливает невропатию на фоне своего клинического пика. Неврологическая картина компрессионных невропатий складывается из симптомов поражения той или иной выраженности в соответствующих мио- и дерматомах. Диагноз компрессионных невропатий ставится при наличии болей и парестезий в зоне иннервации данного нерва, двигательных и чувствительных расстройств, а также болезненности в зоне рецепторов соответствующего канала и вибрационного симптома Тинеля. При затруднениях в диагностике используются электронейромиографические исследования: определяются поражения периферического нейрона, соответствующего данному нерву, и степень уменьшения скорости проведения импульса по нерву дистальнее места его компрессии.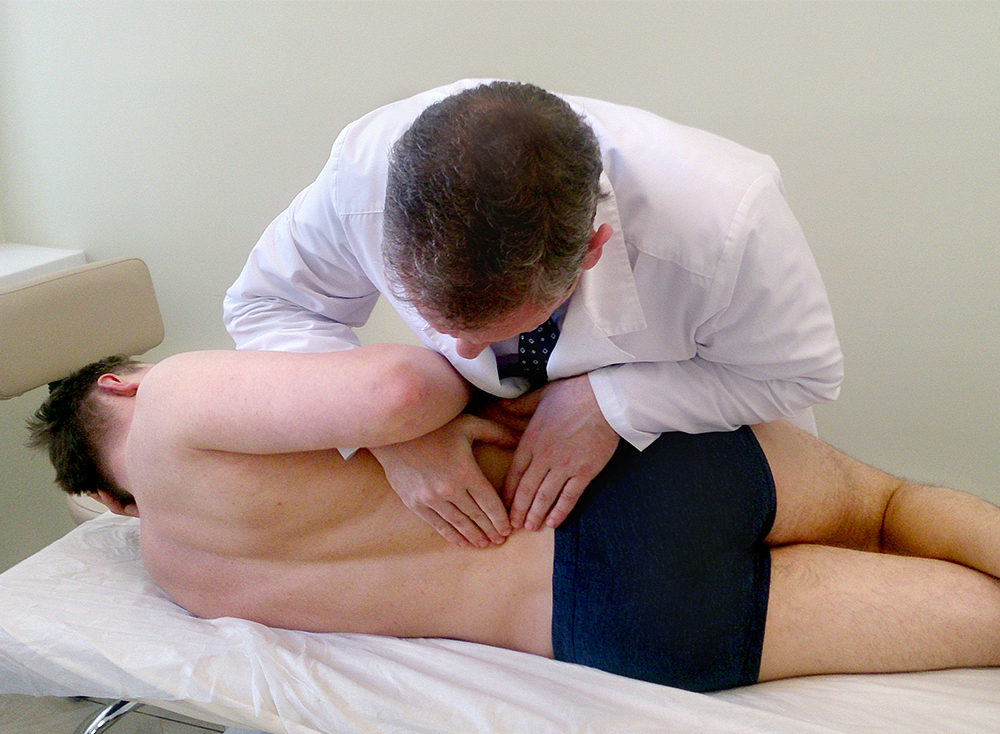 Синдром грушевидной мышцы — самая распространенная туннельная невропатия. Патологическое напряжение грушевидной мышцы при компрессии корешка L5 или S1, а также при неудачных инъекциях лекарственных веществ ведет к сдавливанию седалищного нерва (или его ветвей при высоком отхождении) и сопровождающих его сосудов в подгрушевидном пространстве.
Синдром грушевидной мышцы — самая распространенная туннельная невропатия. Патологическое напряжение грушевидной мышцы при компрессии корешка L5 или S1, а также при неудачных инъекциях лекарственных веществ ведет к сдавливанию седалищного нерва (или его ветвей при высоком отхождении) и сопровождающих его сосудов в подгрушевидном пространстве.
Для выбора правильной стратегии терапии необходимо четко знать основные клинические симптомы поражения той или иной области. Основные клинические проявления поражения нервов крестцового сплетения:
— компрессия нервов в области таза или выше ягодичной складки;
синдром грушевидной мышцы;
— поражение седалищного нерва ниже выхода из малого таза (на уровне бедра и ниже) или поражения седалищного нерва в полости малого таза;
— синдром седалищного нерва;
— синдром большеберцового нерва;
— синдром грушевидного, внутреннего запирательного нервов и нерва квадратной мышцы бедра;
— синдром верхнего ягодичного нерва;
— синдром нижнего ягодичного нерва.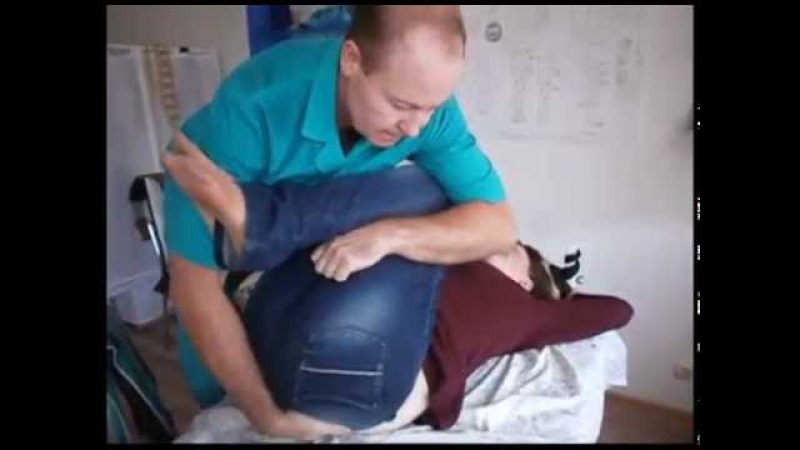
Наиболее трудны в плане диагностики поражения в области таза или выше ягодичной складки — из-за наличия соматической или гинекологической патологии у пациентов. Клинические симптомы поражения в области таза или выше ягодичной складки складываются из следующих вариантов нарушений двигательных и чувствительных функций:
— Снижение и выпадение функции n. peroneus и n. tibialis communis, паралич стопы и пальцев, утрата ахиллова и подошвенного рефлексов, гипестезия (анестезия) голени и стопы.
— Снижение или выпадение функции двуглавой мышцы бедра, полуперепончатой и полусухожильной мышц, ведущее к нарушению функции сгибания голени.
— Снижение или выпадение функции заднего кожного нерва бедра, ведущее к гипестезии (анестезии) по задней поверхности бедра.
— Затруднение при наружной ротации бедра.
— Наличие положительных симптомов Ласега, Бонне.
— Наличие вазомоторных и трофических расстройств (гипо-, гипергидроз, образование трофических язв в области пятки и наружного края стопы, изменение роста ногтей, гипо- и гипертрихоз).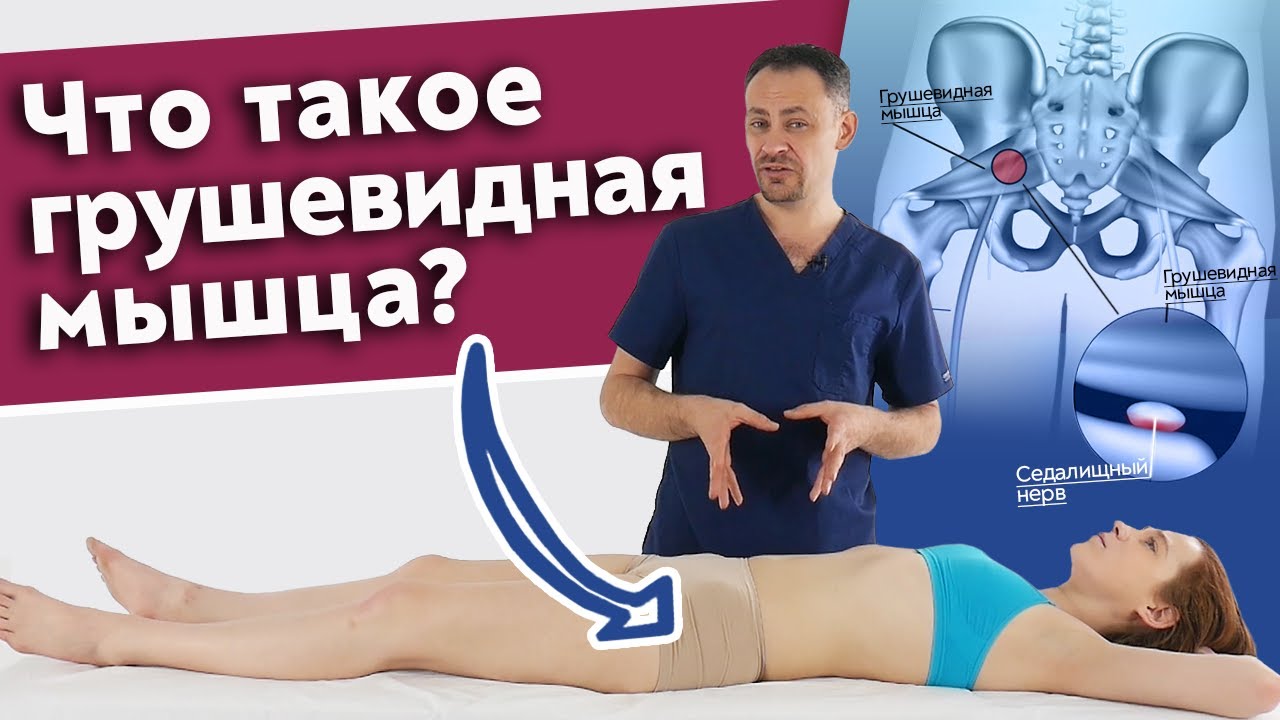
Поражение седалищного нерва на уровне подгрушевидного отверстия может наблюдаться в двух вариантах:
— поражение ствола самого седалищного нерва;
— синдром грушевидной мышцы.
Для компрессии седалищного нерва и идущих рядом сосудов характерны следующие клинические проявления: ощущение постоянной тяжести в ноге, боли тупого, «мозжащего» характера. При кашле и чихании усиления болей не наблюдается. Отсутствует атрофия ягодичной мускулатуры. Зона гипестезии не распространяется выше коленного сустава.
Синдром грушевидной мышцы встречается не менее чем у 50% больных дискогенным пояснично-крестцовым радикулитом. Если пациенту поставлен данный диагноз, предположение о наличии синдрома грушевидной мышцы может возникнуть при наличии упорных болей по ходу седалищного нерва, не уменьшающихся при медикаментозном лечении. Гораздо труднее определить наличие данного синдрома, если имеются только болевые ощущения в области ягодицы, носящие ограниченный характер и связанные с определенными положениями (перемещениями) таза или при ходьбе.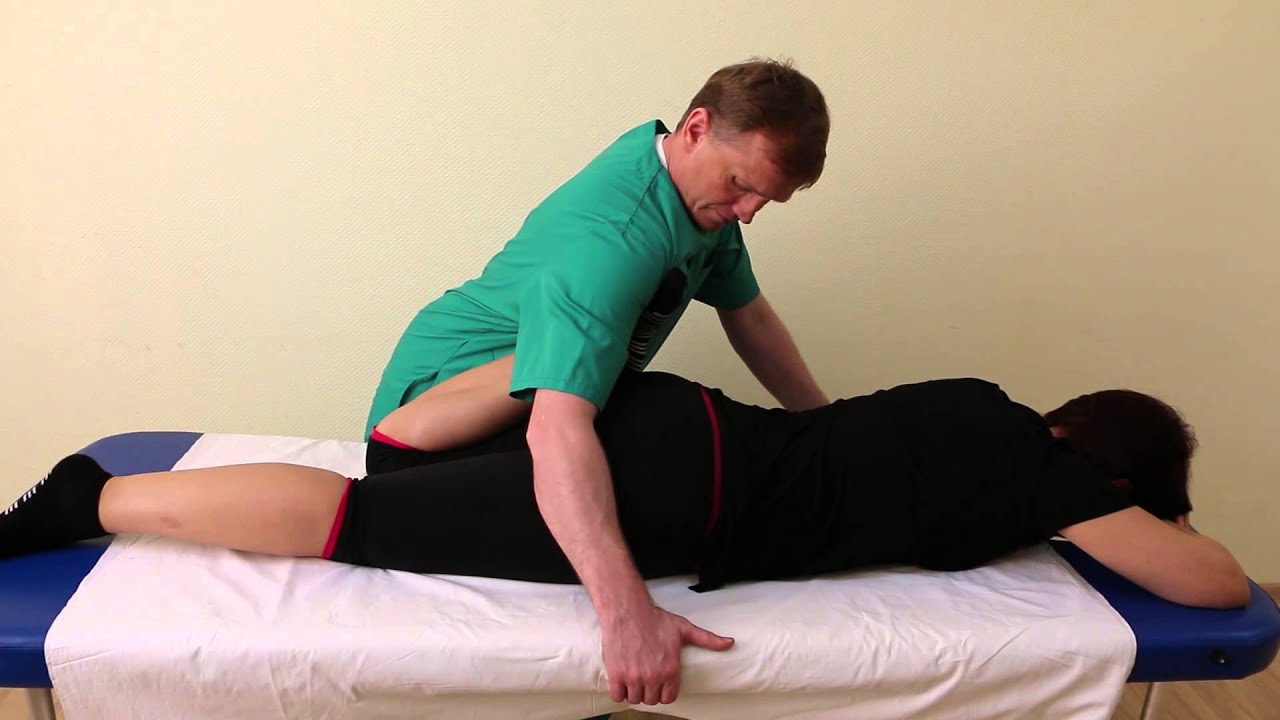 Часто синдром грушевидной мышцы регистрируется в гинекологической практике.
Часто синдром грушевидной мышцы регистрируется в гинекологической практике.
При синдроме грушевидной мышцы возможно:
— сдавление седалищного нерва между измененной грушевидной мышцей и крестцово-остистой связкой;
— сдавление седалищного нерва измененной грушевидной мышцей при прохождении нерва через саму мышцу (вариант развития седалищного нерва).
— Спасибо за статью! У своих пациенток я встречаю в основном защемление и сдавливание седалищного нерва, происходящее в следствии малоподвжного образа жизни, работы, связанной с длительным нахождением в позиции сидя. Возникает масса патологий. Как делать массаж седалищного нерва – решаю исходя из ситуации. Единой схемы тут нет.
— Я соглашусь с коллегой, что вышеперечисленные патологии грушевидной ягодичной мышцы происходят от образа жизни, грубо говоря – сидя на попе ровно. В данной ситуации я советую профилактический глубокий массаж ягодиц. Хоть у меня и не совсем сидячая работа, я также посещаю два раза в год коллегу, одного из лучших специалистов ручного сухого массажа в Москве, чтобы проработать седалищный нерв, а также шейно-воротниковую зону.
— У каждой первой пациентки провожу лечение седалищного нерва массажем. Даже если нет болевого синдрома, наблюдаю наличие триггерных зон в области седалищного нерва, шейно-воротниковой зоны. Это наиболее уязвимые области людей, ведущий офисный образ жизни.
— Как массажист, не могу не согласиться, что сидячая офисная работа – главный бич современной женщины. И защемления, воспаления седалищного нерва – это капля в море диагнозов, которые получают женщины за годы сидячей работы. Грустно все это! Кстати, делаю сейчас одной своей клиентке массаж при ишиасе седалищного нерва. Классика жанра – офисная работа.
— Я не офисный работник, но как массажист, понимаю важность массажа для здоровья. Вот почему я сама, будучи массажистов, регулярно езжу к одному из лучших специалистов ручного сухого массажа в Спб. Считаю, что современной женщине профилактический массаж необходим.
Прокомментировать, обсудить прочитанное можно на нашем форуме
Подготовлено специально для сайта Красотуля. ру
ру
Массаж в Москве http://www.krasotulya.ru/news/detail.php?ID=2449
Массаж в СПб http://www.krasotulya.ru/news/detail.php?ID=1373
Наша группа ВКонтакте https://vk.com/public18164396 (видео отзывы, статьи и другое)
Приходите к нам на массаж!! Валентин Денисов-Мельников и Юлия — известные массажисты, телесные терапевты, медицинские психологи.
Вакуумный массаж аппаратом ФИЗИОВАК-Эксперт
ОБЛАСТИ ПРИМЕНЕНИЯ:- прекрасные результаты в лечении целлюлита и ожирения (в эстетической медицине)
- при нарушении периферического кровообращения в стадии компенсации (в кардиологии, лечение осложнений сахарного диабета)
- в онкологии
- в гинекологии, акушерстве, урологии
- в педиатрии
- для стимуляции мускулатуры грудной клетки (в пульмонологии)
Вакуум-терапия — это:
- один из самых эффективных и физиологических методов не медикаментозного оздоровления организма, который действует за счет мобилизации собственных ресурсов;
- один из действенных способов предупреждения целого ряда заболеваний;
- метод, который позволяет быстро и безопасно купировать болевые синдромы при целом ряде заболеваний;
- метод, активизирующий микроциркуляцию всех жидкостных средств в организме, что особенно важно для обновления и омоложения тканей.

Что происходит под воздействием вакуумных банок?
Под воздействием банок создается достаточно сильные перепады давления, которые воздействуют на организм. Кожа и мягкие ткани втягиваются внутрь банки, где происходит очень глубокая проработка мягких тканей на большой площади одновременно. Улучшается циркуляция крови и лимфы, устраняются застойные явления, выводятся токсины и вредные вещества, улучшается обмен веществ, ускоряются процессы регенерации тканей. Организм снабжается кровью, кислородом и питательными веществами.
Вакуумный массаж проводится специальными чашами (банками), которые через специальные шланги присоединяются к вакуумному аппарату. Массажное масло служит смазкой. В комбинации с классическим массажем вакуумный массаж позволяет получать новые лечебные эффекты.
Это многоцелевая терапия, которая оптимально подходит для широкого применения. Вакуумный массаж применяется для быстрого увеличения кровообращения или для дезинтеграции уплотнений в тканях.
Показания для вакуумного массажа:
- остеохондроз шейного, грудного и пояснично-крестцового отдела;
- напряжение мышц спины;
- миалгии;
- плече-лопаточный синдром;
- радикулиты;
- люмбаго;
- хроническая усталость;
- хронический бронхит;
- бронхиальная астма;
- бронхоэктатическая болезнь;
- гипертоническая болезнь I-II стадии;
- стенокардия;
- нейроциркуляторная дистония;
- язвенная болезнь желудка;
- послеоперационный и посттравматический период с целью реабилитации;
- коррекция осанки у детей;
- миозиты;
- мигрень;
- головные боли;
- цервикалгия;
- корешковый синдром;
- цервико-брахиалгия с мышечно-тоническим или вегетососудистыми проявлениями;
- синдром грушевидной мышцы;
- артрозы;
- артриты;
- контрактуры суставов;
- пяточная шпора;
- плоскостопие;
- посттравматические состояния;
- повреждение мениска или связочного аппарата коленного сустава в фазе ремиссии;
- реабилитация в постоперационном и посттравматическом периодах.

Видео-ЭЭГ-мониторинг в Санкт-Петербурге, цены и отзывы
Что такое видео-ЭЭГ-мониторинг
Во время видео-ЭЭГ-мониторинга проводят электроэнцефалографию с записью видео. Врачи исследуют активность мозга в режиме сна и бодрствования, а также наблюдают за пациентом во время процедуры. Методика позволяет лучше выявлять нарушения в работе мозга и тщательнее их изучать по сравнению с обычной ЭЭГ.
Когда проводят процедуру
Видео-ЭЭГ-мониторинг обычно проводят при следующих заболеваниях и состояниях::
-
травмы головы;
-
нарушения работы мозга;
-
воспалительные заболевания головного мозга;
-
эпилепсия и подозрение на нее;
-
рассеянный склероз и подозрение на него;
-
восстановление после инсульта;
-
панические атаки;
-
тревога и депрессия;
-
проблемы со сном;
-
частые обмороки;
-
ухудшение памяти и концентрации;
-
снижение работоспособности.

Как проходит процедура
В «Скандинавии» процедуру проводят днем, исследуя фазу бодрствования и дневной сон (от 1 до 6 часов). На пациента надевают специальную шапочку с датчиками, после чего он ложится спать.
Перед визитом в клинику нужно отказаться от сна на сутки. Это важное условие.
Все проходит под наблюдением техника с медицинским образованием. При определенных заболеваниях, например эпилепсии, также потребуется присутствие врача.
Есть ли противопоказания
Нет. Процедура безопасна для людей любого возраста и подходит беременным женщинам. Во время исследования пациент не испытывает никакого дискомфорта.
Записаться на видео-ЭЭГ-мониторинг можно через контактный центр по телефону или онлайн на сайте.
Центр доктора Очеретиной. Лечение позвоночника и суставов, без операций и медикаментов
Настоящее Соглашение определяет условия использования Пользователями материалов и сервисов сайта https://ocheretina. ru/ (далее — «Сайт»).
ru/ (далее — «Сайт»).1.Общие условия
1.1. Использование материалов и сервисов Сайта регулируется нормами действующего законодательства Российской Федерации.
1.2. Настоящее Соглашение является публичной офертой. Получая доступ к материалам Сайта Пользователь считается присоединившимся к настоящему Соглашению.
1.3. Администрация Сайта вправе в любое время в одностороннем порядке изменять условия настоящего Соглашения. Такие изменения вступают в силу по истечении 3 (Трех) дней с момента размещения новой версии Соглашения на сайте. При несогласии Пользователя с внесенными изменениями он обязан отказаться от доступа к Сайту, прекратить использование материалов и сервисов Сайта.
2. Обязательства Пользователя
2.1. Пользователь соглашается не предпринимать действий, которые могут рассматриваться как нарушающие российское законодательство или нормы международного права, в том числе в сфере интеллектуальной собственности, авторских и/или смежных правах, а также любых действий, которые приводят или могут привести к нарушению нормальной работы Сайта и сервисов Сайта.
2.2. Использование материалов Сайта без согласия правообладателей не допускается (статья 1270 Г.К РФ). Для правомерного использования материалов Сайта необходимо заключение лицензионных договоров (получение лицензий) от Правообладателей.
2.3. При цитировании материалов Сайта, включая охраняемые авторские произведения, ссылка на Сайт обязательна (подпункт 1 пункта 1 статьи 1274 Г.К РФ).
2.4. Комментарии и иные записи Пользователя на Сайте не должны вступать в противоречие с требованиями законодательства Российской Федерации и общепринятых норм морали и нравственности.
2.5. Пользователь предупрежден о том, что Администрация Сайта не несет ответственности за посещение и использование им внешних ресурсов, ссылки на которые могут содержаться на сайте.
2.6. Пользователь согласен с тем, что Администрация Сайта не несет ответственности и не имеет прямых или косвенных обязательств перед Пользователем в связи с любыми возможными или возникшими потерями или убытками, связанными с любым содержанием Сайта, регистрацией авторских прав и сведениями о такой регистрации, товарами или услугами, доступными на или полученными через внешние сайты или ресурсы либо иные контакты Пользователя, в которые он вступил, используя размещенную на Сайте информацию или ссылки на внешние ресурсы.
2.7. Пользователь принимает положение о том, что все материалы и сервисы Сайта или любая их часть могут сопровождаться рекламой. Пользователь согласен с тем, что Администрация Сайта не несет какой-либо ответственности и не имеет каких-либо обязательств в связи с такой рекламой.
3. Прочие условия
3.1. Все возможные споры, вытекающие из настоящего Соглашения или связанные с ним, подлежат разрешению в соответствии с действующим законодательством Российской Федерации.
3.2. Ничто в Соглашении не может пониматься как установление между Пользователем и Администрации Сайта агентских отношений, отношений товарищества, отношений по совместной деятельности, отношений личного найма, либо каких-то иных отношений, прямо не предусмотренных Соглашением.
3.3. Признание судом какого-либо положения Соглашения недействительным или не подлежащим принудительному исполнению не влечет недействительности иных положений Соглашения.
3.4. Бездействие со стороны Администрации Сайта в случае нарушения кем-либо из Пользователей положений Соглашения не лишает Администрацию Сайта права предпринять позднее соответствующие действия в защиту своих интересов и защиту авторских прав на охраняемые в соответствии с законодательством материалы Сайта.
Пользователь подтверждает, что ознакомлен со всеми пунктами настоящего Соглашения и безусловно принимает их.
Ишиас седалищного нерва: симптомы, лечение, диагностика заболевания
Невролог (алголог)
Василенко
Марина Геннадьевна
Стаж 25 лет
Руководитель Центра лечения боли, врач-невролог-алголог , член общества неврологов и нейрохирургов, Российского общества по изучению боли, Ассоциации междисциплинарной медицины, International Association for the Study of Pain (IASP)
Записаться на приемИшиас седалищного нерва – воспалительное заболевание, которое по степени причиняемого им дискомфорта включено в перечень самых болезненных патологий человека. Седалищный нерв является самым крупным нервным волокном в человеческом организме, соединяющим позвоночный столб с нижней конечностью. Он начинается в области поясницы и заканчивается в фалангах пальцев ноги. Это парный орган, присутствующий в обеих нижних конечностях. При сдавлении нервного волокна возникает сильная боль, которая локализуется в области крестца, распространяется на ягодицу, бедренную часть и ниже вплоть до стопы.
Симптоматика заболевания
Важнейшими симптомами ишиаса седалищного нерва являются:
- боль, локализованная в любом участке тела вдоль прохождения нервного волокна: в нижней части спины, ягодице, задней поверхности бедра, голени, стопе;
- потеря чувствительности, онемение нижней конечности по ходу нервного волокна;
- парестезия – покалывающие ощущения, «мурашки» в стопе и пальцах ног.
Характер боли чаще всего стреляющий, но она может быть и жгучей, тупой, ноющей и т. д. В периоды обострений при движениях позвоночника или ноги может усиливаться и становиться нестерпимой. Как правило, заболевание поражает одну конечность, но иногда боль появляется в обеих ногах сразу. В наиболее тяжелых случаях заболевание приводит к параличу мышц ноги, иногда распространяется на мышцы малого таза, вызывая недержание мочи и кала у пациента.
Причины
Ишиас седалищного нерва – заболевание, которое может быть вызвано целям рядом причин вертеброгенного, т. е. связанного с позвоночником, либо невертеброгенного характера.
- Сдавливание седалищного нерва либо его ответвления – самая распространенная причина болей, возникающих вследствие деформации, грыжи межпозвонкового диска, воспаления грушевидной мышцы либо при смещении позвонка.
- Травмы нижнего отдела позвоночника, таза или конечности могут привести к сдавлению нерва и поражению нервных окончаний.
- Дегенеративно-дистрофические изменения в строении позвоночника – остеохондроз, спондилоартроз – приводят к компрессии седалищного нерва.
- Инфекционные заболевания – скарлатина, грипп, малярия и др. – сопровождаются выделением токсинов, приводящих к воспалению нервного волокна.
- Токсины, попадающие в организм извне – на производстве, при употреблении алкогольных напитков, – тоже могут вызвать воспаление.
- Системные заболевания – сахарный диабет, подагра и др. – становятся фоном для появления болей.
- Злокачественная или доброкачественная опухоль, сдавливающая нерв, – еще одна вероятная причина патологии.
- Переохлаждение или неумеренные физические нагрузки порой становятся началом воспалительного процесса.
Некоторые специалисты в отдельную группу причин выделяют психосоматику ишиаса седалищного нерва, считая, что болезнь может развиваться на фоне чрезмерного психологического напряжения, стресса, хронической усталости, страха либо фобии.
У вас появились симптомы ишиаса седалищного нерва?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Постановка диагноза
Для этого заболевания характерна достаточно сложная диагностика, первым этапом которой становится проведение рефлексологических тестов на сгибание и разгибание ноги. Чтобы окончательно прояснить клиническую картину, по мере необходимости назначают:
Задачей невролога является выявление характерных для ишиаса симптомов, и лечение должно быть направлено на устранение причин компрессии нервного волокна.
Лечение
Выбор терапевтических методов зависит от того, насколько выражены клинические проявления заболевания. При первичном обращении к неврологу превалируют консервативные методы лечения ишиаса седалищного нерва:
- нестероидные противовоспалительные препараты;
- гормональные препараты для наиболее тяжелых случаев;
- анальгетики, устраняющие болевой синдром;
- спазмолитики, миорелаксанты.
Огромное значение придается всевозможным физиотерапевтическим методам, которые применяют как во время обострений (УВЧ, электрофорез, лазерную либо магнитную терапию), так и по их окончании.
Массаж при ишиасе седалищного нерва оказывает огромную пользу, существенно продлевая периоды ремиссии. В зависимости от характера сдавливающего фактора, пациенту может быть назначен общий массаж для расслабления спинных мышц, лечебный, точечный или баночный. Во многих случаях немалую пользу приносят иглорефлексотерапевтические сеансы.
Лечебная гимнастика при ишиасе седалищного нерва – еще одна крайне полезная методика, широко используемая по окончании острой фазы болезни. Умеренные физические нагрузки, направленные на укрепление мышечного корсета и улучшение кровоснабжения тканей спины, таза и конечностей, позволяют пациентам поддерживать свой организм в хорошей физической форме и не допускать повторения приступов боли.
Статистика
Ишиас седалищного нерва является достаточно распространенным заболеванием в возрастной группе от 35 до 50 лет. Именно на наиболее активный возраст приходится основное число первичных обращений к врачу. Заболевание чаще поражает мужчин, чем женщин. По оценкам некоторых специалистов, в течение всей жизни до 40% людей хотя бы раз испытывали приступ боли в крестцовом отделе поясницы, ягодице или задней части бедра, однако не у всех эти приступы приобретают хронический затяжной характер. Случаи обращения к врачу составляют около 20-25 человек на 100 тысяч населения.
Диагностика и лечение ишиаса седалищного нерва в Москве
АО «Медицина» приглашает москвичей и гостей столицы на консультации по поводу диагностики и лечения ишиаса седалищного нерва. К вашим услугам – наиболее современная диагностическая и физиотерапевтическая аппаратура, а также квалификация и опыт медицинского персонала. В нашей клинике ведут прием неврологи и ортопеды высшей категории, которые смогут в самый короткий срок снять боль и вернуть вас к полноценной жизни. Позвоните нам, чтобы записаться на прием к специалисту, или оставьте заявку онлайн на нашем сайте.
Вопросы и ответы
Какой врач лечит ишиас седалищного нерва?
При появлении болей следует не откладывая обратиться к квалифицированному неврологу, чтобы провести необходимые диагностические процедуры и определить оптимальный метод лечения ишиаса седалищного нерва.
Как спать при ишиасе седалищного нерва?
Сильные боли часто создают помехи для здорового сна. Чтобы уменьшить вероятность их возникновения, необходимо позаботиться об ортопедическом матрасе умеренной мягкости, на котором спина будет сохранять естественный прогиб во время сна. Полезно подкладывать под больную ногу небольшую подушку или сложенное одеяло. Подушка под головой тоже должна быть ортопедической, разгружающей позвоночник. Оптимальная поза для сна – на боку, с больной ногой, лежащей на здоровой или рядом на специальной подушке.
Что делать при ишиасе седалищного нерва?
Если начался приступ сильной боли, необходимо, в первую очередь, зафиксировать спину при помощи плотного шарфа или платка, после чего лечь в постель, приняв удобную позу, и укрыться теплым одеялом. Для уменьшения боли можно принять универсальный болеутоляющий препарат – ибупрофен, диклофенак, анальгин, индометацин. Не следует заниматься самолечением, так как оно может привести к еще более тяжелому течению болезни. После того, как боль хотя бы немного утихнет, необходимо посетить невролога.
Паравертебральные блокады — Геромедицина
Разновидности околопозвоночных блокад
В настоящее время существует много видов проведения паравертебральных блокад. После сбора анамнеза, врач назначает производит выбор нужного вида манипуляции. Разновидности параветебральных бллокад::
- Тканевая блокада – инъекция вводится в ткани, расположенные вокруг пораженного сегмента позвоночника.
- Проводниковая блокада – лекарства могут вводиться перидурально, эпидурально, периневрально, параневрально либо параваскулярно. При этом происходит блокировка нервных волокон.
- Ганглионарная блокада – инъекция вводится в нервные узлы и сплетения.
- Рецепторная блокада – уколы проводятся в биологически активные точки кожи, связок, мышц, сухожилий.
В зависимости от места введения препаратов при проведении манипуляции выделяют следующие виды:
- блокада шейного отдела;
- блокада грудного отдела;
- блокада поясничного отдела;
- блокада крестца;
- блокада грушевидной мышцы;
- блокада седалищного нерва;
- блокада мышц головы;
- блокада большеберцового нерва;
- блокада затылочного нерва;
- блокада передней лестничной мышцы;
- блокада надлопаточного нерва;
- блокада задних ветвей спинномозговых нервов;
- блокада крестцово-копчикового сочленения;
- блокада крестцово-подвздошного сочленения и др.
Вид блокады подбирается каждому пациенту индивидуально, с учетом первичного заболевания, клинической картины и наличия сопутствующих болезней. Кроме того, немаловажную роль играет и владение врача техникой тех или иных манипуляций. Показания проведения процедуры.
Основной задачей блокады является быстрое устранение болевого синдрома.
Она применяется при следующих болезнях и состояниях:
- шейный, грудной или поясничный остеохондроз;
- межреберная невралгия;
- миозиты;
- межпозвоночная протрузия диска;
- грыжа диска;
- радикулит;
- травмы позвоночника;
- люмбаго;
- опоясывающий герпес;
- боли, возникающие вследствие спазма мускулатуры;
- спондилоартроз позвоночника;
- хронические болевые синдромы;
- невралгии и невриты нервов, выходящих из позвоночного канала.
Наиболее часто блокада применяется при дегенеративно-дистрофических поражениях разных отделов позвоночника.
Проведение блокады назначается строго по показаниям и в индивидуальном порядке, в случаях, когда остальные методы лечения не дают желаемых результатов.
Обычно для избавления от боли хватает 1 процедуры, однако иногда, в особо сложных случаях, возможно проведение от 2 до 15 блокад с перерывами 4-6 дней. Лечение при помощи этого метода нельзя проводить чаще, нежели 4 раза в год, согласно официальным рекомендациям.
Противопоказания
Существует целый ряд противопоказаний к проведению этой манипуляции:
- отсутствие сознания;
- склонность к кровотечениям;
- гемофилия;
- патологии системы крови;
- тромбоцитопения;
- тяжелое общее состояние пациента;
- повышенная чувствительность к используемым препаратам;
- противопоказания к приему какого-либо из применяемых препаратов;
- заболевания органов сердечно-сосудистой системы;
- эпилептические приступы в анамнезе;
- миастения;
- заболевания психического характера;
- артериальная гипотония;
- детский возраст;
- инфекционные болезни;
- тяжелые поражения печени;
- почечная недостаточность;
- беременность;
- лактация.
Возможные осложнения
Независимо от того, какая блокада будет проводится, существует риск развития осложнений. Свести их к минимуму может квалифицированный специалист, проведение процедуры в стерильных условиях и подготовленный пациент.
Следует отметить, что околопозвоночная блокада – это один из наиболее быстрых и эффективных способов избавления человека от боли, причиной возникновения которой послужили патологии позвоночного столба. Однако относиться к данной процедуре нужно весьма серьезно и доверять свое здоровье можно только квалифицированному специалисту.
У Вас возникли вопросы?
Ишиас от синдрома грушевидной мышцы: как делать массаж?
Итак, вы испытываете боль в седалищном нём (задница в огне), которая бежит по ноге, делая простейшую задачу невыносимой. Может ли это быть синдром грушевидной мышцы?
Прежде чем я опишу, что такое синдром грушевидной мышцы, обязательно сначала обратитесь к врачу. Почему?
Некоторые вопросы, на которые необходимо ответить:
- Расположение боли
- Степень дискомфорта
- Когда началась боль
- Ограничение диапазона движения
Если боль достаточно сильна, врач с помощью рентгеновского снимка исключит грыжи межпозвоночных дисков (L4-S1) или артрит крестцово-подвздошного сустава.
Грыжа межпозвоночного диска — не с чем возиться, и вашему массажисту обязательно нужно знать, является ли это вашим истинным состоянием, прежде чем начинать сеанс массажа.
Если врач поставил диагноз «непослушные мышцы», которые спазматичны, или гипертонус (сжатие), что вызывает раздражение седалищного нерва — вот где мы можем помочь.
Итак, почему боль в седалище может быть вызвана синдромом грушевидной мышцы.
Грушевидная мышца находится в месте, которое дает ей необычные возможности, которых нет ни у одной другой мышцы.Возможность задушить седалищный нерв.
Глубоко в задней части таза (ягодицах) небольшая мышца-разгибатель бедра, называемая piriformis, выполняет свои функции.
Это короткая мышца, которая проходит под щекой в поперечном направлении и может поворачивать бедро в боковом направлении, а также отводить ногу.
Что?
Только подумайте о стороне Чака Норриса, отправившей в небытие деревянный квадрат.
Итак, как это влияет на ишиас?
Корешки седалищного нерва берут начало в нижних отделах поясницы и крестца.
Это наносит удар между нашими ягодицами. Таким образом, быть болью в заднице (каламбур).
Затем нерв проходит полностью вниз от нашей попки и продолжается вниз по задней части голени.
Вот почему ишиас может распространяться так далеко от места удара. Это самый большой нерв в теле!
Там, где седалищный нерв проходит впереди (под) грушевидной мышцы, может произойти сдавливание.
Синдром грушевидной мышцы вызывается укороченной и спазматической грушевидной мышцей, которая оказывает давление на седалищный нерв.
Это как будто кто-то тянет вас за волосы в кулак. Не круто!
Наша задача как терапевтов — изменить это!
В качестве примечания: около 3 000 000 человек в год страдают ишиасом. И около 200000 из этих пациентов страдают синдромом грушевидной мышцы.
Так что это делает вас особенным.
Как практикующий спортивный массаж, я люблю помогать пациентам с этим заболеванием.
Если вы хотите пройти курс лечебного массажа, помните об этом:
- Лечение этого состояния может вызывать дискомфорт (грушевидная мышца терпеть не может, чтобы с ней работали), и вы захотите называть меня дурным именем (правдивая история)
- Требуется время для перевоспитания мышечных веретен (кнопка сброса)
- Помощь обычно наступает немедленно, но требует нескольких повторных посещений
В видео выше я показываю, как мы подходим к этому синдрому с помощью глубокого массажа тканей.
Дуг Холланд, LMT
Ширли Манн
«Дуг и Лори дружелюбны, очень хорошо осведомлены и профессиональны. Дуг делает массаж глубоких тканей с рефлексотерапией, которая выравнивает мышцы и нервы, чтобы восстановить равновесие вашего тела. Помог мне с невромой Мортона в стопе и болезненным бедром ишиас от хромоты с невромой. Он делает удивительные терапевтические вещи! Спасибо.»
Ишиас, синдром грушевидной мышцы и массаж — Паспорт массажа Сьюзан Сальво
Ишиас — это боль, распространяющаяся по пути седалищного нерва.Некоторые случаи ишиаса вызваны синдромом грушевидной мышцы, сдавлением седалищного нерва, вызванным гипертонической или аномальной мышцей грушевидной мышцы. Было обнаружено, что массаж уменьшает боль и инвалидность, а также улучшает диапазон движений и качество жизни у людей с этими состояниями, особенно в сочетании с техниками мышечной энергии и тепловыми аппликациями.
Ишиас относится к боли, иррадиирующей по пути седалищного нерва. Боль обычно возникает в пояснице или бедре и распространяется на одну сторону задней поверхности бедра и голени, но могут быть затронуты обе стороны.Некоторые случаи ишиаса относятся к синдром грушевидной мышцы ,
Чаще всего ишиас является симптомом другого состояния, например грыжи межпозвоночного диска или стеноза костной шпоры. Синдром грушевидной мышцы — еще одна возможная причина или компрессия седалищного нерва, вызванная гипертонической или аномальной мышцей грушевидной мышцы. Примерно у 15% населения седалищный нерв частично или полностью проходит через грушевидную мышцу (Travell & Simons, 1993). Однако в большинстве случаев ишиас возникает не из-за синдрома грушевидной мышцы.Иногда причина ишиаса не установлена. Корешковая боль, возникающая в пояснице и отдающая в ягодицы и бедро, является отличительным признаком ишиаса. Часто встречаются парестезия и периферическая невропатия. Пострадавший может испытывать мышечную слабость и испытывать трудности при ходьбе. Эта область также может быть нежной на ощупь. Синдром грушевидной мышцы начинается с боли, покалывания или онемения в ягодицах и может распространяться по длине седалищного нерва.
Первоначальное лечение обычно консервативное и может включать использование льда, массажа, ультразвука и лекарств (анальгетиков, кортикостероидов, противовоспалительных средств, релаксантов скелетных мышц).Часто помогают физиотерапия и хиропрактические процедуры, а также упражнения для спины и живота. Другой вариант — это медицинская процедура, называемая эпидуральной инъекцией, которая включает введение лекарства в пораженный участок. Хирургические подходы показаны, если консервативные меры не помогают или если моторный или сенсорный дефицит значительный.
Рекомендации по массажу — Обратите особое внимание на уровень дискомфорта клиента. Если клиент испытывает сильную боль при выполнении задач, связанных с получением массажа (снятие куртки, сидение в кресле, лазание на массажном столе), он или она могут не подходить для массажа.В этом случае лучше всего отложить массаж до того дня, когда клиент почувствует меньше боли.
В противном случае расположите клиента так, чтобы ему было удобно. Если клиенту неудобно лежать на животе, выберите положение лежа на боку или сидя, чтобы воздействовать на спину. Для облегчения симптомов можно использовать мягкую декомпрессию или тракцию. Мышечные спазмы вдоль позвоночника могут служить защитной цели и могут сохраняться или возвращаться вскоре после сеанса. Если облегчение мышечных спазмов является одной из целей лечения клиента, убедитесь, что эта информация передана клиенту и отражена в плане лечения.Избегайте использования агрессивно применяемых пассивных растяжек и движений суставов для позвоночника или бедра. Клиенты с ишиасом склонны к дополнительному повреждению нервов в точках давления (например, за коленом, перед щиколоткой). По этой причине в этих местах используйте мягкий, а не жесткий валик.
Ортопедические физические тесты, такие как тест с поднятием прямой ноги, можно использовать для оценки наличия или отсутствия поражения поясничного диска у клиентов, которые обращаются с симптомами грыжи или выпуклости межпозвоночного диска, но в настоящее время не имеют диагноза этого состояния.Положительный результат может потребовать направления к врачу клиента для медицинского обследования.
При синдроме грушевидной мышцы массаж может помочь уменьшить напряжение грушевидной мышцы, уменьшая последующее сжатие седалищного нерва. Используйте глубокое трение и трение по прикреплению бедренной кости и по длине грушевидной мышцы. Это включает латеральную границу крестца и медиальнее большого вертела. Поверните бедро в боковом направлении, согните колено и помассируйте мышцу в укороченном положении.Некоторые практикующие используют постоянное давление на грушевидную мышцу при пассивных движениях, приводя и отводя бедро, перемещая ногу по дуге. Рассмотрите возможность включения в сеанс горячих компрессов и техник мышечной энергии, чтобы улучшить результаты лечения. Порекомендуйте самостоятельно растянуть грушевидную мышцу, чтобы помочь клиентам сохранить или улучшить свои цели лечения.
Посмотрите это видео, чтобы получить рекомендации по технике для клиентов с болями в пояснице.
Посмотрите это видео, чтобы получить рекомендации по технике массажа в области ягодиц.
Тест подъема прямой ноги . Этот тест может выявить поражение седалищного нерва, диск и поясничную радикулопатию. Сначала оцените здоровую сторону. Пока клиент лежит на спине, пассивно согните бедро, оторвав ногу от стола одной рукой; другой рукой поддерживайте разгибание колена. Попросите клиента сообщить вам, когда и когда появятся симптомы. Прекратите поднимать прямые ноги при появлении симптомов или при достижении полной ROM. Симптомы чаще возникают при сгибании бедра от 35% до 70%.Положительный результат теста возникает при появлении боли и парестезии в одной или обеих нижних конечностях и может потребовать направления к врачу клиента для медицинского обследования.
Исследования . 45-минутный массаж, направленный, в основном, на мышцы поясничного отдела позвоночника, бедра и ног, проводимый один раз в неделю в течение 6 недель, увеличил ROM и уменьшил боль в пояснице и улучшил качество жизни 58-летней женщины с радикулитом (Bell , 2008). 30-40-минутные сеансы техники мышечной энергии и массажа глубоким трением, проводимые шесть в течение 6 дней в неделю, показывают большее улучшение боли, инвалидности и диапазона движений по сравнению с контрольной группой, которая получала УЗИ и растяжку грушевидной мышцы с такими же интервалами среди людей. с синдромом грушевидной мышцы (Kutty et al, 2020).Обе группы получали горячие компрессы за 10 минут до растяжения мышц, чтобы вызвать расслабление мышц. В обеих группах преподавались программы ухода на дому.
Авторы изображений :
http://www.everydayhealth.com/sciatica/symptoms-diagnosis/
http://www.stretching-exercises-guide.com/tight-hamstrings.html
Ссылки :
Белл, Дж. (2008). Массажная терапия помогает увеличить диапазон движений, уменьшить боль и помочь вылечить клиента с болью в пояснице и симптомами ишиаса. J Bodyw Mov Ther , 12, (3), 281-289.
Кутти, Н.Н., Сиддик, С., Тампхайбема, Х., Ажаруддин, Отайот, Н., Биниш, К. П. (2020). Влияние техники мышечной энергии с массажем глубоким трением на боль, инвалидность и диапазон внутреннего вращения тазобедренного сустава у людей с синдромом грушевидной мышцы. Индийский журнал физиотерапии и профессиональной терапии , 14 (1), 148-153.
Трэвелл, Дж. Г., Саймонс, Д. Г. (1993). Миофасциальная боль и дисфункция, триггерная точка, нижние конечности .Балтимор, Мэриленд: Липпинкотт Уильямс и Уилкинс.
Доктор Сьюзан Сальво — массажист, писатель, педагог, исследователь, исследователь и постоянный студент. Чтобы узнать больше, перейдите на вкладку «О Сьюзен». Вы можете связаться со Сьюзен по адресу [email protected].
Нравится:
Нравится Загрузка …
Связанныеpiriformis Stretch при боли в пояснице или радикулите Видео | Массаж Варшава — Лечебный массаж
Большинство случаев боли в пояснице, которые я наблюдаю, связаны с напряжением в бедрах.Ягодичные мышцы часто являются источником дисфункции, но реже — источником боли. Это означает, что вы можете редко чувствовать боль в ягодицах, но, скорее всего, вы почувствуете боль в пояснице или ногах, которая возникает из-за напряжения в ягодицах и бедрах. Одной из важных ягодичных мышц является грушевидная мышца, которая пересекает седалищный нерв. Напряженность в этой мышце может проявляться при болях в пояснице, бедрах или ягодицах. В крайних случаях дисфункции грушевидной мышцы вы можете почувствовать боль в задней части ноги, холодные ступни из-за плохого кровообращения, покалывание или онемение в пальцах ног, ступнях или ногах.Это называется синдромом псевдо-радикулита или грушевидной мышцы.
Если у вас напряженная грушевидная мышца, вам может быть трудно скрестить ноги в сидячем положении (мужское, а не женское скрещивание ног). На занятиях йогой вы можете найти позы голубя особенно трудными.
Укороченную грушевидную мышцу можно лечить иглоукалыванием, массажем или серией растяжек и упражнений. Вот простая растяжка грушевидной мышцы, которую я рекомендую, потому что ее легко выполнять сидя (например,на рабочем месте).
Методические указания по выполнению растяжек:
- Проконсультируйтесь с врачом перед выполнением этих упражнений, чтобы убедиться, что это безопасно для вас. Перед выполнением этого упражнения особенно важно исключить любые проблемы с диском.
- Выполняйте упражнения медленно и осторожно. Несоблюдение инструкций или несоблюдение рекомендаций врача может привести к ухудшению симптомов.
- Постарайтесь дышать медленно и расслабленно.Не напрягайтесь и не задерживайте дыхание, так как это вызовет мышечный спазм.
- Вы должны чувствовать легкое растяжение, но не должны ощущать боли во время упражнений. Если вы действительно чувствуете боль, уменьшите диапазон движений, остановившись до того, как дойдете до точки боли. Продолжайте упражнение безболезненно.
- Обратите внимание на положение поясницы. Как объясняет инструктор, спина должна быть прямой, — прямой, а не согнутой. Сгибание в пояснице является обманом и не растягивает грушевидную мышцу.Кроме того, если вы чувствуете боль в ногах или покалывание из-за истинного ишиаса или ишиаса из-за проблемы с диском, вы можете нанести больший ущерб диску, если выполните это упражнение неправильно.
- Если вы не можете найти удобный и безболезненный способ выполнения этих упражнений, немедленно прекратите его и обратитесь за советом к специалисту в области здравоохранения.
- Для достижения наилучших результатов выполняйте упражнения по 3 раза минимум 3 раза в день.
- Удерживайте растяжку каждый раз по 15 секунд.
Синдром грушевидной мышцы | Диагностика | Restore Medical Partners
Синдром грушевидной мышцы — это состояние, при котором грушевидная мышца, расположенная в области ягодиц, вызывает спазмы и вызывает боль в ягодицах.Грушевидная мышца также может раздражать близлежащий седалищный нерв и вызывать боль, онемение и покалывание в задней части ноги и в стопе (аналогично боли в седалищном нервах).
Мышца грушевидной мышцыГрушевидная мышца — это небольшая мышца, расположенная глубоко в ягодице (позади большой ягодичной мышцы).
Грушевидная мышца:
- Начинается с нижней части позвоночника и соединяется с верхней поверхностью каждой бедренной кости (бедренной кости)
- Функции, помогающие вращать бедро и поворачивать ногу и ступню наружу
- Идет по диагонали, при этом седалищный нерв проходит вертикально прямо под ним (хотя у некоторых людей нерв может проходить через мышцу).
Точные причины синдрома грушевидной мышцы неизвестны. Предполагаемые причины включают:
- Мышечный спазм в грушевидной мышце, вызванный раздражением самой грушевидной мышцы или раздражением близлежащих структур, таких как крестцово-подвздошный сустав или бедро
- Напряжение мышцы в ответ на травму или спазм
- Отек грушевидной мышцы вследствие травмы или спазма
- Кровотечение в области грушевидной мышцы.
Любая из вышеперечисленных проблем или их комбинация может повлиять на грушевидную мышцу (вызывая боль в ягодицах) и может повлиять на соседний седалищный нерв (вызывая боль, покалывание или онемение в задней части бедра, голени или стопы).
Не существует простого диагностического теста на синдром грушевидной мышцы, вызывающий раздражение седалищного нерва. Заболевание в первую очередь диагностируется на основании симптомов пациента и при физическом обследовании, а также после исключения других возможных причин боли пациента.
Симптомы синдрома грушевидной мышцыЧаще всего пациенты описывают острую болезненность в ягодицах и боль в задней части бедра, голени и стопы, напоминающую ишиас. Типичные симптомы синдрома грушевидной мышцы могут включать:
- Тупая боль в ягодице
- Боль в задней части бедра, голени и стопы (ишиас)
- Боль при подъеме по лестнице или наклонах
- Усиление боли после длительного сидения
- Уменьшенная амплитуда движений тазобедренного сустава
Симптомы синдрома грушевидной мышцы часто усиливаются после длительного сидения, ходьбы или бега и могут улучшаться после лежания на спине.
Диагностика синдрома грушевидной мышцыДиагностика синдрома грушевидной мышцы основывается на анализе истории болезни пациента, физическом обследовании и, возможно, диагностических тестах.
Синдром грушевидной мышцы часто диагностируется путем исключения других возможных состояний, которые могут вызывать симптомы пациента, таких как грыжа поясничного диска или дисфункция крестцово-подвздошного сустава.
Физический осмотрМедицинский осмотр будет включать осмотр бедра и ног, чтобы определить, вызывает ли движение усиление боли в пояснице или в нижних конечностях (боль при радикулите).
Обычно движение бедра воссоздает боль. Обследование также позволит выявить или исключить другие возможные причины боли при ишиасе, например, тестирование на локальную болезненность и мышечную силу.
История болезниИстория болезни включает подробный анализ симптомов пациента, например, какие положения или действия улучшают или ухудшают симптомы, как долго симптомы присутствовали, начались ли они постепенно или после травмы, и какое лечение было проведено. пытался.
Он также будет включать обзор состояний, которые могут быть в семье пациента, например, артрита.
Диагностические тестыРентген и другие исследования позвоночника не могут определить, раздражается ли седалищный нерв на грушевидной мышце. Однако диагностические тесты (такие как рентген, МРТ и тесты нервной проводимости) могут проводиться для исключения других состояний, которые могут вызывать симптомы, похожие на синдром грушевидной мышцы.
Инъекция анестетика со стероидами или без них может помочь подтвердить, является ли грушевидная мышца источником симптомов.
В зависимости от тяжести боли, связанной с ишиасом, и других симптомов, специалист в области здравоохранения может порекомендовать несколько вариантов лечения.
Комплексный подход к лечению синдрома грушевидной мышцы может включать комбинацию следующих нехирургических методов лечения:
Ледяная и тепловая терапия синдрома грушевидной мышцыПакеты со льдом и массаж со льдом
При появлении боли лягте в удобное положение на животе и приложите пакет со льдом к болезненному участку примерно на 20 минут.При необходимости повторяйте каждые 2–4 часа.
Возможно, будет полезнее совместить легкий массаж со льдом. Лягте на живот и попросите кого-нибудь нежно помассировать болезненную область большим кубиком льда. Если лед прикладывают непосредственно к коже (вместо холодного компресса), ограничьте его 8-10 минутами, чтобы избежать ожога льдом.
Если определенные действия обычно сопровождаются усилением боли, может быть хорошей идеей приложить лед сразу после занятия.
Тепловая терапия
Некоторым людям полезно чередовать холод с теплом.Если вы используете грелку, лягте на живот и приложите грелку к болезненному участку на срок до 20 минут. Не засыпайте на грелке, так как это может привести к ожогам кожи.
Лекарства от боли при радикулитеПоскольку большинство эпизодов боли включают в себя некоторые типы воспалений, нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или напроксен, могут помочь уменьшить воспаление в пораженной области.
Инъекции грушевидной мышцыПри сильной боли при ишиасе, вызванной синдромом грушевидной мышцы, инъекция может быть частью лечения.
Грушевидная инъекция
Местный анестетик и кортикостероид можно вводить непосредственно в грушевидную мышцу, чтобы уменьшить спазм и боль. Целью инъекции обычно является уменьшение острой боли для достижения прогресса в физиотерапии.
Инъекция ботокса
При стойком спазме грушевидной мышцы, резистентном к лечению инъекциями анестетика / кортикостероидов, может быть полезна инъекция ботулотоксина (например, Ботокса®), агента, ослабляющего мышцы.Цель инъекции — помочь мышцам расслабиться и снизить давление на седалищный нерв.
Цель обеих инъекций — помочь пациенту прогрессировать в растяжке и физиотерапии, чтобы после окончания действия инъекции мышца оставалась растянутой и расслабленной.
Электротерапия синдрома грушевидной мышцыПрименение электростимуляции ягодиц с помощью устройства чрескожной электрической стимуляции нервов (TENS) может помочь блокировать боль и уменьшить мышечный спазм, связанный с синдромом грушевидной мышцы.
Чтобы посмотреть видео о синдроме грушевидной мышцы, щелкните ниже:
http://www.spine-health.com/video/piriformis-syndrome-video
СПРАВОЧНИК:
http://www.spine-health.com/conditions/sciatica/what-piriformis-syndrome
Синдром грушевидной мышцы | Берк, Спрингфилд, Фэрфакс, Вирджиния, мануальный терапевт
Синдром грушевидной мышцы, который первоначально считался редким, теперь признан одной из наиболее частых причин радикулита.Считается, что от этой формы радикулита ежегодно страдают миллионы американцев. Ошибочный диагноз этого состояния, вероятно, является причиной многих ненужных операций на спине.
Седалищный нерв начинается в поясничном отделе позвоночника и выходит из таза через седалищную вырезку. Он проходит через ягодицы под ягодичными и грушевидными мышцами и продолжается вниз по ноге в сторону «мизинца» стопы.
Сдавление или раздражение седалищного нерва в любом месте по его ходу может вызвать радикулит (боль, онемение или мышечную слабость по ходу седалищного нерва).Правильное лечение ишиаса требует точной диагностики его причины.
Причины синдрома грушевидной мышцы:
Ишиас, вызванный грушевидной мышцей, возникает, когда грушевидная мышца спазмируется или воспаляется. Это может быть вызвано травмой (падение), чрезмерным использованием (бегом) или смещением тазовых костей. Контрактура грушевидной мышцы может прижать седалищный нерв к тазу. Кроме того, воспаление может вызвать спайки рубцовой ткани между грушевидной мышцей и седалищным нервом.В результате седалищный нерв становится сдавленным, раздраженным и болезненным.
Симптомы синдрома грушевидной мышцы:
Синдром грушевидной мышцы вызывает боль в ягодицах, которая может распространяться вниз по задней части ноги. Это также может вызвать ощущение «иголок», онемение или слабость в ноге.
Диагностика синдрома грушевидной мышцы:
Вполне возможно, что миллионы американцев без нужды страдают от боли в седалищной ноге из-за неправильной диагностики и лечения.Правильное лечение ишиаса требует точной диагностики его причины. Если у пациента синдром грушевидной мышцы и ему ошибочно диагностирован ишиас из-за грыжи поясничного диска, лечение может быть ошибочно направлено на поясничный отдел позвоночника, а не на его истинную причину — грушевидную мышцу. Синдром грушевидной мышцы лучше всего диагностирует врач, знакомый с синдромом, с использованием тщательного анамнеза и физического осмотра. Также могут быть полезны специальные исследования нервной проводимости.
Наше лечение синдрома грушевидной мышцы:
Синдром грушевидной мышцы наиболее успешно лечится с помощью физиотерапии, направленной на грушевидную мышцу.Основная цель этого лечения — освободить седалищный нерв от сжатия или раздражения грушевидной мышцей. Планируйте посещать сеансы физиотерапии два-три раза в неделю в течение шести-двенадцати недель. Это нормальный период времени, необходимый для заживления соединительной ткани (мышц, сухожилий и связок).
Каждый сеанс начинается с оценки и исправления любого смещения тазовых костей, которое может способствовать спазму грушевидной мышцы. Для микромассажа и глубокого нагрева грушевидной мышцы будут использоваться методы физиотерапии, такие как ультразвук.Ультразвук использует высокочастотные звуковые волны, которые проходят через кожу. Эффект глубокого нагрева ультразвука идеален для подготовки грушевидной мышцы к практическому лечению и для ее растяжения.
В нашей клинике есть специальное практическое лечение синдрома грушевидной мышцы. Глубокий массаж и специальные формы мобилизации мягких тканей используются для расслабления грушевидной мышцы и разрушения спаек рубцовой ткани. Затем грушевидная мышца будет осторожно и постепенно растягиваться, чтобы еще больше расслабить ее.Наряду с растяжкой, которую вы сделаете в клинике, вам покажут несколько способов самостоятельно растянуть мышцы.
По мере ослабления симптомов мы постепенно будем расширять вашу программу, включив в нее тренировку осанки, укрепление мышц и общее кондиционирование.
5 чудесных способов освободить грушевидную мышцу — видео
Everted Feet
Вот мое испытание на свободу Piriformis Freedom Challenge для вас на этой неделе, когда вы работаете с вашими беременными и постнатальными клиентами……… ПОСМОТРИТЕ СВОИ НОГИ! Позиционированы ли они так, как указано выше? Если это так, у них также может быть боль в грушевидной мышце и ограничение подвижности. Внешнее вращение стопы приводит к внутреннему вращению бедренной кости. Насадки для грушевидной мышцы — это большой вертел бедренной кости и внутренняя поверхность крестца. Таким образом, выворот стопы приводит к укорочению и сужению грушевидной мышцы.
Эти ограничения поставят под сомнение их способность приседать, делать выпады, как минимум наклоняться (сгибание), а в крайних случаях — проблемы с кикстартом, такие как радикулит.Такой рисунок стопы имеет тенденцию происходить у большинства женщин, особенно к концу беременности, и с ним довольно легко справиться во время беременности (см. Выпуск STR на видео ниже), но в послеродовой период это необходимо ИСПРАВИТЬ, так как продолжать ходить с этот паттерн вывернутой стопы в период PN имеет ОГРОМНЫЕ последствия для положения таза (переднее / тазовое дно без наклона = плохое положение для функции тазового дна) и боли в пояснице, вызванной сжатием поясничных позвонков, и это две связанные проблемы. .И не забывайте о влиянии наклона таза кпереди на вероятность того, что вес брюшной полости будет давить вперед на ослабленную среднюю линию живота и исцеляющий диастаз у клиента Post Natal.
Грушевидный
Итак, вот мои любимые способы освободить Piriformis для моих беременных и постнатальных клиентов. Не все подходят для всех, поэтому ознакомьтесь с примечаниями к видео, чтобы подавать заявки с осторожностью.
1. Освобождение мягких тканей (STR)
2.Акупрессура / ишемическое давление / наведение на спусковой крючок с помощью теннисных мячей
3. Миофасциальный валик с пеной
4. ViPR Dynamic T-Step
5. Динамическая поза голубя с вибрацией всего тела
NB. Теннисные мячи при ишемическом давлении грушевидной мышцы / акупрессуре / наведении на спусковой крючок — при акупрессуре вы ударяете по точкам B48 и GB30 (ниже). В постнатальный период эти две точки очень важны для того, чтобы помочь клиенту по-настоящему снять напряжение, накопленное глубоко в тазу после родов, независимо от стиля родов.Я лично много лет использовал это с клиентами Post Natal, чтобы помочь им освободиться от ощущения ЗАХВАТА глубоко в тазу, которое испытывают многие. Я НИКОГДА не встречал клиентов, которые не сообщали бы о чувстве «декомпрессии, дефляции (в хорошем смысле) и общего« аааааа »после того, как эти шары сделали свою работу. Недорого, они делают мамочек очень веселыми и отлично подходят для выполнения домашних заданий. И наоборот, они используются для того, чтобы помочь женщинам ОСВОБОДИТЬ свой таз, готовый к родам на поздних сроках беременности, поэтому, вероятно, их лучше избегать с вашими беременными клиентами, если вы не сертифицированы по акупрессуре во время беременности.
Акупрессурные точки Piriformis B48 и GB20
Наслаждайтесь видео и дайте мне знать, какие из них вы использовали / любите больше всего, и, пожалуйста, поделитесь со своими клиентами и коллегами …. может просто сделать упражнение частью вашего программирования немного более плавным.
Инструмент для массажа с помощью инструментов
Вы сертифицированы по массажу? Я буду обучать использованию STR, PIR, миофасциальной пены, простой акупрессуре, массажу с помощью инструментов, драпировке, укреплению и покажу вам, как безопасно использовать MET во время беременности.Этот курс является особенным, потому что содержание равномерно распределено, чтобы включать в себя так много добра, чтобы помочь вам помочь постнатальным женщинам ДЕЙСТВИТЕЛЬНО восстановиться после родов, и это единственный CPD в своем роде в Великобритании. Состоялось 17/18 мая в школе спортивного массажа Северного Лондона. Приходите и присоединяйтесь ко мне в течение этих двух дней «энергии», которые преобразят вашу работу с этой очень особенной группой клиентов. Подробности и бронирование здесь …..
Вот что думали кандидаты о последних курсах!
Это такой захватывающий курс, который действительно открыл мне глаза на богатство знаний, с которыми большинство мумий никогда не соприкасаются.Я так много узнала из обширного предварительного обучения в Интернете, двух дней насыщенной практической работы и всех других замечательных профессионалов на курсе из всех областей массажа, женского здоровья и фитнеса. От расширения моих навыков массажа, чтобы действительно удовлетворить потребности беременной клиентки, до чрезвычайно важной послеродовой работы, чтобы помочь восстановить баланс и помочь организму в исцелении, включая работу над дыханием, восстановление рубцов после кесарева сечения, диастаз, а также изменения осанки и выравнивания . Я настоятельно рекомендую этот курс всем, кто хочет ограничить свои навыки в этой области.Как специалист по спортивному массажу, я чувствую, что этот курс — только начало моего путешествия в целый мир изучения женского фитнеса.
~ Кэт Риджуэй, массажист
С того момента, как вы получите доступ к материалам предварительного обучения, вы знаете, что этот курс является первоклассным. Объем и качество предоставляемой информации не имеют себе равных, и, на мой взгляд, ВСЕ она так актуальна и важна для работы с этой особой группой клиентов.
Практический аспект курса был идеально структурирован, и наличие двух очень доступных и знающих преподавателей обеспечило нам стабильную и уверенную работу над всем содержанием, которому нас учили.Было много времени, чтобы изучить и практиковать новые техники, и я не могу порекомендовать этот курс в достаточной степени.
~ Ребекка Рамирес, Bump & Beyond, Гибралтар
Отличный курс. Репетиторы были феноменальными, любезными и настолько хорошо осведомленными, что это было очень впечатляюще. Курс был проведен с энтузиазмом и профессионализмом, а объем информации и знаний был огромным! Я так много узнала на этом двухдневном курсе — новые методы — STR и лучшее понимание изменений в организме во время и после беременности — и у меня было трое детей !! Спасибо за поистине фантастический курс — отличные преподаватели, хорошо написанный буклет и замечательный постоянный доступ к ресурсам, подтверждающим то, что было изучено на курсе! Спасибо!
~ Тина Муллан
Джейн Тейлор, http: // www.taylormadefitness.biz/
«Я пришла с курса« Беременность, послеродовой массаж и лечебная терапия », чувствуя себя очень вдохновленной. Я был поражен тем, сколько действительно красивого и эффективного массажа и расслабления мягких тканей можно сделать, когда клиент лежит на боку, но это было намного больше, чем курс массажа.Как всегда, для меня большая честь учиться у Дженни Баррелл и воочию убедиться в ее непоколебимой страсти к беременным, дородовым и послеродовым женщинам. Руководство по курсу действительно подробное — охватывает гораздо больше, чем я ожидал, с точки зрения послеродового ухода за пределами массажной терапии.Обучение перед курсом было отличным, а доступ к видео и материалам после курса действительно полезен, поскольку помогает мне убедиться, что я полностью «усвоил» то, что мы рассмотрели в курсе. Я не получал видео по окончании курса после других курсов массажа, поэтому они являются неожиданным бонусом и позволяют мне полностью погрузиться в практические аспекты курса, а не писать обильные заметки, чтобы вернуться к ним позже — спасибо »
Синдром
Piriformis — Причины | Симптомы | Диагноз
Что такое синдром грушевидной мышцы?
Синдром грушевидной мышцы — нервно-мышечное заболевание, вызванное сдавлением или раздражением седалищного нерва вокруг грушевидной мышцы.Грушевидная мышца присутствует в тазу
область человеческого тела. Седалищный нерв — это толстый нерв, образованный в поясничном отделе позвоночника и входящий в таз, проходя ниже грушевидной мышцы. Это главный нерв, снабжающий большинство мышц нижних конечностей. Следовательно, сжатие грушевидной мышцы может вызвать боль в области ягодиц и бедра, которая может распространяться на голень и иногда связана с онемением и покалыванием. Поскольку это состояние вызывает симптомы, похожие на ишиас (сдавление поясничного отдела позвоночника), его часто неправильно диагностируют.Это диагноз исключения. При ишиасе проблема возникает в позвоночнике, но здесь проблема не в самом позвоночнике.
Грушевидная мышца проходит от крестца, который представляет собой треугольную кость в тазу, до верхней части бедренной кости и проходит через седалищный нерв. Эта мышца помогает движению бедра из стороны в сторону. Спазм в этой мышце сдавливает седалищный нерв, что приводит к этому состоянию. Симптомы этого состояния были впервые описаны в 1928 году Йоманом, а в 1947 году термин «синдром грушевидной мышцы» был придуман Робинсоном.Диагностировать это сложно, поскольку симптомы неспецифичны и стандартного обследования нет.
Каковы симптомы синдрома грушевидной мышцы?
Симптомы могут проявляться периодически или проявляться хронически. Общие признаки и симптомы синдрома грушевидной мышцы:
Ишиас — боль, которая распространяется от поясницы к голени и стопе.
Онемение и покалывание в бедрах и задней части голени.
Мышцы в области ягодиц болезненные.
Проблемы с удобством сидения.
Боль усиливается при длительном сидении.
Боль в области бедер усиливается при активности.
В тяжелых случаях боль может выводить из строя.
Проблемы с выполнением повседневных задач, например, сидение и работа за компьютером, длительные поездки, подъем по лестнице и т. Д.
Боль при дефекации.
Болезненный половой акт у женщин.
У некоторых пациентов в ягодицах пальпируется образование «сосиски», которое возникает из-за сокращения или спазма грушевидной мышцы.
Что вызывает синдром грушевидной мышцы?
Сдавление седалищного нерва из-за сокращения или спазма грушевидной мышцы приводит к синдрому грушевидной мышцы. Седалищный нерв — один из самых длинных нервов в организме, который проходит от нижней части позвоночника, бедер, голени и разветвляется в стопе.Грушевидная мышца расположена в области бедра и помогает вращать бедро и двигать ногу и ступни наружу. Грушевидная мышца используется, когда вы ходите, поворачиваете бедра, переносите вес с одной ноги на другую и т. Д. Седалищный нерв находится ниже грушевидной мышцы. Распространенные причины синдрома грушевидной мышцы:
Чрезмерное использование мышц из-за чрезмерной нагрузки.
Бег или выполнение других повторяющихся действий.
Сидит долго.
Часто поднимается по лестнице.
Травмы мышцы:
Осень.
Спортивная травма.
Дорожно-транспортное происшествие.
Проникающая рана.
Факторы риска:
Следующие факторы могут увеличить риск этого синдрома:
Женщины в шесть раз более подвержены заболеванию, чем мужчины.
Вариация расположения седалищного нерва по отношению к грушевидной мышце.
Прямая травма бедренной области с опухолью, гематомой и рубцами.
Люди, сидящие на кошельке над твердой поверхностью. Поэтому его еще называют «синдром толстого бумажника» или «ишиас бумажника».
Бег на длинные дистанции, езда на велосипеде или ходьба.
Как диагностируется синдром грушевидной мышцы?
Не существует окончательного теста для диагностики этого синдрома.Состояние диагностируется на основании истории травм или чрезмерного использования. Если вы испытываете симптомы, которые могут указывать на синдром грушевидной мышцы, врач проведет физический осмотр, который включает пальпацию или перемещение мышцы грушевидной мышцы в определенных направлениях. Эти движения вызовут боль при поражении седалищного нерва. Затем врач предложит вам пройти следующие тесты, чтобы исключить другие заболевания, такие как грыжа межпозвоночного диска, растяжения связок, спондилолистез и стеноз позвоночного канала, которые могут сдавливать седалищный нерв:
Рентген — для исключения переломов.
КТ или МРТ (магнитно-резонансная томография).
Электромиография (ЭМГ) — регистрирует электрическую активность мышц.
Инъекция анестетика (лидокаина) в грушевидную мышцу помогает определить, связаны ли симптомы со спазмом грушевидной мышцы или нет (это одновременно диагностическое и терапевтическое средство).
Боль может длиться от нескольких недель до месяцев, поэтому немедленно обратитесь к врачу, если ваши симптомы продолжаются более нескольких дней.
Каковы варианты лечения синдрома грушевидной мышцы?
Лечение проводится в три этапа:
Острая фаза —
Включает отдых и физиотерапию. Терапевт научит вас упражнениям на растяжку грушевидной мышцы. Физиотерапевт также выполнит массаж мягких тканей, электростимуляцию и наложит холодные компрессы.
В редких случаях давление на седалищный нерв снимается хирургическим путем.
Также могут помочь трансректальный массаж, ультразвуковое лечение и мануальные манипуляции.
Назначаемые лекарства: местные инъекции анестетиков, пероральные НПВП (нестероидные противовоспалительные препараты), опиаты, миорелаксанты, кортикостероиды.
Фаза восстановления —
На этом этапе физиотерапия направлена на укрепление мышц грушевидной мышцы.
Также могут потребоваться лекарства.
Этап технического обслуживания —
Домашние средства:
Лягте на кровать и перекатывайтесь из стороны в сторону, согнув и затем выпрямив колени.
Вращение из стороны в сторону в положении стоя.
Лягте на кровать и двигайте ногами круговыми движениями.
Теплые бани.
Приложите холодные компрессы.
Нежный массаж.
Йога.
Меры профилактики:
Для предотвращения синдрома грушевидной мышцы или повреждения грушевидной мышцы:
Разминка и правильная растяжка перед выполнением тяжелых упражнений.
Сохраняйте правильную осанку и равновесие во время тренировки.
Если вы испытываете боль при выполнении какого-либо упражнения, не выполняйте его.
Во избежание травм в области ягодиц во время занятий спортом надевайте соответствующую защитную одежду.
Не сиди с толстым кошельком в заднем кармане.
Прогноз зависит от того, как скоро будет диагностировано состояние. Но, поскольку это часто неправильно диагностируется или упускается из виду, на диагностику обычно требуется время. Если вам поставят диагноз на ранней стадии, вы ответите на консервативное лечение. Но у пациентов с хроническим синдромом грушевидной мышцы прогноз плохой.
Следите за тем, чтобы оставаться активным и регулярно заниматься спортом. Всегда делайте растяжку перед поднятием тяжестей.Для получения дополнительной информации об этом состоянии обратитесь к ортопеду прямо сейчас.
.
 д.
д.