упражнения и лечение в домашних условиях
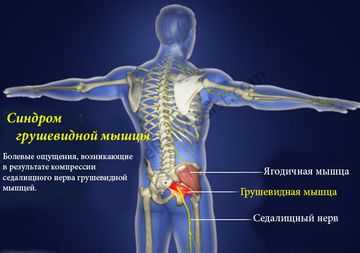
Синдром грушевидной мышцы – это совокупность довольно болезненных и назойливых ощущений, затрагивающих ягодичную область. Боль может транспортироваться также в зону паха, отдавать в бедро и даже в голень, но начинается синдром всегда именно с ягодиц.
Причины развития
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Синдром грушевидной мышцы и корешковый синдром могут быть спровоцированы целым рядом разнообразных факторов — первичных и вторичных. К первой категории относятся:
- физическое перенапряжение мускулатуры этого отдела;
- травмы, в том числе растяжения;
- сильное переохлаждение, особенно в течение продолжительного времени;
- долгое нахождение в некомфортной позе;
- инъекция, проведенная непрофессионально, с нарушением правил.
Вызвать развитие первичной формы синдрома грушевидной мышцы могут и другие воздействия, мы перечислили только наиболее распространенные.
При вторичной форме синдрома он появляется, как следствие других заболеваний, чаще всего – затронувших один из органов, расположенных в малом тазу, или крестец позвоночника. Наиболее вероятно развитие синдрома у больных с диагнозом «пояснично-крестцовый радикулит со смещением дисков». Синдром грушевидной мышцы наблюдается у 50% этой группы пациентов. Нередко он становится следствием защемления седалищного нерва.
Симптоматика синдрома
Основные симптомы синдрома грушевидной мышцы:
- боли в пораженной ягодице, носящие ноющий либо тянущий характер. Способны отдаваться в тазобедренное сочленение, в некоторых случаях затрагивается крестцово-подвздошное. Ощущения увеличиваются во время ходьбы или при долгом стоянии. В положении «полуприседа» интенсивность возрастает до почти нестерпимой;
- в сидячем состоянии болезненность остается ровной, спадает только при принятии больным лежачего положения;
- если большая ягодичная мышца расслаблена, грушевидная прощупывается без труда: она постоянно находится в напряженном состоянии;
- легкое постукивание по затронутой синдромом мышце «стреляет» болью в заднюю часть ноги. Боль может распространяться почти до голеностопа;
- синдром грушевидной мышцы влечет напряжение других мышц, из которых состоит тазовое дно.
Последний симптом не обязателен, но встречается настолько часто, что упомянуть о нем стоит.
Ущемление седалищного нерва проявляет себя другими признаками:
- боль не особо сильная, тупая; ей сопутствуют другие неприятные ощущения вроде онемения мышц, жжения (как вариант – зябкости) в них;
- болезненные ощущения не носят непрерывный характер. Они появляются во время резкой смены погоды либо становятся следствием перенесенного стресса;
- ахиллов рефлекс становится менее выраженным. Он проверяется легким ударом медицинским молоточком по пяточному сухожилию. При защемлении седалищного нерва икроножная мышца сокращается слабо или вообще не реагирует на проверку.
Иногда, если ущемлены лишь волокна, из которых сформирован большеберцовый нерв, боль локализована в мускулатуре голени, сзади.
Если у пациента сдавлена ягодичная артерия, симптоматичная картина выглядит иначе: кожа на пораженной ноге заметно бледнеет, сосуды резко спазмируются, из-за чего развивается хромота. Продолжить движение можно только после расслабления конечности, для чего требуется присесть, а лучше – прилечь. У большинства больных такие приступы время от времени повторяются.
Диагностика
Синдром грушевидной мышцы, симптомы и лечение которой мы рассматриваем, имеет довольно яркие проявления. Неспециалист с легкостью может перепутать эти признаки с симптоматикой других заболеваний. Поэтому требуется консультация профессионала-медика. Для подтверждения диагноза используется пальпация – прощупывание болезненной области и связанных с ней зон.
Изучаются:
- внутренняя часть большого бедренного вертела;
- крестцово-подвздошное сочленение;
- крестцово-остистая связка;
- тазобедренный сустав;
- грушевидная мышца.
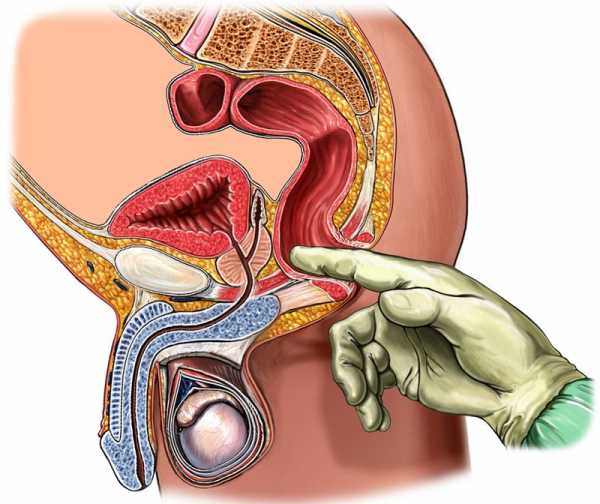
Одним из наиболее точных диагностических методов считается трансректальная пальпация: в напряженном состоянии проблемная мышца набирает упругость, которая при таком диагностировании не оставляет никаких сомнений.
Иногда пациенту предлагается метод исключения: в грушевидную мышцу вводится обезболивающий укол (препарат подбирается с учетом состояния здоровья и хронических патологий больного), по динамике обнаруженных сдвигов врач делает вывод о природе беспокоящих пациента ощущений.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Если синдром грушевидной мышцы обусловлен травматическими воздействиями, обследование на этом обычно прекращается, назначается курс лечения. Однако если природа его развития неясна, потребуются дополнительные исследования. Пациенту может быть рекомендованы рентгенография, томография – компьютерная или магниторезонансная, биохимический анализ крови.
Терапевтические рекомендации
Если диагностирован синдром грушевидной мышцы, лечение зависит от того, чем он вызван. Сам по себе синдром самостоятельным заболеванием не является, поэтому медикаментозное воздействие – чисто симптоматическое, направленное на снятие болей, воспаления (если оно успело начаться), напряжения мышц. Для решения этой задачи назначаются медикаменты нескольких групп:
- для обезболивания и снятия воспаления: противовоспалительные медикаменты из нестероидного ряда. Они не только блокируют очаг, предотвращая распространение воспаления на смежные ткани, убирая его с уже пораженных, но и гасят боль. Нередко рекомендуется внутримышечное введение препаратов, поскольку при таком применении они воздействуют быстрее, проникают глубже в волокна. Популярны Диклофенак и его аналоги, Кеторолак, Мелоксикам. Если боли слишком сильны, противовоспалительные средства дополняются анальгетиками;
- для снятия напряженности мышц — спазмолитики. Они устраняют спазм, если он уже наблюдается, предотвращают повторное спазмирование. По соотношению «цена – качество» предпочтение обычно отдается препаратам, в основе которых лежит дротаверин;
- если спазмолитики не дают нужного эффекта, больному может быть назначен курс миорелаксантов, которые насильственно, но быстро расслабляют мышечные спазмы. Из этого медикаментозного ряда самым распространенным считается Мидокалм.
Иногда, если пациент испытывает сильные боли, врачи проводят новокаиновую или лидокаиновую блокаду, обкалывая пораженную мышцу растворами препаратов.
Однако только медикаменты не способны победить синдром грушевидной мышцы. Лечение на острой стадии обязательно включает в себя физиотерапевтические методики. Наиболее эффективны вакуумная терапия, лазерная или фармацевтическая акупунктура, иглорефлексотерапия, некоторые другие. Обязателен также массаж, снимающий спазмы, стабилизирующий кровоток. Нередко пациентам рекомендуется ректальный массаж – он считается самым действенным при синдроме грушевидной мышцы.
Помимо устранения симптоматики синдрома, врач должен назначить курс, направленный на терапию вызвавшей его причины. Без этого шага лечение становится бессмысленным: синдром будет постоянно возвращаться, причем временные разрывы между рецидивами станут неуклонно сокращаться.
Лечебная физкультура
Основной прием, которым может быть побежден синдром грушевидной мышцы – упражнения, выполняемые регулярно. Гимнастика направлена на расслабление спазмированной мускулатуры, активизацию всех мышц вокруг грушевидной и связанных с ней. Обязательное условие: выполнять заданные движения строго в перечисленном порядке:
- больной ложится на спину, сгибает ноги в коленных суставах, сводит/разводит колени. При их соприкосновении требуется толкать одно колено другим энергично и активно, сменяя по очереди объект приложения усилий. Каждое давление должно длиться несколько секунд;
- больной ложится навзничь, плечи прижимает к полу. Одну ногу он выпрямляет, вторую сгибает в колене. Противоположной к согнутой ноге ладонью он прижимает колено к полу через вторую конечность. Удерживаться в таком положении нужно как можно дольше, минимум полминуты. Затем упражнение повторяется со второй ногой;
- для растяжки грушевидной мышцы пациент, лежа на спине, сгибает ноги в коленях и держит их на весу. Пострадавшая конечность закидывается на здоровую, как будто нужно лежа сесть в позу «лотос». Руками больной обхватывает бедро опорной ноги, тянет ее на себя. При этом упражнении грушевидная мышца растягивается, становится более эластичной, менее склонной к спазмам;
- пациент должен сесть, ступни расставить пошире, согнутые колени соединить. Одной рукой он опирается на кушетку, вторую протягивает вперед и начинает подниматься. Когда локоть выпрямлен полностью, помощник (в этом упражнении без него не обойтись) за свободную руку помогает больному выпрямить тело полностью. На этом этапе колени размыкаются;
- следующее упражнение выполняется стоя. Для него нужно обзавестись эспандером либо очень плотной эластичной лентой. Один конец приспособления надежно крепится к любой жесткой опоре, второй накидывается на стопу с поврежденной стороны. Пациент становится к опоре боком и с усилием, преодолевая сопротивление эспандера, отводит ногу вбок на максимально доступное расстояние без сгибания колена. На место ногу надо возвращать медленно, сдерживая давление эспандера и получая противоположную нагрузку на нижнюю конечность.
Специалисты по лечебной физкультуре больным с синдромом грушевидной мышцы рекомендуют делать упражнения трижды в сутки. До выздоровления советуют отказаться от любых других тренировок или снизить их интенсивность.
Помогаем себе сами
Если у вас диагностирован синдром грушевидной мышцы, лечение в домашних условиях в сочетании с усилиями наблюдающего врача способно быстрее вернуть вам легкость в ходьбе и безболезненность существования. Все меры согласовываются с врачом.
Самомассаж
Он снимает с мышцы спазмированность, нормализует кровообращение, помогает мускулатуре быстрее вернуться к штатному функционированию, вполне доступен для самостоятельного исполнения.
Один сеанс занимает примерно треть часа. В целом курс должен включать в себя не меньше 12 процедур, через месяц его требуется повторить. Никаких приспособлений для самомассажа не требуется, разве что коврик, на котором нужно располагаться. Диван или кровать для проведения процедуры не подходят – нужна жесткая и твердая поверхность:
- требуется лечь больной ягодицей вверх, постараться расслабить мышцу и помассировать ее, используя большой палец руки. Сначала выполняется общее разминание, после разогрева тканей всей области особенно пристальное внимание уделяется уплотнениям и болезненным местам;
- для растяжения мышцы, которое делает доступной для массажа большую ее часть, нога должна быть подогнута. Но не чрезмерно, чтобы не возникло мускульное напряжение – при нем массаж может даже навредить;
- если вы не уверены в своих способностях, как массажиста, используйте мячик для тенниса. В этом случае положение меняется: больной бок оказывается внизу, под мышцу подкладывается спортивный снаряд, на котором и следует кататься, помогая руками и отталкиваясь ступнями;
- направление массажа – сверху вниз, вдоль мускульных волокон. Все движения делаются плавно, не торопясь, без избыточного давления.
Если у вас в разгаре воспалительный процесс, а массаж доставляет болезненные ощущения, можно ограничиться мягкими круговыми разминаниями на месте поражения. Желательно заниматься самомассажем каждые четыре часа.
Народная медицина
Методики альтернативной медицины в основном направлены на снятие болей и воспаления. Они требуют времени, но нередко усиливают эффект традиционного лечения. При синдроме грушевидной мышцы можно попробовать следующие рецепты для домашнего лечения:
- флакон обычного тройного одеколона (200 мл) смешивается с половиной стопки аптечной настойки боярышника, тем же объемом настойки валерианы, двойной дозой настойки красного перца, десятью таблетками анальгина. Настаивать нужно сутки. Трижды в день состав втирается в пораженную мышцу. Снимает спазм, останавливает воспаление, устраняет боль;
- в полулитре винного спирта настаиваются 50 граммов цветков конского каштана (сырье продается в аптеках). Компресс из пропитанной составом марли 10 дней подряд прикладывается на ночь;
- в равных количествах соединяются цветки календулы, чабреца и калины. Две ложки сбора заливаются кипятком; настаивать следует час, пить по трети стакана перед едой.
Все ваши домашние действия должны быть скорректированы доктором. И если он не рекомендует пока использовать народные способы лечения, воздержитесь от них. Не используйте одну и ту же методику дольше месяца: организм привыкает к рецепту и перестает на него реагировать.
Чтобы не столкнуться с неприятными симптомами и необходимостью от них избавляться, достаточно разумной бытовой осторожности. Если у вас нет проблем с позвоночником, органами малого таза, синдром вам не грозит – при условии, что вы избегаете переохлаждений и непосильных нагрузок, не сохраняете часами одну и ту же позу. А для стопроцентной уверенности в своей безопасности не ленитесь при малейших намеках на радикулит обращаться в соответствующее медучреждение.
Синдром грушевидной мышцы теоретически не относится к опасным заболеваниям. Однако качество жизни он ухудшает заметно. Да и осложнениями без соответствующего лечения он вас может обеспечить. К ним смело можно отнести нарушения в функциональности мышц, деградацию суставов и связок, не получающих достаточной нагрузки или нагружаемых чрезмерно – вы инстинктивно пытаетесь избежать болезненности, переносите основной вес на здоровую ногу. Органы малого таза тоже начинают испытывать проблемы.
Если своевременно не уточнить, какой причиной спровоцировано развитие синдрома грушевидной мышцы, вы можете пропустить возникновение более серьезной патологии.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
sustavlive.ru
что это такое, симптомы и лечение
Хотя многие никогда не слышали о грушевидной (пириформной) мышце, она необходима при ходьбе, беге и даже для того, чтобы повернуть тело или перекинуть вес тела на другую сторону при положении стоя. Таким образом, любое повреждение, затрагивающее эту мышцу, в конечном итоге негативно сказывается на повседневной жизни.
Синдром грушевидной мышцы (пириформный синдром) — это нервно-мышечное заболевание, которое вызывает сильную боль, особенно в области бедра, и может также поражать седалищный нерв. Трудно диагностировать из-за сходства с другими заболеваниями, врач должен уметь выявлять характерные симптомы состояния и ставить точный диагноз.
В дополнение к демонстрации симптомов давайте рассмотрим общую информацию о синдроме, что это такое, а также о формах лечения, доступных в настоящее время.
Что такое синдром грушевидной мышцы?
Согласно исследованию, опубликованному в 2018 году в журнале The Journal of American Osteopathic Association, пириформный синдром является заболеванием, которое нелегко распознать, и иногда можно неправильно диагностировать. По оценкам, синдромом страдают не менее 6% пациентов с диагнозом «боль в пояснице».
Сложность ранней диагностики этого состояния в конечном итоге приводит к осложнениям в седалищном нерве и вызывает мышечную слабость и сильную боль.
Синдром грушевидной мышцы часто связан с выполнением повторяющихся движений. Так, например, это очень распространено среди теннисистов и профессиональных марафонцев.
Диагноз очень важен для определения серьезности проблемы, поскольку синдром грушевидной мышцы может быть хроническим заболеванием, травмой или рецидивирующим источником боли.
Что такое грушевидная (пириформная) мышца?
Расположенная в ягодичной области, грушевидная мышца лежит сразу за большой ягодичной мышцей и простирается от основания позвоночника до верхней части бедра, кости верхней части ноги. Вот почему люди с синдромом грушевидной мышцы чувствуют боль в ягодицах, бедрах или нижней части спины. Его функция заключается в стабилизации тазобедренного сустава, содействии выполнению вращательных движений бедра и отводе ног и ступней от центра тела.
Поскольку эта мышца начинается в нижней части позвоночника и соединяется с верхней частью бедренной кости, возможно, что воспаленная пириформная мышца также раздражает седалищный нерв из-за непосредственной близости между ними и может вызывать боль, покалывание и онемение в нижних конечностях, а также проявляться ишиасом (невралгия седалищного нерва).
Возможные причины
Синдром грушевидной мышцы обычно возникает из-за сжатия или сокращения пириформной мышцы, которая может быть вызвана следующими причинами:
- чрезмерное или частое использование мышц из-за повторяющихся движений, таких как бег;
- малоподвижный образ жизни, например, сидячий образ жизни;
- травмы, такие как падение, инсульт или автомобильная авария;
- мышечное напряжение;
- лишний вес;
- потеря мышечной массы в ягодицах;
- гиревой спорт;
- внезапное изменение сидячего образа жизни на интенсивные и частые упражнения.
Все возможные причины, упомянутые выше, очень трудно идентифицировать и связаны с расположением мышц. Находясь очень близко к седалищному нерву, любой тип спазма, отека или воспаления в пириформной мышце может сдавить седалищный нерв и вызвать сильные боли.
Некоторые факторы риска, которые могут поспособствовать возникновению синдрома:
- воспаление или кровоподтеки в теле из-за травм или ударов;
- физические травмы и шрамы от травм;
- частое выполнение очень интенсивных тренировок на нижние конечности;
- лежите или сидите большую часть дня.
Симптомы
Первыми симптомами синдрома грушевидной мышцы обычно являются:
- боль только в одной ноге и/или ягодицах;
- покалывание или онемение в области спины или ягодиц, которые могут доходить до ног;
- люмбаго или боль в седалищном нерве из-за сжатия нервов в результате сокращения воспаленной пириформной мышцы.
Также могут наблюдаться следующие признаки:
- усиленные боли в ягодицах и ногах;
- мышечные спазмы в ноге;
- боль при выполнении определенных движений, таких как подъем или спуск по лестнице;
- дискомфорт в задней части ног;
- нежность в ягодичных мышцах;
- трудно удобно сесть;
- распространение боли от основания позвоночника до стопы.
Эти симптомы могут возникать без перерыва, могут идти вперед и назад или ощущаться только при выполнении определенных движений, таких как бег, сидение, подъем по лестнице или любое другое движение, которое каким-либо образом давит на грушевидную мышцу.
В более тяжелых случаях боль настолько велика, что человек не может двигаться или выполнять задачи, которые считаются простыми. Получите медицинскую помощь как можно скорее, чтобы облегчить боль и диагностировать проблему.
Как ставиться диагноз?
Диагноз синдрома грушевидной мышцы очень сложен, потому что симптомы очень похожи на признаки других заболеваний, таких как боль в седалищном суставе, боль в пояснице и грыжа межпозвонкового диска.
В дополнение к критическому обзору симптомов и истории болезни также важно сообщать медицинскому персоналу о любом виде падения или травмы, которые вы могли испытать в последние месяцы. Врач также проведет краткий медицинский осмотр, в ходе которого он попросит вас выполнить некоторые движения и сообщить, где болит и насколько сильна боль.
После этого первоначального анализа могут потребоваться некоторые дополнительные исследования, чтобы исключить другие возможности заболевания. Поскольку не существует специального и надежного обследования для выявления состояния, диагноз ставится путем устранения других возможных причин появления симптомов. Некоторые из исследований, которые могут потребоваться, включают:
- Рентгенологическое исследование: используется для исключения наличия переломов костей;
- Магнитно-резонансная томография: помогает врачу наблюдать за нервами и наличием травм;
- Электромиография: используется для исключения наличия грыжи межпозвоночного диска;
- Компьютерная томография: помогает выявить артрит или трещины в позвоночном диске, вызывающие боль;
- УЗИ: может помочь врачу обследовать мышцы.
Лечение
Лечение пириформного синдрома можно проводить с использованием лекарственных средств, таких как нестероидные противовоспалительные препараты, миорелаксанты, пакеты со льдом, отдых и нефармакологические методы терапии, такие как остеопатическое манипулятивное лечение.
Кроме того, пациент может и должен выполнять некоторые физические упражнения для укрепления мускулатуры под руководством специалиста-физиотерапевта.
Если лечение не помогает, возможно хирургическое вмешательство.
К профессиональным специалистам, которые могут сыграть ключевую роль в правильном лечении, относятся ортопеды, физиотерапевты, мануальные терапевты, остеопаты, специалисты по трудотерапии и хирурги. Таким образом, можно предотвратить постоянную травму в области грушевидной мышцы и избежать рецидива заболевания.
Лечение синдрома грушевидной мышцы обычно основано на 3 фазах: острая фаза, фаза восстановления и фаза поддержания.
1. Острая фаза.

Это критическая фаза, при которой пациенту только что поставили диагноз и он испытывает сильную боль. На этом этапе рекомендуется проводить сеансы физиотерапии в состоянии покоя, чтобы растянуть мышцу с помощью простых сгибательных и вращательных движений.
На этом этапе также рекомендуется лечение, способствующее облегчению боли, такое как массаж, использование холодных компрессов и электростимуляция в некоторых случаях.
В зависимости от интенсивности боли пациент может принимать анальгетики, нестероидные противовоспалительные, миорелаксанты, кортикостероиды, опиаты или инъекции анестетиков, таких как лидокаин, при условии, что они назначены врачом.
2. Фаза восстановления.
На этом этапе пациент уже чувствует меньше боли и может легче выполнять все движения. В это время физиотерапия становится более интенсивной, чтобы укрепить грушевидные мышцы и устранить любой тип чрезмерного стресса или нагрузки в больной области.
Медикаменты с острой фазы продолжают приниматься, но в более низких дозах.
3. Фаза поддержания.
На этапе поддержания боль больше не возникает, и вам необходимо следовать профилактическим упражнениям, чтобы повысить стабильность мышц таза и суставов.
На этом этапе можно обойтись без лекарств. Выполнение упражнений должно осуществляться постепенно и под руководством профессионала.
Альтернативные методы лечения
Некоторые люди могут извлечь выгоду, выбрав альтернативные или дополнительные методы лечения, такие как иглоукалывание или хиропрактику.
Инъекции ботокса также помогают уменьшить мышечные спазмы и облегчить боль в острой фазе.
Хирургическое вмешательство является последним вариантом терапии и должно быть очень хорошо оценено врачом. Операция включает в себя разрез мышц сухожилия грушевидной мышцы, где он соединяется с бедром, или разрез мышц грушевидной кости для снятия давления на седалищный нерв. Однако эта процедура редко нужна.
Прогноз
Если синдром выявлен на ранней стадии, лечение очень эффективно, и в течение нескольких месяцев симптомы исчезают. Однако, если состояние не лечится, проблема может стать хронической и потребовать лечения до конца жизни.
Профилактика
Чтобы предотвратить развитие пириформного синдрома, будьте осторожны при выполнении повторяющихся движений и избегайте травм. Уже во избежание повторения проблемы необходимо следовать медицинским рекомендациям и выполнять упражнения на растяжку, укрепление мышц и гибкость.
Другие рекомендации по предотвращению синдрома грушевидной мышцы:
- носите удобную обувь;
- поддерживайте хорошую осанку;
- больше двигайтесь, меньше сидите подолгу;
- делайте разминку перед тренировкой, чтобы избежать травм;
- избегайте упражнений, которые вызывают боль;
- немедленно лечите любые типы травм.
Советы по растяжке для укрепления грушевидной мышцы
Следующие упражнения и советы по растяжке могут помочь в лечении и профилактике синдрома грушевидной мышцы. Тем не менее, во время лечения любой вид упражнений или растяжений должен сопровождаться или направляться профессионалом, а если чувствуете сильную боль, прекращайте выполнение упражнений.
Движения следующие:
- Лягте на спину с вытянутыми ногами. Затем согните одно колено по направлению к груди и осторожно потяните колено к другой стороне тела, пока не почувствуете легкое растяжение. Повторите на другую сторону.
- Лягте на спину с согнутыми ногами и ступнями на полу. После этого скрестите одну ногу за противоположное колено, держите это колено и тяните к груди, пока не почувствуете растяжение. Задержитесь на 30 секунд или столько, сколько сможете выдержать боль, и повторите с другой ногой.
Эти упражнения безопасны, потому что вы лежите с хорошо стабилизированным позвоночником. Если растяжка помогает, обратитесь к профессионалу за другими упражнениями, которые можно будет делать, не оказывая ненужного давления на грушевидную мышцу.
Другие советы
Применение горячих и холодных компрессов поочередно может помочь улучшить кровоток и ускорить процесс заживления. Поэтому постарайтесь на 20 минут нанести горячий компресс на ноющую мышцу, сделайте паузу и поменяйте холодный компресс еще на 20 минут. Тем не менее, важно спросить своего врача, можно ли вам заниматься этой процедурой, так как при наличии большого воспаления горячий компресс может усилить боль.
Хотя рекомендуется отдых, также важно время от времени двигаться. Даже если все еще неприятно, старайтесь продолжать двигаться, когда это возможно.
Выполнение упражнений на укрепление грушевидной мышцы, таких как разгибание бедра и отведение в сторону, помогает предотвратить рецидив заболевания и облегчить боль, пока оно выполняется в соответствии с физическими ограничениями.
Важно, чтобы вы сотрудничали со специалистами здравоохранения, чтобы те могли правильно поставить диагноз и назначить максимально эффективное лечение. После постановки диагноза синдром грушевидной мышцы можно полностью вылечить, просто следуйте медицинским рекомендациям и оставайтесь активными.
tvojajbolit.ru
Синдром грушевидной мышцы — Лечение позвоночника в Люберцах Лечение позвоночника на дому Безоперационное лечение межпозвоночной грыжи Лечение позвоночника в Люберцах Восстановительная медицина Триггеерапия
это болевой синдром, который локализуется в ягодичной области с возможной отдачей (иррадиацией) в верхнюю часть бедра, голени и паховую область.
Синдром грушевидной мышцы встречается не менее чем у 50% больных дискогенным пояснично-крестцовым радикулитом. Рефлекторное напряжение в мышце и нейротрофические процессы в ней вызваны, как правило, раздражением не пятого поясничного, а первого крестцового корешка. Если пациенту поставлен данный диагноз, предположение о наличии синдрома грушевидной мышцы может возникнуть при наличии упорных болей по ходу седалищного нерва, не уменьшающихся при медикаментозном лечении. Гораздо труднее определить наличие данного синдрома, если имеются только болевые ощущения в области ягодицы, носящие ограниченный характер и связанные с определенными положениями (перемещениями) таза или при ходьбе.
ВОЗНИКНОВЕНИЕ СИНДРОМА ГРУШЕВИДНОЙ МЫШЦЫ
Синдром грушевидной мышцы знаком врачам общей практики давно, он может быть и осложнением поясничного остеохондроза, и симптомом заболеваний органов малого таза, и следствием перегрузки грушевидной мышцы, мышц и связок пояса нижних конечностей.
Первичное поражение грушевидной мышцы наблюдается при миофасциальном болевом синдроме; непосредственными причинами его возникновения могут быть:
•растяжение
•переохлаждение
•перетренированность мышцы
•травма пояснично – крестцовой и ягодичных областей
•неудачная иньекция лекарственных средств в область грушевидной мышцы
•оссифицирующий миозит
•длительное пребывание в анталгической позе
Вторичный синдром грушевидной мышцы может возникнуть при:
•заболеваниях крестцово-подвздошного сочленения
•заболеваниях малого таза, в частности при гинекологических болезнях
При вертеброгенной патологии может возникнуть рефлекторный спазм мышцы. Синдром грушевидной мышцы, который развивается по этой схеме (не корешковый), с мышечно–тоническими проявлениями является самым частым вариантом поясничных и бедренных болей. Патологическое напряжение грушевидной мышцы в виде спазма наблюдаются при дискогенных радикулопатиях с поражением спинномозговых корешков. В этих случаях будет клиническое сочетание как корешковых так и рефлекторных механизмов с возникновением неврологических проявлений вертеброгенной патологии.
Итак, стало понятно, что причины синдрома грушевидной мышцы могут быть как вертеброгенными, так и невертеброгенными.
К возможным вертеброгенным причинам относится:
•радикулопатия L1 — S1 корешков
•опухоли позвоночника и спинномозговых корешков
•травмы позвоночника и спинномозговых корешкоВ
•поясничный стеноз
Невертебральныее причины:
•миофасциальный болевой синдром
•отражённые боли при заболеваниях внутренних органов
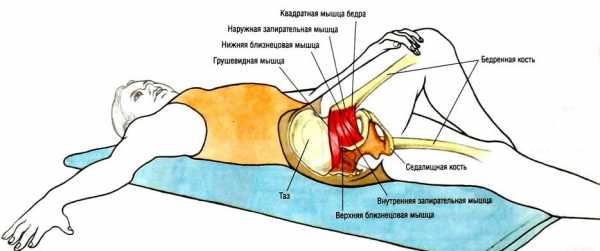
АНАТОМИЧЕСКИЕ И БИОМЕХАНИЧЕСКИЕ ОСОБЕННОСТИ ГРУШЕВИДНОЙ МЫШЦЫ
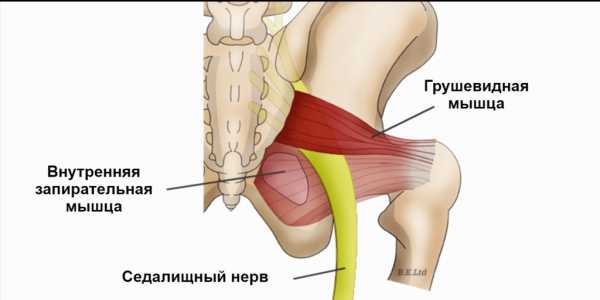
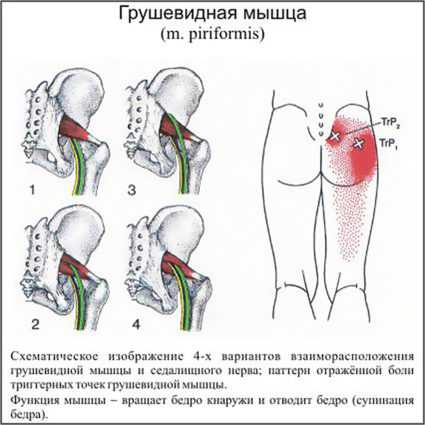
Грушевидная мышца (m. piriformis) представляет собою плоский равнобедренный треугольник. В его основании мышца берет начало от передней поверхности крестцовой кости латеральнее второго-четвертого крестцовых отверстий. Она дополняется волокнами, начинающимися в большой седалищной вырезке подвздошной кости, а иногда и от крестцово-остистой связки. Начинаясь в области капсулы крестцово-подвздошного сочленения, она является единственной мышцей, соединяющей этот сустав. Мышца конвергирует и направляется кнаружи. Далее ее пучки выходят из малого таза через большое седалищное отверстие, переходят в узкое и короткое сухожилие, прикрепляющееся к медиальной поверхности большого вертела бедра. Здесь имеется слизистая сумка. Мышца не занимает всё седалищное отверстие, а образует верхнюю и нижнюю щель. Верхнюю щель занимает верхняя ягодичная артерия и нерв. В нижней щели проходит седалищный нерв и нижняя ягодичная артерия. Грушевидная мышца иннервируется ветвями крестцового сплетения, из S1 и S2 спинномозговых корешков. Кровоснабжение идёт из верхней и нижней ягодичных артерий.
Функция грушевидной мышцы заключается в отведении бедра и ротации его кнаружи. Одновременно она разгибает и отводит бедро, а при резкой флексорно-абдукционной позе вращает его. Мышца участвует в «приякоривании» головки бедра аналогично функции надостной мышцы в отношении головки плечевой кости. Она препятствует быстрой внутренней ротации бедра в первой стадии ходьбы и бега. Она создает косое усилие крестцу, за счет нижней ее части обеспечивается «стригущее» усилие крестцово-подвздошному сочленению — тянет свою сторону основания крестца вперед, а вершину назад. Мышца способствует антинутации (качанию) крестца. Если нутирующие мышцы тянут его вперед, вклинивают вперед крестец, грушевидная тянет ее нижние отделы назад в стороны задних отделов безымянных костей.
При контрактуре грушевидной мышцы легкому растяжению подвергаются ее антагонисты — аддукторы бедра. Они, однако, одновременно и вращают бедро кнаружи, являясь в этом отношении синергистом грушевидной мышцы. Средняя ягодичная мышца частично вращает бедро внутрь, она и отводит бедро, тоже не являясь полным антагонистом грушевидной мышцы. Таким образом, относительно функции отведения бедра агонистами грушевидной являются все ягодичные мышцы, а антагонистами все аддукторы. Вращательные движения осуществляются более сложными комплексами мышц.
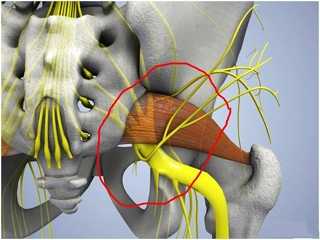
В 90% случаев ствол седалищного нерва выходит из полости таза в ягодичную об¬ласть под грушевидной мышцей. В 10% случаев седалищный нерв прободает грушевидную мышцу при переходе в ягодичную область. Предпосылкой к компрессии седалищного нерва является индурация грушевидной мышцы при ее асептическом воспалении. Измененная грушевидная мышца может сдавливать не только седалищный нерв, но и другие ветви второго-четвертого крестцовых нервов — половой нерв, задний кожный нерв бедра, нижний ягодичный нерв.
Таким образом, при синдроме грушевидной мышцы возможно:
•сдавление седалищного нерва между измененной грушевидной мышцей и крестцово-остистой связкой
•сдавление седалищного нерва измененной грушевидной мышцей при прохождении нерва через саму мышцу (вариант развития седалищного нерва)
•сдавление ветвей второго-четвертого крестцовых нервов — полового нерва, заднего кожного нерва бедра, нижнего ягодичного нерва
ПРОЯВЛЕНИЯ СИНДРОМА ГРУШЕВИДНОЙ МЫШЦЫ
Клиническая картина синдрома грушевидной мышцы состоит из:
•локальных симптомов
•симптомов сдавления седалищного нерва
•симптомов сдавления нижней ягодичной артерии и сосудов самого седалищного нерва
локальные симптомы:
•ноющая, тянущая, «мозжащая» боль в ягодице, крестцово-подвздошном и тазобедренном суставах, которая усиливается при ходьбе, в положение стоя, при приведении бедра, а также в полуприседе на корточках
•боль несколько стихает в положении лежа и сидя с разведенными ногами
•при хорошем расслаблении большой ягодичной мышцы под ней прощупывается плотная и болезненная при натяжении (симптом Бонне–Бобровниковой) грушевидная мышца
•при перкуссии в точке грушевидной мышцы появляется боль на задней поверхности ноги — симптом Виленкина
•выявляется болезненность седалищной ости: на неё натыкается ощупывающий палец, интенсивно скользящий медиально вверх от седалищного бугра
•нередко тоническое напряжение грушевидной мышцы сочетается с подобным состоянием других мышц тазового дна – копчиковой, внутренней запирательной, леватора ануса и др. в таких случаях говорят о синдроме тазового дна
при синдроме грушевидной мышцы почти всегда есть легкие сфинктерные нарушения: небольшая пауза перед началом мочеиспускания
симптомы сдавления сосудов и седалищного нерва в подгрушевидном пространстве:
•боли при компрессии седалищного нерва носят тупой, «мозжащий» характер с выраженной вегетативной окраской (ощущения зябкости, жжения, одеревенения)
•иррадиация боли по всей ноге или преимущественно по зоне иннервации большеберцового и малоберцового нервов
•провоцирующими факторами являются тепло, перемена погоды, стрессовые ситуации
•иногда снижаются ахиллов рефлекс, поверхностная чувствительность
•при преимущественном вовлечении волокон, из которых формируется большеберцовый нерв, боль локализуется в задней группе мышц голени — в них появляются боли при ходьбе, при пробе Ласега; пальпаторно отмечается болезненность в камбаловидной и икроножной мышцах
симптомы сдавления нижней ягодичной артерии и сосудов самого седалищного нерва:
•резкий переходящий спазмом сосудов ноги, приводящий к перемежающейся хромоте — пациент вынужден при ходьбе останавливаться, садиться или ложиться; кожа ноги при этом бледнеет; после отдыха больной может продолжать ходьбу, но вскоре у него повторяется тот же приступ.
Важным диагностическим тестом подтвердающим ведущую роль в формировании клинической картины грушевиной мышцы — является ее инфильтрация (грушевидной мышцы) новокаином с оценкой возникающих при этом положительных сдвигов.
Распознать синдром грушевидной мышцы помогают определенные мануальные тесты:
•болезненность при пальпации верхневнутренней области большого вертела бедренной кости (место прикрепления грушевидной мышцы)
•болезненность при пальпации нижнего отдела крестцово-подвздошного сочленения — проекция места прикрепления грушевидной мышцы
•воспроизведение боли при пассивном приведение бедра с одновременной ротацией его внутрь (симптом Бонне-Бобровниковой)
•тест на исследование крестцово-остистой связки, позволяющий одновременно диагностировать состояние крестцово-остистой и подвздошно-крестцовой связок
•поколачивание по ягодице (с больной стороны) — при этом возникает боль, распространяющаяся по задней поверхности бедра
•симптом Гроссмана — при ударе молоточком или сложенными пальцами по нижнепоясничным или верхнекрестцовым остистым отросткам происходит сокращение ягодичных мышц
СПОСБЫ ДИАГНОСТИКИ СИНДРОМА ГРУШЕВИДНОЙ МЫШЦЫ
Одним из самым достоверных методов диагностики синдрома грушевидной мышцы считается трансректальная пальпация грушевидной мышцы, определяемая в виде упругого, резко болезненного тяжа. Возможна также пальпация грушевидной мышцы через большую ягодичную мышцу, в положении больного «лежа на боку» (Кипервас И.П. Периферические нейроваскулярные синдромы, М., Медицина, 1985).
Важным диагностическим тестом является инфильтрация грушевидной мышцы новокаином с оценкой возникающих при этом положительных сдвигов. Окончательный диагноз может быть установлен при улучшении клинических признаков в результате постизометрической релаксации грушевидной мышцы (Фарит А. Хабиров «Клиническая неврология позвоночника», Казань 2003).
Сложность инструментальной диагностики этого синдрома обусловлена несколькими причинами:
•во-первых, грушевидная мышца залегает так глубоко, что непосредственно исследование ее, например, при помощи миографии, проблематично; ультразвуковое сканирование мышцы в В-режиме затруднено из-за неоднородности кишечного содержимого над ней
•во-вторых, при синдроме грушевидной мышцы нет непосредственного страдания сосудов крупного и среднего калибра, для исследования которых обычно применяется ультразвуковая доплерография
В октябре 2004 года был опубликован способ диагностики синдрома грушевидной мышцы предложенный Нефедовым А.Ю., Лесовым В.О., Канаевым С.П. и Расстригиным С.Н. (Российский государственный медицинский университет). Данный способ заключается в доплерографической регистрации кровотока в артериолах 1-й фаланги большого пальца стопы и определении компрессии седалищного нерва, когда спектр линейной скорости кровотока на больной стороне определяется как однофазный, а амплитуда его систолической составляющей снижается на 30-50% по сравнению со здоровой стороной. Способ позволяет ускорить и уточнить постановку правильного диагноза, а также оценить результаты лечения.
ПРИНЦИПЫ ЛЕЧЕНИЯ
В большинстве случаев коррекции требует первичное состояние, вызвавшее формирование мышечно-тонического синдрома. При устранении первичного источника болевой импульсации рефлекторный мышечно-тонический синдром может регрессировать. В тех случаях, когда мышечно-тонические нарушения становятся основным или самостоятельным источником боли, применяют как местные, так и общие воздействия. Проводятся растяжение, массаж заинтересованной мышцы, воздействие согревающими физиопроцедурами, приемы мануальной терапии, направленные на мобилизация пораженного позвоночного двигательного сегмента. Целесообразна коррекция двигательного стереотипа, избегание провоцирующих нагрузок и поз. При отсутствии саногенетической роли мышечно-тонического синдрома возможно назначение НПВП и миорелаксантов, обладающих анальгетическими свойствами, например, тизанидина.
Поскольку болезненное натяжение грушевидной мышцы чаще всего связано с ирритацией первого крестцового корешка, целесообразно поочередно проводить новокаиновую блокаду этого корешка и новокаинизацию грушевидной мышцы. Пытаясь расслабить грушевидную мышцу, необходимо предварительно пользоваться блокадами, расслабляющим массажем ягодичной мускулатуры при одновременной интенсивной обработке аддукторов.
Блокада грушевидной мышцы. Точку инфильтрации грушевидной мышцы находят следующим образом. Помечают большой вертел бедра, верхнюю заднюю ость подвздошной кости и седалищный бугор, Соединяют эти точки и от верхней задней ости на основание этого треугольника проводят биссектрису. Искомая точка расположена на границе нижней и средней части этой биссектрисы. Сюда вводят иглу вертикально на глубину 6 — 8 см и инфильтрируют мышцу 0,5% раствором новокаина в количестве не менее 10 мл.
Гимнастические упражнения, которые рекомендуются для расслабления грушевидной мышцы и активации ее антагонистов, могут проводиться в следующем порядке. В положении на спине с полусогнутыми ногами, опирающимися подошвами о кушетку, больной производит плавные движения соединения и разведения колен. Затем, соединив полусогнутые ноги, больной энергично толкает одним коленом другое в течение 3-5 с. Следующее упражнение — «люлька», выполняется по возможности без помощи рук при активном сгибании бедер. Затем в положении сидя широко расставляют подошвы, соединяют колени и, опираясь о кушетку ладонью вытянутой руки, начинают вставать с кушетки. К моменту, когда ладонь отрывается от кушетки, подают другую руку инструктору, помогающему завершить выпрямление тела. К этому моменту соединенные колени свободно разъединяют. Когда состояние улучшается, на этапе регрессирования и в период ремиссии, рекомендуется часто (но не подолгу) сидеть в положении «нога на ногу».
vertebralis.jimdo.com
диагноз синдром грушевидной мышцы лечение остеопатией упражнения
Михаил из Самары задал вопрос врачу остеопату мануальному терапевту
Уважаемый Александр Александрович, Два с половиной месяца назад у меня была боль при ходьбе, терапевт поставил диагноз «синдром грушевидной мышцы». Назначил лечение: мидокалм, випросал B.
Мне сделали рентген пояснично-крестцового отдела, патологии не выявили. Лечение помогло, я перестал хромать, боль утихла. Однако вот уже два месяца, как сохраняется дискомфорт при движении (ходьбе, приседании). Мышца все равно чувствуется, временами сильно. Жить, конечно, можно, но раздражает. Буду признателен за совет. Михаил.
Ответ врача остеопата мануального терапевта Евдокимова А.А.
Добрый день, Михаил. Честно говоря, я несколько сомневаюсь, что диагноз ограничивается синдромом грушевидной мышцы, симптоматика не совсем характерна ( правда вы очень скудно ее описали и не указали ваш возраст и историю заболевания ( после чего или без видимых причин появилось заболевание и т.д.).
Для себя я отметил тот факт, что у вас кроме всего прочего имеется спазм и средней ягодичной мышцы. И если немного подумать, я бы заподозрил, что у вас был блок крестцово-подвздошного сустава с учетом вышеперечисленной скудной симптоматики, спазм мышц региона скорее всего вторичное ( хотя если вас где-то продуло, или после баньки, спазм может быть и первичным).
Это лишь мои предположения с учетом предоставленной вами информации. То есть точного диагноза мы не имеем. Поэтому отталкиваюсь от названной вами нозологической единицы ( синдром грушевидной мышцы), условно будем иметь в виду эту патологию. Позволю себе немного обрисовать характерную картину именно при этой патологии.
Как правило, больного беспокоят боли по задней поверхности ягодичной области, обязательно иррадиирующие по задней поверхности бедра и, в зависимости от тяжести, могут достигать подколенной области.
После сидения боли как правило усиливаются ( особенно при сидении за рулем) И УМЕНЬШАЮТСЯ ПОСЛЕ ВСТАВАНИЯ И НЕПРОДОЛЖИТЕЛЬНОЙ ХОДЬБЫ ПОСЛЕ ДОЛГОГО СИДЕНИЯ. Кроме этого боли могут усиливаться при долгом стоянии или долгой ходьбе. ПРИ СПАЗМЕ ГРУШЕВИДНОЙ МЫШЦЫ ХРОМОТА МАЛОВЕРОЯТНА, ЛИШЬ ТОЛЬКО ПРИ ВЫРАЖЕННОМ БОЛЕВОМ СИНДРОМЕ, КОГДА ПРОСТО БОЛЬНО ДВИГАТЬ НОГОЙ ( БЫВАЕТ КРАЙНЕ РЕДКО И ОПЯТЬ ТАКИ ПОСЛЕ СИДЕНИЯ И ПРИ РАСХАЖИВАНИИ УМЕНЬШАЕТСЯ).
И совсем маловероятен дискомфорт при приседании, так как мышца работает немного в другом направлении, соответственно не растягивается при приседании, а потому не может усиливаться и болевой синдром, наоборот, ОН ДОЛЖЕН БЫЛ ОСЛАБИТЬСЯ, ТАК КАК НАТЯЖЕНИЕ МЫШЦЫ В ПРИСЕДАНИИ УМЕНЬШАЕТСЯ!!! Поэтому я сильно сомневаюсь в правильности поставленного диагноза, но лекарственные препараты в принципе назначены адекватно ( лекарственная терапия при многих заболеваниях имеет направленность на ликвидацию спазма, противовоспалительное воздействие и обезболивающее).
Я все же склоняюсь к тому, что на данный момент сохраняется дискомфорт из-за натяжения основных связок таза, крестцово-подвздошной и крестцово-бугорной( или одной из них, без диагностики не определить).
Можно конечно попробовать самостоятельно в домашних условиях уменьшить натяжение ( мануальный терапевт сделал бы это намного быстрее и лучше, но за неимением…). К сожалению, по техническим причинам мне пока не удается выложить фото в моей работе для наглядности, поэтому попытаюсь объяснить словами.
Итак, я не знаю, есть ли у вас еще и спазм грушевидной мышцы, так как симптомы за это вы мне не предоставили, но считаем условно , что он есть. Для уменьшения спазма грушевидной мышцы необходимо лечь на живот, ноги вместе. Затем сгибаем обе ноги в коленных суставах под прямым углом к полу, ноги держим вместе. После этого ноги разводим в стороны, при этом колени остаются вместе, а стопы разводятся врозь. При этом если есть спазм мышцы, то возможно усиление дискомфортных явлений. В таком положении лежим 10-15 минут без напряжения. Ножки должны под собственной тяжестью разводиться в сторону все больше и больше ( при сильном спазме возможно появление судорог, не пугаться, просто закончить упражнение). Повторять 2-3 раза в день.
Это самый простой способ ( остальные словами описать без визуализации сложновато, поэтому все же подожду до публикации фото). Для уменьшения натяжения связок таза вышеперечисленных ранее. Ложитесь на кушетку на спину на самый край со стороны повреждения. Ногу со стороны повреждения опускаете вниз, при этом руками крепко держитесь за края кушетки или кровати, чтобы не упасть и не напрягать опущенную ногу. При таком положении концы связок сближаются, и постепенно боль может отступить. Лежать необходимо первоначально 5- 7 минут, в последствие время можно увеличить до10-15 минут. Нога под собственным весом опускается вниз все ниже и ниже. Повторять 2-3 раза в день. ВТОРОЙ ВАРИАНТ. Ложитесь на кушетку на живот.
Предварительно из матраца или теплого одеяла делаете валик путем простого скатывания. Этот валик вставляется между здоровой ногой, которая оказывается внизу и больной, которая укладывается сверху валика. Стараемся максимально расслабиться и лежать так от 10 минут, постепенно можно доводить до 15 минут.
Упражнения для растяжения связок. Ложитесь на спину. Ножку больной стороны обеими руками подтягиваете к животу и ВАЖНО, НЕМНОГО КНУТРИ. При этом изначально можете почувствовать некоторую болезненность или дискомфорт. ПОСТЕПЕННО ПРИ ВЫДОХЕ ОЧЕНЬ МЕДЛЕННО НОЖКУ ПОДТЯГИВАЕТЕ К ЖИВОТУ. Для растяжения другой связки, положение тоже, только ногу с пораженной стороны фиксируем одной одноименной рукой и отводим немного кнаружи и в сторону живота. Также постепенно на выдохе тянем в сторону живота.
Перечисленные выше упражнения являются лишь ознакомительными и не должны использоваться без предварительного согласования с вашим лечащим врачом. Они эффективны лишь при правильно поставленном диагнозе, в случае других могут быть бесполезны или даже вредны. МНОГИЕ ЛЮДИ САМИ СЕБЕ СТАВЯТ ДИАГНОЗЫ И ЗАНИМАЮТСЯ САМОЛЕЧЕНИЕМ, ПРЕДУПРЕЖДАЮ, ЭТО ОПАСНО, ОБЯЗАТЕЛЬНО ВСЕ СОГЛАСОВЫВАЙТЕ С ВАШИМ ЛЕЧАЩИМ ВРАЧОМ, чтобы вы не нашли в литературе , интернете, других источниках.
Все может быть очень похоже на вашу патологию, но иметь совсем другие корни, лишь человек со специальным образованием сможет отдифференцировать, полезно это будет вам или вредно. Не рискуйте своим здоровьем, оно у вас одно!!!
Михаил, вам лишь хочу добавить, что совсем неплохо было бы вам проконсультироваться с физиотерапевтом и дополнительно пройти курс физиопроцедур ( врач вам подберет лечение исходя из имеющейся аппаратуры. Очень не плохо помогает ДДТ, магнитолазерная терапия и многие другие методы лечения).
Надеюсь, я смог вам чем — то помочь, хотя бы в информационном формате. И не забывайте, что кроме специальных упражнений, все — таки нужно немного заботиться и о неповрежденных структурах и мышцах, делайте общую гимнастику, по возможности закаливайтесь, и хорошее самочувствие незамедлительно найдет вас. Удачи. С уважением, доктор Евдокимов.
ЗАПИСАТЬСЯ НА ПРИЕМ К ОСТЕОПАТУ ЕВДОКИМОВУ в Москве можно
по тел. +7(499)390-29-66
СОВЕТУЕМ ПОДПИСАТЬСЯ В НАШУ ГРУППУ
ПРЕДЫДУЩИЙ ВОПРОССЛЕДУЮЩИЙ ВОПРОС
РЕКОМЕНДУЕМ ТАКЖЕ ПРОЧИТАТЬ
Методы мануальной терапии, используемые мной, позволяют лечить следующие заболевания и неприятные …
Мануальная терапия позвоночника проводится по назначению врача невролога, мануального терапевта, о…
Среди всех болевых синдромов боль в пояснице является самым распространенным. Частота встречаемост…
Сколиоз — это искривление позвоночника во фронтальной плоскости с формированием угла наклона либо …
Баночный массаж с аромамаслами является незаменимым подспорьем при лечении заболеваний, сопровожда…
В последнее время мы все чаще слышим слова болезнь века, слышим о том , что то или иное заболевани…
Первым делом при обследовании пациента необходимо осмотреть мышцы, определить конфигурацию и релье…
Артроз (остеоартроз) — группа заболеваний, обусловленных различными причинами, в основе которых — …
При обращении к врачу с жалобами в спине и проведения необходимых исследований, многих пугает слов…
Радикулитом чаще всего называют боли, возникающие в спине, но это не верно. Ведь болевые ощущения …
Остеохондроз – заболевание межпозвоночных дисков, приводящее к их деформации и расслоению. Б…
Мигрень-головная боль пульсирующего характера, сопровождающаяся тошнотой, рвотой, повышенной чувст…
Мигрень – головная боль, являющаяся самостоятельным, генетически обусловленным заболеванием….
Способность поддерживать равновесие при ходьбе, беге, прыжке – свойство организма, приобрете…
Головокружением сопровождаются различные заболевания. Ощущения, сопровождающие этот симптом доволь…
Артрозом называется заболевание, поражающее хрящевую ткань и оболочку сустава, мышцы и кости…
Люмбалгия – медицинский термин, означающий возникновение болевого синдрома в области поясниц…
Протрузия диска – заболевание позвоночника, развивающееся в следствии выпячивания межпо…
Головная боль в затылочной части головы не редко является причиной обращения к врачу. Как и любая …
Болезненные ощущения в области локтевого сустава является частой причиной обращения за врачебной п…
Часто простой обыватель не делает различия между копчиком и крестцом, болезненные осушения, возник…
Остеопатия лечит не болезнь, а весь организм. Устранение болезни является как бы побочным эффектом…
Плече-лопаточный периартрит — это патологическое состояние, при котором наблюдаются патологические…
Головокружение является довольно частой причиной обращения к остеопату. Разные причины возникновен…
Артериальная гипертония (гипертензия) характеризуется стойким повышением кровяного давления. Подоб…
Головокружение – это распространенный симптом многих нарушений подвижности тканей человеческ…
Лишний вес – это не просто эстетическая проблема, которую можно оставить без внимания. Ожире…
Грудной отдел позвоночника является наиболее стабильным, а потому остеохондроз грудного отдела вст…
Плечелопаточным синдромом называют патологическое состояние, при котором возникают болезненные ощу…
Остеохондрозом называют дегенеративно-воспалительное заболевание позвоночного столба. Если патолог…
Многие люди чувствуют боль в шее или слышат ее хруст при неосторожных движениях или поворотах голо…
Человеческая стопа – довольно сложно устроенная анатомическая конструкция, вынужденная ежедн…
Боль в пояснице после физической нагрузки – симптом неприятный, но довольно распространенный…
Если грыжа позвоночника не отличается большими размерами, первое, что предложит классическая медиц…
Диагноз «бесплодие» для многих пар звучит как приговор, но существует несколько методо…
Коленный сустав в человеческом теле является самым крупным, и именно он ежедневно испытывает на се…
Грушевидная мышца – одна из тазовых мышц, функция которой заключается в повороте бедра наруж…
Сколиоз сегодня очень распространен среди детей и взрослых. Это заболевание опорно-двигательного а…
Беременность – физиологическое состояние женщины, но вследствие множества внешних и внутренн…
Сколиоз – искривление позвоночного столба, в результате которого позвонки вращаются вокруг с…
Неврит – заболевание характеризующееся воспалением периферическим нервов, приводящее к измен…
Остеопат – это врач, который часто приходит на помощь уже отчаявшимся больным. Прежде чем ра…
Лариса: К остеопату сына я вожу уже второй год. Изначально ему диагностировали Х-образное искрив…
Детский церебральный паралич (ДЦП) – целый ряд нарушений двигательной активности у детей, во…
Дисплазия тазобедренного сустава – врожденное нарушение, обусловленное недоразвитостью суста…
Заикание является довольно распространенным нарушением речи, которое хоть и не влияет негативно на…
Кривошея – нарушение развития грудинно-ключично-сосцевидной мышцы, связанное с ее укорочение…
Формирование стопы начинается с первых шагов ребенка и продолжается примерно до восемнадцати лет. …
Сколиоз или искривление позвоночника – довольно распространенное нарушение, которое успешно …
Стресс – неизбежный спутник каждого современного человека, который по своему негативному воз…
Мануальная терапия включает в себя целый комплекс специально разработанных приемов, осуществляемых…
Хруст в шее при наклоне или повороте головы беспокоит многих людей. Иногда хруст сопровождается бо…
Грыжа позвоночника – финальная стадия остеохондроза и самое острое проявление этого заболева…
Позвоночник можно назвать стержнем всего тела человека, ведь именно благодаря ему мы можем ходить …
Протузия межпозвонкового диска характеризуется патологическими изменениями дегенеративно-дистрофич…
Мануальная терапия как средство лечения многих заболеваний организма известна человечеству еще со …
Торакалгия – заболевание периферических нервов, сопровождающееся сильными болевыми ощущениям…
Тема сегодняшней беседы — остеоартроз, его симптомы и способы лечения без дорогих медикаментов и у…
Процесс старения кожи отложить невозможно. Попробуем замедлить его. Как это сделать? Все очень про…
К куриным яйцам сложилось неоднозначное отношение. Некоторые диетологи рекомендуют своим пациентам…
Список заболеваний, с которыми пациент может обратиться за помощью к остеопату, довольно обширен. …
В представлении пациентов мануальный терапевт и остеопат, как правило, одно и тоже. Поэтому поспеш…
Некоторые из моих пациентов жаловались на необычные ощущения — шум в голове. А сколько людей предп…
Бывает так, что у человека возникает боль в ноге, а он зачастую не может понять, в чем же дело. …
А вы когда — нибудь задумывались как наше тело реагирует на наши эмоции? Наше тело – это с…
Задать вопрос врачу остеопату Евдокимову А.А.
gyga.ru
Синдром грушевидной мышцы лечение — Ответы и советы
Боль в ягодице, с иррадиацией вниз по ноге, в большинстве случаев именуют пояснично-крестцовым радикулитом. Чаще всего, обстоятельством радикулита есть раздражение спинномозговых нервов в области позвоночника. Время от времени действие на нервы находится ниже позвоночника вдоль ноги. Одной из вероятных обстоятельств возможно синдром грушевидной мускулы. Синдром грушевидной мускулы возможно достаточно больным, но в большинстве случаев, не воображает большой опасности и редко ведет к необходимости своевременного лечения. Как правило, удается вылечить данный синдром с применением консервативных способов лечения (ФТО, ЛФК, блокады).
Спинномозговые нервы в поясничном отделе выходят из позвоночника и часть из них, соединяясь формирует седалищный нерв. Седалищный нерв выходит из таза через громадное седалищное отверстие .Грушевидная мышца начинается в тазу. Она прикреплена к крестцу (треугольному костному образованию), располагающемуся между костями таза и в основании позвоночника. Соединение крестца к тазовым костям формирует илеосакральные суставы. Вторая часть грушевидной мускулы крепится сухожилием к громадному вертелу бедренной кости. Грушевидная мышца есть одной из группы мышц, несущих ответственность за наружную ротацию бедра и ноги. Это указывает, что мышца оказывает помощь развернуть стопу и ногу в сторону и наружу.
Неприятности в грушевидной мышце смогут воздействовать на седалищный нерв. Это происходит вследствие того что седалищный нерв проходит под грушевидной мышцей (время от времени проходит через мышцу) и выходит из таза. Воспаление либо спазм грушевидной мускулы смогут влиять на седалищный нерв и приводить к симптомам радикулита.
Обстоятельства и симптомы
Симптомы ишиаса появляются благодаря раздражения седалищного нерва. До сих пор неясно, из-за чего грушевидная мышца начинает влиять на нерв. Многие уверены в том, что это происходит, в то время, когда грушевидная мышца спазмируется и начинает придавливать нерв к тазовой кости. В некоторых случаях, грушевидная мышца повреждается в следствии падения на ягодицы. Кровотечение в мускулы и около, в следствии травмы, ведет к появлению гематомы. Грушевидная мышца воспаляется и начинает давить на нерв. Гематома неспешно рассасывается, но спазм мускулы сохраняется.
Спазм мускулы продолжает приводить к воздействию на нерв. По мере регенерации, часть мышечных волокон заменяется рубцовой тканью, владеющей меньшей эластичностью, что может приводить к уплотнению мышечной ткани мускулы (это также возможно причиной давления на нерв).
Значительно чаще, синдром грушевидной мускулы проявляется болью по задней поверхности бедра (в ягодице). В большинстве случаев, боль не редкость с одной стороны (но время от времени ощущения смогут быть с обеих сторон). Боль может иррадиировать в стопу, напоминая симптоматику грыжи диска поясничного отдела позвоночника. Нарушения чувствительности и слабость в ноге бывают очень редко. У некоторых больных возможно чувство покалывания в ноге.
Больным не комфортно сидеть и они стараются избегать сидения. А вдруг приходится садиться, то они приподнимают больную сторону, а не садятся не ровно.
Диагностика
Диагностика начинается с истории заболевания и физикального осмотра доктором. Доктору нужно узнать симптоматику, что приводит к изменению болевого синдрома (нагрузки, положение тела). Помимо этого, имеет значение наличие травм в анамнезе и сопутствующей патологии (к примеру, артрита). После этого доктор проверит осанку, походку и локализацию боли. Будет проверена чувствительность, рефлекторная активность вследствие того что подчас, тяжело дифференцировать боль, исходящую из илеосакрального сустава от боли позвоночного генеза. При подозрении на заразу либо заболевание суставов вероятно назначение лабораторных изучений крови, мочи.
Рентгенография разрешает выяснить степень дегенеративных трансформаций в илеосакральных суставах и в позвоночнике.
МРТ разрешает более подробно визуализировать морфологические трансформации в области таза и в позвоночнике. Существует кроме этого особый способ изучения именуемый нейрографией, который разрешает визуализировать нервы. Это делается вероятным при наличие особых программ на персональных компьютерах МРТ и разрешает заметить территории раздражения по ходу нерва.
Радиоизотопное сканирование нужно в случаях подозрения на инфекционное либо онкологическое заболевание.
Наиболее точным методом диагностики синдрома грушевидной мускулы есть диагностическая инъекция анестетика в мышцу. Введение лучше проводить под контролем рентгена либо КТ. Исчезновение болей по окончании инъекции местного анестетика в мышцу есть подтверждение диагноза синдром грушевидной мускулы.
Лечение
По большей части, используются консервативные способы лечения. В некоторых случаях, симптоматика исчезает сама, и доктор лишь следит за состоянием больного.
Медикаментозное лечение. В большинстве случаев, это назначение противовоспалительных препаратов ( таких как ибупрофен, парацетамол и другие препараты данной группы).
Физиотерапия. Используются разные физиотерапевтических процедуры (ультразвук, УВЧ, электрофорез и т.д.) чтобы снять спазм грушевидной мускулы.
Мануальная терапия и массаж. Особые техники глубокого действия на мускулы разрешают вернуть эластичность грушевидной мышце.
ЛФК. Целью физических упражнений есть растяжение спазмированной грушевидной мускулы. В будущем, упражнения нужны для упрочнения мышечных групп и профилактику появления синдрома.
Блокады. Введение в мышцу местного анестетика разрешает блокировать боль, а сочетание с стероидом (дексазон) уменьшить воспаление.
Лечение ботоксом. В некоторых случаях, практикуется введение ботокса в грушевидную мышцу. Но эффект продолжается всего пара месяцев.
muzashtor.ru
Наши статьи
Грушевидная мышца. Строение и функции
Грушевидная мышца по форме напоминает равнобедренный треугольник. Широкой своей частью эта мышца крепится к внутренней поверхности крестца и выходит из таза через большое седалищное отверстие. Грушевидная мышца занимает не все седалищное отверстие, выше через него выходят верхние ягодичные артерия и нерв, а ниже — нижняя ягодичная артерия и седалищный нерв. Ближе к тазобедренному суставу переходит в сухожилие и крепится к бедренной кости. Снаружи она покрыта большой ягодичной мышцей. Располагается в довольно неблагоприятных физиологических условиях: плотно прилегает ко всем располагающимся рядом анатомическим структурам, и не может не испытывать их влияния. Иннервируется из крестцового сплетения нервными корешками S1-S2. Питание получает из нижней ягодичной, запирательной и внутренней половой артерий. Основные функции грушевидной мышцы — поворот бедра кнаружи с незначительным отведением в сторону, фиксация тазобедренного сустава.
Синдром грушевидной мышцы
При нарушении в мышце редко возникают дистрофические изменения, чаще встречаются контрактуры и миотонические явления. Все неприятные ощущения при этом синдроме связаны с ущемлением воспаленной и спазмированной грушевидной мышцей седалищного нерва, полового нерва, заднего кожного нерва бедра, нижнего ягодичного нерва, ягодичной артерии и сосудов седалищного нерва.
Болевой синдром локализуется в ягодичной области, может распространяться в паховую область, верхнюю часть бедра, и даже в голень. Ноющая, тянущая, боль может возникать в ягодице, крестцово-подвздошном и тазобедренном суставах. Она усиливается при ходьбе, в длительном положении стоя, при приведении бедра. Боль несколько стихает в положении лежа и сидя с разведенными ногами.
При компрессии седалищного нерва и его сосудов боль имеет ярко выраженный вегетативный характер: возникают ощущения зябкости, жжения, одеревенения. Возможны кратковременные спазмы сосудов ноги, приводящие к перемежающейся хромоте — пациент вынужден при ходьбе останавливаться, садиться или ложиться; кожа ноги бледнеет; после отдыха больной может продолжать ходьбу, но вскоре у него повторяется тот же приступ.
Нередко тоническое напряжение грушевидной мышцы сочетается с подобным состоянием других мышц тазового дна. При синдроме грушевидной мышцы почти всегда есть легкие сфинктерные нарушения: небольшая пауза перед началом мочеиспускания.
Причины возникновения
Миф №1 Цитата из уважаемого ресурса: «Многие считают, что это (возникновение синдрома грушевидной мышцы) происходит, когда грушевидная мышца спазмируется и начинает придавливать нерв к тазовой кости». — Да, причина возникновения боли, определенно в этом, но причина возникновения синдрома в том ЧТО вызвало болезненное сокращение и воспаление в грушевидной мышце.
Причин возникновения столь неприятного состояния довольно много:
- Первичное нарушение грушевидной мышцы (например, при неудачной иньекции с проколом грушевидной мышцы)
- Воспалительные явления в тазобедренном суставе (например, при коксартрозе)
- Заболевания органов малого таза (моче-половая система)
- Проблемы в крестцово-подвздошном сочленении и крестце (травмы, новообразования)
- Ущемление спинномозговых корешков поясничного и крестцового отделов позвоночника
- Истинное воспаление седалищного нерва (встречается довольно редко)
Вопреки расхожему мнению, внешние факторы не имеют сильного влияния на грушевидную мышцу: от ударов и низких температур она защищена большой ягодичной мышцей.
Диагностика при синдроме грушевидной мышцы
Для распознания синдрома грушевидной мышцы используются такие методы как:
- Определенные мануальные тесты
- Неврологические тесты
- Инфильтрация грушевидной мышцы новокаином с оценкой возникающих при этом положительных сдвигов
Распознать синдром грушевидной мышцы не составляет большого труда, намного сложнее, но абсолютно необходимо выяснить его истинную причину. То, что синдром грушевидной мышцы может быть конечным диагнозом — очередной миф.
Исследование самой грушевидной мышцы может быть затруднено, поэтому если нет указаний на ее повреждения, ее исследуют в последнюю очередь.
При подтверждении синдрома грушевидной мышцы исследование начинают с МРТ поясничного отдела позвоночника и УЗИ органов малого таза. Затем может быть проведено рентгенологическое исследование тазобедренного сустава, для возможного выявления коксартроза на ранней стадии.
Лечение при синдроме грушевидной мышцы
Миф №3 — Грушевидную мышцу нужно лечить.
Классическими методами лечения грушевидной мышцы считаются растяжение и массаж мышцы, воздействие согревающими физиопроцедурами — и это очередное заблуждение. Эти процедуры помогают снять боль лишь на какое-то время, а физиопроцедуры при воспалительном процессе даже противопоказаны.
Приемы мануальной терапии, направленные на мобилизацию пораженного позвоночного двигательного сегмента, также помогают снять боль и частично восстановить кровоток и иннервацию грушевидной мышцы, но если истинная причина в межпозвонковой грыже поясничного отдела позвоночника больших размеров, то любая даже самая щадящая мануальная терапия может быть опасна.
Гимнастические упражнения направленные на растяжение грушевидной мышцы, также не избавят от причины. Целесообразна коррекция двигательного стереотипа, избегание провоцирующих нагрузок и поз.
Возможно назначение негормональных противововпалительных препаратов и миорелаксантов, обладающих анальгетическими свойствами, но и они не избавят от боли надолго.
Предлагают поочередно проводить новокаиновую блокаду нервного корешка и новокаинизацию грушевидной мышцы с одновременным расслаблением мышц ягодичной области при помощи массажа. Но и это будет только временная мера.
Миф №4 — Ботокс. Токсин ботулинический, широко используется в косметологии, с недавних времен используется при лечении миофасциальных болевых синдромах, является нейротоксином. Временно подавляет нервно-мышечное проведение, тем самым способствует снижению боли и расслабляет спазмированную мышцу.
Реальность состоит в том, что все эти меры не могут считаться лечением синдрома грушевидной мышцы. Они лишь помогают в определенной мере снять боль до того момента, пока не будет выяснена истинная причина возникновения синдрома и не начнется ее устранение.
Избавляться надо не от боли, а от причины ее вызвавшей.
www.doctor-trubetskaya.ru
Синдром грушевидной мышцы: симптомы и лечение
Глубоко расположенная в организме, грушевидная мышца, воспаляясь, причиняет сильное беспокойство. Это так болезненно проявляется синдром грушевидной мышцы, симптоматика и лечение которого нельзя откладывать на потом.
Суть патологии
Синдром грушевидной мышцы определяют как совокупность болевых ощущений, которые проявляются в ягодицах.
Строение этой мышцы внешне напоминает форму треугольника, вершина которого размещена на передней стороне кости крестца. Волокна мышц растягиваются из области таза до сухожилия, проходя через крупное по площади седалищное отверстие. Из-за того, что площадь в седалищном отверстии заполнена волокнами не полностью, вверху и внизу образуются щели, где располагаются нерв и артерии ягодиц.
Функция мышцы выражается во время регулирования отведения и сведения бедра. Уплотнение мышечной ткани вызывает защемление седалищного нерва, которое отражается иррадиирущей болью.
Причины появления синдрома:
- травмирование поясничного отдела позвоночника;
- остеохондроз;
- чрезмерное напряжение мышечного корпуса;
- опухоли позвоночника;
- неудачная инъекция;
- проблемы в работе внутренних органов.
В случае длительного тонического напряжения мышцы нервное и сосудистое образования сдавливаются. Это вызывает сбой в кровообращении по сосудам, и боль поражает область ног.
Кроме того, напряжение связочного аппарата, проблемы с работой внутренних органов провоцируют синдром грушевидной мышцы. Все это завершается формированием остеохондроза поясничного отдела.
Появление болезни вызывает растяжение или миозит. Появление вторичного синдрома обусловлено заболеваниями крестцового и поясничного отдела позвоночника, патологиями в сфере гинекологии.
Признаки явления
Определить синдром грушевидной мышцы можно при появлении жалобы больного на боли в зоне ягодиц. Эти боли при интенсивности нагрузок усиливаются и начинают отдавать в другие части тела. Симптомы патологии характеризуют область, подверженную сдавливанию.
Если сдавливанию подвергается ягодичная мышца, то врачи диагностируют локальные симптомы. Их называют синдром Бонне-Бобровниковой, который проявляется, когда происходит натяжение мышцы ягодицы.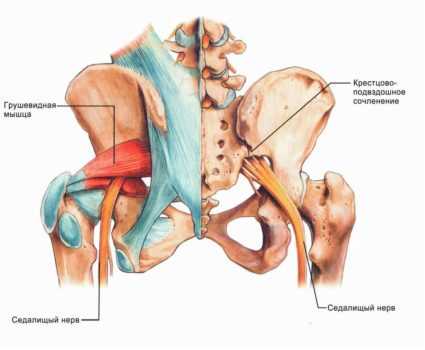
Защемление седалищного нерва вызывает тупые боли, жжение. В этом случае в кожном покрове усиливается чувствительность и боли распространяются по всей конечности.
Симптомы сдавливания нижней артерии в ягодицах выражаются спазмом, мешающим пациенту передвигаться. Покров кожи при этом бледнеет, больному необходимо лечь для того, чтобы боль утихла.
Остеохондроз и грушевидная мышца
Нередко синдром грушевидной мышцы является следствием такого запущенного заболевания, как остеохондроз. Поясничный остеохондроз провоцирует патологические процессы корешков нервов. Симптомы и осложнения зависят от степени поражения позвоночника.
Запущенный остеохондроз вызывает процессы деформации, и поясничный отдел поражает боль. Ее характер зависит от области пораженного сегмента.
Если болезнь проявляется исключительно болями, то назначается лечение медикаментами. Лечить болевой синдром рекомендуется препаратами, которые купируют боль. Позвоночная деформация вызывает люмбалгию, которая при отсутствии лечения может стать хронической.
Остеохондроз позвоночника характеризуется рефлекторными синдромами, включающими в себя нейрососудистые и мышечно-тонические. Патология грушевидной мышцы является самым опасным осложнением, к которому может привести поясничный остеохондроз.
Сложность явления заключается в том, что происходит защемление седалищного нерва. Тоническое напряжение мышц вызывает компрессию седалищного нерва в ягодице. Такое явление провоцирует боли не только в ягодице, но и в ногах. Врачи должны подобрать такое лечение, которое будет способствовать расслаблению и снятию напряжения на участке седалищного нерва.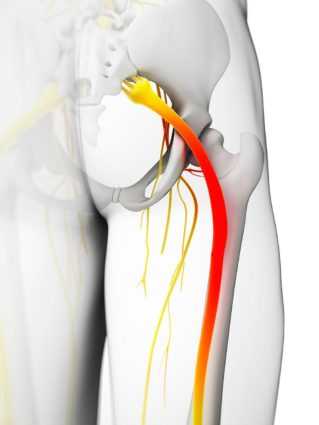
Лечение
Симптомы патологии позволяют определить терапию, которая будет наиболее эффективной. Первоначально следует определить причину возникновения патологии, поскольку от этого зависит терапия.
В методике лечения применяют рефлекторные способы:
- Иглоукалывание.
- Воздействие лазером.
- Гимнастические упражнения.
- Терапия вакуумом.
Синдром грушевидной мышцы рекомендуется лечить физиотерапией, которая снимает болевой синдром и спазмы. Специальные упражнения устраняют симптомы, спровоцировавшие защемление седалищного нерва.
Кроме того, для лечения этой патологии разрабатываются упражнения, которые подбираются для каждого пациента отдельно.
Врачи рекомендуют делать упражнения со специалистами, поскольку в домашних условиях пациент допускает ошибки. Это может негативно сказаться на здоровье. Упражнения следует выполнять без резких движений, умеренно.
Специалисты назначают упражнения на расслабление грушевидной мышцы. Это способствует улучшению общего состояния, восстанавливает способности к движению.
Упражнения делаются в основном на нижнюю область позвоночника, наиболее задействованную при движении. Гимнастика помогает не сразу, но при регулярном выполнении можно достичь результатов. К тому же упражнения влияют положительно на весь организм в целом, обеспечивая питание тканей позвоночника.
Физкультура делаются с опорой на твердую поверхность, лежа и сидя на стуле. Упражнения выполняются на разведение коленей, отвод ног в сторону.
Гимнастические упражнения в сочетании с курсом массажа и лечением медикаментами являются эффективной терапией от болезни. Массаж благотворно влияет на расслабление седалищного нерва. Растирание и прилив крови восстанавливают нормальное состояние нерва и тканей.
Лечение патологии дома
Увеличить продуктивность лечения можно с помощью средств, приготовленных по домашним рецептам. Мудрость поколений богата рецептами, избавляющими от напасти народными средствами.
Синдром грушевидной мышцы лечится настойками, компрессами, растираниями, которые можно приготовить в домашних условиях.
Лечение компрессами в домашних условиях пользуется спросом и популярностью. Можно приготовить смесь из двухсот граммов корней хрена и редьки. К ингредиентам добавить одну столовую ложку соли, уксуса, раствора керосина. Лекарство для избавления от патологии следует настоять неделю. Компресс накладывать на болезненную зону и применять до ощущения жжения.
Лечение с помощью растираний также приносит эффект. Смесь из 30 мл настойки валерианы и боярышника, 50 мл стручкового перца и 200 мл спирта прекрасно снимает воспаление седалищного нерва. Настойку следует настоять шесть дней, затем процедить. Лекарством необходимо натереть больное место.
Другая настойка, из хрена и редьки, способна снять воспаление за неделю. Для приготовления понадобится спирт, одна столовая ложка соли и стакан выжатого сока хрена и черной редьки. К этим компонентам добавляют полстакана меда и настаивают три дня. Затем можно приступать к использованию.
Профилактика
Синдром не представляет большой угрозы для здоровья, но при симптомах следует все же обратиться к врачу. Запущенная форма заболевания всегда провоцирует осложнения. Также очень важно проводить профилактику явления, чтобы не страдать от боли и других неприятностей.
Занимаясь спортом, человек не должен перенапрягать поясничный отдел позвоночника. Кроме того, важно избегать переохлаждения, чтобы не простудить нервные окончания и спину.
Также важно периодически проводить обследование организма, которое позволит выявить патологию.
Симптоматика проблемы позволяет быстро обратить на нее внимание, а значит, и начать правильное лечение. Не следует заниматься самолечением, врачи определяют патологию после проведения диагностики и быстро ставят на ноги пациента.
drpozvonkov.ru
