Гормоны крови
Гормоны — биологически активные вещества, которые вырабатываются железами внутренней секреции. Они регулируют все биохимические процессы в организме (рост, развитие, обмен веществ). В организме должен поддерживаться гормональный баланс. Анализ крови на гормоны помогает выявить нарушения подобного баланса, установить причины, назначить правильный курс лечения.
Лабораторные исследования крови на гормоны показывают состояние органов и систем организма:
-
Анализ на гормон ХГЧ (хронический гонадотропин человека), вырабатываемый клетками оболочки зародыша, позволяет выявить беременность уже на 6-10 день после оплодотворения.
При подготовке к беременности проверяют следующие гормоны:
- ФСГ (фолликулостимулирующий гормон) – отвечает за рост яйцеклетки (фолликула) у женщины.

- ЛГ (лютеинизирующий гормон) – обеспечивает завершение созревания яйцеклетки в фолликуле и последующую овуляцию у женщин. Влияет на созревание сперматозоидов у мужчин.
- Пролактин – отвечает за стимуляцию лактации после родов. Во время беременности снижает выделение ФСГ. В отсутствие беременности повышенное количество пролактина может препятствовать зачатию.
- Эстрадиол– влияет на все половые органы женщины.
- Прогестерон – вырабатывается после созревания яйцеклетки. Без него оплодотворенная яйцеклетка не может прикрепиться к матке. Низкий показатель гормона может спровоцировать выкидыш.
- Тестостерон – мужской половой гормон. Его пониженные показатели приводят к снижению качества спермы. У женщин повышенное количество гормона может привести к выкидышу.
- ДЭА-сульфат – вырабатывается в организме женщины.
 Повышенная концентрация может привести к бесплодию.
Повышенная концентрация может привести к бесплодию.
- Т3 (трийодтиронин) свободный – стимулирует кислородный обмен в тканях.
- Т4 (тироксин) свободный – стимулирует синтез белков.
- Антитела к тиреоглобулину (АТ-ТГ) – важный параметр для выявления ряда аутоиммунных заболеваний.
Гормоны гипофиза:
- ТТГ (тиреотропный гормон) – стимулирует выработку гормонов щитовидной железы (Т3 и Т4). Повышенное значение ТТГ, как правило, свидетельствует о пониженной функции щитовидной железы.
- ФСГ (фолликулостимулирующий гормон). Нормальные значения у женщин зависят от фазы менструального цикла.
- ЛГ (лютеинизирующий гормон). Нормальные значения у женщин зависят от фазы менструального цикла.
-
Пролактин. Основная функция – стимулирование развитие молочных желез и лактации. Повышенная концентрация пролактина называется гиперпролактинемией.
 Различают физиологическую и патологическую гиперпролактинемию. Физиологическая гиепрпролактинемия может быть вызвана кормлением грудью, беременностью, сильными физическими нагрузками, стрессом. Повышенная концентрация пролактина у женщин приводит к нарушению менструального цикла, может быть причиной бесплодия. У мужчин гиперпролактинемия ведет к снижению полового влечения и импотенции.
Различают физиологическую и патологическую гиперпролактинемию. Физиологическая гиепрпролактинемия может быть вызвана кормлением грудью, беременностью, сильными физическими нагрузками, стрессом. Повышенная концентрация пролактина у женщин приводит к нарушению менструального цикла, может быть причиной бесплодия. У мужчин гиперпролактинемия ведет к снижению полового влечения и импотенции.
- АКТГ (адренокортикотропный гормон) – стимулирует синтез и секрецию гормонов коры надпочечников.
Половые гормоны:
- Тестостерон (мужской половой гормон) – вырабатывается надпочечниками и в половых железах (у мужчин – в яичках, у женщин – в яичниках). Воздействует на развитие половых органов, формирование вторичных половых признаков, рост костей и мышц.
- Эстрогены (женские половые гормоны). Основные эстрогены – прогестерон и эстрадиол – вырабатываются надпочечниками и яичниками. Нормальные значения прогестерона у женщин зависят от фазы менструального цикла.
 Аналогично для эстрадиола. Повышенные значения эстрогенов могут указывать на опухоли яичников и коры надпочечников, а также цирроз печени. Пониженные – на недостаточное развитие и склероз яичников.
Аналогично для эстрадиола. Повышенные значения эстрогенов могут указывать на опухоли яичников и коры надпочечников, а также цирроз печени. Пониженные – на недостаточное развитие и склероз яичников.
Гормоны надпочечников:
- ДЭА-с (дегидроэпиандростерона сульфат) – необходим для синтеза тестостерона и эстрогенов. При обработке данных анализа надо также учитывать возраст пациента.
- Кортизол – участвует во многих обменных процессах, активно вырабатывается в результате реакции организма на голод или стресс.
- Альдостерон – отвечает за регулирование водно-солевого баланса в организме.
Можно сдавать кровь в течение дня, не ранее, чем через 3 часа после приема пищи или утром натощак. Чистую воду можно пить в обычном режиме.
«Семейная клиника» является партнером Лаборатории KDL. У нас Вы можете сдать любой анализ, стоимость и рекомендации по подготовке можно уточнить по телефону (843) 202-40-11.

10 гормонов, которые влияют на нашу красоту
Наш организм – это сложная система, в которой все процессы взаимосвязаны и отлажены природой. Малейшие сбои в его работе отражаются на функционировании всей системы, в том числе и нашей внешности. Изначальные данные, такие как цвет волос и тип телосложения, записаны в ДНК-коде и не меняются в течение жизни, а то, насколько упругой выглядит наша кожа и стройным тело, во многом зависит от уровня гормонов. Главных гормонов, которые влияют на нашу красоту, десять. Мы решили выяснить, что именно делает каждый из них и как гормональный дисбаланс отражается на внешности.
Эстроген
Эстрогены – это целая группа женских половых гормонов, к которым относятся эстрон, эстриол и эстрадиол. Все они вырабатываются в яичниках, отвечают за формирование фигуры по женскому типу, развитие половых органов и регулируют менструальный цикл. «Если эстроген вырабатывается в нормальном количестве, он очень положительно влияет на внешний вид женщины, – рассказывает Ирина Вяткина, врач гинеколог-эндокринолог «Клиники Марины Рябус».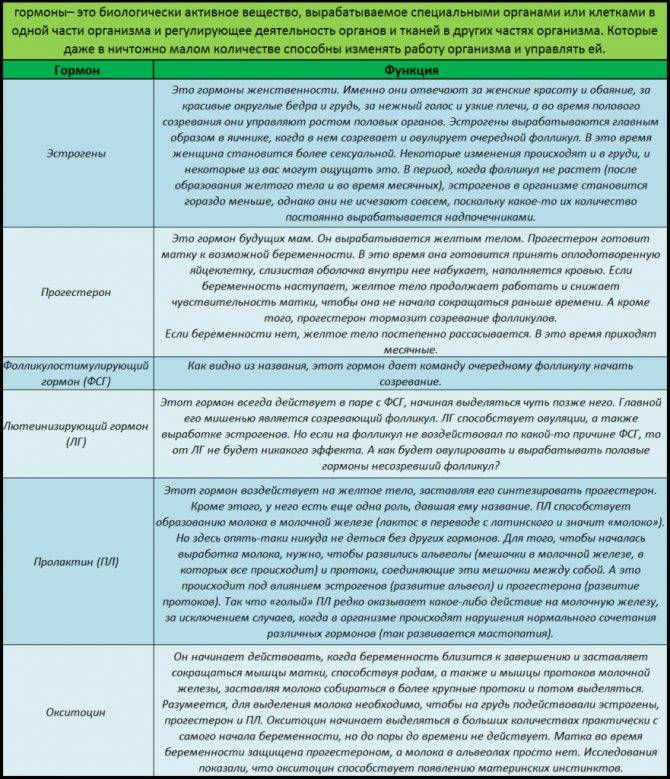 – Этот гормон участвует в процессе обновления клеток всего организма, в том числе и кожи. Эстроген положительно влияет и на красоту волос: придает им блеск, сохраняет молодость и здоровье. Эстрогены поднимают настроение, располагают к флирту и кокетству, препятствуют отложению холестерина в стенках сосудов, заставляют блестеть глаза, разглаживают морщинки, делают кожу эластичной и упругой, тем самым делая женщину красивой. Кроме того, эстрогены поднимают настроение и располагают к флирту и кокетству – они способствует развитию влечения у женщин к лицам мужского пола. На фоне увеличения выработки эстрогенов улучшается координация движений и тем самым походка, меняется качество речи. Она становится более приятной для восприятия».
– Этот гормон участвует в процессе обновления клеток всего организма, в том числе и кожи. Эстроген положительно влияет и на красоту волос: придает им блеск, сохраняет молодость и здоровье. Эстрогены поднимают настроение, располагают к флирту и кокетству, препятствуют отложению холестерина в стенках сосудов, заставляют блестеть глаза, разглаживают морщинки, делают кожу эластичной и упругой, тем самым делая женщину красивой. Кроме того, эстрогены поднимают настроение и располагают к флирту и кокетству – они способствует развитию влечения у женщин к лицам мужского пола. На фоне увеличения выработки эстрогенов улучшается координация движений и тем самым походка, меняется качество речи. Она становится более приятной для восприятия».
Эстроген по праву считается главным женским гормоном красоты. Его дефицит сказывается не только на самочувствии, но и на внешности: волосы становятся тусклыми и могут расти в ненужных местах (например, на подбородке или груди), а кожа выглядит бледной и начинает рано увядать.
Бывают ситуации, когда уровень эстрогена у женщины повышен. Это сопровождается нарушением половой функции (пропадают месячные или овуляция), образованием жира именно на животе и бедрах, а также предменструальным синдромом.
Прогестерон
Основная задача прогестерона – это развитие яйцеклетки и ее размещение в матке, поэтому его часто называют гормоном беременности. У небеременных женщин прогестерон также присутствует и повышается во второй фазе менструального цикла, что, увы, негативно сказывается на внешности. «Прогестерон способствует задержке жидкости в организме, повышает проницаемость сосудистой стенки, кожа становится растяжимой, повышается выделение кожного сала и появляются угревые высыпания.
ДГЭА (дегидроэпиандростерон)
«ДГЭА – гормон, выделяемый надпочечниками. Он является предшественником половых гормонов, отвечает за половое влечение, ясный ум, твердую память, мышечную силу и физическую выносливость и улучшает настроение – все это является неотъемлемой частью молодости и красоты», – говорит Елена Шаткарь, эндокринолог резиденции красоты и долголетия GLMED. Пониженное содержание дегидроэпиандростерона негативно сказывается как на всем гормональном фоне, так и непосредственно на внешности и самочувствии.
Мелатонин
Мелатонин, известный как гормон сна, влияет и на многие другие функции организма. Он участвует в работе желудочно-кишечного тракта, эндокринной и иммунной систем, отвечает за нормальное функционирование клеток мозга и защиту от свободных радикалов. Да, мелатонин – это мощный антиоксидант, уровень которого влияет на то, как кожа и остальные органы могут самостоятельно противостоять свободным радикалам, разрушающим клетки. И это еще не все. «Действие мелатонина затрагивает сжигание жира во время сна, – рассказывает Елена Шаткарь. – Выработка гормона происходит во время сна в его наиболее глубокой фазе – примерно с 12 часов ночи до 4 часов утра. Главное существенное условие для его выработки – человек должен спать в темном помещении. Критерием темноты может служить факт невозможности рассмотреть свою вытянутую руку.
Кортизол
Мелатонин влияет на выработку кортизола – гормона стресса, который синтезируется надпочечниками и помогает выжить в экстренных ситуациях. «При изменении выработки кортизола меняются углеводный обмен и выработка инсулина, что приводит к изменению внешнего вида и качества кожи. При высоком уровне инсулина происходит нарушение работы сальных и потовых желез, кожа теряет свои естественные защитные свойства, легко поражается бактериальной и грибковой инфекцией, теряет свою упругость, эластичность, снижается синтез коллагена.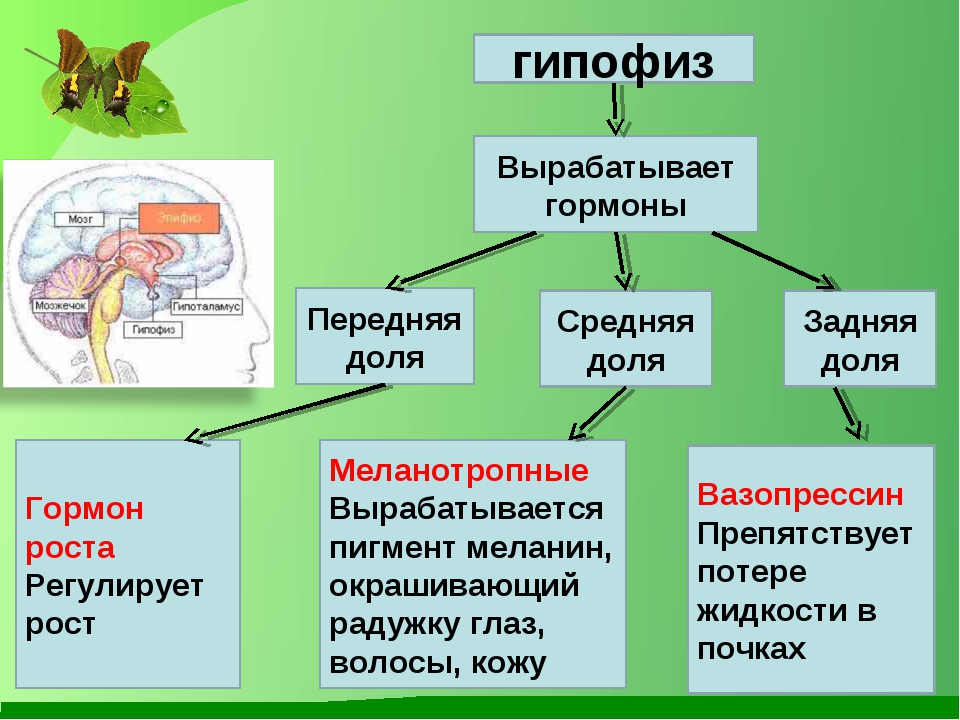 При повышении уровня кортизола кожа истончается и становится склонной к появлению пигментации. При нормальной выработке кортизола кожа упругая, ровная и красивая», – рассказывает Ирина Вяткина. Повышенный кортизол способствует накоплению жира в области лица и живота, поэтому справедливо выражение, что стресс мешает похудеть.
При повышении уровня кортизола кожа истончается и становится склонной к появлению пигментации. При нормальной выработке кортизола кожа упругая, ровная и красивая», – рассказывает Ирина Вяткина. Повышенный кортизол способствует накоплению жира в области лица и живота, поэтому справедливо выражение, что стресс мешает похудеть.
Тестостерон
Тестостерон, хоть и считается условно мужским гормоном, у женщин также вырабатывается при помощи надпочечников и половых желез. Тестостерон имеет непосредственное влияние на красоту кожи. «Он повышает скорость обновления клеток эпидермиса и увеличивает выработку коллагена за счет стимуляции соединительной ткани, производящей протеины, необходимые для синтеза коллагена, – говорит Ирина Вяткина. – С возрастом наблюдается снижение синтеза тестостерона. В результате замедляется регенерация кожи, снижаются ее защитные функции и упругость». Такие же симптомы могут наблюдаться и в молодом возрасте из-за гормональных нарушений. Повышение уровня тестостерона в норме происходит во второй фазе цикла, что вместе с прогестероном провоцирует образование прыщей.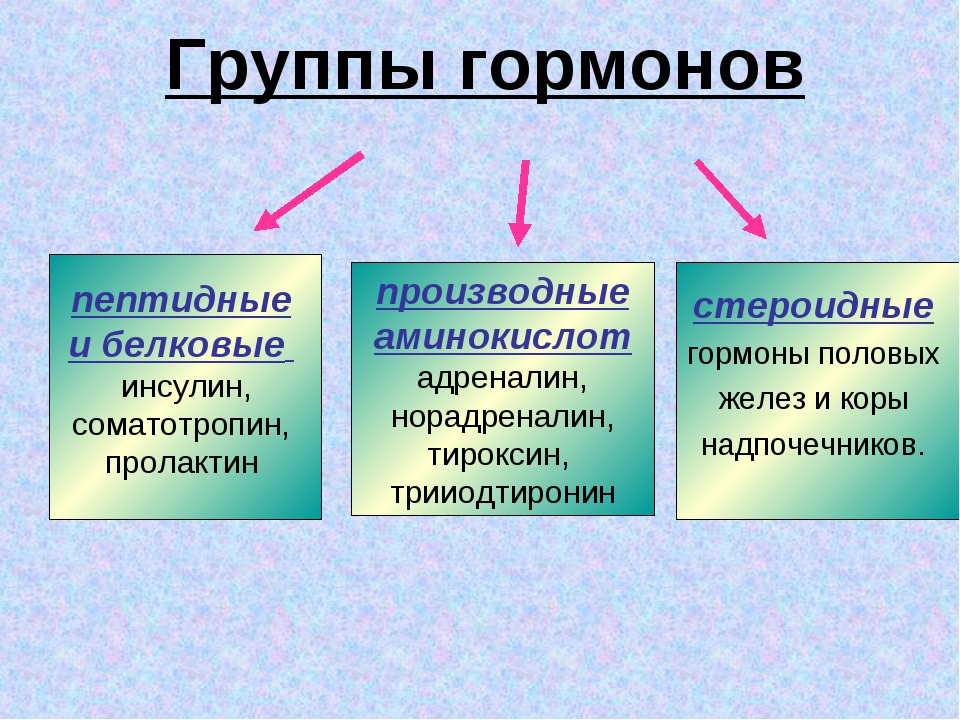 Сейчас набирает популярность тестостероновая терапия, которая улучшает качество кожи при возрастном снижении синтеза гормона. Врачи предупреждают, что самостоятельным приемом тестостерона можно сильно навредить своему здоровью – такая терапия проводится только по показаниям под наблюдением эндокринолога.
Сейчас набирает популярность тестостероновая терапия, которая улучшает качество кожи при возрастном снижении синтеза гормона. Врачи предупреждают, что самостоятельным приемом тестостерона можно сильно навредить своему здоровью – такая терапия проводится только по показаниям под наблюдением эндокринолога.
Соматотропин
Соматотропин известен как гормон роста. Его влияние на красоту и молодость сложно переоценить. «Соматотропин отвечает за рост и восстановление костей, помогает нормализовать обменные процессы, усиливает сжигание жира и помогает печени вырабатывать энергию для всего организма, – рассказывает Елена Шаткарь. – С возрастом выработка гормона роста замедляется, в связи с этим начинаются процессы старения. Повысить уровень соматотропина помогают регулярные физические нагрузки, правильное питание и полноценный ночной сон». Выработка гормона роста начинает снижаться уже после 25 лет, а к 45 годам его синтез в два раза меньше, чем в детстве. Это сопровождается снижением качества сна, нарушением аппетита и увеличением массы тела.
Тиреотропный гормон, тироксин и трийодтиронин
Тиреотропный гормон, тироксин и трийодтиронин – это все гормоны щитовидной железы, которые работают сообща. Они участвуют практически во всех обменных процессах организма, регулируют метаболизм, скорость синтеза витаминов и поддерживают нормальную функцию дыхания. «При нехватке гормонов щитовидной железы (гипотиреозе) кожа становится сухой, ногти – ломкими, выпадают волосы. А при избытке гормонов щитовидной железы (гипертиреозе) кожа становится влажной, повышается потливость, а, несмотря на здоровый аппетит и достаточный прием пищи, человек теряет в весе. Однако сброшенные килограммы совсем не радуют, так как при этом серьезно нарушается работа сердца, – говорит Юрий Потешкин, к. м. н., врач-эндокринолог клиники «Атлас». – При первых симптомах, указывающих на неполадки с функционированием щитовидной железы, следует сделать анализ крови на тиреотропный гормон. Именно он регулирует функции тироксина и трийодтиронина и отражает их уровень в организме».
Комментарий косметолога
Юлия Щербатова, врач-дерматокосметолог, челюстно-лицевой хирург, главный врач «Клиники современной косметологии Юлии Щербатовой»:
«Любой гормональный дисбаланс – состояние, которое развивалось в организме долго, и его коррекция тоже займет какое-то, зачастую довольно продолжительное время. Все это время косметолог может и должен помогать пациенту решать проблемы, с которыми тот обратился. Мы ни в коем случае не должны ждать завершения лечения, чтобы заниматься косметологией. Работа в этом случае будет, скорее, симптоматическая. Если проблемы связаны с сосудистой сеткой, мы используем лазеротерапию, если пациент жалуется на акне – лечим акне, если его беспокоит пигмент – боремся с пигментом инъекциями и лазером. Словом, действуем по показаниям и состоянию.
Типологизировать проблемы с кожей и их связь с гормональными нарушениями вряд ли возможно, потому что они могут проявляться очень по-разному. Но совершенно точно могу сказать, что коррекция гормонального фона при участии грамотного эндокринолога сделает результат более выраженным и эффективным. А вот желание обойтись одной косметологией, без плановой терапии, – это, как правило, трата денег и времени на процедуры, которые не сработают или сработают недостаточно хорошо. И дело не в самих процедурах, а в патологиях пациента. Так, например, если убрать лазером сосудистую сетку с лица, но не решить проблемы с избытком эстрогена или дефицитом прогестерона, из-за которых она часто возникает, – сосуды быстро вернутся. То же касается и гиперпигментации: казалось бы, бесследно удаленные лазером пигментные пятна будут возвращаться до тех пор, пока не придут хотя бы в относительный порядок стероидные гормоны и гормоны гипофиза, влияющие на клетки-меланоциты. Словом, при эндокринных проблемах, которые сегодня бывают у большого количества пациентов, сочетание косметологии с плановой терапией работает на порядок лучше, чем что-то одно.»
А вот желание обойтись одной косметологией, без плановой терапии, – это, как правило, трата денег и времени на процедуры, которые не сработают или сработают недостаточно хорошо. И дело не в самих процедурах, а в патологиях пациента. Так, например, если убрать лазером сосудистую сетку с лица, но не решить проблемы с избытком эстрогена или дефицитом прогестерона, из-за которых она часто возникает, – сосуды быстро вернутся. То же касается и гиперпигментации: казалось бы, бесследно удаленные лазером пигментные пятна будут возвращаться до тех пор, пока не придут хотя бы в относительный порядок стероидные гормоны и гормоны гипофиза, влияющие на клетки-меланоциты. Словом, при эндокринных проблемах, которые сегодня бывают у большого количества пациентов, сочетание косметологии с плановой терапией работает на порядок лучше, чем что-то одно.»
Имейте в виду, что любая попытка самостоятельно исправить гормональный дисбаланс может повлечь за собой еще большие проблемы со здоровьем. Грамотный врач-эндокринолог может вам подобрать нужный тип и дозировку гормонозаместительной терапии. Порой можно обойтись и вовсе без нее: на нарушение работы гормональной системы может влиять любое другое заболевание и даже низкий уровень витаминов и микроэлементов. В таких случаях врач будет корректировать именно первопричину.
Порой можно обойтись и вовсе без нее: на нарушение работы гормональной системы может влиять любое другое заболевание и даже низкий уровень витаминов и микроэлементов. В таких случаях врач будет корректировать именно первопричину.
Главные женские гормоны для здоровья и красоты
Опубликовано: 27.11.2017 Обновлено: 09.03.2021 Просмотров: 374319
Гормональный дисбаланс может возникать по самым разным причинам: из-за стресса, нарушений иммунитета, хронических заболеваний и вирусных инфекций, длительного приема гормональных препаратов и даже недосыпания.
В каких случаях необходимо обязательно сдать кровь на лабораторные исследования? В первую очередь — при нерегулярном менструальном цикле, обильных менструациях или болевых ощущениях во время цикла, а также проблемах с зачатием.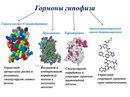 Ухудшение состояния кожи — прыщи, угри, снижение либидо — не менее весомые поводы обратиться в СИТИЛАБ для сдачи анализов.
Ухудшение состояния кожи — прыщи, угри, снижение либидо — не менее весомые поводы обратиться в СИТИЛАБ для сдачи анализов.
ФСГ (фолликулостимулирующий гормон)
Вырабатывается в гипофизе, способствует образованию и созреванию яйцеклеток, влияет на формирование фолликула. Достижение максимального уровня ФСГ приводит к овуляции. Тест на уровень ФСГ — один из главных для выявления патологий репродуктивной системы у женщин.32-20-003 — Фолликулостимулирующий гормон
ЛГ (лютеинизирующий гормон)
Вырабатывается в гипофизе, стимулирует выработку прогестерона, обеспечивает овуляцию и образование желтого тела. Высокий уровень ЛГ свидетельствует о преждевременной менопаузе, гипофункции яичников.32-20-002 — Лютеинизирующий гормон
Прогестерон
Уникальный гормон женщин. Синтез прогестерона осуществляется в яичниках, коре надпочечников; желтым телом, плацентой во время беременности. Его главная задача — регуляция менструального цикла.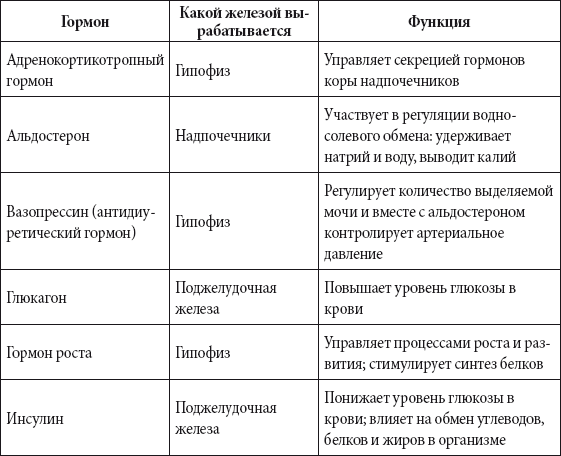 Он подготавливает эндометрий к прикреплению яйцеклетки, сохранению беременности.
Он подготавливает эндометрий к прикреплению яйцеклетки, сохранению беременности.32-20-005 — Прогестерон
Эстрадиол
Один из главных женских гормонов — гормон красоты. Под его влиянием формируются вторичные половые признаки, округлые формы фигуры, мягкий, бархатистый тембр голоса, нежная кожа также его заслуга. Участвует в регуляции менструального цикла, контролирует обменные процессы в костной ткани, поддерживает хорошее настроение и либидо.32-20-004 — Эстрадиол (Е2)
Тестостерон
Тестостерон играет важную роль для репродуктивного здоровья женщины, участвует в формировании фолликула яичника. Повышение уровня тестостерона может привести к нарушению менструального цикла, появлению волос на лице, акне, себорейному дерматиту.32-20-008 — Тестостерон
32-20-010 — Тестостерон свободный
Ингибин В
Маркер функции клеток Сертоли и экзокринной тестикулярной функции у мужчин (состояния сперматогенеза). У женщин ингибин В является основным показателем EFORT-теста (Exogenous FSH Ovarian Reserve Test) — тест на функциональный резерв яичников. Определяет выработку жизнестойких яйцеклеток. Является маркером опухоли яичников в период мено- и постменопаузы.
У женщин ингибин В является основным показателем EFORT-теста (Exogenous FSH Ovarian Reserve Test) — тест на функциональный резерв яичников. Определяет выработку жизнестойких яйцеклеток. Является маркером опухоли яичников в период мено- и постменопаузы.32-20-006 — Ингибин В
Антимюллеров гормон
Маркер овариального резерва яичников, овариального старения, дисфункции и овариального ответа. Уровень этого гормона коррелирует с количеством антральных фолликулов, от количества которых зависят шансы на успех зачатия. Чаще всего гормон повышен при синдроме поликистозных яичников, бесплодии, опухолях яичника.32-20-007 — Антимюллеров гормон (AMH/MIS)
Пролактин
Гормон, вырабатываемый лактотрофами — клетками передней доли гипофиза. Пролактин играет исключительно важную роль во многих процессах, происходящих в организме, в частности — в обеспечении нормальной работы репродуктивной системы. Повышение уровня пролактина является одной из частых причин бесплодия и наиболее частой при гормональных формах бесплодия у женщин.
32-20-001 — Пролактин
Тиреотропный гормон
Оказывает стимулирующее влияние на все этапы биосинтеза гормонов щитовидной железы, которые влияют на повышение утилизации углеводов, увеличение поглощения глюкозы мышцами, стимуляцию белкового синтеза, повышение расщепления жиров и окисление жирных кислот. Помогает поддерживать вес в норме и сохранять стройность. Нарушение функции щитовидной железы приводит к развитию симптомов, вызывающих нарушение обмена веществ, а также репродуктивной функции.31-20-001 — ТТГ (тиреотропный гормон)
Женский гормональный статус — базовые лабораторные показатели
Комплексное обследование на основные гормоны женской половой системы, которое используется при диагностике нарушений менструального цикла (НМЦ) и бесплодия.
Синонимы русские
Гормоны женской половой системы.
Синонимы английские
Female Sex Hormones Check up;
Female Reproductive System Laboratory Panel.
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 2-3 часов до исследования, можно пить чистую негазированную воду.
- Исключить (по согласованию с врачом) прием стероидных и тиреоидных гормонов в течение 48 часов до исследования.
- При отсутствии особых указаний врача взятие крови на анализ рекомендуется проводить до 11 часов утра.
- Исключить физическое и эмоциональное перенапряжение в течение 24 часов до исследования.
- Не курить в течение 3 часов до исследования.
Общая информация об исследовании
Репродуктивная функция женщины поддерживается благодаря координированному взаимодействию гормонов яичников, гипофиза и гипоталамуса. Для оценки женского гормонального статуса проводят комплексное исследование гормонов женской половой системы. Наиболее важными гормонами женской половой системы являются:
1. Эстрогены: эстрон, эстриол, эстрадиол. Эстрадиол – основной половой гормон женщины репродуктивного возраста. Он вырабатывается яичниками и в меньшем количестве клетками подкожно-жировой ткани и кожи. Его основной функцией является подготовка эндометрия матки к имплантации эмбриона. Концентрация эстрадиола возрастает в первую половину менструального цикла и достигает максимума в период овуляции. Нарушение выработки эстрадиола яичниками в репродуктивном возрасте приводит к ановуляторным циклам и нарушениям менструального цикла (НМЦ). Снижение уровня эстрадиола, которое в норме наблюдается при старении женского организма, сопровождается такими эффектами, как возрастные изменения кожи, лабильность эмоций, диспареуния и другие. Основным половым гормоном в период беременности является эстриол, в постменопаузе эстрон. Все женские половые гормоны образуются в результате биохимических превращений мужских половых гормонов — тестостерона и других андрогенов.
Эстрогены: эстрон, эстриол, эстрадиол. Эстрадиол – основной половой гормон женщины репродуктивного возраста. Он вырабатывается яичниками и в меньшем количестве клетками подкожно-жировой ткани и кожи. Его основной функцией является подготовка эндометрия матки к имплантации эмбриона. Концентрация эстрадиола возрастает в первую половину менструального цикла и достигает максимума в период овуляции. Нарушение выработки эстрадиола яичниками в репродуктивном возрасте приводит к ановуляторным циклам и нарушениям менструального цикла (НМЦ). Снижение уровня эстрадиола, которое в норме наблюдается при старении женского организма, сопровождается такими эффектами, как возрастные изменения кожи, лабильность эмоций, диспареуния и другие. Основным половым гормоном в период беременности является эстриол, в постменопаузе эстрон. Все женские половые гормоны образуются в результате биохимических превращений мужских половых гормонов — тестостерона и других андрогенов.
2. Гормоны аденогипофиза. Синтез эстрогенов и состояние эндометрия находятся под контролем фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ) гормонов аденогипофиза. Оба гормона являются гетеродимерами и состоят из двух белковых субъединиц альфа α и бета β. Альфа-субъединицы ФСГ, ЛГ, а также тиреотропного (ТТГ) гормона и хорионического гонатропина человека (ХГЧ) имеют абсолютно одинаковую структуру. Бета-субъединицы, напротив, уникальны для каждого из гормонов и обеспечивают их уникальную функцию. Основная функция ФСГ заключается в стимулировании созревания фолликула, что нашло отражение в названии этого гормона. Основная роль ЛГ — контроль овуляции и формирование желтого тела.
Синтез эстрогенов и состояние эндометрия находятся под контролем фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ) гормонов аденогипофиза. Оба гормона являются гетеродимерами и состоят из двух белковых субъединиц альфа α и бета β. Альфа-субъединицы ФСГ, ЛГ, а также тиреотропного (ТТГ) гормона и хорионического гонатропина человека (ХГЧ) имеют абсолютно одинаковую структуру. Бета-субъединицы, напротив, уникальны для каждого из гормонов и обеспечивают их уникальную функцию. Основная функция ФСГ заключается в стимулировании созревания фолликула, что нашло отражение в названии этого гормона. Основная роль ЛГ — контроль овуляции и формирование желтого тела.
3. Пролактин — гормон аденогипофиза, по структуре напоминающий гормон роста и хорионический соматомаммотропин. Основными функциями пролактина являются: (1) развитие молочных желез, (1) секреция молока, (2) ингибирование ФСГ и ЛГ. Секреция пролактина находится под строгим контролем гипоталамуса. В норме дофамин гипоталамуса ингибирует секрецию пролактина. В результате концентрация пролактина у небеременных сохраняется на очень низком уровне (около 8 нг/мл). Существует несколько физиологических и патологических стимулов, повышающих уровень пролактина. Физиологические стимулы (сон, стресс, физическая активность) приводят к транзиторным и незначительным колебаниям уровня пролактина, которые не сказываются на фертильности. Напротив, патологические стимулы (пролактинома, гипотиреоз, прием антипсихотических препаратов) приводят к стойкому и существенному повышению уровня пролактина, который ингибирует циклическое воздействие ФСГ и ЛГ и, как следствие, приводит к ановуляции и бесплодию.
В норме дофамин гипоталамуса ингибирует секрецию пролактина. В результате концентрация пролактина у небеременных сохраняется на очень низком уровне (около 8 нг/мл). Существует несколько физиологических и патологических стимулов, повышающих уровень пролактина. Физиологические стимулы (сон, стресс, физическая активность) приводят к транзиторным и незначительным колебаниям уровня пролактина, которые не сказываются на фертильности. Напротив, патологические стимулы (пролактинома, гипотиреоз, прием антипсихотических препаратов) приводят к стойкому и существенному повышению уровня пролактина, который ингибирует циклическое воздействие ФСГ и ЛГ и, как следствие, приводит к ановуляции и бесплодию.
При подготовке к анализу и при оценке его результатов необходимо учитывать фазу менструального цикла, на фоне которой был произведено взятие крови на исследование. ФСГ и эстрадиол желательно исследовать на 2-3 день фолликулярной фазы менструального цикла, ЛГ — в середине фолликулярной фазы цикла, пролактин — в лютеиновую фазу цикла.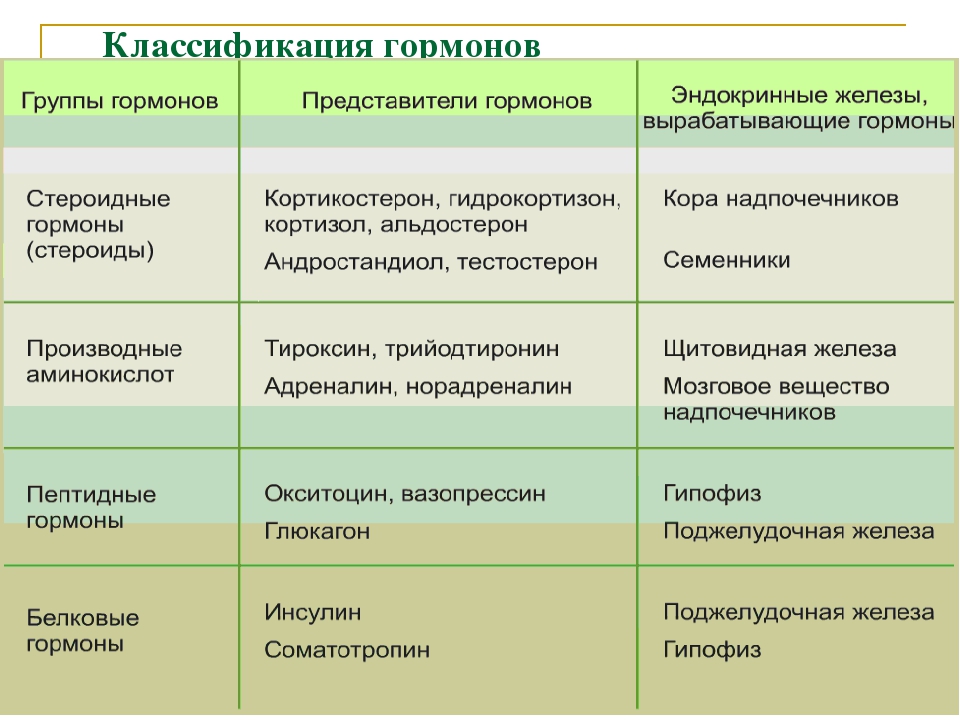
В данное комплексное исследование включены базовые лабораторные тесты. На репродуктивную функцию женщины оказывают влияние и некоторые другие гормональные факторы, в том числе гормоны щитовидной железы и надпочечников. Так, причиной ановуляции может быть гипо/гипертиреоз или синдромом Кушинга. По этой причине в некоторых случаях может быть показано более полное лабораторное обследование (например, анализы на инфекции, передающиеся половым путем). Результат исследования оценивают с учетом всех значимых клинических, лабораторных и инструментальных данных. Повторные анализы рекомендуется выполнять с помощью одних и тех же тест-систем, то есть в одной лаборатории.
Для чего используется исследование?
- Для оценки гормонального статуса женщины;
- для диагностики нарушений менструального цикла, ановуляции, менопаузы.
Когда назначается исследование?
- При обследовании бесплодной пары;
- при обследовании пациентки с нарушением менструального цикла: первичной аменореей (отсутствие менархе в возрасте до 14 лет при отсутствии вторичных половых признаков или до 16 лет при наличии половых признаков), вторичной аменореей (отсутствие менструального цикла на протяжении 3 или 6 месяцев у ранее менструирующей женщины), дисменореей (болевом синдроме при менструальном цикле) и меноррагией (обильных менструальных кровотечениях).

Что означают результаты?
Референсные значения
Для каждого показателя, входящего в состав комплекса:
Важные замечания
- Рекомендуется выполнять ежегодные анализы с помощью одних и тех же тест-систем, то есть в одной лаборатории;
- результаты исследования оценивают с учетом дополнительных клинических, инструментальных и лабораторных данных.
Также рекомендуется
[08-116] Тироксин свободный (Т4 свободный)
[08-118] Тиреотропный гормон (ТТГ)
[08-031] Свободный кортизол в моче
[40-042] Интимный — оптимальный — анализ мазка у женщин
Кто назначает исследование?
Акушер-гинеколог, эндокринолог.
Литература
- McPhee S.J., Papadakis M. CURRENT Medical Diagnosis and Treatment / S. J. McPhee, M. Papadakis; 49 ed. — McGraw-Hill Medical, 2009.
- Master-Hunter T, Heiman DL. Amenorrhea: evaluation and treatment.
 Am Fam Physician. 2006 Apr 15;73(8):1374-82.
Am Fam Physician. 2006 Apr 15;73(8):1374-82.
Как на наш характер влияют гормоны, иммунитет, микробы и пульс
- Кристиан Джарретт
- BBC Future
Большинство черт характера человека видны невооруженным глазом. Но есть и другие, скрытые силы, которые формируют нашу личность.
Автор фото, Billy Fletcher / Unsplash
Обычно наше восприятие человека зависит от черт характера, которыми он отличается.
Эта женщина всегда улыбающаяся и болтливая. Этот мужчина раздражительный, а тот — аккуратист. Конечно, все эти различия весьма интересны, но если обращать внимание только на заметное поведение, то это не позволит нам заглянуть вглубь и увидеть, что именно формирует личность того или иного человека.
Ключ к разгадке можно получить, заглянув внутрь организма.
Последние исследования дают все больше доказательств в подтверждение того, что наш характер неразрывно связан с многочисленными физиологическими аспектами — от гормонов и иммунной системы до микробов, населяющих кишечник.
Все эти открытия важны, поскольку от личности человека (особенно таких ее черт, как добросовестность и невротизм*) зависят психическое и физическое здоровье и долголетие в будущем.
(*Современная психология выделяет пять основных аспектов личности, из комбинации которых складывается характер человека: открытость опыту, добросовестность, экстраверсия, доброжелательность, невротизм. — Ред.)
Автор фото, Getty Images
Підпис до фото,Оказывается, наш характер неразрывно связан с многочисленными физиологическими аспектами
И, возможно, выявить причины поможет работа с физиологической основой личности.
Над этим вопросом задумывались еще некоторые основоположники психологии личности. В 1961 году американский психолог Гордон Олпорт писал: «Когда-то в далеком будущем выяснятся факты, доказывающие тесную взаимосвязь личности и биологии человека».
В 1961 году американский психолог Гордон Олпорт писал: «Когда-то в далеком будущем выяснятся факты, доказывающие тесную взаимосвязь личности и биологии человека».
Но вместе с тем он признавал: биологии следует многое наверстать.
Позже, в том же десятилетии, английский психолог Ханс Айзенк (родом из Германии) пошел еще дальше. Он опубликовал свой труд «Биологические основы личности» — собственную экспериментальную карту физиологической основы психологии.
В 1987-м он отмечал, что исследование характера близнецов показало — личность опирается на генетическую основу и «в таком случае, безусловно, это находит отражение в определенных физиологических структурах, биохимической секреции и других биологических функциях организма…».
По мнению Айзенка и других, наша личность в основном зависит от уровня активности мозга.
Основной составляющей теорий этих ученых были различия между интровертами и экстравертами.
Сегодня их бы поразило и порадовало то, как далеко мы продвинулись в понимании связей между нашей личностью и телом.
Рассмотрим, например, гормон кортизол, который выделяется, когда мы переживаем стресс. Результаты ранних исследований, в которых авторы связали между собой кортизол и личность, были противоречивыми.
Но эти исследования опирались на несистематически взятые мазки слюны, а это не идеальный метод, потому что уровни кортизола существенно меняются в течение одного дня, не говоря уже о неделях и месяцах.
Однако в исследовании, результаты которого опубликовали в 2017 году, эта проблема была преодолена. Исследователи проанализировали уровни кортизола в волосах более 2000 участников, которые также заполняли анкеты с вопросами, касающимися их личности.
Для тестирования у каждого добровольца отрезали 3 см волос — материал для исследования того количества кортизола, что накопилось за последние три месяца.
Автор фото, SPL
Підпис до фото,Личность связана со многими аспектами нашей физиологии: от гормонов и иммунной системы до микробов, которые живут в кишечнике
Чем больше баллов участники набрали по шкале добросовестности (черта характера, которая ассоциируется с самодисциплиной, организованностью и амбициозностью), тем ниже были уровни кортизола в их волосах.
Исследователи также зафиксировали уровень здоровья участников, проанализировав их питание, физические упражнения и употребление алкоголя. Добросовестность коррелировала с лучшим здоровьем по всем пунктам. И это логично.
Но самое важное то, что связь между уровнем кортизола в волосах и добросовестностью осталась даже после того, как устранили различия в отношении людей к своему здоровью.
Таким образом, это исследование демонстрирует доказательства того, что очень добросовестные люди меньше подвержены стрессу. То есть уровень кортизола у них ниже не только потому, что они ведут здоровый образ жизни.
Дело в том, что эти люди в своей физиологической основе менее чувствительны к стрессу, а это может способствовать их долголетию и более крепкому здоровью, чем у других людей.
Еще одна черта личности, тесно связанная со здоровьем, — невротизм. Люди, набравшие больше баллов по этой шкале, склонны к гневу, враждебности, плохому настроению и тревожности.
Также они рискуют иметь слабое здоровье. Как свидетельствуют новые открытия, это может быть связано с внутренним состоянием организма — микрофлорой кишечника.
В другом исследовании, опубликованном в 2017 году, ученые проанализировали ДНК из 672 образцов экскрементов, предоставленных добровольцами, которые также заполнили анкеты со списком вопросов относительно личности.
Даже с учетом разницы в питании исследователи нашли небольшую, однако значимую связь между высоким результатом по шкале невротизма и уровнями гамма-протеобактерий, среди которых немало болезнетворных.
Мы часто слышим, что бактерии в нашем кишечнике могут быть как полезными, так и вредными, и последние негативно сказываются на нашем физическом и психическом состоянии.
Автор фото, Getty Images
Підпис до фото,Уровень гормона кортизола, который выделяется во время стресса, можно измерить в волосах человека
Гамма-протеобактерии содержат потенциально вредные бактерии, относящиеся к категории со знаком «минус». Повышенный уровень таких бактерий может также свидетельствовать о хроническом воспалении (острое воспаление помогает организму справиться с травмой и инфекцией, но хроническое воспаление — это уже вредно).
Повышенный уровень таких бактерий может также свидетельствовать о хроническом воспалении (острое воспаление помогает организму справиться с травмой и инфекцией, но хроническое воспаление — это уже вредно).
Напротив, полезные микробы могут способствовать здоровью и важны для развития мозга. В этом исследовании добросовестность также была связана с микробиомом (всеми микробами, населяющими человеческое тело).
Менее добросовестные участники имели низкие уровни «полезных» бактерий Lachnospiraceae, которые могут предотвращать развитие хронических воспалений и обеспечивать поддержание нормального веса.
Связь между личностью человека и его микробиомом может объяснить, почему невротические и менее добросовестные личности более уязвимы к болезням.
Впрочем, ситуация остается сложной. Эти новые исследования — лишь пробные. Пока мы не можем четко определить, что чему предшествует: личность влияет на бактерии кишечника или наоборот?
Однако нам достоверно известно: связь между этими двумя явлениями возникает на ранних этапах жизни. Исследование 2015 года показало, что разные характеристики микрофлоры кишечника коррелируют с темпераментом детей от 18 до 27 месяцев.
Исследование 2015 года показало, что разные характеристики микрофлоры кишечника коррелируют с темпераментом детей от 18 до 27 месяцев.
Например, у мальчиков и девочек, которых матери назвали более радостными и активными (а это признак экстраверсии у маленьких детей), было больше разных бактерий в микрофлоре кишечника, что полезно для здоровья. И причина была не в отличиях в питании. По крайней мере не полностью.
Маркеры хронического воспаления в организме также связаны с личностью.
В исследовании 2016 года приняли участие более 26 тысяч человек. Как выяснилось, у индивидов, которые продемонстрировали высокий уровень добросовестности, организм вырабатывал меньше определенных белков, с помощью которых иммунная система борется с заболеваниями.
Автор фото, Getty Images
Підпис до фото,Полезные микробы важны для развития мозга
Как свидетельствуют результаты анализов крови, это, в частности, С-реактивный белок и интерлейкин-6. Большая открытость (что ассоциируется с готовностью пробовать новое и эстетической чувствительностью) также коррелировала с низким уровнем С-реактивного белка.
Большая открытость (что ассоциируется с готовностью пробовать новое и эстетической чувствительностью) также коррелировала с низким уровнем С-реактивного белка.
По мнению исследователей, эта связь возникает потому, что люди, открытые ко всему новому, склонны вести активный и интеллектуально насыщенный образ жизни. А это, в свою очередь, помогает бороться с воспалениями, возникающими регулярно.
Конечно, мало кто из нас занимается своим микробиомом или С-реактивным белком. Однако с личностью также связаны привычные для нас аспекты деятельности нашего организма, например, кровяное давление и пульс.
Например, результаты исследования, опубликованные в 2017 году, в котором приняли участие более 5 тысяч британцев и британок в возрасте 50 лет, свидетельствуют, что люди с гипертензией набирали больше баллов по шкале невротизма и меньше — по добросовестности.
Еще и таким образом эти черты характера могут влиять на физическое здоровье.
А между тем, хотя низкий пульс и считается признаком хорошего физического здоровья, личностный подтекст у него темный. По результатам нескольких исследований оказалось, что низкий пульс коррелирует с высокими показателями психопатии.
Люди, к которым можно применить это описание, демонстрируют поверхностное обаяние, бесстрашие и импульсивность. И это не так уж удивляет. Исследователи уже ассоциируют низкий пульс с повышенными показателями агрессивного и криминального поведения.
Этому есть два объяснения. Низкий пульс — признак бесстрашия, который может указывать на неприятное состояние «недостаточного возбуждения» коры головного мозга.
Автор фото, Getty Images
Підпис до фото,Возможно, в недалеком будущем, чтобы определить характер человека, мы будем делать анализ крови и измерять пульс
Он провоцирует некоторых людей с психопатическими наклонностями снимать напряжение с помощью насилия и конфликтов. Но для проверки этих идей, как всегда, необходимо провести дополнительные исследования.
Очевидно, что наша личность тесно связана с физиологическими особенностями.
В недалеком будущем могут появиться совершенно иные инструменты оценки личности.
Кто знает — возможно, чтобы определить характер человека, мы, вместо анкетирования и наблюдения за поведением, будем делать анализ крови и измерять пульс, анализировать белки, гормоны, микрофлору и скорость сердечных сокращений.
Таким образом, вскоре биология сможет догнать психологию личности, на что еще много десятилетий назад и надеялся Гордон Олпорт.
Следите за нашими новостями в Twitter и Telegram.
Что нужно знать о гормонах счастья
Феномены Анна Натитник Фото: Luca Upper (Unsplash), Олег ЯковлевНастроение, состояние и эмоции человека определяет масса факторов. Но важнейший из них — работа гормональной системы, в частности так называемых гормонов счастья, благодаря которым люди испытывают радость и интерес к жизни. Что это за гормоны, как они работают и что может стимулировать их выброс, рассказывает член-корреспондент РАН, научный руководитель Института высшей нервной деятельности и нейрофизиологии Павел Балабан.
Но важнейший из них — работа гормональной системы, в частности так называемых гормонов счастья, благодаря которым люди испытывают радость и интерес к жизни. Что это за гормоны, как они работают и что может стимулировать их выброс, рассказывает член-корреспондент РАН, научный руководитель Института высшей нервной деятельности и нейрофизиологии Павел Балабан.
HBR Россия: Какие гормоны называют гормонами счастья и почему?
Балабан: У нас в организме много гормонов. Но среди них есть одна группа, обладающая необычным действием, — моноамины. Два основных представителя этой группы, серотонин и дофамин, у всех позвоночных играют важную роль, связанную с эмоциями. Если по какой-то причине эта система нарушена, мы не можем оценивать важность событий и испытывать эмоции.
Какие гормоны участвуют в формировании той или иной эмоции, определить сложно. Например, считается, что при положительном подкреплении (позитивные эмоции) выделяется много дофамина, а серотонин, наоборот, связан с болевыми или стрессорными стимулами. Но на самом деле ни один гормон нельзя назвать ответственным за ту или иную эмоцию. Во-первых, всегда важен баланс разных гормонов, в частности серотонина и дофамина — он определяет, будет ли оценка ситуации позитивной или негативной. Во-вторых, один и тот же гормон может вызывать в нервной клетке как торможение, так и возбуждение. Все зависит от предыстории этой клетки, то есть от того, как она развивалась и какие рецепторы у нее появились в процессе развития, а какие нет. Поэтому гормоном счастья называют не только дофамин, но и серотонин: если его не хватает, человек плохо себя чувствует, его все раздражает, он негативно настроен. Положительная реакция без серотонина невозможна.
Например, считается, что при положительном подкреплении (позитивные эмоции) выделяется много дофамина, а серотонин, наоборот, связан с болевыми или стрессорными стимулами. Но на самом деле ни один гормон нельзя назвать ответственным за ту или иную эмоцию. Во-первых, всегда важен баланс разных гормонов, в частности серотонина и дофамина — он определяет, будет ли оценка ситуации позитивной или негативной. Во-вторых, один и тот же гормон может вызывать в нервной клетке как торможение, так и возбуждение. Все зависит от предыстории этой клетки, то есть от того, как она развивалась и какие рецепторы у нее появились в процессе развития, а какие нет. Поэтому гормоном счастья называют не только дофамин, но и серотонин: если его не хватает, человек плохо себя чувствует, его все раздражает, он негативно настроен. Положительная реакция без серотонина невозможна.
Серотонин влияет на работу разных областей мозга, но в первую очередь ассоциативных — тех, которые связаны с принятием решения. Когда вы принимаете решение и видите результат своей деятельности, чаще всего вы испытываете удовлетворение. Это еще одна причина, по которой серотонин можно назвать гормоном счастья.
Когда вы принимаете решение и видите результат своей деятельности, чаще всего вы испытываете удовлетворение. Это еще одна причина, по которой серотонин можно назвать гормоном счастья.
Чем еще, кроме этих двух гормонов, определяются наши эмоции?
Считается, что баланс серотонина и дофамина важнее всего. Но, конечно, все остальные нейромедиаторы тоже участвуют в формировании эмоций. Если у вас в большом количестве вырабатывается, например, норадреналин, то баланс серотонина и дофамина сдвигается и вы чувствуете изменение настроения.
Еще одна важная система гормонов, или нейромедиаторов, — эндорфины. Их молекулярные механизмы действия не до конца исследованы. Но известно, что если система эндорфинов отрубается, то есть вы ни от чего не получаете удовольствия и вам все плохо, то метаболизм в нервной системе ухудшается. Нервные сети как бы отключаются.
Как поддерживать работу эндорфинов?
Следует постоянно быть в движении, не только в физическом смысле. Нужно ставить перед собой цели, что-то делать. То есть иметь стимул, пусть и неприятный, то есть такой, от которого хочется избавиться. Это подталкивает к действиям. Если нет стимула, вы не переломите никакую ситуацию. Если он есть, то все будет хорошо. Возможности человеческого мозга не ограничены.
Нужно ставить перед собой цели, что-то делать. То есть иметь стимул, пусть и неприятный, то есть такой, от которого хочется избавиться. Это подталкивает к действиям. Если нет стимула, вы не переломите никакую ситуацию. Если он есть, то все будет хорошо. Возможности человеческого мозга не ограничены.
Ставя перед собой цель, следует помнить, что она должна быть реалистичной. Если первокурсник стремится получить Нобелевскую премию, это неправильно. Я таких студентов стараюсь не брать. Если вы уже опубликовали 20 важных статей, то можете об этом думать. А если только начинаете свою деятельность, ставьте перед собой задачу опубликовать хорошую статью. Слишком амбициозные, объективно недостижимые цели не могут стимулировать — они нужны только как обозначение горизонта.
Зависит ли характер человека от того, каких гормонов у него выделяется больше?
Количество и баланс выделяемых гормонов в разных ситуациях — и есть наш характер. Если мы легко возбудимы, значит, у нас быстро выделяются адреналин и много серотонина. Если, наоборот, слабо возбудимы, то адреналин на нуле. Но важно смотреть не на один гормон, а на все в комплексе. Потому что в одном случае у одного и того же человека серотонин — это испуг, в другом — удовольствие. Все зависит от коктейля всех остальных гормонов. То есть сказать, что конкретные гормоны напрямую влияют на характер, нельзя. И, может быть, это хорошо. Это дает нам возможность пластически на все реагировать, изменять себя и среду и, по сути, адаптироваться.
Если мы легко возбудимы, значит, у нас быстро выделяются адреналин и много серотонина. Если, наоборот, слабо возбудимы, то адреналин на нуле. Но важно смотреть не на один гормон, а на все в комплексе. Потому что в одном случае у одного и того же человека серотонин — это испуг, в другом — удовольствие. Все зависит от коктейля всех остальных гормонов. То есть сказать, что конкретные гормоны напрямую влияют на характер, нельзя. И, может быть, это хорошо. Это дает нам возможность пластически на все реагировать, изменять себя и среду и, по сути, адаптироваться.
Различаются ли мужчины и женщины в том, что касается гормонов счастья?
В целом нет. Эти гормоны играют роль в период индивидуального развития, когда формируется нервная система. Основное различие мужчин и женщин связано, естественно, с половыми гормонами, которые тоже определяют формирование нервных сетей. Сейчас есть сведения, например, о том, что разница в восприятии зрительных образов мужчинами и женщинами зависит от гормональной предыстории: нервные сети у представителей разных полов по-разному формируются и по-разному реагируют. Женщины, как правило, обращают внимание на детали в изображении, а у мужчин восприятие идет по пути ориентации в основных координатах: верх-низ, лево-право. Конечно, есть женщины, которые видят координаты, и мужчины, которые видят все детали, — но таких 10—20% популяции.
Женщины, как правило, обращают внимание на детали в изображении, а у мужчин восприятие идет по пути ориентации в основных координатах: верх-низ, лево-право. Конечно, есть женщины, которые видят координаты, и мужчины, которые видят все детали, — но таких 10—20% популяции.
Почему у некоторых людей наблюдается недостаток серотонина и, соответственно, они чувствуют себя подавленно, а у других его в избытке?
Если нет генетических поражений, то все зависит от общего состояния организма. Болезнь, неправильное или однобокое питание могут вызвать недостаток серотонина. Например, для его выработки важна аминокислота триптофан — если она не поступает в организм в нужном количестве с пищей, то серотонина будет не хватать.
Психологическое состояние человека зависит не только от количества серотонина, но и от того, как его молекулы возвращаются и используются повторно. Такое повторное использование («обратный захват») составляет особенность серотонина. Действие большинства психотропных веществ, которые направлены на борьбу с тревожными расстройствами, со стрессом, основано именно на обратном захвате молекул серотонина. Чем их больше захватывается, тем лучше психологическое состояние человека.
Действие большинства психотропных веществ, которые направлены на борьбу с тревожными расстройствами, со стрессом, основано именно на обратном захвате молекул серотонина. Чем их больше захватывается, тем лучше психологическое состояние человека.
Можно ли измерить, сколько в крови у человека серотонина и дофамина?
Их количество в нервной системе предельно мало —10 в минус 9 степени. Они довольно быстро расходуются, захватываются, связываются с рецепторами. Измерить их количество в принципе можно, такие анализы делаются. Но результат может ни о чем не говорить, так как важно не среднее количество, а присутствие в нужном месте в нужное время.
Какие внешние события обычно запускают выброс этих гормонов?
В первую очередь события, связанные с большой новизной и вызывающие испуг, страх. Они провоцируют сильный выброс не только дофамина и серотонина, но и других гормонов. Когда человек сталкивается с каким-либо стимулом, объектом, визуальным или звуковым, он в первые десятки миллисекунд оценивает опасность. Это делается на подсознательном уровне. Если, например, мы увидели что-то непривычное или услышали резкий звук, у нас сразу выделяются гормоны, прежде всего адреналин, который нас мобилизует.
Когда человек сталкивается с каким-либо стимулом, объектом, визуальным или звуковым, он в первые десятки миллисекунд оценивает опасность. Это делается на подсознательном уровне. Если, например, мы увидели что-то непривычное или услышали резкий звук, у нас сразу выделяются гормоны, прежде всего адреналин, который нас мобилизует.
Что происходит дальше, как человек реагирует?
Все индивидуально. В целом люди делятся на два типа. Еще Суворов это знал и использовал при отборе солдат в штурмовую роту. Солдат неожиданно пугали и смотрели на их реакцию. Если человек краснел, значит, у него выделялся гистамин, адреналин — и все его мышечные группы были напряжены, а силы мобилизованы, чтобы активно преодолеть опасность, — то есть он не пугался, а, скорее, испытывал агрессию. Подобная реакция в животном мире характеризует хищников: для них нападение — лучшая защита. Таких людей брали в штурмовики. Если же солдат бледнел, значит, у него, наоборот, отливала кровь и он мог упасть в обморок. Таких отправляли в тыловую роту: они были бы не просто бесполезны, но и вредны при штурме. От того, бледнеет человек или краснеет, зависит его дальнейшее поведение и эмоциональное состояние. А тип реакции на опасность, в свою очередь, во многом определяется генетической историей человека — как семейной (наследственной), так и индивидуальной — и такими особенностями, как, например, перенесенные заболевания. Скажем, в начальной стадии болезни Паркинсона система, связанная с дофамином, существенно ослабевает, сбивается баланс серотонина и дофамина и реакции человека заметно меняются. Кстати, наряду с нарушением плавности походки (дофамин контролирует в том числе движения) это является одним из идентификационных признаков раннего Паркинсона.
Таких отправляли в тыловую роту: они были бы не просто бесполезны, но и вредны при штурме. От того, бледнеет человек или краснеет, зависит его дальнейшее поведение и эмоциональное состояние. А тип реакции на опасность, в свою очередь, во многом определяется генетической историей человека — как семейной (наследственной), так и индивидуальной — и такими особенностями, как, например, перенесенные заболевания. Скажем, в начальной стадии болезни Паркинсона система, связанная с дофамином, существенно ослабевает, сбивается баланс серотонина и дофамина и реакции человека заметно меняются. Кстати, наряду с нарушением плавности походки (дофамин контролирует в том числе движения) это является одним из идентификационных признаков раннего Паркинсона.
Как серотонин и дофамин связаны с памятью?
Напрямую. Есть такое понятие — подкрепление. Его поднял на щит Иван Петрович Павлов. Что это такое, никто не знает — точнее, почти любой значимый стимул может служить подкреплением. Павлов описывал подкрепление как клей, который связывает очаги активности в нервной системе. И пища, и электрический шок, которые голодная собака получает после определенного сигнала, — это подкрепление. Подкрепляющий стимул, провоцируя выброс моноаминов, в том числе серотонина и дофамина, запускает молекулярные процессы формирования и хранения памяти.
Павлов описывал подкрепление как клей, который связывает очаги активности в нервной системе. И пища, и электрический шок, которые голодная собака получает после определенного сигнала, — это подкрепление. Подкрепляющий стимул, провоцируя выброс моноаминов, в том числе серотонина и дофамина, запускает молекулярные процессы формирования и хранения памяти.
Можно ли в таком случае за счет моноаминов кардинально и надолго улучшить память?
Можно. Но вы рискуете добиться противоположного эффекта: память может ухудшиться. Расскажу об эксперименте, который мы недавно описали в научной статье. Мы взяли 100 крыс, которых одинаково обучали. Из них 15 почти ничего не помнили, 15 помнили все очень хорошо, а остальные 70 учились с переменным успехом. (Такое же распределение обычно встречается у школьников: из 100 человек 15 почти всегда учатся плохо, хотя способности у них, как правило, есть.) Мы решили посмотреть, почему плохие ученики делают вид, что ничего не помнят (именно делают вид, потому что крысы очень умные животные).
Мы знаем: чтобы что-то запомнить надолго, нужно снять тормоза, которые не дают клеткам меняться. Это могут сделать моноамины, в первую очередь серотонин. Они запускают активность эпигенетических регуляторов, которые необходимы для памяти. Плохим ученикам мы сразу ввели эпигенетический регулятор, который снимал активность генетических тормозов, и увидели, что память у них действительно есть: на следующий день они все замечательно помнили без дополнительного обучения. Значит, что-то им мешало проявлять память. Выяснилось, что если система моноаминов по каким-то причинам (из-за стресса, ухудшения физиологического состояния и т. д.) плохо срабатывает и тормоза плохо сняты, то память формируется, но не работает. Как показал наш эксперимент, у плохих учеников можно очень быстро, просто введя эти регуляторы, улучшить проявление памяти. Такая память хранится ничуть не хуже, чем у самых хороших учеников.
Однако если такой же эксперимент провести на хороших учениках — крысах, которые замечательно обучались, то у них процесс запоминания не только не улучшится, но и немного ухудшится. Дело в том, что «увеличить» память в принципе невозможно — можно улучшить возможность к запоминанию, а хорошие ученики и так используют ее по максимуму.
Дело в том, что «увеличить» память в принципе невозможно — можно улучшить возможность к запоминанию, а хорошие ученики и так используют ее по максимуму.
Вы упомянули эпигенетические регуляторы, которые необходимы для памяти. Что это такое и как их можно получить?
Эпигенетический регулятор — это вещество, которое регулирует уровень активности некоторых генов через воздействие, в том числе на генетические тормоза. Эпигенетические регуляторы бывают разными, некоторые из них содержатся в пище. Например, бутират натрия вырабатывается в кишечнике из клетчатки. Если вы едите мало овощей и фруктов, то испытываете недостаток бутирата натрия. Он также в большом количестве содержится в сливочном масле. Поскольку бутират натрия попадает в мозг из кишечника, следует помнить: от того, что творится у нас в кишечнике, зависит очень многое. Есть даже точные данные о том, что неправильная микробиота кишечника плохо сказывается на памяти.
Диета человека должна быть полноценной и разнообразной. Люди — хищники, поэтому мясо для нас необходимый элемент рациона. В нем есть незаменимые аминокислоты, без которых мозг будет работать не так, как нужно. В крайнем случае мясо можно заменить растительными продуктами, например бобовыми, которые содержат часть этих аминокислот, и хотя бы рыбой.
Что, кроме диеты, способно стимулировать выброс серотонина, дофамина и, соответственно, улучшение памяти, эмоционального состояния и т. д.?
Как ни странно, ЗОЖ, то есть здоровый образ жизни. Свежий воздух, физические упражнения. Без физических упражнений кишечник не сможет правильно работать, мышечная система будет дегенерировать.
Можно ли сказать, что вещества вроде никотина и алкоголя действуют на нас схожим образом? Ведь употребляя их, человек испытывает позитивные эмоции и стремится повторить этот опыт снова и снова.
Употребляя никотин, алкоголь, мы обычно через 30—50 минут получаем активацию работы нервной системы, связанную с выбросом позитивных гормонов. Мы это запоминаем и действительно стремимся повторить — причем во всех подробностях: одинаково зажигаем сигарету, нюхаем дым, создаем некий антураж и т. д. У многих сами эти ритуалы провоцируют выброс гормонов: химического эффекта еще нет, но мы уже получаем подкрепление в виде выделения гормонов и испытываем удовольствие.
Относительно недавно выяснилось, что наш мозг производит собственный алкоголь, морфины и каннабиноиды. Эти вещества необходимы для многих биохимических реакций. Вырабатываемые организмом каннабиноиды, например, нужны, чтобы не было излишней активации нервной системы и мы не перевозбуждались. Дозы, которые выделяются естественным путем, микроскопические по сравнению с тем, что мы принимаем «снаружи». Когда мы искусственно в сотни раз повышаем эти дозы, то вмешиваемся в работу нервных сетей мозга. Если вмешательство оказывается постоянным, то оно сбивает нормальную работу сетей. Скажем, в норме каннабиноиды возвращают нас в спокойное состояние: мы можем реагировать, оценивать ситуацию, действовать. Переизбыток каннабиноидов выключает целые области нервной системы. Если мы принимаем подобные вещества в большом количестве или длительное время, то возникает зависимость и необходимость постоянно повышать дозы — а это уже патология, которую очень трудно преодолеть.
Если вмешательство оказывается постоянным, то оно сбивает нормальную работу сетей. Скажем, в норме каннабиноиды возвращают нас в спокойное состояние: мы можем реагировать, оценивать ситуацию, действовать. Переизбыток каннабиноидов выключает целые области нервной системы. Если мы принимаем подобные вещества в большом количестве или длительное время, то возникает зависимость и необходимость постоянно повышать дозы — а это уже патология, которую очень трудно преодолеть.
Если человек, находящийся в угнетенном состоянии, окажется в обществе жизнерадостных, энергичных людей, изменится ли его состояние в лучшую сторону? Иными словами, можно ли «заразиться» эмоциями от окружающих?
Заразиться эмоциями от других людей нельзя. Но если вы в такой компании будете сидеть и ничего не делать, то, скорее всего, на фоне активности окружающих у вас будет ухудшение состояния. Если же вы вынуждены что-то делать, вставать, петь песни, играть во что-то, плясать, танцевать, то ваши системы начнут приходить в норму. Если вы заставите себя хотя бы имитировать хорошее настроение, оно к вам придет. Это простая физиология — как коленный рефлекс или отдергивание на укол. Эмоциональные реакции — даже испуг — также облегчают выброс гормонов счастья.
Если вы заставите себя хотя бы имитировать хорошее настроение, оно к вам придет. Это простая физиология — как коленный рефлекс или отдергивание на укол. Эмоциональные реакции — даже испуг — также облегчают выброс гормонов счастья.
Может ли просмотр комедий или смешных роликов инициировать выброс этих гормонов?
В гораздо меньшей степени, чем физическая вовлеченность. Но все же благодаря системе зеркальных нейронов мы в очень слабой форме будем воспроизводить то, что видим, — в том числе эмоции.
Можно ли приучить себя получать удовольствие от того, что тебе не нравится, но необходимо делать?
Естественно. Тут действует очень простой физиологический механизм. Когда вы заканчиваете что-то делать, вам становится хорошо. Вы получаете позитивные эмоции не от того, что что-то делаете, а от того, что наконец это доделали. Если вы думаете, что тренировки или соревнования приносят профессиональным спортсменам удовольствие, вы заблуждаетесь. Физические усилия — это очень тяжело. Люди испытывают удовольствие, когда тренировка заканчивается — и тем более, когда они побеждают. Но это уже социально-психологические, а не физиологические аспекты работы нервной системы.
Физические усилия — это очень тяжело. Люди испытывают удовольствие, когда тренировка заканчивается — и тем более, когда они побеждают. Но это уже социально-психологические, а не физиологические аспекты работы нервной системы.
То есть нужно концентрироваться на результате?
Абсолютно точно. Тогда вы получите удовольствие даже от монотонной работы. Чтобы ускорить появление результата, можно разбивать работу на этапы. Еще один способ — вносить в свою деятельность элементы игры. Известно, что, играя, человек затрачивает в десятки раз больше энергии, чем выполняя работу земплекопа или лесоповальщика. Но он делает это с удовольствием. А копать не нравится никому. По-моему, Зигмунд Фрейд писал, что одна из базовых черт человека — нелюбовь к монотонному физическому труду.
Как усвоить новую, не свойственную нам привычку — скажем, заниматься спортом, вести здоровый образ жизни?
Если что-то вызывает у нас негативные эмоции, мы не хотим это повторять. Поэтому нужно связать свои действия с позитивом. Например, вы точно знаете, что вам с утра нужно пять раз отжаться, но очень не любите это делать. Тогда надо придумать для себя какую-нибудь награду — скажем, завтрак. Не отжались — остались без завтрака; отжались — позавтракали. Со временем организм будет требовать, чтобы вы перед завтраком пять раз отжались. В экспериментах Павлова в 1920-е годы были очень интересные наблюдения. Собаку обучали, что ее кормят по звуку колокольчика. Когда хорошо обученную голодную собаку приводили в лабораторию и давали ей еду, она не ела и жалобно смотрела на экспериментатора в ожидании звука колокольчика. Она не могла без этого есть, хотя до экспериментов колокольчик не имел к еде никакого отношения. Так работает нервная система.
Поэтому нужно связать свои действия с позитивом. Например, вы точно знаете, что вам с утра нужно пять раз отжаться, но очень не любите это делать. Тогда надо придумать для себя какую-нибудь награду — скажем, завтрак. Не отжались — остались без завтрака; отжались — позавтракали. Со временем организм будет требовать, чтобы вы перед завтраком пять раз отжались. В экспериментах Павлова в 1920-е годы были очень интересные наблюдения. Собаку обучали, что ее кормят по звуку колокольчика. Когда хорошо обученную голодную собаку приводили в лабораторию и давали ей еду, она не ела и жалобно смотрела на экспериментатора в ожидании звука колокольчика. Она не могла без этого есть, хотя до экспериментов колокольчик не имел к еде никакого отношения. Так работает нервная система.
Беседовала Анна Натитник, старший редактор «Harvard Business Review Россия». Материал опубликован в номере за декабрь 2020 года под заголовком «Как мозг запускает реакции»
Противные гормоны — гормоны во время менструации
Гормоны — это химические вещества, вырабатываемые железами в нашем организме. Они играют важную роль в активации таких процессов, как половое созревание и менструальный цикл, т. е. они полезны. Они обеспечивают развитие и правильное функционирование организма. Но есть и обратная сторона.
Они играют важную роль в активации таких процессов, как половое созревание и менструальный цикл, т. е. они полезны. Они обеспечивают развитие и правильное функционирование организма. Но есть и обратная сторона.
Изменение настроения, раздражительность, грусть — все это можно списать на противные гормональные изменения. Это происходит из-за того, что на протяжении короткого периода твоей жизни гормоны и вещества головного мозга работают не синхронно, поэтому ты испытываешь повышенную эмоциональность и перепады настроения. Гормональные изменения также могут вызывать такие нежелательные явления, как прыщи, увеличение количества волос на теле и усиление запаха. Поэтому их называют «противными»: они и помогают тебе взрослеть, и приносят существенные изменения, к тому же делают эмоции неуправляемыми, а тело чужим и непривычным.
Гормоны также играют важную роль в менструальном цикле. Они принимают участие в каждом его этапе. На протяжении цикла гипофиз (железа размером с горошину у основания головного мозга) вырабатывает фолликулостимулирующий гормон (ФСГ) и лютеинизирующий гормон (ЛГ).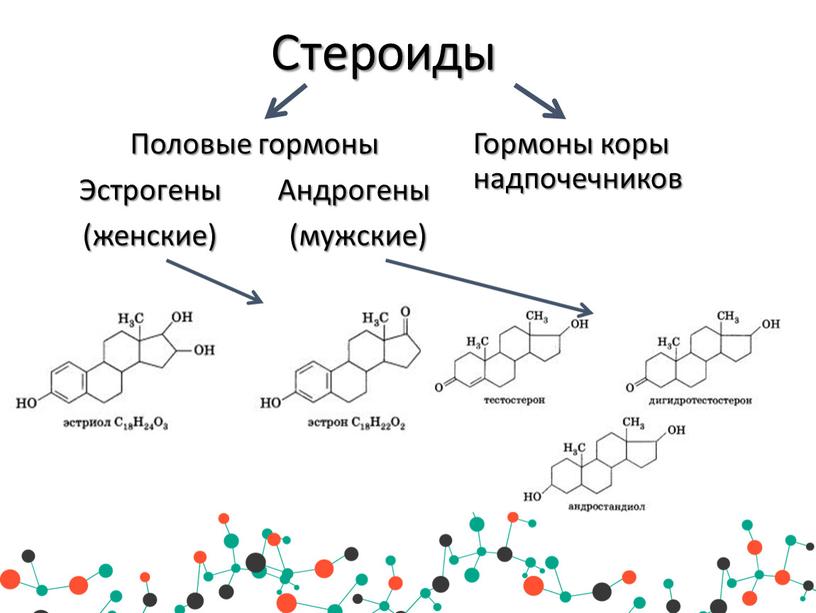 Эти гормоны стимулируют овуляцию (когда яичники выпускают зрелую яйцеклетку) и стимулируют яичники вырабатывать больше гормонов, особенно эстрогена и прогестерона. Эстроген и прогестерон помогают матке подготовиться к возможной беременности, но они могут влиять и на внешние признаки.
Эти гормоны стимулируют овуляцию (когда яичники выпускают зрелую яйцеклетку) и стимулируют яичники вырабатывать больше гормонов, особенно эстрогена и прогестерона. Эстроген и прогестерон помогают матке подготовиться к возможной беременности, но они могут влиять и на внешние признаки.
Например, благодаря повышению уровней эстрогена во время овуляции ты становишься энергичнее и активнее. А увеличение уровня прогестерона во время лютеиновой фазы (после овуляции и до начала месячных) может вызывать беспокойство и тягу к сладкому. Переход между этими двумя фазами цикла, когда уровень эстрогена начинает снижаться, а прогестерона — расти, вызывает ПМС (предменструальный синдром), который, как правило, приносит с собой беспокойство, перепады настроения и боль. «Противные» — самое подходящее слово.
Если ты устала от эмоциональных перепадов, не переживай — они абсолютно нормальны, и ты не одна такая.
Гормоны и здоровье: что нужно знать о кортизоле, серотонине, дофамине, эстрогене, прогестероне и тестостероне.
Узнайте больше о медицинских ресурсах, посвященных гормонам
Любимые организации и страницы, посвященные основным гормонам Факты и статистика о здоровье
Американское общество репродуктивной медицины читайте образовательные страницы по темам репродуктивного здоровья, таким как мужское и женское бесплодие и вспомогательные репродуктивные технологии (ВРТ).Сайт также содержит ресурсы для поиска специалиста по репродуктивному здоровью.
Сеть гормонального здоровья От Эндокринологического общества
Эндокринное общество — крупнейшая и наиболее влиятельная в мире организация эндокринологов (врачей, занимающихся лечением гормональных нарушений). Сеть гормонального здоровья предоставляет онлайн-ресурсы для пациентов, включая информацию о заболеваниях надпочечников, диабете, проблемах с щитовидной железой, менопаузе, трансгендерной медицине и исследованиях. Сайт также содержит актуальный справочник врачей, в который входят более 6500 врачей-членов Эндокринологического общества.
Североамериканское общество менопаузы (NAMS)
Найдите специалиста по менопаузе и прочтите вопросы и ответы о перименопаузе, приливах, гормональной терапии и других темах, освещаемых Североамериканским обществом менопаузы (NAMS), некоммерческой организацией, занимающейся продвижением здоровье и качество жизни всех женщин в среднем и старшем возрасте благодаря пониманию менопаузы и здорового старения.
Национальный институт психического здоровья
Это государственное учреждение предоставляет брошюры и информационные бюллетени на английском и испанском языках о распространенных психических расстройствах, в которых объясняется действие гормонов на мозг.
Любимые ресурсы для того, чтобы стать адвокатомПартнерство по точному тестированию гормонов (PATH)
PATH создано в 2010 году, чтобы помочь клиническим, медицинским и общественным здравоохранительным сообществам улучшить уход за пациентами с помощью более точных и надежных гормонов. тесты. PATH поддерживает исследования, улучшающие диагностику и лечение гормональных нарушений.
тесты. PATH поддерживает исследования, улучшающие диагностику и лечение гормональных нарушений.
Национальная ассоциация редких заболеваний (NORD)
Эта ведущая некоммерческая организация предоставляет ресурсы для пациентов и их семей, пострадавших от редких заболеваний, в том числе связанных с гормональными нарушениями.
Вызов СПКЯ от Национальной ассоциации синдрома поликистозных яичников
Читайте истории пациентов, узнавайте о сборах средств для СПКЯ и участвуйте в группах и форумах.
Любимые блоги о гормональном здоровьеБерем на себя ответственность за свою фертильность
Тони Вешлер, автор книги Берем на себя ответственность за свою фертильность , блогов о естественном контроле над рождаемостью, забеременеть с помощью метода осведомленности о фертильности и репродуктивном здоровье.
The Period Revolutionary
Лара Брайден, автор Руководства по восстановлению менструального цикла , обсуждает СПКЯ, эндометриоз и многие другие проблемы менструального цикла.
Cognifit
Cognifit — медицинская компания, деятельность которой направлена на улучшение когнитивного здоровья. Их блог содержит сообщения обо всем, что связано со здоровьем мозга и неврологией, в том числе о гормонах, которые работают как нейротрансмиттеры.
Говоря о мужском здоровье
Этот блог вошел в десятку лучших блогов о мужском здоровье в 2018 году.Темы варьируются от натуральных средств, помогающих бороться с выпадением волос, до того, что вам нужно знать о заместительной терапии тестостероном.
Где найти Клинические испытания гормонов здоровьяКлинические испытания — это медицинские исследования, направленные на профилактику, диагностику и лечение заболеваний. Проверьте эти ресурсы для клинических испытаний гормональных нарушений:
Что вам нужно знать о гормонах
Гормоны абсолютно необходимы для работы каждой клетки вашего тела.
Вы, наверное, слышали об эстрогене и тестостероне – основных женских и мужских половых гормонах. Но знаете ли вы, что есть много других типов гормонов, которые помогают вашему телу функционировать?
Но знаете ли вы, что есть много других типов гормонов, которые помогают вашему телу функционировать?
Гормоны — это химические посредники, посылающие сигналы в мозг, сердце, кости, мышцы и репродуктивные органы. Они жизненно важны для работы каждой клетки вашего тела.
С момента вашего рождения ваши гормоны определяют ваш аппетит, режим сна, реакцию на стресс, ваше либидо, радость или тревогу и все, что между ними.
Вот пять гормонов, о которых вы, возможно, не слышали раньше, что они делают и почему они важны.
1. «Гормон сна»
Мелатонин — это гормон, вырабатываемый вашим мозгом, который вызывает у вас сонливость ночью или бодрствование днем.
Когда темно, мелатонин медленно высвобождается, говоря вашему телу, что пора идти спать. Слишком много яркого света перед сном может повлиять на уровень высвобождаемого мелатонина. По этой же причине некоторым работникам, работающим в ночную смену, может быть трудно спать днем.
Уровень мелатонина остается повышенным большую часть ночи, пока вы находитесь в темноте. Затем они падают ранним утром, когда восходит солнце, заставляя вас просыпаться.
Затем они падают ранним утром, когда восходит солнце, заставляя вас просыпаться.
Если вы ищете лучший ночной сон, придерживаясь последовательного режима сна, бодрствования и приема пищи, вы сможете вырабатывать мелатонин.
2. «Стрессовый» гормон
Почти промах, приближающийся крайний срок или неминуемая опасность — кортизол является одним из ваших основных гормонов стресса и вырабатывается вашими надпочечниками во время стрессовых ситуаций.
При высвобождении он вызывает увеличение частоты сердечных сокращений и артериального давления, а также вызывает естественную реакцию вашего тела «беги или сражайся». Как только предполагаемая угроза миновала, уровень кортизола падает, и другие ваши системы возвращаются к норме.
Однако, когда уровень кортизола слишком высок в течение слишком долгого времени, этот гормон может вызвать увеличение веса и высокое кровяное давление, нарушить сон, негативно повлиять на настроение, снизить уровень энергии и способствовать развитию диабета. Когда они слишком низкие, они могут вызвать у вас сильную усталость и привести к низкому кровяному давлению, что может привести к падению.
Когда они слишком низкие, они могут вызвать у вас сильную усталость и привести к низкому кровяному давлению, что может привести к падению.
Хотя небольшой стресс может быть полезным, помогая вам сосредоточиться и хорошо работать в условиях стресса, постоянный стресс вреден для вашего тела или разума.
Вот некоторые стратегии снижения стресса: знание того, что вызывает стресс, применение методов релаксации, постановка достижимых целей, выделение времени для занятий, которые вам нравятся, и использование таких инструментов, как списки дел, которые помогут вам расставить приоритеты. Вот отличный блог о том, как уменьшить стресс прямо сейчас.
3.Гормон «любви»
Само собой разумеется, что любовь — это нечто большее, чем просто химическая реакция, но обычно считается, что гормон окситоцин помогает вам сблизиться с вашими близкими.
Он высвобождается во время физического контакта, поэтому объятия с вашим питомцем, соседом или потенциальным партнером могут помочь вам сблизиться на каком-то уровне.
Этот гормон также играет решающую роль в родах и материнстве. Это химический посланник, который заставляет матку сокращаться, начиная роды.Затем он помогает продвинуть процесс, увеличивая производство соответствующих гормонов. После родов помогает матке вернуться к прежнему размеру.
Когда ребенок берет грудь матери, происходит выброс окситоцина. Это сигнализирует организму, что нужно дать ребенку молоко.
4. Гормон голода
У вас бурчит живот? Вы можете поблагодарить гормон «голода», который вырабатывается в вашем кишечнике под названием Грелин.
Грелин — это гормон, который посылает сигнал в ваш мозг, чтобы вы почувствовали голод.Чем выше ваш уровень, тем голоднее вы становитесь. Чем ниже ваш уровень, тем полнее вы себя чувствуете. Грелин также говорит вашему кишечнику начать вырабатывать пищеварительные кислоты и соки, которые позволят ему расщеплять пищу, которую вы едите.
Другой гормон голода, лептин, вырабатывается жировыми клетками вашего тела и говорит вам, что вы чувствуете себя сытым после того, как поели. Когда у вас накопилось достаточно жира, он посылает в ваш мозг сообщения о том, что вам больше не нужно есть, и вы можете начать сжигать килоджоули с нормальной скоростью.
Когда у вас накопилось достаточно жира, он посылает в ваш мозг сообщения о том, что вам больше не нужно есть, и вы можете начать сжигать килоджоули с нормальной скоростью.
5. Гормон «жажды»
Еще один очень важный гормон, называемый вазопрессином, контролирует уровень воды в организме.
Если ваше тело чувствует, что в нем достаточно воды, этот гормон вызовет потребность в мочеиспускании. Однако, если вы обезвожены или вам очень жарко, это скажет вашему телу выделять меньше воды и меньше мочиться — тогда ваша моча становится действительно темной.
0 Гормональный дисбаланс у женщин: симптомы, тесты, лечение
Изображения предоставлены:
David Adamson , доктор медицинских наук, клинический профессор Медицинской школы Стэнфордского университета, генеральный директор ARC Fertility, Саратога, Калифорния.
Алисса Двек, доктор медицинских наук, доцент кафедры акушерства и гинекологии Медицинской школы Маунт-Синай, Нью-Йорк.
Дженна ЛоДжиудис, доктор философии, CNM, RN, доцент, Школа медсестер Университета Фэрфилда, Фэрфилд, Коннектикут.
Американская академия дерматологии: «Гормональные факторы — ключ к пониманию акне у женщин».
Клиника Кливленда: «Менструальный цикл».
Gao, Q., Endocrinology and Metabolism , May 2008.
Gov.Великобритания: «Гормональные головные боли».
Гарвардская медицинская школа: «Тестостероновая терапия: подходит ли она женщинам?» «Перименопауза: тернистый путь к менопаузе», «Как справиться с симптомами менопаузы».
Медицина Джона Хопкинса: «Гормональный дисбаланс может быть причиной ваших прыщей».
Lopez, M., Trends in Molecular Medicine, , июль 2013 г.
Национальный институт рака: «Понимание изменений молочной железы».
Национальный фонд сна: «Менопауза и сон».
Soares, C. Journal of Psychiatry and Neuroscience, , июль 2008 г.
Медицинский центр Университета Коннектикута: «Доброкачественные заболевания молочной железы».
Медицинский факультет Университета Северной Каролины: «Гормоны и СРК».
Ассоциация Американской академии дерматологии: «Уход за кожей в период менопаузы».
HormoneHealth.org: «10 предупредительных признаков, что у вас может быть гормональный дисбаланс (и что с этим делать)».
Клиника Кливленда: «Выпадение волос у женщин», «3 причины, по которым вы можете испытывать сильную жажду», «Необъяснимая потеря веса», «Ночная потливость и женское здоровье.
Мемориальный госпиталь Торека: «14 неожиданных причин обезвоживания».
Феминизирующая гормональная терапия — клиника Майо
Обзор
Феминизирующая гормональная терапия используется для того, чтобы вызвать физические изменения в вашем теле, вызванные женскими гормонами в период полового созревания (вторичные половые признаки), чтобы способствовать согласованию вашей гендерной идентичности и вашего тела (гендерная конгруэнтность). Если феминизирующую гормональную терапию начать до начала изменений мужского полового созревания, можно избежать вторичных мужских половых признаков, таких как повышенное оволосение и изменение тембра голоса.Феминизирующая гормональная терапия также известна как гормональная терапия, подтверждающая пол
Если феминизирующую гормональную терапию начать до начала изменений мужского полового созревания, можно избежать вторичных мужских половых признаков, таких как повышенное оволосение и изменение тембра голоса.Феминизирующая гормональная терапия также известна как гормональная терапия, подтверждающая пол
Во время феминизирующей гормональной терапии вам будут давать лекарства, блокирующие действие гормона тестостерона. Вам также дадут гормон эстроген, чтобы уменьшить выработку тестостерона и вызвать женские вторичные половые признаки. Изменения, вызванные этими лекарствами, могут быть временными или постоянными. Феминизирующую гормональную терапию можно проводить отдельно или в сочетании с феминизирующей хирургией.
Однако Феминизирующая гормональная терапия подходит не всем трансгендерным женщинам.Феминизирующая гормональная терапия может повлиять на вашу фертильность и сексуальную функцию и вызвать другие проблемы со здоровьем. Ваш врач может помочь вам взвесить риски и преимущества.
Товары и услуги
Показать больше продуктов Mayo ClinicПочему это делается
Феминизирующая гормональная терапия используется для изменения уровня гормонов в соответствии с вашей гендерной идентичностью. Как правило, люди, которые обращаются за феминизирующей гормональной терапией, испытывают дискомфорт или дистресс, потому что их гендерная идентичность отличается от пола, назначенного им при рождении, или связанных с полом физических характеристик (гендерная дисфория).Чтобы избежать чрезмерного риска, цель состоит в том, чтобы поддерживать уровень гормонов в нормальном диапазоне для целевого пола.
Феминизирующая гормональная терапия банка:
- Облегчение гендерной дисфории
- Уменьшить психологический и эмоциональный стресс
- Улучшение психологического и социального функционирования
- Повышение сексуального удовлетворения
- Улучшить качество жизни
Исследования показывают, что феминизирующая гормональная терапия может быть безопасной и эффективной.
При применении у подростков гормональная терапия обычно начинается в возрасте 16 лет. В идеале лечение начинается до развития вторичных половых признаков, чтобы подростки могли пройти половое созревание как установленный им пол. Многие транс-девочки лечатся лекарствами, чтобы отсрочить начало полового созревания. Гормональная терапия, подтверждающая пол, обычно не используется у детей.
Феминизирующая гормональная терапия подходит не всем транс-женщинам. Ваш врач может не рекомендовать феминизирующую гормональную терапию, если вы:
- Наличие или наличие гормоночувствительного рака, такого как рак предстательной железы
- Тромбоэмболическое заболевание, например образование тромба в одной или нескольких глубоких венах тела (тромбоз глубоких вен) или закупорка одной из легочных артерий в легких (легочная эмболия)
- Имеют неконтролируемые поведенческие расстройства здоровья
- Имеют неконтролируемые серьезные заболевания
- У вас есть заболевание, которое ограничивает вашу способность дать информированное согласие
Риски
Поговорите со своим врачом об изменениях в вашем теле и любых проблемах, которые могут у вас возникнуть.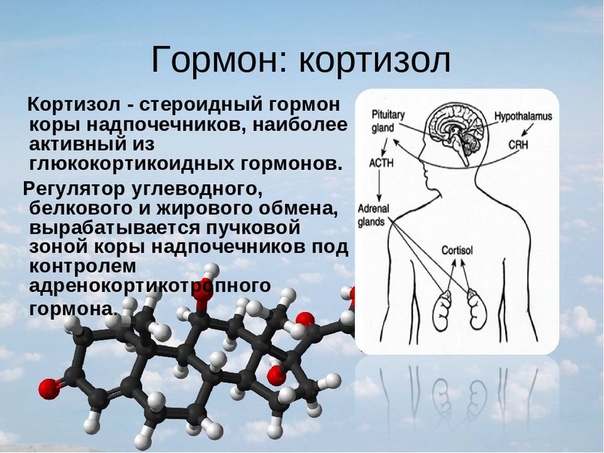 Осложнения феминизирующей гормональной терапии могут включать:
Осложнения феминизирующей гормональной терапии могут включать:
- Сгусток крови в глубокой вене (тромбоз глубоких вен) или в легком (легочная эмболия)
- Высокий уровень триглицеридов, тип жира (липида) в крови
- Прибавка в весе
- Бесплодие
- Высокий уровень калия (гиперкалиемия)
- Высокое кровяное давление (гипертония)
- Диабет 2 типа
- Сердечно-сосудистые заболевания
- Избыточное содержание пролактина в крови (гиперпролактинемия)
- Выпускной патрубок
- Ход
- Повышенный риск рака молочной железы по сравнению с мужчинами, чья гендерная идентичность и самовыражение соответствуют стереотипным социальным характеристикам, связанным с их полом при рождении (цисгендерные мужчины)
Ваша фертильность
Поскольку феминизирующая гормональная терапия может снизить вашу фертильность, вам необходимо принять решение о будущем деторождении до начала лечения. Риск постоянного бесплодия увеличивается при длительном применении гормонов, особенно если гормональная терапия начата до полового созревания. Даже после прекращения гормональной терапии функция яичек может не восстановиться в достаточной степени, чтобы обеспечить зачатие без помощи репродуктивных технологий.
Риск постоянного бесплодия увеличивается при длительном применении гормонов, особенно если гормональная терапия начата до полового созревания. Даже после прекращения гормональной терапии функция яичек может не восстановиться в достаточной степени, чтобы обеспечить зачатие без помощи репродуктивных технологий.
Если вы хотите иметь биологических детей, поговорите со своим врачом о замораживании спермы (криоконсервация спермы) до начала феминизирующей гормональной терапии.
Другие побочные эффекты применения эстрогенов у трансгендерных женщин включают снижение либидо, эректильной функции и эякуляции.Эректильная функция может улучшиться при использовании пероральных препаратов, таких как силденафил (Виагра) или тадалафил (Адцирка, Сиалис).
Как вы подготовитесь
Перед началом феминизирующей гормональной терапии ваш врач оценит ваше здоровье, чтобы исключить или устранить любые заболевания, которые могут повлиять на лечение или сделать его противопоказанием. Оценка может включать:
Оценка может включать:
- Обзор вашей личной и семейной истории болезни
- Медицинский осмотр, включая оценку внешних репродуктивных органов
- Лабораторные тесты для измерения липидов, сахара в крови, анализа крови, ферментов печени, электролитов и гормона пролактина
- Обзор ваших прививок
- Обследование с учетом возраста и пола
- Выявление и лечение употребления табака, злоупотребления наркотиками, злоупотребления алкоголем, ВИЧ и других инфекций, передающихся половым путем
- Обсуждение темы заморозки спермы (криоконсервация спермы)
- Обсуждение использования потенциально вредных подходов к лечению, таких как безрецептурные гормоны, инъекции промышленного силикона или самокастрация
Вам также может потребоваться оценка поведенческого здоровья у поставщика услуг, имеющего опыт в области здоровья трансгендеров.Оценка может оценить:
- Ваша гендерная идентичность и гендерная дисфория
- Влияние вашей гендерной идентичности на работе, в школе, дома и в социальной среде, включая проблемы, связанные с дискриминацией, злоупотреблением отношениями и стрессом меньшинства
- Настроение или другие проблемы с психическим здоровьем
- Проблемы сексуального здоровья
- Рискованное поведение, включая употребление психоактивных веществ и использование немедицинских силиконовых инъекций или неутвержденной гормональной терапии или пищевых добавок
- Защитные факторы, такие как социальная поддержка со стороны семьи, друзей и сверстников
- Ваши цели, риски и ожидания от лечения, а также ваши планы на будущее в отношении лечения
Подростки моложе 18 лет в сопровождении родителей или опекунов также должны обратиться к врачам и специалистам по охране психического здоровья, имеющим опыт в области детского трансгендерного здоровья, чтобы обсудить риски гормональной терапии, а также последствия и возможные осложнения смены пола в этом отношении.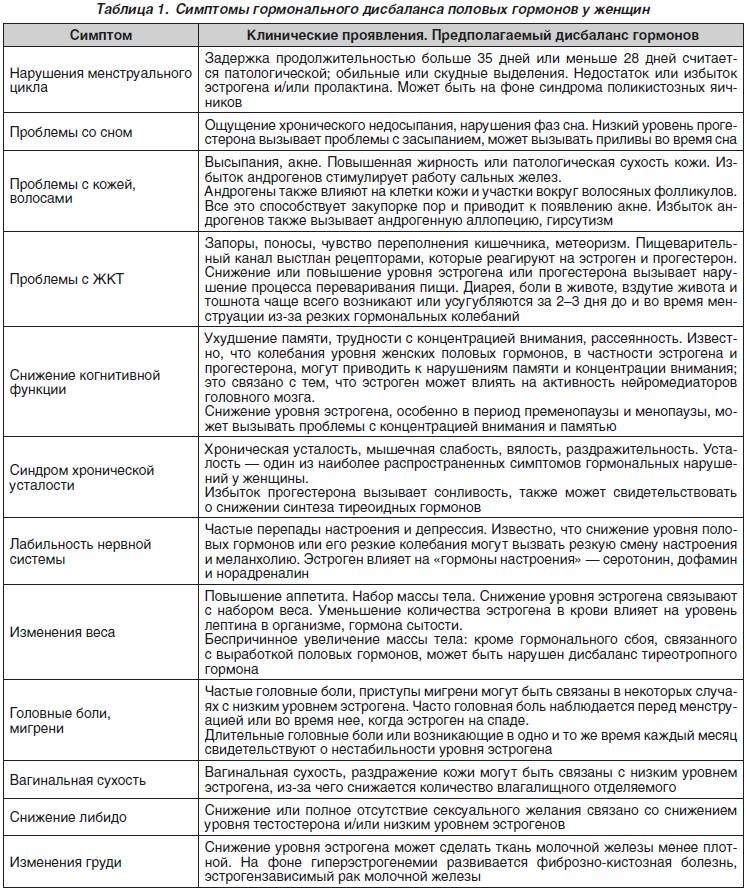 возрастная группа.
возрастная группа.
Чего ожидать
Во время процедуры
Как правило, феминизирующую гормональную терапию начинают с приема мочегонного спиронолактона (Альдактона) в дозах от 100 до 200 мг в день. Это блокирует рецепторы мужских половых гормонов (андрогенов) и может подавлять выработку тестостерона.
Через четыре-восемь недель вы начнете принимать эстроген, чтобы снизить выработку тестостерона и вызвать феминизацию. Эстроген можно принимать различными способами, в том числе в виде таблеток, инъекций или препаратов для кожи, таких как крем, гель, спрей или пластырь.Однако не принимайте эстроген перорально, если у вас есть личная или семейная история венозного тромбоза. Использование аналогов гонадотропин-рилизинг-гормона (Gn-RH) для подавления выработки тестостерона может позволить вам принимать более низкие дозы эстрогена и не требует использования спиронолактона. Однако аналоги Gn-RH дороже.
Дополнительные методы лечения могут включать:
- Прогестерон, преобразованный в мельчайшие частицы (микронизированный), который может улучшить развитие груди
- Финастерид (Propecia) или местный миноксидил (Rogaine) или оба препарата для людей, склонных к облысению по мужскому типу
Феминизирующая гормональная терапия начнет производить изменения в вашем теле в течение нескольких недель или месяцев.Ваша временная шкала может выглядеть следующим образом:
- Снижение либидо. Это начнется через один-три месяца после начала лечения. Максимальный эффект наступит в течение одного-двух лет.
- Снижение спонтанных эрекций. Это начнется через один-три месяца после лечения. Максимальный эффект наступит через три-шесть месяцев.
- Замедление выпадения волос на голове. Это начнется через один-три месяца после лечения. Максимальный эффект наступит в течение одного-двух лет.

- Более мягкая и менее жирная кожа. Это начнется через три-шесть месяцев после лечения.
- Атрофия яичка. Это начнется через три-шесть месяцев после лечения. Максимальный эффект наступит через два-три года.
- Развитие груди. Это начнется через три-шесть месяцев после лечения. Максимальный эффект наступит через два-три года.
- Перераспределение жира в организме. Это начнется через три-шесть месяцев после лечения.Максимальный эффект наступит в течение двух-пяти лет.
- Снижение мышечной массы. Это начнется через три-шесть месяцев после лечения. Максимальный эффект наступит в течение одного-двух лет.
- Снижение роста волос на лице и теле. Это начнется через шесть-двенадцать месяцев после лечения. Максимальный эффект наступит в течение трех лет.
Результаты
В течение первого года феминизирующей гормональной терапии вам нужно будет посещать врача примерно каждые три месяца для осмотра, а также каждый раз, когда вы вносите изменения в свой гормональный режим. Ваш врач сделает:
Ваш врач сделает:
- Задокументируйте свои физические изменения
- Контролируйте концентрацию гормонов и используйте минимальную дозу, необходимую для достижения желаемого физического эффекта
- Следите за изменениями липидов, уровня сахара в крови натощак, анализа крови, ферментов печени и электролитов, которые могут быть вызваны гормональной терапией
- Следите за своим поведением
Вам также потребуется плановая профилактическая помощь, в том числе:
- Скрининг рака молочной железы. Сюда входят ежемесячные самообследования молочных желез и маммографический скрининг в соответствии с возрастными рекомендациями по скринингу рака молочной железы для цисгендерных женщин.
- Дополнение. Сюда входят стандартные добавки кальция и витамина D, а также оценка плотности костной ткани в соответствии с возрастными рекомендациями для цисгендерных женщин.
- Скрининг рака предстательной железы.
 Это должно быть сделано в соответствии с возрастными рекомендациями для цисгендерных мужчин.Ожидается, что при лечении эстрогенами уровень ПСА снизится примерно на 50 процентов.
Это должно быть сделано в соответствии с возрастными рекомендациями для цисгендерных мужчин.Ожидается, что при лечении эстрогенами уровень ПСА снизится примерно на 50 процентов.
Клинические испытания
Ознакомьтесь с исследованиями Mayo Clinic, посвященными тестам и процедурам, помогающим предотвращать, выявлять, лечить или управлять состояниями.
Гормональная терапия при менопаузе: типы, преимущества и риски
Обзор
Что такое эстроген и прогестерон?
Эстроген и прогестерон — это гормоны, вырабатываемые женскими яичниками.
Что делает эстроген?
Эстроген играет роль во многих функциях организма, в том числе:
- Утолщает слизистую оболочку матки, подготавливая ее к возможной имплантации оплодотворенной яйцеклетки.
- Влияет на то, как ваш организм использует кальций, важный минерал для построения костей.

- Помогает поддерживать нормальный уровень холестерина в крови.
- Сохраняет здоровье влагалища.
- Помогает предотвратить остеопороз.
Что делает прогестерон?
Прогестерон играет роль во многих функциях организма, в том числе:
- Помогает подготовить матку к имплантации оплодотворенной яйцеклетки и поддерживает беременность.
- Регулирует артериальное давление.
- Улучшает настроение и сон.
Что такое гормональная терапия (ГТ)?
Когда вы начинаете переходить в менопаузу, ваши яичники больше не производят высокие уровни эстрогена и прогестерона. Изменения уровня этих гормонов могут вызывать неприятные симптомы. Общие симптомы менопаузы включают:
- Горячие вспышки.
- Ночные поты и/или озноб.
- Сухость влагалища; дискомфорт во время секса.
- Ощущение потребности в мочеиспускании (неотложные позывы к мочеиспусканию).
- Проблемы со сном (бессонница).

- Перепады настроения, легкая депрессия или раздражительность.
- Сухость кожи, сухость глаз или сухость во рту.
Гормональная терапия (ГТ) используется для повышения уровня гормонов и облегчения некоторых симптомов менопаузы. Вопрос о том, стоит ли вам принимать ГТ-терапию, следует обсудить с вашим лечащим врачом. Есть много преимуществ для здоровья и рисков, связанных с приемом ГТ.
Какие существуют виды гормональной терапии (ГТ)?
Существует два основных вида гормональной терапии (ГТ):
- Терапия эстрогенами: Эстроген принимается отдельно.Врачи чаще всего назначают низкую дозу эстрогена в виде таблеток или пластырей каждый день. Эстроген также может быть назначен в виде крема, вагинального кольца, геля или спрея. Вы должны принимать самую низкую дозу эстрогена, необходимую для облегчения симптомов менопаузы и/или для предотвращения остеопороза.
- Эстроген Гормональная терапия прогестероном/прогестином (EPT): Эта форма ГТ, также называемая комбинированной терапией, сочетает дозы эстрогена и прогестерона (или прогестина, синтетической формы прогестерона).

Имеет ли значение наличие или отсутствие матки при принятии решения о том, какой тип гормональной терапии мне следует принимать?
Да, это так.
Если у вас сохранилась матка:
Прогестерон используется вместе с эстрогеном. Прием эстрогена без прогестерона увеличивает риск развития рака эндометрия (слизистой оболочки матки). В репродуктивном возрасте клетки эндометрия отторгаются во время менструации. Когда эндометрий больше не отторгается, эстроген может вызвать избыточный рост клеток в матке, состояние, которое может привести к раку.
Прогестерон снижает риск рака эндометрия (матки), делая эндометрий тонким. Если вы принимаете прогестерон, у вас могут быть ежемесячные кровотечения или вообще не быть кровотечений, в зависимости от того, как принимается гормональная терапия. Ежемесячные кровотечения можно уменьшить, а в некоторых случаях и вовсе устранить, если постоянно принимать прогестерон и эстроген.
Если у вас больше нет матки (у вас была гистерэктомия):
Обычно вам не нужно принимать прогестерон. Это важный момент, потому что эстроген, принимаемый отдельно, имеет меньше долгосрочных рисков, чем ГТ, при которой используется комбинация эстрогена и прогестерона.
Это важный момент, потому что эстроген, принимаемый отдельно, имеет меньше долгосрочных рисков, чем ГТ, при которой используется комбинация эстрогена и прогестерона.
Детали процедуры
Какие наиболее часто используемые постменопаузальные гормоны?
В следующем списке представлены названия некоторых, но не всех, постменопаузальных гормонов.
Эстроген
- Таблетки, Торговые названия: Cenestin®, Estinyl®, Estrace®, Menest®, Ogen®, Premarin®, Femtrace®.
- Кремы, Торговые марки: Estrace®, Ogen®, Premarin®.
- Вагинальное кольцо, Торговые марки: Estring®, Femring® (лечит вагинальные симптомы и приливы).
- Вагинальная таблетка, Торговые марки: Вагифем®. Имвекси®
- Пластырь, Торговые названия: Alora®, Climara®, Minivelle®, Estraderm®, Vivelle®, Vivelle-Dot®, Menostar®.
- Спрей, Торговое название: Evamist®.

Комбинация EPT
- Таблетки, Торговые названия: Activella®, FemHRT®, Premphase®, Prempro®, Angeliq®, Bijuva®.
- Пластырь, Торговые марки: CombiPatch®, Climara-Pro®.
Вагинальный дегидроэпиандростерон (ДГЭА)
- Вагинальная вставка, Торговое название: Intrarosa®
Риски/выгоды
Каковы преимущества приема гормональной терапии
(ГТ)?Гормональная терапия (ГТ) назначается для облегчения симптомов менопаузы, включая:
- Горячие вспышки.
- Сухость влагалища, которая может привести к болезненному половому акту.
- Другие проблемные симптомы менопаузы, такие как ночная потливость и сухость, зуд кожи.
Другие преимущества для здоровья от приема ГТ включают:
- Снижение риска развития остеопороза и снижение риска перелома костей.

- У некоторых женщин улучшилось настроение и общее самочувствие.
- Снижение потери зубов.
- Снижение риска рака толстой кишки.
- Снижение риска диабета.
- Умеренное улучшение болей в суставах.
- Более низкий уровень смертности среди женщин, принимающих гормональную терапию в возрасте 50 лет.
Каковы риски приема гормональной терапии
(ГТ)?Хотя гормональная терапия (ГТ) помогает многим женщинам пережить менопаузу, лечение (как и любые лекарства, отпускаемые по рецепту или даже без рецепта) не является безопасным. Известные риски для здоровья включают:
- Повышенный риск рака эндометрия (только если у вас сохранилась матка и вы не принимаете прогестин вместе с эстрогеном) .
- Повышенный риск образования тромбов и инсульта.
- Повышенная вероятность проблем с желчным пузырем/желчными камнями.
- Повышенный риск деменции, если гормональная терапия начата после среднего возраста.
 ГТ, начатая в среднем возрасте, связана со сниженным риском развития болезни Альцгеймера и деменции.
ГТ, начатая в среднем возрасте, связана со сниженным риском развития болезни Альцгеймера и деменции. - Повышенный риск рака молочной железы при длительном применении.
Что известно о гормональной терапии и риске сердечных заболеваний?
Ученые продолжают изучать влияние ГТ на сердце и сосуды.Многие крупные клинические испытания пытались ответить на вопросы о ГТ и сердечно-сосудистых заболеваниях. Некоторые показали положительный эффект у женщин, начавших ГТ в течение 10 лет после менопаузы; некоторые показали отрицательные эффекты, когда они были начаты после менопаузы более 10 лет. Некоторые исследования подняли больше вопросов о потенциальных преимуществах ГТ.
На основании этих данных Американская кардиологическая ассоциация опубликовала заявление о применении ГТ. Говорят:
- Гормональная терапия с единственной целью профилактики сердечно-сосудистых заболеваний (в частности, сердечного приступа или инсульта) не рекомендуется.

Что известно о гормональной терапии и риске рака молочной железы?
Прием комбинированной гормональной терапии может увеличить риск развития рака молочной железы. Вот несколько важных выводов:
- Прием комбинированной гормональной терапии показал редкое увеличение абсолютного риска менее чем на один дополнительный случай рака молочной железы на 1000 человеко-лет использования.
- Наблюдалось незначительное снижение заболеваемости раком молочной железы у женщин с гистерэктомией, получавших только эстрогеновую терапию.
- Если у вас диагностирован рак молочной железы, вам не следует принимать системную гормональную терапию.
Кому противопоказана гормональная терапия
(ГТ)?Гормональная терапия (ГТ) обычно не рекомендуется, если вы:
- Наличие или наличие рака молочной железы или рака эндометрия.
- У вас аномальное вагинальное кровотечение.
- У вас были тромбы или вы находитесь в группе высокого риска их образования.

- Имейте в анамнезе инсульт, сердечный приступ или повышенный риск сосудистых заболеваний.
- Знайте или подозревайте, что вы беременны.
- Болезнь печени.
Каковы побочные эффекты гормональной терапии
(ГТ)?Как и почти все лекарства, гормональная терапия имеет побочные эффекты. Наиболее распространенные побочные эффекты:
- Ежемесячные кровотечения (если у вас есть матка и вы принимаете циклический прогестин [эстроген в течение 25 дней эстрогена в месяц, прогестерон в течение последних 10–14 дней в месяц, 3–6 дней без терапии]).
- Неравномерная пятнистость.
- Нежность груди.
- Перепады настроения.
Менее распространенные побочные эффекты гормональной терапии включают:
- Задержка жидкости.
- Головные боли (включая мигрень).
- Изменение цвета кожи (коричневые или черные пятна).
- Повышенная плотность груди затрудняет интерпретацию маммограммы.

- Раздражение кожи под пластырем с эстрогеном.
Как уменьшить эти побочные эффекты гормональной терапии (ГТ)?
В большинстве случаев эти побочные эффекты незначительны и не требуют прекращения ГТ.Если ваши симптомы беспокоят вас, попросите вашего лечащего врача изменить дозировку или форму ГТ, чтобы уменьшить побочные эффекты. Никогда не вносите изменения в свои лекарства и не прекращайте их прием без предварительной консультации с врачом.
Восстановление и перспективы
Как долго я должен принимать гормональную терапию (ГТ)?
Как правило, гормональная терапия не ограничена по времени. Вы должны принимать самую низкую дозу гормональной терапии, которая работает для вас, и продолжать регулярный мониторинг с вашим лечащим врачом, чтобы каждый год пересматривать свой план лечения.Если во время приема ГТ у вас разовьется новое заболевание, обратитесь к своему врачу, чтобы обсудить, безопасно ли продолжать прием ГТ.
Записка из клиники Кливленда
Решение о гормональной терапии должно быть очень индивидуальным. Гормональная терапия подходит не всем. Обсудите риски и преимущества гормональной терапии с вашим лечащим врачом во время визита в офис, специально предназначенного для этого разговора. Вам понадобится время, чтобы решить все проблемы и ответить на вопросы, чтобы прийти к лучшему для вас решению.Учитываемыми факторами должны быть ваш возраст, семейный анамнез, личная медицинская история и тяжесть симптомов менопаузы.
Гормональная терапия подходит не всем. Обсудите риски и преимущества гормональной терапии с вашим лечащим врачом во время визита в офис, специально предназначенного для этого разговора. Вам понадобится время, чтобы решить все проблемы и ответить на вопросы, чтобы прийти к лучшему для вас решению.Учитываемыми факторами должны быть ваш возраст, семейный анамнез, личная медицинская история и тяжесть симптомов менопаузы.
Обязательно расскажите о плюсах и минусах различных типов и форм ГТ, а также о негормональных вариантах, таких как диетические изменения, упражнения и контроль веса, медитация и альтернативные варианты.
Гормональная терапия рака | Исследование рака Великобритании
Женские гормоны эстроген и прогестерон влияют на некоторые виды рака молочной железы. Врачи описывают эти виды рака как положительные по рецептору эстрогена (ER+), или как положительные по рецептору прогестерона (PR+), или как оба. Гормональное лечение рака молочной железы работает, останавливая попадание этих гормонов в клетки рака молочной железы.
Врачи описывают эти виды рака как положительные по рецептору эстрогена (ER+), или как положительные по рецептору прогестерона (PR+), или как оба. Гормональное лечение рака молочной железы работает, останавливая попадание этих гормонов в клетки рака молочной железы.
Возможно, вам назначено несколько видов гормональной терапии для лечения рака молочной железы. При раннем раке молочной железы он направлен на предотвращение рецидива рака.
Тамоксифен
Тамоксифен блокирует рецепторы эстрогена.Он не дает эстрогену стимулировать рост раковых клеток.
Тамоксифен является одним из наиболее распространенных гормональных препаратов для лечения рака молочной железы. Женщины, у которых все еще есть менопауза (в пременопаузе), и женщины, у которых была менопауза (в постменопаузе), могут принимать тамоксифен.
Гормональная терапия (тамоксифен или ралоксифен) может быть предложена людям с высоким риском развития рака молочной железы.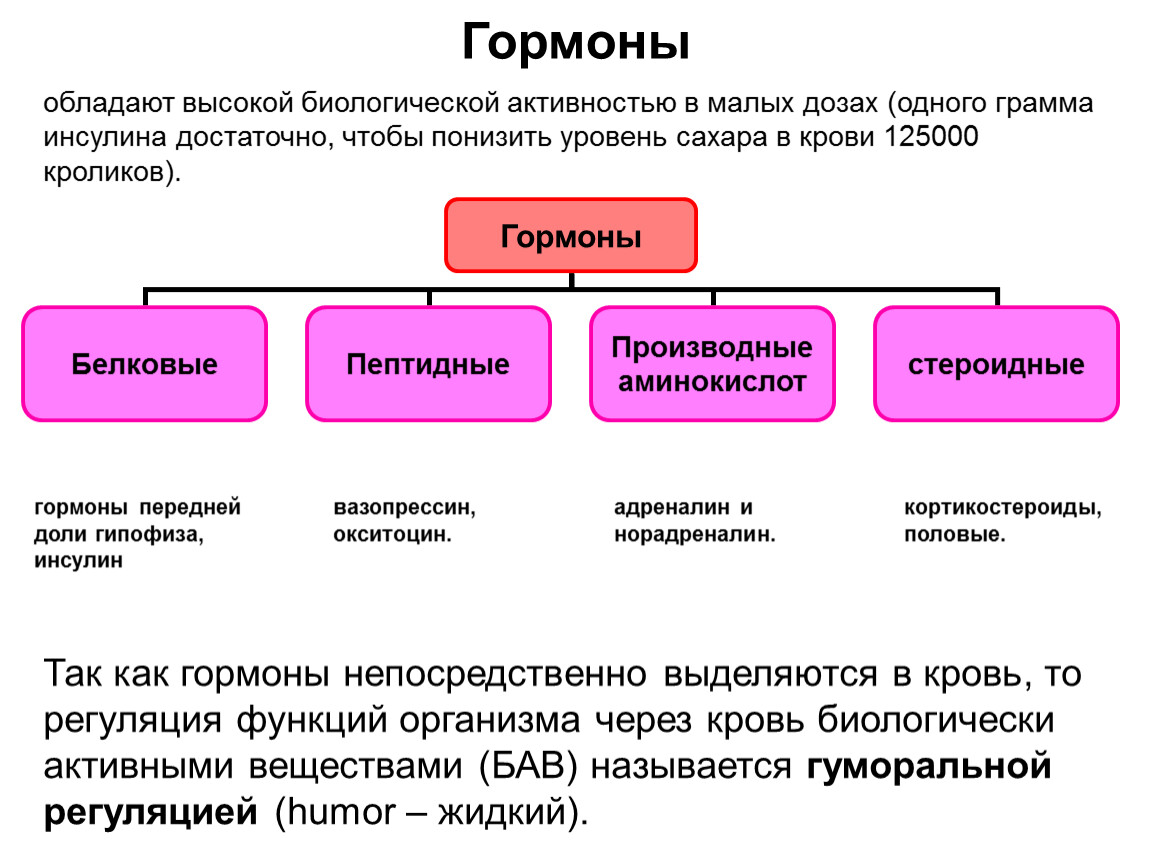 Это называется химиопрофилактикой. Это подходит не для всех.
Это называется химиопрофилактикой. Это подходит не для всех.
Поговорите со своим врачом, если считаете, что подвержены высокому риску рака молочной железы.
Ингибиторы ароматазы
У вас могут быть ингибиторы ароматазы, если вы пережили менопаузу.
После менопаузы яичники перестают вырабатывать эстроген. Но ваше тело по-прежнему вырабатывает небольшое количество, превращая другие гормоны (называемые андрогенами) в эстроген. Ароматаза — это фермент, который вызывает это изменение. Ингибиторы ароматазы блокируют ароматазу, поэтому она не может превращать андрогены в эстрогены.
Существует несколько различных типов ингибиторов ароматазы.У нас есть подробная информация об ингибиторах ароматазы, включая анастрозол (Аримидекс), экземестан (Аромазин) и летрозол (Фемара).
Агонисты рилизинг-гормона лютеинизирующего гормона (ЛГРГ) или блокаторы ЛГ
Железа в головном мозге, называемая гипофизом, вырабатывает лютеинизирующий гормон (ЛГ), который контролирует количество гормонов, вырабатываемых яичниками.
— это препараты, которые останавливают выработку лютеинизирующего гормона.Они делают это, блокируя сигнал от гипофиза к яичникам. Итак, яичники перестают вырабатывать эстроген или прогестерон.
Вам будет назначено это лечение только в том случае, если у вас еще не наступила менопауза. После менопаузы ваши яичники не вырабатывают гормоны, поэтому этот тип лекарств не поможет.
Одним из типов, используемых при раке молочной железы, является гозерелин (Золадекс).
Фулвестрант
Фулвестрант (Фаслодекс) останавливает попадание эстрогена в раковые клетки, блокируя рецепторы эстрогена и уменьшая количество рецепторов, которые есть у раковых клеток.У вас может быть это в сочетании с другими лекарствами от рака.
Менструальный цикл | Обучение пациентов
Женская репродуктивная система представляет собой удивительно сложную систему, включающую непрерывную связь между мозговыми центрами и яичниками. Гормоны, выделяемые гипоталамусом, гипофизом и яичниками, являются посредниками, регулирующими месячный цикл.
Гормоны, выделяемые гипоталамусом, гипофизом и яичниками, являются посредниками, регулирующими месячный цикл.
Гипоталамус и гипофиз
Гипоталамус расположен в центре головного мозга и сообщается посредством обмена кровью с гипофизом.Несколько нейроэндокринных агентов или гормонов вырабатываются гипоталамусом. Наиболее важным гормоном для репродукции является гонадотропин-рилизинг-гормон, более известный как ГнРГ. Он выпускается ритмично каждые 60-120 минут.
ГнРГ стимулирует гипофиз к выработке фолликулостимулирующего гормона (ФСГ), гормона, отвечающего за начало развития фолликула (яйцеклетки) и вызывающего повышение уровня эстрогена, основного женского гормона. Лютеинизирующий гормон (ЛГ), другой репродуктивный гормон гипофиза, способствует созреванию яйцеклетки и обеспечивает гормональный триггер, вызывающий овуляцию и выход яйцеклетки из яичника.
Яичник
Основная функция яичников – выработка яйцеклеток и гормонов. При рождении яичники содержат несколько миллионов незрелых яйцеклеток. Новые яйца развиваться не будут. Эти яйца постоянно проходят процесс развития и потери. Большинство умрут, не достигнув зрелости. Этот процесс потери яйцеклеток происходит постоянно, в том числе до рождения, до полового созревания и во время приема противозачаточных таблеток. Яичник подвергается постоянному процессу истощения яиц на протяжении всей своей жизни.
Новые яйца развиваться не будут. Эти яйца постоянно проходят процесс развития и потери. Большинство умрут, не достигнув зрелости. Этот процесс потери яйцеклеток происходит постоянно, в том числе до рождения, до полового созревания и во время приема противозачаточных таблеток. Яичник подвергается постоянному процессу истощения яиц на протяжении всей своей жизни.
По мере того, как уровни ФСГ и ЛГ в крови увеличиваются в период полового созревания, яйцеклетки начинают созревать, и вокруг каждой начинает развиваться скопление жидкости — фолликул.
Первый день менструации определяется как первый день цикла. Эстроген находится на низком уровне. Следовательно, гипофиз выделяет ФСГ и ЛГ, процесс, который фактически начинается до начала менструации. Эти гормоны, в свою очередь, стимулируют рост нескольких фолликулов яичников, каждый из которых содержит одну яйцеклетку. Количество фолликулов в ежемесячной «когорте» развивающихся фолликулов уникально для каждого человека.Один фолликул вскоре начнет расти быстрее других. Это так называемый доминантный фолликул.
Это так называемый доминантный фолликул.
По мере роста фолликула уровень эстрогена в крови значительно повышается к седьмому дню цикла. Это увеличение эстрогена начинает ингибировать секрецию ФСГ. Падение уровня ФСГ позволяет отмирать более мелким фолликулам. Они, по сути, «голодают» по ФСГ.
Овуляция
Когда уровень эстрогена достаточно высок, он вызывает внезапный выброс ЛГ, обычно на тринадцатый день цикла.Этот пик ЛГ запускает сложный набор событий в фолликулах, которые приводят к окончательному созреванию яйцеклетки и коллапсу фолликула с экструзией яйцеклетки. Овуляция происходит через 28–36 часов после начала всплеска ЛГ и через 10–12 часов после достижения пика ЛГ.
Клетки фолликула яичника, оставшиеся после овуляции, претерпевают трансформацию и становятся желтым телом. В дополнение к эстрогену они теперь производят большое количество прогестерона, чтобы подготовить слизистую оболочку матки к имплантации.
Лютеиновая фаза
Лютеиновая фаза, или вторая половина менструального цикла, начинается с овуляции и длится примерно 14 дней — обычно от 12 до 15 дней..jpg)


 Повышенная концентрация может привести к бесплодию.
Повышенная концентрация может привести к бесплодию. Различают физиологическую и патологическую гиперпролактинемию. Физиологическая гиепрпролактинемия может быть вызвана кормлением грудью, беременностью, сильными физическими нагрузками, стрессом. Повышенная концентрация пролактина у женщин приводит к нарушению менструального цикла, может быть причиной бесплодия. У мужчин гиперпролактинемия ведет к снижению полового влечения и импотенции.
Различают физиологическую и патологическую гиперпролактинемию. Физиологическая гиепрпролактинемия может быть вызвана кормлением грудью, беременностью, сильными физическими нагрузками, стрессом. Повышенная концентрация пролактина у женщин приводит к нарушению менструального цикла, может быть причиной бесплодия. У мужчин гиперпролактинемия ведет к снижению полового влечения и импотенции.
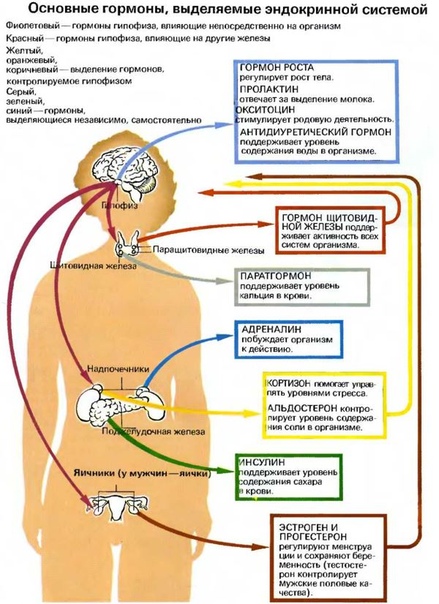 Аналогично для эстрадиола. Повышенные значения эстрогенов могут указывать на опухоли яичников и коры надпочечников, а также цирроз печени. Пониженные – на недостаточное развитие и склероз яичников.
Аналогично для эстрадиола. Повышенные значения эстрогенов могут указывать на опухоли яичников и коры надпочечников, а также цирроз печени. Пониженные – на недостаточное развитие и склероз яичников.
 Am Fam Physician. 2006 Apr 15;73(8):1374-82.
Am Fam Physician. 2006 Apr 15;73(8):1374-82.
 Это должно быть сделано в соответствии с возрастными рекомендациями для цисгендерных мужчин.Ожидается, что при лечении эстрогенами уровень ПСА снизится примерно на 50 процентов.
Это должно быть сделано в соответствии с возрастными рекомендациями для цисгендерных мужчин.Ожидается, что при лечении эстрогенами уровень ПСА снизится примерно на 50 процентов.
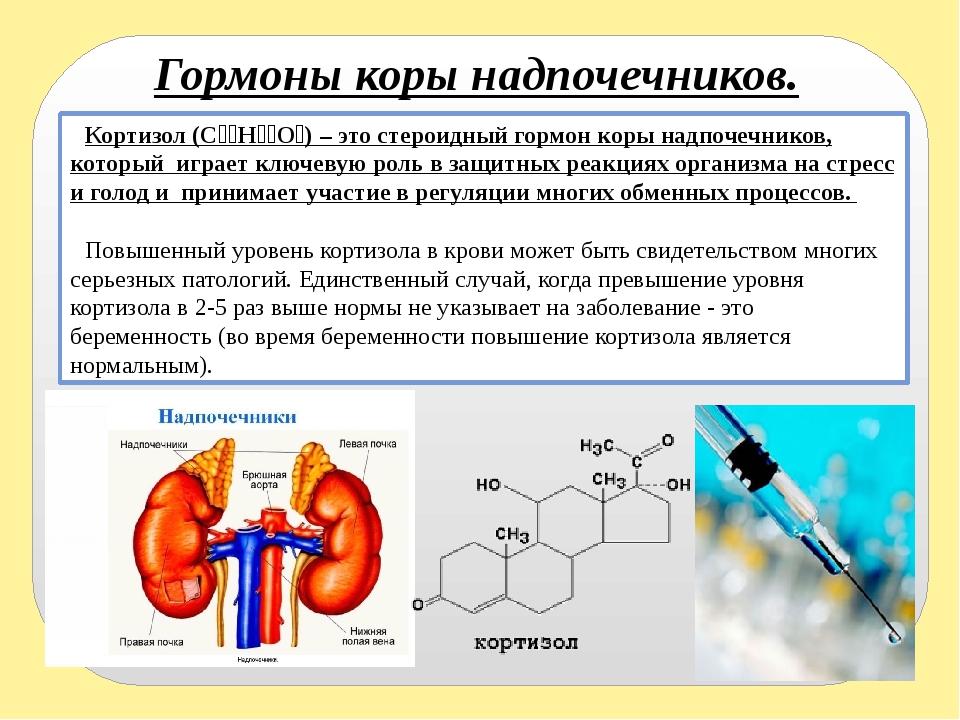



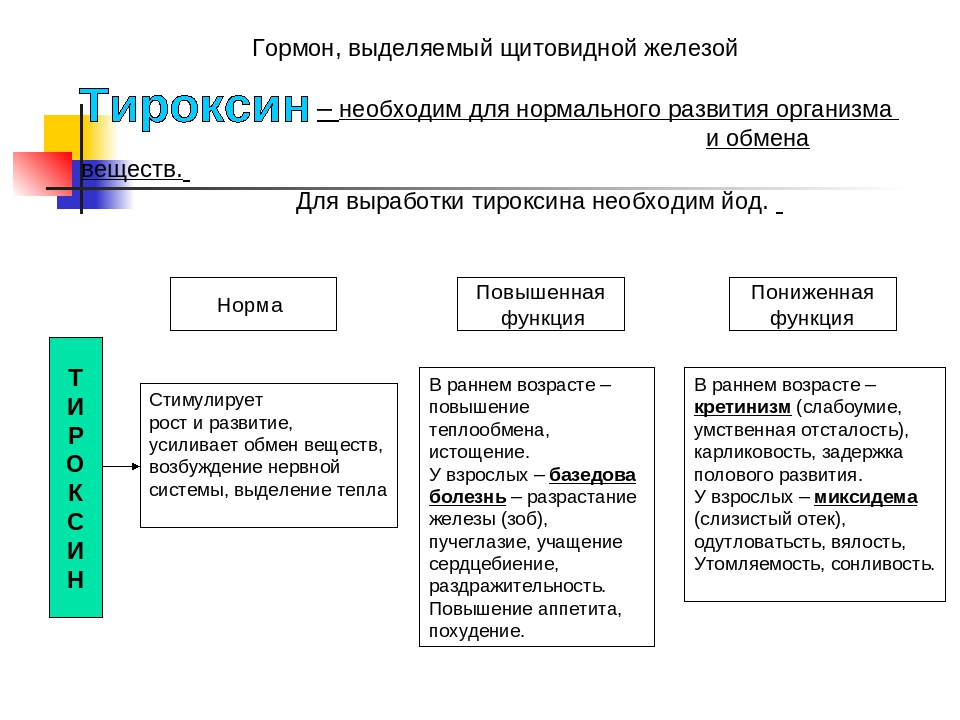 ГТ, начатая в среднем возрасте, связана со сниженным риском развития болезни Альцгеймера и деменции.
ГТ, начатая в среднем возрасте, связана со сниженным риском развития болезни Альцгеймера и деменции.

