Руководство для пациента после тотального эндопротезирования тазобедренного сустава
За чем нужно следить!
Вы будете носить специальные чулки (эластичные бинты), способствующие кровообращению, от 4 до 6 недель после операции, пока не достигнете среднего уровня активности. В этот период температура ноги может быть повышена, может отмечаться отёк, лёгкая болезненность..
Если заметили что-либо из нижеперечисленного, незамедлительно позвоните лечащему врачу:
— Обострение боли
— Усиление отёка
— Намокание раны
— Боль в груди или укороченное дыхание
— Болезненность в икре или бедре прооперированной ноги
— Постоянная или дневная лихорадка
Полноценная, правильная физическая нагрузка необходима для поддержания силы и гибкости. Как только Вы окажетесь дома (даже если Вы посещаете методиста по физкультуре), Вы сами должны следовать расписанию упражнений, столь необходимых для восстановления.
Оказавшись дома, нужно научиться применять навыки, приобретённые в больнице, в домашних условиях. Ни в коем случае нельзя возвращаться к старым привычкам. Чтобы обезопасить тазобедренный сустав и ускорить восстановление, используйте методики и соблюдайте предосторожности, которым Вы обучились в больнице. Продолжайте использовать опорные устройства и методики, которые Вам показал врач, чтобы защитить тазобедренный сустав по мере возрастания активности дома.
Чего следует избегать, чтобы удлинить срок службы имплантата.
Тотальное эндопротезирование тазобедренного сустава — нередкая операция с предсказуемым и весьма успешным результатом.
Для того чтобы максимально продлить срок службы имплантата, необходимо придерживаться следующих правил:
— Избегать подъёма тяжёлых вещей по нескольку раз
— Избегать длительных подъёмов по ступенькам
— Не набирать лишний вес
— Заботиться о своём здоровье и сохранять активность
— Избегать видов спорта, нагружающих сустав, таких как бег, горные лыжи, спортивная аэробика
— Проконсультироваться с хирургом перед тем, как приступить к новому виду спорта или активной деятельности
— Сначала думать, потом двигаться
Как избежать вывиха:
— Избегать сгибания в тазобедренном суставе более чем на 90°
— Избегать внутренней ротации (поворот внутрь) бедра при его согнутом состоянии или в положении сидя
— Не сидеть на низких стульях или кроватях, а также стульях без подлокотников
— Избегать перекрещивания ноги со средней линией туловища
— НЕ допускайте перекрещивания прооперированной ноги со средней линией туловища
— НЕ сгибайте прооперированный тазобедренный сустав более чем на 90°
— НЕ позволяйте стопе или колену прооперированной ноги поворачиваться внутрь
Профилактика инфекций
Ваш имплантат в значительной степени подвержен риску инфицирования. При любых инфекциях, зубных заболеваниях или хирургических процедурах, обязательно проконсультируйтесь со своим лечащим врачом. Любую бактериальную инфекцию необходимо излечить не откладывая, чтобы предотвратить инфицирование сустава. Профилактический приём антибиотиков должен предшествовать любой инвазивной процедуре, в том числе любым видам зубоврачебной помощи.
При любых инфекциях, зубных заболеваниях или хирургических процедурах, обязательно проконсультируйтесь со своим лечащим врачом. Любую бактериальную инфекцию необходимо излечить не откладывая, чтобы предотвратить инфицирование сустава. Профилактический приём антибиотиков должен предшествовать любой инвазивной процедуре, в том числе любым видам зубоврачебной помощи.
Половая жизнь
Как правило, половую жизнь можно возобновить после заживления послеоперационной раны, и хотя бы частичного восстановления движений в тазобедренном суставе. Для того чтобы избежать чрезмерных нагрузок на тазобедренный сустав, могут потребоваться небольшие изменения в половой жизни. Лечащий врач может рассказать о том, какие позы для секса являются безопасными.
УПРАЖНЕНИЕ №1: Напряжение четырёхглавой мышцы бедра
Лягте на спину, вытяните ноги вдоль кровати или мата. Держите стопу согнутой, чтобы пальцы ног были направлены вверх, и максимально распрямите ногу в колене, напрягая мышцы передней поверхности бедра. Сохраняйте напряжение в течение 5 секунд. Повторите упражнение 10 раз. Не задерживайте при этом дыхание.
Сохраняйте напряжение в течение 5 секунд. Повторите упражнение 10 раз. Не задерживайте при этом дыхание.
УПРАЖНЕНИЕ №2: Подъём прямой ноги
Напрягите четырёхглавую мышцу бедра (упражнение №1). Удерживая ногу распрямлённой, поднимите её на 15-20 см над кроватью и удерживайте в течение 5 секунд.
Повторите упражнение 10 раз.
УПРАЖНЕНИЕ №3: Тренировка лодыжки
Согните стопу, чтобы пальцы были направлены вверх, держите колено разогнутым. Сохраняйте такое положение в течение 5 секунд. Разогните стопу, чтобы пальцы были направлены вниз. Сохраняйте такое положение в течение 5 секунд. Кроме того, сделайте несколько вращательных движений стопой. Повторяйте 30 раз за час.
Начните выполнять это упражнение, как только вернётесь в палату после пробуждения.
УПРАЖНЕНИЕ №4: Сгибание в колене и тазобедренном суставе — подтягивание пятки в положении лёжа на спине
Лягте на спину, подтяните пятку прооперированной ноги к себе. Сохраняйте такое положение в течение 5 секунд. Повторите упражнение 10 раз.
Сохраняйте такое положение в течение 5 секунд. Повторите упражнение 10 раз.
УПРАЖНЕНИЕ №5: Напряжение ягодичной мышцы
Лягте на спину и согните колени таким образом, чтобы ступни всей поверхностью опирались на кровать. Напрягите мышцы живота и ягодичные мышцы. Приподнимите таз над кроватью. Сохраняйте такое положение в течение 5 секунд. Повторите упражнение 10 раз. Не задерживайте дыхание.
УПРАЖНЕНИЕ №6:
Лягте на спину. Отведите прооперированную ногу в сторону, при этом колено должно быть разогнуто, а стопа направлена вверх, затем приведите ногу обратно. Повторите упражнение 10 раз.
УПРАЖНЕНИЕ №7: Разгибание колена с малой амплитудой
Лягте на спину и согните прооперированную ногу в колене под углом около 30°, подложив под колено подушку. Затем поднимите голень, как можно сильнее распрямляя ногу. Сохраняйте такое положение в течение 5 секунд. Повторите упражнение 10 раз.
Повторите упражнение 10 раз.
УПРАЖНЕНИЕ №8: Отведение ноги в положении стоя
В положении стоя, обопритесь на спинку стула или ходилку. Отведите прооперированную ногу в сторону. Бедро, колено и стопа должны быть направлены вперёд. Не меняя позы, медленно верните ногу в исходное положение. Повторите упражнение 10 раз.
Инструкции по правильным движениям:
Использование ходунков
При вставании со стула перед использованием ходунков, оттолкнитесь от подлокотников руками. Никогда не опирайтесь на ходунки, пока встаёте. Как только Вы встали, поочерёдно положите руки на ходунки. Добейтесь равновесия перед тем, как сделать шаг. Ноги должны всегда находиться в пределах ходунков. Переместите ходунки вперед на удобное расстояние (руки отведены, но не вытянуты вперед) и поставьте её на все четыре ножки одновременно. Сначала сделайте шаг прооперированной ногой, прямо в центр ходунков. Сделайте шаг второй ногой, ставя её чуть позади прооперированной ноги. Пользуйтесь ходунками по меньшей мере 10-15 минут, три раза в день.
Пользуйтесь ходунками по меньшей мере 10-15 минут, три раза в день.
Кровать
Лежите либо на спине, либо на том боку, где не было операции. Если Вы предпочитаете лежать на спине, положите небольшую подушку между коленями, чтобы случайно не скрестить ноги. Когда Вы лежите на боку, кладите между ног подушку в течение 4-6 недель после операции, чтобы уменьшить дискомфорт. Ложитесь на кровать (или вставайте с нее) тем боком, где была операция. Следите за тем, чтобы прооперированная
Стул
Стоя спиной к стулу, отступайте назад, пока край стула не коснётся ног. Опираясь руками на подлокотники, опуститесь на сидение, держа туловище прямо. Прооперированная нога всё время должна быть вытянута вперёд. Когда Вы сидите, колени всегда должны быть ниже тазобедренных суставов (для этого можно сидеть на небольшой подушке). Ноги должны быть расставлены на 8-15 см. Чтобы подняться со стула, подвиньтесь к краю сидения. Держите прооперированную ногу вытянутой вперёд. Отталкиваясь руками от подлокотников, поднимите туловище. Не наклоняйтесь вперёд.
Держите прооперированную ногу вытянутой вперёд. Отталкиваясь руками от подлокотников, поднимите туловище. Не наклоняйтесь вперёд.
Как надевать носки и ботинки
Воспользуйтесь крюком с длинной ручкой. Удобнее всего носить обувь без шнурков.
Мытьё в ванной
Мыться под душем удобнее, чем принимать ванну, так как залезать в ванну нелегко. Стоя под душем, расставьте ноги на 20-30 см, под ногами должна быть нескользкая подстилка. Если Вы стоите неуверенно, сидите под душем на стуле. Используйте мешок для мыла или жидкое мыло, чтобы не пришлось поднимать упавший обмылок.
Как забраться в ванну
В первый день по возвращении домой, рекомендуется поставить в ванну стул для сидячего душа. Опираясь на ходилку, присядьте на край ванной. Возьмитесь одной рукой за спинку стула позади себя, держась другой рукой за центр перекладины ходилки. Медленно усядьтесь на стул, перенося ногу над краем ванны. Затем включите воду.
Пользование туалетом
Опираясь на ходунки, пятьтесь к унитазу, пока не почувствуете ногами его край. Возьмитесь руками за подлокотники позади Вас, перенесите на них свой вес и медленно опуститесь на сидение. Прооперированная нога всё время должна оставаться вытянутой вперёд. Вставать следует в обратном порядке. Всегда следите за равновесием.
Посадка в автомобиль
Опираясь на ходунки, опуститесь на сидение в автомобиле. Садитесь со стороны прооперированной конечности, кроме случаев, когда Вы собираетесь сесть за руль. Опуститесь на сидение, затем развернитесь лицом вперёд. Застегните ремень безопасности.
Подъём по ступеням
Опираясь на костыли, перенесите свой вес на руки, после чего сделайте шаг вверх не оперированной ногой. Перенесите вес на не оперированную ногу и переставьте вверх костыли и прооперированную ногу.
Спуск по ступеням
Опустите костыли и прооперированную ногу на одну ступеньку вниз, опираясь на не оперированную ногу. Сделайте шаг не оперированной ногой, удерживая вес на руках, опираясь на костыли.
Помните!!!
Шагайте ЗДОРОВОЙ НОГОЙ ВВЕРХ, ОПЕРИРОВАННОЙ ВНИЗ.
Подергивание мышц, приступы озноба, спазмы в виске, сдавленность в мыш… — Медицина
Здравствуйте! Мне 25 лет, пол женский. Обращаюсь к вам с такой проблемой. У меня неделю подёргиваются мышцы по всему телу, может час не дёргаться, а может несколько раз за минут 20. Дёргаются преимущественно когда сижу или лежу, чаще всего в ногах (под коленом, выше колена, икра, ягодица), но верхнее веко, ребро ладони, под губой, щека, в районе рёбер тоже изредкабывало. Иногда один раз дёрнет, иногда пару раз подёргает, иногда как под кожей что прокатится. Часть икроножной мышцы полчаса дёргалась. Сегодня весь день ощущение сдавленности, вот как после судороги, в мышце над коленом сзади. После сна млеют руки, затекают, в ногах после сидения в стопах покалывания бывают. Головных болей у меня не бывает (раз в полгода боль напряжения разве что), а сейчас уже пару дней спазмы в висок, единичные, то нету, но вдруг не слишком сильная боль простреливает, ползёт от виска к макушке, и отпускает, секунды 2-3 длится. После сна нету её, она в какие-то моменты дня или вечера бывает. Иногда бывает ещё, как закрою глаза в темноте лёжа, перед глазами начинают объёмные узоры пульсировать, сворачиваться-разворачиваться, может длиться несколько минут, может пару часов, потом нормальный тёмный фон перед глазами восстанавливается. С трудом убираются усилием воли или переходом в сидячее положение. До этого недели три назад мне ставили астено-депрессивный синдром, пласкивость была, подавленность, тревога и из головы знакомые названия и имена вылетали, только спустя время вспоминались. Сейчас плаксивость прошла совсем, тревога осталась, но не паническая, а такая, рациональная — в конце концов симптомы стрёмные, трудно не переживать по их поводу.
После сна млеют руки, затекают, в ногах после сидения в стопах покалывания бывают. Головных болей у меня не бывает (раз в полгода боль напряжения разве что), а сейчас уже пару дней спазмы в висок, единичные, то нету, но вдруг не слишком сильная боль простреливает, ползёт от виска к макушке, и отпускает, секунды 2-3 длится. После сна нету её, она в какие-то моменты дня или вечера бывает. Иногда бывает ещё, как закрою глаза в темноте лёжа, перед глазами начинают объёмные узоры пульсировать, сворачиваться-разворачиваться, может длиться несколько минут, может пару часов, потом нормальный тёмный фон перед глазами восстанавливается. С трудом убираются усилием воли или переходом в сидячее положение. До этого недели три назад мне ставили астено-депрессивный синдром, пласкивость была, подавленность, тревога и из головы знакомые названия и имена вылетали, только спустя время вспоминались. Сейчас плаксивость прошла совсем, тревога осталась, но не паническая, а такая, рациональная — в конце концов симптомы стрёмные, трудно не переживать по их поводу. Что мне нужно пройти, чтобы проверить не серьёзная ли это патология? К районному неврологу попасть трудно, записываются за несколько дней. Вт думаю, что пройти, чтобы уже хоть с результатами обследований к нему.
Что мне нужно пройти, чтобы проверить не серьёзная ли это патология? К районному неврологу попасть трудно, записываются за несколько дней. Вт думаю, что пройти, чтобы уже хоть с результатами обследований к нему.
мультидисциплинарная команда, мониторинг состояния – Благотворительный фонд «Добросердие»
Портал МИЛОСЕРДИЕ опубликовал запись и расшифровку вебинара Веры Змановской, главного внештатного специалиста по детской медицинской реабилитации Департамента здравоохранения Тюменской области
Добрый день, коллеги! Наш вебинар мы транслируем из города Чусового. Чудесный город! Мы первый раз в этом городе, и я его со вчерашнего вечера очень полюбила. Здесь очень спокойно. Давайте сегодня больше будем говорить о проблемах ДЦП, но коснемся разных двигательных проблем, потому что когда мы говорим о ДЦП, мы в первую очередь будем поднимать проблемы спастичности, нарушения двигательной активности, нарушения коммуникации, нарушения самообслуживания. И, конечно, если первая часть нашего вебинара будет посвящена именно программе наблюдения за детьми с ДЦП, то уже вторую часть мы будем говорить, непосредственно, о реабилитации.
И, конечно, если первая часть нашего вебинара будет посвящена именно программе наблюдения за детьми с ДЦП, то уже вторую часть мы будем говорить, непосредственно, о реабилитации.
Что же такое детский церебральный паралич?
Детский церебральный паралич представляет собой группу нарушений в развитии движений. Но основным синдромом, клиническим синдромом этого заболевания является синдром двигательных расстройств. В 2004 году в США было дано такое определение Международным семинаром по определению классификации детского церебрального паралича.
Что же это заболевание? Какие проблемы несёт за собой вот этот недуг? К сожалению, это заболевание неизлечимо, и мы должны с вами понимать, что никто сегодня не изобрел таких методов лечения которые могли бы исцелить человека от этого недуга.
Сегодня вообще ведется много дискуссий — является ли вообще ДЦП заболеванием? Может быть, это какая-то физическая недееспособность детского возраста, которая продолжается у человека в старшем возрасте. Соответственно, уже спорят о том — является ли это заболеванием и надо ли его лечить? Но, обратите внимание, даже сегодня сколько мы видим тяжелых медицинский осложнений ДЦП. Получается, что всё равно это надо лечить, всё равно надо вмешиваться. Но возникает вопрос: когда надо начинать вмешиваться и когда остановиться? Не может же лечение продолжаться всю жизнь?
Соответственно, уже спорят о том — является ли это заболеванием и надо ли его лечить? Но, обратите внимание, даже сегодня сколько мы видим тяжелых медицинский осложнений ДЦП. Получается, что всё равно это надо лечить, всё равно надо вмешиваться. Но возникает вопрос: когда надо начинать вмешиваться и когда остановиться? Не может же лечение продолжаться всю жизнь?
Это, наверное, одно из немногих заболеваний, когда мы не видим какого-то резкого начала этого заболевание и не видим его конца. То есть, получается, что оно постепенно развивается у ребенка в процессе жизни и продолжается всю его жизнь, до глубокой старости, сколько бы ни прожил этот человек.
Основные проблемы при ДЦП
У нас опубликован систематизированный обзор 2012 года, сделанный австралийской группой ученых под руководством Ионы Новак — это директор аналитического центра медицинской клиники. Вы видите его на слайде. Иона Новак с группой врачей проанализировала большое количество работ и показала, какое количество осложнений сопутствующих патологий несёт ДЦП.
Три из четырёх детей с ДЦП — 75% — испытывают боль.
Можете себе представить, насколько это нам может осложнить вообще проведение любых реабилитационных мероприятий, особенно если это касается двигательной реабилитации, когда мы проводим лечебную физкультуру, когда мы проводим просто даже массаж или пытаемся этих детей в какие-то укладки положить, растяжки какие-то совершать. Боль, сама по себе, может еще спровоцировать повышение тонуса, естественные реакции ребенка могут сами по себе усиливать этот мышечный тонус или ослаблять мышечное воздействие реабилитационное.
Каждый второй ребёнок имеет интеллектуальное нарушение. Сегодня невозможно вообще говорить о том, чтобы ребёнок полноценно интегрировался в обществе, если у него нескомпенсирован его интеллектуальный дефицит. Ведь самое главное, что эти дети имеют не просто интеллектуальное проблемы, они имеют и физические проблемы. Поэтому наш центр, который на 99% занимается именно этой проблемой, как раз уделяет этому особое внимание.
А сегодня, например, доказано, что смертность людей с ДЦП гораздо выше в
рамках определенного возрастного периода, чем в обычной популяции людей.
Вот совсем последние исследования англичан доказали, что именно люди с ДЦП в гораздо большей степени испытывают состояние тревоги и депрессии.
Когда начали анализировать смертность людей с ДЦП, от чего они умирают — а умирают они в основном от сердечно-сосудистых и кардиоваскулярных заболеваний и от бронхолегочных патологий — так вот был придан особый
статус депрессии, которая провоцирует развитие этих заболеваний у людей с ДЦП. Естественно, они поэтому рано умирают.
То есть, насколько важно уже в раннем возрасте, уже даже в дошкольном, школьном возрасте выявлять такие проблемы — тревоги и депрессии детей с ДЦП для того, чтобы мы могли профилактировать эти кардиоваскулярные заболевания, депрессивные состояние, чтобы дети имели лучшее качество жизни и большую продолжительность. Вы, как педагоги, создаёте сегодня очень важную ступень в борьбе за продолжительность жизни таких детей.
Вы, как педагоги, создаёте сегодня очень важную ступень в борьбе за продолжительность жизни таких детей.
Каждый третий ребёнок имеет смещение бедра.
Именно смещение бедра является сегодня серьёзной актуальной проблемой, которая вызывает тяжелейшие болевые синдромы и которая может серьезно нарушать качество жизни и опять же продолжительность жизни детей с ДЦП.
Каждый четвертый не может разговаривать.
Но если ребёнок не может говорить, мы в любом случае должны научить его общаться. Может быть этот ребёнок, на самом деле, никогда и не будет говорить с ДЦП. Потому что если он, например, не имеет возможности приобрести навык самостоятельного общения, он никогда не заговорит, но какие-то альтернативные методы коммуникации однозначно существуют, и мы должны владеть этой методикой, потому что это очень важно.
Каждый четвёртый страдает эпилепсией, то есть, практически 25% детей из-за своих судорог ограниченны в проведении реабилитационных мероприятий.

Особенно, если это касается какой-нибудь очень активной реабилитации.
Каждый четвёртый ребёнок имеет расстройства мочеиспускания. Причём он, может, просто не чувствует этот сигнал, а ребёнок может быть с абсолютно нормальным интеллектом, но из-за спастичности двигательных структур он не может чувствовать этот сигнал.
Каждый четвертый ребенок имеет расстройства поведения. Каждый пятый ребенок имеет расстройства сна.
Мы понимаем прекрасно, что если у ребенка что-то болит, то он плохо спит. А болеть всё, что угодно может быть у ребёнка с ДЦП. У многих болит голова, у многих спазмы в мышцы. У него может элементарно болеть желудок или кишечник. Ребёнок, который находится в пониженной двигательной активности, у него ненормально работает ЖКТ. Хронические запоры, гастрорефлюксная болезнь, все это может создавать тяжелейшие болевые симптомы, которые детям мешают не только спать, но и вообще ухудшают качество жизни.
Каждый пятый ребёнок имеет проблему слюнотечения. Казалось бы, такая маленькая проблема, но как она косметически даже внешний вид ребенка может ухудшать. Тоже с этим надо бороться.
Казалось бы, такая маленькая проблема, но как она косметически даже внешний вид ребенка может ухудшать. Тоже с этим надо бороться.
Каждый десятый слепой. Каждые пятнадцатый ест через зонд — это огромная проблема.
Мы будем сегодня говорить о проблемах питания, потому что с детьми невозможно проводить активные реабилитационные мероприятия, если мы не накормили ребенка, если ребёнок испытывает какой-то белковый или энергетический дефицит веса.
Каждый двадцать пятый ребёнок глухой.
Сколько стоит проблема ДЦП?
У нас в России вообще никто не считал, сколько стоит эта проблема. Но, вы знаете, что на Западе очень хорошо любят считать деньги. Например, Национальный институт медицины США, там есть данные, конечно, давнишние, за 2015 год, — он посчитал, что финансовое бремя ДЦП в США примерно оценивается в 11,5 млрд долларов.
В 2004 году тот же институт писал, что каждый новый случай ДЦП несет среднюю пожизненную стоимость в 500000 долларов и, только 30% людей с этим недугом доживают до 30 лет. Это было практически по-дворовое исследования, обход всех семей, имеющих детей с ДЦП в Америке, люди провели очень серьезные статистическое исследование. Чуть позже я о нем расскажу, это очень интересно.
Это было практически по-дворовое исследования, обход всех семей, имеющих детей с ДЦП в Америке, люди провели очень серьезные статистическое исследование. Чуть позже я о нем расскажу, это очень интересно.
От чего умирают люди с ДЦП?
Вы видите вот этот график? Вот это смертность детей, людей с ДЦП. Вот эти желтые кубики — это взрослые люди с ДЦП, синие — это общая популяция. Но это статистика Франции. Это Франция, причём, это 2008 год.
Во Франции в 2008 году продолжительность жизни составляла 84 года. Предполагаем, что мы еще в России до такой продолжительности жизни не дошли. И то, посмотрите, во Франции в основном, люди с ДЦП умирают в 35 до 65 лет. Если применить просто грубую математику для нашей Российской Федерации, то можно вычесть сразу просто, лет 15 можно вычитать и у нас получается, пациенты с ДЦП приблизительно — никто не считал — они умирают, где-то получается, с 20 лет до 50 лет.
Представляете, это самое трудоспособное население. В принципе, это те люди, которые могут нести пользу. То есть это люди с ДЦП, которые могут овладеть профессией, но тем не менее, у них развивается масса осложнений различных заболеваний.
То есть это люди с ДЦП, которые могут овладеть профессией, но тем не менее, у них развивается масса осложнений различных заболеваний.
И посмотрите дальше, от чего умирают? Вот они. Вот это вот получается респираторные проблемы, это проблемы бронхолегочные, а это кардиоваскулярные заболевания. Видите, синие столбики — это когда умирает вся популяция, и жёлтые — это когда умирают люди с ДЦП. Это серьезная проблема.
ДЦП и роды: кто виноват?
Интересно, например, на сколько у нас растет распространённость ДЦП. Потому что везде и всегда все говорят, что заболеваемость растет. Вы же об этом слышите?
И вот сколько лет существует статистика практически с пятидесятых годов прошлого столетия, заболевание с ДЦП не растет. Вот как она была, примерно, тогда 2— 2,5 на тысячу новорождённых, она так и осталась.
В свое время, когда мы вступили в новый учет живорожденности с 1 апреля 2012 года, тогда же живорождённым считался ребенок, младенец примерно 26 недель и 500-граммовый. Если ребёнок уже показал хоть какие-то признаки жизни, то, конечно, этому ребёнку необходимо было оказывать всяческую медицинскую помощь, чтобы его оживлять. Так вот мы всегда боялись того, чтобы как раз вот это группа пациентов и принесёт нам большой приток детей с ДЦП.
Если ребёнок уже показал хоть какие-то признаки жизни, то, конечно, этому ребёнку необходимо было оказывать всяческую медицинскую помощь, чтобы его оживлять. Так вот мы всегда боялись того, чтобы как раз вот это группа пациентов и принесёт нам большой приток детей с ДЦП.
Об этом же говорили американцы в свое время. 50% детей, которые родились недоношенными с экстремально низкой массой тела имеют риск развития ДЦП примерно 50%.
Многие страны многие десятилетия, когда всё-таки начали анализировать ситуацию, — каким образом можно повлиять на заболеваемость ДЦП? — начали искать меры профилактики: каким образом мы можем профилактировать это заболевание, и придавали большое значение асфиксии в родах. Еще когда в свое время родоначальником и описателем этой патологии был Литтль, англичанин, ученый, именем которого названа одна из форм ДЦП — болезнь Литтля, есть такая. Когда он писал в 1862 году трактат он писал, что основной проблемой церебральных параличей является асфиксия в родах.
Так вот, с ним не согласился в то время Зигмунд Фрейд, тоже известная вам фамилия, который в 1897 году писал — «Нет, вся проблема церебральных параличей не только в родах, она уходит далеко во внутриутробный период».
Представляете, это еще в те времена в конце XIX столетия уже люди задумывались о том, что не вся проблема в родах. Ведь у нас понимаете, какое обывательское мнение существует? Вот приходит к нам на прием, например, мама с ребенком, у которого уже церебральный паралич. Вы понимаете, что в любом случае мы никого не можем обвинять в той ситуации, что родился ребёнок с ДЦП. Ну почему так случилось — надо всё равно обсуждать с этими родителями. Но это никак не случилось, например, потому что ребёнку свернули шею в родах, как часто бывает об этом говорят. Первая фраза, которую, приходя к тебе на приём, говорят пациенты.
«Что-то вас беспокоит?» Первое, что тебе говорят: «Моему ребёнку свернули шею при родах». Начинаешь потом раскручивать этот клубок, этот сложный клубок, спрашиваешь маму — кто вам такое мог сказать, как вообще такой произошло? Она говорит — да все об этом говорят. И ты спрашиваешь — ну кто первый вам об этом сказал? Она отвечает — ну, вот массажист, который к нам приходит домой и делает массаж ребенку, он сказал, что у вас свернута шея, то есть, у вас травма шейного отдела.
И ты спрашиваешь — ну кто первый вам об этом сказал? Она отвечает — ну, вот массажист, который к нам приходит домой и делает массаж ребенку, он сказал, что у вас свернута шея, то есть, у вас травма шейного отдела.
Вот обидно бывает, когда мы сами же в своем медицинском сообществе такие вещи говорим, абсолютно не доказательные, недопустимые вещи! Поэтому я обязательно оставила вот этот слайд «Генетическая природа заболевания». В свое время австралийцы, богатая очень страна, решила поставить задачу, всё-таки, каким-то образом разработать план мероприятий профилактики данного заболевания. И учитывая, всё-таки, что существовала такая концепция — то, очень большое количество процентов детей с ДЦП получаются от асфиксии в родах — они решили увеличить частоту кесарева сечения за 50 лет с 5 до 34% в родах.
Видите, да? Представляете, каждая третья мать начала рожать только при кесаревом сечении. Вот любой какой-нибудь фактор риска, — и сразу кесарево сечение.
В 2015 году американский журнал «Акушерство и гинекология» практически бомбу взорвал. То есть, опубликованы были эти данные, где написали, что количество детей с ДЦП не изменилось. То есть, казалось бы, убрали этот рисковый фактор, но ничего не меняется.
То есть, опубликованы были эти данные, где написали, что количество детей с ДЦП не изменилось. То есть, казалось бы, убрали этот рисковый фактор, но ничего не меняется.
И теперь учёные идут по другому пути. Сейчас пытаются доказать всё-таки, что природа этого заболевания генетическая. Уже сейчас доказано, что до 45% случаев ДЦП имеют генетическую природу. Не доказано, что это какое-то моногенное заболевание, когда ген ответственный за патологию, передается по наследству. ДЦП — это не моногенное заболевание, не один ген несет за него ответственность. Это полигенная проблема. И поэтому, конечно, ее обнаружить очень сложно.
Есть факторы предрасположенности к этому заболеванию.
И тогда, к сожалению, вот, ходят две беременных женщины, носят ребёнка в одинаковых абсолютно условиях, одинаковую еду едят в одном поясе часовом живут, в одном городе. Но одна мать рожает ребенка с церебральным параличом, а другая мать рожает здорового ребенка, потому что всё-таки даже при одних каких-то факторах риск во время родов, которые совершили с той и другой матерью, один ребёнок имеет какие-то факторы борьбы с этими негативными факторами, а у другого ребёнка, к сожалению, таких ресурсов не оказалось.
Улучшение помощи при рождении – сохранение мозга
Следующим слайдом я хотела показать снижение сегодня даже не распространённости в мире детей с ДЦП, а именно снижение ресурсоемкости заболевания. А что такое ресурсоемкость? Вот сегодня мы смотрели детей с I уровнем и со II уровнем по системе GMFCS — и смотришь ребенка с IV уровнем.
Как вы думаете, какой ребенок будет стоить дороже? Конечно, с IV, да? Вы помните, сколько технических средств мы прописали ребенку со II уровнем, а сколько ребёнку с IV?
Конечно для общества гораздо серьезней нести бремя более тяжёлого ребёнка с ДЦП, поэтому сегодня, если над чем-то надо работать, так это снизить число рождения детей с тяжелыми формами ДЦП.
И вторая большая проблема — это профилактика развития вторичных осложнений и своевременной помощи. Если вы помните ребёнка 15-летнего с тяжелейшими уже контрактурами. Как вы думаете, его реабилитировать в послеоперационном периоде будет проще, чем ребёнка, которого мама привела шестилетнего? Естественно, тяжелее. И ещё никто гарантии не дал, что после операции ребёнок в пятнадцатилетнем возрасте, у которого тяжелейшие и контрактуры, что мы сможем его восстановить до того уровня, который был у него 2-3 года назад. Важно вовремя оказать нормальную помощь ребенку с ДЦП.
И ещё никто гарантии не дал, что после операции ребёнок в пятнадцатилетнем возрасте, у которого тяжелейшие и контрактуры, что мы сможем его восстановить до того уровня, который был у него 2-3 года назад. Важно вовремя оказать нормальную помощь ребенку с ДЦП.
Что касается первого вот этого блока — снижения ресурсоемкости заболевания, то акушеры-гинекологи сегодня должны совершенствовать свою помощь до такой степени, чтобы при рождении вот такого рискового ребёнка как можно быстрее и как можно мощнее произошла нейрозащита, защита головного мозга.
Вот эта статья, которая была опубликована американцами, тоже вызвала очень большой резонанс в мире. Везде идет спор. Европейцы показывают — одна из таблиц журнала «Детская неврология. Медицина развития» — что количество детей с ДЦП растет в зависимости от того, как снижается срок гестации. Но в 2007 году в журнале Lancet европейцы публикуют великолепную статью, в которой они пишут что у них за 17 лет, вот как раз ведения недоношенных детей, количество детей с ДЦП колоссально снизилось!
Смотрите, они прямо пишут, что у них было, например, у детей, которые родились с весом, с массой менее 1000 г у них общая распространенность детей с ДЦП снизилась с 50 до 39. А те, которые до 1,500 родились — с 64 до 29. И самое главное, у них падает смертность.
А те, которые до 1,500 родились — с 64 до 29. И самое главное, у них падает смертность.
То есть, европейцы доказывают, что если мы начинаем усиливать свои медицинские воздействия, особенно сразу после родов, мы можем с вами получить, в общем-то, не такое большое количество детей с тяжелым ДЦП. Посмотрите, как они показывают на графике, как падает количество детей с ДЦП, хрупких недоношенных детей.
Это о чём говорит? Это говорит о том, что нужно совершенствование системы здравоохранения, нужны вот эти великолепные перинатальные центры, которые сегодня у нас развиваются в Российской Федерации. Эти перинатальные центры сегодня как раз заботятся и настроены на то, чтобы всем недоношенным детям проводить реабилитацию качественную сразу после рождения, сохранять их мозг.
Как наблюдать ребенка с ДЦП: постановка функционального диагноза
Итак, мы немножко попозже, может, поговорим о том, сколько у нас в детском возрасте форм ДЦП. Но задача у нас с вами сейчас поговорить о том, как наблюдать ребенка с ДЦП.
Да, так случилось, что родился ребёнок с церебральным параличом. Очень важно в этой программе поставить профессиональный диагноз. Вот здесь из вас больше в аудитории педагогов. Я вас сейчас за очень короткое время
постараюсь всё-таки научить пользоваться этими международными оценочными шкалами, чтобы вам было понятно что такое GMFCS, что такое MAKS. Сейчас пока непонятно, о чём я говорю. Ну, давайте мы с вами постараемся освоиться это и, ну, наверное, минут через 15 вы скажите, что у вас получилось.
Так вот, постановка функционального диагноза. Клинический диагноз ставить не надо, это поставят врачи. Согласно международной классификации, есть только три формы церебрального паралича. Это что касается, например, патологии мышечного тонуса.
Есть спастический церебральный паралич понятно, повышен тонус, да? Есть дискинетический церебральный паралич, и есть атаксический. Вот очень просто — есть три формы церебрального паралича. Мы не будем останавливаться на клинических формах, то есть, вот здесь есть спастическая, смотрите, гемиплегия, когда половинка тела только поражена. Есть спастическая квадриплегия, когда 4 конечности тела поражены. Есть диплегия, когда две нижние конечности больше поражены, чем руки. Есть ассиметричная диплегия, видите, когда одна сторона, но вторая тоже, в общем-то. Есть триплегия. Вот разные есть формы. На дискинетических формах мы не будем останавливаться.
Есть спастическая квадриплегия, когда 4 конечности тела поражены. Есть диплегия, когда две нижние конечности больше поражены, чем руки. Есть ассиметричная диплегия, видите, когда одна сторона, но вторая тоже, в общем-то. Есть триплегия. Вот разные есть формы. На дискинетических формах мы не будем останавливаться.
И вот, например, я задаю вам вопрос. Давайте, вы будете у меня врачом. Я, например, вам говорю — у ребенка детский церебральный паралич, спастическая диплегия, ребенку 5 лет. Я больше ничего Вам не сказала. Можете вы мне что-нибудь сказать про этого ребенка?
(Сразу скажу, что такое спастическая диплегия. Это ребенок, у которого поражены четыре конечности, но ноги поражены больше, чем руки). Можете вы мне что-то сказать про этого ребенка? Вот, смотрите. Диагноз клинический есть, но он ничего абсолютно не несет из функциональных возможностей.
И вот очень многие годы мировое медицинское сообщество пыталось придумать что-то такое, вот поставить какую-то аббревиатуру, какую-то цифру, чтобы мы могли точно сказать о ребенке, что он умеет делать.
Скажите мне, пожалуйста, если например я вам задаю вопрос, вопрос аудитории — вот если вы знаете, что ребёнок умеет делать в два года (мы говорим о ДЦП), можете ли вы предсказать, что ребёнок будет уметь делать в 18 лет? Поднимите руки, кто может сказать, что он умеет делать в 2 года то что ребёнок научится делать 18 лет? Поднимите руки, кто верит в то, что вы можете это сказать. Никто не верит?
Тогда давайте другой вопрос задам: верите вы в то, что минут через 10 вы сможете это сделать? Тоже не верите? Тогда давайте это изучать. Все равно, буквально за 10 минут какие-то тенденции вы поймете.
45 физических терапевтов, кто такие физические терапевты, я так полагаю, вы уже знаете? Это не физиотерапевты, которые занимаются у нас физиолечением у нас в стране. Это именно физические терапевты, занимающиеся движением. Так вот 45 физических терапевтов со всего мира создавали систему классификации глобальных моторных форм. Очень долго шли жаркие дебаты по поводу создания этой системы классификации, и она была создана в 1997 году.
Это была система 4 возрастных периодов и 5 функциональных классов. Первые три функциональных класса — это ходячие дети. Первый функциональный уровень — ходячие без ограничений. Второй функциональный уровень — это ходячие с ограничениями. Третий уровень — это ходячий, но с техническими средствами и реабилитацией. Четвертый уровень — это неамбулаторные пациенты, те, кто перемещается на колясках. И V уровень — это только лежачие дети, которые плохо держат голову.
Вот пять функциональных уровней, и все эти дети были разделены на возрастные периоды: от 1,5 до 2 лет, от 2 до 4 лет, с 4 до 6 лет и с 6 до 12 лет.
В 2007 году авторы этой системы классификации посчитали, что надо всё-таки ещё один возрастной период добавить — это период с 12 до 18 лет и у нас стала система классификации двух пятерок: пяти функциональных классов и пяти возрастных периодов.
Итак, смотрите, первый функциональный уровень. К сожалению, я вам сейчас не покажу видео, по этическим соображения, но я практически на себе это покажу.
Первый уровень — это дети, которые прекрасно могут научиться ходить самостоятельно. И дети должны научиться ходить самостоятельно к двум годам. Вот приходит к вам на приём пациент, ребёнку 2 года. У него стоит официально церебральный паралич, например, спастическая диплегия. Ему два года, и он ходит самостоятельно. Если ребёнок до двух лет овладел навыком самостоятельной ходьбы, значит, он относится к первому уровню развития по системе Function Classification System GMFCS, и значит этот ребёнок обязательно к 5-6 годам научиться бегать и прыгать, ходить по лестницам без опоры, соответственно, он будет участвовать во всех спортивных мероприятиях, он будет функционально двигательно активным до 18 лет. Если ребёнок пошёл в 2 года, значит, закономерность его двигательного развития приведет к тому, что он всему практически научится. Единственное, что этого ребёнка будет плохо — он может быть будет не так качественно ставить одну ногу, другую. Всё зависит от того, какая у него форма ДЦП. Ну, он ногу подворачивает, вот, что-то такое может быть. Но если он пошел в два года, значит у него GMFCS I.
Ну, он ногу подворачивает, вот, что-то такое может быть. Но если он пошел в два года, значит у него GMFCS I.
Теперь смотрите, что такое II. Второй уровень — это дети, которые тоже научатся ходить самостоятельно, но будут ходить с ограничениями. Конечной точкой начала самостоятельной ходьбы является возраст 4 года. Ну, есть разные мнения. Он может учиться до 4 лет, может и до 5 лет учиться, но мы понимаем, что в 5 лет ребёнок, который не научился ходить самостоятельно — это плохой II уровень. Но, тем не менее, имеет еще очень хорошие возможности.
Как вы думаете, что умеет делать ребенок с ДЦП II уровня в 2 года? I уровень уже пошёл. II уровень, мы с вами договорились — он должен сам пойти самостоятельно до 4 лет. Ну, что как вы думаете, он должен делать обязательно в 2 года, чтобы попасть в эту двойку? Он должен вставать и ходить до балкона. Если к вам приходит ребёнок, у которого стоит официальный диагноз ДЦП, но он в 2 года ходит только вдоль кушетки и не может оторваться от опоры, но перемещается, значит у ребенка явно уже не I уровень, он не пошёл самостоятельно, но он поднялся и пошел в 2 года, значит, у него II уровень и смотрите, какой прогноз. Это к тому, что вы не верили, что вы сможете предсказать дальнее его развитие. С 4 лет он пойдет обязательно самостоятельно, это закономерность развития. Но это тот функциональный уровень движения, в котором он не научиться прыгать и бегать. Вот, второй уровень — он уже не может оторвать тело от опоры вот так, как вы. Например, я вас попрошу попрыгать. Настоящий прыжок — это когда вы прыгаете много-много раз, отрываете тела от опоры. Если человек только один раз отрывает себя от опоры то это не настоящий прыжок, неполноценный. Так вот ребёнок II уровня может только один раз подпрыгнуть, но много раз он не прыгнет. Значит, смотрите, чтобы идти по лестнице, всегда ему нужен какой-то поручень, должен быть. Какая-то может быть серьезная ситуация с погодой, — например, ледяная дорожка, тяжёлая одежда — ему тоже понадобится поручень или костыль. То есть, смотрите, дети II уровня начинают ходить самостоятельно до 4 лет. Но это дети, которые не отрывают себя от опоры. И до 18 лет — как вы распишите его двигательный уровень? Да, он будет ходить самостоятельно, и в принципе, хорошо, но ему всегда понадобится какая-то опора.
Это к тому, что вы не верили, что вы сможете предсказать дальнее его развитие. С 4 лет он пойдет обязательно самостоятельно, это закономерность развития. Но это тот функциональный уровень движения, в котором он не научиться прыгать и бегать. Вот, второй уровень — он уже не может оторвать тело от опоры вот так, как вы. Например, я вас попрошу попрыгать. Настоящий прыжок — это когда вы прыгаете много-много раз, отрываете тела от опоры. Если человек только один раз отрывает себя от опоры то это не настоящий прыжок, неполноценный. Так вот ребёнок II уровня может только один раз подпрыгнуть, но много раз он не прыгнет. Значит, смотрите, чтобы идти по лестнице, всегда ему нужен какой-то поручень, должен быть. Какая-то может быть серьезная ситуация с погодой, — например, ледяная дорожка, тяжёлая одежда — ему тоже понадобится поручень или костыль. То есть, смотрите, дети II уровня начинают ходить самостоятельно до 4 лет. Но это дети, которые не отрывают себя от опоры. И до 18 лет — как вы распишите его двигательный уровень? Да, он будет ходить самостоятельно, и в принципе, хорошо, но ему всегда понадобится какая-то опора. Бегать на соревнованиях он явно не сможет, прыгать он тоже сильно не сможет, но сможет сам, наверное, ходить в школу с костылем. Это закон развития движений — с одного уровня на другой дети не могут перейти. То есть, это, понимаете, как цвет глаз, форма ушей, это просто характеристика тела. Вот это закономерности развития двигательного пути, это схема построения движения.
Бегать на соревнованиях он явно не сможет, прыгать он тоже сильно не сможет, но сможет сам, наверное, ходить в школу с костылем. Это закон развития движений — с одного уровня на другой дети не могут перейти. То есть, это, понимаете, как цвет глаз, форма ушей, это просто характеристика тела. Вот это закономерности развития двигательного пути, это схема построения движения.
Переходные могут быть. Бывает же такое, он либо хороший II уровень, либо плохой 1. Но это только переходный период. Он, конечно, может туда-сюда сдвигаться, но он всё равно будет оставаться на каком-то одном уровне движения. Возникают иногда такие вопросы. Вот ортопеды смотрят пациента, например, вот сегодня мы с вами увидели пациента, которому 15 лет. Что он умеет делать? Только сидеть в коляске и ползать на четвереньках, но он не мог вставать и не мог ходить вдоль опоры. Но мама говорит о том, что 2 года назад он это делает прекрасно. То есть, у нас сразу логический возникает вопрос — ага, сейчас он похоже в IV уровне, а был-то он в III. Не может быть такого? Тем не менее, бывает такое, что у детей вторичные ортопедические проблемы нарушают двигательный статус. Но когда мы проведем ему хорошую операцию, проведем хорошее послеоперационное восстановление, он снова вернется на свой уровень.
Не может быть такого? Тем не менее, бывает такое, что у детей вторичные ортопедические проблемы нарушают двигательный статус. Но когда мы проведем ему хорошую операцию, проведем хорошее послеоперационное восстановление, он снова вернется на свой уровень.
То есть его уровень, изначально данный, он останется с ним на всю жизнь. Как мы с ним будем работать, так он и будет жить.
Значит мы договорились, что второй уровень — ребенок может вставать и ходить вдоль опоры, и он обязательно пойдет в четыре года, ну, с четырех лет.
Третий уровень. К сожалению дети III уровня, они уже очень мало надеются на свою ходьбу. Самое большое — это 5% детей III уровня могут научиться ходить самостоятельно на короткие расстояния. Они могут просто отрываться и бежать вперёд и им сложно останавливаться, по инерции движения они не могут остановиться самостоятельно.
Что умеют дети III уровня в 2 года, как вы считаете? Если I уровень пошел, II стал ходить с опорой, то III уровень может только сидеть. Вот если ребенок в 2 года никак не может поползти по пластунски и никак не может встать у опоры, а только сидит. Сидя его посадишь, и он сидит. То это, конечно, у вас уже должны возникать мысли, что это уже ребёнок 3 уровня
Вот если ребенок в 2 года никак не может поползти по пластунски и никак не может встать у опоры, а только сидит. Сидя его посадишь, и он сидит. То это, конечно, у вас уже должны возникать мысли, что это уже ребёнок 3 уровня
движения по системе GMFCS. И какой прогноз у этих детей? Эти дети могут научиться ползать на четвереньках к 4 годам. Вот если например, вы задаете вопрос маме, ползает ли ваш ребёнок и мама говорит — да, он хорошо проползает всю квартиру, — то положите ребенка на пола, попросите его поползти. Если он ползет на четвереньках четырехтактно, то это значит настоящий III уровень движения. А если он ползет, знаете, как лягушка, то есть, ползет, и ноги немножко так подтаскивает за собой, то есть, он ползёт вроде бы на четвереньках, но нет вот этого ровного четырёхтактного движения, то это, конечно, уже не III уровень. Так вот, максимальный потолок III уровня движения, то, что ребёнок у нас сам
научился ползать на четырех конечностях до 4-х лет, естественно, вставать и ходить вдоль опоры и ходить с техническими средствами ему не удастся.
То есть, ребёнок этот, к сожалению, не овладеет навыками самостоятельной ходьбы в том объеме, в каком им владеют первый и второй уровень. Поэтому наша задача, как реабилитологов, развить у этого ребёнка навыки активности с техническими средствами реабилитации. И порой ведь очень много уходят сил на борьбу с родителями, которые мне говорят — я не дам никогда своему ребенку ходунки и никогда не посажу своего ребенка в коляску, потому что так он никогда не научится ходить самостоятельно. Но, к сожалению, вот всё так происходит, ну, может быть несправедливо в этой жизни — вот третий уровень движения. А ведь эти дети могли бы быть мобильными, активными, социально интегрированными гораздо лучше, если бы они были в одной скорости и в одном направлении движения с детьми сверстниками. То есть, если бы мы посадили его в коляску активного типа и ребёнок бы поехал играть в футбол с детьми на площадку, с таким же сверстниками, не кое-как ковыляя, а именно в хорошем техническом средстве, он наверное был бы более интегрирован в обществе. Или, например, пойти с хорошими ходунками в школу.
Или, например, пойти с хорошими ходунками в школу.
Поэтому, коллеги, 3 уровень движения — это очень сложная категория пациентов, когда они требуют большой ресурсоемкости, тем не менее, потому что требуют затрат больших, технических средств. Но это та перспективная группа детей, которые могут быть интегрированы в общество очень полноценно.
Четвертый уровень. Вы же понимаете, что мы идем к тяжелым уровням? IV и V уровень — это неамбулаторные пациенты, но они так по терминологии звучат, потому что они считаются лежачими пациентами. Это очень ресурсоемкие пациенты. Четвёртый уровень — это дети, которые могут сидеть только в опоре. То есть, это дети, которые не могут удерживать позу, сидя без какого-то специального приспособления, без опоры для сидения — специального ортопедического кресла. Так вот, дети IV уровня в 2 года могут только переворачиваться со спины на живот. То есть если дети I уровня пошли в 2 года, II уровня — встали и стали ходить вдоль опоры, III уровня — начали сидеть, то IV уровня — только переворачиваться со спины на живот и потолок их движения максимальный — это только повороты со спины на живот.
Они сами не могут сесть самостоятельно, мы можем их только посадить, они могут сидеть в кресле, перемещать их с помощью специального кресла можем, и ползать эти дети могут, но только как лягушечка, подтягивая ноги. Это IV уровень движения. Вертикализация этим детям очень сложна — подняться таким детям очень сложно.
Ну и пятый уровень. Это самый тяжелый уровень, когда у детей практически только контроль головы может быть вертикальный развит. Они не умеют ни сидеть, ни ползать. И самое большое, к 2-2,5 годам, чего они достигают? Это только вертикальный контроль головы.
Вот я вам рассказала всю систему классификация глобальных моторных функций. Понятно, я рассказала очень общо, без деталей Если вы хотите изучить ее более подробно, то информацию есть во многих разных медицинских литературных источниках. На сегодня для врачей недопустимо не учитывать функциональный уровень движения для ребёнка с ДЦП, потому что это входит как обязательный стандарт оценки качества работы с пациентом с ДЦП по приказу Министерства Здравоохранения Российской Федерации.
И вот, коллеги, я вам задаю сейчас вопрос: ребёнок 5 лет, спастическая диплегия ДЦП, GMFCS III. Вот смотрите, — 5 лет, и я называю только лишь одну цифру GMFCS III. Понятно, о чем я говорю сейчас? Если ребенку 5 лет и у него GMFCS III — вот что вы мне можете об этом сказать? Ребёнок может ходить самостоятельно? Вот, в большей степени, скорее всего, нет, если только на небольшое какое-то расстояние. То есть, это ребёнок который прекрасно ходит с техническими средствами реабилитации и умеет ползать четырехтактно. И, самое главное, если вы будете еще дальше знать, что характерно для каждой категории пациентов с функциональным уровнем движения, то есть, каков риск развития у него вывиха тазобедренного сустава? У вас вообще сразу программа реабилитации создается!
Проблема тазобедренного сустава и реабилитация
Мы об этом говорили: 1 уровень — 0% такого риска, 2 уровень — 15%, 3 уровень — 40% двигательный. То есть, 40% вывихов тазобедренного сустава. То есть, вам уже становится интересней гораздо, если появляется вот это аббревиатура. Пять уровней движения, и мы с вами можем уже с этой цифрой отследить функциональность каждого пациента. Можно даже не писать, какие он имеет контрактуры, в каких суставах, какой тонус, но если мы скажем по GMFCS, станет понятно, что от ребёнка можно ждать.
Пять уровней движения, и мы с вами можем уже с этой цифрой отследить функциональность каждого пациента. Можно даже не писать, какие он имеет контрактуры, в каких суставах, какой тонус, но если мы скажем по GMFCS, станет понятно, что от ребёнка можно ждать.
Так вот я всё-таки вернусь к теме вебинара, а потом поговорим о деталях. То есть, мы сегодня будем больше говорить о проблеме тазобедренного сустава и в общем-то сегодня доказано, что практически от 1/3 до 2/3 детей имеют проблемы тазобедренного сустава. Сейчас я популярно на руках покажу, как называется эта проблема. Пусть простят меня ортопеды, которые сейчас смотрят нас по вебинару. Я расскажу очень популярно для аудитории, которая, в общем-то, даже, от медицины далековата.
Вот предположим рождается ребёнок, у которого тазобедренный сустав — вот эта впадина, она еще не сформирована, она не круглая, она такая покатая, и вот она головка бедра, вот, получается, бедро, а это шейка бедра — и вот когда рождается ребёнок, у него, к сожалению, еще не сформирован верх этого сустава, у него ещё очень покатая вертлужная впадина такая вся не сформированная, у него ещё очень большой вот этот шеечный угол, бывает даже до 170 градусов.
И вот что происходит в процессе жизни ребёнка? Рождается ребёнок. Во-первых, он рождается с высоким мышечным тонусом. Ему надо родиться с этим высоким тонусом спастичности. В такой позе потому, что если он не будет такой позе, то он травмируется в родах. И вот первые шесть месяцев природа начинает избавлять ребенка, если всё абсолютно нормально получилось в родах и нормально все в голове, и роды начинают избавлять его от вексорной доминанты. И вот этот вексорный тонус начинает угасать. И первый симптом, который нам говорит о том, что угасает вексорный тонус, это идет удержание головы. Когда вы кладете новорождённого ребенка на живот, он сразу начинает поднимать голову, то есть, он уже преодолевает вот этот сгибательный гипертонус.
И, смотрите, что происходит дальше. Этот тонус начинает угасать во всех абсолютно мышцах. И ребенок начинает уже очень активно в горизонтальном положении двигать ногами, что самое главное не нравится нашим родителям. Они приходят на прием к врачу и жалуются: «Ребенок очень сильно двигает ногами. Бьет ногами сильно, шевелит очень много. Наверное, это нехорошо». То есть, многие родители считают, что это патология. Но это наоборот, очень здорово. Чем больше ребенок двигает спонтанно ногами, тем лучше он развивает все свои суставы мышечные. Он формирует, готовит себя к вертикализации. И вот он вертит, крутит. Иногда даже рекомендуют на первых приемах производить профилактику дисплазии тазобедренного сустава круговыми движениями, до 200 движений в день, для того, чтобы формировать предпосылки нормального соотношения в тазобедренном суставе.
Бьет ногами сильно, шевелит очень много. Наверное, это нехорошо». То есть, многие родители считают, что это патология. Но это наоборот, очень здорово. Чем больше ребенок двигает спонтанно ногами, тем лучше он развивает все свои суставы мышечные. Он формирует, готовит себя к вертикализации. И вот он вертит, крутит. Иногда даже рекомендуют на первых приемах производить профилактику дисплазии тазобедренного сустава круговыми движениями, до 200 движений в день, для того, чтобы формировать предпосылки нормального соотношения в тазобедренном суставе.
Потом что делает ребенок в 6 месяцев? Мы его сажаем, он сидит. Начинают эти подкожные кости как-то окружать головку бедра, и уже давить, то есть, осевые нагрузки идут на головку бедра. И начинает уменьшаться шеечно-диафизарный угол. А потом ребенок встает на колени, потом встает вертикально. Что происходит? Он же крутил-крутил, он сформировал вот такую круглую вертлужную впадину, он уменьшил вот этот вот шеечно-диафизарный угол и сформировался нормальный тазобедренный сустав. Скажите, что произойдет с суставом ребенка, если ребенок, например, до года только лежит и у него спастический гипертонус в обоих бедрах? В сгибательных, например, коленных суставах. Что будет происходить? Он не будет столько много раз двигаться, он не будет формировать хорошую головку бедра и вертлужную впадину, и не будет уменьшаться шеечно-диафизарный угол. Что произойдет? Тонус начнет выталкивать головку бедра из вертлужной впадины. И, смотрите, чем у ребенка тяжелее двигательное нарушение, тем быстрее и в большей частоте случаев произойдет эта проблема.
Скажите, что произойдет с суставом ребенка, если ребенок, например, до года только лежит и у него спастический гипертонус в обоих бедрах? В сгибательных, например, коленных суставах. Что будет происходить? Он не будет столько много раз двигаться, он не будет формировать хорошую головку бедра и вертлужную впадину, и не будет уменьшаться шеечно-диафизарный угол. Что произойдет? Тонус начнет выталкивать головку бедра из вертлужной впадины. И, смотрите, чем у ребенка тяжелее двигательное нарушение, тем быстрее и в большей частоте случаев произойдет эта проблема.
Я вам сейчас статистику мировую продиктую, а вы проанализируете. Дети первого уровня движения — идет нулевой риск вывиха тазобедренного сустава. Понятно? Потому что он пошел до двух лет. Дети второго уровня движения — в 15% случаев, это те, которые пошли ближе к 4 годам. Дети третьего уровня — в 40% случаев вывихнут тазобедренный сустав, дети четвертого уровня — в 70% случаев вывихивают сустав и дети пятого уровня — в 90% случаев.
Логично возникает вопрос — что является самым главным фактором, первостепенным важным фактором формирования тазобедренного сустава? Понятно, что повышен мышечный тонус. Но самое главное для нас — это гравитационная нагрузка. То есть, если мы ребенку не будем создавать в раннем возрасте гравитационные нагрузки, соответственно, мы не создадим предпосылки развития нормального тазобедренного сустава.
Это я о чем сейчас сказала? Ранняя вертикализация. Вот есть два мнения родителей, два предубеждения. Некоторые родители говорят о том, что если ребенка рано поставить в ходунки или дать ему какое-то техническое средство, то он никогда не разовьет навыки самостоятельного движения. Это правильно или нет? Нет, конечно, мы с вами доказали, что есть закономерности развития движения. И как бы мы ни пытались изменить эти закономерности, мы это не сможем никогда сделать. То есть, если ребенок находится в 3 уровне движения, и мы в два года его поставили, то, соответственно, никакими своими манипуляциями, имеется в виду, давая или не давая техническое средство, мы не поменяем уровень движения. Мы только можем затормозить его развитие.
Мы только можем затормозить его развитие.
Есть второе предубеждение, что «дети с ДЦП должны пройти все этапы вегетативного развития». Вот о чем я сейчас сказала? Что если ребенок еще не держал головы, то его не надо учить переворачиваться. Если ребенок не умеет переворачиваться, его нельзя посадить. Если ребенок не сидел, его нельзя поставить. Я правильно говорю или нет? Нет, конечно.
Вот, смотрите. Возьмем детей с 4 и 5 уровнем движения. Будут эти дети самостоятельно сидеть или будут они самостоятельно ходить? Нет. А риск развития вывиха тазобедренного сустава какой? 70% и 90%. Мы можем,
вообще, как-то логически связать эти вещи? Мы сами своими руками толкаем детей ко вторичному ортопедическому осложнению. Мы сами, отрабатывая у него навык, который никогда по природе закономерности развития движения у него не появится самостоятельно, например, самостоятельной посадки, мы его не вертикализуем, мы тем самым не даем осевые нагрузки, и у ребенка развиваем тяжелейшее осложнение — вывих тазобедренного сустава, который приведет к болевому синдрому. Представляете, что это такое — когда у ребенка невозможно провести даже гигиенические мероприятия, невозможно переодеть памперс, когда ребенок и день и ночь кричит?
Представляете, что это такое — когда у ребенка невозможно провести даже гигиенические мероприятия, невозможно переодеть памперс, когда ребенок и день и ночь кричит?
А испытывая постоянно хронический болевой синдром… Представьте, что у вас что-то болит изо дня в день неделями. У вас притупляется общее ощущение боли, у человека теряются, это уже доказано, интеллектуальные способности, если у него постоянно присутствует хронический болевой синдром. Если дети испытывают хронический болевой синдром, невозможно никакой реабилитации, никакой коррекции, никакой социальной интеграции. Когда у ребенка проводят даже паллиативную операцию, — есть такие методы лечения, когда уже упущено время и приходится делать максимальную резекцию головки бедра и другие какие-то операции — ребенка избавляют от болевого синдрома, ребенок становится другим, он становится контактным, он начинает развиваться. И его родители, даже, которые с ним уже многие годы находятся рядом, начинают видеть позитивные изменения в его психике.
Так вот, смещение бедра — это, наверное, основное самое грозное осложнение, которые посещает наших детей с церебральным параличем. Когда у меня родители спрашивают — чем вы занимаетесь там, реабилитируя детей с ДЦП, вы же никогда ничего не вылечивали? Ну, мы естественно, не можем его вылечить. Но самое главное, с чем мы боремся — мы боремся с его грозными осложнениями. Первое — это с вывихом тазобедренного сустава.
Индекс Reimers
И, поэтому, когда мы сегодня консультировали пациентов, вы, наверное, заметили, что первое, что мы просили, — сделать снимок тазобедренного сустава. Потому что в разных категориях детей его надо делать немножко по-разному. Я вам сейчас об этом постараюсь рассказать. Вот это статистика на слайде, о которой я вам говорила, вот эти 40%, 70% и 90%. Мы немножко тут проскочим, и я вам уже расскажу про программу.
В свое время в 1994 году, я сейчас расскажу о Шведской программе, Гуннар Хэгглунд — есть такой хирург-ортопед со своей группой врачей придумали такую программу. Это многолетняя работа. Они пытались показать, что определенным протоколам исследования возможно профилактировать появление не только вывиха бедра, но и разных осложнений физических у детей с ДЦП, и ранними профилактическими мероприятиями можно снижать процент осложнений. Так вот, важно, если мы с вами начали сейчас говорить про вывихи тазобедренного сустава, я расскажу про индекс Reimers.
Это многолетняя работа. Они пытались показать, что определенным протоколам исследования возможно профилактировать появление не только вывиха бедра, но и разных осложнений физических у детей с ДЦП, и ранними профилактическими мероприятиями можно снижать процент осложнений. Так вот, важно, если мы с вами начали сейчас говорить про вывихи тазобедренного сустава, я расскажу про индекс Reimers.
Индекс Reimers— это такая вещь, которая лучше бы, конечно, чтобы измерялась в рентген-кабинете, но к сожалению, у нас даже многие рентгенологи этого не делают. Это может, в принципе, измерить любой врач — и невролог, и ортопед, даже педиатр это может сделать. Ну, просто надо определенными какими-то вещами владеть. Обратите внимание, очень важно сделать правильный снимок тазобедренного сустава. Делается снимок в прямой проекции. И надо, в общем-то, прочертить только одну горизонтальную линию и три вертикальных. Чертится одна линия, горизонтальная линия. Это линия, которая соединяет самые нижние точки подвздошных костей и, смотрите, три вертикальные линии — одна линия идет по крыше вертлужной впадины — это линия Келлера, и две линии, вот они здесь не прорисованы, которые по внутренней поверхности головки бедра и по внешней поверхности. И посмотрите, вот это вот маленькое расстояние, которое уже эмигрировало за крышу вертлужной впадины. Вот это измеряется в миллиметрах и делится на всю ширину головки бедра. И вот получается, что если мы получаем с вами индекс 33%, не менее.
И посмотрите, вот это вот маленькое расстояние, которое уже эмигрировало за крышу вертлужной впадины. Вот это измеряется в миллиметрах и делится на всю ширину головки бедра. И вот получается, что если мы получаем с вами индекс 33%, не менее.
Вы представляете, на 33% головка эмигрировала? Это считается ещё нормальным. То есть, до 33% это считается нормальным. Мне сегодня одна мама сказала, не помню, кто: мы делали очень давно снимок тазобедренного сустава, и у нас всё там было хорошо, много лет назад. И поэтому делать перестали, потому что было всё нормально. Так вот, каждый год эта ситуация может меняться. И всё идёт так из-за того, что ребёнок растёт, что у ребёнка нарастает мышечный тонус в первые годы. Миграция головки из вертлужной впадины увеличивается, и мы можем получить вот такие вот показатели светофорной зоны.
Видите, вот эти три разноцветных кружка? Так вот эта вся программа наблюдения, она как раз основана на светофорных шкалах. То есть, если, например, показатели попадают в зеленую светофорную зону, то это всё нормально хорошо. Значит, мы на правильном пути, мы правильно действуем в отношении ребенка, и мы не должны предпринимать никаких хирургических тактик.
Значит, мы на правильном пути, мы правильно действуем в отношении ребенка, и мы не должны предпринимать никаких хирургических тактик.
Если ребёнок попадает уже в зону жёлтую, здесь уже надо бить тревогу, значит мы не дорабатываем в чем-то. Может быть, мы недостаточно снижаем мышечный тонус, недостаточная вертикализация у ребёнка с отведением бедер, может быть, у ребёнка, конечно, и скачок роста какой-то случился, бывает, мы видим такую ситуацию. Но надо уже предпринимать меры. И вот мне понравилось, что у вас в Пермском крае, очень здорово, на мышцах сразу рекомендуют делать операцию. То есть, в принципе, если уже не работает консервативная терапия, которую можно проводить с помощью препаратов ботулотоксина типа А, то, да, надо проводить превентивную хирургию на мышечной ткани.
И, если уже показатель уходит в красную зону — более 40%, то надо прекратить всякие консервативные мероприятия. Мы должны предпринять меры по проведению оперативного хирургического лечения.
Это та самая программа, которая вот таким вот образом схематически обозначена. Что если мы наблюдаем ребёнка по какому-то единому протоколу, мы рано выявляем проблему и рано с ней начинаем бороться.
Что если мы наблюдаем ребёнка по какому-то единому протоколу, мы рано выявляем проблему и рано с ней начинаем бороться.
Вот эта программа, она носит название CPUP, это шведская программа, у неё есть свой сайт. Эта программа стартовала в 1994 году только в южной части Швеции. Вот зелененьким цветом на слайде отмечены — это были два графства численностью населения в 1,5 млн человек. И всех детей с ДЦП 1990 года рождения — это 4 года и младше, все они были взяты под наблюдение в эту программу. И когда Гуннар Хэгглунд со своими врачами посмотрели, чего они добились, они сами пришли, в общем-то, за 10 лет наблюдения за детьми, пришли в восторг — количество контрактур тазобедренного сустава уменьшилось с 18% до 8%, количество детей, которых оперировали по поводу контрактуры снизилось с 26% до 4%. Причём, не потому, что они больше оперировались. Количество детей, которые имели частоту деформации по типу порыва ветра, — вот, обратите внимание, это такая тяжелейшая деформация, если вы видите, таких пациентов, это пациенты, чаще всего 4 и 5 уровня по системе GMFCS, которые долго находятся в неправильной позе, в лежачем положении за счёт того, что у них укорачивается сухожилие, сгибатели коленного сустава, сгибателей тазобедренного сустава, и формируется вот такая поза — его как-будто сдуло ветром, то есть, падают ноги на одну сторону и деформируется таз, то есть, идёт перекос таза. С одной стороны мы видим аппликационную контрактуру тазобедренного сустава. И даже такую деформацию, Гуннар Хэгглунд со своими врачами — физическими терапевтами смогли уменьшить. Количество сколиозов с углом Коба уменьшить с 12% до 8%.
С одной стороны мы видим аппликационную контрактуру тазобедренного сустава. И даже такую деформацию, Гуннар Хэгглунд со своими врачами — физическими терапевтами смогли уменьшить. Количество сколиозов с углом Коба уменьшить с 12% до 8%.
Вы посмотрите, что самого революционного достигли наши коллеги из Швеции. Если до введения программы 11% детей ДЦП в Швеции имели проблемы тазобедренного сустава, то после введения программы, ее имеют только 0,4%.
3300 детей с ДЦП в Швеции сегодня наблюдаются в регистре. Из них только 13 детей имеют проблемы тазобедренного сустава. Сегодня мы с вами смотрели десятерых детей. Из них ровно половина имели проблемы тазобедренного сустава. Когда Гуннар Хэгглунд опубликовал с группой специалистов вот эти результаты, они поразили всю Швецию, и в 2005 году эта программа становится Национальной программой Швеции. В 2009 году к программе присоединились другие страны. В 2009 Норвегия, в 2013 году Дания, в 2014 Исландия и часть Англии, Ирландия подсоединяется к этой программе. И, смотрите, даже часть Австралии. В Австралии работает другая программа. Там есть программа под руководством Кенгрема, но, тем ни менее, шведская программа начинает существовать. И сегодня уже наблюдаются 9000 пациентов с ДЦП, и каждый в год в неё вливается 800 новых детей.
И, смотрите, даже часть Австралии. В Австралии работает другая программа. Там есть программа под руководством Кенгрема, но, тем ни менее, шведская программа начинает существовать. И сегодня уже наблюдаются 9000 пациентов с ДЦП, и каждый в год в неё вливается 800 новых детей.
Факторы риска смещения бедра
Я все-таки хочу еще раз показать вам те факторы риска смещения бедра, чтобы вы были глубоко ориентированы, то есть нацелены на эту проблему. Так вот, первый фактор риска смещения бедра — это GMFCS, о котором мы с вами говорили, то есть это как раз уровень двигательного развития. Чем ребёнок тяжелее в двигательном развитии, тем он имеет больший риск развития вывиха тазобедренного сустава. Помните, лежачий ребенок практически в 90% имеет вывихнет тазобедренный сустав?
Теперь посмотрите ещё один график. Второй фактор риска смещения бедра — это возраст. Когда надо бояться у детей вывиха тазобедренного сустава? Обратите внимание, есть вот такой вот рисковый возрастной фактор — это 3-4 года и 7 примерно лет. Как вы считаете, почему именно 3, 4 и 7 лет? Вам, педагогом, это тоже должно быть близко. Рост. Ребёнок делает скачок в росте, в основном, в этом возрасте, и мы видим сами в 3-4 года и второй ростовой скачок происходит где-то в 7 лет. Мы видим, какая уже точно проблема.
Как вы считаете, почему именно 3, 4 и 7 лет? Вам, педагогом, это тоже должно быть близко. Рост. Ребёнок делает скачок в росте, в основном, в этом возрасте, и мы видим сами в 3-4 года и второй ростовой скачок происходит где-то в 7 лет. Мы видим, какая уже точно проблема.
Поэтому вот когда у нас сегодня были дети 12-13 лет на консультации, и когда мы видели индекс Реверса 33%, то, в общем-то, у нас с вами уже все… Во-первых, 33% — он в зелёной зоне, рисковой возраст 4 года и 7 лет уже прошел, то есть мы должны уже в принципе родителей успокоить по проблеме вывиха тазобедренного сустава. Там другие проблемы, помните, да, нарастали — коленный и голеностопный суставы? Вот самое главное, посмотрите, спастичность не растет постоянно. Вот, смотрите, красным цветом — это как раз повышение мышечного тонуса, это высокий мышечный тонус.
Так вот, у детей с ДЦП мышечный тонус растет только первые 4 года, а потом он начинает падать. Вот, и вся проблема бывает, сначала ребёнок ходит на цыпочках. Ну, немногие дети, кто-то ходит сразу на стопе. Сначала ходят на цыпочках, потом они всё-таки опускаются на пятки, но у них сгибаются колени за счёт того, что они 01:08:00 икроножных мышц.
Ну, немногие дети, кто-то ходит сразу на стопе. Сначала ходят на цыпочках, потом они всё-таки опускаются на пятки, но у них сгибаются колени за счёт того, что они 01:08:00 икроножных мышц.
Так вот, если мы ещё с вами своими врачебными манипуляциями попытаемся усугубить это изменение. Каким образом? Если мы переудлинняем ахиллово сухожилие операцией, если мы, например, делаем всевозможные операции по типу, ну, не хочется фамилию называть, нейрофибромии, да, то вот эти операции, они все могут существенно ослаблять мышечное звено, приводить к переудлиннению сухожилий, рычагов движения и таким образом мы развиваем патологические типы походки типа Крауч. Крауч — это от английского “притаиться”. Они как притаенные дети ходят.
Следующим фактором риска смещения бедра является индекс Реймерса миграции. Я об этом сейчас говорила. Если, например, индекс Реймерса уже выходит за пределы 40%, то это красная зона, которая требует проведения операции. шеечно-диафизарный угол — HSA. Вот, смотрите на слайде. Если он больше 40 градусов, то это, конечно, красная зона.
Если он больше 40 градусов, то это, конечно, красная зона.
Мобильное приложение для оценки риска
И я вам хочу рассказать о том приложении, которое есть и вы можете скачать на свои телефоны, если вам позволяют технические возможности. Если в AppStore или PlayMarket вбиваете четыре эти буквы, то у вас сразу же появляется приложение, которое вы можете скачать бесплатно. И что вы можете в это приложение, например, внести?
Во-первых, даже родители некоторые у нас это приложение скачивают, потому что бывает очень полезно говорить с родителями на одном языке. Посмотрите. Здесь надо отметить только уровень GMFCS, вот он наверху. Уровень GMFCS вы теперь даже сами сможете определить. Уж своему ребенку точно вы сможете это определить. Теперь, обязательно HSA Если вам сложно проверить, это может сделать врач.
Индекс Реймерса. Его тоже может посчитать врач — прочертит только горизонтальную линию, три вертикальных, посчитает индекс миграции. И поставить возраст. И посмотрите, вот если мы имеем ребенка 4 уровня и вот такие показатели, у нас сразу же в калькуляции появляется риск вывиха тазобедренного сустава 10% — 20%. Теперь посмотрите, я поменяла только уровень развития, только пятерку поставила. И при этих же показателях риск развития вывиха тазобедренного сустава увеличивается до 50% — 60%. Теперь посмотрите, я поменяла только лишь HSA, 180 градусов поставила и уже риск 70% — 80%. И теперь, смотрите, я уменьшила возраст. Ребенок еще не прошел рисковый возраст — три года. У ребенка риск вывиха достигает 90% — 100%.
И посмотрите, вот если мы имеем ребенка 4 уровня и вот такие показатели, у нас сразу же в калькуляции появляется риск вывиха тазобедренного сустава 10% — 20%. Теперь посмотрите, я поменяла только уровень развития, только пятерку поставила. И при этих же показателях риск развития вывиха тазобедренного сустава увеличивается до 50% — 60%. Теперь посмотрите, я поменяла только лишь HSA, 180 градусов поставила и уже риск 70% — 80%. И теперь, смотрите, я уменьшила возраст. Ребенок еще не прошел рисковый возраст — три года. У ребенка риск вывиха достигает 90% — 100%.
Вот эта программа, она очень простая. Она есть в приложениях в каждом телефоне. Родители, которые серьезно относятся к проблеме смещения бедра, хотят активно участвовать в профилактике этих вещей.
Приходит к нам сегодня пациент на прием, и мы с ним высчитываем риск вывиха 50% — 60%. Проходит полгода, мама приходит, мы забиваем новые показатели и уже риск вывиха становится 70% — 80%. И другой диалог у нас возникает с родителями. Во-первых, что-то происходит не то. Либо мы даем рекомендации, и мама их не так тщательно выполняет. Либо получается все так сложно у ребенка, надо предпринимать срочные какие-то меры для того, чтобы не произошел риск, это не вывих, это только риск. Но, к сожалению, встречается так, ну, не вывих, но смещение бедра достигает критических показателей и мы все-таки достигаем того дня оперативного лечения. К сожалению, это часто случается на сегодняшний день.
Во-первых, что-то происходит не то. Либо мы даем рекомендации, и мама их не так тщательно выполняет. Либо получается все так сложно у ребенка, надо предпринимать срочные какие-то меры для того, чтобы не произошел риск, это не вывих, это только риск. Но, к сожалению, встречается так, ну, не вывих, но смещение бедра достигает критических показателей и мы все-таки достигаем того дня оперативного лечения. К сожалению, это часто случается на сегодняшний день.
Практически, у нас наблюдаются 26 детей 5 уровня по системе GMFCS, половина из них прооперирована. Мы, к сожалению, не можем пока профилактическими мероприятиями хорошо удерживать эту ситуацию на зеленых показателях. Нам пока приходится очень много оперировать. Но, самое главное, что прооперированный сустав — это безболезненный сустав, у детей они не болят.
Как часто нужно наблюдаться
Теперь посмотрите как часто в этой программе надо наблюдать. Дети до 8 лет должны наблюдаться каждые полгода. То есть, я понимаю, что, может быть, пойти к врачу в поликлинике, у нас с этим сложно, но если, например, на территории работает какой-то реабилитационный центр, и врач имеет навыки ведения ребенка по данному протоколу, то делать это надо обязательно. Каждые полгода ребенок до 8 лет должен быть осмотрен врачом или физическим терапевтом.
Каждые полгода ребенок до 8 лет должен быть осмотрен врачом или физическим терапевтом.
Протокол, конечно, он очень сложный. Я не буду на нем останавливаться очень подробно, потому что у нас сегодня не медицинская аудитория. Но для слушателей вебинара я покажу. Это основные 14 измерений. Красным цветом выделены те, где мы будем измерять два показателя — R1 и R2, обязательное измерение спастичности. И я покажу сейчас картинки, что мы делаем. Обязательно мы смотрит сгибание тазобедренного сустава, разгибание тазобедренного сустава. Вы видите, разный показатель имеет разную цветовую характеристику. То есть, если мы получаем показатель зеленой зоны, значит, все хорошо. Если показатель желтой зоны, то — «Внимание, опасность», значит, не дорабатываем. Если показатель красной зоны, то надо срочно предпринимать меры по организации оперативного хирургического лечения.
Это обязательно определение теста Томаса на контрактуру — сгибание тазобедренного сустава. Вот это норма, а это патология, мы сегодня уже это смотрели. Это тест Дункан-Эли. Видите, мы с вами ребенка выкладываем на живот и сгибаем ногу в коленном суставе. Тем самым, мы растягиваем прямую мышцу бедра и показываем состояние ее, минимум спастичности. И тогда поднимался таз и усиливался поясничный лордоз, это говорило о том, что здесь не все спокойно. Но если это, предположим, нормальная ситуация, то вот, посмотрите, здесь не совсем все хорошо. То есть, это тот же самый тест прямой мышцы бедра. Обязательно мы проводили, если бы вы видели, я у всех детей смотрела отведение тазобедренных суставов с разогнутыми коленными тазобедренными суставами, в первую очередь мы с вами говорим о состоянии нежной мышцы. Если состояние ее проблематично, то рекомендовали, например, провести превентивную терапию. Обязательно проводили проведение тазобедренных суставов с согнутым в колене тазобедренным суставом, когда мы выключали вот эту нежную мышцу и уже говорили о состоянии аддуктора бедер — косых мышц, которые обводят в тазобедренном суставе бедро. Обязательно нужно производить измерение внутренней и наружной ротации.
Это тест Дункан-Эли. Видите, мы с вами ребенка выкладываем на живот и сгибаем ногу в коленном суставе. Тем самым, мы растягиваем прямую мышцу бедра и показываем состояние ее, минимум спастичности. И тогда поднимался таз и усиливался поясничный лордоз, это говорило о том, что здесь не все спокойно. Но если это, предположим, нормальная ситуация, то вот, посмотрите, здесь не совсем все хорошо. То есть, это тот же самый тест прямой мышцы бедра. Обязательно мы проводили, если бы вы видели, я у всех детей смотрела отведение тазобедренных суставов с разогнутыми коленными тазобедренными суставами, в первую очередь мы с вами говорим о состоянии нежной мышцы. Если состояние ее проблематично, то рекомендовали, например, провести превентивную терапию. Обязательно проводили проведение тазобедренных суставов с согнутым в колене тазобедренным суставом, когда мы выключали вот эту нежную мышцу и уже говорили о состоянии аддуктора бедер — косых мышц, которые обводят в тазобедренном суставе бедро. Обязательно нужно производить измерение внутренней и наружной ротации. Обязательно мы измеряем сгибание коленного сустава, разгибание коленного сустава, тест Harmstring, мы говорили, помните, мы когда смотрели, разгибали коленный сустав и смотрели именно напряжение вот этих внутренних мышц разгибателя коленного сустава. Многие из них напряжены. Если они становятся меньше 140 градусов, это, конечно, говорит о том, что в
Обязательно мы измеряем сгибание коленного сустава, разгибание коленного сустава, тест Harmstring, мы говорили, помните, мы когда смотрели, разгибали коленный сустав и смотрели именно напряжение вот этих внутренних мышц разгибателя коленного сустава. Многие из них напряжены. Если они становятся меньше 140 градусов, это, конечно, говорит о том, что в
данном случае требуются еще какие-то дополнительные мероприятия.
А помните, когда мы ребенка сажали на кушетку, мы просили разогнуть по отдельности каждую ногу и смотрели именно дефицит активного разгибания коленного сустава. Помните, были дети, которые не могли до конца разогнуть коленный сустав за счет того, что все же мышцы, не смотря на то, что она находилась в тонусе, она уже свою рычаговую активность теряла, удлинялось вот это сухожилие, поднимается надколенник вверх и не дает окончательно разогнуться колену. Если в данном случае мы видим уже вот такой вот угол — дефицит разгибания коленного сустава — то обязательно мы должны принимать меры по хирургическому вмешательству по низведению к коленнику.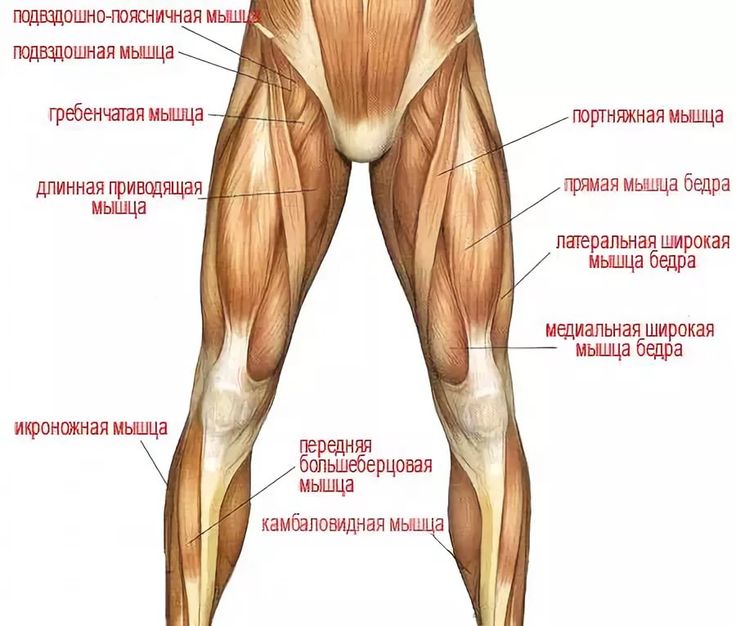 Обязательно мы смотрели с вами голеностопные суставы, помните, при согнутом колене, потому что выключали двусуставные мышцы. Обязательно при разогнутом колене включали две головки икроножные мышцы. И таким образом все показатели заносили в зону зеленую или красную.
Обязательно мы смотрели с вами голеностопные суставы, помните, при согнутом колене, потому что выключали двусуставные мышцы. Обязательно при разогнутом колене включали две головки икроножные мышцы. И таким образом все показатели заносили в зону зеленую или красную.
Вот такой вот, но не простой протокол, да? Всегда задают вопрос — сколько по времени можно затратить врачу-специалисту для того, чтобы провести такой протокол исследования? Вот если все доведено до автоматизма, то этот протолок можно провести за 10 минут. В принципе, 10 минут можно позволить себе в рабочее время выделить, чтобы провести такой протокол исследования. Единственное, что проводить это очень сложно одному врачу. Здесь обязательно нужна система — один это делает, другой меряет. Конечно лучше, чтобы с нами работал ассистент.
Когда делать снимки тазобедренного сустава
А теперь посмотрите. Вот это, чтобы вам было понятно — когда нужно делать снимки тазобедренного сустава. Вот здесь вы должны быть компетентными обязательно. Вы мне сейчас все скажете, какой риск вывиха тазобедренного сустава у детей 1 уровня движения. Нулевой. Соответственно, снимки тазобедренного сустава обязательно делать всем поголовно не надо.
Вы мне сейчас все скажете, какой риск вывиха тазобедренного сустава у детей 1 уровня движения. Нулевой. Соответственно, снимки тазобедренного сустава обязательно делать всем поголовно не надо.
Его надо делать только по клиническим показаниям. Когда провели измерения и увидели, что органы движения страдают, разница есть длин конечностей и вообще есть какие-то симптомы настораживающие, — обязательно делать снимок в прямой проекции.
Дети 2 уровня обязательно должны их делать в 2 и 6 лет. Не надо делать постоянно. Там риск развития 20%. И посмотрите, какое красное поле. Дети 3, 4 и 5 уровня ежегодно должны иметь рентгенологическое обследование прямой проекции тазобедренного сустава. И поэтому, корректно вообще любому специалисту, занимающемуся реабилитацией детей спросить — а вы не забыли сделать снимок тазобедренного сустава? Вам нужно просто определить у ребенка уровень двигательного развития. Это ведь все очень просто. Самое главное, как рано мы можем выявить проблему. Вы сами не
прочитаете, но вы пошлете с этой проблемой ребенка к специалисту.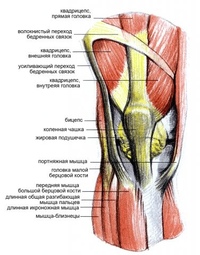
Теперь, посмотрите, я хочу вам показать, чем отличается шведская от австралийской системы. Шведская, она несколько меньше облучает детей и несколько меньше делает снимков тазобедренных суставов. Видите, 100%? А австралийская система — 162%. И все это связано с тем, что в шведской системе есть упор именно на вот этот клинический осмотр. На то, что мы сегодня делали своими руками. Мы сегодня смотрели много, снимки — это уже было второе дело, да? А вот в австралийской системе — понятно, что ортопед-хирург смотрит ребенка — но основное, это конечно рентгенологическое исследование тазобедренного сустава. И посмотрите, когда все-таки без клинического протокола чаще приходится обучать детей, посмотрите, красным цветом выделено — два раза в год исследования тазобедренных суставов у детей 3, 4 и 5 уровня до достижения 4-х летнего возраста. Помните, мы говорили, что первый рисковый возрастной период — это 4 года. И поэтому детям неходячим — 3,4,5 уровень — делают снимки два раза в год даже.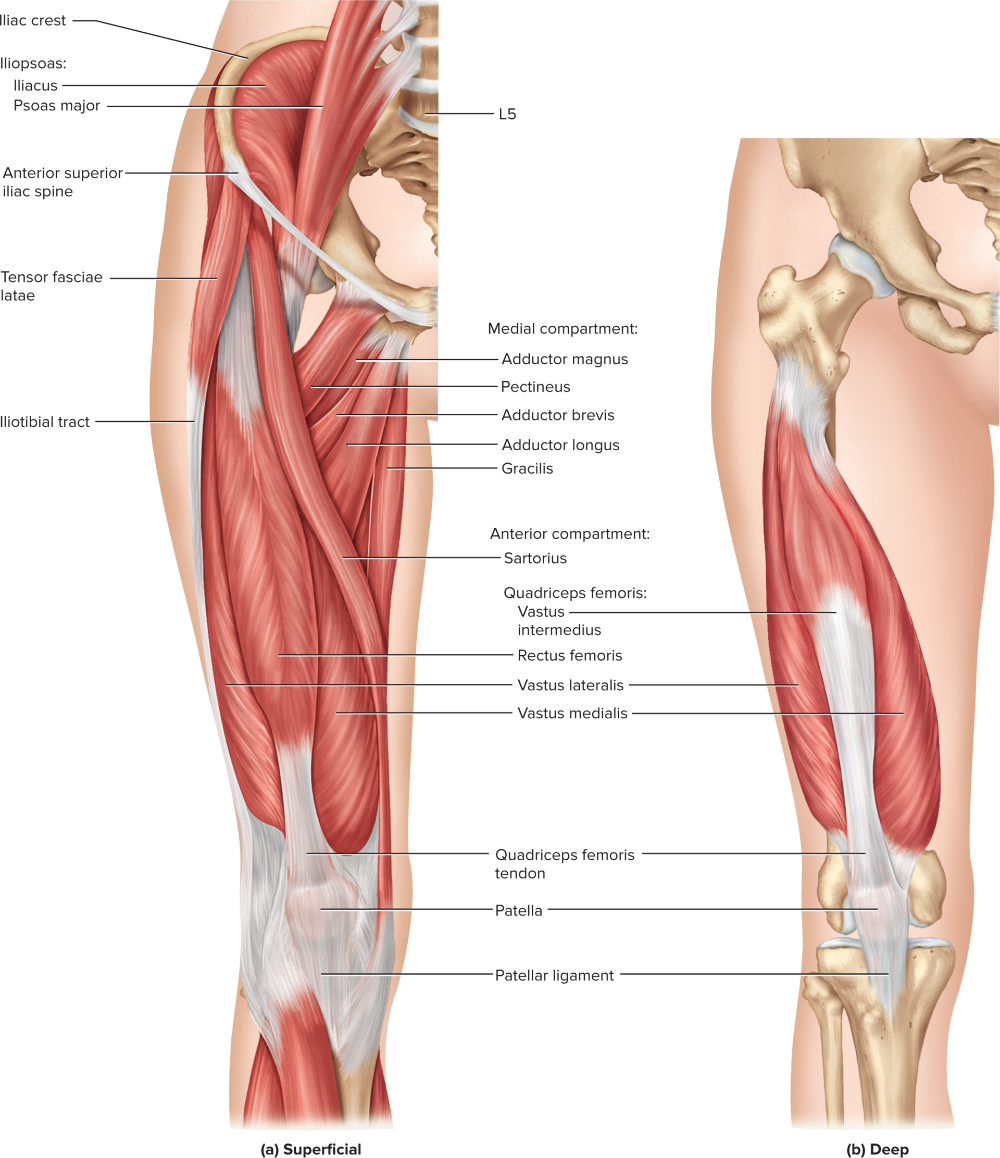 А дети 5 уровня исследуются 2 раза в год до 8-ми летнего возраста.
А дети 5 уровня исследуются 2 раза в год до 8-ми летнего возраста.
Вообще, эта программа включает в себя исследования разные. И коленные суставы. Вот сегодня мы запрашивали некоторые снимки у детей. И голеностопный сустав под нагрузкой. И обязательно — позвоночника. Большая проблема детей, которые не умеют ходить самостоятельно, то есть это 3,4,5 уровень по системе GMFCS, то рентгенологическое обследование позвоночника. Вот измерение угла COBA. Детали я не буду вас сейчас рассказывать.
Так вот эта программа. Почему именно Тюменская область и почему именно я сейчас рассказываю про эту программу? В 2014 году мы впервые познакомились с этим протоколом, мы познакомились с Хебардом. Он очень любезно нас адресовал к своему сайту, открытому, нам дали информацию, мы вышли на этот сайт, внимательно прочитали, правда, это все на шведском языке, но несложно медикам в Швеции и в России найти общий язык.
И мы смогли перевести эту программу и с 2014 года начать наблюдать детей по этой программе. Это была организована одна система. Конечно, у нас многие компьютеры в одной системе работают. И я хочу вам показать, какой статистики мы добились.
Это была организована одна система. Конечно, у нас многие компьютеры в одной системе работают. И я хочу вам показать, какой статистики мы добились.
Швеция и Россия: сравнительная статистика
Вот, на 1 января 2018 года у нас наблюдаются 958 детей с ДЦП. Из них 318 детей — это дети 2010 года рождения и младше. Мы поставили перед собой задачу так же как когда-то в 1994 году Гуннар Хэгглунд взял 1990 года рождения, мы в 2014 году взяли детей с ДЦП 2010 года рождения.
Мы не смогли взять всех детей с ДЦП по одной простой причине, мы смогли только 55% взять в эту программу. Это очень сложно оказалось. Во-первых, программа, это значит, каждые полгода ребенок должен быть в кабинете.
Желательно, чтобы он постоянно приходил, никуда особо не уезжал, никакими другими мероприятиями не занимался. Учитывая то, что эта программа — новая для России, и доверия у некоторых родителей еще к ней нет. Многие даже не знают, что существует такая программа, и врачи могут наблюдать детей по этой программе. Только 55% маленьких детей мы смогли взять по этой программе, потому что они проживали в Тюмени. У нас нет выездной формы работы, поэтому мы не имели возможности выезжать на других территориях смотреть. Большинство из них проживали в Тобольске, так, куда мы могли приезжать и смотреть детей. И 10% к нам приезжали.
Только 55% маленьких детей мы смогли взять по этой программе, потому что они проживали в Тюмени. У нас нет выездной формы работы, поэтому мы не имели возможности выезжать на других территориях смотреть. Большинство из них проживали в Тобольске, так, куда мы могли приезжать и смотреть детей. И 10% к нам приезжали.
Теперь посмотрите, мы решили проанализировать наших детей с ДЦП и сравнить их с детьми Швеции. Вот, синие столбики — это дети Швеции. Бордовые столбики — дети с ДЦП из Тюменской области. А вот эти вот 1, 2, 3, 4, 5 — это вам уже понятно — это дети ходячие, малоходячие, неходячие, сидячие и лежачие. И первое, что мы увидели, что у нас большое количество детей, конечно… Ну, во-первых, почти равный удельный вес всех функциональных уровней движения и у нас детей ходячих в Тюменской области оказалось гораздо меньше, чем в Швеции.
Недавно мы анализировали статистику многих стран Европы, и такая статистика, она имеется не только у нас в Тюменской области. Я думаю, что в Чусовом та же самая история. Я вообще полагаю, что в РФ такая же картина.
Я вообще полагаю, что в РФ такая же картина.
Мы примерно имеем одни показатели. И все-таки хотелось бы, чтобы ходячих детей с ДЦП, функционально активных было больше. Но это еще, наверное, большая-большая работа должна пройти в нашей стране по совершенствованию акушерско-гинекологической службы и неонатальной службы для того, чтобы мы все-таки смогли сохранять, защищать мозг ребенка на первых часах, на первых сутках рождения для того, чтобы у нас все-таки было больше функционально активных детей.
Вот Швеция 1994 год, когда они только вступили в программу наблюдения — 11% детей имели проблемы тазобедренного сустава. И после вступления они вели 10 лет детей в программе — 0,4%. Когда мы проанализировали всех детей в 2014 году, у нас проблемы тазобедренного сустава имело 43,4%. И когда мы сегодня смотрим в регионах детей, примерно такая же ситуация там. То есть, представляете, мы же что-то делаем, мы не сидим сложа руки. Мы делаем массаж, мы делаем гимнастику, электрофорез, стимуляцию, церебролизиновые уколы. Я массу могу еще назвать разных процедур, которые мы делаем с этими детьми, но к сожалению мы не можем эффективно воздействовать именно на проблему тазобедренного сустава. Видите, какая ситуация?
Я массу могу еще назвать разных процедур, которые мы делаем с этими детьми, но к сожалению мы не можем эффективно воздействовать именно на проблему тазобедренного сустава. Видите, какая ситуация?
Потому что для профилактики проблем тазобедренного сустава существует определенный комплекс мероприятий, определенный должен быть алгоритм. Когда мы детей в течение 4 лет вели в этой программе, посмотрите, каких показателей мы добились — 8% . После вступления в программу наблюдения, количество детей со смещением бедра с индексом Реймерса 40% и более — у нас только у 14-ти детей из 176 детей. Но я честно говорю, что мы этого добились не всегда только профилактическими мероприятиями.
Практически, половина детей у нас прооперирована. Мы прооперировали, мы избавились от этой проблемы, и мы имеем безболезненный тазобедренный сустав, который у ребенка никогда не заболит, и мы можем активно ребенка вертикализовывать и работать с ним активно. Но тем не менее, посмотрите, какие показатели были — 43,4%, и каких мы добились сегодня. И посмотрите на столбики, какой у нас был уровень. Он не отличался от мировых показателей. У нас дети 3 уровня — 41% имели проблему, 4 уровень — 67%, 5 уровень — 90%. Посмотрите, какие показатели у нас сейчас.
И посмотрите на столбики, какой у нас был уровень. Он не отличался от мировых показателей. У нас дети 3 уровня — 41% имели проблему, 4 уровень — 67%, 5 уровень — 90%. Посмотрите, какие показатели у нас сейчас.
Я всегда призываю медицинское сообщество, ортопедов и неврологов чтобы они изучали эту программу. Да, она не простая, она требует определенного навыка, не всегда, в общем-то, быстро получается освоить. Но это на самом деле реальная программа, которая может существенно уменьшить частоту осложнений детей с церебральным параличом. И это может быть то, ради чего мы вообще работали, реабилитологи, то есть я говорю сегодня о медицинской составляющей. Не пожинать плоды болевого синдрома хронического, тяжелейших операций паллиативных, которые уже практически не дадут ребенку возможности вертикализоваться. Это надо делать в раннем возрастном периоде. Конечно, я, может быть, не совсем корректно сравниваю эти группы, потому что это дети со средним возрастом уже 6,5 лет, эти дети, которые у нас средняя группа сейчас только-только перевалила через 3,5 года, и мы еще не прошли второй ростовой скачок 7-8 лет и тем не менее, добились таких вот результатов. Поэтому, когда мы говорим о том, какими мерами мы смогли добиться таких результатов, наверное, стоит поговорить сейчас о реабилитации.
Поэтому, когда мы говорим о том, какими мерами мы смогли добиться таких результатов, наверное, стоит поговорить сейчас о реабилитации.
Оцениваем функци рук: шкала MACS
В реабилитации детей с ДЦП есть основные три направления, как бы, три глобальные вещи, которые мы должны решить. Обратите внимание. Это решение проблемы двигательной активности, решение проблемы коммуникации и самостоятельность в обслуживании.
Теперь давайте я вам, коллеги, вопросы задам. Первый вопрос. Вот если я, например, скажу — ребенку 5 лет, ДЦП, спастическая диплегия. И Вы уже можете мне рассказать о его функциональном двигательном развитии. А можете ли вы мне что-то сказать о функции руки? Что умеет делать рукой ребенок? Вы, все равно, только предполагаете пока, что что-то затруднено, но сказать точно не можете, да? Пока не увидите, да? А если я придумаю опять какую-нибудь систему классификации, и если, например, в функциональном диагнозе будет звучать ДЦП, спастическая диплегия по GMFCS 3 и, например, будет MACS3 — система классификации, которая сначала разрабатывалась для детей с 4 до18 лет, а сейчас она даже есть с 1 года до 4 лет.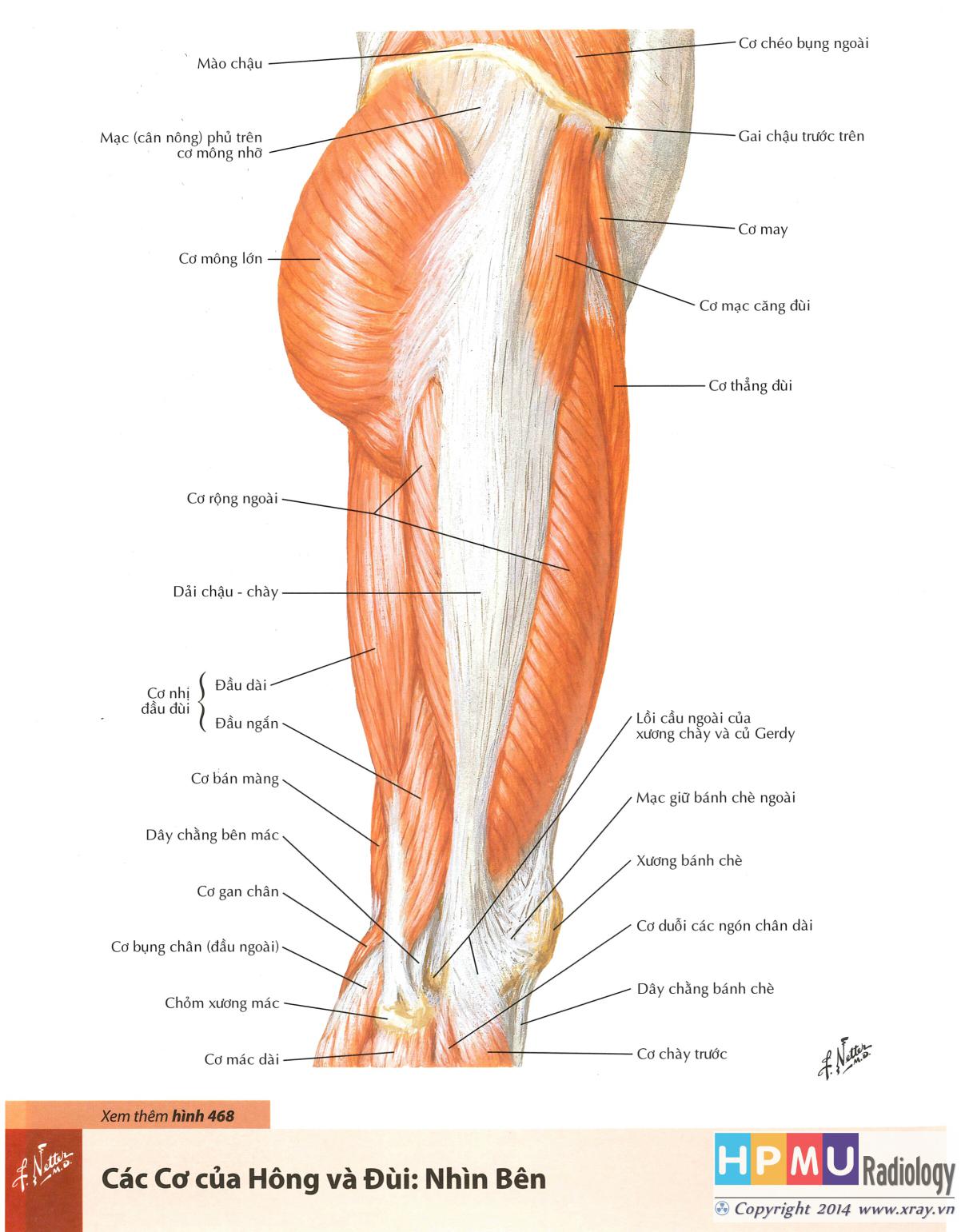 Так вот эта система классификации позволяет нам определить точно так же функцию руки. Это все очень просто.
Так вот эта система классификации позволяет нам определить точно так же функцию руки. Это все очень просто.
Вот, например, я вам просто на себе покажу. Вот что такое MACS1? Это идет прямая корреляция с GMFCS. Если GMFCS 1, то это ходячий прекрасный ребенок. Что такое MACS1? Это тоже ребенок, который прекрасно владеет функцией руки. Ну, понятно, что он все это будет делать не как здоровый ребенок, потому что ребенок с ДЦП 1 уровня, он тоже имеет определенные нарушения именно качества движения, но ребенок умеет все. Он может писать, рисовать, он может есть и пить. Он может нитку в иголку вдеть. То есть, он все это сделает, но не так качественно. Но это MACS 1.
А вот представьте, что такое MACS2 ? Вот вспоминайте GMFCS2. Это тоже ребенок ходит самостоятельно, но ходит с ограничениями. Как вы думаете, что такое MACS2 будет? Оценивает двуручная деятельность. Это когда нужна помощь. Ребенок, в принципе, может сделать все то же самое, что сделает ребенок с MACS1, но нужна поддержка..jpg) Вот если, например, я бы с MACS1 могла бы сделать вообще все на весу, даже нитку в иголку вдеть на весу, то с MACS2 я должна руки поставить на поверхность. Обязательно это будет медленней гораздо выполнение. Это будет менее качественно. Но все,
Вот если, например, я бы с MACS1 могла бы сделать вообще все на весу, даже нитку в иголку вдеть на весу, то с MACS2 я должна руки поставить на поверхность. Обязательно это будет медленней гораздо выполнение. Это будет менее качественно. Но все,
абсолютно, мануальные навыки доступны ребенку с MACS2.
Что такое MACS3, как вы считаете? Помните GMFCS3? Ребенок уже, в общем-то, ходит только с техническим средством, приспособления нужны. То есть, MACS3 — это уже тоже определенная помощь нужна. Во-первых, нужно техническое средство какое-то. Например, ложка со специальным поворотом. Это должна быть ручка с отверстиями, чтобы можно было вставить пальчики. То есть, частота повторений страдает, сила у этого ребенка падает, естественно, она не такая, скорость падает и, конечно, не все, абсолютно, уже тонкие движения ему не подвластны.
Что такое MACS4? Представляете, GMFCS4 — это дети, которые просто сидят, и сидят уже только в опоре. Только определенные виды деятельности доступны ребенку с MACS4. Они могут что сделать? Они могут нажать на кнопку на какую-то. Они могут взять большой колпачок на фломастер надеть, то есть, если положить ему в руки, он может это сделать. Он может какие-то жесты рукой показать. То есть, это все для MACS4 подвластно. Но для MACS5 это практически не подвластно, какие-то сложные движения. И только простые движения, только в адаптивной ситуации.
Они могут что сделать? Они могут нажать на кнопку на какую-то. Они могут взять большой колпачок на фломастер надеть, то есть, если положить ему в руки, он может это сделать. Он может какие-то жесты рукой показать. То есть, это все для MACS4 подвластно. Но для MACS5 это практически не подвластно, какие-то сложные движения. И только простые движения, только в адаптивной ситуации.
Посмотрите, какая корреляция идет между GMFCS и MACS. Вот GMFCS — это синие столбики. Желтые столбики — это MACS. То есть, смотрите, как все-таки рядом идут между собой нарушения глобальной функции и нарушения мануальной функции, руки. То есть, конечно, если ребенок имеет тяжелейшее нарушение движения, то у него мелкая моторика руки тоже может быть нарушена.
А теперь скажите мне, пожалуйста, если я сейчас скажу — ДЦП, GMFCS3, MACS3, 5 лет. Понятно о ком я уже говорю, какие функциональные возможности их? То есть, ребенок не ходит самостоятельно, ходит с техническими средствами очень активно. В принципе, руками он может выполнять много очень манипуляций, но они модифицированы должны быть, да? Помощь ему нужна обязательно какая-то. Но вы можете что-то мне сказать про его коммуникативную связь с другими? Не можете. Даже предположить не можете, может ли он общаться с нами. Я уж не говорю о вербальном, невербальном каком-то контакте.
Но вы можете что-то мне сказать про его коммуникативную связь с другими? Не можете. Даже предположить не можете, может ли он общаться с нами. Я уж не говорю о вербальном, невербальном каком-то контакте.
Оцениваем коммуникацию: система CFCS
Так вот, существует еще одна система классификации. Их всего четыре, но я вас только с тремя познакомлю. Смотрите, CFCS — Communication Function Classification System. У вас все эти презентации останутся, вы можете ими работать, изучать еще подробно потому, что все-таки, это мировой подход по установке функционального диагноза. И сегодня, в общем-то, такие диагнозы вы видите в любых выписках детей, которые приходят к вам на реабилитацию.
Так вот, смотрите, что это за система классификации? Я открою только вот этот слайд, и вам уже будет понятно, что Р — это пациент. Здесь все по-шведски: «окандо оч» — это «посторонние», а «кандо оч» — это «родные, знакомые».
Вот смотрите, что такое 1 уровень? Вот приходит к вам ребенок в кабинет, и вы говорите: — Как тебя зовут? — Меня зовут Вася. — Как твои дела? — Все прекрасно, учусь в школе, у меня прекрасные оценки. Я не хочу ходить в школу потому, что ко мне домой приходит учитель. Мне так нравится все это.
— Как твои дела? — Все прекрасно, учусь в школе, у меня прекрасные оценки. Я не хочу ходить в школу потому, что ко мне домой приходит учитель. Мне так нравится все это.
Сегодня к нам приходили дети, они все рассказывали правду про город Чусовой. И вот это самый настоящий CFCS1, великолепный, дети очень коммуникативные. Они общаются, легко идут на общение.
Или, например, был ребенок у нас такой. Он сел на кушетку, мы задаем ему вопрос, а он думает сначала — сказать или не сказать? Задумался, отвечать-не отвечать? На маму посмотрел, у мамы спросил. Значит, смотрит, поддержку какую-то ищет от мамы. Но, тем не менее, проходит какое-то время, ребенок все равно вступает в контакт. Нужно было время, чтобы наладить с ребенком контакт. Отсроченный контакт. Но тем не менее, ребенок в общении. Это CFCS2 (нельзя сразу с ходу поставить CFCS, надо пообщаться с ребенком, войти к нему в доверие).
А теперь посмотрите на слайде CFCS3 — ребенок полностью игнорирует общение с врачом или с педагогом. Я не хочу это назвать аутизмом, когда ребенок общается только с родными, а не общается с посторонними, и такое может быть. Но это могут быть разные виды не-общения с посторонними. Понятно? То есть, CFCS3 — полное игнорирование общения с посторонними.
Я не хочу это назвать аутизмом, когда ребенок общается только с родными, а не общается с посторонними, и такое может быть. Но это могут быть разные виды не-общения с посторонними. Понятно? То есть, CFCS3 — полное игнорирование общения с посторонними.
Дальше CFCS4. Посмотрите, уже прерывистая линия. То есть, минимум общения даже с родными. То есть практически, даже мама не ходит с ним общий язык, то есть, ребенок плохо реагирует уже на какие-то обращения родителей, родных.
И пятый уровень CFCS5 — это только рефлекторная реакция. То есть, мама, фактически, только догадывается, чего хочет ребенок. Причем, не надо путать CFCS с вербальным контактом. Вербальный, вы поняли — через речь. Бывают дети, которые абсолютно не говорят ни одного слова, но они готовы к общению через любые активные коммуникации. Они готовы через карточки, через разные альбомы, через картинки, через компьютер общаться с вами, глазами. Они понимают все, они хотят с вами общаться. Есть дети, которые на самом деле ничего не говорят. Но они активно готовы к общению.
Но они активно готовы к общению.
И, смотрите, как преображается диагноз ДЦП, спастическая диплегия, 5 лет, GMFCS3, MACS3, CFCS3. Вам понятно, о ком я говорю? Посмотрите, насколько важно поставить функциональный диагноз. Вот вам в реабилитационном центре, может даже, не имеет никакого значения поставить ассиметричная диплегия, или, не знаю, еще там, гемипарез. Вам это не надо.
Если вы даже для себя проставляете и GMFCS, MACS и CFCS, вам вообще понятно, что делать с этим ребенком. И, смотрите, мы с вами закрываем три основные проблемы, которые вы должны обязательно отработать с пациентом с ДЦП. Это, смотрите, глобальный двигательный навык по GMFCS, самообслуживание ребенка — это манипуляционная функция руки, MACS. И коммуникация, его способность интеграции в обществе — CFCS.
Казалось бы, вот они — три главные проблемы. Вот чем бы ни занимался, но надо решать у ребенка церебральным параличем… Ну, давайте говорить вообще о двигательной проблеме, если говорить не только о ДЦП, — надо закрывать три основные проблемы — глобальные двигательные навыки, самообслуживание и коммуникацию. И каждый центр, они, в общем-то выполняют свою определенную функцию. Ваш центр, я так понимаю, выполняет функцию адаптации именно коммуникативной функции, да? Теперь смотрите, какая корреляция идет между GMFCS и CFCS. Вот уже о чем я говорю — о коммуникациях и двигательных функциях.
И каждый центр, они, в общем-то выполняют свою определенную функцию. Ваш центр, я так понимаю, выполняет функцию адаптации именно коммуникативной функции, да? Теперь смотрите, какая корреляция идет между GMFCS и CFCS. Вот уже о чем я говорю — о коммуникациях и двигательных функциях.
Смотрите, это регистр уже Норвегии 2015, и они в своем регистре показывают, как рядом стоит коммуникация и глобальные функции, потому что это тоже функция мозга. Если мозг поражен очень сильно в плане движения, то, к сожалению, он может поражаться и в плане эмоциональном, в плане коммуникативных свойств личности. Хотя бывают определенные отклонения.
Два часа слушать лекцию очень сложно, и я расскажу историю.
У нас был консилиум. И мы отбирали детей на оперативное лечение. И вот привозят ребенка на коляске. Практически, это был 5 уровень по системе GMFCS. Мы уже работаем много лет и понимаем прекрасно, что ребенок с 5 уровнем GMFCS с каким может быть уже уровнем коммуникации? С самым слабым, да? И когда с родителями ведут диалог, времени мало, говорят — да, времени мало, надо делать вот такую-то операцию.

Ну, доктор уже отходит от кушетки, и вдруг мальчик говорит: — Подождите, доктор, расскажите, какую Вы хотите мне провести операцию.
Представляете? Вот такое бывает несовпадение, когда ты видишь ребенка с тяжелейшим двигательным эффектом и в то же время с такими очень сохранными коммуникативными функциями.
Мы же знаем с вами тяжелых детей с ДЦП, которые получают высшее образование, которые здорово рисуют, достигая высот в своих художественных навыках, пишут песни, пишут стихи и музыку. Сегодня, в общем-то, доступна техника для того, чтобы развивать эти навыки.
Ну, вот, коллеги, мы с вами сейчас поговорили о программе наблюдения. Пусть это схематически, но я думаю, что я донесла все-таки до вас вот тот смысл наблюдения ребенка с ДЦП, что не надо проводить ему набор формальных медицинских манипуляций. Надо сначала подойти к оценке его
функциональных возможностей, и уже исходя из того, что ты имеешь, построить правильную программу реабилитации.
Международная классификация функционирования
Коллеги, мы сейчас уже, может быть, будем подводить итог нашего вебинара. И мне хочется обязательно остановиться на вопросах инструментов, которые мы применяем для достижения успешных результатов нашей работы.
В 2001 году все мировое сообщество, которое занимается реабилитацией людей с ограниченными возможностями уходит от Международной классификации нарушений, ограничений жизнедеятельности социальной недостаточности и принимает новую классификацию — это Международная классификация функционирования ограничений жизнедеятельности и здоровья, которая сокращенно называется МКФ. Я так понимаю, что эти три буквы вам знакомы.
Об этом сейчас очень много говорят, что мы свои программы реабилитаций должны строить только на основе Международной классификации функционирования ограничений жизнедеятельности и здоровья. Это самостоятельная классификация, которая заложена в основу построения любой программы реабилитации.
И даже будучи не врачом — педагогом, логопедом, любым, абсолютно, специалистом, занимающимся в области реабилитации — мы должны пользоваться этой системой классификации. Что это такое? Это унифицированный стандартный язык, который позволяет нам с вами определить, во-первых, уровень функционирования ребенка начальный, это раз. Определить цели реабилитации — это два. Обязательно выработать правильные подходы в выборе вмешательств, которые мы будем проводить у ребенка. И должны оценить, правильно ли применено это вмешательство и получение результата. Поняли, да, о чем я сказала? То есть, обязательно, мы должны определить уровень функционирования — то, чем мы занимались первую часть вебинара, потом мы должны поставить адекватные цели, потом мы должны с вами определить, достигли ли мы этих целей.
Так вот Международная классификация функционирования, она имеет вот эти две большие части. Первая часть — это функционирование ограничения жизнедеятельности и какие контекстные факторы. Функционирование ограничения жизнедеятельности делится на две большие части — это структуры функций организма и активности и участие. Что это такое? Я вот сейчас не буду уже останавливаться детально, но хочу на небольшом клиническом примере вам показать.
Функционирование ограничения жизнедеятельности делится на две большие части — это структуры функций организма и активности и участие. Что это такое? Я вот сейчас не буду уже останавливаться детально, но хочу на небольшом клиническом примере вам показать.
Вот ребенок на фотографии имеет нарушение функции левых конечностей. Просто не работают левые конечности — левая рука и левая нога. Вот если вы не медики здесь, то я вам честно скажу, что у этого ребенка может быть три абсолютно разных диагноза.
Это может быть ребенок с ДЦП с односторонним гемипарезом. Это может быть ребенок с последствиями черепно-мозговой травмы. Или это ребенок, у которого может произойти, как это сегодня стало уже не случаем в жизни, например, инсульт мозговой, и у ребенка тоже может случиться гемипарез. Вот посмотрите, для вас, как для реабилитологов имеет вообще какое-то особое значение, какой диагноз у этого ребенка? Травма, ДЦП или инсульт. Вот для вас как для реабилитологов не имеет это никакого принципиального значения. Для вас имеет значение нарушение функций левых конечностей. То есть, первое над чем вы начнете работать.
Для вас имеет значение нарушение функций левых конечностей. То есть, первое над чем вы начнете работать.
Например, берем с вами первую глобальную проблему — это двигательная активность. Вспоминайте три части, над чем мы работаем. Первая проблема — двигательная функция. То есть, у ребенка страдает функция левых конечностей. Соответственно, вы будете строить программу для того, чтобы улучшить функцию левой руки и левой ноги. Улучшить баланс, например, на одной ноге, научить его прыгать, предположим, правильно переносить вес тела с одной ноги на другую и так далее. То есть, вам без разницы, травма это была или инсульт. Вам главное ребенку увеличивать мобильность. Соответственно, вам нужно улучшить его функцию.
Если вы закодируете ребенка по МКБ-10, то есть поставите ДЦП, инсульт или травма, вам придется по всем нашим правилам работы, если вы медики, применить три каких-то разных протокола. А если вы ребенка закодируете по МКФ и поставите ему код, например, d45000.2, — есть такая кодировка, — то вы, абсолютно точно, можете работать только над улучшением функции ходьбы.
Так вот эта система классификации, она очень простая. Например, я закодировала ребенка как d45000.2, где 2d — это категория активности и участия. Что такое d, чтобы вам понятно было? d — это раздел 4, мобильность, d4. Потом я, например, укажу, что такое 50. d450 это именно раздел ходьбы и передвижения. Что такое 0? Это чисто ходьба.
Смотрите, это я все открываю дальше браузер. Я дальше уже не буду вам показывать слайды, но вот есть такой сайт Всемирной организации здравоохранения, на нем есть такой браузер. Нажимая здесь на этот браузер ICF, вы сразу же попадаете в разные версии, имеется в виду, разноязычные версии МКФ, выбираете русскую версию и можете точно также начинать раскрывать каждый из этих разделов.
МКФ — она очень не сложна. Раскрывая каждый раздел, вы можете закодировать нарушение функций ребенка и работать только, например, над совершенствованием функции походки. Что такое — .2? Это говорит о степени нарушения — умеренная, легкая, тяжелая или абсолютная степень. То есть, МКФ сегодня очень важно для того, чтобы отойти от нозологической какой-то характеристики. Тем более, вы, как центр реабилитации, не имея в штате медицинских работников, можете ставить нарушение функции по МКФ. Конечно, желательно пройти обучение по МКФ. Сегодня есть места, где можно пройти повышение квалификации по этой теме, потому что Международная классификация имеет очень много нюансов. Мы сегодня на этом не остановимся, тем более, я сама в этих нюансах до конца еще не разобралась, мне самой еще требуется обучение. Но я понимаю, что в этом будущее, и всех вас призываю, что с МКФ надо обязательно подружиться и в дальнейшем свою работу выстраивать на основании и в зависимости от этой классификации.
То есть, МКФ сегодня очень важно для того, чтобы отойти от нозологической какой-то характеристики. Тем более, вы, как центр реабилитации, не имея в штате медицинских работников, можете ставить нарушение функции по МКФ. Конечно, желательно пройти обучение по МКФ. Сегодня есть места, где можно пройти повышение квалификации по этой теме, потому что Международная классификация имеет очень много нюансов. Мы сегодня на этом не остановимся, тем более, я сама в этих нюансах до конца еще не разобралась, мне самой еще требуется обучение. Но я понимаю, что в этом будущее, и всех вас призываю, что с МКФ надо обязательно подружиться и в дальнейшем свою работу выстраивать на основании и в зависимости от этой классификации.
Клинические рекомендации по ДЦП
А вот если говорить вообще о реабилитации детей с церебральным параличом, то существует серьезный консенсус 2009 года, который был опубликован в 2010 году, в котором участвовало более 1000 пациентов с церебральным параличом и, благодаря которому, были созданы такие клинические рекомендации — какими методами лечения и у каких детей в возрастном периоде и в зависимости от классификации МКБ должны применить какие методы лечения.
Посмотрите, каждая эта линия разного цвета обозначает его воздействие. Вот эта темно-зеленая линия — это функциональная или физическая терапия. Что бы у нас носило название «лечебная физкультура» здесь обозначается как «методы функциональной терапии».
И посмотрите, как рано мы с вами должны начинать функциональное воздействие, с самого рождения. Если ребенок попадает в группу риска по развитию церебрального паралича, а мы с вами говорили, кто это могут быть, то с самого рождения мы должны заниматься лечебной физкультурой. Мы должны с вами бороться с этим повышенным мышечным тонусом, со всевозможными патологическими рефлексами, создавать вертикализацию, то есть, все, что направленно на активацию движения.
Теперь посмотрите, вот эта салатовая линия — это консервативное ортопедическое лечение. Мы сегодня, когда смотрели пациентов, то вторым большим блоком с вами описывали технические средства реабилитации и обсуждали вопросы ортезирования. Потому что без этих двух методов лечения невозможно справляться ни с контрактурой развивающейся, ни с созданием мобильности пациента и правильной позиции в сегментах конечностей и позвоночника. И вообще, невозможно говорить о какой-то эффективной реабилитации в целом.
И вообще, невозможно говорить о какой-то эффективной реабилитации в целом.
Дальше, посмотрите, вот эта желтая прерывистая линия — это тонус-снижающие мероприятия оральных нейрорелаксантов. То есть, что это такое? Мы говорим о том, что спастические формы церебрального паралича лечить надо только с обязательным применением любых каких-то тонус-снижающих методов. Ну, вот как нельзя бактериальную пневмонию лечить без антибактериальных препаратов, так вот, мы должны для себя уяснить, что лечить спастические формы ДЦП без антиспастических каких-то методов просто нельзя, недопустимо.
Так вот, во всех методиках лечения спастичности есть три блока — это таблетки оральные, это нейрохирургические методы лечения и местные методы воздействия, когда в мышцу вводятся препараты, снижающие мышечный тонус, о чем мы сегодня говорили. Так вот, посмотрите, эта желтая прерывистая линия — это и есть таблетки, это оральные нейрорелаксанты. Но когда принимают таблетку, снижающую мышечный тонус, она, конечно, снижает тонус во всех абсолютно мышцах — и в сгибательных, и в разгибательных. А учитывая, что у детей с ДЦП преобладает все-таки флексорная доминанта, о чем мы говорили вначале, то, конечно, мы расслабляем тонус там в сгибателе, который наоборот надо сильным сделать, и получается, что принимая оральные нейрорелаканты, мы получаем неорганизованный тонусо-снижающий эффект, и дети некоторые ослабевают и теряют активность.
А учитывая, что у детей с ДЦП преобладает все-таки флексорная доминанта, о чем мы говорили вначале, то, конечно, мы расслабляем тонус там в сгибателе, который наоборот надо сильным сделать, и получается, что принимая оральные нейрорелаканты, мы получаем неорганизованный тонусо-снижающий эффект, и дети некоторые ослабевают и теряют активность.
Посмотрите, каким детям рекомендуют проводить терапию оральными релаксантами? Только 3,4 и 5 уровень функциональных уровней движения по системе GMFCS. Абсолютно недопустимо детям 1 и 2 уровня функционального уровня движения по GMFCS назначать таблетки, снижающие мышечный тонус. Потому что они прекрасно развиваются, имеют хорошую двигательную активность, и мы естественно с вами локально не сможем снизить таблетками тонус, мы только будем ослаблять их двигательную активность. Только детям, которые имеют такой плохой уровень движения, 4 и 5 уровня.
Теперь, посмотрите, вот эта красная тоненькая линия — она захватывает только 4 и 5 уровень по системе GMFCS. Это нейрохирургические вмешательства, это помпа. Может быть, слышали? Такие помпы ставят. Сейчас родители бывают даже больше ориентированы в этом. Помпа подшивается к поясничной зоне (раньше в переднюю брюшную стенку). Помпа содержит в себе какое-то количество препарата, баклафен, который постоянно дозаправляется и через коллектор он поступает в спинно-мозговое пространство, в определенный период вбрасывается. Что такое баклафен? Это тоже препарат, генерализованно снижающий мышечный тонус. И, соответственно, когда мы с вами применяем эту методику, мы тоже все-таки генерализованно снижаем мышечный тонус сгибателей и разгибателей.
Это нейрохирургические вмешательства, это помпа. Может быть, слышали? Такие помпы ставят. Сейчас родители бывают даже больше ориентированы в этом. Помпа подшивается к поясничной зоне (раньше в переднюю брюшную стенку). Помпа содержит в себе какое-то количество препарата, баклафен, который постоянно дозаправляется и через коллектор он поступает в спинно-мозговое пространство, в определенный период вбрасывается. Что такое баклафен? Это тоже препарат, генерализованно снижающий мышечный тонус. И, соответственно, когда мы с вами применяем эту методику, мы тоже все-таки генерализованно снижаем мышечный тонус сгибателей и разгибателей.
Соответственно, есть очень большой риск, что дети тоже могут слабеть в плане активности и потери силы. Но, тем не менее, это прекрасный метод лечения, который снимает тонус при генерализованной спастичности. Детям сидячим и лежачим это рекомендуется.
И, посмотрите, вот эта оранжевая линия, которая пересекает все абсолютно уровни движения. Это ботулино-терапия. Это применение инъекций препаратов ботулинического нейротоксина типа А. Конечно, но мы тем не менее работаем только с дипортом, но сегодня существует препарат ботокс, который тоже зарегистрирован в детском возрасте. В России получил регистрацию препарат кселонин. Вот это на сегодня три препарат, которые имеют показания применения в детстве. На сегодняшний момент именно препараты ботулинического нейротоксина имеют самый высокий уровень доказательности применения у детей в сторону снижения тонуса мышц. Это самый доказательный, самый безопасный. Причем, когда надо делать препараты ботулинического нейротоксина? Тогда, когда еще не появились стойкие контрактуры. Это надо делать у детей, в основном, у детей до 7, 8, 9-летнего возраста. Если у детей появились контрактуры в более позднем возрасте, то надо продолжать и дальше это делать. Это не говорит о том, что ботулино-терапия не показана детям и в более старшем возрасте. Даже после проведения операций продолжаем проводить детям ботулино-терапию.
Это применение инъекций препаратов ботулинического нейротоксина типа А. Конечно, но мы тем не менее работаем только с дипортом, но сегодня существует препарат ботокс, который тоже зарегистрирован в детском возрасте. В России получил регистрацию препарат кселонин. Вот это на сегодня три препарат, которые имеют показания применения в детстве. На сегодняшний момент именно препараты ботулинического нейротоксина имеют самый высокий уровень доказательности применения у детей в сторону снижения тонуса мышц. Это самый доказательный, самый безопасный. Причем, когда надо делать препараты ботулинического нейротоксина? Тогда, когда еще не появились стойкие контрактуры. Это надо делать у детей, в основном, у детей до 7, 8, 9-летнего возраста. Если у детей появились контрактуры в более позднем возрасте, то надо продолжать и дальше это делать. Это не говорит о том, что ботулино-терапия не показана детям и в более старшем возрасте. Даже после проведения операций продолжаем проводить детям ботулино-терапию.
И посмотрите, какая тоненькая синяя линия. Это ортопедическая хирургическая коррекция. Как бы мы с вами не хотели, но, к сожалению, практически все дети всех уровней движения будут подвержены оперативным хирургическим вмешательствам. Это очень важная проблема, которую, к сожалению, спрофилактировать очень сложно, потому что все-таки закономерности развития ребенка с церебральным параличом приводят к том, что вне зависимости от наших с вами воздействий формируются эти ортопедические проблемы и все равно их приходится решать хирургическим путем. А самое главное это сделать вовремя, эту операцию — не сделать ее рано, не сделать ее поздно. А для этого конечно проводить эффективную своевременную хорошую консервативную терапию.
Доказательные и недоказательные методики
Ну, и уже заканчивая наш семинар, я хочу показать вам этот слайд, на котором отображены результаты систематизированного обзора 2013 года. Опять же, Ионы Новак, я говорила уже в первой части вебинара, это австралийская группа врачей, которая провела анализ всех вмешательств, которые проводятся у всех детей с ДЦП во всем мире.
И посмотрите, какие показатели она публикует. Только 16% вмешательств получили характеристику «проводить». То есть, высокий уровень доказательности. Обратите внимание — 2/3 методов — 58%, они по данным исследования оказались эффективными, но не получили доказательности высокого уровня, и поэтому они получили характеристику «скорее проводить, чем не проводить».
Печально, что каждая 5-я методика не получила вообще никакого уровня доказательности, то есть, практически впустую проводятся эти методы лечения детей с ДЦП, и их рекомендовано было прекратить. И вызывает опасение тот факт, что 6% этих методов оказались не просто неэффективными, но и небезопасными.
Я буквально совсем недалеко пробегусь и вам покажу, какие методы получили высочайший уровень доказательности. Вот, например, берем модель с отражением квадриплегии, диплегии, плюс ребенок с ДЦП — это сориентированные тренировки и домашние программы.
Что такое сориентированная тренировка? Уже на сегодня доказано, что нет движения ради движения. Есть движение ради цели. То есть, если вы ребенка просто положите на кушетку и он тысячу раз будет двигать рукой, то у него не разовьется моторный контроль этого движения.
Есть движение ради цели. То есть, если вы ребенка просто положите на кушетку и он тысячу раз будет двигать рукой, то у него не разовьется моторный контроль этого движения.
Но если вы его возьмете в игру и будете играть с ним, и он будет стремиться, например, закидывать куда-то мяч или достигать какой-то цели, и в конце концов, захочет себе отрезать кусок колбасы и сделать себе бутерброд, то у него гораздо быстрее получится, и он добьется этого результата, чем если вы просто будете отрабатывать какой-то автоматизм движения. Моторного контроля без мотивации не будет, без достижения цели.
Теперь посмотрите. Домашние программы реабилитации. Это не очень выгодно системе здравоохранения сегодня, потому что реабилитация вообще вся должна уйти домой. То есть, мы сегодня должны, в принципе, научить ребенка жить в домашних условиях и все научиться делать. Сегодня, помните, мы с вами подробно обсуждали? Ты остаешься дома, ребенок. Ты можешь доползти до туалета. Ты можешь сам присесть на унитаз.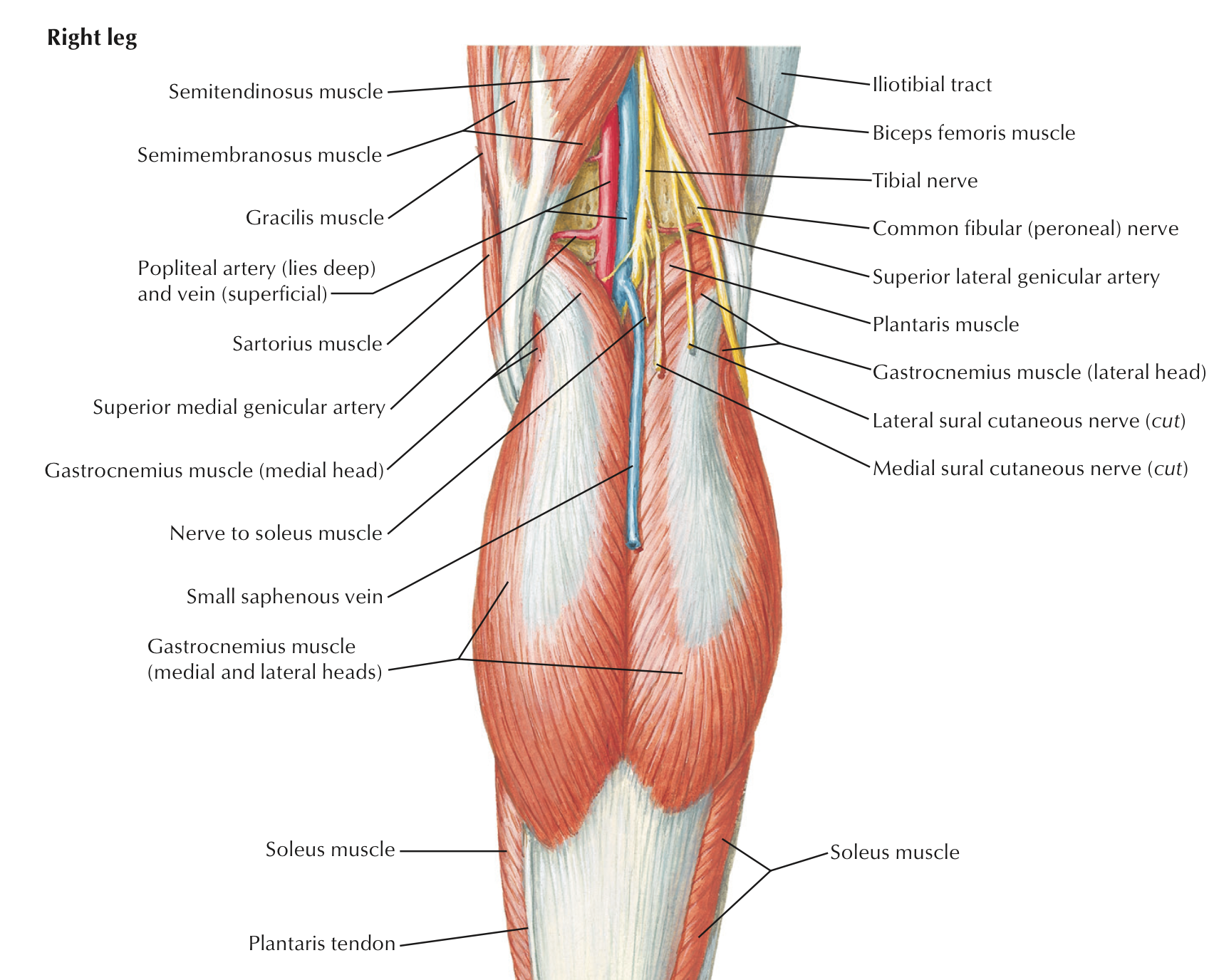 Ведь гораздо важнее не просто разработать контрактуру в коленном суставе. Зачем вообще нам это с вами делать? Нам важно, чтобы 15-летний ребенок, оставшись дома, смог доползти до туалета и совершить важное очень действие. Или если он оказался голодным, каким-то образом добраться до холодильника и каким-то образом себя накормить.
Ведь гораздо важнее не просто разработать контрактуру в коленном суставе. Зачем вообще нам это с вами делать? Нам важно, чтобы 15-летний ребенок, оставшись дома, смог доползти до туалета и совершить важное очень действие. Или если он оказался голодным, каким-то образом добраться до холодильника и каким-то образом себя накормить.
Вот она, целеориентированная реабилитация. Мы достигаем цели именно адаптацией ребенка в обществе. А не просто так для достижения каких-то непонятных виртуальных задач. Домашние программы реабилитации — это очень важно. Их отрабатывать надо, конечно, с учетом той ситуации, где живет ребенок. Когда мы начинаем сами в голове своей фантазировать — давайте мы вам пропишем ходунок заднеопорный, давайте мы пропишем вам опору для стояния — там такая база 2 кв. метра, а квартира, например, однокомнатная и всего 18 кв.метров.
Родители некоторые говорят — у нас все технические средства лежат в сараях или на балконах и не распакованы, потому что если мы все их поставим, нам жить будет просто негде. А мы должны исходить из реальных ситуаций. Порой те вертикализаторы, я сейчас на всю страну не хочу сказать, что мы не должны использовать качественные хорошие технические средства, но порой иногда изобретения родителей бывают гораздо интереснее, ну, в какой-то мало-функциональной зоне в маленькой квартире, даже просто к стене прибитая какая-то панель, да, там невозможно создать какой-то угол наклона, но тем не менее, какой-то вариант вертикализации возможно осуществлять. Но и вообще этого не делать нельзя! Обязательно это надо делать, но все равно рассматривать именно домашнюю среду, домашнюю обстановку, где живет ребенок. Кто это должен делать? Ну, как минимум, реабилитолог, больше никто. Это домашняя реабилитация.
А мы должны исходить из реальных ситуаций. Порой те вертикализаторы, я сейчас на всю страну не хочу сказать, что мы не должны использовать качественные хорошие технические средства, но порой иногда изобретения родителей бывают гораздо интереснее, ну, в какой-то мало-функциональной зоне в маленькой квартире, даже просто к стене прибитая какая-то панель, да, там невозможно создать какой-то угол наклона, но тем не менее, какой-то вариант вертикализации возможно осуществлять. Но и вообще этого не делать нельзя! Обязательно это надо делать, но все равно рассматривать именно домашнюю среду, домашнюю обстановку, где живет ребенок. Кто это должен делать? Ну, как минимум, реабилитолог, больше никто. Это домашняя реабилитация.
Посмотрите еще. Есть такая терапия — бимануальная тренировка и терапия, индуцированная ограничением движения. Я думаю, у вас тоже есть дети с гемипарезами, когда у детей поражена одна сторона, и ребенок, все равно, хочет он того или нет, начинает более здоровой рукой работать. Так вот для того, чтобы развивать больную сторону, больную руку, есть такая терапия, индуцированная ограничением движения. Знаете, откуда все это пошло, коллеги? Если вдруг нечаянно ребенок ломал здоровую руку, ее гипсовали и она оказывалась, например, вне зоны движения, ребенку все равно приходилось работать больной рукой, и она развивалась. И, таким образом, сегодня родилась эта методика. Вы можете на эту руку хоть боксерскую перчатку одеть. Смотрите, это тоже высочайший уровень рекомендации. Бимануальная тренировка, двуручная деятельность — двумя руками, когда происходит работа рук. Смотрите, какие тренировки на протяжении 30 — 60 минут в течение 6-8 недель имеют очень большую эффективность.
Так вот для того, чтобы развивать больную сторону, больную руку, есть такая терапия, индуцированная ограничением движения. Знаете, откуда все это пошло, коллеги? Если вдруг нечаянно ребенок ломал здоровую руку, ее гипсовали и она оказывалась, например, вне зоны движения, ребенку все равно приходилось работать больной рукой, и она развивалась. И, таким образом, сегодня родилась эта методика. Вы можете на эту руку хоть боксерскую перчатку одеть. Смотрите, это тоже высочайший уровень рекомендации. Бимануальная тренировка, двуручная деятельность — двумя руками, когда происходит работа рук. Смотрите, какие тренировки на протяжении 30 — 60 минут в течение 6-8 недель имеют очень большую эффективность.
К большому сожалению, я, наверное, сейчас кого-то огорчу, но скажу вам то, что сама по себе методика массажа, это прекрасная процедура, но, к сожалению, она не решает тех функциональных целей, которые мы хотим достичь, например, выстраивая программы реабилитации. Что, по-сути, делает массаж? Массаж улучшает биологические свойства организма. Он улучшает иммунитет, свойства лимфоцитов, он выбрасывает огромное количество эндорфинов, гормонов удовольствия — дофамина, серотонина. То есть, в целом, массаж может нам помочь подготовить настроение ребенка, в целом, на выполнение разных задач. Но сам по себе массаж не научит ребенка ходить, работать рукой. Но тем не менее, его включать в процедуру очень важно, но для функциональных целей он, к сожалению, не очень то подходит.
Он улучшает иммунитет, свойства лимфоцитов, он выбрасывает огромное количество эндорфинов, гормонов удовольствия — дофамина, серотонина. То есть, в целом, массаж может нам помочь подготовить настроение ребенка, в целом, на выполнение разных задач. Но сам по себе массаж не научит ребенка ходить, работать рукой. Но тем не менее, его включать в процедуру очень важно, но для функциональных целей он, к сожалению, не очень то подходит.
К большому сожалению, есть такие методики, которые очень популярны в России. Это методика Войта, методика Бобата. Я не свои мысли высказываю, я констатирую факты. На сегодняшний момент эти методики не получили высокого уровня доказательности. Они, в общем-то, все-таки требуют еще доработки. Сегодня они получают не самый низкий, но уровень рекомендаций С, это предпоследний, который не говорит о том, что эта методика является более эффективной, чем, например, обычная физическая терапия.
Есть доказательства. Это исследования коллег зарубежных, причем исследования уже давнишние 2007 года, которые брали большую группу детей на физическую терапию обычную, сравнивали с детьми, которые получали методику Бобата и Войта, и показали, что разницы то большой и нет. Эта методика стоит очень больших денег, мы узнавали, у нее серьезная стоимость за процедуру. Но надо понимать, что она не исцеляет пациента от церебрального паралича.
Эта методика стоит очень больших денег, мы узнавали, у нее серьезная стоимость за процедуру. Но надо понимать, что она не исцеляет пациента от церебрального паралича.
Я хочу показать вам слайд, где показаны те методики, которые вообще не зарегистрированы. Это краниосакральная терапия, фиксация тазобедренного сустава, гипербарическая оксигенация, методика Бобата, сенсорная интеграция.
Мы не должны точку поставить в этом вопросе. Мы должны просто дальше читать литературу, смотреть исследования, потому что, наверное, сама даже Иона Новак, которая создавала вот этот систематизированный обзор, сказала — это дело времени, надо разработать хороший протокол исследований, которым, может быть, смогли бы доказать эффективность этих методов. Поэтому, конечно, когда мы говорим о том, проводить или нет электрофорез у детей с ДЦП, стимуляцию какую-то или просто гидротерапию, мы должны понимать, что достижений каких-то в эмоциональной сфере не происходит у этих детей при применении этих методов.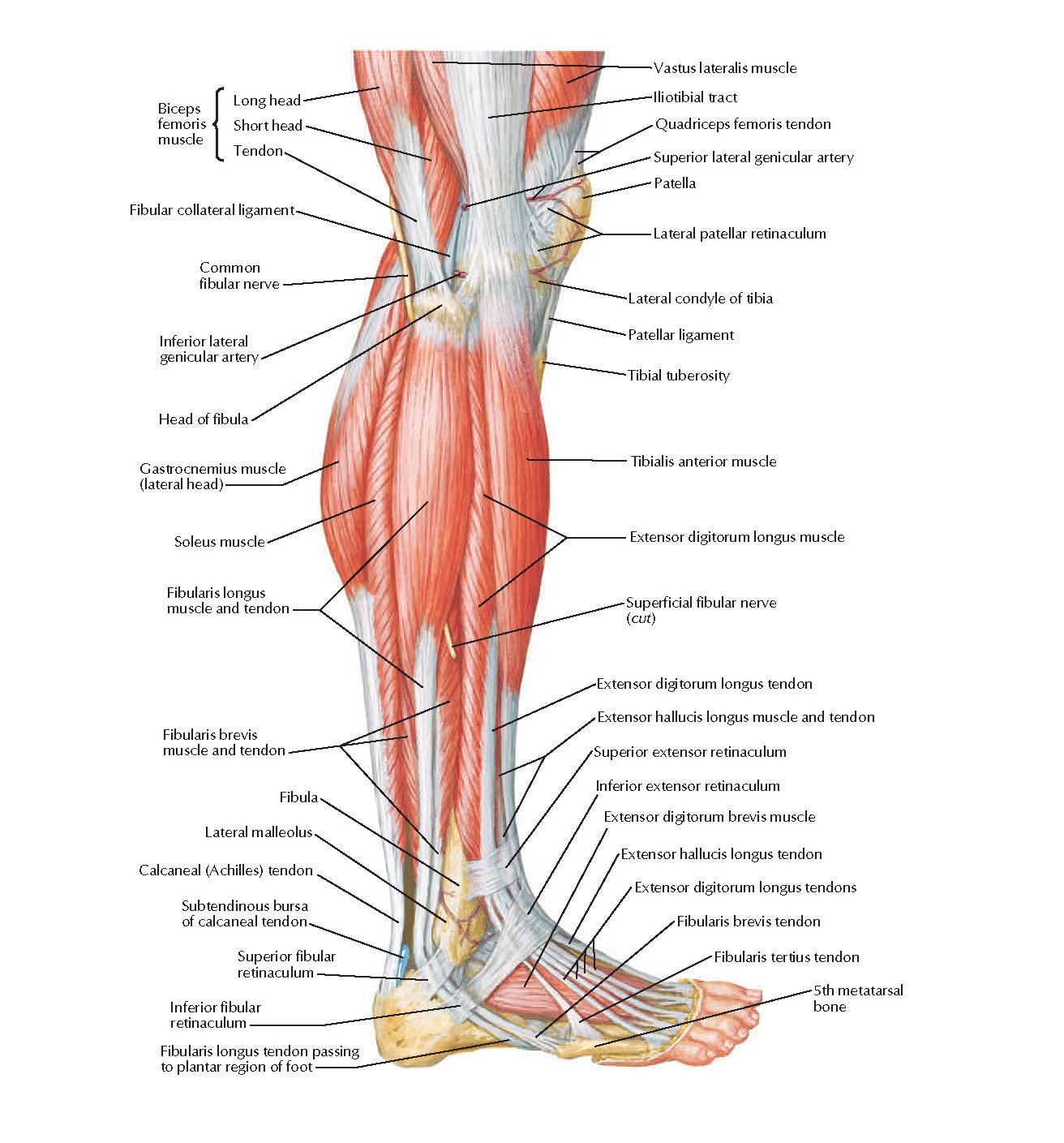 Ну, как в общей структуре, применение революционных методик будет иметь большое место.
Ну, как в общей структуре, применение революционных методик будет иметь большое место.
Ну, что касается ортезов Китару, мы сегодня очень многим детям их рекомендовали. Это очень важно, их применение у детей. Но тем не менее, существуют противоречивые данные. Например, если шведы доказали, что положительное влияние на смещение бедра у пациентов с тяжелым уровнем движения 3 и 5 уровня по системе GMFCS в течение более часа в день приводит к профилактике дислокации бедра. Вот, например, норвежцы или голландцы показывают, у одних, отрицательный результат, а у других еще не достигнут положительный результат. Это, конечно, еще говорит о том, что мало сегодня литературы, мало исследований, которые бы полностью доказывали эффективность этих методов. Но, тем не менее, у нас нет другого выхода, мы должны применять то, что есть. А в арсенале очень мало хороших и технических средств, которые были бы адаптированы для ношения нашими детьми. И, тем не менее, у нас еще много работы в этом направлении.
Спасибо большое.
Источник: miloserdie.ru
Что делать при мышечных спазмах
опубликовано: 23 апреля 2018 г.
Мышечные спазмы чаще всего возникают в икрах, бедрах, спине, руках, кистях и сводах стоп. Спазмы — это непроизвольные движения, которые могут варьироваться от легких подергиваний, которые несколько отвлекают или раздражают, до чрезвычайно болезненных мышечных сокращений. Эти спазмы, также называемые мышечными судорогами (или «лошадями Чарли», когда возникают спазмы в икрах), часто видны и могут ощущаться напряженными и твердыми при прикосновении.
Судороги ног и спазмы спины являются одними из самых болезненных и изнурительных примеров. Если мышечные спазмы ограничивают вашу активность и качество жизни, пройдите эффективное целенаправленное лечение мышечных спазмов и узнайте, что вызывает мышечные спазмы, у нашего хиропрактика недалеко от Форт-Лодердейла. А пока используйте эту информацию и советы, чтобы облегчить боль при следующем спазме спины.
Спастические мышцы чаще всего случаются у:
- Младенцев
- Пожилых людей (65+)
- Воинов выходного дня или тех, кто переусердствует с упражнениями вышеперечисленные группы склонны к обезвоживанию, которое является причинным фактором многих мышечных спазмов.Однако мышечные судороги могут случиться с кем угодно, и они не всегда случаются во время упражнений или при обезвоживании. Судороги в ногах, спазмы спины и другие мышечные спазмы могут возникать даже во время сна. Что вызывает мышечные спазмы?
Наш мануальный терапевт недалеко от Форт-Лодердейла видит много примеров следующего, что ожидаемо, учитывая наше население, гуляющее на открытом воздухе, и климат Флориды:
- Напряженная деятельность или тренировки в жаркую погоду такие как натрий, магний, кальций и калий, необходимые для функционирования клеток и органов, передачи нервных импульсов, сокращения мышц и многого другого.
 )
) - Обезвоживание
- Энергичные упражнения без растяжки или разогрева
- Чрезмерная нагрузка, усталость и мышечная усталость Lauderdale Chiropractor
- Прекратите деятельность, вызвавшую спазм, и…
- Массажируйте мышцу
- Аккуратно потяните
- Держите конечность или пораженный участок тела в растянутом положении, пока не прекратятся спазмы
- t расслабьтесь, приложите тепло, чтобы успокоить напряженные мышцы
- При болезненных ощущениях после спазмов приложите холодный компресс
- Обратитесь к мануальному терапевту в Форт-Лодердейле, чтобы выяснить основную причину любых спазмов, которые длятся долго, повторяются или являются болезненными и ограничить качество жизни.
Наш мануальный терапевт предлагает квалифицированное лечение мышечных спазмов без лекарств в хиропрактике и оздоровительном центре Tartack в Форт-Лодердейле, штат Флорида.
Информационная страница синдрома Айзекса Свяжитесь с нами по телефону 954-764-4042 сегодня.
Свяжитесь с нами по телефону 954-764-4042 сегодня.| Национальный институт неврологических расстройств и инсульта
Определение
Лечение
Прогноз
Клинические испытания
Организации
Публикации
Определение
Синдром Исаака (также известный как нейромиотония, синдром Исаакса-Мертенса, синдром непрерывной активности мышечных волокон и синдром квантового разбазаривания) — редкое нервно-мышечное расстройство, вызванное повышенной возбудимостью и постоянным возбуждением аксонов периферических нервов, которые активируют мышечные волокна.
 Симптомы, которые включают прогрессирующую ригидность мышц, постоянное сокращение или подергивание мышц (миокимия), судороги, повышенное потоотделение и замедленное расслабление мышц, возникают даже во время сна или под общим наркозом. У многих людей также развиваются ослабленные рефлексы и мышечная боль, но онемение встречается относительно редко. У большинства людей с синдромом Исаака жесткость наиболее выражена в мышцах конечностей и туловища, хотя симптомы могут ограничиваться черепными мышцами. Речь и дыхание могут быть затронуты, если задействованы мышцы глотки или гортани.Начало заболевания приходится на возраст от 15 до 60 лет, при этом у большинства людей симптомы проявляются до 40 лет. Существуют наследственные и приобретенные (возникающие по неизвестным причинам) формы расстройства. Приобретенная форма иногда развивается в сочетании с периферическими нейропатиями или после лучевой терапии, но чаще вызывается аутоиммунным заболеванием. Аутоиммунно-опосредованный синдром Исаака обычно вызывается антителами, которые связываются с калиевыми каналами двигательного нерва.
Симптомы, которые включают прогрессирующую ригидность мышц, постоянное сокращение или подергивание мышц (миокимия), судороги, повышенное потоотделение и замедленное расслабление мышц, возникают даже во время сна или под общим наркозом. У многих людей также развиваются ослабленные рефлексы и мышечная боль, но онемение встречается относительно редко. У большинства людей с синдромом Исаака жесткость наиболее выражена в мышцах конечностей и туловища, хотя симптомы могут ограничиваться черепными мышцами. Речь и дыхание могут быть затронуты, если задействованы мышцы глотки или гортани.Начало заболевания приходится на возраст от 15 до 60 лет, при этом у большинства людей симптомы проявляются до 40 лет. Существуют наследственные и приобретенные (возникающие по неизвестным причинам) формы расстройства. Приобретенная форма иногда развивается в сочетании с периферическими нейропатиями или после лучевой терапии, но чаще вызывается аутоиммунным заболеванием. Аутоиммунно-опосредованный синдром Исаака обычно вызывается антителами, которые связываются с калиевыми каналами двигательного нерва. Синдром Исаака является лишь одним из нескольких неврологических состояний, которые могут быть вызваны антителами к калиевым каналам.
Синдром Исаака является лишь одним из нескольких неврологических состояний, которые могут быть вызваны антителами к калиевым каналам.×
Определение
Синдром Исаака (также известный как нейромиотония, синдром Исаакса-Мертенса, синдром непрерывной активности мышечных волокон и синдром квантового разбазаривания) — редкое нервно-мышечное расстройство, вызванное повышенной возбудимостью и постоянным возбуждением аксонов периферических нервов, которые активируют мышечные волокна.Симптомы, которые включают прогрессирующую ригидность мышц, постоянное сокращение или подергивание мышц (миокимия), судороги, повышенное потоотделение и замедленное расслабление мышц, возникают даже во время сна или под общим наркозом. У многих людей также развиваются ослабленные рефлексы и мышечная боль, но онемение встречается относительно редко.
 У большинства людей с синдромом Исаака жесткость наиболее выражена в мышцах конечностей и туловища, хотя симптомы могут ограничиваться черепными мышцами. Речь и дыхание могут быть затронуты, если задействованы мышцы глотки или гортани.Начало заболевания приходится на возраст от 15 до 60 лет, при этом у большинства людей симптомы проявляются до 40 лет. Существуют наследственные и приобретенные (возникающие по неизвестным причинам) формы расстройства. Приобретенная форма иногда развивается в сочетании с периферическими нейропатиями или после лучевой терапии, но чаще вызывается аутоиммунным заболеванием. Аутоиммунно-опосредованный синдром Исаака обычно вызывается антителами, которые связываются с калиевыми каналами двигательного нерва. Синдром Исаака является лишь одним из нескольких неврологических состояний, которые могут быть вызваны антителами к калиевым каналам.
У большинства людей с синдромом Исаака жесткость наиболее выражена в мышцах конечностей и туловища, хотя симптомы могут ограничиваться черепными мышцами. Речь и дыхание могут быть затронуты, если задействованы мышцы глотки или гортани.Начало заболевания приходится на возраст от 15 до 60 лет, при этом у большинства людей симптомы проявляются до 40 лет. Существуют наследственные и приобретенные (возникающие по неизвестным причинам) формы расстройства. Приобретенная форма иногда развивается в сочетании с периферическими нейропатиями или после лучевой терапии, но чаще вызывается аутоиммунным заболеванием. Аутоиммунно-опосредованный синдром Исаака обычно вызывается антителами, которые связываются с калиевыми каналами двигательного нерва. Синдром Исаака является лишь одним из нескольких неврологических состояний, которые могут быть вызваны антителами к калиевым каналам.Лечение
Противосудорожные препараты, включая фенитоин и карбамазепин, обычно значительно облегчают скованность, мышечные спазмы и боль, связанные с синдромом Исаакса.
 Плазмаферез может дать кратковременное облегчение людям с некоторыми формами приобретенного расстройства.
Плазмаферез может дать кратковременное облегчение людям с некоторыми формами приобретенного расстройства.×
Лечение
Противосудорожные препараты, включая фенитоин и карбамазепин, обычно значительно облегчают скованность, мышечные спазмы и боль, связанные с синдромом Исаакса.Плазмаферез может дать кратковременное облегчение людям с некоторыми формами приобретенного расстройства.
Определение
Синдром Исаака (также известный как нейромиотония, синдром Исаакса-Мертенса, синдром непрерывной активности мышечных волокон и синдром квантового разбазаривания) — редкое нервно-мышечное расстройство, вызванное повышенной возбудимостью и постоянным возбуждением аксонов периферических нервов, которые активируют мышечные волокна.
 Симптомы, которые включают прогрессирующую ригидность мышц, постоянное сокращение или подергивание мышц (миокимия), судороги, повышенное потоотделение и замедленное расслабление мышц, возникают даже во время сна или под общим наркозом. У многих людей также развиваются ослабленные рефлексы и мышечная боль, но онемение встречается относительно редко. У большинства людей с синдромом Исаака жесткость наиболее выражена в мышцах конечностей и туловища, хотя симптомы могут ограничиваться черепными мышцами. Речь и дыхание могут быть затронуты, если задействованы мышцы глотки или гортани.Начало заболевания приходится на возраст от 15 до 60 лет, при этом у большинства людей симптомы проявляются до 40 лет. Существуют наследственные и приобретенные (возникающие по неизвестным причинам) формы расстройства. Приобретенная форма иногда развивается в сочетании с периферическими нейропатиями или после лучевой терапии, но чаще вызывается аутоиммунным заболеванием. Аутоиммунно-опосредованный синдром Исаака обычно вызывается антителами, которые связываются с калиевыми каналами двигательного нерва.
Симптомы, которые включают прогрессирующую ригидность мышц, постоянное сокращение или подергивание мышц (миокимия), судороги, повышенное потоотделение и замедленное расслабление мышц, возникают даже во время сна или под общим наркозом. У многих людей также развиваются ослабленные рефлексы и мышечная боль, но онемение встречается относительно редко. У большинства людей с синдромом Исаака жесткость наиболее выражена в мышцах конечностей и туловища, хотя симптомы могут ограничиваться черепными мышцами. Речь и дыхание могут быть затронуты, если задействованы мышцы глотки или гортани.Начало заболевания приходится на возраст от 15 до 60 лет, при этом у большинства людей симптомы проявляются до 40 лет. Существуют наследственные и приобретенные (возникающие по неизвестным причинам) формы расстройства. Приобретенная форма иногда развивается в сочетании с периферическими нейропатиями или после лучевой терапии, но чаще вызывается аутоиммунным заболеванием. Аутоиммунно-опосредованный синдром Исаака обычно вызывается антителами, которые связываются с калиевыми каналами двигательного нерва. Синдром Исаака является лишь одним из нескольких неврологических состояний, которые могут быть вызваны антителами к калиевым каналам.
Синдром Исаака является лишь одним из нескольких неврологических состояний, которые могут быть вызваны антителами к калиевым каналам.Лечение
Противосудорожные препараты, включая фенитоин и карбамазепин, обычно значительно облегчают скованность, мышечные спазмы и боль, связанные с синдромом Исаакса. Плазмаферез может дать кратковременное облегчение людям с некоторыми формами приобретенного расстройства.
Прогноз
Синдром Айзекса неизлечим.Долгосрочный прогноз для людей с расстройством неясен.
х
Прогноз
Синдром Айзекса неизлечим.
 Долгосрочный прогноз для людей с расстройством неясен.
Долгосрочный прогноз для людей с расстройством неясен.Прогноз
Синдром Айзекса неизлечим.Долгосрочный прогноз для людей с расстройством неясен.
Определение
Синдром Исаака (также известный как нейромиотония, синдром Исаакса-Мертенса, синдром непрерывной активности мышечных волокон и синдром квантового разбазаривания) — редкое нервно-мышечное расстройство, вызванное повышенной возбудимостью и постоянным возбуждением аксонов периферических нервов, которые активируют мышечные волокна. Симптомы, которые включают прогрессирующую ригидность мышц, постоянное сокращение или подергивание мышц (миокимия), судороги, повышенное потоотделение и замедленное расслабление мышц, возникают даже во время сна или под общим наркозом.У многих людей также развиваются ослабленные рефлексы и мышечная боль, но онемение встречается относительно редко.
 У большинства людей с синдромом Исаака жесткость наиболее выражена в мышцах конечностей и туловища, хотя симптомы могут ограничиваться черепными мышцами. Речь и дыхание могут быть затронуты, если задействованы мышцы глотки или гортани. Начало заболевания приходится на возраст от 15 до 60 лет, при этом у большинства людей симптомы проявляются до 40 лет. Существуют наследственные и приобретенные (возникающие по неизвестным причинам) формы расстройства.Приобретенная форма иногда развивается в сочетании с периферическими нейропатиями или после лучевой терапии, но чаще вызывается аутоиммунным заболеванием. Аутоиммунно-опосредованный синдром Исаака обычно вызывается антителами, которые связываются с калиевыми каналами двигательного нерва. Синдром Исаака является лишь одним из нескольких неврологических состояний, которые могут быть вызваны антителами к калиевым каналам.
У большинства людей с синдромом Исаака жесткость наиболее выражена в мышцах конечностей и туловища, хотя симптомы могут ограничиваться черепными мышцами. Речь и дыхание могут быть затронуты, если задействованы мышцы глотки или гортани. Начало заболевания приходится на возраст от 15 до 60 лет, при этом у большинства людей симптомы проявляются до 40 лет. Существуют наследственные и приобретенные (возникающие по неизвестным причинам) формы расстройства.Приобретенная форма иногда развивается в сочетании с периферическими нейропатиями или после лучевой терапии, но чаще вызывается аутоиммунным заболеванием. Аутоиммунно-опосредованный синдром Исаака обычно вызывается антителами, которые связываются с калиевыми каналами двигательного нерва. Синдром Исаака является лишь одним из нескольких неврологических состояний, которые могут быть вызваны антителами к калиевым каналам.Лечение
Противосудорожные препараты, включая фенитоин и карбамазепин, обычно значительно облегчают скованность, мышечные спазмы и боль, связанные с синдромом Исаакса.
 Плазмаферез может дать кратковременное облегчение людям с некоторыми формами приобретенного расстройства.
Плазмаферез может дать кратковременное облегчение людям с некоторыми формами приобретенного расстройства.Прогноз
Синдром Айзекса неизлечим. Долгосрочный прогноз для людей с расстройством неясен.
Какие исследования проводятся?
NINDS поддерживает обширную исследовательскую программу фундаментальных исследований, направленных на углубление понимания болезней, поражающих головной и спинной мозг, мышцы и нервы.Это исследование изучает генетику, симптомы, прогрессирование, а также психологическое и поведенческое воздействие заболеваний с целью улучшения способов диагностики, лечения и, в конечном итоге, излечения этих расстройств.
Информация из MedlinePlus Национальной медицинской библиотеки
Нервно-мышечные расстройстваОрганизации пациентов
Национальная организация редких заболеваний (NORD)
Кенозиа Авеню, 55
Дэнбери
КТ
Данбери, Коннектикут 06810-1968
Тел.
 : 203-744-0100; 800-999-6673; 844-259-7178 Испанский
: 203-744-0100; 800-999-6673; 844-259-7178 ИспанскийОрганизации пациентов
Национальная организация редких заболеваний (NORD)
Кенозиа Авеню, 55
Дэнбери
КТ
Данбери, Коннектикут 06810-1968
Тел.: 203-744-0100; 800-999-6673; 844-259-7178 Испанский
Анкилозирующий спондилоартрит и мышечные спазмы
Если вы живете с анкилозирующим спондилитом, вы, вероятно, уже знаете, что это заболевание может вызывать боль и скованность в суставах, особенно в позвоночнике.Но анкилозирующий спондилит также может вызывать боль и скованность в мышцах.
Есть несколько способов, которыми анкилозирующий спондилоартрит может повлиять на ваши мышцы. Во-первых, воспаление, связанное с этим заболеванием, может вызвать болезненные ощущения в мышцах и других мягких тканях и затруднение движений.
 По данным Национального общества анкилозирующего спондилита (NASS), мышцы спины также могут укорачиваться или напрягаться, что может привести к тупой, ноющей боли. Кроме того, тугоподвижность суставов или ограниченный диапазон движений могут вынуждать вас принимать неудобные позы или менять способ ходьбы, сидения или выполнения определенных действий, которые могут напрягать мышцы.
По данным Национального общества анкилозирующего спондилита (NASS), мышцы спины также могут укорачиваться или напрягаться, что может привести к тупой, ноющей боли. Кроме того, тугоподвижность суставов или ограниченный диапазон движений могут вынуждать вас принимать неудобные позы или менять способ ходьбы, сидения или выполнения определенных действий, которые могут напрягать мышцы.Более того, мышечные спазмы часто возникают у людей с анкилозирующим спондилоартритом.
Что такое мышечные спазмы?По словам Сьюзан М. Гудман, доктора медицинских наук, ревматолога из Госпиталя специальной хирургии в Нью-Йорке, мышечный спазм — это внезапное непроизвольное сокращение мышцы. Эти спазмы могут возникать у людей с большинством форм артрита, они могут быть очень болезненными и ограничивать подвижность и силу.
При анкилозирующем спондилите у большинства людей возникают мышечные спазмы в нижней части спины, часто во время обострения или в период, когда симптомы ухудшаются.
 Согласно NASS, боль, связанная с этими спазмами, может быть острой и интенсивной, и люди, которые испытывают их, объясняют, что им кажется, что их мышцы выходят из-под их контроля.
Согласно NASS, боль, связанная с этими спазмами, может быть острой и интенсивной, и люди, которые испытывают их, объясняют, что им кажется, что их мышцы выходят из-под их контроля.Анкилозирующий спондилит обычно возникает в нижней части спины, и любая форма артрита суставов в этой области может оказывать дополнительное давление на спинной мозг, приводя к напряжению в мышцах спины, ягодиц и ног, согласно Spondylitis Ассоциация Америки (SAA). Напряженность может вызвать мышечный спазм.
«Мышечные спазмы могут наблюдаться при любом типе артрита, когда нарушается механика тела», — объясняет д-р Гудман.
Как облегчить мышечные спазмыВполне вероятно, что при анкилозирующем спондилите вы будете испытывать мышечные спазмы, по крайней мере время от времени. Что вы можете сделать, чтобы вылечить их? Клиника Кливленда рекомендует осторожно растягивать и массировать пораженную мышцу и удерживать ее в растянутом положении до тех пор, пока спазм или боль не исчезнут.

Также может помочь прикладывание холода или тепла к пораженному участку.По данным SAA, холодные компрессы могут помочь уменьшить воспаление мышц, а тепло может помочь расслабить напряженные мышцы и уменьшить боль. Попробуйте принять теплую ванну или душ, чтобы успокоить воспаленные или спазмированные мышцы.
Некоторые дополнительные методы лечения, такие как иглоукалывание и массаж, также могут помочь. Arthritis New South Wales рекомендует практиковать методы релаксации, чтобы уменьшить мышечное напряжение и спазмы.
Гудман отмечает, что рецептурные миорелаксанты также могут помочь, как и нестероидные противовоспалительные препараты.«Они особенно хорошо помогают при ночных судорогах, связанных с анкилозирующим спондилитом», — добавляет она. Тем не менее, вы должны поговорить со своим врачом, прежде чем начинать прием любого обезболивающего.
Можно ли предотвратить мышечные спазмы?Трудно предотвратить мышечные спазмы при анкилозирующем спондилите, отмечает Гудман, но вы можете снизить риск их возникновения, следя за тем, чтобы пить много воды в течение дня.
 Жидкость помогает вашим мышцам сокращаться и расслабляться.
Жидкость помогает вашим мышцам сокращаться и расслабляться.Goodman также рекомендует совместно с лечащим врачом разработать план упражнений, включающий упражнения на растяжку и растяжку. Упражнения на растяжку могут расслабить напряженные мышцы и улучшить подвижность.
По данным SAA, упражнения на растяжку нижней части спины помогают повысить гибкость поясничного изгиба. Они рекомендуют наклоны таза и использование эспандеров для увеличения силы и диапазона движений.
Тем не менее, если ваши мышечные спазмы тяжелые или возникают часто и не поддаются лечению, поговорите со своим врачом.Это может означать, что вам нужно попробовать другой подход.
Быстрый ответ: Подергивание колена в положении лежа
Периодическое подергивание колена (или любой части тела) — это нормально. С другой стороны, частые подергивания могут иметь ряд причин. Эти спазмы и подергивания обычно являются результатом мышечной усталости или напряжения. Однако иногда подергивание мышц может быть признаком серьезной медицинской проблемы.

Как заставить колено перестать дергаться?
Вот что можно попробовать: Растяжка.Растяжка области, в которой наблюдается мышечный спазм, обычно может помочь уменьшить или остановить возникновение спазма. Массаж. Лед или тепло. Увлажнение. Легкие упражнения. Безрецептурные средства. Актуальные кремы, которые являются противовоспалительными и обезболивающими. Гипервентиляция.
Почему у меня дергается нога, когда я ложусь?
Синдром беспокойных ног (СБН) — это состояние, при котором человек испытывает неприятные ощущения в ногах. Ощущениям часто сопутствует непреодолимое желание пошевелить ногами.Около 80% людей с СБН также испытывают подергивания ног во время сна.
Нормально ли дергаться в положении лежа?
Хотя эти мышечные спазмы не изучены на 100 процентов, они являются обычным явлением. Целых 70 процентов людей испытывают это ощущение подергивания, которое происходит, когда тело переходит от бодрствования ко сну.
 Обычно они случаются только один раз, может быть, два раза и могут длиться полсекунды или меньше.
Обычно они случаются только один раз, может быть, два раза и могут длиться полсекунды или меньше.Почему у меня пульсирует задняя часть колена?
Подколенный пульс — это один из пульсов, которые вы можете обнаружить в своем теле, особенно в части ноги за коленом.Пульс здесь идет от кровотока к подколенной артерии, жизненно важному кровоснабжению голени. Несколько медицинских состояний могут повлиять на приток крови к подколенной ямке и от нее.
Начинается ли БАС с подергивания мышц?
Начало БАС может быть настолько незаметным, что симптомы остаются незамеченными. Самые ранние симптомы могут включать фасцикуляции (мышечные подергивания), судороги, напряженные и скованные мышцы (спастичность), мышечную слабость, поражающую руку, ногу или стопу, невнятную и гнусавую речь, затрудненное жевание или глотание.
Когда следует беспокоиться о подергивании мышц?
Вам следует обратиться к врачу по поводу мышечных спазмов, если вы столкнулись с любой из следующих ситуаций: Любые мышечные спазмы, которые происходят регулярно.
 Мышечные спазмы, которые не проходят сами по себе при отдыхе, гидратации и правильном питании. Любая боль или травма в результате мышечного спазма, особенно спазма спины.
Мышечные спазмы, которые не проходят сами по себе при отдыхе, гидратации и правильном питании. Любая боль или травма в результате мышечного спазма, особенно спазма спины.Что означает подергивание колена?
Периодическое подергивание колена (или любой части тела) — это нормально.С другой стороны, частые подергивания могут иметь ряд причин. Эти спазмы и подергивания обычно являются результатом мышечной усталости или напряжения. Однако иногда подергивание мышц может быть признаком серьезной медицинской проблемы.
Как сделать, чтобы ноги не дергались ночью?
Внесение простых изменений в образ жизни может помочь облегчить симптомы СБН: попробуйте ванны и массаж. Примите теплую ванну и помассируйте ноги, чтобы расслабить мышцы. Прикладывайте теплые или прохладные компрессы. Установите правильную гигиену сна.Упражнение. Избегайте кофеина. Рассмотрите возможность использования повязки для ног.
Почему у мужа дергаются ноги ночью?
Проблема вашего мужа может быть связана с одним из двух синдромов: синдромом ночного миоклонуса или синдромом беспокойных ног. Миоклонус — термин, обозначающий внезапное сокращение мышцы. Это нервно-мышечная проблема. Это может произойти где угодно, но довольно часто на ногах.
Вызывает ли рассеянный склероз судорожные движения?
Если мышцы постоянно дергаются, это известно как «клонус», например, когда ступня повторяет удары по полу.Некоторые люди с рассеянным склерозом испытывают другие спазмы — внезапные непроизвольные движения, которые могут заставить руки или ноги двигаться по-разному. Это может произойти даже без растяжения мышц.
Нормально ли каждый день подергивать мышцы?
Если у человека мышечные подергивания часто или даже ежедневно, может ли это быть началом БАС? A: Мышечные подергивания очень распространены, особенно когда люди выпили слишком много кофе, слишком много стресса или недосыпали.
Почему вы дергаетесь перед глубоким сном?
На минуту ему кажется, что ты падаешь.В ответ мозг заставляет ваши мышцы напрягаться, чтобы «поймать себя» перед падением, и это заставляет ваше тело дергаться. Эти рывки тела могут разбудить вас, но вам не о чем беспокоиться. После этого многие люди снова засыпают.
Почему у меня пульсирует вена?
Вздутие вен может быть связано с любым состоянием, препятствующим нормальному току крови. В то время как ощущение пульсации часто типично для аневризмы, боль или дискомфорт могут приобретать характер пульсации или пульсации.
Почему у меня болят колени?
Причины пульсирующей боли в колене. Пульсирующие боли могут быть вызваны различными заболеваниями или травмами опорно-двигательного аппарата. Некоторые из этих состояний, например колено бегуна, могут исчезнуть после того, как вы отдохнете. Другие, такие как остеоартрит, носят хронический характер.
Почему моя нога пульсирует?
Наша кровь возвращается к сердцу за счет сокращения сердца и мышц ног и стоп, когда мы ходим и двигаем лодыжками.что кровь нагнетается в ткань нашей кожи, заставляя ее набухать. Это может заставить наши ноги чувствовать усталость, пульсацию и боль. Вы можете заметить, что ваши лодыжки отекают, особенно к вечеру.
БАС начинается в одной конечности?
При БАС сначала может появиться слабость в конечности, которая возникает в течение нескольких дней или, что чаще, нескольких недель. Затем, через несколько недель или месяцев, слабость развивается в другой конечности. Для других людей первым признаком проблемы может быть невнятная речь или проблемы с глотанием.
Как исключить БАС?
Электромиография: ЭМГ является одним из наиболее важных тестов, используемых для диагностики БАС. Небольшие электрические разряды посылаются через ваши нервы. Ваш врач измеряет, насколько быстро они проводят электричество и повреждены ли они. Вторая часть теста также проверяет электрическую активность ваших мышц.
Где обычно начинается БАС?
БАС часто начинается на руках, ногах или конечностях, а затем распространяется на другие части тела.По мере прогрессирования болезни и разрушения нервных клеток ваши мышцы слабеют. В конечном итоге это влияет на жевание, глотание, речь и дыхание.
Почему ночью дергаются мышцы?
Сон: Подергивания мышц случаются, когда вы засыпаете. Эти подергивания мышц могут быть признаком синдрома беспокойных ног. Чувствительность к раздражителям: внешние раздражители, такие как свет, шум или активность, вызывают подергивание мышц.
Могут ли подергивания мышц длиться месяцами?
Симптомы могут длиться месяцами или даже годами.В некоторых случаях симптомы могут сохраняться или могут появляться и исчезать с периодами ремиссии, в то время как в других случаях симптомы могут быть выраженными. В некоторых случаях периоды ремиссии могут удлиняться с течением времени, а симптоматические эпизоды возникают все реже и реже.
Что означает покалывание в колене?
Онемение и покалывание являются частыми признаками повреждения периферического нерва. Проблемы с большим бедренным нервом могут вызвать сенсорные изменения в колене, включая онемение и покалывание.Повреждение бедренного нерва или его ветвей может быть вызвано компрессией, диабетом, травмой или артритом.
Локализованы ли подергивания при БАС?
В то время как оба состояния вызывают мышечные фасцикуляции, фасцикуляции, по-видимому, более распространены при BFS. Подергивание также влияет на мышцу, когда она отдыхает. Однако это прекратится, когда человек начнет использовать мышцу. При БАС подергивания могут начинаться в одном месте.
Sartorius — обзор | Темы ScienceDirect
6.3.1 Физические свойства (плотность, пористость и распределение по размерам)
В таблице 6.3 мы видим, что реальная плотность, отношение массы к объему пористого материала без учета объема, занимаемого порами (Sartorius, 1999), PG ( 2,35 ± 0,04 г/см 3 ) сравнима с плотностью НГ, 2,32 г/см 3 .
Таблица 6.3. Кажущаяся и реальная плотность и пористость нескольких образцов фосфогипса по всему миру.
Страна Страна Кажущаяся плотность (г / см 3 ) реальная плотность (G / см 3 ) пористость (%) Li et al.(2017) Китай a – 2,35 – El-Didamony et al. (2013) Египет a – 2,29 – Ajam et al. (2009) Тунис a – 2,31 – Shen et al. (2009) Китай a – 2,34 – Nisti et al.(2013) Бразилия B 1.2 253 52.28 52.28 52.28 (2002) Индия A A 1.2 — — — Hua et alt. (2016) Китай a 27,6 Singh et al. (1996) Индия a 1,17 – López-Coto et al. (2014) Марокко a – – 47 В среднем 1.19 ± 0,01 29567 2,35 ± 0,04 43 ± 8 Диапазон (1.17-1.20) (1.17-1.20) (2.29-2.53) (27.60-52.28) Стандартная неопределенность среднего рассчитывается как SD/ N 1/2 , N — количество образцов, а SD — стандартное отклонение среднего.
Кажущаяся плотность [отношение массы к объему, которое включает полости в пористом материале (Sartorius, 1999)] ниже реальной плотности (примерно в два раза) (1.19 ± 0,01 г/см 3 ), демонстрируя, что ПГ представляет собой гранулированный материал и, следовательно, является высокопористым. Пористость определяется как отношение объема пор или пустот вещества к общему объему массы. Это свойство наблюдали некоторые авторы (Nisti et al., 2013; López-Coto et al., 2014), поэтому сравнительное исследование не является статистически значимым, считая, что пористость составляет около 50%.
Применительно к анализу гранулометрического состава (один из основных параметров в большинстве процессов валоризации) следует отметить, что ПГ в большинстве случаев классифицируется как крупный ил (32–63 мкм) в соответствии с Аттербергом. классификации (таблица 6.4). Размер частиц тесно связан с промышленным процессом, используемым при производстве ПА. Авторы консультировались с использованием 50-го процентиля (D 50 ) или диапазона размеров частиц, как показано в таблице 6.4.
Таблица 6.4. Исследования распределения размеров для нескольких образцов фосфогипса.
Авторы Происхождение Размер (мкм) Yang et al. (2016) Китай 51,6 Li et al.(2017) Китай A D 10 D 30 D 30 9 D 60519 14.6 29.48 29.48 48.75 Garcia-diaz et al. (2013) Испания a 53 Romero-Hermida et al. (2017) Испания a 90% ниже 110 мкм Walawalkar et al. (2016) Канада b 71 Tian et al.(2016) Китай a 25 Kuryatnyk et al. (2008) Тунис a 20 ПГ из Китая и Испании показывает очень похожий размер частиц, около 50 мкм в среднем, в то время как другие отрасли ПА дают разные значения; Канада опубликовала данные о размере 71 мкм, тогда как в Китае и Тунисе был получен очень мелкий PG с размером частиц около 20–25 мкм. Эти результаты демонстрируют, что PG представляет собой высокую неоднородность по размеру образцов PG, показывая, что большинство частиц имеют размер менее 125 мкм.
Защемление нерва (малоберцовый) — Kinetesis Spine & Joint Clinic
Когда седалищный нерв проходит вниз по задней поверхности бедра, он разделяется на малоберцовый и большеберцовый нервы чуть выше колена. В то время как большеберцовый нерв проходит прямо вниз по ноге через икру, малоберцовый нерв огибает колено с внешней стороны и продолжается вниз через переднюю часть голени. Когда малоберцовый нерв обвивается вокруг колена, он проходит под, через или вокруг нескольких мышц, включая латеральные подколенные сухожилия, камбаловидную мышцу и группу малоберцовых мышц.В нормальных условиях малоберцовый нерв будет двигаться и скользить вдоль этих мышц, когда колено двигается вперед и назад. Однако, если малоберцовый нерв сдавливается или застревает вдоль любой из этих мышц, он может воспаляться или повреждаться, что приводит к боли на внешней стороне колена. В некоторых случаях нерв может быть поврежден и вызывать неврологические симптомы (в том числе стеснение, жжение, онемение, покалывание или мышечную слабость) в голени или верхней части стопы.
Признаки и симптомы ущемления малоберцового нерва
- боль в латеральной части колена
- боль/скованность в задней части ноги выше колена
- скованность в подколенных сухожилиях
- боль или скованность часто присутствуют при ходьбе, беге, езде на велосипеде или подъеме по лестнице
- возможно стеснение, жжение, покалывание, слабость или онемение в голени или верхней части лодыжки
Что вызывает защемление малоберцового нерва?
Защемление малоберцового нерва является примером повторяющейся травмы от перенапряжения.В отличие от травматического повреждения, которое возникает внезапно после травмы или несчастного случая, повторяющиеся растяжения (сокращенно называемые RSI) связаны с очень небольшим напряжением тканей и повреждением, которое, если его не устранить, может медленно накапливаться с течением времени и привести к к боли (поэтому часто бывает трудно связать эти травмы с конкретной причиной события).
Вот как это работает….
Поскольку колено подвергается нагрузке и чрезмерному использованию, это может привести к небольшому повреждению окружающих мышц.Это повреждение называется «микротравмой». Несмотря на то, что ущерб небольшой, его все же необходимо устранить. Организм делает это, формируя новую ткань внутри и вокруг поврежденных мышц. Эта новая ткань, которую часто называют рубцовой тканью или спайками мягких тканей, очень липкая и «склеивает» поврежденные ткани вместе.
В некоторых случаях эта рубцовая ткань может образовываться в мышцах вокруг колена вдоль области (областей), где расположен малоберцовый нерв. Это ограничит нормальное движение и скольжение малоберцового нерва по этим мышцам.Когда это происходит, нерв может быть поврежден или раздражен из-за растяжения или тракции (вместо того, чтобы скользить по мышцам, нерв будет втянут в чрезмерно растянутое положение).
Почему бедро и стопа важны при ущемлении малоберцового нерва
Важно понимать, что многие случаи защемления малоберцового нерва на самом деле вызваны проблемами с бедром или стопой. Если мышцы вокруг этих сегментов не работают должным образом, это повлияет на выравнивание и биомеханику колена.Это заставит мышцы вокруг колена работать усерднее во время таких действий, как ходьба, бег, подъем по лестнице или упражнения в тренажерном зале. Во многих случаях именно это в первую очередь вызывает перегрузку и чрезмерное натяжение малоберцового нерва. («Хотите узнать, связана ли боль в колене с проблемой бедра или стопы? Попробуйте выполнить тест на приседания, тест на приседания на одной ноге или тест на выпады… щелкните каждый тест, чтобы узнать больше). Если эти проблемы не будут решены, проблема с малоберцовым нервом может не решиться полностью и, вероятно, вернется в будущем.
Лечение – устранение защемления малоберцового нерва
Надлежащее лечение защемления малоберцового нерва должно не только устранять проблемы с малоберцовым нервом, но также ДОЛЖНО устранять любые биомеханические проблемы в области бедра или стопы (помните, что эти факторы часто создают перегрузку колена и малоберцового нерва). на первом месте).
Чтобы лечение было эффективным, мы обнаружили, что необходимо следовать определенным шагам, и эти шаги должны выполняться в правильном порядке, если мы хотим ожидать правильных результатов.Вот наш подход к лечению ущемления малоберцового нерва в нашей клинике….
Этап 1 – устранение спаек рубцовой ткани и облегчение скольжения малоберцового нерва
Первым шагом является лечение спаек рубцовой ткани. Как объяснялось выше, эти спайки, по сути, склеивают малоберцовый нерв с окружающими мышцами, предотвращая скольжение нерва вокруг колена.
Спайки рубцовой ткани не разрешаются с помощью растяжек, традиционного массажа или методов мягких тканей, а вместо этого должны лечиться с помощью специальных методов.Одним из наиболее эффективных методов является использование техники, известной как Active Release Techniques (ART). Для тех, кто не знаком с этим методом лечения, ВРТ — это новый и очень успешный практический метод лечения, который был специально разработан для выявления и устранения спаек рубцовой ткани, которые мешают нормальному движению тела.
Во время лечения ВРТ практикующий врач сначала укорачивает мышцу, сухожилие, связку или суставную капсулу, а затем прикладывает руки к определенному натяжению, растягивая и удлиняя ткани.По мере удлинения ткани практикующий врач может оценить текстуру и натяжение ткани, чтобы определить, здорова ли ткань или содержит рубцовую ткань, требующую дальнейшего лечения. Существуют сотни конкретных протоколов ВРТ для лечения различных мышц, сухожилий, связок и нервов в организме, включая малоберцовый нерв.
Шаг 2 – Правильная сила и гибкость
Простое лечение спаек рубцовой ткани способствует нормальному здоровью и скольжению малоберцового нерва и часто приводит к значительному уменьшению боли.На самом деле, нередко можно увидеть значительное улучшение всего за несколько посещений. Однако, несмотря на то, что лечение рубцовой ткани освобождает нерв и делает мышцы более здоровыми, мышцы колена или ноги могут быть несколько напряженными или слабыми. В этом случае растяжка или упражнения для конкретного случая могут быть включены в программу домашних упражнений/реабилитации, чтобы помочь в уходе в офисе. Первоначально основное внимание уделяется исправлению локальной мышечной недостаточности (например, в области колена, бедра или стопы).
Шаг 3. Повторное обучение функциональным движениям
Завершающим этапом лечения является обеспечение правильного выравнивания и координации движений стопы, колена, бедра и туловища с функциональными движениями.Это обеспечивает координацию движений бедра, колена и стопы и их совместную работу как единого целого, а также снятие напряжения с малоберцового нерва. Это то, что требуется во время реальных действий, таких как бег, ходьба, езда на велосипеде и подъем по лестнице (ключевые функциональные модели движений в отношении защемления / раздражения малоберцового нерва включают приседания, приседания на одной ноге и выпады).
Записаться на прием онлайн
Нажмите здесь, чтобы записаться на прием с помощью нашей системы онлайн-записи.Эта система позволит вам выбрать тип необходимой вам встречи, поставщика медицинских услуг, с которым вы хотите записаться на прием, и когда приемы доступны. Обратите внимание, что после записи на прием вы получите электронное письмо с подтверждением, как только вы запишетесь на прием, и напоминание о назначении за день до вашего назначения, доставленное прямо на вашу электронную почту.
Позвоните нам, чтобы записаться на прием
Чтобы записаться на прием по телефону, позвоните в наш офис по телефону 902-700-6115 в любое время.Когда вы позвоните, мы будем рады ответить на любые вопросы, касающиеся заболеваний, которые мы лечим, стоимости клиники и практики выставления счетов, а также любые другие вопросы, которые могут у вас возникнуть.
Воспаление, мышечные спазмы, боль в спине при неотложной помощи рядом со мной NJ
Воспаление: хорошее и плохое
Острое воспаление — это нормальный иммунный ответ организма на повреждение или инфицирование тканей организма. Процесс воспаления помогает организму сдерживать и устранять поврежденные ткани и инфекционные «патогены» (бактериальные, вирусные или грибковые), чтобы можно было начать заживление.
Хотя острое воспаление является естественным и необходимым процессом, сопутствующие симптомы могут мешать повседневной деятельности и качеству жизни. К ним относятся:
- Покраснение и/или жар (кровеносные сосуды в поврежденной ткани расширяются, позволяя большему количеству крови достичь области, что может привести к ощущению тепла в области травмы и/или покраснению)
- Отек (припухлость из-за скопления жидкости)
- Боль (отек является основной причиной боли, поскольку опухшие ткани сдавливают нервы)
- Потеря функции пораженного участка
Симптомы воспаления, такие как отек и боль, иногда можно облегчить с помощью отпускаемых без рецепта нестероидных противовоспалительных препаратов (НПВП), таких как Адвил или Тайленол, и других домашних средств.Но если эти методы неэффективны, а симптомы сохраняются или ухудшаются, может потребоваться медицинская помощь и рецептурное лекарство.
Распространенные воспалительные заболевания: радикулит, бурсит и тендинит
- Ишиас — стреляющая боль в задней части одной или обеих ног — вызывается воспалением седалищного нерва, который проходит по обеим сторонам нижней части спины к ягодицам и вниз по каждой ноге. Ишиас может возникнуть в результате любого давления или защемления этого нерва.Обезболивание при ишиасе направлено на уменьшение отека, который может вызвать это давление или пощипывание.
Название многих воспалительных состояний оканчивается на «-ит». Бурсит и тендинит, например, связаны с воспалением мягких тканей вокруг мышц и костей — чаще всего в плече, локте, запястье, бедре, колене или лодыжке.
- Бурсит возникает, когда бурса — небольшой заполненный жидкостью мешочек, который действует как подушка между костью и другими подвижными частями тела, такими как мышцы или сухожилия, — воспаляется из-за травмы, инфекции или основного заболевания.
- Тендинит — это воспаление сухожилия — гибкой полоски ткани, которая соединяет мышцы с костями и помогает создавать движения. Некоторые распространенные формы тендинита названы в честь видов спорта, которые повышают их риск. Теннисный локоть, например, представляет собой повреждение сухожилия внешней части локтя.
Лечение бурсита, тендинита, теннисного локтя и других воспалительных состояний включает уменьшение отека для облегчения боли.
Мышечные спазмы: когда обращаться за медицинской помощью
Мышечные спазмы или судороги представляют собой непроизвольные сокращения мышц.Они возникают внезапно и часто болезненны, но обычно проходят относительно быстро сами по себе. Мышечные спазмы часто можно лечить в домашних условиях с помощью массажа, растяжки и обледенения/согревания. Однако, если мышечные спазмы сопровождаются любым из следующих симптомов, может потребоваться профессиональная медицинская помощь:
- Вызывает сильный дискомфорт
- Сопровождаются отеком, покраснением или изменениями кожи
- Связаны с мышечной слабостью
Хотя большинство мышечных спазмов безвредны, некоторые из них могут быть связаны с основным заболеванием, таким как компрессия нерва, недостаточное кровоснабжение или истощение минералов.Лечение этого состояния может устранить мышечные спазмы.
Хлыстовая травма может произойти без автомобильной аварии
Хлыстовая травма — это травма шеи, возникающая в результате резких, быстрых движений шеи вперед-назад, как при взмахе хлыста укротителя львов. Хлыстовое движение может повредить кости позвоночника; диски между костями; и связок, мышц, нервов и других тканей шеи, а также спровоцировать воспаление. Наиболее распространенной причиной хлыстовой травмы является автомобильная авария сзади, но травма также может быть результатом спортивной аварии, физического насилия или другой травмы.
Симптомы хлыстовой травмы обычно развиваются в течение 24 часов после травмы и могут включать боль и скованность в шее, болезненность/боль в верхней части спины, плечах или руках, потерю диапазона движений в шее и головные боли (обычно начинающиеся у основания череп). Если вы испытываете боль в шее, в верхней части спины или другие симптомы хлыстовой травмы после травмы, важно получить быстрый и точный диагноз, чтобы исключить переломы или другие повреждения, которые могут способствовать симптомам.
Неотложная помощь при воспалении — бурсите, теннисном локте и других болезненных состояниях, которые не могут ждать
Если вам срочно нужна медицинская помощь, зайдите в любую клинику неотложной медицинской помощи HealthMed без предварительной записи и получите своевременную квалифицированную помощь от квалифицированных клиницистов при состояниях, не угрожающих жизни или конечностям, включая:
- Воспаление
- Мышечные спазмы
- Хлыст
- Ишиас
- Бурсит
- Тендинит – теннисный локоть, плечо питчера, колено прыгуна
- Отек (припухлость)
- Боль в шее
- Боль в спине
- Переломы, переломы, вывихи
- Бернс
- Сотрясение мозга
- Растяжение и растяжение связок мышц; разрывы мышц и связок
- Боль в суставах
- Травмы глаз/ушей
- Обезвоживание, перегрев
- Укусы насекомых и животных, укусы
- Порезы, рваные раны, открытые раны
- Потертости, царапины, ссадины
- Удаление посторонних предметов/осколков
- Спортивные травмы
Мы также:
.
- Напряженная деятельность или тренировки в жаркую погоду такие как натрий, магний, кальций и калий, необходимые для функционирования клеток и органов, передачи нервных импульсов, сокращения мышц и многого другого.


 )
) Свяжитесь с нами по телефону 954-764-4042 сегодня.
Свяжитесь с нами по телефону 954-764-4042 сегодня. Симптомы, которые включают прогрессирующую ригидность мышц, постоянное сокращение или подергивание мышц (миокимия), судороги, повышенное потоотделение и замедленное расслабление мышц, возникают даже во время сна или под общим наркозом. У многих людей также развиваются ослабленные рефлексы и мышечная боль, но онемение встречается относительно редко. У большинства людей с синдромом Исаака жесткость наиболее выражена в мышцах конечностей и туловища, хотя симптомы могут ограничиваться черепными мышцами. Речь и дыхание могут быть затронуты, если задействованы мышцы глотки или гортани.Начало заболевания приходится на возраст от 15 до 60 лет, при этом у большинства людей симптомы проявляются до 40 лет. Существуют наследственные и приобретенные (возникающие по неизвестным причинам) формы расстройства. Приобретенная форма иногда развивается в сочетании с периферическими нейропатиями или после лучевой терапии, но чаще вызывается аутоиммунным заболеванием. Аутоиммунно-опосредованный синдром Исаака обычно вызывается антителами, которые связываются с калиевыми каналами двигательного нерва.
Симптомы, которые включают прогрессирующую ригидность мышц, постоянное сокращение или подергивание мышц (миокимия), судороги, повышенное потоотделение и замедленное расслабление мышц, возникают даже во время сна или под общим наркозом. У многих людей также развиваются ослабленные рефлексы и мышечная боль, но онемение встречается относительно редко. У большинства людей с синдромом Исаака жесткость наиболее выражена в мышцах конечностей и туловища, хотя симптомы могут ограничиваться черепными мышцами. Речь и дыхание могут быть затронуты, если задействованы мышцы глотки или гортани.Начало заболевания приходится на возраст от 15 до 60 лет, при этом у большинства людей симптомы проявляются до 40 лет. Существуют наследственные и приобретенные (возникающие по неизвестным причинам) формы расстройства. Приобретенная форма иногда развивается в сочетании с периферическими нейропатиями или после лучевой терапии, но чаще вызывается аутоиммунным заболеванием. Аутоиммунно-опосредованный синдром Исаака обычно вызывается антителами, которые связываются с калиевыми каналами двигательного нерва. Синдром Исаака является лишь одним из нескольких неврологических состояний, которые могут быть вызваны антителами к калиевым каналам.
Синдром Исаака является лишь одним из нескольких неврологических состояний, которые могут быть вызваны антителами к калиевым каналам. У большинства людей с синдромом Исаака жесткость наиболее выражена в мышцах конечностей и туловища, хотя симптомы могут ограничиваться черепными мышцами. Речь и дыхание могут быть затронуты, если задействованы мышцы глотки или гортани.Начало заболевания приходится на возраст от 15 до 60 лет, при этом у большинства людей симптомы проявляются до 40 лет. Существуют наследственные и приобретенные (возникающие по неизвестным причинам) формы расстройства. Приобретенная форма иногда развивается в сочетании с периферическими нейропатиями или после лучевой терапии, но чаще вызывается аутоиммунным заболеванием. Аутоиммунно-опосредованный синдром Исаака обычно вызывается антителами, которые связываются с калиевыми каналами двигательного нерва. Синдром Исаака является лишь одним из нескольких неврологических состояний, которые могут быть вызваны антителами к калиевым каналам.
У большинства людей с синдромом Исаака жесткость наиболее выражена в мышцах конечностей и туловища, хотя симптомы могут ограничиваться черепными мышцами. Речь и дыхание могут быть затронуты, если задействованы мышцы глотки или гортани.Начало заболевания приходится на возраст от 15 до 60 лет, при этом у большинства людей симптомы проявляются до 40 лет. Существуют наследственные и приобретенные (возникающие по неизвестным причинам) формы расстройства. Приобретенная форма иногда развивается в сочетании с периферическими нейропатиями или после лучевой терапии, но чаще вызывается аутоиммунным заболеванием. Аутоиммунно-опосредованный синдром Исаака обычно вызывается антителами, которые связываются с калиевыми каналами двигательного нерва. Синдром Исаака является лишь одним из нескольких неврологических состояний, которые могут быть вызваны антителами к калиевым каналам. Плазмаферез может дать кратковременное облегчение людям с некоторыми формами приобретенного расстройства.
Плазмаферез может дать кратковременное облегчение людям с некоторыми формами приобретенного расстройства. Симптомы, которые включают прогрессирующую ригидность мышц, постоянное сокращение или подергивание мышц (миокимия), судороги, повышенное потоотделение и замедленное расслабление мышц, возникают даже во время сна или под общим наркозом. У многих людей также развиваются ослабленные рефлексы и мышечная боль, но онемение встречается относительно редко. У большинства людей с синдромом Исаака жесткость наиболее выражена в мышцах конечностей и туловища, хотя симптомы могут ограничиваться черепными мышцами. Речь и дыхание могут быть затронуты, если задействованы мышцы глотки или гортани.Начало заболевания приходится на возраст от 15 до 60 лет, при этом у большинства людей симптомы проявляются до 40 лет. Существуют наследственные и приобретенные (возникающие по неизвестным причинам) формы расстройства. Приобретенная форма иногда развивается в сочетании с периферическими нейропатиями или после лучевой терапии, но чаще вызывается аутоиммунным заболеванием. Аутоиммунно-опосредованный синдром Исаака обычно вызывается антителами, которые связываются с калиевыми каналами двигательного нерва.
Симптомы, которые включают прогрессирующую ригидность мышц, постоянное сокращение или подергивание мышц (миокимия), судороги, повышенное потоотделение и замедленное расслабление мышц, возникают даже во время сна или под общим наркозом. У многих людей также развиваются ослабленные рефлексы и мышечная боль, но онемение встречается относительно редко. У большинства людей с синдромом Исаака жесткость наиболее выражена в мышцах конечностей и туловища, хотя симптомы могут ограничиваться черепными мышцами. Речь и дыхание могут быть затронуты, если задействованы мышцы глотки или гортани.Начало заболевания приходится на возраст от 15 до 60 лет, при этом у большинства людей симптомы проявляются до 40 лет. Существуют наследственные и приобретенные (возникающие по неизвестным причинам) формы расстройства. Приобретенная форма иногда развивается в сочетании с периферическими нейропатиями или после лучевой терапии, но чаще вызывается аутоиммунным заболеванием. Аутоиммунно-опосредованный синдром Исаака обычно вызывается антителами, которые связываются с калиевыми каналами двигательного нерва. Синдром Исаака является лишь одним из нескольких неврологических состояний, которые могут быть вызваны антителами к калиевым каналам.
Синдром Исаака является лишь одним из нескольких неврологических состояний, которые могут быть вызваны антителами к калиевым каналам. Долгосрочный прогноз для людей с расстройством неясен.
Долгосрочный прогноз для людей с расстройством неясен. У большинства людей с синдромом Исаака жесткость наиболее выражена в мышцах конечностей и туловища, хотя симптомы могут ограничиваться черепными мышцами. Речь и дыхание могут быть затронуты, если задействованы мышцы глотки или гортани. Начало заболевания приходится на возраст от 15 до 60 лет, при этом у большинства людей симптомы проявляются до 40 лет. Существуют наследственные и приобретенные (возникающие по неизвестным причинам) формы расстройства.Приобретенная форма иногда развивается в сочетании с периферическими нейропатиями или после лучевой терапии, но чаще вызывается аутоиммунным заболеванием. Аутоиммунно-опосредованный синдром Исаака обычно вызывается антителами, которые связываются с калиевыми каналами двигательного нерва. Синдром Исаака является лишь одним из нескольких неврологических состояний, которые могут быть вызваны антителами к калиевым каналам.
У большинства людей с синдромом Исаака жесткость наиболее выражена в мышцах конечностей и туловища, хотя симптомы могут ограничиваться черепными мышцами. Речь и дыхание могут быть затронуты, если задействованы мышцы глотки или гортани. Начало заболевания приходится на возраст от 15 до 60 лет, при этом у большинства людей симптомы проявляются до 40 лет. Существуют наследственные и приобретенные (возникающие по неизвестным причинам) формы расстройства.Приобретенная форма иногда развивается в сочетании с периферическими нейропатиями или после лучевой терапии, но чаще вызывается аутоиммунным заболеванием. Аутоиммунно-опосредованный синдром Исаака обычно вызывается антителами, которые связываются с калиевыми каналами двигательного нерва. Синдром Исаака является лишь одним из нескольких неврологических состояний, которые могут быть вызваны антителами к калиевым каналам. Плазмаферез может дать кратковременное облегчение людям с некоторыми формами приобретенного расстройства.
Плазмаферез может дать кратковременное облегчение людям с некоторыми формами приобретенного расстройства. : 203-744-0100; 800-999-6673; 844-259-7178 Испанский
: 203-744-0100; 800-999-6673; 844-259-7178 Испанский По данным Национального общества анкилозирующего спондилита (NASS), мышцы спины также могут укорачиваться или напрягаться, что может привести к тупой, ноющей боли. Кроме того, тугоподвижность суставов или ограниченный диапазон движений могут вынуждать вас принимать неудобные позы или менять способ ходьбы, сидения или выполнения определенных действий, которые могут напрягать мышцы.
По данным Национального общества анкилозирующего спондилита (NASS), мышцы спины также могут укорачиваться или напрягаться, что может привести к тупой, ноющей боли. Кроме того, тугоподвижность суставов или ограниченный диапазон движений могут вынуждать вас принимать неудобные позы или менять способ ходьбы, сидения или выполнения определенных действий, которые могут напрягать мышцы. Согласно NASS, боль, связанная с этими спазмами, может быть острой и интенсивной, и люди, которые испытывают их, объясняют, что им кажется, что их мышцы выходят из-под их контроля.
Согласно NASS, боль, связанная с этими спазмами, может быть острой и интенсивной, и люди, которые испытывают их, объясняют, что им кажется, что их мышцы выходят из-под их контроля.
 Жидкость помогает вашим мышцам сокращаться и расслабляться.
Жидкость помогает вашим мышцам сокращаться и расслабляться.
 Обычно они случаются только один раз, может быть, два раза и могут длиться полсекунды или меньше.
Обычно они случаются только один раз, может быть, два раза и могут длиться полсекунды или меньше. Мышечные спазмы, которые не проходят сами по себе при отдыхе, гидратации и правильном питании. Любая боль или травма в результате мышечного спазма, особенно спазма спины.
Мышечные спазмы, которые не проходят сами по себе при отдыхе, гидратации и правильном питании. Любая боль или травма в результате мышечного спазма, особенно спазма спины.