Мужской фактор. Ученые нашли важную причину снижения рождаемости
https://ria.ru/20210821/besplodie-1746435429.html
Мужской фактор. Ученые нашли важную причину снижения рождаемости
Мужской фактор. Ученые нашли важную причину снижения рождаемости — РИА Новости, 21.08.2021
Мужской фактор. Ученые нашли важную причину снижения рождаемости
Судя по научным работам, за последние полвека количество сперматозоидов в семенной жидкости мужчин в развитых странах уменьшилось на 60 процентов. В России… РИА Новости, 21.08.2021
2021-08-21T08:00
2021-08-21T08:00
2021-08-21T08:06
наука
африка
первый мгму имени сеченова
федеральная служба государственной статистики (росстат)
российская академия наук
гарвардский университет
здоровье
бесплодие
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/07e5/08/13/1746428568_0:175:2764:1730_1920x0_80_0_0_91a70686e374fcfffa7b17450f315207. jpg
jpg
МОСКВА, 21 авг — РИА Новости, Альфия Еникеева. Судя по научным работам, за последние полвека количество сперматозоидов в семенной жидкости мужчин в развитых странах уменьшилось на 60 процентов. В России ситуация похожая. Ожидают, что эпидемия ковида усугубит проблему мужского бесплодия. Впрочем, по мнению некоторых экспертов, тревогу бить рано.Мужской фактор»Сначала мы пытались сами. Почти три года ничего не получалось. Решились на ЭКО. Репродуктолог предложил пролечить меня: лапароскопия, гистероскопия, три месяца — прием лекарств. И вот первый протокол. Взяли 17 яйцеклеток, оплодотворились всего две — в остальные сперматозоиды просто не проникли. Второй раз делали ИКСИ, в результате — только три эмбриона и те не очень хорошего качества. Врач говорит, у меня все в порядке, у нас, очевидно, мужской фактор, и надо с ним что-то делать», — рассказывает 37-летняя москвичка Оксана Сысоева (имя изменено). Оксана и ее супруг не единственные, кто столкнулся с проблемой мужского бесплодия. На тематических форумах в интернете, посвященных вопросам искусственного оплодотворения, таких историй все больше. Пользователи обсуждают диагнозы, обмениваются контактами врачей и описывают, как решились на использование донорской спермы. «Действительно, в России сейчас наблюдается — схожая, кстати, с Европой — тенденция к снижению числа фертильных мужчин. По данным Росстата на 2018 год, частота мужского бесплодия за 18 лет выросла почти в два раза. По статистике, самая высокая она в Северо-Кавказском федеральном округе (281,4 случая на сто тысяч мужского населения). Лучше всего дела в Южном федеральном округе (33,4 случая на сто тысяч мужчин), значит, есть зависимость от региона», — пояснил профессор Института урологии и репродуктивного здоровья человека Сеченовского университета, доктор медицинских наук Дмитрий Еникеев.Информацию подтверждают недавние работы ученых из Института цитологии и генетики СО РАН: они сравнивали качество спермы и уровни тестостерона в крови у жителей Новосибирска, Улан-Удэ, Кемерово и Якутска.
На тематических форумах в интернете, посвященных вопросам искусственного оплодотворения, таких историй все больше. Пользователи обсуждают диагнозы, обмениваются контактами врачей и описывают, как решились на использование донорской спермы. «Действительно, в России сейчас наблюдается — схожая, кстати, с Европой — тенденция к снижению числа фертильных мужчин. По данным Росстата на 2018 год, частота мужского бесплодия за 18 лет выросла почти в два раза. По статистике, самая высокая она в Северо-Кавказском федеральном округе (281,4 случая на сто тысяч мужского населения). Лучше всего дела в Южном федеральном округе (33,4 случая на сто тысяч мужчин), значит, есть зависимость от региона», — пояснил профессор Института урологии и репродуктивного здоровья человека Сеченовского университета, доктор медицинских наук Дмитрий Еникеев.Информацию подтверждают недавние работы ученых из Института цитологии и генетики СО РАН: они сравнивали качество спермы и уровни тестостерона в крови у жителей Новосибирска, Улан-Удэ, Кемерово и Якутска. В двух последних городах — хуже всего. Исследователи связывают это с плохой экологией. Кроме того, не исключают, что качество семенной жидкости зависит и от принадлежности к той или иной этнической группе. Эпидемия мужского бесплодияПо показателям мужского бесплодия Россия — в компании наиболее развитых стран. В последние несколько десятилетий снижение качества спермы у соотечественников фиксируют французские, швейцарские и американские ученые.В 2017-м международная команда исследователей даже предположила, что такая ситуация характерна вообще для всех европейских стран, Австралии, Новой Зеландии и США. Проанализировав 185 работ, посвященных этой теме, ученые выяснили: за последние 40 лет количество сперматозоидов в семенной жидкости жителей этих государств в среднем уменьшилось на 60 процентов, а концентрация — на 52 процента. При этом плодовитость мужчин из Южной Америки, Азии и Африки за тот же период пострадала не так значительно: показатели упали на 21 и 14 процентов соответственно.
В двух последних городах — хуже всего. Исследователи связывают это с плохой экологией. Кроме того, не исключают, что качество семенной жидкости зависит и от принадлежности к той или иной этнической группе. Эпидемия мужского бесплодияПо показателям мужского бесплодия Россия — в компании наиболее развитых стран. В последние несколько десятилетий снижение качества спермы у соотечественников фиксируют французские, швейцарские и американские ученые.В 2017-м международная команда исследователей даже предположила, что такая ситуация характерна вообще для всех европейских стран, Австралии, Новой Зеландии и США. Проанализировав 185 работ, посвященных этой теме, ученые выяснили: за последние 40 лет количество сперматозоидов в семенной жидкости жителей этих государств в среднем уменьшилось на 60 процентов, а концентрация — на 52 процента. При этом плодовитость мужчин из Южной Америки, Азии и Африки за тот же период пострадала не так значительно: показатели упали на 21 и 14 процентов соответственно. Более того, у фертильных мужчин из этих регионов качество семенной жидкости, наоборот, улучшилось: количество сперматозоидов увеличилось на 23 процента, а их концентрация — на 14 процентов. Чего нельзя сказать о жителях развитых стран: у них эти показатели снизились на 24 и 26 процентов. Виноваты самиК сожалению, в будущем проблема может усугубиться, отмечают специалисты. «Общемировые тенденции указывают на увеличение числа мужчин с бесплодием в развитых странах. Есть множество факторов, отрицательно влияющих на мужскую фертильность; один из самых явных — курение. В частности, крупный систематический обзор, проведенный группой ученых из США и Израиля, показал: качество спермы (количество сперматозоидов, их подвижность, а также морфологические показатели) значительно хуже именно у курящих. Похожий негативный эффект и при повышенном употреблении алкоголя. Если выпивать в неделю более 50 миллилитров этилового спирта (в составе разных напитков процент разный), качество спермы может ощутимо снизиться», — отмечает профессор Еникеев.
Более того, у фертильных мужчин из этих регионов качество семенной жидкости, наоборот, улучшилось: количество сперматозоидов увеличилось на 23 процента, а их концентрация — на 14 процентов. Чего нельзя сказать о жителях развитых стран: у них эти показатели снизились на 24 и 26 процентов. Виноваты самиК сожалению, в будущем проблема может усугубиться, отмечают специалисты. «Общемировые тенденции указывают на увеличение числа мужчин с бесплодием в развитых странах. Есть множество факторов, отрицательно влияющих на мужскую фертильность; один из самых явных — курение. В частности, крупный систематический обзор, проведенный группой ученых из США и Израиля, показал: качество спермы (количество сперматозоидов, их подвижность, а также морфологические показатели) значительно хуже именно у курящих. Похожий негативный эффект и при повышенном употреблении алкоголя. Если выпивать в неделю более 50 миллилитров этилового спирта (в составе разных напитков процент разный), качество спермы может ощутимо снизиться», — отмечает профессор Еникеев. Среди причин, воздействующих на мужское бесплодие, специалисты называют также плохую экологию, использование пестицидов и химикатов, разрушающих эндокринную систему, хронический стресс и неправильное питание.По словам Дмитрия Еникеева, негативно влиять на мужскую плодовитость может и сидячий образ жизни. Так, недостаточную физическую активность вкупе с загрязнением окружающей среды считают главными причинами ухудшения фертильности в Европе и Северной Америке. Кроме того, есть опасения, что на качестве спермы современных мужчин скажется нынешняя пандемия. В конце прошлого года появилось сразу несколько работ, демонстрирующих, что тяжелое течение COVID-19 может привести к бесплодию у представителей сильного пола. Однако для окончательных выводов данных пока недостаточно, полагают эксперты. Не все так плохоВпрочем, среди исследователей, интересующихся темой мужской фертильности, есть и оптимисты. По мнению ученых из Гарвардского университета (США), тот факт, что в последние годы качество спермы у жителей развитых стран ухудшается, еще ни о чем не говорит.
Среди причин, воздействующих на мужское бесплодие, специалисты называют также плохую экологию, использование пестицидов и химикатов, разрушающих эндокринную систему, хронический стресс и неправильное питание.По словам Дмитрия Еникеева, негативно влиять на мужскую плодовитость может и сидячий образ жизни. Так, недостаточную физическую активность вкупе с загрязнением окружающей среды считают главными причинами ухудшения фертильности в Европе и Северной Америке. Кроме того, есть опасения, что на качестве спермы современных мужчин скажется нынешняя пандемия. В конце прошлого года появилось сразу несколько работ, демонстрирующих, что тяжелое течение COVID-19 может привести к бесплодию у представителей сильного пола. Однако для окончательных выводов данных пока недостаточно, полагают эксперты. Не все так плохоВпрочем, среди исследователей, интересующихся темой мужской фертильности, есть и оптимисты. По мнению ученых из Гарвардского университета (США), тот факт, что в последние годы качество спермы у жителей развитых стран ухудшается, еще ни о чем не говорит. Дело в том, что в зависимости от разных факторов это качество у человека меняется. Полный цикл обновления занимает около двух месяцев. Подобные процессы — не патологические и происходят в целом в популяции. Следовательно, судить по количеству и концентрации сперматозоидов об общем снижении фертильности рано, отмечают авторы работы. Возможно, эта тенденция — лишь временное явление.Кроме того, большое число половых клеток в семенной жидкости не означает автоматически высокую фертильность: никто не знает, какое количество оптимально. В частности, в работе 2017 года, фактически объявившей об эпидемии мужского бесплодия в развитых странах, количество сперматозоидов у добровольцев было в пределах нормы: более 15 миллионов на миллилитр. Это указывает на нормальную фертильность. Профессор Дмитрий Еникеев считает, что в такой позиции есть рациональное зерно. Качество спермы сильно варьируется в зависимости от времени оценки в разных популяциях. Однако отрицать влияние образа жизни, вредных привычек и экологии на мужскую фертильность тоже нельзя.
Дело в том, что в зависимости от разных факторов это качество у человека меняется. Полный цикл обновления занимает около двух месяцев. Подобные процессы — не патологические и происходят в целом в популяции. Следовательно, судить по количеству и концентрации сперматозоидов об общем снижении фертильности рано, отмечают авторы работы. Возможно, эта тенденция — лишь временное явление.Кроме того, большое число половых клеток в семенной жидкости не означает автоматически высокую фертильность: никто не знает, какое количество оптимально. В частности, в работе 2017 года, фактически объявившей об эпидемии мужского бесплодия в развитых странах, количество сперматозоидов у добровольцев было в пределах нормы: более 15 миллионов на миллилитр. Это указывает на нормальную фертильность. Профессор Дмитрий Еникеев считает, что в такой позиции есть рациональное зерно. Качество спермы сильно варьируется в зависимости от времени оценки в разных популяциях. Однако отрицать влияние образа жизни, вредных привычек и экологии на мужскую фертильность тоже нельзя.
https://ria.ru/20171122/1509355988.html
https://ria.ru/20210217/kovid-1597731624.html
https://ria.ru/20210813/reproduktivnost-1745582908.html
африка
северо-кавказский федеральный округ
россия
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2021
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/07e5/08/13/1746428568_33:0:2764:2048_1920x0_80_0_0_073b8ee394992dc50b2f0109664f8dd3.jpgРИА Новости
internet-group@rian. ru
ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
африка, первый мгму имени сеченова, федеральная служба государственной статистики (росстат), российская академия наук, гарвардский университет, здоровье, бесплодие, биология, северо-кавказский федеральный округ, россия, коронавирус covid-19
МОСКВА, 21 авг — РИА Новости, Альфия Еникеева. Судя по научным работам, за последние полвека количество сперматозоидов в семенной жидкости мужчин в развитых странах уменьшилось на 60 процентов. В России ситуация похожая. Ожидают, что эпидемия ковида усугубит проблему мужского бесплодия. Впрочем, по мнению некоторых экспертов, тревогу бить рано.
Мужской фактор
«Сначала мы пытались сами. Почти три года ничего не получалось. Решились на ЭКО. Репродуктолог предложил пролечить меня: лапароскопия, гистероскопия, три месяца — прием лекарств. И вот первый протокол. Взяли 17 яйцеклеток, оплодотворились всего две — в остальные сперматозоиды просто не проникли. Второй раз делали ИКСИ, в результате — только три эмбриона и те не очень хорошего качества. Врач говорит, у меня все в порядке, у нас, очевидно, мужской фактор, и надо с ним что-то делать», — рассказывает 37-летняя москвичка Оксана Сысоева (имя изменено).
Решились на ЭКО. Репродуктолог предложил пролечить меня: лапароскопия, гистероскопия, три месяца — прием лекарств. И вот первый протокол. Взяли 17 яйцеклеток, оплодотворились всего две — в остальные сперматозоиды просто не проникли. Второй раз делали ИКСИ, в результате — только три эмбриона и те не очень хорошего качества. Врач говорит, у меня все в порядке, у нас, очевидно, мужской фактор, и надо с ним что-то делать», — рассказывает 37-летняя москвичка Оксана Сысоева (имя изменено).
Оксана и ее супруг не единственные, кто столкнулся с проблемой мужского бесплодия. На тематических форумах в интернете, посвященных вопросам искусственного оплодотворения, таких историй все больше. Пользователи обсуждают диагнозы, обмениваются контактами врачей и описывают, как решились на использование донорской спермы.
«Действительно, в России сейчас наблюдается — схожая, кстати, с Европой — тенденция к снижению числа фертильных мужчин. По данным Росстата на 2018 год, частота мужского бесплодия за 18 лет выросла почти в два раза. По статистике, самая высокая она в Северо-Кавказском федеральном округе (281,4 случая на сто тысяч мужского населения). Лучше всего дела в Южном федеральном округе (33,4 случая на сто тысяч мужчин), значит, есть зависимость от региона», — пояснил профессор Института урологии и репродуктивного здоровья человека Сеченовского университета, доктор медицинских наук Дмитрий Еникеев.Информацию подтверждают недавние работы ученых из Института цитологии и генетики СО РАН: они сравнивали качество спермы и уровни тестостерона в крови у жителей Новосибирска, Улан-Удэ, Кемерово и Якутска. В двух последних городах — хуже всего. Исследователи связывают это с плохой экологией. Кроме того, не исключают, что качество семенной жидкости зависит и от принадлежности к той или иной этнической группе.
По статистике, самая высокая она в Северо-Кавказском федеральном округе (281,4 случая на сто тысяч мужского населения). Лучше всего дела в Южном федеральном округе (33,4 случая на сто тысяч мужчин), значит, есть зависимость от региона», — пояснил профессор Института урологии и репродуктивного здоровья человека Сеченовского университета, доктор медицинских наук Дмитрий Еникеев.Информацию подтверждают недавние работы ученых из Института цитологии и генетики СО РАН: они сравнивали качество спермы и уровни тестостерона в крови у жителей Новосибирска, Улан-Удэ, Кемерово и Якутска. В двух последних городах — хуже всего. Исследователи связывают это с плохой экологией. Кроме того, не исключают, что качество семенной жидкости зависит и от принадлежности к той или иной этнической группе.Эпидемия мужского бесплодия
По показателям мужского бесплодия Россия — в компании наиболее развитых стран. В последние несколько десятилетий снижение качества спермы у соотечественников фиксируют французские, швейцарские и американские ученые. В 2017-м международная команда исследователей даже предположила, что такая ситуация характерна вообще для всех европейских стран, Австралии, Новой Зеландии и США. Проанализировав 185 работ, посвященных этой теме, ученые выяснили: за последние 40 лет количество сперматозоидов в семенной жидкости жителей этих государств в среднем уменьшилось на 60 процентов, а концентрация — на 52 процента. При этом плодовитость мужчин из Южной Америки, Азии и Африки за тот же период пострадала не так значительно: показатели упали на 21 и 14 процентов соответственно.
В 2017-м международная команда исследователей даже предположила, что такая ситуация характерна вообще для всех европейских стран, Австралии, Новой Зеландии и США. Проанализировав 185 работ, посвященных этой теме, ученые выяснили: за последние 40 лет количество сперматозоидов в семенной жидкости жителей этих государств в среднем уменьшилось на 60 процентов, а концентрация — на 52 процента. При этом плодовитость мужчин из Южной Америки, Азии и Африки за тот же период пострадала не так значительно: показатели упали на 21 и 14 процентов соответственно.Более того, у фертильных мужчин из этих регионов качество семенной жидкости, наоборот, улучшилось: количество сперматозоидов увеличилось на 23 процента, а их концентрация — на 14 процентов. Чего нельзя сказать о жителях развитых стран: у них эти показатели снизились на 24 и 26 процентов.
22 ноября 2017, 16:11НаукаУченые: загрязнение воздуха может вызывать бесплодие у мужчинВиноваты сами
К сожалению, в будущем проблема может усугубиться, отмечают специалисты.
 Так, недостаточную физическую активность вкупе с загрязнением окружающей среды считают главными причинами ухудшения фертильности в Европе и Северной Америке. Кроме того, есть опасения, что на качестве спермы современных мужчин скажется нынешняя пандемия. В конце прошлого года появилось сразу несколько работ, демонстрирующих, что тяжелое течение COVID-19 может привести к бесплодию у представителей сильного пола. Однако для окончательных выводов данных пока недостаточно, полагают эксперты.
Так, недостаточную физическую активность вкупе с загрязнением окружающей среды считают главными причинами ухудшения фертильности в Европе и Северной Америке. Кроме того, есть опасения, что на качестве спермы современных мужчин скажется нынешняя пандемия. В конце прошлого года появилось сразу несколько работ, демонстрирующих, что тяжелое течение COVID-19 может привести к бесплодию у представителей сильного пола. Однако для окончательных выводов данных пока недостаточно, полагают эксперты.Не все так плохо
Впрочем, среди исследователей, интересующихся темой мужской фертильности, есть и оптимисты. По мнению ученых из Гарвардского университета (США), тот факт, что в последние годы качество спермы у жителей развитых стран ухудшается, еще ни о чем не говорит.Дело в том, что в зависимости от разных факторов это качество у человека меняется. Полный цикл обновления занимает около двух месяцев. Подобные процессы — не патологические и происходят в целом в популяции. Следовательно, судить по количеству и концентрации сперматозоидов об общем снижении фертильности рано, отмечают авторы работы. Возможно, эта тенденция — лишь временное явление.
Возможно, эта тенденция — лишь временное явление.
Кроме того, большое число половых клеток в семенной жидкости не означает автоматически высокую фертильность: никто не знает, какое количество оптимально. В частности, в работе 2017 года, фактически объявившей об эпидемии мужского бесплодия в развитых странах, количество сперматозоидов у добровольцев было в пределах нормы: более 15 миллионов на миллилитр. Это указывает на нормальную фертильность.
Профессор Дмитрий Еникеев считает, что в такой позиции есть рациональное зерно. Качество спермы сильно варьируется в зависимости от времени оценки в разных популяциях. Однако отрицать влияние образа жизни, вредных привычек и экологии на мужскую фертильность тоже нельзя.
Андролог: витамин D улучшит качество спермы после перенесенного COVID-19
Группа специалистов из Минздрава, московской Городской клинической больницы (ГКБ) №15 и Московского физико-технического института (МФТИ) 13 августа обнародовали результаты исследования по влиянию COVID-19 на мужскую фертильность.
«Выяснилось, что качество спермы после COVID-19 статистически значимо ухудшается. Главный удар приходится на гены, связанные с процессами энергообразования в митохондриях и с передачей сигналов так называемых Toll-подобных рецепторов. Кроме того, снижается экспрессия всех белок-кодирующих генов митохондриального генома в образцах, полученных после COVID-19», — написано в исследовании.
На практике это означает, что сперматозоиды теряют свою подвижность, объяснил «Газете.Ru» андролог, уролог Дмитрий Тикоцкий.
«Судя по данному исследованию, обмен энергией в клетках, в частности о сперматозоидах идет речь, может меняться в зависимости от перенесенного коронавируса. То есть клетки становятся менее подвижными, также это влияет на саму жизнедеятельность клетки. Фактор влияет на способность сперматозоидов к оплодотворению, насколько они активно могут добрать до яйцеклетки», — уточнил он.
По словам врача-инфекциониста Евгения Тимакова, аналогичные зарубежные исследования подтверждают, что перенесенный коронавирус снижает мужскую фертильность.
«Зарубежные исследования показали, что у пациентов, которые перенесли COVID-19 в средних и тяжелых формах, было ухудшение смерматогенеза (развития мужских половых клеток, сперматозоидов, происходящее под воздействием гормонов – «Газета.Ru»). Речь о нарушениях подвижности, активности сперматозоидов и даже о снижении их количества», — рассказал он.
Однако руководитель клиники мужского здоровья и долголетия семейной пары, андролог, сексолог Светлана Калинченко считает, что влияние на качество спермы оказывает не сам коронавирус, а способы его лечения.
«Как доказать, что вирус повлиял, а не терапия? Мы сейчас видим намного больше осложнений от неправильно проводимой терапии», — заявила она.
По словам андролога, на качество спермы влияет любое инфекционное заболевание, в том числе грипп. Кроме того, подчеркнула она, нельзя планировать беременность в течение трех месяцев после приема антибиотиков.
В качестве профилактики Светлана Калинченко рекомендует принимать витамин D, Омега-3 и железо.
«Витамин D отвечает за фертильность как у мужчин, так и у женщин. На втором Омега-3 омега-3-полиненасыщенных жирных кислот, способствуют синтезу мембраны митохондрии. Для того чтобы митохондрия была качественной, и в ней шел синтез стероидных гормонов, которые отвечают за сперматогенез, митохондрии нужно железо», — пояснила она.
Полезны для мужского здоровья и антиоксиданты, добавила эксперт.
Андролог Дмитрий Тикоцкий подчеркнул, что сначала нужно понять, однократно ли ухудшилось качество спермы. «То есть нужно банально через какое-то время пересдать спермограмму, и, если есть проблемы, обратиться к специалисту», — сказал он.
Для профилактики врач советует вести здоровый образ жизни, отказаться от курения и алкоголя.
ковид бьет по репродуктивности, а «Спутник V» – нет
Российские ученые доказали, что коронавирус негативно влияет на способность мужчин иметь детей. Инфекция снижает подвижность сперматозоидов, тем самым ухудшая шансы на зачатие. А вот вакцинация такого эффекта не оказывает, передает телеканал «Россия 24».
А вот вакцинация такого эффекта не оказывает, передает телеканал «Россия 24».
В своей уникальной работе группа исследователей под руководством академика РАН, главного внештатного специалиста по гинекологии Минздрава РФ Лейлы Адамян, главного врача ГКБ №15 Валерия Вечорко и профессора МФТИ Антона Буздина сравнили результаты двух групп добровольцев: в одной были перенесшие инфекцию, а в другой – привитые от нее «Спутником V «.
Выяснилось, что препарат сохраняет способность мужчин к продолжению рода в полном объеме.
Исследование проводилось с помощью передовых молекулярно-генетических методов. На первом этапе было проведено комплексное обследование 50 мужчин в возрасте от 22 до 50 лет, которое включало в себя анализ показателей спермограммы, анализы крови, оценку параметров гормонального профиля, осмотр урологом-андрологом. Затем к работе подключились биологи и биоинформатики, которые провели углубленный генетический анализ.
В исследовании говорится, что качество спермы после COVID-19 статистически значимо ухудшается. Больше всего страдают гены, связанные с процессами энергообразования в митохондриях и с передачей сигналов так называемых Toll-подобных рецепторов. При этом снижается экспрессия всех белок-кодирующих генов митохондриального генома в образцах, полученных после болезни.
Больше всего страдают гены, связанные с процессами энергообразования в митохондриях и с передачей сигналов так называемых Toll-подобных рецепторов. При этом снижается экспрессия всех белок-кодирующих генов митохондриального генома в образцах, полученных после болезни.
После оценки состояния репродуктивной функции 44 мужчин, привитых вакциной «Спутник V», выяснилось, что полученные данные говорят об отсутствии воздействия вакцины на уровень гормонов и показателей спермограммы. Аномалий, подобных тем, что были обнаружены у перенесших коронавирус, не выявлены.
Адамян отметила, что до сегодняшнего дня было множество домыслов и мифов о том, влияет или не влияет вакцинация на репродуктивную функцию.
Очень большое число людей боялись из-за этого прививаться, но при проверке оказалось наоборот – коронавирусная инфекция влияет, а вакцинация нет. Вакцинация напротив является великолепной защитой от последствий COVID-19, подчеркнула врач.
Спермограмма, анализ спермограммы, расшифровка спермограммы, сдача спермограммы
В нашей клинике оценка эякулята производится согласно последним критериям ВОЗ 2010 года. Исследуемые показатели эякулята:
Исследуемые показатели эякулята:
- Вязкость или время разжижения. После эякуляции сперма имеет вязкую консистенцию. Через некоторое врямя, под воздействием ферментов предстательной железы, она разжижается. В норме это 15-60 мин. Отсутствие разжижения может указывать на нарушение в работе предстательной железы и повлиять на оплодотворяющую способность сперматозоидов.
- Объем эякулята должен составлять не менее 1,5 мл. Состояние, при котором объем эякулята снижен, называют олигоспермией.
- Кислотность (pH). Согласно рекомендациям ВОЗ, эякулят должен иметь pH не менее 7,2. Отклонения от этого значения в ту или иную сторону может рассматриваться как нарушение только в сочетании с отклонениями в других параметрах.
После определения физических показателей, мы приступаем к исследованию образца спермы под микроскопом.
Первый параметр, на который мы обращаем внимание – это концентрация сперматозоидов (количество в 1мл спермы). Этот показатель должен быть не менее 15 млн/мл. Также определяется концентрация сперматозоидов во всем объеме эякулята (не менее 39 млн). Если количество сперматозоидов меньше данных значений, то ставится диагноз олигозооспермия. Бывают случаи, когда сперматозоиды в эякуляте отсутствуют. Такое состояние называют азооспермией.
Этот показатель должен быть не менее 15 млн/мл. Также определяется концентрация сперматозоидов во всем объеме эякулята (не менее 39 млн). Если количество сперматозоидов меньше данных значений, то ставится диагноз олигозооспермия. Бывают случаи, когда сперматозоиды в эякуляте отсутствуют. Такое состояние называют азооспермией.
Не менее важный параметр – это подвижность сперматозоидов. Согласно критериям ВОЗ 2010 года сперматозоиды делятся на 3 категории:
- прогрессивно-подвижные (PR), именно эти сперматозоиды способны «добежать» до яйцеклетки. В норме их содержание 32% и более; — непрогрессивно-подвижные (NP)
- сперматозоиды, которые движутся непрямолинейно или шевелятся на месте;
- полностью неподвижные (IM).
Состояние, при котором количество подвижных сперматозоидов снижено, называется астенозооспермией.
Помимо сперматозоидов, в эякуляте могут присутствовать круглые клетки. Этот термин подразумевает клетки сперматогенеза, из которых образуются сперматозоиды и лейкоциты. В норме концентрация лейкоцитов не должна превышать 1 млн/мл. Увеличение этого значения может свидетельствовать о наличии воспалительного процесса.
Этот термин подразумевает клетки сперматогенеза, из которых образуются сперматозоиды и лейкоциты. В норме концентрация лейкоцитов не должна превышать 1 млн/мл. Увеличение этого значения может свидетельствовать о наличии воспалительного процесса.
Агглютинация – склеивание подвижных сперматозоидов между собой. Наличие агглютинации может указывать на иммунологический фактор бесплодия, но не является доказательством последнего.
Агрегация — это склеивание неподвижных сперматозоидов между собой или подвижных с нитями слизи или другими клетками. Спермагрегация на фертильность спермы не влияет.
MAR-тест используется для диагностики иммунологического бесплодия. С помощью этого метода определяется наличие или отсутствие антиспермальных антител на поверхности сперматозоидов. Если более 50% сперматозоидов содержат антиспермальные антитела, то шансы на самостоятельную беременность снижены.
Морфология сперматозоидов – оценка их строения, формы и способности к оплодотворению яйцеклетки. Наиболее точным методом считается исследование окрашенного мазка согласно критериям Крюгера, которые предполагают наличие 4% и более нормальных сперматозоидов. Именно этот метод мы используем при определении морфологии сперматозоидов. Если количество аномальных сперматозоидов больше 96% — ставится диагноз тератозооспермия. Многие пациенты переживают по поводу того, что патологические сперматозоиды повышают вероятность врожденных дефектов у плода, но это не так. Однако большое количество сперматозоидов с нарушениями в морфологии снижает вероятность оплодотворения.
Наиболее точным методом считается исследование окрашенного мазка согласно критериям Крюгера, которые предполагают наличие 4% и более нормальных сперматозоидов. Именно этот метод мы используем при определении морфологии сперматозоидов. Если количество аномальных сперматозоидов больше 96% — ставится диагноз тератозооспермия. Многие пациенты переживают по поводу того, что патологические сперматозоиды повышают вероятность врожденных дефектов у плода, но это не так. Однако большое количество сперматозоидов с нарушениями в морфологии снижает вероятность оплодотворения.
Нормозооспермия – термин, свидетельствующий о том, что показатели спермограммы находятся в пределах нормы.
В случае, если показатели спермограммы существенно отличаются от нормативных, необходимо пройти повторное исследование с интервалом не менее 1-2 недель. Диагноз может быть поставлен только при повторном подтверждении показателей предыдущей спермограммы.
В нашей клинике Вы всегда можете получить консультацию квалифицированного уролога-андролога.
Ребенку можно будет выбрать пол – Наука – Коммерсантъ
Простое и безопасное химическое воздействие на сперму позволяет отделить сперматозоиды с X-хромосомой, то есть зачинающие женскую особь, от сперматозоидов с Y-хромосомой, зачинающих мужскую особь. Это открытие японских ученых будет иметь далеко идущие этические последствия. Правда, авторы работы настаивают, что о вмешательстве в репродуктивную жизнь человека речи идти не может.
Исследование провели в Университете Хиросимы Такаси Уехара, Нацуми Цудзита и Масаюки Симада — на мышах. Но уже теперь очевидно, что разработанный японскими учеными метод может быть применен и для других млекопитающих.
Клетки органов и тканей самцов млекопитающих содержат полный набор хромосом. Но во время сперматогенеза образуются сперматозоиды, каждый из которых несет половину хромосом, чтобы соединиться с другой половиной, содержащейся в яйцеклетке. Самки отличаются от самцов генетически: у них две последние хромосомы одинаковые, по форме напоминающие букву Х. У самцов же эти две хромосомы разные: одна тоже Х, а другая имеет форму Y. У сперматозоида может быть как X-, так и Y-хромосома, и в зависимости от того, какой сперматозоид оплодотворил яйцеклетку (в них, как понятно, может быть только Х-хромосома), получается мужская либо женская особь. В норме самцов и самок рождается примерно одинаковое количество, самцов чуть больше за счет того, что сперматозоид с Y-хромосомой легче, а потому чуть быстрее. Легче же сперматозоид с Y-хромосомой потому, что несет очень мало генов, а X-хромосома — много, некоторые из них остаются активными и в созревающей сперме. Это различие в экспрессии генов между сперматозоидами, несущими X- и Y-хромосомы, обеспечивает теоретическую основу для их различения.
У самцов же эти две хромосомы разные: одна тоже Х, а другая имеет форму Y. У сперматозоида может быть как X-, так и Y-хромосома, и в зависимости от того, какой сперматозоид оплодотворил яйцеклетку (в них, как понятно, может быть только Х-хромосома), получается мужская либо женская особь. В норме самцов и самок рождается примерно одинаковое количество, самцов чуть больше за счет того, что сперматозоид с Y-хромосомой легче, а потому чуть быстрее. Легче же сперматозоид с Y-хромосомой потому, что несет очень мало генов, а X-хромосома — много, некоторые из них остаются активными и в созревающей сперме. Это различие в экспрессии генов между сперматозоидами, несущими X- и Y-хромосомы, обеспечивает теоретическую основу для их различения.
Японские исследователи обнаружили, что почти 500 генов активны только в сперматозоидах, несущих Х-хромосомы, а 18 из этих генов кодируют рецепторы, то есть можно воздействовать на них, если найти агента воздействия. Ученые сосредоточились на паре рецепторов, называемых Toll-подобными рецепторами-7 и -8 (TLR7, TLR8), и обнаружили, что некое химическое вещество, воздействуя на них, замедляет подвижность сперматозоидов, не нарушая ни их способности к оплодотворению, ни жизнеспособности. Эффект этот, как установили авторы исследования, связан с нарушением выработки энергии в сперматозоиде. Как только это химическое вещество удаляется из среды, где находятся сперматозоиды, к ним возвращается прежняя подвижность.
Эффект этот, как установили авторы исследования, связан с нарушением выработки энергии в сперматозоиде. Как только это химическое вещество удаляется из среды, где находятся сперматозоиды, к ним возвращается прежняя подвижность.
Обработка спермы мыши этим химическим замедлителем и последующее оплодотворение in vitro дало потомство, на 90% состоявшее из самцов. Отделение более медленных сперматозоидов и оплодотворение такой спермой давало поколение, на 81% состоявшее из самок.
Это далеко не первый способ разделения сперматозоидов на несущих X- и Y-хромосомы, но все предыдущие были очень трудоемкими, дорогими и всякий раз оказывались рискованными с точки зрения неповреждения ДНК. Новая, весьма простая и дешевая технология выглядит более чем привлекательной и для экстракорпорального (в пробирке с последующей подсадкой зародыша в самку), и для искусственного (в матке самки без физического участия самца) оплодотворения и может быть широко применена в животноводстве. К примеру, технология позволит формировать стада молочных пород крупного рогатого скота почти полностью из коров, а стада мясных — почти полностью из быков. Правда, не исключено, что против подобного подхода к сельскохозяйственным животным будут выступать с этических позиций разнообразные группы защитников животных.
Правда, не исключено, что против подобного подхода к сельскохозяйственным животным будут выступать с этических позиций разнообразные группы защитников животных.
«Дифференциальная экспрессия рецепторных генов в двух половых хромосомах обеспечивает основу для нового и потенциально очень полезного метода разделения сперматозоидов с X- и Y-хромосомами, и мы уже добились успеха в избирательном производстве самцов или самок крупного рогатого скота и свиней этим методом,— сообщил ведущий автор работы Масаюки Симада.— Но использование этого метода в репродуктивных технологиях для человека в настоящее время носит спекулятивный характер и связано с существенными этическими проблемами, которые не имеют отношения к результатам исследования».
По материалам Takashi Umehara, Natsumi Tsujita, Masayuki Shimada. «Activation of Toll-like receptor 7/8 encoded by the X chromosome alters sperm motility and provides a novel simple technology for sexing sperm». Журнал PLOS Biology, август 2019 г.
Анатолий Кривов
Увеличение объема спермы
Сперма выделяется во время эякуляции, и нормальный объем спермы составляет от 2 до 5 мл на эякулят. Некоторые компании продают продукты, которые должны увеличивать объем спермы, но это миф. При длительном воздержании количество сперматозоидов в сперме может увеличиться, но объем спермы на самом деле не сильно отличается от предыдущего.
Изображение предоставлено: vchal / Shutterstock.com
Что такое нормальный объем спермы?
Согласно исследованию Всемирной организации здравоохранения 2010 года, в котором изучались объемы спермы по всему миру, диапазон объема спермы составляет от 0.От 8 до 7,6 миллилитров, а в среднем от 3 до 5 миллилитров.
Это количество меняется с возрастом мужчин, и пиковый объем произведенной спермы наблюдается в возрасте от 30 до 35 лет, а самый низкий объем наблюдается после достижения мужчинами 55 лет и старше.
Почему мужчины хотят увеличить объем спермы?
Большинство мужчин связывают объем спермы с фертильностью, и предполагается, что мужчины, которые хотят иметь больше потомства, особенно мужского пола, могут иметь больше шансов, если у них будет больше спермы.
Мужчины чувствуют себя более мужественными, если эякулируют больше спермы, и считают, что это повысит сексуальное удовольствие для них и их партнера. Из-за этих фактов десятки компаний ошибочно утверждают, что их таблетки могут увеличивать объемы спермы.
Объем спермы и мужественность
Мужественность заключается в мозге, а не в сперме. Хотя порнозвезды, кажется, эякулируют больше, большее количество спермы не означает большего сексуального мастерства. Кроме того, большая часть того, что видно в порнофильмах, может быть камеральной или угловой уловкой, а может и вовсе не соответствовать действительности.
Объем спермы и сексуальное удовольствие
Объем эякулята не связан с сексуальным удовольствием ни для мужчины, ни для партнера женщины. Эякуляция и оргазм не продлеваются, если пенису требуется больше времени для выхода увеличенного объема спермы. Таким образом, это утверждение также ложно.
Путаница в отношении количества сперматозоидов и объема спермы
Большинство мужчин ошибочно полагают, что увеличение объема семенной жидкости означает повышение фертильности. Фактически, сперма составляет от 1 до 10% спермы.Доля сперматозоидов увеличивается с увеличением периода воздержания от полового акта или мастурбации.
Фактически, сперма составляет от 1 до 10% спермы.Доля сперматозоидов увеличивается с увеличением периода воздержания от полового акта или мастурбации.
Можно ли увеличить объем спермы?
Вероятно, нет способа увеличить объем спермы с помощью таблеток. Кроме того, большинство мужчин также не могут измерить фактический объем спермы. Некоторые врачи предполагают, что адекватное потребление воды и жидкостей может максимизировать объем спермы, но это «увеличение» также будет в пределах нормы.
Список литературы
Дополнительная литература
Как долго живут сперматозоиды, количество сперматозоидов и т. Д.
Возможно, вы знаете, что для рождения ребенка требуется один сперматозоид и одна яйцеклетка, но если вы, как и большинство людей, можете не вспоминать больше о сперме из уроков биологии.Если бесплодие является проблемой для вас и вашего партнера, это поможет понять основы.
Как долго живут сперматозоиды?
Ответ зависит от множества вещей, но самое главное — где находятся сперматозоиды.
На сухой поверхности, такой как одежда или постельное белье, сперма мертва к тому времени, когда она высохнет. В воде, такой как теплая ванна или джакузи, они, вероятно, проживут дольше, потому что они хорошо себя чувствуют в теплых влажных местах. Но вероятность того, что сперма в ванне с водой попадет в тело женщины и заставит ее забеременеть, крайне низка.
Когда сперма находится внутри тела женщины, она может жить до 5 дней. Если вы мужчина и занимаетесь сексом даже за несколько дней до овуляции вашего партнера, есть вероятность, что он забеременеет.
Сколько спермы вам нужно, чтобы забеременеть?
Для оплодотворения женской яйцеклетки нужен всего один сперматозоид. Однако имейте в виду, что миллионы сперматозоидов, попадающих в яйцеклетку, не достигают ее.
В среднем каждый раз, когда мужчины эякулируют, они выделяют около 100 миллионов сперматозоидов.Почему выделяется так много сперматозоидов, если для рождения ребенка требуется всего одна? Чтобы встретить ожидающую яйцеклетку, сперма должна пройти от влагалища к фаллопиевым трубам — трудный путь, который переживают немногие сперматозоиды. Эксперты считают, что этот процесс может быть естественным способом, позволяющим оплодотворять яйцеклетку только самой здоровой сперме, чтобы обеспечить наилучшие шансы на рождение здорового ребенка.
Эксперты считают, что этот процесс может быть естественным способом, позволяющим оплодотворять яйцеклетку только самой здоровой сперме, чтобы обеспечить наилучшие шансы на рождение здорового ребенка.
Для тех сперматозоидов, которые завершают путешествие, попадание в яйцеклетку, которая покрыта толстым слоем, далеко не всегда.
Можно ли что-нибудь сделать, чтобы улучшить здоровье своей спермы?
Многие вещи, которые вы делаете для поддержания здоровья, также могут повлиять на сперму.Попробуйте воспользоваться следующими советами:
- Не курите и не принимайте запрещенные наркотики, особенно анаболические стероиды.
- Избегайте контакта с токсинами, такими как пестициды и тяжелые металлы.
- Ограничьте количество употребляемого алкоголя.
- Соблюдайте здоровую диету и держите вес под контролем.
- Держите мошонку в прохладе, потому что тепло замедляет выработку спермы. Для этого избегайте горячих ванн, носите боксеры вместо трусов и старайтесь не носить обтягивающие брюки.

О чем говорит анализ спермы?
Это тест, который может помочь вашему врачу выяснить, почему у вас и вашего партнера возникают проблемы с рождением ребенка.
Некоторые вещи, которые вы можете узнать из анализа:
Количество и толщина спермы. В среднем, каждый раз, когда мужчины эякулируют, они выделяют 2-6 миллилитров (мл) спермы, или примерно от 1/2 чайной ложки до 1 чайной ложки.
Меньшее количество сперматозоидов может не содержать достаточно сперматозоидов, чтобы женщина могла забеременеть. С другой стороны, большее количество сперматозоидов может снизить концентрацию сперматозоидов.
Сперма должна быть сначала густой, а через 10–15 минут после семяизвержения она станет более жидкой.Сперма, которая остается густой, может затруднить движение сперматозоидов.
Концентрация сперматозоидов. Также называется плотностью сперматозоидов, это количество сперматозоидов в миллилитрах на миллилитр спермы. Пятнадцать миллионов или более сперматозоидов на миллилитр считаются нормальными.
Подвижность сперматозоидов. Это процент движущихся сперматозоидов в образце, а также оценка того, как они движутся. Через час после эякуляции не менее 32% сперматозоидов должны двигаться вперед по прямой линии.
Морфология. Это анализ размера, формы и внешнего вида сперматозоидов.
Прекращают ли мужчины производить сперму, когда они становятся старше?
Мужчины могут сохранять фертильность на протяжении всей жизни. Количество производимой вами спермы уменьшается с возрастом, но даже у пожилых мужчин есть дети.
Что вы можете сделать, чтобы улучшить качество и количество?
Если вы пытались завести ребенка, но этого не происходит, возможно, у вас низкое количество сперматозоидов.Но не паникуйте. На самом деле это одна из самых распространенных причин мужского бесплодия.
Вам нужно будет обратиться к врачу. Но вы можете кое-что сделать, чтобы увеличить свой счет естественным путем. И они на самом деле довольно простые.
Что такое низкий уровень спермы?
«Нормальное» количество сперматозоидов составляет не менее 15 миллионов сперматозоидов на миллилитр спермы. Если у вас их меньше, у вас то, что врачи считают «низким» количеством сперматозоидов, — олигоспермия.
Когда у вас недостаточно спермы, меньше шансов, что они дойдут до яйцеклетки и оплодотворят ее, что может привести к проблемам с фертильностью.
Что такое качественная сперма?
Даже если у вас нормальное количество сперматозоидов, они все равно должны быть достаточно здоровыми, чтобы пройти путь от влагалища вашего партнера к шейке матки и от матки к фаллопиевым трубам. В противном случае вам будет сложно забеременеть.
Ваш врач может определить, является ли ваша сперма здоровой или «качественной», тремя способами.
Кол-во. Измеряет количество сперматозоидов в семенной жидкости при эякуляции. Помните, что вам нужно не менее 15 миллионов сперматозоидов на миллилитр спермы, чтобы иметь «нормальное» количество сперматозоидов.
Механизм. Врачи называют это «моторикой». Он измеряет, насколько быстро или хорошо ваша сперма движется к своему конечному пункту назначения — яйцеклетке вашего партнера. Вы хотите, чтобы как минимум 50% вашей спермы двигалось.
Структура. Нормальные сперматозоиды имеют яйцевидную головку и длинный хвост. Сперма использует эти хвосты, чтобы «плыть» к яйцеклетке. Чем больше у вас сперматозоидов нормальной формы, тем легче им будет добраться до яйцеклетки вашего партнера.
Причины низкого количества сперматозоидов
К низкому количеству сперматозоидов может привести любое количество факторов, включая предыдущие проблемы со здоровьем, возраст и ваше окружение.На ваш образ жизни также влияет ваш образ жизни, поэтому, если вы курите или употребляете рекреационные наркотики, они могут повлиять на вашу фертильность.
Как я могу помочь своей сперме?
К счастью, вы можете сделать несколько вещей, чтобы увеличить количество здоровой качественной спермы, производимой вашим организмом.
Упражнение. Мы знаем, что умеренные упражнения могут улучшить ваше настроение. Но оказывается, что это тоже может увеличить количество сперматозоидов. Исследователи обнаружили, что у мужчин, которые занимаются физическими упражнениями не менее трех раз в неделю в течение 1 часа, увеличивается количество сперматозоидов, а также количество движущихся сперматозоидов.
Перестаньте напрягать. Это проще, чем кажется, но сделайте это, особенно если вы пытаетесь завести ребенка. В исследовании 950 мужчин исследователи обнаружили, что мужчины, у которых было более двух стрессовых событий до начала лечения бесплодия, с большей вероятностью имели низкое количество и подвижность сперматозоидов.
Если вы курите, бросьте. У курящих мужчин более низкое количество, плотность и подвижность сперматозоидов. У них также выделяется меньше спермы, чем у мужчин, которые не курят.
Скажи наркотикам нет. Некоторые из них, такие как кокаин и героин, могут повлиять на вашу способность вызывать или сохранять эрекцию. Другие наркотики, такие как марихуана, могут затруднить производство спермы. Они также могут снизить подвижность сперматозоидов или препятствовать их нормальному развитию.
Другие наркотики, такие как марихуана, могут затруднить производство спермы. Они также могут снизить подвижность сперматозоидов или препятствовать их нормальному развитию.
Ешьте правильно . Выбор диеты из свежих фруктов и овощей может улучшить качество вашей спермы. Также может помочь употребление меньшего количества жирной пищи и немного меньше белка.
Жизненный цикл сперматозоидов: развитие сперматозоидов
Большинство людей, вероятно, не задумываются о развитии сперматозоидов до тех пор, пока зачатие не покажется, что на это уходит больше времени, чем следовало бы.Хорошая новость: есть некоторые очень ощутимые изменения в образе жизни, которые мужчины могут внести, чтобы улучшить здоровье своей спермы и общую фертильность.
Общеизвестно, что у большинства мужчин ежедневно вырабатываются миллионы новых сперматозоидов. Однако вы можете не знать, что этим новым сперматозоидам требуется около 74 дней для полного созревания. Вы также можете не осознавать, что, когда сперматозоиды изначально формируются в яичках, они не могут двигаться вперед или оплодотворять яйцеклетку, пока они не пройдут через репродуктивный тракт.
Вы также можете не осознавать, что, когда сперматозоиды изначально формируются в яичках, они не могут двигаться вперед или оплодотворять яйцеклетку, пока они не пройдут через репродуктивный тракт.
Сохранение здоровья спермы
Сперматозоиды — это живые клетки в мужском теле, которые подвержены любым условиям, которым подвергается остальное тело на протяжении всего цикла их развития. Экстремальные температуры, курение, употребление наркотиков и плохое питание могут повлиять на качество спермы. По этой причине мужчинам, которые хотят увеличить шансы на зачатие, следует подумать о внесении изменений в здоровый образ жизни.
Уролог-репродуктолог SGF и специалист по мужской фертильности, доктор Кори Танрикут, говорит своим пациентам, что «здоровый для сердца» образ жизни — это «благоприятный для спермы» образ жизни:
- правильное питание,
- регулярные и умеренные упражнения для поддержания здорового веса,
- отказ от табака и марихуаны и
- умеренное употребление алкоголя и кофеина — разумный выбор.

Из-за жизненного цикла производства спермы, после изменения образа жизни — например, отказа от курения — требуется от 2 ½ до 3 месяцев для появления более здоровых сперматозоидов в эякуляте.
Также важно отметить, что слишком большое количество тепла на яичках или рядом с ними может нарушить выработку спермы. На количество и качество спермы могут отрицательно повлиять горячие ванны, горячие ванны и длительные походы в сауну или парную. Кроме того, не кладите ноутбук прямо на колени, а кладите между ними подушку или книгу.
Не менее важно, мужчины должны учитывать, что использование лекарств для лечения «низкого тестостерона» в попытке устранить такие симптомы, как низкая энергия или снижение полового влечения, может фактически способствовать снижению количества сперматозоидов. Мужчинам всегда следует проконсультироваться с врачом, если они рассматривают возможность приема лекарств для лечения низкого уровня тестостерона.
Подробнее о развитии сперматозоидов При рассмотрении вопроса о зачатии также важно оптимизировать количество сперматозоидов, доступных для достижения яйцеклетки и оплодотворения. В связи с этим мужчинам рекомендуется воздерживаться от эякуляции в течение 2–3 дней. Мужчины, которые эякулируют чаще, имеют меньший объем эякулята и меньшее количество сперматозоидов в каждом эякуляте. Это правило касается пар, которые пытаются зачать ребенка самостоятельно, а также мужчин, которые производят образец спермы для лечения бесплодия, такого как ВМИ или ЭКО. Узнайте больше о мужской фертильности и производстве спермы здесь.
В связи с этим мужчинам рекомендуется воздерживаться от эякуляции в течение 2–3 дней. Мужчины, которые эякулируют чаще, имеют меньший объем эякулята и меньшее количество сперматозоидов в каждом эякуляте. Это правило касается пар, которые пытаются зачать ребенка самостоятельно, а также мужчин, которые производят образец спермы для лечения бесплодия, такого как ВМИ или ЭКО. Узнайте больше о мужской фертильности и производстве спермы здесь.
Чтобы запланировать анализ спермы, который рекомендуется в самом начале обследования на бесплодие, сначала найдите удобное для вас место.Чтобы запланировать виртуальную консультацию с врачом SGF, позвоните в Центр новых пациентов по телефону 1-888-761-1967 или щелкните ниже.
Примечание редактора: этот пост был первоначально опубликован в июле 2012 года и был обновлен для обеспечения точности и полноты по состоянию на июнь 2021 года.
РАСПИСАНИЕ НАЗНАЧЕНИЯ
Объяснение здоровья сперматозоидов и мужской фертильности
«Спросите врача: Слабая эякуляция: повод для беспокойства?» Harvard Health Publishing, 13 августа 2014 г. , https://www.health.harvard.edu/mens-health/ask-the-doctor-weak-ejaculation-cause-for-worry
, https://www.health.harvard.edu/mens-health/ask-the-doctor-weak-ejaculation-cause-for-worryПерсонал клиники Мэйо. «Низкое количество сперматозоидов». Фонд медицинского образования и исследований Мэйо, 30 октября 2020 г., https://www.mayoclinic.org/diseases-conditions/low-sperm-count/symptoms-causes/syc-20374585
«Низкое количество сперматозоидов». Клиника Майо, Фонд медицинского образования и исследований Майо, 30 октября 2020 г., www.mayoclinic.org/diseases-conditions/low-sperm-count/diagnosis-treatment/drc-20374591.
Alwaal, MD, MSc, Amjad et al.«Нормальная мужская сексуальная функция: акцент на оргазме и эякуляции». Fertil Steril, т. 104, нет. 5, ноябрь 2015 г., стр. 1051-1060, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4896089/
Corona, Giovanni. «Воспринимаемое уменьшение объема эякулята у пациентов с эректильной дисфункцией: психобиологические корреляты». Дж. Андрол., Т. 32, нет. 3, май-июнь 2011 г., стр. 333-339, https://pubmed.ncbi.nlm.nih.gov/20705793/
«Диабет, сексуальные проблемы и проблемы с мочевым пузырем». Национальный институт диабета, болезней органов пищеварения и почек, июнь 2018 г., https: // www.niddk.nih.gov/health-information/diabetes/overview/preventing-problems/sexual-bladder-problems?dkrd=/health-information/diabetes/overview/preventing-problems/sexual-urologic-problems
Национальный институт диабета, болезней органов пищеварения и почек, июнь 2018 г., https: // www.niddk.nih.gov/health-information/diabetes/overview/preventing-problems/sexual-bladder-problems?dkrd=/health-information/diabetes/overview/preventing-problems/sexual-urologic-problems
Cohen, PT, MS, CSCS, COMT, WCS, Deborah et al. «Роль мышц тазового дна в мужской сексуальной дисфункции и тазовой боли». Обзоры сексуальной медицины, т. 4, 2016, стр. 53-62, https://www.smr.jsexmed.org/article/S2050-0521(15)00002-5/pdf
Персонал клиники Мэйо. «Здоровая сперма: улучшение фертильности.Клиника Майо, Фонд медицинского образования и исследований Майо (MFMER), 25 апреля 2020 г., https://www.mayoclinic.org/healthy-lifestyle/getting-pregnant/in-depth/fertility/art-20047584#:~ : text = Количество., доступно% 20to% 20fertilize% 20the% 20egg
Ford, WC et al. «Увеличение возраста отца связано с задержкой зачатия у большой популяции фертильных пар: свидетельство снижения плодовитости у пожилых мужчин». Исследовательская группа ALSPAC (Продольное исследование беременности и детства Avon, Hum Reprod, vol.15, нет. 8, август 2000 г., стр. 1703-1708, https://www.ncbi.nlm.nih.gov/pubmed/109/
Исследовательская группа ALSPAC (Продольное исследование беременности и детства Avon, Hum Reprod, vol.15, нет. 8, август 2000 г., стр. 1703-1708, https://www.ncbi.nlm.nih.gov/pubmed/109/
Персонал клиники Мэйо. «Упражнения Кегеля для мужчин: понимание преимуществ». Клиника Майо, Фонд медицинского образования и исследований Майо (MFMER), 15 сентября 2020 г., https://www.mayoclinic.org/healthy-lifestyle/mens-health/in-depth/kegel-exercises-for-men/art -20045074
Как я могу повысить свои шансы стать отцом — NHS
Это может показаться очевидным, но вам нужно регулярно заниматься сексом (2 или 3 раза в неделю), если вы хотите стать отцом.
Занятие сексом во время овуляции вашего партнера (когда яйцеклетка выходит из яичника) увеличивает ваши шансы на зачатие.
Узнайте больше о том, когда лучше всего забеременеть.
Есть также ряд изменений в образе жизни, которые вы можете внести, чтобы повысить свои шансы стать отцом.
Температура сперматозоидов
Ваши яички находятся вне вашего тела, потому что для производства спермы лучшего качества они должны быть холоднее, чем все вы (немного ниже температуры тела).
Если вы планируете беременность, примите несколько простых мер, чтобы ваши яички оставались прохладными. Например, если ваша работа связана с жаркой погодой, делайте регулярные перерывы на улице. Если вы долго сидите неподвижно, регулярно вставайте и двигайтесь.
Считается, что ношение тесного нижнего белья увеличивает температуру яичек до 1 ° C. Хотя исследования показали, что тесное нижнее белье, похоже, не влияет на качество спермы, вы можете надеть просторное нижнее белье, такое как боксеры, когда пытаетесь зачать ребенка.
Курение
Курение может снизить фертильность, поэтому вам следует бросить курить, если вы хотите стать отцом.
Курение рядом с новорожденным также значительно увеличивает вероятность респираторных заболеваний и детской детской смерти (синдром внезапной детской смерти).
Врач общей практики может дать вам совет и лечение, которые помогут вам бросить курить.
Вы также можете посетить веб-сайт NHS Smokefree, чтобы получить дополнительную помощь и советы по отказу от курения, или вы можете позвонить по горячей линии по телефону 0300 123 1044 (с 9:00 до 20:00 с понедельника по пятницу, с 11:00 до 16:00 в субботу и воскресенье).
Алкоголь
Чрезмерное употребление алкоголя может повлиять на качество спермы. Главный врач Великобритании рекомендует выпивать не более 14 единиц алкоголя в неделю, которые следует распределять равномерно в течение 3 или более дней.
Одна единица алкоголя эквивалентна половине пинты пива или лагера или одной порции (25 мл) крепких напитков в пабе. В небольшом бокале вина (125 мл) содержится 1,5 единицы алкоголя.
Подробнее об алкогольной поддержке и алкогольных пунктах.
Рекреационные наркотики
Известно, что некоторые рекреационные наркотики ухудшают качество спермы и снижают мужскую фертильность. К ним относятся:
К ним относятся:
- каннабис
- кокаин
- анаболические стероиды
Вам следует избегать приема этих типов наркотиков, если вы пытаетесь зачать ребенка.
Лекарства
Некоторые рецептурные лекарства и лекарства, которые вы покупаете в аптеке, также могут влиять на мужскую фертильность.
Например, некоторые химиотерапевтические препараты могут временно или постоянно влиять на фертильность.
Длительный прием некоторых антибиотиков также может повлиять как на качество, так и на количество сперматозоидов. Но эти эффекты обычно исчезают через 3 месяца после прекращения приема лекарства.
Поговорите с терапевтом, фармацевтом или другим медицинским работником, если вы принимаете лекарство и не уверены, может ли оно повлиять на вашу фертильность.
Диета, вес и упражнения
Соблюдение здоровой, сбалансированной диеты и поддержание здорового веса необходимы для поддержания спермы в хорошем состоянии.
Руководство Eatwell показывает, что для здорового питания вы должны:
- съедать не менее 5 порций различных фруктов и овощей каждый день (см. 5 раз в день)
- базовые приемы пищи на основе крахмалистых продуктов с высоким содержанием клетчатки, таких как картофель, хлеб, рис или макаронные изделия
- включают некоторые молочные или молочные продукты (например, соевые напитки и йогурты)
- есть бобы, бобовые, рыбу, яйца, мясо и другие белки
Избыточный вес (индекс массы тела выше 25 ) может повлиять на качество и количество вашей спермы.
Если у вас избыточный вес и вы пытаетесь завести ребенка, вам следует попытаться похудеть, сочетая здоровое питание с регулярными физическими упражнениями.
Стресс
Стресс может повлиять на ваши отношения. Это также может снизить сексуальное влечение (либидо) у вас или вашего партнера, что может снизить частоту половых контактов.
Сильный стресс также может ограничивать выработку спермы. Поэтому, когда вы пытаетесь завести ребенка, научитесь расслабляться и принимать меры по снижению уровня стресса в вашей жизни.
Поэтому, когда вы пытаетесь завести ребенка, научитесь расслабляться и принимать меры по снижению уровня стресса в вашей жизни.
Подробнее о потере либидо, психическом здоровье и благополучии, а также о дыхательных упражнениях при стрессе.
Получение помощи
Некоторые люди забеременеют быстро, но у других это может занять больше времени. Если после года попыток ваша партнерша не забеременела, рекомендуется обратиться к терапевту.
Дополнительная информация
Последняя проверка страницы: 15 мая 2020 г.
Срок следующего рассмотрения: 15 мая 2023 г.
Выход спермы пожилых мужчин | Репродукция человека
Аннотация
ИСТОРИЯ ВОПРОСА: Снижение фертильности пар с четвертого десятилетия жизни в значительной степени связано с падением женской фертильности.Однако все большее число мужчин, чья фертильность теоретически сохраняется до самой смерти, обращаются за лечением бесплодия в более старшем возрасте, однако информации о производстве и функционировании сперматозоидов в возрасте старше 50 лет мало. В нескольких исследованиях таких пожилых мужчин были обследованы мужчины, посещающие клиники по лечению бесплодия и, следовательно, желающие предоставить образцы спермы, но предвзятость участия такого набора препятствует экстраполяции на невыбранное мужское население в целом. МЕТОДЫ. Мы воспользовались возможностью изучить удобную выборку из 55 здоровых, бесплодных мужчин в возрасте от 52 до 79 лет, которые предоставили образцы спермы в рамках проекта по скринингу на рак простаты.Их сравнивали с контрольной группой ( n = 409) молодых (<52 лет) мужчин из 567 добровольцев, прошедших скрининг в качестве потенциальных доноров спермы для программы искусственного оплодотворения. РЕЗУЛЬТАТЫ: У пожилых мужчин был меньший объем спермы (средний объем спермы 1,8 против 3,2 мл; P <0,0001) и общий объем спермы (медиана 74 против 206 миллионов сперматозоидов на эякулят; P <0,0001), тогда как плотность спермы (медиана 64 по сравнению с 73 миллионами сперматозоидов / мл; P = 0,12) незначительно снизилась.
В нескольких исследованиях таких пожилых мужчин были обследованы мужчины, посещающие клиники по лечению бесплодия и, следовательно, желающие предоставить образцы спермы, но предвзятость участия такого набора препятствует экстраполяции на невыбранное мужское население в целом. МЕТОДЫ. Мы воспользовались возможностью изучить удобную выборку из 55 здоровых, бесплодных мужчин в возрасте от 52 до 79 лет, которые предоставили образцы спермы в рамках проекта по скринингу на рак простаты.Их сравнивали с контрольной группой ( n = 409) молодых (<52 лет) мужчин из 567 добровольцев, прошедших скрининг в качестве потенциальных доноров спермы для программы искусственного оплодотворения. РЕЗУЛЬТАТЫ: У пожилых мужчин был меньший объем спермы (средний объем спермы 1,8 против 3,2 мл; P <0,0001) и общий объем спермы (медиана 74 против 206 миллионов сперматозоидов на эякулят; P <0,0001), тогда как плотность спермы (медиана 64 по сравнению с 73 миллионами сперматозоидов / мл; P = 0,12) незначительно снизилась. У пожилых мужчин была более аномальная морфология сперматозоидов с уменьшением количества нормальных форм (в среднем 14% против 25%; P <0,0001) и сниженной жизнеспособностью (в среднем 51% против 80%; P <0,0001), а также с увеличением числа цитоплазматических капель (медиана 1 против 0; P <0,0001) и аномалий хвоста сперматозоидов (30% против 17%; P <0,0001). Аномалии головки или шеи сперматозоидов не различались между группами. ВЫВОДЫ: Хотя ни одна из исследуемых групп не может быть репрезентативной для мужской популяции в целом, эти результаты предполагают, что выработка спермы, отраженная в количестве сперматозоидов, но не в плотности сперматозоидов, а также морфология и жизнеспособность сперматозоидов уменьшаются в этой популяции здоровых, не бесплодных пожилых людей. мужчины.
У пожилых мужчин была более аномальная морфология сперматозоидов с уменьшением количества нормальных форм (в среднем 14% против 25%; P <0,0001) и сниженной жизнеспособностью (в среднем 51% против 80%; P <0,0001), а также с увеличением числа цитоплазматических капель (медиана 1 против 0; P <0,0001) и аномалий хвоста сперматозоидов (30% против 17%; P <0,0001). Аномалии головки или шеи сперматозоидов не различались между группами. ВЫВОДЫ: Хотя ни одна из исследуемых групп не может быть репрезентативной для мужской популяции в целом, эти результаты предполагают, что выработка спермы, отраженная в количестве сперматозоидов, но не в плотности сперматозоидов, а также морфология и жизнеспособность сперматозоидов уменьшаются в этой популяции здоровых, не бесплодных пожилых людей. мужчины.
Введение
Хорошо известно, что плодовитость пар снижается с возрастом (Leridon, 1977; Schwartz, Mayaux, 1982; Menken et al./157163906-56a09ade3df78cafdaa32c2d.jpg) , 1986). В основном это связано со снижением женской фертильности, заметным с 30-летнего возраста (Schwartz and Mayaux, 1982) и полным прекращением менопаузы. Это резкое снижение женской фертильности, вместе с тем, что пары обычно очень близки по возрасту, затмевает и усложняет попытки определить, есть ли также значительное снижение мужской фертильности с возрастом (Kidd et al., 2001). Очень мало исследований касалось фактической фертильности пожилых мужчин, контролирующих снижение женской фертильности (Anderson, 1975), хотя вопросник о времени до беременности (Joffe, 2003) многообещающий (Hassan and Killick, 2003), но еще не применен к пожилым мужчины.
, 1986). В основном это связано со снижением женской фертильности, заметным с 30-летнего возраста (Schwartz and Mayaux, 1982) и полным прекращением менопаузы. Это резкое снижение женской фертильности, вместе с тем, что пары обычно очень близки по возрасту, затмевает и усложняет попытки определить, есть ли также значительное снижение мужской фертильности с возрастом (Kidd et al., 2001). Очень мало исследований касалось фактической фертильности пожилых мужчин, контролирующих снижение женской фертильности (Anderson, 1975), хотя вопросник о времени до беременности (Joffe, 2003) многообещающий (Hassan and Killick, 2003), но еще не применен к пожилым мужчины.
Хотя функция яичек не демонстрирует резкого возрастного снижения, как яичников во время менопаузы, наблюдается постепенное и непостоянное снижение незначительной доли выработки тестостерона у пожилых мужчин (Gray et al., 1991b; Harman et al. , 2001). Гораздо менее ясно, наблюдается ли реальное снижение сперматогенеза и / или мужской фертильности в общей мужской популяции.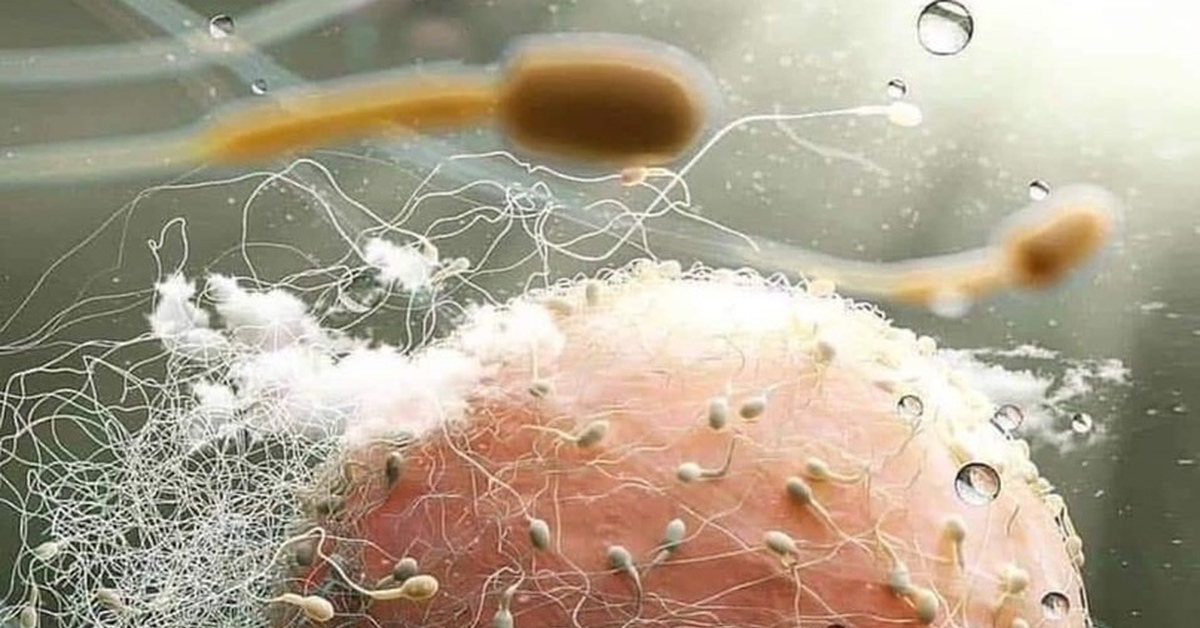 Поскольку прямой отбор проб семенников человека невозможен для популяционных исследований, количество сперматозоидов широко используется в качестве суррогатной меры мужской фертильности человека. Однако мужчины не хотят сдавать образцы спермы, если они не обеспокоены своей фертильностью. Например, в популяционных исследованиях обычно принимают участие <20% молодых мужчин, желающих предоставить образцы спермы (Jensen et al., 2004), что представляет собой неизбежную предвзятость участия в таких исследованиях (Handelsman, 1997; Cohn et al. , 2002). Ограниченное количество опубликованных исследований количества сперматозоидов у пожилых мужчин в основном ограничено мужчинами, посещающими клиники по лечению бесплодия, из которых немногие старше 50 лет (Kidd et al. , 2001). Неопределенная, но, вероятно, высокая доля таких мужчин имеет нераспознанные дефекты производства и / или функции спермы. Кроме того, на доступ к таким специализированным медицинским услугам могут сильно влиять небиологические факторы, и результаты клиник по лечению бесплодия не могут быть надежно экстраполированы на мужское население в целом.
Поскольку прямой отбор проб семенников человека невозможен для популяционных исследований, количество сперматозоидов широко используется в качестве суррогатной меры мужской фертильности человека. Однако мужчины не хотят сдавать образцы спермы, если они не обеспокоены своей фертильностью. Например, в популяционных исследованиях обычно принимают участие <20% молодых мужчин, желающих предоставить образцы спермы (Jensen et al., 2004), что представляет собой неизбежную предвзятость участия в таких исследованиях (Handelsman, 1997; Cohn et al. , 2002). Ограниченное количество опубликованных исследований количества сперматозоидов у пожилых мужчин в основном ограничено мужчинами, посещающими клиники по лечению бесплодия, из которых немногие старше 50 лет (Kidd et al. , 2001). Неопределенная, но, вероятно, высокая доля таких мужчин имеет нераспознанные дефекты производства и / или функции спермы. Кроме того, на доступ к таким специализированным медицинским услугам могут сильно влиять небиологические факторы, и результаты клиник по лечению бесплодия не могут быть надежно экстраполированы на мужское население в целом. Следовательно, немногим исследованиям пожилых мужчин удалось избежать серьезных ошибок участия и отбора.
Следовательно, немногим исследованиям пожилых мужчин удалось избежать серьезных ошибок участия и отбора.
Таким образом, чтобы по-новому взглянуть на продукцию сперматозоидов у здоровых, не бесплодных пожилых мужчин, мы воспользовались возможностью изучить удобную выборку здоровых пожилых мужчин без известных репродуктивных нарушений или заболеваний простаты, которые предоставили образцы спермы для цитологического исследования простаты в качестве часть медицинского обследования на недиагностированное заболевание простаты (Gardiner et al. , 2003).
Материалы и методы
Участников
Выборка пожилых мужчин включала 55 последовательных мужчин, которых урологи из частных кабинетов направили для программы выявления рака простаты на основе цитологического исследования семенной жидкости (Gardiner et al. , 1996; Clements et al. , 1999). Все эти мужчины не имели симптомов и были идентифицированы по повышенным концентрациям простат-специфического антигена (ПСА) в крови, что потребовало биопсии простаты. Мужчины предоставили один образец спермы в лабораторию клинической андрологии в тот же день, непосредственно перед трансректальным ультразвуком и биопсией простаты для возможного рака простаты in situ . Результаты цитологического исследования простаты будут сообщены отдельно.
Мужчины предоставили один образец спермы в лабораторию клинической андрологии в тот же день, непосредственно перед трансректальным ультразвуком и биопсией простаты для возможного рака простаты in situ . Результаты цитологического исследования простаты будут сообщены отдельно.
Контрольную группу составили 409 мужчин в возрасте до 52 лет (самый низкий возраст среди мужчин старшего возраста) из 567 молодых людей, которые в период с 1980 по 2000 год добровольно вызвались пройти скрининг в качестве потенциальных доноров спермы для программы донорского осеменения, как описано ранее (Handelsman et al., 1984; Handelsman, 1997). Обе группы исследовались в одной клинике и лаборатории. В связи с изменениями в рекомендациях по морфологии сперматозоидов в Руководстве ВОЗ контрольными группами для определения морфологии сперматозоидов стали 84 молодых мужчины, у которых оценка морфологии сперматозоидов проводилась в соответствии с самой последней методологией ВОЗ.
Семенной анализ
Стандартные процедуры сбора образцов спермы, определенные в руководстве ВОЗ (World Health Organization, 1999), были изменены для этих пожилых мужчин, которые не беспокоились о своей фертильности. Срок полового воздержания не указан. В качестве альтернативы сбору в лаборатории мужчинам было предложено собрать образцы дома. В последнем случае обращение с образцами не подходило для достоверной оценки подвижности, поэтому оценивались только концентрация и морфология сперматозоидов, практический компромисс, рекомендуемый для исследований анализа спермы среди мужчин, не страдающих бесплодием (Cohn et al. , 2002).
Срок полового воздержания не указан. В качестве альтернативы сбору в лаборатории мужчинам было предложено собрать образцы дома. В последнем случае обращение с образцами не подходило для достоверной оценки подвижности, поэтому оценивались только концентрация и морфология сперматозоидов, практический компромисс, рекомендуемый для исследований анализа спермы среди мужчин, не страдающих бесплодием (Cohn et al. , 2002).
Оценка концентрации и морфологии сперматозоидов проводилась в соответствии с руководящими принципами ВОЗ (Всемирная организация здравоохранения, 1999 г.) с использованием фазово-контрастной микроскопии на неокрашенных образцах, модифицированной камеры типа Нойбауэра и окраски по Папаниколау для оценки морфологии, выполняемой в соответствии с «строгими» критериями.Дефекты подразделялись на дефекты головы (большие, мелкие, конические, грушевидные, круглые и аморфные головы, вакуолизированные головы, головы с небольшой акросомальной площадью и двойные головки), дефекты шеи и средней части и дефекты хвоста (короткие, множественные, шпильки, сломанные хвосты. , загнутые хвосты, хвосты неправильной ширины, свернутые хвосты). Также были зарегистрированы цитоплазматические капли размером более одной трети площади нормальной головки сперматозоида.
, загнутые хвосты, хвосты неправильной ширины, свернутые хвосты). Также были зарегистрированы цитоплазматические капли размером более одной трети площади нормальной головки сперматозоида.
Анализ данных
Данные были проанализированы с помощью программного обеспечения NCSS и выражены как среднее значение, стандартное отклонение, квартили и крайние значения распределения данных.Группы сравнивались с помощью t -теста для непрерывных гауссовских переменных и непараметрического эквивалента для негауссовских данных. Категориальные данные анализировали с помощью точного критерия Фишера с использованием программного обеспечения StatXact.
Результаты
Возраст и результаты анализа спермы 55 мужчин старшего возраста и 567 молодых мужчин обобщены в таблицах I и II. Среди пожилых мужчин троим была сделана вазэктомия, у одного был взят образец мочи, а объем одного образца спермы был слишком мал для адекватного подсчета сперматозоидов; Таким образом, окончательная выборка включала результаты от 54 мужчин по объему спермы и от 51 по параметрам спермы. Два образца были доставлены в течение 3 часов и 15 — в течение 5 часов после сбора.
Два образца были доставлены в течение 3 часов и 15 — в течение 5 часов после сбора.
Не было существенной разницы в плотности сперматозоидов, но как средний объем спермы, так и общий выход сперматозоидов на эякулят, сниженные на 47% и 64%, соответственно, были ниже у пожилых мужчин ( P <10 −5 ).
Принимая во внимание референсные диапазоны ВОЗ, объем спермы, плотность спермы и общий объем сперматозоидов были классифицированы как субнормальные в 32/54 (20%), 11/50 (22%) и 11/50 (22%) возрастных группах соответственно. мужчины.Среди более молодых контрольных мужчин сопоставимые показатели были 114/567 (20%), 37/567 (6,5%) и 39/567 (6,9%), соответственно. Доля мужчин с полностью нормальным анализом спермы (все три переменные в норме: объем, плотность сперматозоидов и общий объем сперматозоидов) была значительно ( P <0,0001) ниже среди мужчин старшего возраста (15/50, 30%), чем среди молодых мужчин ( 409/567, 72%).
26 пожилых мужчин с гистологическим диагнозом рака простаты, ограниченным органом, присутствующим при биопсии простаты, не отличались от оставшихся 27 мужчин, у которых не было доказательств рака простаты на биопсии по возрасту, объему спермы, плотности спермы или выделению. Ни у кого из мужчин не было инвазивного рака простаты.
Ни у кого из мужчин не было инвазивного рака простаты.
У пожилых мужчин была более высокая общая доля сперматозоидов с аномальной морфологией, более низкая жизнеспособность сперматозоидов и более высокая доля дефектов хвоста сперматозоидов, цитоплазматических капель и индекса тератозооспермии. Напротив, дефекты морфологии головки и шейки сперматозоидов не различались у мужчин старшего и младшего возраста (Таблица II).
Обсуждение
Настоящее оппортунистическое исследование удобной выборки мужчин старше 50 лет, желающих предоставить образцы спермы, но не для оценки фертильности, показывает, что концентрация сперматозоидов не снижалась с возрастом, хотя объем спермы уменьшился почти на 50%, а общий объем спермы на 64%.Кроме того, морфология и жизнеспособность сперматозоидов также чаще были патологическими, особенно в случае дефектов хвоста сперматозоидов.
Самыми сильными известными детерминантами объема спермы являются положительная связь со временем с момента последней эякуляции (Schwartz et al. , 1979) и зависимость секреции простаты и семенных пузырьков от воздействия андрогенов (Kitahara et al. , 1998). ; Таш и др. , 2000). По практическим причинам в настоящем исследовании не удалось стандартизировать интервал с момента последней эякуляции, поэтому результаты следует интерпретировать с осторожностью.Тревога, связанная с запланированной в тот же день биопсией простаты, могла повлиять на объем эякулята. Образцы спермы, предоставленные в день вазэктомии, были бы ценным процедурным контролем в этом контексте, но таких данных не было. Учитывая уменьшение частоты половых контактов с возрастом (Kinsey et al. , 1948; Feldman et al. , 2000), очевидно уменьшение объема спермы с возрастом, скорее всего, отражает нарушение действия андрогенов, субклиническую патологию добавочных желез и / или или дефекты эякуляции (включая лечение заболеваний простаты), накапливающиеся с возрастом, а не более короткие интервалы воздержания.Действительно, возрастное снижение частоты эякуляции может привести к недооценке гипофункции добавочной железы, независимо от того, является ли она андрогензависимой или нет, у пожилых мужчин.
, 1979) и зависимость секреции простаты и семенных пузырьков от воздействия андрогенов (Kitahara et al. , 1998). ; Таш и др. , 2000). По практическим причинам в настоящем исследовании не удалось стандартизировать интервал с момента последней эякуляции, поэтому результаты следует интерпретировать с осторожностью.Тревога, связанная с запланированной в тот же день биопсией простаты, могла повлиять на объем эякулята. Образцы спермы, предоставленные в день вазэктомии, были бы ценным процедурным контролем в этом контексте, но таких данных не было. Учитывая уменьшение частоты половых контактов с возрастом (Kinsey et al. , 1948; Feldman et al. , 2000), очевидно уменьшение объема спермы с возрастом, скорее всего, отражает нарушение действия андрогенов, субклиническую патологию добавочных желез и / или или дефекты эякуляции (включая лечение заболеваний простаты), накапливающиеся с возрастом, а не более короткие интервалы воздержания.Действительно, возрастное снижение частоты эякуляции может привести к недооценке гипофункции добавочной железы, независимо от того, является ли она андрогензависимой или нет, у пожилых мужчин.
Выход спермы, измеряемый как общее количество сперматозоидов на эякулят, был значительно снижен у пожилых мужчин, хотя сопутствующее уменьшение объема спермы привело к очевидному сохранению плотности сперматозоидов. Это снижение выработки сперматозоидов с возрастом согласуется с нарушением сперматогенеза, выявленным в подробных, но небольших количественных исследованиях скорости производства спермы post mortem (обзор в Johnson, 1986), а также более крупном исследовании размера семенников (Handelsman and Staraj, 1985) внезапно умирающих мужчин.Эти результаты подчеркивают разумность рассмотрения общего количества сперматозоидов как переменной, отражающей производство сперматозоидов, по крайней мере, в сочетании с плотностью сперматозоидов.
Что касается морфологии сперматозоидов, наша выборка пожилых мужчин показала уменьшение пропорций нормальной морфологии и жизнеспособности сперматозоидов. Аберрантная морфология сперматозоидов у пожилых мужчин была наиболее очевидной в дефектах морфологии хвоста, возможно, отражая сложный процесс структурной сборки клеток аксонемы, обеспечивающий большее количество ступеней, подверженных возрастной патологии. Такое увеличение доли дефектов может отражать дегенеративные изменения со старением в зародышевом эпителии и / или во внутренней программе, управляющей спермиогенезом.
Такое увеличение доли дефектов может отражать дегенеративные изменения со старением в зародышевом эпителии и / или во внутренней программе, управляющей спермиогенезом.
Только в двух предыдущих исследованиях были изучены данные о семенной жидкости у значительного числа бесплодных мужчин старше 50 лет. Одно исследование 23 дедушек старше 60 лет по сравнению с 20 молодыми отцами сообщило о незначительном уменьшении объема спермы на 20%, значительном увеличении плотности сперматозоидов и отсутствии значительных изменений в общем количестве сперматозоидов или морфологии сперматозоидов (Nieschlag et al. ., 1982). Небольшой размер выборки этого исследования мог ограничить его возможности по обнаружению изменений в объеме семенной жидкости и выделении сперматозоидов. Отсутствие подробного морфологического анализа в соответствии со «строгими» критериями, используемыми в этом исследовании, также могло привести к неспособности обнаружить незначительные дефекты морфологии сперматозоидов. В другом исследовании изучалась здоровая профессиональная когорта из 97 нынешних или бывших некурящих и в целом здоровых сотрудников лаборатории, включая 42 мужчин старше 50 лет (Eskenazi et al., 2003). Это исследование показало прогрессирующее снижение объема семенной жидкости и общего количества сперматозоидов, в то время как плотность сперматозоидов продемонстрировала незначительную тенденцию к снижению, особенно у мужчин старше 70 лет. Если сравнивать с эталонными нормами ВОЗ, пропорция с аномальным объемом спермы, плотность спермы и общий объем сперматозоидов значительно увеличиваются с возрастом, с наиболее поразительными эффектами в возрасте старше 70 лет. Эти результаты согласуются с настоящим исследованием, а также с вскрытиями результатов, которые продемонстрировали, что влияние старения на размер семенников было значимым только в восьмом десятилетии жизни (Handelsman and Staraj, 1985).Результаты настоящего исследования также согласуются с выводами систематического обзора литературы о влиянии старения на анализ спермы (Kidd et al.
В другом исследовании изучалась здоровая профессиональная когорта из 97 нынешних или бывших некурящих и в целом здоровых сотрудников лаборатории, включая 42 мужчин старше 50 лет (Eskenazi et al., 2003). Это исследование показало прогрессирующее снижение объема семенной жидкости и общего количества сперматозоидов, в то время как плотность сперматозоидов продемонстрировала незначительную тенденцию к снижению, особенно у мужчин старше 70 лет. Если сравнивать с эталонными нормами ВОЗ, пропорция с аномальным объемом спермы, плотность спермы и общий объем сперматозоидов значительно увеличиваются с возрастом, с наиболее поразительными эффектами в возрасте старше 70 лет. Эти результаты согласуются с настоящим исследованием, а также с вскрытиями результатов, которые продемонстрировали, что влияние старения на размер семенников было значимым только в восьмом десятилетии жизни (Handelsman and Staraj, 1985).Результаты настоящего исследования также согласуются с выводами систематического обзора литературы о влиянии старения на анализ спермы (Kidd et al. , 2001). После оценки 28 исследований анализа спермы был сделан вывод, что старение связано с уменьшением объема и морфологии сперматозоидов, но не с плотностью сперматозоидов. Однако в этом обзоре не оценивалось общее количество сперматозоидов — параметр, на который меньше влияет интервал воздержания, а эта переменная, в свою очередь, плохо контролируется в большинстве исследований.Кроме того, в большинстве рассмотренных исследований участвовали мужчины, посещающие клиники по лечению бесплодия, и очень немногие из них были старше 50 лет. В этом контексте настоящее исследование распространяет эти результаты на большую группу пожилых мужчин, не страдающих бесплодием.
, 2001). После оценки 28 исследований анализа спермы был сделан вывод, что старение связано с уменьшением объема и морфологии сперматозоидов, но не с плотностью сперматозоидов. Однако в этом обзоре не оценивалось общее количество сперматозоидов — параметр, на который меньше влияет интервал воздержания, а эта переменная, в свою очередь, плохо контролируется в большинстве исследований.Кроме того, в большинстве рассмотренных исследований участвовали мужчины, посещающие клиники по лечению бесплодия, и очень немногие из них были старше 50 лет. В этом контексте настоящее исследование распространяет эти результаты на большую группу пожилых мужчин, не страдающих бесплодием.
Настоящее оппортунистическое исследование страдает значительным ограничением нерепрезентативной выборки, что практически неизбежно в исследованиях, требующих анализа спермы (Cohn et al. , 2002). Подобные проблемы по существу сводят на нет утверждения об исторических изменениях в выходе сперматозоидов, в которых нерепрезентативные образцы экстраполировались на их эпоху или географическое положение (Handelsman, 2001). Было бы также ошибочно экстраполировать настоящие данные на пожилых людей без серьезных оговорок и независимого воспроизведения. Тем не менее, пожертвовав оценкой подвижности сперматозоидов, используя этот удобный образец, мы все же смогли проанализировать объем эякулята, плотность сперматозоидов, выделение, жизнеспособность и морфологию у пожилых мужчин и сравнить с более молодыми мужчинами, набранными и обследованными в той же клинике и лаборатории. Тем не менее, требование образца спермы ограничит участие в настоящем исследовании не только сильных мужчин, но и людей с другим отношением, влияние или корреляты которых на сохранение функции яичек с возрастом остаются неизвестными.
Было бы также ошибочно экстраполировать настоящие данные на пожилых людей без серьезных оговорок и независимого воспроизведения. Тем не менее, пожертвовав оценкой подвижности сперматозоидов, используя этот удобный образец, мы все же смогли проанализировать объем эякулята, плотность сперматозоидов, выделение, жизнеспособность и морфологию у пожилых мужчин и сравнить с более молодыми мужчинами, набранными и обследованными в той же клинике и лаборатории. Тем не менее, требование образца спермы ограничит участие в настоящем исследовании не только сильных мужчин, но и людей с другим отношением, влияние или корреляты которых на сохранение функции яичек с возрастом остаются неизвестными.
Дополнительная оговорка в отношении этого образца заключается в том, что пожилые мужчины были предвзяты из-за отбора, требующего биопсии простаты для оценки возможного рака простаты. Теоретически заболевание предстательной железы может блокировать экскременты протоковой системы или иметь более общие системные эффекты на сперматогенез. Однако мужчины с подтвержденным биопсией раком простаты и без него не различались по параметрам спермы. Общее хорошее здоровье участников этого исследования вместе с минимальной степенью и низкой степенью подтвержденного биопсией рака делает маловероятным, что системные эффекты рака будут достаточными, чтобы повлиять на производство спермы.Хотя хорошо известно, что хроническое, даже бессимптомное заболевание может ускорять возрастное снижение уровня тестостерона в крови (Gray et al. , 1991a; b; Feldman et al. , 2002), сперматогенез относительно невосприимчив к аналогичному процессу. такие факторы, как упражнения, у молодых мужчин (Lucia et al. , 1996). Эти соображения позволяют предположить, что на выработку и функцию сперматозоидов у пожилых мужчин минимально или не повлиял их выбор для биопсии простаты.
Однако мужчины с подтвержденным биопсией раком простаты и без него не различались по параметрам спермы. Общее хорошее здоровье участников этого исследования вместе с минимальной степенью и низкой степенью подтвержденного биопсией рака делает маловероятным, что системные эффекты рака будут достаточными, чтобы повлиять на производство спермы.Хотя хорошо известно, что хроническое, даже бессимптомное заболевание может ускорять возрастное снижение уровня тестостерона в крови (Gray et al. , 1991a; b; Feldman et al. , 2002), сперматогенез относительно невосприимчив к аналогичному процессу. такие факторы, как упражнения, у молодых мужчин (Lucia et al. , 1996). Эти соображения позволяют предположить, что на выработку и функцию сперматозоидов у пожилых мужчин минимально или не повлиял их выбор для биопсии простаты.
Оценка потенциального воздействия изменений старения такого масштаба на фертильность является умозрительной. Давно известно, что обычные параметры спермы частично совпадают между мужчинами, которых определяют как фертильные, бесплодные, и большинством, у которых в любое время не определена фертильность. Неоднократные попытки категорически различить такие группы, как правило, были безуспешными (MacLeod and Gold, 1951; Meistrich, Brown, 1983; Guzick et al. , 2001). Один из подходов заключается в сравнении результатов с общепринятым эталоном, для которого хорошо подходят справочные критерии Руководства ВОЗ по сперме.Несмотря на то, что его критикуют за то, что он имеет оракулярную, а не эмпирическую основу, и за то, что он слишком высок (Handelsman, 1997; Lemcke et al. , 1997; Ombelet et al. , 1997; Chia et al. , 1998; Andersen et al. , 2000) или слишком низкими (Bonde et al. , 1998; Zinaman et al. , 2000), тем не менее, критерии ВОЗ представляют собой широко понятный набор независимых и традиционных критериев для предположительно нормального очищения семенной жидкости. для плодородных мужчин.По этим критериям общее снижение качества спермы у пожилых мужчин было умеренным и все еще в значительной степени способствовало фертильности.
Неоднократные попытки категорически различить такие группы, как правило, были безуспешными (MacLeod and Gold, 1951; Meistrich, Brown, 1983; Guzick et al. , 2001). Один из подходов заключается в сравнении результатов с общепринятым эталоном, для которого хорошо подходят справочные критерии Руководства ВОЗ по сперме.Несмотря на то, что его критикуют за то, что он имеет оракулярную, а не эмпирическую основу, и за то, что он слишком высок (Handelsman, 1997; Lemcke et al. , 1997; Ombelet et al. , 1997; Chia et al. , 1998; Andersen et al. , 2000) или слишком низкими (Bonde et al. , 1998; Zinaman et al. , 2000), тем не менее, критерии ВОЗ представляют собой широко понятный набор независимых и традиционных критериев для предположительно нормального очищения семенной жидкости. для плодородных мужчин.По этим критериям общее снижение качества спермы у пожилых мужчин было умеренным и все еще в значительной степени способствовало фертильности. Тем не менее, в среднем мужчинам этого возраста может потребоваться больше времени для зачатия, и более высокая доля может потребовать лечения мужского бесплодия по общепринятым стандартам.
Тем не менее, в среднем мужчинам этого возраста может потребоваться больше времени для зачатия, и более высокая доля может потребовать лечения мужского бесплодия по общепринятым стандартам.
Мы пришли к выводу, что в этой удобной выборке пожилых мужчин, не страдающих бесплодием, плотность сперматозоидов не снижена по сравнению с более молодыми мужчинами, но уменьшение объема спермы маскирует снижение общего количества сперматозоидов.Кроме того, с возрастом снижается морфология и жизнеспособность сперматозоидов. Тем не менее, это возрастное снижение является лишь умеренным, и степень, в которой они могут увеличить отсроченное зачатие и лечение мужского бесплодия, остается неопределенной. Принимая во внимание все более поздний возраст вступления в брак, учащение повторных браков и увеличение продолжительности жизни мужчин, которые теоретически способны к сохранению отцовства на протяжении всей жизни, недостаточность исследований в этой области является поразительной, и желательны более подробные исследования бесплодных пожилых мужчин. .
.
Статистическое распределение объема спермы и выделения спермы у мужчин старшего и молодого возраста
| . | Минимум . | I квартал . | 2 квартал . | 3 квартал . | Максимум . | Среднее . | SD . | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Мужчины пожилого возраста ( n = 55) | |||||||||||||||
| Возраст (лет) | 905 90579 | 63 | 7 | ||||||||||||
| Рак простаты | 52 | 58 | 63 | 69 | 76 | 64 | 7 | 66 | 79 | «> 62 | 7 | ||||
| Объем спермы (мл) | 0.05 | 1 | 1,6 | 2,5 | 5 | 1,8 | 1,2 | ||||||||
| Рак предстательной железы | 0,05 | 1 | 1,2 | 2,1 | 905 4 Нет рака простаты0,1 | 1 | 2 | 3 | 5 | 2,0 | 1,3 | ||||
| Плотность сперматозоидов (М / мл) | 0 | 21 | 64 | 117 | 147 | ||||||||||
| Рак предстательной железы | 0 | 41 | 79 | 179 | 585 | 132 | 161 | 161 | 9041 905 905 905 905 905 905 905 905 905 905 905 905 905«> 129 | 475 | 107 | 136 | 9049 8Всего спермы (м / эякулят) | 0 | 27 | 95 * | 282 | 1395 | 198 | 259 |
| Рак простаты41 | 905 905 905 329585 | 184 | 174 | ||||||||||||
| Отсутствие рака простаты | 0 | 18 | 78 | 266 | 1395 | 210 | 322 905 ) | ||||||||
| Возраст (лет) | 17 | 26 | 31 | 38 | 905 905 905 905 905 905 905 905 905 905 (мл)0.2 | 2 | 3 | «> 4,2 | 9,9 | 3,2 | 1,7 | ||||
| Плотность сперматозоидов (м / мл) | 0 | 44 | 73 | 114 | 114 | 63||||||||||
| Всего спермы (м / эякулят) | 0 | 114 | 203 | 368 | 2560 | 284 | 277 | ||||||||
| Минимум . | I квартал . | 2 квартал . | 3 квартал . | Максимум . | Среднее . | SD . | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Мужчины пожилого возраста ( n = 55) | |||||||||||||||
| Возраст (лет) | 905 905«> 79 | 63 | 7 | ||||||||||||
| Рак простаты | 52 | 58 | 63 | 69 | 76 | 64 | 7 | 66 | 79 | 62 | 7 | ||||
| Объем спермы (мл) | 0.05 | 1 | 1,6 | 2,5 | 5 | 1,8 | 1,2 | ||||||||
| Рак предстательной железы | 0,05 | 1 | 1,2 | 2,1 | 905 4 Нет рака простаты0,1 | 1 | 2 | 3 | 5 | 2,0 | 1,3 | ||||
| Плотность сперматозоидов (М / мл) | 0 | «> 21 | 64 | 117 | 147 | ||||||||||
| Рак предстательной железы | 0 | 41 | 79 | 179 | 585 | 132 | 161 | 161 | 9041 905 905 905 905 905 905 905 905 905 905 905 905 905129 | 475 | 107 | 136 | 9049 8Всего спермы (м / эякулят) | 0 | 27 | 95 * | 282 | 1395 | 198 | 259 |
| Рак простаты41 | 905 905 905 329585 | 184 | 174 | ||||||||||||
| Отсутствие рака простаты | 0 | 18 | 78 | 266 | 1395 | 210 | 322 905 ) | ||||||||
| Возраст (лет) | 17 | 26 | 31 | 38 | 905 905 905 905 905 905 905 905 905 905 (мл)0.2 | 2 | 3 | 4,2 | 9,9 | 3,2 | 1,7 | ||||
| Плотность сперматозоидов (м / мл) | 0 | 44 | 73 | 114 | 114 | 63||||||||||
| Всего спермы (м / эякулят) | 0 | 114 | 203 | 368 | 2560 | 284 | 277 | ||||||||
Статистическое распределение объема спермы и выделения спермы у мужчин старшего и молодого возраста
| . | Минимум . | I квартал . | 2 квартал . | 3 квартал . | Максимум . | Среднее . | SD . | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Мужчины пожилого возраста ( n = 55) | |||||||||||||||
| Возраст (лет) | 905 90579 | 63 | 7 | ||||||||||||
| Рак простаты | 52 | 58 | 63 | 69 | 76 | 64 | 7 | 66 | 79 | 62 | 7 | ||||
| Объем спермы (мл) | 0.05 | 1 | 1,6 | 2,5 | 5 | 1,8 | 1,2 | ||||||||
| Рак предстательной железы | 0,05 | 1 | 1,2 | 2,1 | 905 4 Нет рака простаты0,1 | 1 | 2 | 3 | 5 | 2,0 | 1,3 | ||||
| Плотность сперматозоидов (М / мл) | 0 | 21 | 64 | 117 | 147 | ||||||||||
| Рак предстательной железы | 0 | 41 | 79 | 179 | 585 | 132 | 161 | 161 | 9041 905 905 905 905 905 905 905 905 905 905 905 905 905129 | 475 | 107 | 136 | 9049 8Всего спермы (м / эякулят) | 0 | 27 | 95 * | 282 | 1395 | 198 | 259 |
| Рак простаты41 | 905 905 905 329585 | 184 | 174 | ||||||||||||
| Отсутствие рака простаты | 0 | 18 | 78 | 266 | 1395 | 210 | 322 905 ) | ||||||||
| Возраст (лет) | 17 | 26 | 31 | 38 | 905 905 905 905 905 905 905 905 905 905 (мл)0.2 | 2 | 3 | 4,2 | 9,9 | 3,2 | 1,7 | ||||
| Плотность сперматозоидов (м / мл) | 0 | 44 | 73 | 114 | 114 | 63||||||||||
| Всего спермы (м / эякулят) | 0 | 114 | 203 | 368 | 2560 | 284 | 277 | ||||||||
| Минимум . | I квартал . | 2 квартал . | 3 квартал . | Максимум . | Среднее . | SD . | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Мужчины пожилого возраста ( n = 55) | |||||||||||||||
| Возраст (лет) | 905 90579 | 63 | 7 | ||||||||||||
| Рак простаты | 52 | 58 | 63 | 69 | 76 | 64 | 7 | 66 | 79 | 62 | 7 | ||||
| Объем спермы (мл) | 0.05 | 1 | 1,6 | 2,5 | 5 | 1,8 | 1,2 | ||||||||
| Рак предстательной железы | 0,05 | 1 | 1,2 | 2,1 | 905 4 Нет рака простаты0,1 | 1 | 2 | 3 | 5 | 2,0 | 1,3 | ||||
| Плотность сперматозоидов (М / мл) | 0 | 21 | 64 | 117 | 147 | ||||||||||
| Рак предстательной железы | 0 | 41 | 79 | 179 | 585 | 132 | 161 | 161 | 9041 905 905 905 905 905 905 905 905 905 905 905 905 905129 | 475 | 107 | 136 | 9049 8Всего спермы (м / эякулят) | 0 | 27 | 95 * | 282 | 1395 | 198 | 259 |
| Рак простаты41 | 905 905 905 329585 | 184 | 174 | ||||||||||||
| Отсутствие рака простаты | 0 | 18 | 78 | 266 | 1395 | 210 | 322 905 ) | ||||||||
| Возраст (лет) | 17 | 26 | 31 | 38 | 905 905 905 905 905 905 905 905 905 905 (мл)0.2 | 2 | 3 | 4,2 | 9,9 | 3,2 | 1,7 | ||||
| Плотность сперматозоидов (м / мл) | 0 | 44 | 73 | 114 | 114 | 63||||||||||
| Всего спермы (м / эякулят) | 0 | 114 | 203 | 368 | 2560 | 284 | 277 | ||||||||
Статистическое распределение морфологии сперматозоидов у мужчин старшего и молодого возраста
| . | Минимум . | I квартал . | 2 квартал . | 3 квартал . | Максимум . | Среднее . | SD . | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Мужчины пожилого возраста ( n = 55) | ||||||||||||||
| Возраст (лет) | 905 90579 | 63 | 7 | |||||||||||
| % нормальный | 0 | 6 | 15 | 19 | 40 | 14 | 9 | |||||||
| 905 | 69 | 79 | 61 | 15 | ||||||||||
| Шейка | 0 | 31 | 34 | 38 | 45 | 33 | 8 | 35 | 49 | 30 | 10 | |||
| Cyto плазменные капли | 0 | 1 | 1 | 1 | 11 | 1.2 | 1,8 | |||||||
| TZI | 0 | 1,47 | 1,52 | 1,58 | 1,76 | 1,47 | 0,32 | |||||||
| 41 905 905 905 905 905 905 905 905 9022 905 | 51 | 22 | ||||||||||||
| Мужчины младшего возраста ( n = 84) | 44 | 51 | 38 | 8 | ||||||||||
| % нормальный | 8 | 18 | 25 | 32 | 46 | 25 | 9 | 90563 | 72 | 89 | 63 | 11 | 9 0515||
| Горловина | 18 | 27 | 31 | 37 | 54 | 32 | 8 | |||||||
| Хвост | 0 | 9 | 22 | 905 9|||||||||||
| Цитоплазматические капли | 0 | 0 | 0 | 1 | 7 | 0.5 | 1,2 | |||||||
| TZI | 1,26 | 1,44 | 1,48 | 1,53 | 1,66 | 1,48 | 0,08 | |||||||
| 0,08 | ||||||||||||||
| 905 905 905 905 905 905 905 | 80 | 8 | ||||||||||||
| . | Минимум . | I квартал . | 2 квартал . | 3 квартал . | Максимум . | Среднее . | SD . | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Мужчины пожилого возраста ( n = 55) | ||||||||||||||
| Возраст (лет) | 905 90579 | 63 | 7 | |||||||||||
| % нормальный | 0 | 6 | 15 | 19 | 40 | 14 | 9 | |||||||
| 905 | 69 | 79 | 61 | 15 | ||||||||||
| Шейка | 0 | 31 | 34 | 38 | 45 | 33 | 8 | 35 | 49 | 30 | 10 | |||
| Cyto плазменные капли | 0 | 1 | 1 | 1 | 11 | 1.2 | 1,8 | |||||||
| TZI | 0 | 1,47 | 1,52 | 1,58 | 1,76 | 1,47 | 0,32 | |||||||
| 41 905 905 905 905 905 905 905 905 9022 905 | 51 | 22 | ||||||||||||
| Мужчины младшего возраста ( n = 84) | 44 | 51 | 38 | 8 | ||||||||||
| % нормальный | 8 | 18 | 25 | 32 | 46 | 25 | 9 | 90563 | 72 | 89 | 63 | 11 | 9 0515||
| Горловина | 18 | 27 | 31 | 37 | 54 | 32 | 8 | |||||||
| Хвост | 0 | 9 | 22 | 905 9|||||||||||
| Цитоплазматические капли | 0 | 0 | 0 | 1 | 7 | 0.5 | 1,2 | |||||||
| TZI | 1,26 | 1,44 | 1,48 | 1,53 | 1,66 | 1,48 | 0,08 | |||||||
| 0,08 | ||||||||||||||
| 905 905 905 905 905 905 905 905 905 | 80 | 8 | ||||||||||||
Статистическое распределение морфологии сперматозоидов у мужчин старшего и молодого возраста
| . | Минимум . | I квартал . | 2 квартал . | 3 квартал . | Максимум . | Среднее . | SD . | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Мужчины пожилого возраста ( n = 55) | ||||||||||||||
| Возраст (лет) | 905 90579 | 63 | 7 | |||||||||||
| % нормальный | 0 | 6 | 15 | 19 | 40 | 14 | 9 | |||||||
| 905 | 69 | 79 | 61 | 15 | ||||||||||
| Шейка | 0 | 31 | 34 | 38 | 45 | 33 | 8 | 35 | 49 | 30 | 10 | |||
| Cyto плазменные капли | 0 | 1 | 1 | 1 | 11 | 1.2 | 1,8 | |||||||
| TZI | 0 | 1,47 | 1,52 | 1,58 | 1,76 | 1,47 | 0,32 | |||||||
| 41 905 905 905 905 905 905 905 905 9022 905 | 51 | 22 | ||||||||||||
| Мужчины младшего возраста ( n = 84) | 44 | 51 | 38 | 8 | ||||||||||
| % нормальный | 8 | 18 | 25 | 32 | 46 | 25 | 9 | 90563 | 72 | 89 | 63 | 11 | 9 0515||
| Горловина | 18 | 27 | 31 | 37 | 54 | 32 | 8 | |||||||
| Хвост | 0 | 9 | 22 | 905 9|||||||||||
| Цитоплазматические капли | 0 | 0 | 0 | 1 | 7 | 0.5 | 1,2 | |||||||
| TZI | 1,26 | 1,44 | 1,48 | 1,53 | 1,66 | 1,48 | 0,08 | |||||||
| 0,08 | ||||||||||||||
| 905 905 905 905 905 905 905 | 80 | 8 | ||||||||||||
| . | Минимум . | I квартал . | 2 квартал . | 3 квартал . | Максимум . | Среднее . | SD . | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Мужчины пожилого возраста ( n = 55) | ||||||||||||||
| Возраст (лет) | 905 90579 | 63 | 7 | |||||||||||
| % нормальный | 0 | 6 | 15 | 19 | 40 | 14 | 9 | |||||||
| 905 | 69 | 79 | 61 | 15 | ||||||||||
| Шейка | 0 | 31 | 34 | 38 | 45 | 33 | 8 | 35 | 49 | 30 | 10 | |||
| Cyto плазменные капли | 0 | 1 | 1 | 1 | 11 | 1.2 | 1,8 | |||||||
| TZI | 0 | 1,47 | 1,52 | 1,58 | 1,76 | 1,47 | 0,32 | |||||||
| 41 905 905 905 905 905 905 905 905 9022 905 | 51 | 22 | ||||||||||||
| Мужчины младшего возраста ( n = 84) | 44 | 51 | 38 | 8 | ||||||||||
| % нормальный | 8 | 18 | 25 | 32 | 46 | 25 | 9 | 90563 | 72 | 89 | 63 | 11 | 9 0515||
| Горловина | 18 | 27 | 31 | 37 | 54 | 32 | 8 | |||||||
| Хвост | 0 | 9 | 22 | 905 9|||||||||||
| Цитоплазматические капли | 0 | 0 | 0 | 1 | 7 | 0.5 | 1,2 | |||||||
| TZI | 1,26 | 1,44 | 1,48 | 1,53 | 1,66 | 1,48 | 0,08 | |||||||
| 0,08 | ||||||||||||||
| 905 905 905 905 905 905 905 | 80 | 8 | ||||||||||||
Ссылки
Андерсен А.Г., Йенсен Т.К., Карлсен Э., Йоргенсен Н., Андерссон А.М., Краруп Т., Кейдинг Н. и Скаккебек Н.С. (
2000
) Высокая частота неоптимального качества спермы в неизбираемой популяции молодых мужчин.Hum Reprod
15
,366
–372.Андерсон Б.А. (
1975
) Мужской возраст и фертильность: результаты из Ирландии до 1911 года.Индекс населения
41
,561
–567.Бонд JP, Эрнст Э., Йенсен Т.К., Хьоллунд Н.Х., Колстад Х., Хенриксен Т.Б., Шайке Т., Гиверкман А., Олсен Дж. И Скаккебек Н.Е. (
1998
) Связь между качеством спермы и фертильностью: популяционное исследование 430 специалистов по планированию первой беременности.Ланцет
352
,1172
–1177.Chia SE, Tay SK и Lim ST (
1998
) Что представляет собой нормальный семенной анализ? Параметры спермы 243 фертильных мужчин.Hum Reprod
13
,3394
–3398.Клементс Дж. А., Роде П., Аллен В., Хайланд В. Дж., Самаратунга М. Л., Тилли В. Д., Лавин М. Ф. и Гардинер Р. А. (
1999
) Молекулярное определение клеток простаты в эякуляте и смывах уретры у мужчин с подозрением на рак простаты.Дж Урол
161
,1337
–1343.Кон Б.А., Оверстрит Д.В., Фогель Р.Дж., Бразилия С.К., Бэрд Д.Д. и Чирилло П.М. (
2002
) Эпидемиологические исследования качества спермы человека: рекомендации по дизайну исследования.Am J Epidemiol
155
,664
–671.Эскенази Б., Вайробек А.Дж., Слотер Э., Кидд С.А., Мур Л., Янг С. и Мур Д. (
2003
) Связь возраста и качества спермы у здоровых мужчин.Hum Reprod
18
,447
–454.Feldman HA, Johannes CB, Derby CA, Kleinman KP, Mohr BA, Araujo AB и McKinlay JB (
2000
) Эректильная дисфункция и факторы риска коронарных заболеваний: предполагаемые результаты исследования старения мужчин в Массачусетсе.Предыдущая Med
30
,328
–338.Feldman HA, Longcope C, Derby CA, Johannes CB, Araujo AB, Coviello AD, Bremner WJ и McKinlay JB (
2002
Возрастные тенденции в уровне сывороточного тестостерона и других гормонов у мужчин среднего возраста: продольные результаты Массачусетского исследования старения мужчин.J Clin Endocrinol Metab
87
,589
–598.Гардинер Р.А., Самаратунга М.Л., Гвинн Р.А., Клэг А., Сеймур Г.Дж. и Лавин М.Ф. (
1996
) Патологические клетки простаты в эякулятах мужчин с раком простаты — предварительный отчет.Br J Урол
78
,414
–418.Гардинер Р.А., Бургер М., Клементс Д.А. и Лавин М.Ф. (
2003
) Осознание потенциала эякулята / семенной жидкости в обнаружении и прогнозировании естественного течения.Методы Mol Med
81
,199
–217.Gray A, Berlin JA, McKinlay JB и Longcope C (
1991a
) Изучение влияния дизайна исследования на связь тестостерона и мужского старения: результаты метаанализа.J Clin Epidemiol
44
,671
–684.Gray A, Feldman HA, McKinlay JB и Longcope C (
1991b
) Возраст, болезнь и изменение уровня половых гормонов у мужчин среднего возраста: результаты исследования старения мужчин в Массачусетсе.J Clin Endocrinol Metab
73
,1016
–1025.Guzick DS, Overstreet JW, Factor-Litvak P, Brazil CK, Nakajima ST, Coutifaris C, Carson SA, Cisneros P, Steinkampf MP, Hill JA et al.(
2001
) Морфология, подвижность и концентрация сперматозоидов у фертильных и бесплодных мужчин.N Engl J Med
345
,1388
–1393.Handelsman DJ (
1997
) Количество сперматозоидов у здоровых мужчин в Австралии: величина систематической ошибки, вызванной добровольным отбором добровольцев.Hum Reprod
12
,2701
–2705.Handelsman DJ (
2001
) Эстрогены и падающее количество сперматозоидов.Репрод Fertil Dev
13
,317
–324.Handelsman DJ и Staraj S (
1985
) Размер яичек: последствия старения, недоедания и болезней.Дж Андрол
6
,144
–151.Handelsman DJ, Conway AJ, Boylan LM и Turtle JR (
1984
) Функция яичек у потенциальных доноров спермы: нормальные диапазоны и последствия курения и варикоцеле.Инт Дж Андрол
7
,369
–382.Харман С.М., Меттер Э.Дж., Тобин Дж.Д., Пирсон Дж. И Блэкман М.Р. (
2001
) Продольные эффекты старения на уровни общего и свободного тестостерона в сыворотке крови у здоровых мужчин.Балтиморское лонгитюдное исследование старения.J Clin Endocrinol Metab
86
,724
–731.Хасан М.А. и Киллик С.Р. (
2003
) Влияние мужского возраста на фертильность: данные о снижении мужской фертильности с возрастом.Fertil Steril
79
(Дополнение 3),1520
–1527.Дженсен Т.К., Йоргенсен Н., Пунаб М., Хауген Т.Б., Суоминен Дж., Зилайтиене Б., Хорте А., Андерсен А.Г., Карлсен Э., Магнус О. и др. (
2004
) Связь воздействия курения матери в утробе с пониженным качеством спермы и размером яичек в зрелом возрасте: перекрестное исследование 1770 молодых мужчин из общей популяции в пяти европейских странах.Am J Epidemiol
159
,49
–58.Иоффе М (
2003
) Приглашенный комментарий: потенциал для мониторинга плодовитости и остающиеся проблемы.Am J Epidemiol
157
,89
–93.Джонсон Л (
1986
) Сперматогенез и старение у человека.Дж Андрол
7
,331
–354.Кидд С.А., Эскенази Б. и Вайробек А.Дж. (
2001
) Влияние возраста мужчин на качество спермы и фертильность: обзор литературы.Fertil Steril
75
,237
–248.Kinsey AC, Pomeroy WC и Martin CE (
1948
) Сексуальное поведение мужчины.У. Б. Сондерс, Филадельфия, Пенсильвания, США.Китахара С., Ёсида К., Исидзака К., Хигаши Ю., Такаги К. и Осима Х. (
1998
) Неэффективность вторичного лечения без антител против хорионического гонадотропина человека у пациента с синдромом Каллмана.Int J Urol
5
,398
–400.Lemcke B, Behre HM и Nieschlag E (
1997
) Часто субнормальные профили спермы нормальных добровольцев, набранных старше 17 лет.Инт Дж Андрол
20
,144
–52.Леридон H (
1977
) Фертильность человека: основные компоненты. Издательство Чикагского университета, Чикаго, Иллинойс, США.Люсия А., Чичарро Дж. Л., Перес М., Серратоса Л., Бандрес Ф и Легидо Дж. С. (
1996
) Репродуктивная функция у спортсменов-мужчин на выносливость: анализ спермы и гормональный фон.J Appl Physiol
81
,2627
–2636.МакЛауд Дж и Голд RZ (
1951
) Мужской фактор фертильности и бесплодия. II. Сперматозоиды насчитывают 1000 мужчин с известной фертильностью и 1000 случаев бесплодных браков.Дж Урол
66
,436
–439.Мейстрих М.Л. и Браун С.К. (
1983
) Оценка повышенного риска бесплодия человека из-за изменения характеристик спермы.Fertil Steril
40
,220
–230.Менкен Дж., Трассел Дж. И Ларсен Ю. (
1986
) Возраст и бесплодие.Наука
233
,1389
–1394.Нишлаг Э., Ламмерс У., Фрайшем К.В., Лангер К. и Викингс Э.
1982
) Репродуктивная функция у молодых отцов и дедов.J Clin Endocrinol Metab
55
,676
–681.Омбелет В., Босманс Э., Янссен М. и др. (
1997
) Параметры спермы в фертильной и субфертильной популяции: необходимость изменения интерпретации анализа спермы.Hum Reprod
12
,987
–993.Шварц Д. и Мэйо М.Дж. (
1982
) Женская плодовитость как функция возраста: результаты искусственного оплодотворения у 2193 первородящих женщин с азооспермией мужей.Федерация CECOS.N Engl J Med
306
,404
–406.Шварц Д., Лапланш А., Жуанне П. и Дэвид Г. (
1979
) Вариабельность человеческой спермы внутри субъекта в отношении количества сперматозоидов, объема, общего количества сперматозоидов и продолжительности воздержания.J Reprod Fertil
57
,391
–395.Таш Дж. А., Макговерн Дж. Х. и Шлегель П. Н. (
2000
) Приобретенный гипогонадотропный гипогонадизм, проявляющийся уменьшением объема семенной жидкости.Урология
56
,669
.Всемирная организация здравоохранения (
1999
) Лабораторное руководство ВОЗ по исследованию взаимодействия человеческой спермы и сперматозоидов с цервикальной слизью.Издательство Кембриджского университета, Кембридж, Великобритания.Зинаман MJ, Brown CC, Selevan SG и Clegg ED (
2000
) Качество спермы и фертильность человека: проспективное исследование здоровых пар.Дж Андрол
21
,145
–153.Заметки автора
Отделения 1Урологии и 4Андрологии, Госпиталь Конкорд, Сидней, Новый Южный Уэльс, 2139, Австралия, 2 Отделение урологии, Больница общего профиля Чанги, Сингапур NSW 2139, Австралия
Human Reproduction vol.19 нет. 8 © Европейское общество репродукции человека и эмбриологии, 2004; все права защищены
.

