К какому врачу обратиться при боли в икроножной мышце
Хирурги Москвы — последние отзывы
Ирина Анатольевна специалист первого класса
Аноним, 13 сентября 2021
Доктор подсказала нам, что нужно походить на массаж и проделать физио-терапию. Врач очень вежливо отнеслась к ребёнку.
Женя, 16 сентября 2021
Внимательный, аккуратный доктор. Земфира Узерировна быстро сделала мне необходимую процедуру. После я поинтересовалась, что ещё можно сделать. И доктор все мне подсказала. Все прошло хорошо. Внимательный, интеллигентный, хороший, понимающий специалист.
Анастасия, 17 сентября 2021
Мне очень понравился врач. Аккуратная и понимающая женщина. С деликатными проблемами спокойно работает. Я в первый раз у такого специалиста. Всё обследование было вообще не болезненным и Валентина Ханафиевна в итоге выписала рекомендации. Мне потребуется через две недели записаться на повторный приём.
Замечательный доктор, компетентный, знающий. Григорий Григорьевич установил диагноз: варикоз 1 степени и назначил необходимое лечение. Я осталась довольна приемом и порекомендовала бы данного специалиста своим знакомым, при необходимости.
Григорий Григорьевич установил диагноз: варикоз 1 степени и назначил необходимое лечение. Я осталась довольна приемом и порекомендовала бы данного специалиста своим знакомым, при необходимости.
На модерации, 18 сентября 2021
На приёме доктор провёл осмотр, поставил точный диагноз, оказал мне помощь, дал свои советы и рекомендации. Врач внимательный, спокойный, терпеливый, серьёзный, знающий, грамотный, честный, всё понятно и доступно объясняет, профессионал своего дела. Могу рекомендовать данного специалиста своим знакомым, если потребуется и в случае необходимости могу обратиться повторно. Качеством приёма я остался доволен.
Качеством приёма я остался доволен.
Владимир, 15 сентября 2021
Елена, 14 сентября 2021
Врач провёл осмотр, проконсультировал, всё понятно объяснил и назначил пройти обследования.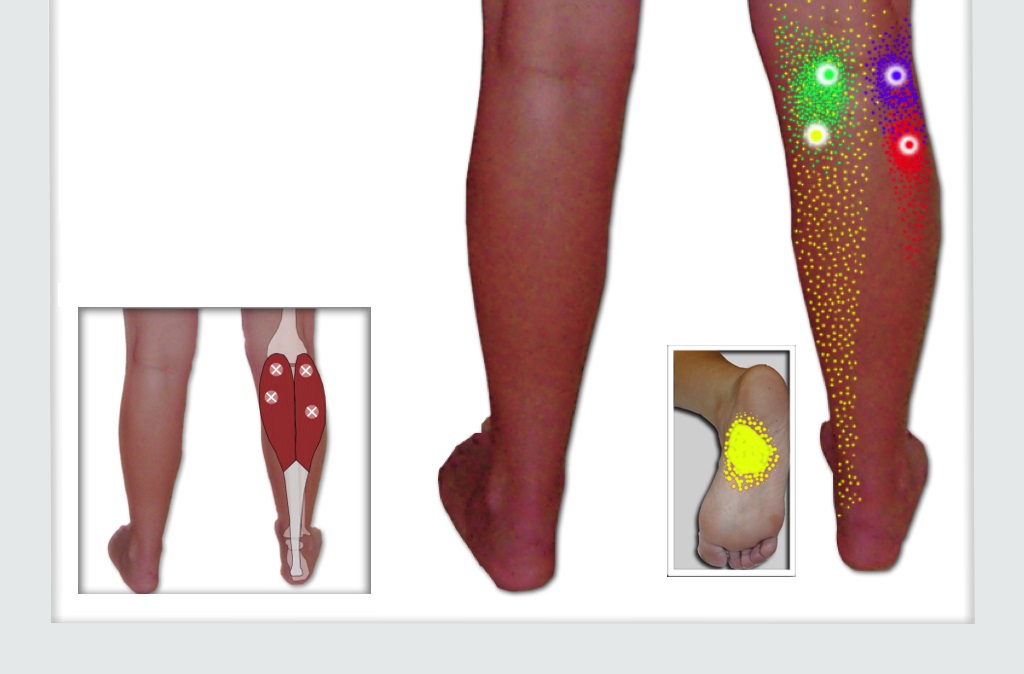 Георгий Леванович произвёл впечатление положительного и доброго доктора. С ребёнком общался очень хорошо, внимательно. Думаю, могу советовать специалиста своим знакомым. Повторно обратимся для дальнейшего решения нашей проблемы.
Георгий Леванович произвёл впечатление положительного и доброго доктора. С ребёнком общался очень хорошо, внимательно. Думаю, могу советовать специалиста своим знакомым. Повторно обратимся для дальнейшего решения нашей проблемы.На модерации, 17 сентября 2021
Прием прошел отлично, просто супер. Видно, что доктор очень опытный и компетентный. На приеме врач провел осмотр, сделал УЗИ, ознакомился с моими анализами. В целом очень внимательно ко мне отнесся. По итогу приема я получила понимание своей проблемы. Специалиста рекомендую знакомым.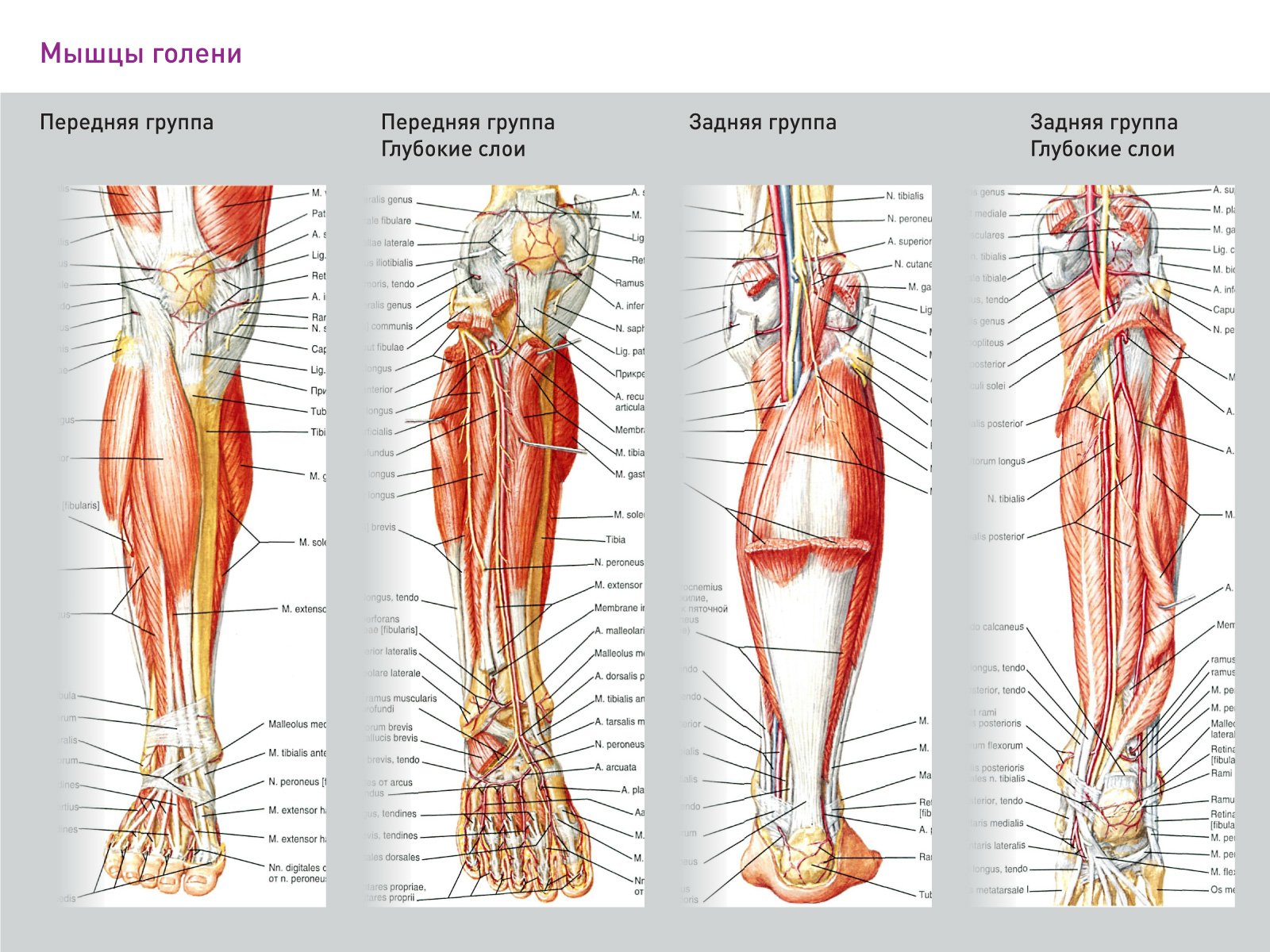
Екатерина, 15 сентября 2021
Прием прошел хорошо, доктор очень внимательный, как мне показалось, компетентный. Не навязывает лишние услуги, корректно преподносит всю информацию, не запугивает и не обнадеживает. Доктор провел осмотр проблемных мест, вынес в итоге рекомендации по лечению и выписал лекарства. Повторно обязательно к нему еще обращусь в дальнейшем.
Елена, 13 сентября 2021
Показать 10 отзывов из 14208«Периодически беспокоят боли в икрах ног.
 С чем это может быть связано?»
С чем это может быть связано?»«Периодически беспокоят боли в икрах ног. С чем это может быть связано?»
Антонина П., Брестская область.
Боль в мышцах ног может быть вызвана большим количеством заболеваний. Я назову лишь самые распространенные.При пояснично–крестцовом радикулите поражается седалищный нерв, который болью отдает в ногу. При подагре увеличивается содержание мочевой кислоты в крови и накапливаются ее соли (ураты) в тканях суставов. Типичный подагрический приступ начинается с боли в суставе большого пальца на ноге. Если заболевание прогрессирует, то патологический процесс распространяется на все большее количество суставов — возникает полиартрит. Чаще всего при подагре страдают суставы именно нижних конечностей. Провоцируют начало приступа, который, как правило, случается ночью, употребление алкогольных напитков, злоупотребление мясными и жирными блюдами, какао, кофе или крепким чаем, а также банными процедурами.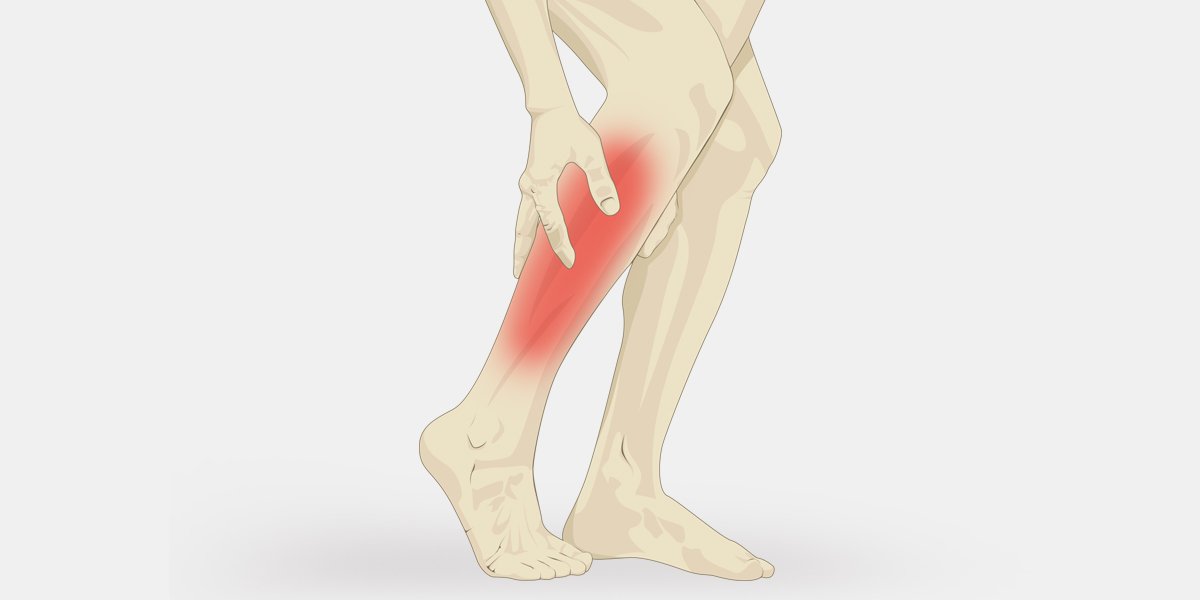
Артрит — хроническое или острое воспаление в суставе и окружающих его тканях, в том числе и мышцах. Артритная боль возникает не только при движении, но и в покое.
При остеоартрозе дегенеративно–дистрофически поражается сустав. Отсюда — механический характер боли, утренняя скованность, ограничение свободы движений в конечности и болезненные уплотнения.
Одной из причин постоянных болей в мышцах нижних конечностей может быть плоскостопие, когда свод стопы становится более плоским, не способным гасить нагрузки. А если этого не происходит, то они ложатся на суставы и мышцы ног.
Болью в ногах может отдавать и атеросклероз артерий нижних конечностей. Эта патология развивается при отложении холестериновых бляшек на внутренней стенке артерии. Она уплотняется, появляется ощущение сжимающей боли, особенно в икроножных мышцах. Боль усиливается при ходьбе. Также характерный признак атеросклероза — вне зависимости от времени года ощущение холодных стоп.
Ныть мышцы ног могут и при варикозном расширении вен. Варикоз развивается медленно — в течение десятилетий. Его прогрессирование ускоряют длительные статические нагрузки на нижние конечности при нахождении в вертикальном положении, малоподвижный образ жизни, избыточная масса тела, длительное нахождение в положении сидя, а также использование гормональных контрацептивов и беременность.
При тромбофлебите воспаляются венозные сосуды, кровь застаивается в ногах, ее свертываемость увеличивается и образуются тромбы — плотные кровяные сгустки.
Отеки ног, нарушения питания кожи и образование на ней трофических изъязвлений, развитие рожистого воспаления… Все это явные признаки лимфостаза — врожденного или приобретенного заболевания, связанного с нарушением оттока жидкости из периферических лимфатических сосудов и капилляров нижних конечностей.
К болевому синдрому приводит и миозит — воспаление мышечной ткани. Он может быть осложнением после различных заболеваний, в том числе и гриппа. При миозите боль дает о себе знать не только при движении, но даже ночью, в покое, или при изменениях погоды. Если человек вынужден долгое время проводить в положении стоя, то происходит застой крови в нижних конечностях. Мышечные ткани ног начинают испытывать кислородное голодание, из них перестают выводиться продукты распада, в частности, молочная кислота. А как результат — боль в мышцах ноги.
При миозите боль дает о себе знать не только при движении, но даже ночью, в покое, или при изменениях погоды. Если человек вынужден долгое время проводить в положении стоя, то происходит застой крови в нижних конечностях. Мышечные ткани ног начинают испытывать кислородное голодание, из них перестают выводиться продукты распада, в частности, молочная кислота. А как результат — боль в мышцах ноги.
Повод для консультации у специалиста — и частые спонтанные судороги в ногах (особенно по ночам). При беге трусцой, быстрой ходьбе, занятиях любым активным видом спорта, а иногда даже при ношении плохо подобранной обуви возможно болезненное растяжение мышц ног.
Болевой синдром может появиться и при излишней массе тела, когда на нижние конечности ложится дополнительная нагрузка. Это неизбежно приводит к боли в мышцах ног, особенно при небольших размерах стопы.
Чтобы вовремя предупредить появление боли в мышцах ног, нужно соблюдать определенные правила. При сосудистой патологии ограничить в своем рационе содержание жирной и богатой холестерином пищи.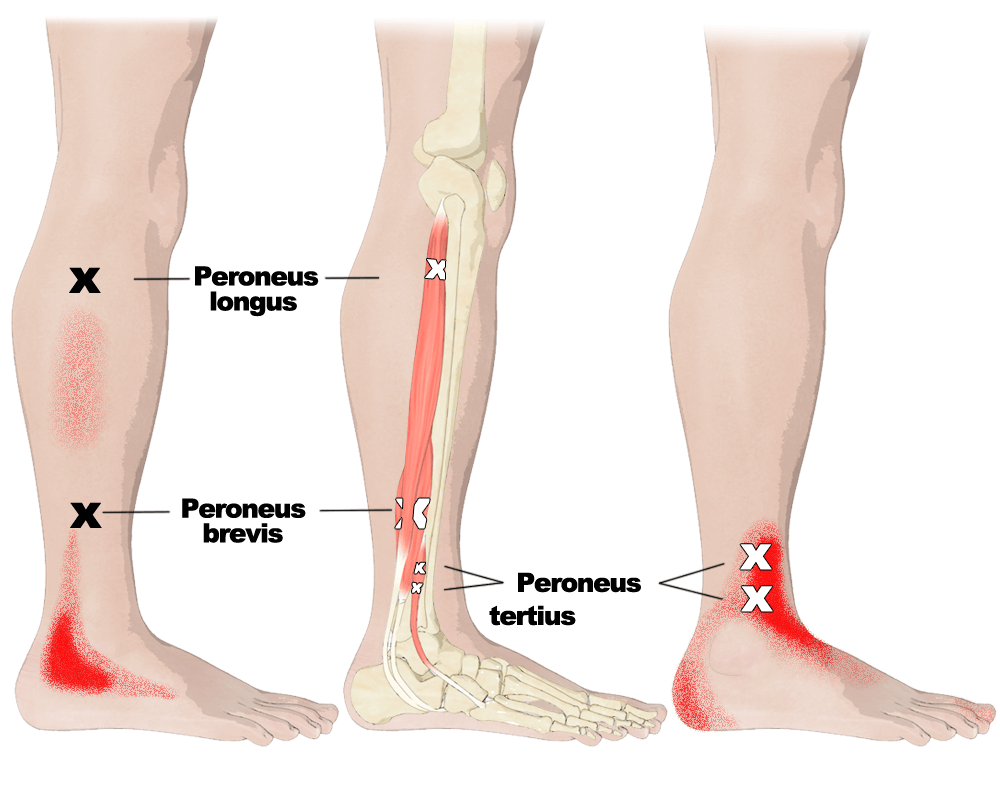 Сбросить лишний вес, а также регулярно выполнять специальный комплекс упражнений, направленный на предупреждение развития варикоза. Не находиться долго в статичном, сидячем или стоячем, положении. Если этого требует ваш вид деятельности, то регулярно делайте перерывы и разминки, меняйте положение тела. При заболеваниях позвоночника или суставов следует выполнять упражнения, укрепляющие мускулатуру и снимающие напряжение мышц в нижних отделах спины.
Сбросить лишний вес, а также регулярно выполнять специальный комплекс упражнений, направленный на предупреждение развития варикоза. Не находиться долго в статичном, сидячем или стоячем, положении. Если этого требует ваш вид деятельности, то регулярно делайте перерывы и разминки, меняйте положение тела. При заболеваниях позвоночника или суставов следует выполнять упражнения, укрепляющие мускулатуру и снимающие напряжение мышц в нижних отделах спины.
Лечением боли в ногах занимаются флебологи, травматологи, ортопеды, хирурги, мануальные и физиотерапевты.
Ольга ПЕРЕСАДА, профессор кафедры акушерства и гинекологии БелМАПО, доктор медицинских наук.
Советская Белоруссия № 112 (24994). Среда, 15 июня 2016
Боли в ноге
Причины боли в ногах, не связанные с заболеванием:
Боль в нижних конечностях (если она кратковременная и нерегулярная) может быть связана не только с заболеванием, но и с длительным физическим напряжением, переутомлением и чаще всего возникают в икроножной мышце.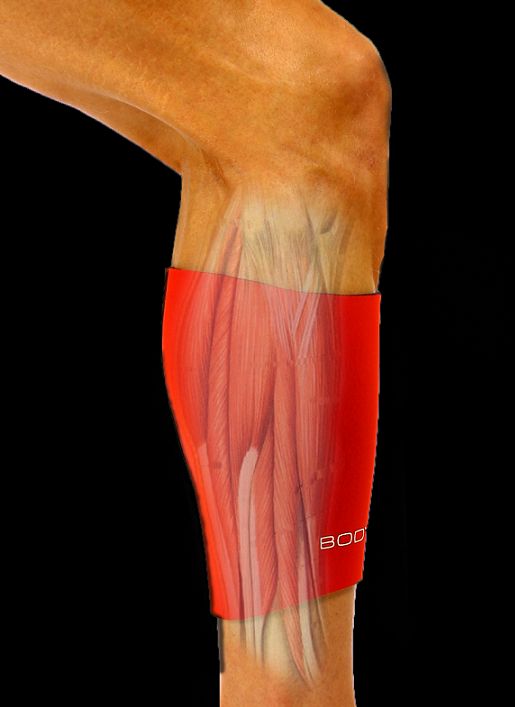 Мышцы ног начинают испытывать кислородное голодание, из них перестают выводиться продукты распада, в частности, молочная кислота. Чтобы устранить их, рекомендуется расслабить мышцы. Для этого достаточно лечь или сесть, изменив тем самым положение конечности, и сильно растереть руками сведённую мышцу.
Мышцы ног начинают испытывать кислородное голодание, из них перестают выводиться продукты распада, в частности, молочная кислота. Чтобы устранить их, рекомендуется расслабить мышцы. Для этого достаточно лечь или сесть, изменив тем самым положение конечности, и сильно растереть руками сведённую мышцу.
Тупые, ноющие и колющие боли в икроножных мышцах, судороги часто бывают после длительной стоячей или сидячей работы. Когда из-за длительного застоя в венах нижних конечностей не происходит нормального кровообращения венозной и артериальной, возникает кислородное голодание.
Боли в ноге – причины, связанные с различными заболеваниями:
1. Боли в ноге при травмах:
— Ушибы ног – наиболее частые повреждения нижних конечностей. При ушибе больной отмечает связь между травмой и возникновением боли. На месте ушиба имеется припухлость и гематома (синяк). Нарушение функции конечности зависит от локализации ушиба, его интенсивности и объема повреждённого участка.
— Переломы костей нижних конечностей – это нарушение целостности кости, а иногда и суставаВ зависимости от выраженности перелома (открытый или закрытый, со смещением или без него) боль в мышцах ноги будет иметь различную интенсивность. Кроме того, при травме сосудисто-нервного пучка будут наблюдаться признаки нарушения кровоснабжения голени и стопы, неврологические расстройства.
— Растяжение мышц нижней конечности может возникать при беге трусцой, быстрой ходьбе, занятиях любым активным видом спорта, а иногда даже при ношении плохо подобранной обуви. Мышцы выглядят вздувшимися, напряжёнными и отяжелевшими.
Пациенты предъявляют жалобы на болезненность, иногда достаточно ярко выраженную, возникающую при ощупывании мышц. Болевые ощущения усиливаются при движениях, особенно при сгибании коленного и голеностопного сустава.
— Разрывы мышц. Обычно такое повреждение локализуется на небольшом участке мышцы, в районе ее соединения с сухожилием. Однако в некоторых случаях возможно возникновение и достаточно больших разрывов, иногда даже сопровождаемые полным отделением мышцы от сухожилия. Как правило, такие повреждения возникают при резких сгибаниях конечности в направлении, противоположном действующей силе. Разрыв мышц всегда сопровождается внезапной сильной болью в нижней конечности. Болевой синдром может на некоторое время затихать, но потом всегда возвращается, боль становится постоянной и усиливается по мере нарастания гематомы и развития мышечного спазма. Такие травмы всегда сопровождаются сильным отёком в области поврежденной мышцы и значительным снижением объёма движений.
Как правило, такие повреждения возникают при резких сгибаниях конечности в направлении, противоположном действующей силе. Разрыв мышц всегда сопровождается внезапной сильной болью в нижней конечности. Болевой синдром может на некоторое время затихать, но потом всегда возвращается, боль становится постоянной и усиливается по мере нарастания гематомы и развития мышечного спазма. Такие травмы всегда сопровождаются сильным отёком в области поврежденной мышцы и значительным снижением объёма движений.
— Синдром длительного раздавливания (СДР, краш-синдром) мягких тканей – это своеобразное патологическое состояние развивается в результате длительного (4-8 часов и более) раздавливания мягких тканей конечностей обломками разрушенных зданий, сооружений, глыбами грунта при обвалах в шахтах и т. п. Краш-синдром возникает при чрезвычайных ситуациях (землятресение, обвал зданий и др.).
— Ноющая боль в мышцах ног при спонтанных гематомах. Иногда пациенты, которые получают лечение антикоагулянтами, могут отмечать у себя появление внезапных кровоизлияний в мышцах нижних конечностей. Такая патология характеризуется ноющими болями и увеличением размеров пораженной области.
Такая патология характеризуется ноющими болями и увеличением размеров пораженной области.
2. Боль в мышцах ног при патологиях сосудов нижних конечностей:
— Хроническая артериальная недостаточность нижних конечностей сопровождается характерным болевым синдромом, возникающим при ходьбе на ограниченное расстояние (до 500 м).
— Хроническое заболевание вен (ХЗВ, варикозное расширение вен) возникает как следствие недостаточности венозной системы. Боль при ХЗВ локализуется в конечных отделах ног, носит распирающий характер и нередко сочетается с другими симптомами, такими как чувство жара, беганья мурашек и покалывания.
— Тромбофлебит – острое воспаление стенок вены с образованием тромба в её просвете. Симптомы зависят от локализации тромбоза. По ходу тромбированной вены возникают острые тянущие боли, местное повышение температуры, гиперемия кожи и плотный болезненный тяж при пальпации, возможно повышение температуры тела до 37,5 — 38 °С. Заболевание начинается обычно остро, с болей в икроножных мышцах, появления чувства распирания в голени, особенно при опускании её вниз, повышения температуры тела. Наиболее грозным осложнением данного заболевания является риск отрыва тромба от внутренних стенок венозного сосуда. Этот сгусток свернувшейся крови может перемещаться по кровеносному руслу организма, и стать причиной закупорки жизненно важных сосудов.
Заболевание начинается обычно остро, с болей в икроножных мышцах, появления чувства распирания в голени, особенно при опускании её вниз, повышения температуры тела. Наиболее грозным осложнением данного заболевания является риск отрыва тромба от внутренних стенок венозного сосуда. Этот сгусток свернувшейся крови может перемещаться по кровеносному руслу организма, и стать причиной закупорки жизненно важных сосудов.
— Лимфостазом называют врождённое или приобретенное заболевание, связанное с нарушением оттока лимфы от лимфатических капилляров и периферических лимфатических сосудов конечностей и других органов до основных лимфатических коллекторов и грудного протока. Больные жалуются на отёки нижних конечностей, боли, тяжесть и утомляемость в конечности, появление трофических нарушений на коже.
3. Боли в ноге при воспалительных заболеваниях:
Это группа комбинированных воспалительных поражений мышц и связок нижних конечностей. Данные патологии являются следствием хронического перенапряжения мускулатуры ног при высоких и интенсивных нагрузках, и сопровождаются микротравмами мышц и связок.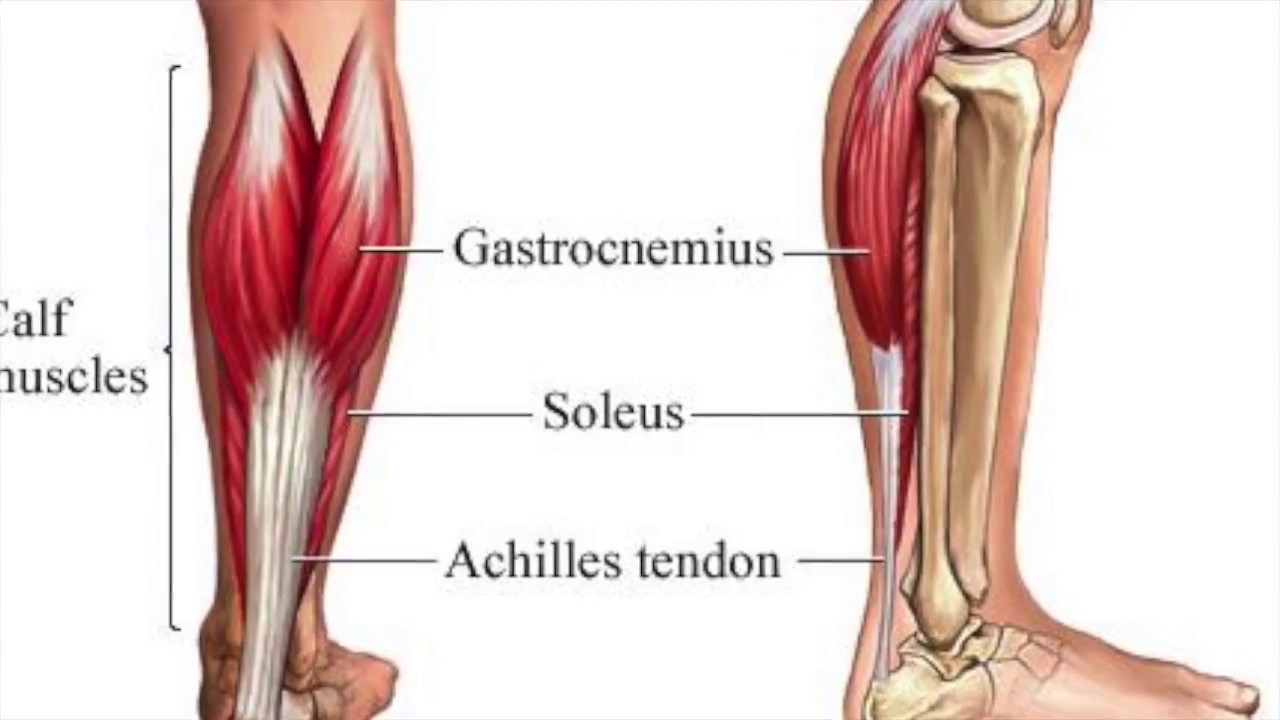 Дополнительными факторами риска являются общее утомление, хронические заболевания, переохлаждения и т.д. При хроническом течении этих заболеваний и продолжающихся нагрузках могут возникать надрывы мышц, а иногда – их полные отрывы от мест прикрепления.
Дополнительными факторами риска являются общее утомление, хронические заболевания, переохлаждения и т.д. При хроническом течении этих заболеваний и продолжающихся нагрузках могут возникать надрывы мышц, а иногда – их полные отрывы от мест прикрепления.
Воспаление мышц (миозит) проявляется локальной мышечной болью, усиливающейся при надавливании на мышцы или при движении. Эта боль становится причиной напряжения поражённых мышц и ограничивает подвижность суставов. Иногда миозит может проявляться припухлостью или покраснением кожи на больном месте. Также к симптомам миозита относят нарастающую мышечную слабость, при которой больному становится трудно выполнять простые и привычные для него действия. Причинами миозита могут быть инфекционные заболевания (ОРВИ, грипп, хронический тонзиллит), воздействие токсических веществ, травмы, нарушение обмена веществ, переохлаждение, чрезмерное напряжение мышц, профессиональная деятельность (в группе риска развития миозита скрипачи, пианисты, операторы ПК, водители), мышечные судороги, паразиты (трихинеллез, цистицеркоз).
4. Боль в мышцах ног при плоскостопии:
Одной из причин постоянных болей в мышцах нижних конечностей может служить плоскостопие. При данной патологии происходит уплощение свода стопы – она становится более плоской, что вызывает нарушение ее амортизирующих функций. Плоскостопие проявляется ощущением «свинцовой» тяжести, боли в мышцах ног и быстрой утомляемостью при ходьбе. Также при данной патологии сильно страдают коленные суставы, так как именно на них приходится большая часть нагрузки. Кроме того, увеличивается нагрузка на позвоночник, поскольку удары и толчки при движении организму приходится каким-то образом компенсировать. Основные симптомы плоскостопия являются стоптанность и изношенность обуви с внутренней стороны; очень быстрая утомляемость и появление боли в мышцах ног при ходьбе и длительном нахождении в вертикальном положении; тяжесть в ногах, их судороги и отёки к концу дня; отёчность лодыжек; увеличение размера стопы в ширину.
5. Неврологические заболевания и боль в ногах:
— Боль, связанная с пояснично-крестцовым остеохондрозом, локализуется по задней поверхности бедра от ягодицы до подколенной ямки, то есть по ходу седалищного нерва. Часто эти боли появляются внезапно и могут значительно ограничивать двигательную активность пациента. В качестве провоцирующих факторов могут выступать подъём тяжестей или резкие движения туловищем. Характерно и то, боль усиливается при движении, спуске по лестнице.
— Заболевания периферических нервов могут также провоцировать боли икроножных мышцах. При невралгиях боли носят приступообразный характер и возникают по ходу нервных волокон. В перерывах между приступами боль практически отсутствует, а сам болевой приступ может длиться от нескольких секунд до нескольких минут. При болезни Рейно может наблюдаться боль в пальцах ног после их «онемения».
6. Боль в мышцах ног при нарушениях обмена веществ и патологии жировой клетчатки:
— При некоторых нарушения водно-солевого баланса больные могут жаловаться на боли и судороги в мышцах нижних конечностей. Подобное состояние встречается при обезвоживании организма, которое вызвано длительными поносами, обильной рвотой или приёмом мочегонных средств. Так как нарушения водно-солевого баланса не являются самостоятельным заболеванием, а возникают вследствие какой либо патологии, то и симптомы будут различны, однако основными считают постоянную жажду и распространенные отёки. Также возможно снижение артериального давления, появление сердцебиений и нарушений сердечного ритма.
— Патология подкожной жировой клетчатки. Панникулит — прогрессирующее поражение подкожной жировой клетчатки воспалительного характера, приводящее к разрушению жировых клеток и замещению их соединительной тканью с образованием узлов, бляшек или инфильтратов. Основным проявлением спонтанного панникулита являются узловые образования, расположенные в подкожной жировой клетчатке на различной глубине. Чаще всего они появляются на ногах и руках. Цвет кожи над такими образованиями бывает розовым, бардовым или бардово-синюшным. Кроме местных проявлений при панникулите могут быть и общие, такие как слабость, недомогание, потеря аппетита, лихорадка, тошнота и рвота.
— Боль в мышцах ног у тучных людей. Причиной возникновения болевого синдрома в мышцах нижних конечностей может быть и ожирение. Если человек обладает излишней массой тела, то на нижние конечности ложится дополнительная нагрузка, и они испытывают повышенное давление. Это неизбежно приводит к возникновению болей в мышцах ног, особенно при небольших размерах стопы.
Боли в ногах | Центр Дикуля
Незначительные боли в мышцах ног встречаются довольно часто. Проблемы с ногами чаще всего возникают при занятиях спортом, при работе связанной с нагрузками на ноги или домашними делами. Кроме того, частой причиной болей в ногах являются травмы. Проблемы в ногах могут быть незначительными или наоборот серьезными и проявляться такими симптомами как: боль, отечность, судороги, онемение, покалывание, слабость в мышцах или изменение температуры, цвета кожных покровов. Симптомы часто появляются после физических упражнений, повседневной и чрезмерной нагрузке. Люди в старшей возрастной группе больше подвержены появлению проблем с ногами так, как с годами происходит потеря мышечной массы. В детском возрасте проблемы с ногами могут быть вызваны аналогичными факторами, как и у взрослых, так и быть специфическими.Причины появления болей в ногах делятся на две группы: травматические и нетравматические.
По локализации — боли в бедре, ягодицах, боли в голени и боли в стопе.
Основные и наиболее частые причины болей в ногах.
- Повреждения, связанные с избыточной нагрузкой или многократно повторяющимися движениями ( бурсит, тендинит, плантарный фасцит).
- Мышечные судороги.
- Болезнь Шляттера – Осгуд
- Ювенильный идиопатический артрит
- Боли роста
- Медикаменты ( побочное действие)
- Синдром беспокойных ног
- Транзиторные ишемические атаки или инсульт
- Облитерирующие заболевания периферических артерий
- Венозный тромбоз.
- Беременность
- Растяжение мышц
- Разрыв мышцы
- Травма мышцы или нижней конечности
- Поражения костей
- Разрыв подколенной кисты ( кисты Бейкера)
- Заболевания суставов ( остеоартрит, СКВ, ревматоидный артрит, артрозы )
- Варикозная болезнь
- Ожирение
- Ночные крампи
- Фибромиалгия
- Инфекции
- Неврогенные боли ( грыжа диска, стеноз, протрузия диска, пояснично-крестцовый радикулулит)
- Диабетическая полинейропатия
Судороги в мышцах
Мышечные судороги (крампи) является сильными, болезненными сокращением и уплотнением мышцы, которые возникают внезапно, длительностью от нескольких секунд до нескольких минут. Болезненность в мышцах может сохраняться в течение нескольких часов после прекращения эпизода сжимания (судороги). Обычно проходят самостоятельно и не требуют специального лечения.
Причину появления судорог не всегда удается выяснить. Мышечные судороги могут возникать при различных состояниях или видах физической активности таких как:
- Физические упражнения, травмы или избыточная нагрузка на мышцы. Мышца при переутомлении, при плохой эластичности или неправильном векторе нагрузки, может дать судорогу.
- Дегидратация, связанная с физическими нагрузками во время жаркой погоды, может быть причиной тепловых судорог. Кроме того, при различных состояниях (рвота, диарея или недостаток воды) тоже могут быть судороги.
- Беременность. Судороги при беременности могут возникать из-за снижения количества минералов в организме, таких как кальций и магний, особенно в последние месяцы беременности (при завершении формирования костно-мышечной системы плода).
- Воздействие низких температур, особенно при погружении в холодную воду.
- Некоторые заболевания (окклюзионные заболевания периферических артерий, заболевания почек, заболевания щитовидной железы) рассеянный склероз и т. д.
- Медикаменты — некоторые препараты могут быть причиной судорог (нейролептики, мочегонные). В любом случае, если есть повторяющиеся эпизоды судорог необходимо обратиться к врачу.
Болезнь Осгуд — Шляттера
Болезнь Осгуд-Шляттера (иногда также называют болезнь Шляттера или остеохондроз бугристости большеберцовой кости) является воспалением в верхней части большеберцовой кости, где сухожилия надколенника прикрепляются к бугорку, который называется бугристость большеберцовой кости. Это заболевание, нередко, является причиной болей в коленях в подростковом возрасте ( от 10 до 15 лет), связано с ростом костно-мышечной системы и по мере завершения роста симптоматика может исчезнуть.
Болезнь Осгуд-Шляттера может проявляться болью, припухлостью и болезненностью в области передней части колена, ниже коленной чашечки. Как правило, поражается одно колено (иногда бывает и с двух сторон). Симптоматика ухудшается при нагрузках на сухожилие, прикрепленное к бугристости большеберцовой кости (например, при прыжках). Диагноз ставится на основании рентгенографии. Основная задача лечения направлена на профилактику симптомов (уменьшение определенных видов нагрузки, иммобилизация при обострении, физиотерапия). Хирургические методы лечения применяются редко.
Ювенильный идиопатический артрит
Ювенильный идиопатический артрит, который нередко называют ювенильный ревматоидный артрит или ювенильный хронический артрит — это детское заболевание, характеризующееся воспалением суставов, которые становятся отечными и болезненными (соответственно с нарушением подвижности в суставе). Проявляется у детей болями в суставах, нарушением походки, из-за снижения подвижности в суставах и скованность в суставах, обычно в первой половине дня, с регрессом в течение1-1.5 часа и после обычной физической активности. Причины этого заболевания не до конца ясны. Большинство исследователей полагают, что заболевание обусловлено комбинацией факторов, вызывающих избыточную активацию иммунной системы. Существует несколько типов ювенильного артрита. Разделение на типы основано на количестве суставов, вовлеченных в процесс в течение первых 6 месяцев с начала заболевания, области тела, где проявилось заболевание, наличие других симптомов. Типы ювенильного артрита: олигоартрит (поражение не более 4 суставов) полиартрит (поражение 5 и более суставов), ревмо-положительный и ревмо-отрицательный (в зависимости от наличия ревмо-фактора в крови), системный (сопровождается высыпаниями по телу, температурой и поражением глаз).
Боли роста
Боли в ногах бывают при болезни роста и нередко встречается у детей и подростков. Вероятнее всего, болевые проявления связаны с неравномерным ростом мышц, костей и мягких тканей. Боли, как правило, локализуются в бедрах или икроножных мышцах и обычно появляются во второй половине дня .Длительность болей может составить 1-2 часа .Болезнь роста не сопровождается другими симптомами ( температурой, отечностью).Со временем, симптоматика исчезает сама .Возможно, применение массажа и иногда парацетамола. Аспирин до 20 лет не рекомендуется из-за возможности развития синдрома Рея.
Медикаменты
Некоторые лекарства могут вызвать проблемы в ногах из-за побочных свойств. Сочетание с курением или приемом алкоголя увеличивает риск появления побочных эффектов лекарств. Основные группы препаратов, которые могут быть причиной проблем в ногах:
- Препараты, провоцирующие появление тромбов (например, контрацептивы)
- Нейролептики (аминазин, галоперидол)
- Агонисты бета-2 рецепторов (тербуталин или албутерол)
- Гипотензивные препараты (нифедипин, амлодипин или никардипин)
- Статины – препараты, снижающие уровень холестерина в крови (симвастатин или аторвастатин).
- Эстрогены
- Препараты лития
- Диуретики ( лазикс и другие)
- Опиаты
- Стероиды
При наличии приема медикаментов (особенно длительного) необходимо сообщать лечащему врачу о появление болей или судорог в ногах.
Синдром беспокойных ног
Синдром беспокойных ног — это состояние, при котором у пациента возникает ощущения дискомфорта от положения ног и, подчас, непреодолимое желание двигать ногами. Это синдром может приводить к нарушению сна и мешает в повседневной жизни.
Пациенты описывают свои ощущения как прикосновения иголок в ногах,, иногда как тянущие боли. Перемена положения ног приносит временное облегчение. Наиболее часто эти ощущения возникают вечером, когда человек пытается расслабиться или лечь спать. Причина этого синдрома не известна. Некоторые препараты (например, антидепрессанты) беременность или дефицит железа (анемия) могут быть причиной этого синдрома. Синдром беспокойных ног лечат с помощью препаратов, увеличивающих уровень дофамина в головном мозге (леводопа) или противосудорожных препаратов (габапентин), позволяющих контролировать движения ног и улучшить сон. Крайне редко применяются опиаты.
Транзиторные ишемические атаки
Транзиторные ишемические атаки – это временное нарушение кровоснабжения головного мозга. Являются предвестниками инсульта. Разница от инсульта только в том, что симптомы постепенно исчезают. Должны настораживать следующие симптомы:
- Внезапная онемение, покалывание и слабость в половине тела или в конечности
- Нарушение походки
- Нарушение восприятия действительности
- Нарушение речи
- Сильная головная боль.
При появлении таких симптомов необходима экстренная медицинская помощь
Облитерирующие заболевания периферических артерий
ОЗПА — это перманентный процесс сужения или закупорки артерий, снабжающих богатой кислородом кровью различные органы, в том числе и нижние конечности.
Основной причиной окклюзионных поражений периферических сосудов нижних конечностей является накопление холестерина, кальция и других веществ на стенках артерий (атеросклероз). Сужение просвета артерии приводит к уменьшению поступления артериальной крови к мышцам ног, что особенно проявляется при физической нагрузке. Когда мышца находится в состоянии покоя, кровоснабжения может быть адекватным.
Основным симптомом облитерирующего заболевания артерий ног являются боли в икроножных мышцах, бедрах ягодицах, которые появляются после физической нагрузки (таких, как подъем в горку или по лестнице, бег, ходьба). Эта боль называется перемежающейся хромотой. Обычно это происходит после определенного количества движений и исчезает после отдыха. По мере прогрессирования заболевания симптомы появляются при минимальной физической нагрузке. Кроме болей, пациентов нередко беспокоят: снижение мышечной силы в ногах и баланс, в положении стоя, онемение одной ноги или двух, появление язв, медленно заживающих. Лечение, как правило, консервативное. При выраженном нарушении кровоснабжения показаны оперативные методы лечения.
Венозный тромбоз
Возникновению болей при тромбозе (закупорке вены кровяным сгустком) способствует воспаление стенки сосуда или окружающих его тканей. Кроме того, нарушение оттока может привести к отечности, изменению цвета кожных покровов (бледность, цианоз, покраснение). Бледность может обнаруживаться на ранних стадиях тромбоза вен подвздошно-бедренной области. Цианоз вызван застойной гипоксией и, как правило, возникает при обструкции проксимальных вен голени. Боли при тромбозе могут быть ноющими, острыми или тупыми, интенсивными и умеренными. Нередко боли усиливаются при ходьбе, ношение тяжестей. Уменьшение болей, возможно, в положении лежа с поднятыми ногами. При тромбозе поверхностных вен диагностика не вызывает затруднения. Если же есть подозрение на тромбоз глубоких вен, то необходимы объективные методы исследования.
Беременность
Боли и болезненность в области голени (реже в бедре) могут возникать во время беременности. У беременных женщин боли могут сопровождаться отечностью голени и бедра ( как одной , так и обеих конечностей).Причины болей в ногах у беременных не конца ясны. С одной стороны, это объясняется нарушением оттока из венозной сети нижних конечностей за счет плода. С другой стороны, уменьшение в крови электролитов способствует появлению мышечных судорог , которые и служат одним из источников боли. Односторонняя отечность и боли в конечности могут быть связаны со сдавлением подвздошной артерии увеличенной маткой.
Растяжение мышц
Боли в мышцах могут появиться после быстрой ходьбы, бега, занятий спортом, хождения в плохо подобранной обуви. Как правило, дискомфорт возникает сразу после нагрузки или через 12-24 часа. Чаще всего, боли бывают в голенях, иногда и в бедрах. Возможна болезненность при пальпации. Иногда возникает отек голени. Если есть четкая связь с физической нагрузкой и боли двусторонние, то диагноз не вызывает сомнений. В случаях, когда боль односторонняя, необходимо исключить возможный тромбоз вен с использованием объективных методов диагностики.
Разрыв мышц
Чаще всего разрыв мышц происходят в голени (возможны и в бедре). Разрыв происходит в результате резкого растяжения или сокращения мышцы. Как правило, происходит разрыв небольшого участка мышцы в месте ее соединения с сухожилием. Но бывают и большие разрывы, вплоть до отделения мышцы от сухожилия или отрыв сухожилия. Разрыв мышцы возникает в основном при резком сгибании конечности в направлении, противоположном действующей силы. Разрыв сопровождается острой болью, сразу после избыточной нагрузки. На некоторое время боль может стихнуть, но по мере нарастания гематомы, боль будет постепенно усиливаться. Возникает отечность в области поврежденной мышцы и ограничение объема движений.
Поражение костей
Поражения костных тканей нижних конечностей (опухоли, поднадкостничные гематомы, переломы) могут сопровождаться болями, болезненностью на ощупь, отечностью конечности. Клинические проявления могут быть похожими на тромбоз вен. Особенно сложно бывает диагностировать перелом шейки бедра у пожилых людей (часто перелом сопровождается отеком нижней конечности). Учитывая инволюционные изменения в ЦНС (склероз сосудов головного мозга) собрать анамнез у этой категории пациентов бывает иногда сложно. Кроме того, у пожилых людей нередко бывает сочетание перелома шейки бедра с венозным тромбозом.
Разрыв подколенной кисты (кисты Бейкера)
Жидкость, содержащаяся в кисте Бейкера, при разрыве (в случае травмы, артрита или операции в области коленного сустава) может спускаться вниз в межмышечное пространство и вызвать воспалительную реакцию. Это может проявиться болями, отечностью в голени, болезненностью при пальпации и напоминать картину венозного тромбоза. Разрыв кисты Бейкера может произойти и без провоцирующих причин. Диагноз может быть выставлен на основании рентгенографии. Но возможное сочетание разрыва кисты и венозного тромбоза требует в первую очередь исключения тромбоза.
Диагностика
В первую очередь для диагностики причины появления болей врачу необходимо получить ответы на ряд вопросов:
- Локализация боли
- Наличие болей в одной или в двух конечностях
- Характер боли (острая, тупая)
- Зависимость боли от времени суток
- Зависимость интенсивности боли от физических нагрузок
- Возможность уменьшения болей при подъеме ног
- Наличие других симптомов (температура, слабость, боли в пояснице).
Кроме того, врач проведет физикальное обследование (визуальный осмотр, пальпация, различные тесты). Инструментальные методы обследования:
- Лабораторные исследования
- УЗИ сосудов нижних конечностей (допплерография вен и артерий)
- Артериограмма
- Сцинтиграфия
- МРТ
- КТ
- Рентгенография
Лечение
Лечение болей в ногах напрямую зависят от заболевания и могут быть как консервативными (медикаментозное лечение, внутрисуставные инъекции, физиотерапия, иглорефлексотерапия, ЛФК, ортезирование), так и оперативными. Профилактическими могут быть следующие рекомендации:
- Не курить
- Не злоупотреблять алкоголем
- Контролировать уровень сахара в крови (при наличии диабета)
- Контролировать уровень холестерина
- При физических упражнениях обязательная разминка до и достаточный отдых после нагрузки
- Употребление достаточного количества жидкости во время тренировок.
Автор: В.И. Дикуль
Добрый день! Меня уже более 1,6 года беспокоит тянущая боль в правой ягодице, в какой-то мышце в районе тазобедренного сустава при определенных движениях. Впервые появилось в конце декабря, обнаружил через пару дней после тренировки, когда делал растяжку — из положения стоя глубокие наклоны вперед. Других проявлений не было. В течении января я продолжал ходить на тренировки, делал растяжку, иногда через боль. В конце января после очередной растяжки боль усилилась, при попытке встать из сидячего положения боль начала распространяться по задней стороне бедра почти до колена, ногу почти сводила судорога от боли. Сложно вставать из положения сидя, нагибать корпус вниз, поднимать выпрямленную ногу вверх, также болезненно класть больную ногу на ногу, глубоко приседать на корточки. Стало даже болезненно сидеть на правой ягодице и особенно больно сидя чихать. Я отложил все физические нагрузки и обратился к врачу. Меня отправили к неврологу, предположили, что это синдром грушевидной мышцы, прописали мануальную терапию, массаж, иглорефлексотерапию, это не помогло. Тогда прописали пить мышечные релаксанты. Но это тоже не имело эффекта. Потом прописали пропить противоспалительные в течении 2-х недель — могу сказать, что они облегчали общее состояние, улучшилась подвижность и боль перестала распространяться вниз по бедру, но после прекращения их приема все вернулось. Меня лечат уже 2,5 месяца, а результата нет. Мануальный терапевт и невролог посоветовали поделать упражнения на растяжку грушевидной, но от упражнений стало еще хуже, опять стало сложно вставать из положения сидя и стало болеть еще в одной точке — повыше и левее, справа от копчика, такое ощущение, что эта мышца проходит по диагонали от копчика к тазобедренному суставу. Также начало тянуть по задней стороне бедра к колену и появилось ощущение напряжения в икроножной мышце. При пальпации этой области в ягодице в районе тазобедренного сустава где-то глубоко ощущается болезненность. Утром после сна наибольшая скованность. Делали УЗИ мягких тканей, большая ягодичная мышца и мышцы бедра в порядке, но грушевидную не удалось посмотреть, также не уверен насчет средней и малой ягодичной. Вчера на очередном приеме другой невролог провел тесты на грушевидную, один из тестов — приведение бедра внутрь в положении лежа на животе с согнутой в колене ногой
Добрый день! Меня уже более 1,6 года беспокоит тянущая боль в правой ягодице, в какой-то мышце в районе тазобедренного сустава при определенных движениях. Впервые появилось в конце декабря, обнаружил через пару дней после тренировки, когда делал растяжку — из положения стоя глубокие наклоны вперед. Других проявлений не было. В течении января я продолжал ходить на тренировки, делал растяжку, иногда через боль. В конце января после очередной растяжки боль усилилась, при попытке встать из сидячего положения боль начала распространяться по задней стороне бедра почти до колена, ногу почти сводила судорога от боли. Сложно вставать из положения сидя, нагибать корпус вниз, поднимать выпрямленную ногу вверх, также болезненно класть больную ногу на ногу, глубоко приседать на корточки. Стало даже болезненно сидеть на правой ягодице и особенно больно сидя чихать. Я отложил все физические нагрузки и обратился к врачу. Меня отправили к неврологу, предположили, что это синдром грушевидной мышцы, прописали мануальную терапию, массаж, иглорефлексотерапию, это не помогло. Тогда прописали пить мышечные релаксанты. Но это тоже не имело эффекта. Потом прописали пропить противоспалительные в течении 2-х недель — могу сказать, что они облегчали общее состояние, улучшилась подвижность и боль перестала распространяться вниз по бедру, но после прекращения их приема все вернулось. Меня лечат уже 2,5 месяца, а результата нет. Мануальный терапевт и невролог посоветовали поделать упражнения на растяжку грушевидной, но от упражнений стало еще хуже, опять стало сложно вставать из положения сидя и стало болеть еще в одной точке — повыше и левее, справа от копчика, такое ощущение, что эта мышца проходит по диагонали от копчика к тазобедренному суставу. Также начало тянуть по задней стороне бедра к колену и появилось ощущение напряжения в икроножной мышце. При пальпации этой области в ягодице в районе тазобедренного сустава где-то глубоко ощущается болезненность. Утром после сна наибольшая скованность. Делали УЗИ мягких тканей, большая ягодичная мышца и мышцы бедра в порядке, но грушевидную не удалось посмотреть, также не уверен насчет средней и малой ягодичной. Вчера на очередном приеме другой невролог провел тесты на грушевидную, один из тестов — приведение бедра внутрь в положении лежа на животе с согнутой в колене ногой — больно не было, мне сказали, что значит это не спазм грушевидной мышцы. Что же это может быть? Уже не знаю к кому обратиться и что делать. Может это быть растяжением грушевидной или какой-то другой мышцы или каких-нибудь связок? Или миозит, тендинит, бурсит? Один из неврологов предположил, что это может быть напряжение в квадратной поясничной мышце, а боль отражается в ягодицу и ниже по ноге, т.к. все приводящие к боли движения создают напряжение или растяжение мышц внизу спины. Буду очень благодарен за любую помощь!
Поражение сосудов ног
Поражение сосудов ног (нижних конечностей) Это бедренные, тибиальные артерии. С ними связаны такие заболевания как хроническая ишемия (кислородное и трофическое голодание) нижних конечностей.Ишемия часто развивается постепенно. В начале появляются боли в икроножных мышцах при ходьбе на некоторое расстояние, с течением времени промежутки безболевой ходьбы укорачиваются, больной вынужден останавливаться и пережидать боль, далее он продолжает движение (поэтому это состояние называется «перемежающаяся хромота«).
Ноги, в особенности стопы, начинают мерзнуть, становятся холодными, страдание усиливается в осенне-зимний период.
При запущенных стадиях заболевания появляются боли в покое — ноги болят постоянно, даже в положении сидя и лежа, лишают сна, появляются язвы и некрозы (черная кожа) на пальцах, стопах, голенях.
Финал заболевания — ишемическая гангрена конечности, заканчивающаяся гибелью пациента в случае отказа от ампутации. При своевременном начале лечения конечность, как правило, удается спасти.
Заболевания вен нижних конечностей — прежде всего это варикозное расширение и флеботромбоз глубоких вен.
Варикозное расширение очень коварное заболевание — причин тому несколько:
— во первых, эту патологию принято относить к не сложной и не срочной,
— во вторых варикозным расширением вен нижних конечностей люди страдают с молодых лет и склонны рассматривать эту проблему в большей мере как косметический дефект.
К сожалению, это далеко не так. Варикозное расширение, при своих осложнениях, приводит к одному из наиболее тяжелых состояний здоровья — тромбоэмболии легочной артерии (ТЭЛА)— при массивном характере процесс приводит к внезапной или быстрой смерти пациента вне зависимости от возраста. Трофические язвы также частое следствие варикоза и требуют гораздо больше усилий при лечении, чем ранние, неосложненные формы. Флеботромбоз не всегда связан с варикозным расширением, является следствием многих патологических процессов в организме человека и всегда требует сложного диагностического поиска. Непосредственным осложнением флеботромбоза также является тромбоэмболия легочной артерии.
Боли в ногах (дифференциальная диагностика)
Одним из наиболее ярких симптомов целого ряда заболеваний являются боли в нижних конечностях.
Активно практикующий врач в независимости от его специальности, достаточно часто встречается с больными, предъявляющими жалобы на боли в ногах. Конечно, с наибольшей степенью вероятности эти жалобы может услышать хирург, сосудистый хирург или невролог. Именно к ним привыкли обращаться наши пациенты в подобных ситуациях. К сожалению, врачи общего профиля зачастую поддерживают эту привычку, расценивая боли в ногах как практически облигатный симптом патологии артерий или вен нижних конечностей (облитерирующий атеросклероз, варикозная болезнь) или суставной патологии (остеохондроз, полиостеоартроз). Естественным следствием такого решения является направление больного за помощью к коллегам-хирургам.
Между тем в структуре причин болевого синдрома в нижних конечностях хирургические заболевания играют далеко не ведущую роль. Более того, статистические данные свидетельствуют, что в большинстве случаев боли нижних конечностей вызываются некоторыми внутренними заболеваниями или инициированы клиническими ситуациями, относящимися к компетенции врачей терапевтического профиля.
В результате, страдает, прежде всего, пациент, подвергающийся ненужным обследованиям, переходящий из кабинета в кабинет, от одного доктора к другому и даже совершающий порой (очень сложные для многих, особенно пожилых людей) “путешествия” по клиникам города в поисках истины, которую мог бы найти уже в стенах своей районной поликлиники у хорошо знакомого ему терапевта (невролога и т.д.). Неблагоприятным образом это сказывается и на отношении больного к врачам, участвовавшим в установлении диагноза таким нерациональным способом.
Безусловно, ситуация требует коррекции, и решение напрямую связано с кардинальным улучшением качества дифференциальной диагностики болей в ногах при первичном обращении пациента с этой жалобой. В действительности именно терапевт чаще всего является первым врачом, которому пациент излагает свою проблему, даже записавшись на прием совсем по другому поводу. Встречающееся часто среди практикующих врачей мнение о сложности распознавания болевого синдрома на самом деле лишено оснований. Специалист любого профиля может очень быстро оценить ситуацию и поставить предварительный диагноз лишь на основании клинической картины и анамнеза, не всегда прибегая к помощи инструментальных методов обследования. Для постановки окончательного диагноза уже необходимы консультации узких специалистов и проведение дополнительных методов исследования.
Довольно часто боли в ногах бывают проявлением заболеваний артерий или вен нижних конечностей, но нередко их причиной бывают заболевания позвоночника, нервной системы и обмена веществ. Она может возникать при заболеваниях костей и суставов, мышц и сухожилий, лимфатических узлов и сосудов.
Ноги болят по-разному: стопы, голени, колени, тазобедренные суставы… И данные объективного осмотра, анамнеза заболевания и симптоматика болевого синдрома в большей части случаев позволяют определиться с дальнейшей тактикой обследования и лечения пациента. Ниже представлены возможные причины приводящие к возникновению болевого синдрома, в зависимости от места его проявления.
Боль в области тазобедренного сустава часто плохо дифференцирована, усиливается при нагрузке (например, стояние, ходьба), но может иррадиировать по передней и боковой поверхностям бедра, в переднюю часть колена, в ягодицы. Боль в области тазобедренного сустава может возникать от целого ряда местных и отдаленных причин. Крестцово-подвздошная боль часто бывает диффузной, ощущается пациентом глубоко в ягодице с иррадиацией по задней поверхности ноги. Повреждение межпозвонковых дисков с вовлечение корешков L1-2 вызывает боль в паху, которая усиливается при симптомах натяжения (ходьба, кашель, чиханье). Боль и локальная болезненность определяются при вертельном бурсите с иррадиацией вниз вдоль боковой поверхности бедра. При седалищно-ягодичном бурсите боль локализуется сзади сустава. При нейропатии (например, сдавление латерального кожного нерва бедра) боль или слабость могут возникнуть в одной или обеих ногах. Это может появиться при быстром или массивном ожирении, диабете, а также при злоупотреблении алкоголем и курением. Основной причиной компрессии поясничных или крестцовых корешков является экструзия (грыжа) межпозвоночного диска. Протрузия диска в широкий позвоночный канал может вызвать боль в спине, ограничение движений, защитный мышечный спазм за счет натяжения задней продольной связки и раздражения твердой мозговой оболочки; корешковых знаков в подобной ситуации не бывает. Боль, связанная с компрессией пояснично-крестцовых корешков грыжей межпозвоночного диска, носит неоднородный характер. «Классическая» картина компрессионной радикулопатии заключается в возникновении стреляющей, прокалывающей, реже — жгучей боли и парестезий («ползание мурашек», покалывание), сочетающихся со снижением чувствительности (гипалгезией) в зоне иннервации пораженного корешка.
Рис. 1. МРТ-картина грыжи диска LV-SI.
Кроме чувствительных расстройств характерно развитие слабости в так называемых «индикаторных» мышцах, преимущественно иннервируемых пораженным корешком, а также снижение (выпадение) соответствующего рефлекса. Характерные чувствительные, двигательные и рефлекторные нарушения при наиболее часто встречающихся вариантах компрессионной радикулопатии пояснично-крестцовых корешков приведены на рис 2. Кроме того, при корешковой компрессии нередко отмечается усиление боли при повышении внутрибрюшного давления (при кашле, чиханье, смехе), в вертикальном положении и уменьшение в горизонтальном положении.
Рис.2 . Характерные чувствительные, двигательные, рефлекторные нарушения при компрессии корешков LIV, LV, SI (по H.A. Keim, Kirkaldy-Willis. Les lombalgies / Ciba pharmaceutical company. Rueil-Malmaison, 1980. с изменениями).
Боли в области коленного сустава редко иррадиируют и их локализация связана с пораженным отделом (например, спереди при поражении бедренно-надколенного сочленения или спереди и медиально, или спереди и латерально при поражении, соответственно, медиального или латерального отделов сустава). В области передней поверхности колена (дерматомы L2-3) может встречаться “отраженная” боль при поражении тазобедренного сустава или корешка L3. Такая боль имеет ряд особенностей. Она редко четко локализована, не всегда усиливается при ходьбе, но может усиливаться при кашле и часто сочетается с болью выше колена. Из местных причин появления боли в коленном суставе можно назвать энтезопатию мышц подколенной ямки и икроножных мышц, лимфаденопатию и аневризму подколенной артерии.
Боли в голени и икроножных мышцах. Наиболее часто эти боли возникают при закупорке или сужении артерий. Если возникающая в икроножных мышцах боль вынуждает остановиться через какое то расстояние, а после отдыха проходит (перемежающаяся хромота) — это наверняка заболевание артерий нижних конечностей. Если боли в голенях, усиливаются при движении, увеличении нагрузки, но при этом пациент может идти, а остановка не приводит к прекращению боли, то это может быть обусловлено пояснично-крестцовым остеохондрозом с ущемлением нервных корешков или заболеваниями суставов. Распирающая боль в голени часто бывает при тромбозе глубоких вен и нередко сопровождается плотным отеком. Характерны болезненность в мышцах голени при сгибании стопы и при ощупывании мышц. Так же бывает выраженная распирающая боль при лимфатическом отеке (лимфедеме) особенно в запущенных стадиях. Если распирающая боль в голени сопровождается высокой температурой и гиперемией (покраснением) кожных покровов, а так же повышением температуры тела и ознобом, то в этом случае необходимо исключать рожистое воспаление или флегмону (рис 3). Если боли сопровождаются покраснением и отеком, болезненными уплотнениями по ходу вен это может быть тромбофлебит. Судороги в икроножных мышцах в ночное время и отечность голеней и стоп являются клиническими проявлениями хронической венозной недостаточности.
Боли в стопе имеют четкую локализацию и не иррадиируют. Боль в плюснефаланговых суставах определяется над головками плюсневых костей и обычно усиливается при стоянии и ходьбе. При ущемлении заднего большеберцового нерва возникает чувство жжения, онемения и покалывания в дистальном отделе подошвы и пальцах. Симметричное поражение мелких суставов стоп характерно для ревматоидного артрита.
Поражение межпредплюсневых суставов приводит к появлению боли в средней части стопы, которая появляется или усиливается при длительном стоянии и ходьбе без опоры на носок. При поражении голеностопного сустава возникает боль в задней части стопы вдоль линии, соединяющей обе лодыжки. Боль усиливается при стоянии или ходьбе. При диабетической нейропатии пациенты предъявляют жалобы на парестезии, чувство зябкости, жжения, острые, колющие боли в области стоп. Локальная боль и болезненность в пятке возникают в результате “пяточной шпоры”, тендинита и бурсита пяточного (ахиллова) сухожилия, бурсита подкожной пяточной сумки.
Рис 4. Пяточная шпора.
Опираясь на описанные выше основные причины возникновения болей в ногах, поликлинический терапевт при первичном обращении может установить предварительный диагноз, после чего, направить пациента на консультацию узкого специалиста для подтверждения или исключения его диагноза.
Для постановки клинического диагноза узкими специалистами (неврологами, хирургами и т.д.) проводятся дополнительные методы обследования (общеклинические исследования, инструментальная диагностика). Для различных дисциплин существует свой «золотой стандарт» методов исследования. Например, у сосудистого хирурга для диагностики облитерирующего атеросклероза в перечень этих исследований входят: реовазография артерий нижних конечностей, дуплексное сканирование артерий нижних конечностей, после чего в зависимости от степени выраженности заболевания принимается решение о наиболее эффективном методе лечения пациента, будь то консервативная терапия или оперативное лечение. Правильно установленный диагноз и грамотно подобранное лечение позволит пациенту избавиться от беспокоящих его болей, а не ходить в поисках причины своего заболевания от одного доктора к другому в поисках истины.
Запись на прием к врачу флебологу
Обязательно пройдите консультацию квалифицированного специалиста в области сосудистых заболеваний в в клинике «Семейная».
Чтобы уточнить цены на прием врача флеболога или другие вопросы пройдите по ссылке ниже
Почему болит теленок? Распространенные причины и лечение боли в икроножных мышцах
Заболевания
Другие медицинские условия, часто серьезные, могут привести к боли в икроножных мышцах.
- Диабетическая невропатия: Диабет на поздних стадиях начинает поражать нервы и кровеносные сосуды ног. Диабетическая невропатия — это тип повреждения нервов, который поражает ступни, ноги и руки. Это состояние является частым осложнением диабета в результате чрезмерного воздействия высокого уровня сахара в крови, генетических факторов или воспаления нервов.
- Тромбоз глубоких вен: Тромбоз глубоких вен (ТГВ) — это сгусток крови, который образуется, как правило, в руке или ноге, а чаще всего в голени и бедре. Другие симптомы включают отек конечности, тепло в пораженной конечности и изменение цвета кожи на пораженной конечности. ТГВ — это серьезное заболевание, поскольку сгустки крови могут перемещаться и перемещаться в другие части тела, чаще всего в легкие (тромбоэмболия легочной артерии) — потенциально опасное для жизни состояние.
Этот список не является медицинской консультацией и может неточно отражать то, что у вас есть.
Деформация теленка
Деформация, обычно называемая «растянутой мышцей», возникает при чрезмерном растяжении мышцы и возникновении микроскопических разрывов. Растяжение икры происходит, когда одна из мышц задней части голени растягивается.
Редкость: Обычный
Основные симптомы: боль в одной икре, умеренная боль в икре, боль в икре, спортивная травма, футбольная травма
Симптомы, которые всегда возникают при растяжении икры: боль в одной икре
Срочность: Самолечение
Многократная деформация теленка
Многократная деформация теленка вызвана постоянным повторяющимся использованием.
Редкость: Нечасто
Основные симптомы: Онемение голени, боль в икре от чрезмерного использования
Симптомы, которые всегда возникают при повторяющихся растяжениях икры: Боль в икроножных мышцах от чрезмерного использования
Симптомы, которые никогда не возникают повторяющаяся травма икры: недавняя травма икры, сильная боль в икре
Срочность: Самолечение
Ушиб голени
Ушиб — это повреждение кровеносных сосудов, возвращающих кровь к сердцу (капилляры и вены ), что вызывает скопление крови.Это объясняет синий / фиолетовый цвет большинства синяков. Ушибы голени — обычное дело, учитывая расположение на теле.
Редкость: Нечасто
Основные симптомы: боль в одной икре, недавняя травма икры, боль в икре от травмы, опухшая икра, ушиб икры
Симптомы, которые всегда возникают при ушибе икры: недавняя травма икры, боль в икре от травмы
Срочность: Самолечение
Тромбоз глубоких вен
Тромбоз глубоких вен (ТГВ) — это сгусток крови, который образуется в вене глубоко в теле.Большинство сгустков глубоких вен возникают в голени или бедре.
Редкость: Нечасто
Основные симптомы: лихорадка, боль в бедре, отек верхней части ноги, боль в икре, боль в ягодицах
Срочно: Приемное отделение больницы
Ахилловы сухожилия
Ахилловы сухожилия пятка к мышцам икр. Тендинит ахиллова сухожилия может быть острым или хроническим заболеванием. Термин тендинит подразумевает воспалительные клетки в области сухожилия.Хотя это может быть правдой в острых случаях чрезмерного использования сухожилий или сухожилий ..
Диабетическая невропатия
Диабетическая невропатия — это повреждение нервов, вызванное длительным или плохо контролируемым сахарным диабетом (СД). Другие факторы риска развития диабетической невропатии включают ожирение, курение, сердечно-сосудистые заболевания и аномальный уровень липидов.
Диабетическая невропатия может выражаться цифрами.
Разрыв ахиллова сухожилия
Ахиллово сухожилие соединяет икроножные мышцы с пяточной костью.Вместе они помогают оторвать пятку от земли и позволяют человеку подняться на цыпочки. Если ахиллово сухожилие растягивается слишком далеко, оно может порваться или разорваться.
Редкость: Редко
Основные симптомы: Боль в ахилловом сухожилии, постоянная боль в стопе, спортивная травма, недавняя травма лодыжки, опухоль ахиллова сухожилия
Симптомы, которые всегда возникают при разрыве ахиллова сухожилия: Боль в ахилловом сухожилии Срочность: Больница скорой помощи
Заболевание периферических артерий (подушечка)
Заболевание периферических артерий также называется ЗПА, перемежающейся хромотой или сосудистым заболеванием.Большая главная артерия, идущая от сердца, — это аорта, а ее более мелкие ветви — периферические артерии.
При ЗПА эти периферические артерии заблокированы бляшками, которые представляют собой мусор, который накапливается в слизистой оболочке этих артерий и в конечном итоге перекрывает кровоток.
Факторы риска ЗПА включают курение, высокое кровяное давление и диабет.
ЗПА обычно поражает артерии, ведущие к ногам, но может поражать любую артерию. Симптомы включают онемение и боль в ногах, особенно при выполнении упражнений, когда требуется усиление кровообращения, но поток заблокирован.
При этих симптомах важно обратиться за лечением. ЗПА может привести к повышенному риску сердечного приступа, инсульта и инфекции, а также к гангрене, опасной для жизни неотложной медицинской помощи.
Диагноз ставится на основании анамнеза пациента, физического осмотра, анализов крови, а иногда и теста на беговой дорожке, МРТ и артериограммы.
Лечение включает прием лекарств и хирургическое вмешательство для открытия или обхода закупоренных артерий, а также изменение образа жизни в отношении диеты, физических упражнений и отказа от курения.
Редкость: Обычная
Основные симптомы: Онемение ног, спонтанная боль в ногах, снижение толерантности к физической нагрузке, холодные ноги, боль в бедре
Симптомы, которые никогда не возникают при заболевании периферических артерий (подушечки): травма, боль в бедре в результате травмы
Срочно: Врач первичной медико-санитарной помощи
Киста Бейкера (подколенная киста)
Киста Бейкера, также называемая подколенной кистой, представляет собой заполненную жидкостью массу, которая вызывает вздутие и ощущение стеснение под коленом.Боль может усилиться, когда колено полностью согнуто или разогнуто.
Редкость: Нечасто
Основные симптомы: Боль в икре, опухшее колено, боль в колене, усиливающаяся при приседании, нестабильность колена, тупая, болезненная боль в колене
Симптомы, которые всегда возникают при кисте Пека (подколенная киста) : шишка на тыльной стороне колена, постоянная шишка в колене
Срочно: Врач первичной медико-санитарной помощи
Боль в голени у спортсменов: узнайте разницу
Боль в икроножной мышце у спортсменов — обычное явление, но ее сложно диагностировать. Пэт Гилхэм рассматривает различные вызывающие их заболевания и то, что в литературе говорится об эффективном диагнозе.
Лондонский марафон — Лондон, Великобритания — 22 апреля 2018 г.
Травмы, вызванные растяжением икроножных мышц, распространены в спорте, включающем бег на высоких скоростях или большие объемы беговой нагрузки, ускорения и замедления, а также в утомляющих условиях игры или производительности (1) . Заболеваемость в матчах в футболе составляет 0,84 травмы икр на 100 часов, в то время как коэффициенты риска для регби колеблются от 0.От 98 до 5,85 за 100 часов на разных игровых позициях (1) .
Мышечные деформации обычно возникают в медиальной головке икроножной мышцы или около сухожильно-мышечного соединения (см. Рисунок 1). Однако медиальная треть волокон камбаловидной мышцы (а также ее апоневроз) в равной степени подвержены травмам, что, как полагают, происходит из-за чрезмерной подтаранной пронации (2) . К наибольшим факторам риска получения травмы относятся возраст спортсмена (увеличивается с возрастом), а также любые предыдущие травмы в этой области (1) .Также существуют риски, связанные с соответствующими травмами мягких тканей нижних конечностей или суставов, а также с предсезонным периодом или с игроком, имеющим повышенный ИМТ (1) .
Рисунок 1: Анатомия основных мышц голени
Острая травма связана с внезапной локализованной болью со случайным ощущением «слезотечения». Как правило, степень инвалидности является показателем степени тяжести испытываемой боли. При этом типе травмы исследования обычно не требуются, хотя УЗИ и МРТ могут быть полезны для дифференциации растяжения мышц от ушиба, если это не является клинически очевидным (3) .В этом случае для обеспечения ясности диагностики в спорте была разработана комплексная система оценок, основанная на визуализации (см. Таблицу 1) (4) . Стоит подчеркнуть, что наличие в анамнезе стойких симптомов у теленка без специфического проявления должно предупредить врача о других возможных причинах.
Таблица 1: Система классификации травм теленка
| Оценка | Признак | Участок |
|---|---|---|
| 1 | Боль во время или после активности ROM в норме через 24 часа Нормальная мощность и начало Боль при сокращении | Миофасциальная — повреждение периферической части мышцы |
| 2 | Боль во время активности и ограничивает участие Ограничение ROM Боль при сокращении Снижение мощности при тестировании | Сухожилие — травма живота мышцы, чаще всего в области сухожильно-мышечного соединения (MTJ) |
| 3 | Обширный разрыв Внезапное появление боли Значительное снижение ROM Боль при ходьбе Очевидная слабость при тестировании | Внутримышечно — травма, распространяющаяся на сухожилие |
| 4 | Внезапное начало боли Значительное ограничение активности Пальпируемый разрыв в мышце Может быть менее болезненным, чем 3 степень | Полный разрыв мышцы или сухожилия |
Возможные причины боли в икроножной мышце
Синдром биомеханической перегрузки (ранее — синдром хронической нагрузки)
Синдром хронического отдела напряжения был впервые описан в 1956 году и считался результатом повышенного субфасциального или внутримышечного давления во время упражнений, вызывающего гипоксию и последующую ишемическую боль из-за снижения кровотока (5) .
Однако новая концепция опровергает это утверждение, констатируя множество недостатков в доказательствах, а также ненадежность метода, используемого для измерения внутрикамерного давления (6) . Вместо этого предпочтительна фраза «синдром биомеханической перегрузки», которая предлагает сочетание мышечной усталости с плохой биомеханикой бега как причину быстрой перегрузки тканей и, следовательно, боли. Это похоже на синдром профессионального перенапряжения верхних конечностей, обнаруживаемый у музыкантов и офисных работников (6) .
Боль обычно возникает незаметно при беге и обычно проходит, когда бег прекращается. МРТ и УЗИ ничем не примечательны. Факторы риска включают изменение тренировочной нагрузки или переключение техники бега на бег на переднюю часть стопы. Отсутствие периодов отдыха в программах тренировок, а также плохое тестирование работоспособности икроножной и камбаловидной мышц также являются серьезными показаниями к патологии. Тестирование емкости камбаловидной мышцы лучше всего проводить в положении сидя с углом в коленях 90 градусов и сравнивая справа налево.Специфическое исследование Gastrocnemius следует проводить вне ступеньки, чтобы обеспечить максимальное эксцентрическое и концентрическое сокращение.
Судороги
Причина мышечных спазмов в икроножной мышце остается довольно неясной, хотя, как правило, она возникает у менее хорошо акклиматизированных и подготовленных спортсменов (2) . Считается, что спазмы возникают в результате изменений спинномозговой нервно-рефлекторной активности, активируемых усталостью (2) ; однако, вопреки распространенному мнению, это не имеет никакого отношения к гидратации (3) .Судороги также могут возникать при патологиях, включая гипотиреоз, цирроз, радикулопатии и периферические невропатии. Он также имеет сильную связь с ингаляционными препаратами b2-агонистов длительного действия и некоторыми диуретиками, а также более слабую связь со статинами (3) .
Напряжение костей
Напряжение костей малоберцовой кости и задней коры большеберцовой кости может проявляться в виде боли в икре (2) . Стресс-переломы следует подозревать у лиц с резким недавним резким увеличением физической активности или неоднократными чрезмерными нагрузками, с ограниченным отдыхом и без известных травм (7) .При оценке пациенты обычно демонстрируют очаговую болезненность. Однако это может быть сложно при стрессовом переломе задней коры большеберцовой кости из-за окружающей мышечной массы.
Положительный прыгающий тест на провокацию боли может быть полезен в качестве диагностического инструмента в сочетании с субъективным анамнезом, хотя его точность не была недавно подтверждена (7) . Точно так же применение камертона к очагу боли имело 75% чувствительность и 67% специфичность в небольшом исследовании (8) , но его также трудно использовать при подозрении на стрессовый перелом задней коры большеберцовой кости.МРТ остается золотым стандартом диагностики патологии костного стресса благодаря своей высокой чувствительности и специфичности (9) .
Факторы риска патологий костного стресса (9) |
|
Дополнительные мышцы
Наличие дополнительных мышц следует учитывать при дифференциальной диагностике стойкой боли в икроножных мышцах, если исключены другие более распространенные этиологии. (10) .Более конкретно, добавочная камбаловидная мышца может возникать из малоберцовой кости или глубокой поверхности камбаловидной мышцы, прикрепляясь к ахиллову сухожилию или пяточной кости. Он может поражать задний большеберцовый нерв и сосудисто-нервный пучок, вызывая отек со сдавлением и боль в задне-медиальном отделе лодыжки. Он имеет распространенность 0,7-5,5% и обычно односторонний у мужчин чаще, чем у женщин (10). Как показано на рисунках 2a и 2b, добавочная мышца может представлять собой массу мягких тканей или опухоль, и ее можно визуализировать на МРТ.
Рисунки 2a и 2b: Добавочная мышца
Патологии кисты Бейкера
Кисты Бейкера или подколенные кисты, которые нарушают динамику синовиальной жидкости и являются относительно частой находкой у спортсменов с внутрисуставной патологией коленного сустава (11) . Обычно они развиваются в задне-медиальной подколенной ямке из-за отсутствия анатомической поддержки в этой области синовиальной капсулы (см. Рисунок 3).Однако если он рассекает латерально, это может вызвать сдавление подколенного сосудисто-нервного пучка.
В результате у спортсменов с ущемлением большеберцового нерва (самая медиальная структура в сосудисто-нервном пучке) будет наблюдаться мышечная атрофия икроножной мышцы, парестезия и боль. Пациенты с компрессией подколенной вены испытывают отек, боль и, в редких случаях, венозную тромбоэмболию (11) . В редких случаях, когда подколенная артерия сдавливается, спортсмен сообщает о хромоте нижней конечности из-за перемежающейся ишемии конечности.
Киста Бейкера может иногда разрываться, что приводит к отеку голени и голени, имитирующему венозный тромбоз. Обычно это проявляется экхимозом или ушибом вокруг лодыжек (2) . МРТ и ультразвуковая допплерография наиболее часто используются для диагностики патологии кисты Бейкера (11) .
Рисунок 3: Патология кисты Бейкера
Нервная патология
Боль в икроножных мышцах может быть вызвана невропатическим происхождением, особенно если причиной является компрессионная невропатия или сенсибилизация периферических нервов (12) .Компрессионная невропатия связана с повреждением аксонов и демиелинизацией, что считается результатом длительного нарушения микроциркуляции нервов в нервных корешках. Это может быть вызвано посягательством костной или мягкой ткани на нервный корешок в отверстии или, чаще, в латеральном углублении позвоночного канала. Дерматомная боль является обычным явлением; однако диагноз считается окончательным, если у спортсмена наблюдается снижение по крайней мере двух из четырех различных областей: рефлексов, мышечной силы, укола булавкой и легкого прикосновения (12) .
Сенсибилизация периферических нервов, с другой стороны, связана с аксональным невритом, а не с повреждением. Воспаление может быть вызвано, например, острым повреждением ткани диска, а иногда даже прямой травмой самого интерфейса периферических нервов. В результате возникает механическая чувствительность аксонов к волокнам C и Aδ при воздействии давления — т.е. во время нейродинамического тестирования (13) . Если у спортсмена возникает боль в икроножных мышцах, связанная с сенсибилизацией большеберцового нерва, у него будет положительный результат теста на опущение или пассивное поднятие прямой ноги, а также положительная провокация боли при пальпации нервных стволов седалищного и большеберцового нервов ( см. Рисунок 4 ). ).
Рисунок 4: Пальпация ствола нерва
Пальпация седалищной выемки
Пальпация большеберцового нерва в подколенной ямке
Заболевание периферических артерий (ЗПА)
Атеросклероз артерий, кровоснабжающих ноги, встречается у 3–10% взрослых, даже у здоровых молодых спортсменов (хотя и реже) (3) .Боль или хромота в икроножных мышцах могут быть признаком окклюзии бедренной или подколенной артерии или стеноза и обычно выражаются в мышечной усталости, болях, спазмах, онемении или тяжести при физической нагрузке, которые облегчаются отдыхом в течение 10 минут.
Следует пальпировать пульс на тыльной стороне стопы и задней большеберцовой кости. Отсутствие обоих импульсов однозначно указывает на ЗПА, в то время как наличие любого из них снижает вероятность ЗПА (что в любом случае может быть нормальным для здоровых взрослых) (3) . Положительный результат теста Бюргера на ишемической ноге вызывает бледность на 15-30 градусов в положении лежа на спине и удерживается в течение 30-60 секунд.Затем, когда вы вернетесь в нормальное положение сидя из лежа на спине, цвет ног будет возвращаться гораздо медленнее при ЗПА, чем при нормальной васкулярности (3)
Еще один полезный метод диагностики, который можно легко использовать в клинике, — это лодыжечно-плечевой указатель (см. Рисунок 5) (3) . Систолическое давление измеряется с помощью манжеты для измерения давления на руках и ногах по отдельности, а затем делится, чтобы получить цифру, где нормальная оценка составляет 1,0–1,4. Значение ниже 0,9 указывает на PAD (3) .Допплерография, а также КТ ангиограммы рекомендуются при подозрении на ЗПА (2) .
Рисунок 5: Расчет лодыжечно-плечевого индекса
Цифры в рамках даны для примера. Рассчитайте, используя как давление PT, так и DP, и используйте наименьшее полученное значение в качестве общего плечевого индекса.
ущемление подколенной артерии (ПАЕ)
PAE — это необычная травма, вызванная чрезмерным перенапряжением, и часто вызывается компрессией подколенной артерии окружающими мышечно-сухожильными структурами, когда она выходит из подколенной ямки (14) .Чаще всего возникает добавочная медиальная головка икроножной мышцы, проходящая кзади от подколенной артерии. Однако компрессия также может происходить в результате образования фиброзных связок икроножной или подколенной мышцы (14) .
Симптомы будут аналогичны симптомам BOS, например, напряженность икры или спазмы, которые проходят в покое. Однако отличить эти два состояния от них сложно, так как отягчающие факторы могут различаться. PAE будет усугубляться безударной деятельностью, такой как езда на велосипеде, плавание или ходьба, тогда как BOS обычно усугубляется только бегом (6) .Подробное обсуждение PAE см. В статье Криса Маллака в выпуске 160.
Тромбоз глубоких вен (ТГВ)
ТГВ — еще одна потенциальная сосудистая причина боли в икроножных мышцах, которую нельзя упускать. Симптомы в икрах будут красными, горячими, твердыми, опухшими и нежными на ощупь (3) . Обычно это происходит после операции или после периода иммобилизации, но также может проявляться в связи с травмами голени. Это происходит из-за сочетания отсутствия движений, неиспользования мышечного насоса и сдавливающего эффекта отека после травмы — все это может привести к расширению вен, скоплению крови и снижению скорости кровотока.Поэтому спортсменам, получившим травмы икр, не рекомендуется совершать длительные перелеты на самолетах в дни после травмы (2) . Диагностика должна сочетать экстренное ультразвуковое исследование, а также использование шкалы Уэллса в качестве инструмента стратификации риска (см. Таблицу 2) (3) .
Таблица 2: Стратификация риска ТГВ по шкале Уэллса
Медикаментозная патология
Стоит упомянуть, что статины могут вызывать миалгию или мышечную боль, особенно в икрах, у 5-10% пользователей (3) .Это интересно, если принять во внимание недавние открытия, которые показывают, что профессиональные спортсмены на выносливость, особенно женщины, не защищены от развития атеросклероза (15) . Симптомы появляются в среднем через 1 месяц после начала приема статинов, но могут быть отложены на период от 6 до 12 месяцев (3) .
Фторхинолоновые антибиотики, такие как пефлоксацин и ципрофлоксацин, связаны с предрасположенностью людей, занимающихся спортом, к тендинопатии и, в крайних случаях, к разрыву сухожилий.Это наиболее вероятно у людей старше 60 лет. Однако фторхинолоны часто назначают при более серьезных инфекциях дыхательных путей, поэтому этот фактор следует учитывать, если спортсмену были прописаны такие лекарства (16) .
Список литературы
- Br J Sports Med 2017; 51: 1189-1194
- Brukner, P. in: Khan K. 2007 (3 rd ed). Клиническая спортивная медицина. Сидней. ПА: Компании McGraw-Hill.
- Med Clin N Am 2014; 98: 429-444
- Br J Sports Med 2012; 46: 112-17
- Scand J Med Sci Sports 2004; 14: 215-20
- Br J Sports Med 2012; 0: 1-3
- Am Fam Phys 2011; 83 (1): 39-46
- Mil Med 1997; 162 (12): 802-803
- Arthrosc Orthop Sports Med 2015; 2 (2): 95-102
- The Foot 2013; 23: 154-161
- J Vasc Surg 2011; 54: 1821-1829
- Eur Spine J 2011; 20: 482-490
- Pain 2005; 117 (3): 462-472
- Sports Health 2012; 4 (2): 121-127
- Plos one 2016; 11 (11): 1-10
- BMJ Case Rep 2009; 1-4
Как предотвратить боль в икроножных мышцах от бега [полностью объяснено]
Советы по предотвращению боли в икроножных мышцах после бега
Если вы в настоящее время боретесь с болью в икроножных мышцах, вызванной бегом, я надеюсь, что информация, которой я должен поделиться в Эта статья поможет вам более эффективно вылечить травму икр и как можно скорее вернуться к бегу.
В этой статье я рассмотрю:
- Различные распространенные причины травм икр у бегунов
- Разные уровни тяжести травм икроножных мышц и способы их определения
- Как уменьшить боль в икроножной мышце и укрепить икры, чтобы предотвратить боль в икроножной мышце в будущем
Для начала давайте рассмотрим некоторые из распространенных причин, по которым икроножные мышцы становятся перегруженными у бегунов на длинные дистанции, в результате чего при болях и травмах икр.
Укрепление силы для предотвращения боли в икре >>
Скачать бесплатно [PDF]
Что вызывает боль в икроножной мышце после бега?
Одной из наиболее частых травм, приводящих к боли в икроножной мышце после бега , является растяжение или разрыв икроножной мышцы. Самая большая из икроножных мышц, Gastrocnemius, если использовать ее правильное название, является самой большой и самой поверхностной из мышц голени и подвергается многократной и большой нагрузке во время бега.
С каждым шагом, который мы делаем во время бега, икроножная мышца нагружается, сначала чтобы поглотить удар от веса нашего тела при приземлении, а затем помочь нам продвинуться вперед для следующего шага.
Теперь примите во внимание, что на каждую милю мы берем около 1500 шагов. Глядя на это таким образом, легче понять, что если есть слабость в икроножном комплексе или неисправность в другом месте в кинетической цепи или технике бега, которая приводит к большему стрессу, испытываемому икроножным комплексом, то есть вероятность боли и травм в икроножной мышце. почти наверняка увеличивается.
Вообще говоря, мышцы икроножных мышц больше связаны с созданием стабильности и контролем движений вокруг стопы и голеностопного сустава, а не с созданием больших и мощных движений.В другом месте на этом веб-сайте я писал об общем паттерне, который я наблюдаю у бегунов, когда плохая функция бедра приводит к «перегрузке икр»:
Узнайте, как жесткие бедра вызывают проблемы с икроножными мышцами >>
Еще один распространенный паттерн, который я наблюдаю, — это когда бегуны страдают икроножными мышцами. травмы при попытке слишком быстро адаптироваться к бегу на переднюю часть стопы.
Как предотвратить боль в икроножных мышцах при беге в передней части стопы >>
Часто плохая разминка упоминается как причина, по которой бегуны страдают от болей и травм в икроножных мышцах.Большинство из нас понимают необходимость тщательной разминки на бегу, но, конечно же, мы часто учимся на собственном горьком опыте!
Динамическая разминка икр для бегаДавайте рассмотрим, почему, в частности, в случае комплекса икр, хорошее согревание важно для предотвращения травм: икроножная мышца бежит вниз от медиальных и боковых прикреплений выше колена и сливается с ней. ахиллово сухожилие, которое, в свою очередь, прикрепляется к основанию пятки.
Икры и ахиллово сухожилие во время движения действуют как одна динамическая структура.При нагрузке на икроножный комплекс часть нагрузки ложится на упругие свойства ахиллова сухожилия, распределяя нагрузку с икроножными мышцами. Если ахиллово сухожилие недостаточно прогрето, эти эластичные свойства ахиллова сухожилия не будут отображаться, и большая часть нагрузки будет приходиться на икры.
Также важно отметить, что с возрастом эти эластичные свойства сухожилий в целом снижаются, что объясняет более частое возникновение деформаций икр у более пожилых людей из нашей спортивной популяции.
Степени деформации теленка или разрыва икр:Мышечные деформации и разрывы классифицируются в зависимости от их серьезности с точки зрения количества поврежденных или разорванных волокон
Деформация теленка 1 степени:Это наименее тяжелых травм икр . Внутри мышцы повреждено небольшое количество мышечных волокон. Признаки и симптомы этого менее серьезного перенапряжения можно не заметить до прекращения занятий.Когда мышца растягивается, обычно возникает ощущение стянутости, судороги и небольшая болезненность.
Разрыв теленка 2 степени:Иногда его называют частичным разрывом голени . Было разорвано большее количество мышечных волокон, однако мышца остается в основном неповрежденной. Более непосредственная локальная боль в икроножных мышцах возникает во время активности, особенно при ходьбе и беге. Часто эта область болезненна при прикосновении.
Разрыв голени 3 степени:Полный разрыв .Все мышечные волокна были разорваны, потеряв целостность всей мышцы. Это серьезная травма, выходящая из строя. Спортсмен не сможет ходить без боли. Часто синяк появляется ниже места разрыва, и вполне может быть пальпируемая выпуклость в том месте, где икроножная мышца оттолкнулась от себя.
Лечение и реабилитация при растяжении икры:
Лечение большинства травм икры изначально во многом такое же, как и лечение любых травм мягких тканей. Отдых, Лед, Сжатие, Высота (Р.I.C.E) принципа. Затем началось постепенное возвращение к упражнениям. Спортивный массаж также хорош после того, как прошла начальная острая фаза. Что касается времени отдыха, хорошее практическое правило — 3 недели для штамма 1 степени и 4-6 недель для штамма 2 степени. Слеза 3 степени, скорее всего, потребует хирургического вмешательства с последующей двенадцатинедельной программой реабилитации.
Как и при любой травме, на пути к выздоровлению прогрессивная и комплексная реабилитация, основанная на физических упражнениях, является ключом к предотвращению рецидивов или вторичных травм.Это часто происходит из-за компенсирующих движений, которые могли стать привычными в период травмы.
Укрепите силу, чтобы предотвратить боль в икроножных мышцах >>
Скачать бесплатно [PDF]
Как и в случае с любой травмой, этап реабилитации — идеальная возможность воздействовать на те области, которые мы все игнорируем в наших еженедельных тренировках. Основные мышцы и ягодичные мышцы — отличное место, на которое можно сосредоточиться, когда вы ограничены в активности. Чем сильнее могут стать эти мышцы, тем выше вероятность достижения успешного результата как с точки зрения восстановления после травмы, так и с точки зрения последующей производительности.
В частности, после травмы ноги первым шагом в процессе реабилитации является устранение любой хромоты, которая может остаться после того, как боль ушла. Эта хромота становится привычной как при беге, так и при ходьбе и может вызвать проблемы в таких областях, как поясница.
Специальные упражнения на одну ногу важны для наращивания силы в травмированной конечности и устранения соблазна использовать другую ногу для неравномерного распределения нагрузки. Эти упражнения также позволяют телу восстановить чувство равновесия, которое было потеряно на травмированной стороне в период травмы.
После того, как будут улучшены сила и баланс на одной ноге, плиометрические упражнения низкого уровня могут быть повторно введены в качестве предшественника бега. Прыжки, прыжки и скакалки — все это полезно для повторного введения мышц в динамическую нагрузку , необходимую для при беге .
После успешного выполнения разнонаправленных плиометрических упражнений бег может быть снова введен короткими очередями. Верный способ повторно повредить мышцу — это сделать на этом этапе слишком много и слишком рано.К бегу следует подходить методично с точки зрения перехода от сеанса к сеансу. Внимательно следите за техникой бега — особенно положением ступни при контакте.
Начните с движения по прямой с постепенным ускорением и замедлением. Затем медленно вводите изменения направления и более агрессивные изменения темпа.
Как предотвратить боль в икре после бега:
Следующие упражнения помогут вам развить силу и стабильность, чтобы предотвратить боль в икре после бега.
Приседания на одной ноге
Балансировка на одной ноге, сгибание бедра, колена и лодыжки, выполнение мини-приседаний, удерживая колено на одном уровне с первыми двумя пальцами ног, затем вернуться в положение стоя. Повторите это, сохраняя ровное положение колена.
Подъем на носки
Начните стоять так, чтобы пятки свисали со ступеньки, а вес вашего тела опирается на подушечки стоп. Медленно позвольте пяткам опуститься на землю ниже уровня пальцев ног, затем поднимитесь, используя икры, так, чтобы пятки оказались выше пальцев ног.
Растяжка на икры
Поставив одну ногу далеко впереди другой и упираясь руками в стену, держите заднюю ногу прямо и согните переднее колено. Прижимая заднюю пятку к земле, вы должны почувствовать сильное растяжение икры в задней ноге.
Балансировка амортизатора качения
Балансировка в стойке на одной ноге на любой неустойчивой поверхности. Начните с достаточно устойчивой поверхности и продолжайте увеличивать время или уменьшать устойчивость.
Прыжки
Оставаясь «легким» и приземляясь на переднюю часть стопы, прыжки — отличный способ заново представить комплекс икр для более динамичной нагрузки. Начните с набора из 10 прыжков на месте. Затем выполните столько же прыжков с одной точки на другую в течение 20 секунд. Дальнейшее развитие влечет за собой добавление разнонаправленных прыжков во всех плоскостях движения.
Прыжки
Следуя той же методике, что и при выполнении программы прыжков: выполняйте эти динамические движения как прыжки, предотвращая компенсацию тела за счет использования не задействованной ноги.
Удачи вам в избавлении от боли в икре. Я уверен, что со временем, потраченным на эти упражнения и другие подобные программы реабилитации, вы вернетесь к бегу без боли в икроножных мышцах.
Читать далее >>
Скрытая связь между узкими бедрами и травмами икр Последнее обновление 16 сентября 2021 года.
С помощью этого простого упражнения избегайте утренней «запускающей» боли в икроножных мышцах
Ваши первые несколько шагов утром скованы и болезненны? Мы поговорили с хирургом стопы и голеностопного сустава Майклом Кастро, Д.О., и научился делать упражнения, которые помогают остановить начинающуюся утреннюю боль в икроножных мышцах.
Из-за изменений в активности, связанных с ограничениями COVID-19, большинство из нас стало менее активным. Хотя мы менее подвержены риску травм, менее активный образ жизни также может создавать проблемы. Наиболее частым изменением, связанным со снижением физической активности, является сжатие двух икроножных мышц, которые становятся ахилловым сухожилием. Сжатие или контрактура , икроножной мышцы может привести к так называемой «пусковой боли».”
Когда боль возникает при первых шагах после пробуждения утром или при вставании со стула и проходит через пару минут ходьбы, это называется «пусковой болью».
Как работает теленок
Чтобы понять, что происходит под поверхностью, будет полезен небольшой урок анатомии.
Две основные мышцы, которые соединяются вместе, образуя ахиллово сухожилие:
- Gastrocnemius: Он расположен ближе к поверхности и начинается от бедренной кости, чуть выше колена.
- Soleus: Это более глубокая мышца, которая соединяется с верхней частью голени, чуть ниже колена.
«Когда икроножная мышца напряжена, — объяснил доктор Майкл Кастро, — положение колена может повлиять на движение голеностопного сустава. Поскольку икроножная мышца пересекает колено, она обычно провисает (расслабляется), когда колено сгибается в течение длительного периода времени. Чаще всего это происходит, когда вы сидите или ложитесь спать на ночь. Когда икроножная мышца расслаблена, она будет медленно напрягаться, чтобы устранить провисание и слегка натянуть ахиллово сухожилие.”
«Пусковая» боль
Когда человек встает утром с постели или после длительного периода сидения, икроножная мышца обычно максимально напряжена. «Это препятствует тому, чтобы лодыжка могла приспосабливаться к телу, проходящему через стопу. В результате пятка должна отрываться от земли раньше, что создает большую нагрузку на стопу и лодыжку », — сказал д-р Кастро.
Этот стресс может вызвать «стартовую боль» в самых разных местах:
- Шарик стопы
- Верх стопы
- Передняя часть щиколотки
- Низ каблука
- Задняя часть пятки (там, где ахиллово сухожилие соединяется с пяточной костью)
- Само ахиллово сухожилие
Мы знаем, что напряжение икроножной мышцы является причиной «стартовой боли», потому что это единственное, что значительно меняется, когда мышца нагревается и растягивается во время ходьбы.«Этот сценарий может быть усилен значительным снижением активности, которое мы испытываем, — сказал д-р Кастро. — Перед лицом этого изменения мы чувствуем, что регулярная растяжка икр может предотвратить развитие ряда стоп и проблемы с голеностопом, связанные с стеснением икры ».
Растяжка, рекомендованная доктором Кастро от боли в икроножной мышце
Посмотрите видео выше, где доктор Кастро демонстрирует растяжку икр.
Как и при любой боли, важно обращать внимание на изменения в своих симптомах.Со временем дискомфорт может стать более постоянным и не исчезнуть после небольшой прогулки. В таких случаях мы рекомендуем вам записаться на прием, чтобы поговорить со специалистом по стопам и голеностопным суставам о терапевтических и хирургических альтернативах для устранения боли.
Распространенных травм при беге: боли в голенях и голенях
Передняя часть голени подвержена стрессовым переломам и другим болезненным состояниям. У бегунов наиболее частой причиной боли в голени является синдром напряжения медиальной большеберцовой кости, обычно называемый шиной голени.Это состояние и другие возможные причины боли в голени описаны ниже.
объявление
Синдром медиального напряжения большеберцовой кости (шина на голень)
Диффузная боль и болезненность во внутренней или передней части большеберцовой кости (голени) могут быть вызваны синдромом медиального напряжения большеберцовой кости, обычно известным как шина голени. Как следует из медицинского названия, это состояние возникает, когда голень плохо подготовлена и испытывает повторяющиеся и хронические нагрузки, например, в начале новой программы тренировок.
В этой статье:
Многие эксперты полагают, что образование шин голени вызвано воспалением или другим незначительным повреждением икроножных мышц, сухожилий или большеберцовой кости. Хотя точный источник боли может быть неясным, лечение таково: покой и периодическое обледенение должны облегчить симптомы.
См. Шины на голени (синдром медиального стресса большеберцовой кости)
Стресс-перелом большеберцовой кости
Стресс-переломы большеберцовой кости — наиболее распространенный тип стресс-переломов, связанных с бегом.Среди бегунов женщины с индексом массы тела ниже среднего подвержены наибольшему риску стрессового перелома большеберцовой кости. 1
Напряженный перелом большеберцовой кости — это трещина в большеберцовой кости или большеберцовой кости. Он развивается постепенно и обычно вызывает глубокую боль внутри голени. Эта боль наиболее заметна при стоянии, ходьбе или беге, а участок кожи над предполагаемым переломом может быть нежным и болезненным. Если не лечить, эта боль со временем будет усиливаться.
Посмотреть все о стрессовых переломах
Некоторые стрессовые переломы трудно увидеть на стандартном рентгеновском снимке.Врач, подозревающий стрессовый перелом, может назначить МРТ или сканирование костей для подтверждения диагноза; однако этот шаг не всегда необходим перед началом безоперационного лечения. Восстановление обычно занимает от 4 до 6 недель.
Растянутая икроножная мышца (икроножная мышца)
Икроножная мышца — самая большая мышца икроножной мышцы, которая у бегунов подвержена растяжениям и разрывам. 2 Эти напряжения и разрывы могут возникать из-за ускорения бега без соответствующей тренировки или из-за резких движений, таких как прыжки, отталкивание или быстрый поворот.
объявление
Небольшие разрывы волокон икроножной мышцы могут вызвать легкую боль. Мышце может потребоваться неделя или две для восстановления. В это время теленок может ощущать скованность и болезненность, но человек все еще может ходить и может бегать трусцой (хотя это может быть немного неудобно).
Сильный разрыв мышцы, определяемый полным разрывом мышцы, будет довольно болезненным и вызовет синяк и отек. Человек с сильным перенапряжением мышц может быть не в состоянии нормально ходить, и ему могут потребоваться месяцы для восстановления.В редких случаях может быть рекомендовано хирургическое вмешательство.
Синдром хронического компартмента (синдром переднего компартмента)
Синдром хронического компартмента, менее распространенный, чем шины на голени, растяжение мышцы или стрессовый перелом, также может вызывать болезненные симптомы в голени.
Голень состоит из четырех «отсеков», каждый из которых содержит мышцы, нервы и кровеносные сосуды, и окутан тонкой мембраной из относительно неэластичной ткани, называемой фасцией. Бег и другие повторяющиеся упражнения могут создать дополнительное давление в отсеке.Если это давление становится слишком большим, это может ограничить приток крови к мышцам и нервам отсека, что приведет к локальному онемению и затруднению движений. Человек также может заметить выпячивание пораженных мышц под кожей.
Синдром хронического компартмента чаще всего встречается в переднем отделе голени (так называемый передний отдел), и его можно спутать с шиной голени. Этот синдром также может возникать в другом месте на ноге, в других конечностях и в ягодицах. Симптомы обычно исчезают, когда человек перестает заниматься спортом.
Синдром хронического компартмента отличается от синдрома острого компартмента, которому часто предшествует травма и который требует немедленной медицинской помощи.
Любые травмы икр следует лечить и контролировать, чтобы они не привели к вторичным травмам. Например, растяжение икроножной мышцы, хотя и не считается серьезной травмой, в конечном итоге может привести к ахилловому тендиниту.
Список литературы
Не игнорируйте ваши икры, чувствуя себя напряженными!
Автор: Dr.Кристал Нельсон PT
Ты хватаешься за каждый мяч на площадке, играешь усердно. Когда в результате появляются болезненные / напряженные икры, это нормально, но когда они начинают задерживаться, это является предупреждением. Никогда не относитесь к этому легкомысленно. Пора взглянуть на некоторые вещи, чтобы убедиться, что вы не готовите почву для разрыва ахиллова сухожилия, разрушительной травмы, которая может потребовать хирургического вмешательства и реабилитации в течение 9-12 месяцев. Так что, если это случилось с вами или если вы просто хотите узнать, как повысить производительность и избежать травм голени, читайте дальше…
Разрыв ахиллова сухожилия чаще всего встречается у молодых пациентов мужского пола в возрасте 20–39 лет, но наибольший рост заболеваемости наблюдается у мужчин и женщин в возрасте от 40 до 59 лет.Занятия спортом — наиболее вероятный механизм получения травм.
Задача 1: ЭТО БОЛЬШОЕ — слушайте! Наиболее частая проблема, связанная с нижними конечностями, — это недостаточная подвижность сустава тыльного сгибания голеностопного сустава. Существует широко распространенное мнение о том, что ограниченное тыльное сгибание голеностопного сустава может быть причиной множества ортопедических состояний, таких как травмы ахиллова сухожилия, боли в коленях, боли в ногах и разрывы ПКС. Вот как вы можете проверить свою подвижность лодыжки.
- Расположите большой палец ноги на расстоянии 5 дюймов от стены, бедрами к стене.
- Согните колено, не отрывая пятки от пола
- Если вы можете коснуться стены коленом с расстояния 5 дюймов, ваша подвижность хорошая, и вы прошли тест.
- Если ваше колено не касается стены, вы не прошли тест и должны определить, где вы это чувствуете.
Если во время теста вы чувствуете напряжение в передней части голеностопного сустава, это означает ограничение или скованность в суставе тыльного сгибания голеностопного сустава. Если вы чувствуете напряжение в икроножной мышце, значит, у вас напряжение в мышцах (см. Задачу 2).
Проблема 2: Мышечное напряжение. Вот небольшой урок анатомии. Мышца переходит в сухожилие. Сухожилие прикрепляется к кости. В случае икроножной мышцы две мышцы соединяются, образуя ахиллово сухожилие — икроножную и камбаловидную. Ахиллово сухожилие прикрепляется к пятке (пяточной кости). Gastroc имеет медиальную и боковую головку, которая прикрепляется к бедренной кости, когда она пересекает коленный сустав — играет роль в сгибании колена и отталкивании стопы. Камбаловидная мышца прикрепляется высоко к большеберцовой и малоберцовой коже, и единственная работа — отталкивание стопы.Если вы были ограничены в приведенном выше тесте и почувствовали это в мышце, это вероятная причина.
Задача 3: Мускул недостаточно силен для выполнения ваших требований. Сможете ли вы сделать подъемы пятки на одной ноге по 30 раз с каждой стороны и полностью подняться (без жульничества с толканием о стол или стену)? Это базовое требование к силе, в теннисе может потребоваться больше, в зависимости от вашего уровня игры, но если вы не можете сделать 30 повторений, то у вас определенно не хватит силы, чтобы играть на любом уровне.
Ощущение напряжения в икрах может быть предупреждающим знаком. Пройдите эти простые тесты, чтобы получить больше информации. Физиотерапевты Back in Action предлагают бесплатные экраны каждую неделю и будут рады помочь вам.
Боль в икроножных мышцах — объяснение тугой подошвы
Боль в икроножных мышцах часто возникает из-за функции икроножной мышцы и ее расположения в ноге. Существует множество факторов, которые могут играть роль в травмах, особенно с возрастом. В этом руководстве вы узнаете о том, что вызывает боль в икроножной мышце, о симптомах и возможных диагностических процедурах, чтобы сосредоточиться на лечении и восстановлении.
Общие сведения о боли в икроножных мышцах
Боль в икроножных мышцах определяется как боль, локализованная в нижней части задней (задней) ноги. «Икры» составляют три мышцы: икроножная (самая большая), камбаловидная и подошвенная. Причин боли в икре может быть несколько.
Распространенные причины боли в подошве
Точное место боли в икре может варьироваться в зависимости от основной проблемы. Боль в голени может быть признаком потенциально опасного для жизни состояния, или ее можно легко вылечить в домашних условиях.Важно понимать взаимосвязь между локализацией боли и ее причинами.
Мышечные судороги
Интенсивные мышечные судороги в задней части голени часто возникают при интенсивных упражнениях, занятиях спортом или обезвоживании. Симптомы боли и скованности могут быть сильными на мгновение, а затем обычно проходят в течение дня или двух. Если судорога достаточно сильная, это может привести к легкому напряжению.
Растяжение мышц
Боль в задней части голени может быть связана с растяжением икроножных мышц, которое часто возникает из-за перенапряжения икроножных мышц или во время внезапного отталкивания от движения, прыжка или спринта.Травма часто описывается как чувство разрыва, которое может сопровождаться опухолью или синяком, если оно серьезное. Чаще всего это поражает внутренние волокна самой большой икроножной мышцы, икроножной мышцы, около колена.
Боль в пояснице в результате растяжения или разрыва икроножной мышцы может варьироваться от легкой до очень сильной, приводя к полному разрыву мышцы. Травма икры 1 степени не требует профессионального лечения, в отличие от травмы икроножной мышцы 2 и 3 степени.
Тендинит
Боль в голени — это предупреждающий знак того, что у вас воспалено ахиллово сухожилие (сухожилие, прикрепляющее икроножные мышцы к пятке).Тендинит — это распространенная травма, при которой сухожилие разрывается, растягивается или опухает. Боль в сухожилиях голени часто вызвана чрезмерной нагрузкой на икроножные мышцы во время физической активности или общим нарушением физической формы из-за бездействия.
Растянутая икроножная мышца
Растянутая икроножная мышца является результатом чрезмерного напряжения в этой области, которое может привести к боли и потере функции. По мере того, как тела доводятся до предела, мышцы растягиваются и сокращаются сильнее, чем это естественно.Это может привести к разрыву или растяжению мышцы голени или ноги.
Ушиб мышцы
Прямой удар по икроножной мышце вызовет боль, отек и синяк. Чаще всего это случается при падении или в спорте с высокой ударной нагрузкой. При этом типе травмы ногу необходимо будет тщательно контролировать на предмет образования тромбов.
Определение боли в икроножных мышцах
Голень содержит удивительное количество мышц, кровеносных сосудов и нервов, которые представляют опасность для травм.Некоторые из них более серьезны, чем другие, поэтому лучше понять, как их отличить. Понимание причин боли в нижних конечностях имеет решающее значение при выборе плана лечения. Если вы не уверены, всегда обращайтесь за медицинской помощью.
Растяжение сустава или перелом костей
Травма — наиболее очевидная причина боли в костях голени. Если из-за боли в голени вы не можете стоять или ходить, возможно, у вас растяжение связок или перелом костей. Первым симптомом после растяжения связок голеностопного сустава обычно является боль в голенях и ступнях.В случае перелома кости нужно серьезно отнестись к боли в голени. Прекратите любую деятельность, которая вызывает боль, и немедленно обратитесь к врачу.
Шина на голени
Шина на голени, также известная как синдром медиального напряжения большеберцовой кости, связана с болью и воспалением сухожилий и мышц, прикрепляющихся к большеберцовой кости. Этот тип травм возникает из-за постоянного чрезмерного использования во время бега или других упражнений с высокой ударной нагрузкой. Те, у кого неправильное положение тела и мышечный дисбаланс, более склонны к образованию шин для голени.Покрытие голени может привести к синдрому компартмента и стать серьезной травмой, ведущей к повреждению нервов и потере функции ног, поэтому проконсультируйтесь с врачом.
Узнайте больше о шинах голени здесь
Варикозное расширение вен
Эти темные перекрученные вены являются одной из основных причин боли в нижних конечностях. Варикозное расширение вен возникает из-за слабых стенок и клапанов вен и сопровождается тупой ноющей болью в обеих голенях. Этот тип боли обычно носит более поверхностный характер по сравнению с любыми мышечными проблемами или проблемами с более глубокими кровеносными сосудами.
Сгусток крови
Тромбоз глубоких вен или сгусток крови — это неотложная медицинская помощь, которая может вызвать сильную боль. Скорее всего, это произойдет, если вы курите, беременны, страдаете ожирением, длительное время неактивны или принимаете определенные лекарства. При отсутствии лечения сгусток крови из глубоких вен часто попадает в кровоток и может достичь артерии в легких или головном мозге. Симптомы включают общий отек, покраснение и глубокую боль в икре.
Ишиас и стеноз
Артрит позвоночника — частая причина стеноза или сужения позвоночного канала.Иногда грыжа межпозвоночного диска оказывает слишком сильное давление на нервные корешки и приводит к симптомам ишиаса, которые включают усталость, слабость, онемение, покалывание и болезненные ощущения в нижних конечностях при сидении или стоянии. Если боль достаточно сильна, чтобы вызвать боль в голени, вы часто будете замечать симптомы по всему нервному пути по ноге, а не в определенном месте, как при других травмах ноги.
Что такое радикулит?
Симптомы боли в икроножных мышцах
Когда вы получаете травму икры, симптомы обычно очевидны.Тяжесть будет зависеть от того, насколько сильное воздействие или чрезмерное использование было получено в результате травмы.
- Боль от легкой до сильной в колене, лодыжке и / или голени
- Боль от умеренной до сильной при нагрузке на стопу
- Отек или покраснение с синяками от легкой до средней степени
- Проблемы при ходьбе без хромоты или значительной боли
Немедленно обратитесь к врачу, если у вас возникнут какие-либо из следующих симптомов:
- Стеснение и боль в голени по ночам
- Значительное изменение силы голени
- Проблемы с переносом веса через травмированную ногу
- Слышать громкий щелчок или замечать твердую шишку в самой икроножной мышце
Диагностика травмы икры
Самодиагностики не всегда достаточно для внезапной, тяжелой или сопровождающейся отеком травмы икры.Хроническая боль в икроножных мышцах является частью более обширного набора симптомов и требует тщательной оценки, чтобы определить первопричину. Посетите врача для точного диагноза, чтобы вы могли начать лечение как можно скорее.
Оценка
Сначала ваш врач проведет медицинский осмотр, чтобы принять во внимание вашу историю болезни и причину травмы. Некоторые физические тесты могут быть выполнены, например, тест Томпсона на сгустки крови, чтобы исключить более серьезные проблемы.
Визуализация
Если ваш врач подозревает перелом кости, растяжение связок или растяжение мышц, может быть назначено визуализация для диагностики степени тяжести. Рентген полезен для исключения перелома, в то время как компьютерная томография или МРТ может потребоваться для оценки здоровья других соединительных тканей.
Время восстановления после травмы голени
Время заживления травмы икры и боли зависит от первопричины. Если это перелом или разрыв сухожилия, восстановление займет как минимум шесть недель, но, что более реалистично, месяцы.С другой стороны, при растяжении мышц и растяжении суставов для восстановления обычно требуется как минимум несколько недель. В этот период ваша главная задача — предотвратить повторные травмы и способствовать оптимальному заживлению.
Варианты лечения травмы икроножной кости изначально направлены на облегчение боли. Обычно для этого используются обезболивающие, лед и растяжка. Чтобы понять, почему травма произошла в первый раз, и ускорить выздоровление, может быть рекомендована физиотерапия. Когда ткани будут готовы, основное внимание будет уделяться восстановлению силы, гибкости и координации.
Средства для лечения боли в икроножной мышце
Работа с напряженными мышцами подошвенной кости
Любите ли вы заниматься спортом или совершать утренние пробежки, вы не хотите застрять в доме из-за боли в икроножной мышце. Облегчение боли в голени поможет вам наслаждаться жизнью и повысить ее качество.
