Как и почему болят ноги, икроножные мышцы
В этой статье мы разбираем основные виды боли, а так же причины этих болей.
Довольно трудно бывает различить все разновидности боли в ногах. Мы решили разобраться в этом вопросе более детально. Существуют 4 основных вида , каждый из которых имеет свои симптомы. Рассмотрим, как можно определить заболевание по характеру боли нижних конечностей.
Боли, связанные с невралгией
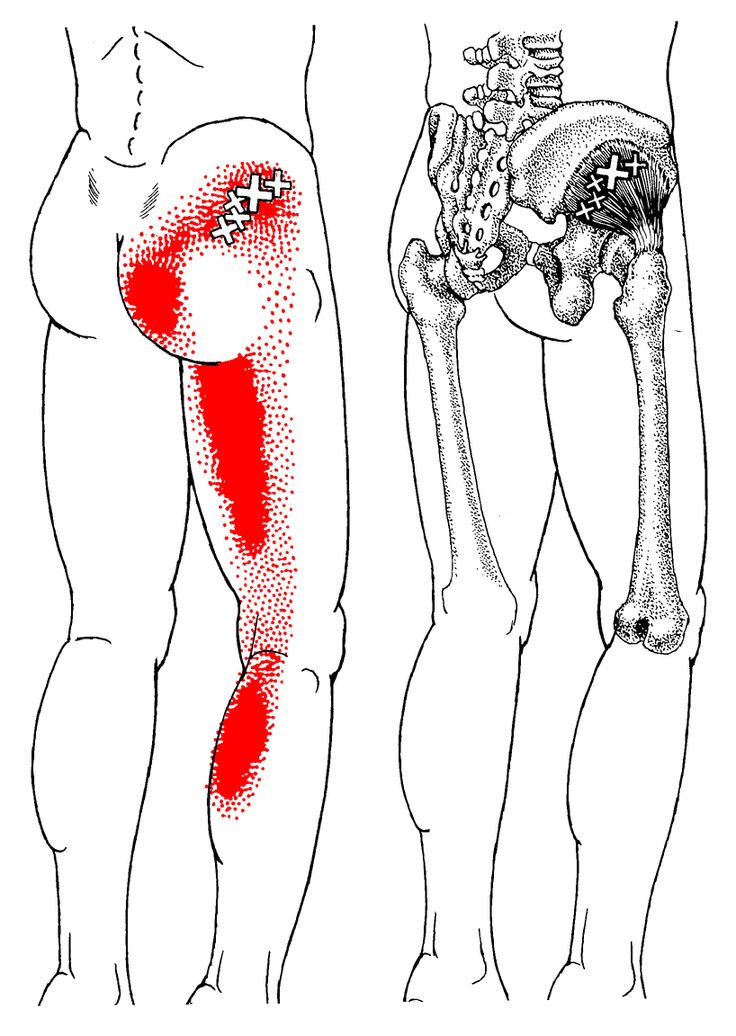
Первый вид — жжение с болью по задней поверхности голени/бедер и с отдачей в ягодичную мышцу. Эти ощущения связаны в основном с невралгией, то есть защемлениями нерва. Неврологи называют такое состояние тоннельными синдромами, когда происходит защемление некрупных нервов. Это могут быть проблемы в пояснично-крестцовом отделе, грыжи, кисты, протрузии. К сожалению, флеболог их решить не сможет, нужно обращаться к другим специалистам.
Резкая боль в икроножной мышце
Второй тип, когда человек проходит, например, 100, 200, 300 метров, и ему надо срочно остановиться. Боль в икроножной мышце настолько резкая, что он не может дальше продолжать идти. Подобные ощущения связаны с проблемами в артериях. Такое заболевание называется облитерирующий атеросклероз, когда вместо большого просвета в артерии просвет становятся узеньким из-за наложения в сосуде бляшек. За счет этого в мышцы при ходьбе не поступает нужное количество крови и возникает ишемия ткани, ишемия мышц. Это и вызывает дискомфорт при ходьбе в икроножных мышцах. При таких симптомах нужно сразу идти к сосудистому хирургу, сделать УЗИ артерий нижних конечностей.
Боль в икроножной мышце настолько резкая, что он не может дальше продолжать идти. Подобные ощущения связаны с проблемами в артериях. Такое заболевание называется облитерирующий атеросклероз, когда вместо большого просвета в артерии просвет становятся узеньким из-за наложения в сосуде бляшек. За счет этого в мышцы при ходьбе не поступает нужное количество крови и возникает ишемия ткани, ишемия мышц. Это и вызывает дискомфорт при ходьбе в икроножных мышцах. При таких симптомах нужно сразу идти к сосудистому хирургу, сделать УЗИ артерий нижних конечностей.
Боль с отеком
Третий вид – острая, резкая боль в икроножной мышце в бедре, сопровождающаяся отеком. Такая боль и отек несимметричные, то есть встречаются только на одной ноге. Этот вид боли может быть при тромбозе глубоких вен. Подобное явление — одно из самых опасных заболеваний относительно вен, поэтому если есть такие симптомы, нужно обратиться к флебологу.
Почему так происходит? При тромбозе образуется тромб, он останавливается в вене и ток крови просто заканчивается. Кровь по артериям поступает, а по венам она уже не оттекает. Это вызывает возникновение отека, он давит на кожу и ногу как бы распирает. Задействованы также нервные окончания, отсюда и боль в мышце, и боль в коже, которая ощущается за счет отека.
Кровь по артериям поступает, а по венам она уже не оттекает. Это вызывает возникновение отека, он давит на кожу и ногу как бы распирает. Задействованы также нервные окончания, отсюда и боль в мышце, и боль в коже, которая ощущается за счет отека.
Боль при варикозной болезни
Также существует боль при варикозной болезни. Вены не имеют нервных окончаний и сами по себе просто болеть не могут. Вот почему и люди, у которых есть варикозная болезнь, очень долго не идут к врачу. Они приходят только когда ноги темнеют, появляется отечность, язвы открываются, есть какие-то внешние признаки заболевания. Все это вовлекается в процесс изменений кожи и соответственно уже реагируют нервные окончания на коже и в подкожно–жировой клетчатке.
Самое главное, что нужно уяснить для себя — не надо затягивать, долго терпеть любой из видов боли. Если у вас есть боль в ногах, нужно обязательно идти к доктору.
4 вида БОЛИ в НОГАХ. Как понять причину боли?
Индивидуальный подход
Современные клиники
Опытные специалисты
Операции без разрезов
Перед началом любой процедуры необходимо проконсультироваться у врача-флеболога
Первичная консультация хирурга-флеболога + Протокол УЗИ-вен + План лечения 1500 ₽
Администратор клиники перезвонит в течение 15 минут чтобы согласовать дату и время приема, а также узнать подробнее о вашей проблеме
Нажимая на кнопку, вы соглашаетесь с Политикой конфиденциальности
FAQ
➡️ От чего могут болеть ноги?
Ноги могут болеть по разным причинам. Самые важные среди них — заболевания сосудов ног (варикоз, тромбоз, облитерирующий атеросклероз, тромбофлебит), позвоночника (остеохондроз поясничного отдела, грыжа, ущемление нерва), заболевание мышечных тканей, а также сосудов.
Самые важные среди них — заболевания сосудов ног (варикоз, тромбоз, облитерирующий атеросклероз, тромбофлебит), позвоночника (остеохондроз поясничного отдела, грыжа, ущемление нерва), заболевание мышечных тканей, а также сосудов.
➡️ Как болят ноги при варикозе?
Боль при варикозе может быть различной, в зависимости от стадии заболевания. Сначала она похожа на обычную усталость, потом появляется сильное жжение в ногах, после этого тянущая боль. Возможны также судороги икроножной мышцы.Боль сопровождается и внешними изменениями в вие сеточек, звездочек, отечности.
➡️ Как болит нога при тромбофлебите?
Отеки не только вызывают затруднения во время ходьбы, дискомфорт, но и достаточно опасны. Осложнениями грозят не так сами отеки, как заболевания, которые их вызывают. Например, если наблюдается тромбоз глубоких вен с отечностью, возможна полная обездвиженность и даже летальный исход.
Боль икроножная — Общие сведения, Причины возникновения. Томск
Общие сведенияИкроножная мышца это двуглавая мышца на задней поверхности голени человека. Расположена над камбаловидной мышцей, вместе с которой крепится к пятке через ахиллово сухожилие.
Расположена над камбаловидной мышцей, вместе с которой крепится к пятке через ахиллово сухожилие.
Функциональная деятельность включает в первую очередь движение стопы в сагиттальной плоскости и стабилизацию тела при движении. При перенапряжении икроножной мышцы в ней могут возникать судороги. Кроме того, спазмы могут свидетельствовать о расстройствах их артериального и венозного кровоснабжения. Травмы икроножной мышцы могут произойти при нагрузке, превышающей её возможности, иногда от удара по ней.
Вам будет интересно:Боль зубная у детей Боль кишечная
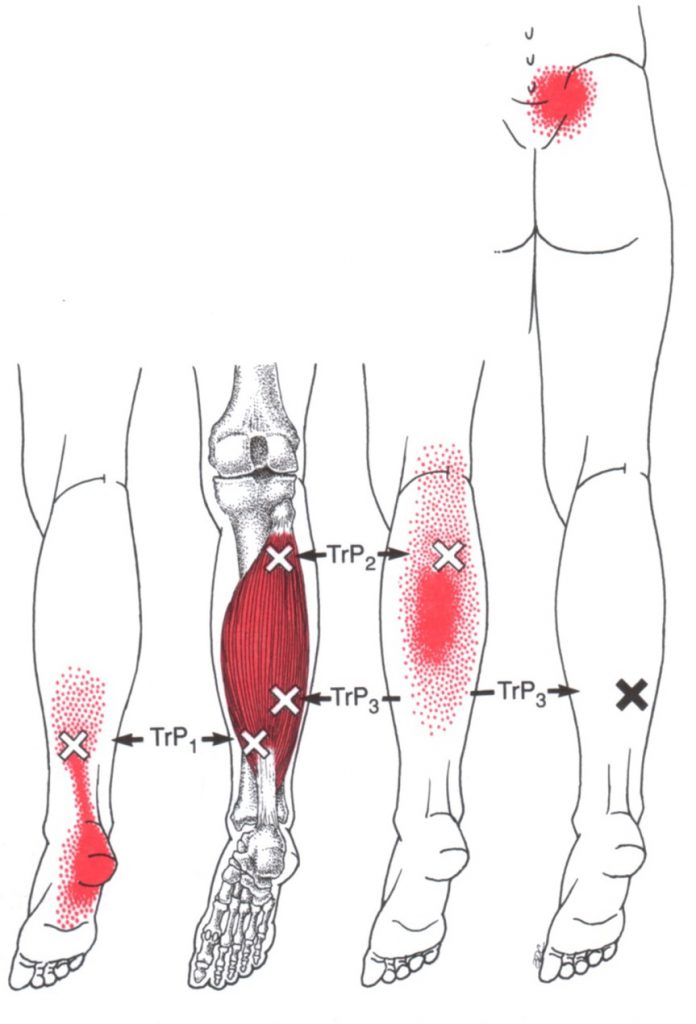
Причины икроножной болиПовреждения в области икроножных мышц, особенно после чрезмерной нагрузки, вызывают болезненные ощущения в икроножных мышцах. Внезапные боли в мышцах возникают в период физической активности, в частности во время ходьбы.
Часто появление икроножной боли связано с заболеваниями сосудов. Происходит это из-за нарушения оттока венозной крови и повышения давления в сосудах. Образовавшийся венозный застой является причиной раздражения нервных окончаний и развития болевого синдрома. Чаще всего такие боли носят «тупой» характер, ощущается тяжесть в ногах. Таким образом, постепенно развивается варикозное расширение вен.
Происходит это из-за нарушения оттока венозной крови и повышения давления в сосудах. Образовавшийся венозный застой является причиной раздражения нервных окончаний и развития болевого синдрома. Чаще всего такие боли носят «тупой» характер, ощущается тяжесть в ногах. Таким образом, постепенно развивается варикозное расширение вен.
Тупые, ноющие и колющие икроножные боли, судороги и тяжесть в ногах очень часто бывают результатом стоячей или сидячей работы, когда из-за застоя в венах ног не происходит нормального кровообращения венозной и артериальной крови в организме человека, возникает кислородного голодание, накапливаются вредные токсины.
При тромбофлебите, наблюдается икроножная боль пульсирующего характера, часто переходящая в чувство жжения под кожей. Боли носят постоянный характер, особенно это касается боли в икроножных мышцах ног.
Еще одна причина икроножных болей — атеросклероз артерий. При этом заболевании происходит уплотнение стенок сосудов, больной при этом ощущает сжимающие боли в икроножных мышцах. Чаще всего атеросклероз вызывает болевой синдром именно в мышцах голени. Боли усиливаются при ходьбе. Характерным симптомом атеросклероза является ощущение холодных стоп, вне зависимости от времени года.
Следующей группой заболеваний, провоцирующих появление икроножных болей являются болезни позвоночника. Имеющиеся нарушения в работе позвоночника, например, в межпозвонковых дисках, приводят к появлению так называемых иррадиирующих болей, которые отдают болью в ноги. Сам позвоночник при этом может и не болеть. К такому виду болей можно отнести ишиас (воспаление седалищного нерва). При этом заболевании боли от позвоночника по ходу седалищного нерва передаются в ноги.
Заболевания периферических нервов могут также провоцировать икроножные боли. При невралгиях боли носят приступообразный характер и возникают по ходу нервных волокон. В перерывах между приступами боль практически отсутствует, а сам болевой приступ может длиться от нескольких секунд до нескольких минут.
При невралгиях боли носят приступообразный характер и возникают по ходу нервных волокон. В перерывах между приступами боль практически отсутствует, а сам болевой приступ может длиться от нескольких секунд до нескольких минут.
Наиболее сильная боль возникает при воспалении икроножных мышц. Миозиты это довольно серьезное заболевание, которое необходимо лечить под постоянным наблюдением врача. Миозит это воспаление скелетных мышц. Может возникать как осложнение различных заболеваний, например, гриппа. Частой причиной миозитов бывает перенапряжение мышц, вследствие непривычной физической нагрузки или травма мышц ног.
При миозитах появляются ноющие икроножные боли, усиливающиеся при движениях. Нередко в мышцах прощупываются плотные узелки. При открытой травме, вследствие попадания инфекции, может развиться гнойный миозит, который проявляется повышением температуры тела, ознобом, постепенным усилением боли, припуханием, уплотнением и напряжением мышцы, покраснением кожи над ней.
Своеобразной формой является
-
лихорадка;
-
боли в мышцах конечностей;
-
боли грудной клетки, языка, жевательных мышц.
Икроножные боли могут вызываться таким инфекционным заболеванием костей как остеомиелит. Боли при данном заболевании острые и продолжительные. В данном случае причиной возникновения болей выступают сами кости.
Судороги в икроножных мышцах представляют собой непроизвольные сокращения отдельных мышц или мышечных групп. Они могут быть вызваны длительным физическим напряжением, переутомлением и чаще всего возникают в икроножной мышце. Чтобы прекратить их, рекомендуется расслабить мышцы. Для этого достаточно лечь или сесть, изменив тем самым положение конечности, и сильно растереть руками сведенную мышцу.
Фибромиалгия может быть различной локализации, но особенно часто поражаются область затылка, нижняя часть спины (люмбаго), шея, область плечевых суставов, грудная клетка и области бедра вблизи коленного сустава. Такая боль встречается главным образом у женщин. Она может вызываться или усиливаться физическими или психическими перегрузками, нарушениями сна, травмой, сыростью или холодом, а иногда системными, обычно ревматическими заболеваниями.
МиопатияУ лиц, не имеющих неврологических отклонений, причинами мышечного синдрома являются воспалительные или метаболические миопатии. Согласно существующей международной классификации выделяют
-
идиопатические воспалительные;
-
вызванные лекарствами и токсинами;
-
вызванные инфекциями.

Среди идиопатических воспалительных миопатий около 95% составляют:
-
дерматомиозит,
-
полимиозит.
-
миозит на фоне системных заболеваний соединительной ткани,
-
паранеопластический миозит
-
миозит с внутриклеточными включениями.
Консультация у ревматолога исключает миозит на фоне системных заболеваний. Наиболее актуальными на сегодня являются миопатии, связанные с приемом статинов и фибратов.
ЛечениеЛечение судорог должно начинаться с оказания первой медецинской помощи при приступе. Первое, что необходимо сделать – это собраться с духом и не паниковать. Если беда случилась во время сна, то опустите ноги вместе на холодный пол, это поможет восстановить циркуляцию крови в ногах и остановить судороги.
Также можно пощипать несколько раз за болезненное место, начать делать легкий массаж икроножных мышц (похлопывание и растирание). Иногда используют укол шпилькой или иглой в спазмированное место. Это эффективный, но опасный метод скорой помощи, так как можно повредить сосуды или нервы.
Иногда используют укол шпилькой или иглой в спазмированное место. Это эффективный, но опасный метод скорой помощи, так как можно повредить сосуды или нервы.
Пощипывание и массаж икр являются одним из методов лечения боли в икроножных мышцах. Но рекомендуем заниматься самолечением — лучше обратиться к специалисту. Необходимо посетить врача и пройти диагностический процесс, чтобы определить причину боли и устранить ее.
Тромбоз глубоких вен (ТГВ)
Обзор
Сгусток крови или тромбоз глубоких вен, развивающийся внутри вены ноги.Что такое тромбоз глубоких вен?
Тромбоз глубоких вен (ТГВ, также называемый венозным тромбозом) возникает, когда тромб (сгусток крови) образуется в глубоких венах тела из-за повреждения вен или слишком медленного тока крови по ним. Сгустки крови могут частично или полностью блокировать кровоток по вене. Большинство ТГВ возникают в голени, бедре или тазу, но они также могут возникать в других частях тела, включая руку, мозг, кишечник, печень или почки.
Чем опасен ТГВ?
Хотя ТГВ сам по себе не опасен для жизни, сгустки крови могут вырваться на свободу и попасть в кровоток. Легочная эмболия (ТЭЛА) возникает, когда перемещающиеся сгустки крови (эмболы) застревают в кровеносных сосудах легких. Поскольку это может быть опасным для жизни состоянием, вам необходимо быстро поставить диагноз и начать лечение.
Примерно у половины пациентов с ТГВ в ногах появляются симптомы перемежающейся боли в ногах и отека, которые могут длиться от нескольких месяцев до нескольких лет. Эти симптомы называются посттромботическим синдромом и могут возникать из-за повреждения клапанов и внутренней оболочки ваших вен, что приводит к тому, что кровь «сливается» больше, чем должна. Это увеличивает давление внутри ваших вен и вызывает боль и отек.
Характеристики этого состояния включают:
- Скопление крови.
- Хронический отек ног.
- Повышенная пигментация или обесцвечивание кожи.

- Язвы на ногах, известные как язвы венозного застоя.
В чем разница между ТГВ и тромбозом поверхностных вен?
A Тромбоз поверхностных вен (также называемый флебитом или поверхностным тромбофлебитом) — это образование тромбов в венах, расположенных близко к поверхности кожи. Эти типы сгустков крови редко попадают в легкие, если они сначала не перемещаются из поверхностной системы в глубокую венозную систему. В то время как врач может диагностировать тромбы в поверхностных венах при физическом осмотре, он может диагностировать ТГВ только с помощью ультразвука.
Насколько распространен тромбоз глубоких вен?
Каждый год примерно у 1–3 из 1000 взрослых в США развивается ТГВ или тромбоэмболия легочной артерии, и до 300 000 человек ежегодно умирают в результате ТГВ/ТЭЛА. Это третье по частоте заболевание сосудов после инфарктов и инсультов. Острый ТГВ/ТЭЛА может возникнуть в любом возрасте, но реже у детей и подростков и чаще у лиц старше 60 лет. Более половины всех ТГВ возникает в результате пребывания в больнице в связи с соматическим заболеванием или операция. Причина, по которой ТГВ чаще встречается после пребывания в больнице, заключается в том, что большую часть времени вы лежите в постели, а не двигаетесь, как обычно.
Более половины всех ТГВ возникает в результате пребывания в больнице в связи с соматическим заболеванием или операция. Причина, по которой ТГВ чаще встречается после пребывания в больнице, заключается в том, что большую часть времени вы лежите в постели, а не двигаетесь, как обычно.
Симптомы и причины
Каковы симптомы тромбоза глубоких вен?
ТГВ обычно формируется в венах ног или рук. До 30% людей с ТГВ не имеют симптомов, но иногда симптомы очень легкие и не вызывают беспокойства. Симптомы, связанные с острым ТГВ, включают:
- Отек ноги или руки (иногда это происходит внезапно).
- Боль или болезненность в ноге или руке (может возникать только при стоянии или ходьбе).
- Область ноги или руки, которая опухла или болит, может быть теплее, чем обычно.
- Кожа красная или обесцвеченная.
- Вены у поверхности кожи могут быть больше, чем обычно.
- Боль в животе или боль в боку (когда сгустки крови поражают вены глубоко внутри живота).

- Сильная головная боль (обычно внезапное начало) и/или судороги (когда сгустки крови поражают вены головного мозга).
Некоторые люди не знают, что у них ТГВ, пока тромб не переместится из ноги или руки в легкое. Симптомы острой ТЭЛА включают боль в груди, одышку, кашель с примесью крови, головокружение и обмороки.
Важно немедленно позвонить своему врачу или обратиться в отделение неотложной помощи, если у вас есть симптомы ТГВ. Не ждите, пока ваши симптомы исчезнут. Немедленно начните лечение, чтобы предотвратить серьезные осложнения.
Что вызывает тромбоз глубоких вен?
Эти состояния могут увеличить риск тромбоза глубоких вен:
- Наличие наследственного (генетического) заболевания повышает риск образования тромбов.
- Рак и некоторые виды его лечения (химиотерапия).
- Наличие в анамнезе или у членов вашей семьи тромбоза глубоких вен.
- Ограниченный кровоток в глубокой вене из-за травмы, хирургического вмешательства или иммобилизации.

- Отсутствие движения в течение длительного периода времени, например, длительное сидение в поездке в автомобиле, грузовике, автобусе, поезде или самолете или неподвижность после операции или серьезной травмы.
- Беременность или недавние роды.
- Возраст старше 40 лет (хотя ТГВ может поражать людей любого возраста).
- Наличие избыточного веса/ожирения.
- Наличие аутоиммунного заболевания, такого как волчанка, васкулит или воспалительное заболевание кишечника.
- Употребление табачных изделий.
- Наличие варикозного расширения вен.
- Прием противозачаточных таблеток или гормональная терапия.
- Наличие центрального венозного катетера или кардиостимулятора.
- Наличие COVID-19.
Диагностика и тесты
Как диагностируется ТГВ?
Ваш лечащий врач проведет медицинский осмотр и просмотрит вашу историю болезни. Вам также необходимо будет пройти визуализирующие тесты.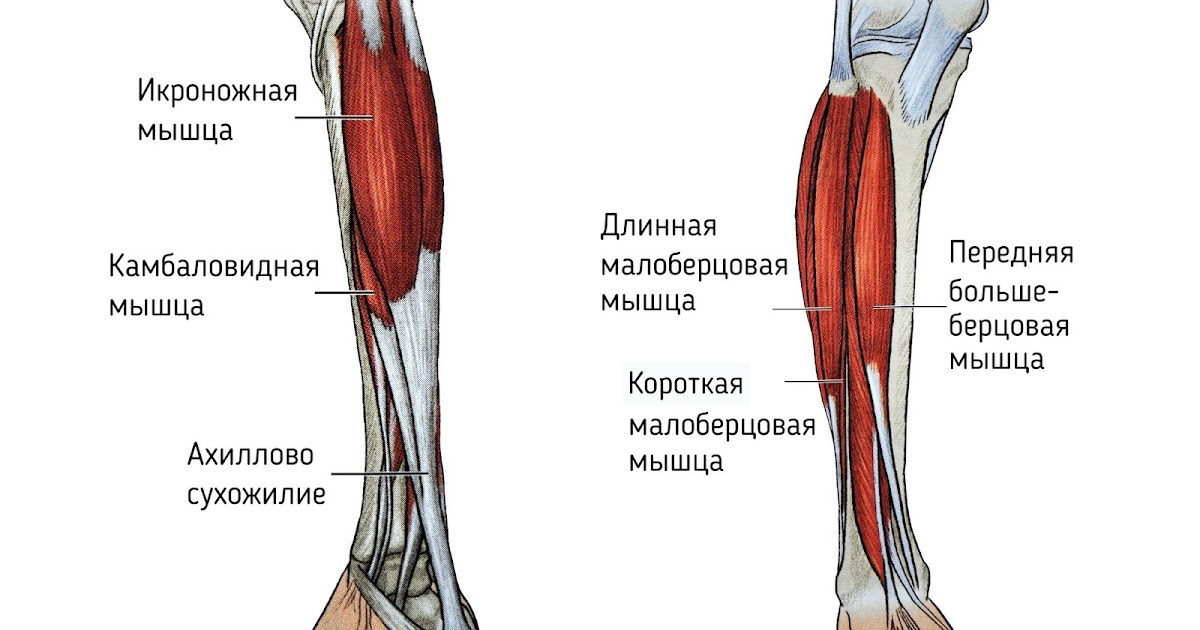
Тесты для диагностики ТГВ
Дуплексное УЗИ вен . Это наиболее распространенный тест для диагностики ТГВ, поскольку он неинвазивен и широко доступен. Этот тест использует ультразвуковые волны, чтобы показать кровоток и сгустки крови в венах. Специалист по УЗИ сосудов оказывает давление при сканировании руки или ноги. Если давление не заставляет вашу вену сжиматься, это может означать наличие тромба. Если результаты дуплексного УЗИ неясны, ваш врач может использовать другой визуализирующий тест
Венография . В этом инвазивном тесте врач обезболит кожу шеи или паха и с помощью катетера введет в ваши вены специальный краситель (контрастный материал), чтобы увидеть, не блокируют ли какие-либо тромбы частично или полностью кровоток внутри ваших вен. Венография в настоящее время используется редко, но иногда необходимо
Магнитно-резонансная томография (МРТ) или магнитно-резонансная венография (МРВ). МРТ показывает изображения органов и структур внутри вашего тела. MRV показывает изображения вен в определенных местах вашего тела. Во многих случаях МРТ и МРТ могут дать больше информации, чем дуплексное УЗИ или КТ.
МРТ показывает изображения органов и структур внутри вашего тела. MRV показывает изображения вен в определенных местах вашего тела. Во многих случаях МРТ и МРТ могут дать больше информации, чем дуплексное УЗИ или КТ.
Компьютерная томография (КТ) — это тип рентгена, который показывает структуры внутри вашего тела. Ваш врач может использовать компьютерную томографию, чтобы обнаружить ТГВ в брюшной полости, тазу или головном мозге, а также сгустки крови в легких (легочная эмболия).
Если ваш врач считает, что у вас может быть генетическое или приобретенное нарушение свертываемости крови, вам могут потребоваться специальные анализы крови. Это может быть важно, если:
- У вас в анамнезе были тромбы, которые ваш врач не может связать с какой-либо другой причиной.
- У вас тромб в необычном месте, например, в вене кишечника, печени, почки или головного мозга.
- У вас частая семейная история тромбов.
- У вас есть семейная история определенного генетического нарушения свертывания крови.

Управление и лечение
Руководство по деятельности
Из-за ТГВ вам может быть трудно передвигаться поначалу из-за боли в ногах и отека. Но вы сможете постепенно вернуться к своей обычной деятельности. Если ваши ноги опухли или стали тяжелыми, лягте в кровать, приподняв пятки примерно на 5–6 дюймов. Это помогает улучшить кровообращение и уменьшить отек.
Дополнительно:
- Тренируйте икроножные мышцы, если вы долго сидите неподвижно.
- Вставайте и ходите в течение нескольких минут каждый час во время бодрствования, особенно во время дальнего перелета или поездки.
- Носите компрессионные чулки до колен. Они минимизируют боль в ногах и отек как минимум на 50%, если вы носите их ежедневно.
- Избегайте действий, которые могут привести к серьезной травме.
- Постоянно пейте воду, особенно во время путешествий.
Какие виды лечения доступны для людей с тромбозом глубоких вен?
Некоторым людям с ТГВ может потребоваться лечение в больнице. Другие могут пройти амбулаторное лечение.
Другие могут пройти амбулаторное лечение.
Лечение включает прием лекарств, называемых антикоагулянтами (разжижителями крови), компрессионные чулки и поднятие пораженной ноги (ног) в разное время в течение дня. В меньшинстве случаев, когда ТГВ обширен, может потребоваться инвазивное лечение (процедуры на основе катетера).
Основными целями лечения являются:
- Предотвращение увеличения тромба и вовлечения других вен.
- Предотвратите отрыв тромба в вене и попадание в легкие.
- Уменьшить риск образования еще одного тромба.
- Предотвращение долгосрочных осложнений от тромба (например, хронической венозной недостаточности).
Важная информация о лекарствах
- Принимайте лекарства точно так, как говорит вам ваш лечащий врач.
- Делайте анализы крови по требованию вашего врача и посещайте все запланированные лабораторные приемы.
- Не прекращайте и не начинайте принимать какие-либо лекарства (включая лекарства и добавки, которые вы принимаете без рецепта), не спросив своего врача.

- Поговорите со своим врачом о своей диете. Возможно, вам придется внести изменения в зависимости от лекарства, которое вы принимаете.
Лечение ТГВ
Антикоагулянты (разжижители крови)
Этот тип лекарств препятствует свертыванию крови. Антикоагулянты также останавливают рост тромбов и препятствуют их перемещению. Антикоагулянты не разрушают и не «расплавляют» тромбы. Ваше тело может естественным образом растворить сгусток, но иногда сгустки не исчезают полностью. Когда они этого не делают, они обычно сжимаются и превращаются в маленькие «шрамы» внутри ваших вен. Иногда эти «старые» сгустки могут привести к отеку ног, но часто они не вызывают симптомов.
Существуют различные типы антикоагулянтов: варфарин, гепарин и пероральные ингибиторы Ха. Ваш врач поговорит с вами о лучшем типе лекарства для вас.
Если вам необходимо принимать антикоагулянт, возможно, вам придется принимать его всего несколько месяцев (обычно от трех до шести месяцев) или вы можете принимать его в течение неопределенного времени. Время вашего лечения может отличаться в зависимости от конкретных ситуаций каждого человека, в том числе, если:
Время вашего лечения может отличаться в зависимости от конкретных ситуаций каждого человека, в том числе, если:
- У вас раньше были тромбы.
- Вы проходите лечение от другого заболевания, такого как рак или аутоиммунное заболевание (вам может потребоваться прием антикоагулянта, если риск образования тромба выше).
Кровотечение является наиболее частым побочным эффектом антикоагулянтов. Вы должны немедленно позвонить своему врачу, если заметите, что у вас легко появляются синяки или кровотечения при приеме этого лекарства.
Компрессионные чулки
Возможно, вам потребуется носить эластичные компрессионные чулки, чтобы уменьшить или полностью избавиться от отека ног. Повреждение маленьких клапанов внутри ваших вен часто вызывает этот отек. У вас также может быть отек, потому что ТГВ блокирует кровоток в вашей вене. Вы носите большинство компрессионных чулок чуть ниже колена. Эти чулки плотно облегают лодыжку и становятся свободнее по мере того, как они сходят с лодыжки. Это вызывает мягкое давление (сжатие) на ногу. Некоторым людям нужно носить их в течение двух лет или более. Несколько клинических исследований показали, что компрессионные чулки облегчают симптомы боли и отека в ногах как минимум на 50%, если их носить ежедневно с утра до вечера (их не нужно носить на ночь).
Это вызывает мягкое давление (сжатие) на ногу. Некоторым людям нужно носить их в течение двух лет или более. Несколько клинических исследований показали, что компрессионные чулки облегчают симптомы боли и отека в ногах как минимум на 50%, если их носить ежедневно с утра до вечера (их не нужно носить на ночь).
После операции ваши врачи могут наложить на ваши икры компрессионные устройства, чтобы оказать на них давление. Эти машины сжимают и отпускают покрытые тканью устройства вокруг ваших икр, пока вы лежите в постели. Эти устройства помогают предотвратить ТГВ, если вы находитесь в больнице, но их не назначают за пределами больницы. Кроме того, в отличие от компрессионных чулок, которые можно безопасно носить при наличии ТГВ ноги, вам не следует использовать эти устройства для профилактики ТГВ, если у вас ТГВ.
Процедуры лечения ТГВ
Если вы не можете принимать лекарства для разжижения крови или у вас образуются тромбы во время приема препаратов для разжижения крови без пропусков доз, хирургу может потребоваться провести процедуру по установке фильтра нижней полой вены (НПВ). Процедура проводится под местной анестезией. Ваш хирург вводит фильтр IVC через катетер в крупную вену в паху или на шее, а затем в полую вену (самую большую вену в вашем теле). Если сгустки крови в венах ваших ног отрываются и перемещаются, фильтр IVC предназначен для предотвращения попадания больших сгустков крови (эмболов) в легкие и возникновения легочной эмболии. Хотя фильтр IVC помогает предотвратить легочную эмболию, он не препятствует образованию тромбов в венах.
Процедура проводится под местной анестезией. Ваш хирург вводит фильтр IVC через катетер в крупную вену в паху или на шее, а затем в полую вену (самую большую вену в вашем теле). Если сгустки крови в венах ваших ног отрываются и перемещаются, фильтр IVC предназначен для предотвращения попадания больших сгустков крови (эмболов) в легкие и возникновения легочной эмболии. Хотя фильтр IVC помогает предотвратить легочную эмболию, он не препятствует образованию тромбов в венах.
Профилактика
Как снизить риск?
После ТГВ вам необходимо снизить риск образования тромбов ТГВ/ТЭЛА в будущем следующим образом:
- Принимать лекарства точно так, как говорит вам ваш лечащий врач.
- Приходить на последующие встречи с врачом и в лабораторию. Они сообщают вашему врачу, насколько хорошо работает ваше лечение.
- Изменение образа жизни, например, переход на более здоровую пищу, повышение активности и отказ от табачных изделий.
Если у вас никогда не было ТГВ, но есть повышенный риск его развития, обязательно:
- Тренируйте икроножные мышцы, если вам нужно долго сидеть на месте.
 Вставайте и ходите хотя бы каждые полчаса, если вам предстоит долгий перелет. Или выходите из машины каждый час, если вы в дальней поездке.
Вставайте и ходите хотя бы каждые полчаса, если вам предстоит долгий перелет. Или выходите из машины каждый час, если вы в дальней поездке. - Встаньте с постели и передвигайтесь как можно скорее после болезни или операции. Чем раньше вы начнете двигаться, тем меньше у вас шансов на развитие ТГВ.
- Принимайте лекарства или носите компрессионные чулки после операции (если их прописал ваш лечащий врач), чтобы снизить риск образования тромбов.
- Обратитесь к своему врачу в соответствии с указаниями и следуйте его рекомендациям, чтобы снизить риск образования тромба.
Перспективы/прогноз
Чего ожидать, если у меня тромбоз глубоких вен?
Чтобы рассосаться ТГВ, может потребоваться от нескольких месяцев до года, поэтому вам необходимо продолжать принимать лекарства, разжижающие кровь, в соответствии с инструкциями и продолжать носить компрессионные чулки до тех пор, пока ваш врач не скажет вам прекратить прием. Вам могут потребоваться анализы крови, чтобы убедиться, что вы получаете правильную дозу препаратов, разжижающих кровь. Ваш врач может захотеть сделать больше ультразвуков позже, чтобы узнать, остается ли ваш тромб в том же месте, улучшается или увеличивается.
Ваш врач может захотеть сделать больше ультразвуков позже, чтобы узнать, остается ли ваш тромб в том же месте, улучшается или увеличивается.
Жить с
Когда мне следует обратиться к поставщику медицинских услуг?
Сообщите своему лечащему врачу, если ваши симптомы не улучшаются. Вы также должны сообщить им, если у вас слишком легко появляются синяки или у вас обильные месячные.
Когда мне следует обратиться в отделение неотложной помощи?
Вам следует обратиться за неотложной помощью, если препараты для разжижения крови, которые вы принимаете, вызывают обильное кровотечение или вызывают такие проблемы, как ярко-красная кровь в рвоте или фекалиях.
Какие вопросы я должен задать своему врачу?
- Как долго мне нужно будет принимать препараты для разжижения крови?
- Когда я снова смогу путешествовать?
- Как часто мне нужны последующие встречи?
Записка из клиники Кливленда
Если у вас тромбоз глубоких вен, вы не одиноки. Каждый год по крайней мере 1 миллион американцев получают один. Могут помочь несколько видов лечения, и ваш лечащий врач может подобрать лечение в соответствии с вашей ситуацией. Если вам пропишут препараты для разжижения крови, обязательно посещайте все последующие приемы, чтобы знать, что вы получаете правильную дозу.
Каждый год по крайней мере 1 миллион американцев получают один. Могут помочь несколько видов лечения, и ваш лечащий врач может подобрать лечение в соответствии с вашей ситуацией. Если вам пропишут препараты для разжижения крови, обязательно посещайте все последующие приемы, чтобы знать, что вы получаете правильную дозу.
10 причин, лечение и растяжения
Мы включили продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Боль в икрах может быть легкой неприятностью или быть достаточно сильной, чтобы человек не мог ходить.
Существует множество заболеваний, которые могут поражать икроножные мышцы, а также кровеносные сосуды и другие структуры вокруг них. К счастью, многие причины болей в икрах легко поддаются лечению.
Различные состояния и ситуации могут вызывать боль в икроножных мышцах, в том числе:
1. Мышечные судороги
Мышечные судороги в икроножных мышцах — частая жалоба тех, кто часто тренируется.
Судороги икроножных мышц обычно носят временный характер, но могут вызывать сильную боль и дискомфорт.
Причины судорог икроножных мышц включают:
- обезвоживание
- потерю электролитов через потоотделение
- отсутствие растяжки
- длительная физическая активность
- слабые мышцы
2. Растяжение мышц
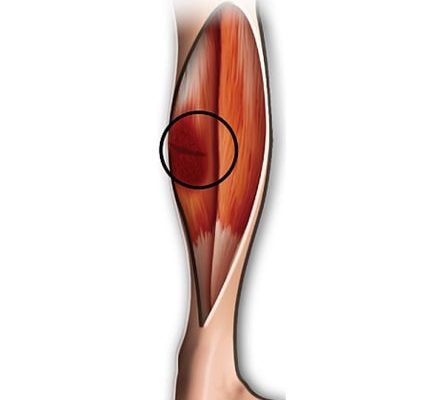
Растяжение икроножных мышц возникает, когда мышечные волокна в икроножных мышцах разрываются частично или полностью.
Симптомы будут варьироваться в зависимости от серьезности растяжения, но большинство людей испытывают внезапную острую боль и болезненность в области икроножной мышцы.
3. Артериальная хромота
Человек может испытывать боль в икрах из-за сужения или закупорки артерий, обеспечивающих приток крови к ногам. Это известно как артериальная хромота.
Артериальная хромота может вызывать боль при ходьбе, так как это движение требует притока крови к голеням.
Если кровь движется с трудом из-за сужения (хромота), человек может испытывать боль в икрах.
Человек с артериальной хромотой не испытывает дискомфорта в покое, но чувствует боль через несколько минут ходьбы.
4. Нейрогенная хромота
Нейрогенная хромота возникает при защемлении нервов, идущих к ногам, что влияет на их способность сообщаться с нижними частями ног.
Нейрогенная хромота часто возникает из-за состояния, называемого спинальным стенозом. Это состояние возникает, когда кости в позвоночнике сужаются, оказывая дополнительное давление на нервы. Ишиас является одним из примеров нейрогенной хромоты.
В дополнение к боли в икрах нейрогенные симптомы хромоты включают:
- боль при ходьбе
- боль после длительного стояния
- боль, которая также возникает в бедрах, нижней части спины или ягодицах
- боль, которая обычно уменьшается, когда человек наклоняется вперед на талии
Человек также может испытывать боль в икрах из-за нейрогенной хромоты в состоянии покоя.
5. Тендинит ахиллова сухожилия
Ахиллово сухожилие представляет собой жесткую волокнистую связку, соединяющую икроножную мышцу с пяточной костью.
Если у человека сильно напряжены икроножные мышцы, это может оказать дополнительное давление на ахиллово сухожилие. В результате человек может испытывать боль в икрах.
Люди с большей вероятностью могут заболеть ахилловым тендинитом, если они недавно начали программу упражнений или выполняют повторяющиеся упражнения.
Частые растяжки часто помогают уменьшить симптомы.
6. Компартмент-синдром
Стойкая боль в голени требует обращения к врачу.
Компартмент-синдром — это болезненное состояние, которое может возникнуть в икроножной мышце или в обеих ногах, обычно после травмы или тяжелой травмы.
Это происходит, когда избыток крови или жидкости скапливается под полосой жестких тканей в организме, которые не могут хорошо растягиваться. Эта жидкость оказывает дополнительное давление на нервы и кровеносные сосуды в голени, вызывая боль, отек, онемение и покалывание.
Другой формой компартмент-синдрома является хронический компартмент-синдром или синдром компартмента при физической нагрузке. Этот тип возникает, когда человек испытывает боль во время тренировки.
Этот тип возникает, когда человек испытывает боль во время тренировки.
Симптомы, связанные с хроническим компартмент-синдромом, включают онемение, видимое выпячивание или увеличение мышц или трудности с движением стопы.
7. Диабетическая невропатия
Диабетическая невропатия — это состояние, которое возникает, когда у человека возникает повреждение нервов, связанное с диабетом.
Часто высокий уровень сахара в крови может повредить нервы тела, обычно начиная с рук и ног.
Иногда покалывание и онемение могут вызывать стреляющую боль и дискомфорт, отдающие в икроножные мышцы.
8. Подошвенный фасциит
Подошвенный фасциит — это состояние, при котором поражается ткань подошвенной фасции, расположенная на подошве стопы.
Если икроножные мышцы слишком напряжены, у человека с большей вероятностью может возникнуть подошвенная фасция, поскольку икроножные мышцы не могут поддерживать стопу.
Наиболее частыми симптомами подошвенного фасциита являются боль в стопе при пробуждении и трудности при сгибании стопы.
9. Варикозное расширение вен
Варикозное расширение вен — это увеличенные вены, которые часто выпячиваются на ногах и могут иметь вид тяжей. Они развиваются, когда поврежденные клапаны в венах человека позволяют крови течь обратно.
Факторы, которые способствуют варикозному варикозу, включают в себя:
- Возраст
- Семейный анамнез варикозного варикоза
- Фуктуации гормонов
- беременность
- Ожирение
- Отсутствие физической активности
666669
- Отсутствие физической активности
66666
- Отсутствие физической активности
66666
- Отсутствие физической активности
666666
- . Отсутствие физической активности
- . вызывают боль, пульсацию, спазмы и боль.
10. Тромбоз глубоких вен
Тромбоз глубоких вен (ТГВ) возникает в результате образования тромба в одной из вен ноги. Это состояние может вызвать сильную боль и повлиять на приток крови к ногам.

Люди более склонны к развитию ТГВ, если они сидят в течение длительного времени, например, в самолете, или если у них высокое кровяное давление или нарушения свертываемости крови.
Симптомы ТГВ включают боль в икрах, которая обычно усиливается при стоянии или ходьбе. Нога человека также может опухнуть и иметь красный или воспаленный участок из-за проблем с кровотоком.
Лечение болей в икрах зависит от основной причины.
Люди могут лечить боль в икрах, вызванную травмой или чрезмерной нагрузкой, с помощью метода PRICE. Это означает:
- Защита : Наложите тканевую повязку, шину или иммобилайзер на стопу, лодыжку или икру, чтобы защитить травму и дать мышцам отдохнуть.
- Отдых : Избегайте использования икроножной мышцы больше, чем это необходимо.
- Лед : Приложите пакет со льдом, покрытый тканью, на 10–15 минут за раз, чтобы уменьшить воспаление. Пакеты со льдом можно купить в аптеках и онлайн.

- Компрессия : Оберните икру эластичной тугой повязкой или наденьте компрессионный трикотаж, чтобы уменьшить отек.
- Подъем : Поднимите ногу на подушке, чтобы улучшить кровообращение и уменьшить отек.
Другие причины болей в икрах можно устранить с помощью лекарств или других медицинских процедур, в зависимости от основной причины.
Разминка ходьбой в умеренном темпе перед более интенсивными упражнениями может помочь предотвратить растяжение мышц.
В дополнение к этим мерам человек может также сделать легкую растяжку, чтобы уменьшить мышечное напряжение после тренировки.
Человек должен всегда консультироваться со своим врачом перед началом упражнений на растяжку, чтобы убедиться, что растяжки не усугубят травму.
Полезные упражнения на растяжку при болях в икрах включают:
Растяжка после тренировки может также помочь предотвратить мышечное напряжение и дискомфорт.
Человеку следует обратиться за неотложной медицинской помощью, если он подозревает, что у него ТГВ.
 Симптомы ТГВ включают боль, отек и повышение температуры в одной ноге.
Симптомы ТГВ включают боль, отек и повышение температуры в одной ноге.Другие признаки того, что человеку следует обратиться за неотложной помощью в связи с болью в икрах, включают:
- лихорадку выше 100°F
- отек ноги, бледность или прохладность на ощупь
- внезапный сильный отек ног
Некоторые Причины болей в икрах требуют визита к врачу в обычное рабочее время. К ним относятся:
- боль при ходьбе
- необъяснимый отек ног
- очень болезненное варикозное расширение вен
- симптомы, которые не проходят после нескольких дней ухода на дому
Если человека беспокоят беспокоящие или непрекращающиеся боли в икрах, запись на прием к врачу может помочь обеспечить душевное спокойствие.
Врач проведет медицинский осмотр, чтобы определить, является ли проблема растяжением или напряжением мышц.
Если врач обнаружит, что проблема более серьезная, он может назначить УЗИ опорно-двигательного аппарата.






 Вставайте и ходите хотя бы каждые полчаса, если вам предстоит долгий перелет. Или выходите из машины каждый час, если вы в дальней поездке.
Вставайте и ходите хотя бы каждые полчаса, если вам предстоит долгий перелет. Или выходите из машины каждый час, если вы в дальней поездке.

 Симптомы ТГВ включают боль, отек и повышение температуры в одной ноге.
Симптомы ТГВ включают боль, отек и повышение температуры в одной ноге.