Боли в ноге
Причины боли в ногах, не связанные с заболеванием:
Боль в нижних конечностях (если она кратковременная и нерегулярная) может быть связана не только с заболеванием, но и с длительным физическим напряжением, переутомлением и чаще всего возникают в икроножной мышце. Мышцы ног начинают испытывать кислородное голодание, из них перестают выводиться продукты распада, в частности, молочная кислота. Чтобы устранить их, рекомендуется расслабить мышцы. Для этого достаточно лечь или сесть, изменив тем самым положение конечности, и сильно растереть руками сведённую мышцу.
Тупые, ноющие и колющие боли в икроножных мышцах, судороги часто бывают после длительной стоячей или сидячей работы. Когда из-за длительного застоя в венах нижних конечностей не происходит нормального кровообращения венозной и артериальной, возникает кислородное голодание.
Боли в ноге – причины, связанные с различными заболеваниями:
 Боли в ноге при травмах:
Боли в ноге при травмах:
— Ушибы ног – наиболее частые повреждения нижних конечностей. При ушибе больной отмечает связь между травмой и возникновением боли. На месте ушиба имеется припухлость и гематома (синяк). Нарушение функции конечности зависит от локализации ушиба, его интенсивности и объема повреждённого участка.
— Переломы костей нижних конечностей – это нарушение целостности кости, а иногда и суставаВ зависимости от выраженности перелома (открытый или закрытый, со смещением или без него) боль в мышцах ноги будет иметь различную интенсивность. Кроме того, при травме сосудисто-нервного пучка будут наблюдаться признаки нарушения кровоснабжения голени и стопы, неврологические расстройства.
— Растяжение мышц нижней конечности может возникать при беге трусцой, быстрой ходьбе, занятиях любым активным видом спорта, а иногда даже при ношении плохо подобранной обуви. Мышцы выглядят вздувшимися, напряжёнными и отяжелевшими.
Пациенты предъявляют жалобы на болезненность, иногда достаточно ярко выраженную, возникающую при ощупывании мышц. Болевые ощущения усиливаются при движениях, особенно при сгибании коленного и голеностопного сустава.
Болевые ощущения усиливаются при движениях, особенно при сгибании коленного и голеностопного сустава.
— Разрывы мышц. Обычно такое повреждение локализуется на небольшом участке мышцы, в районе ее соединения с сухожилием. Однако в некоторых случаях возможно возникновение и достаточно больших разрывов, иногда даже сопровождаемые полным отделением мышцы от сухожилия. Как правило, такие повреждения возникают при резких сгибаниях конечности в направлении, противоположном действующей силе. Разрыв мышц всегда сопровождается внезапной сильной болью в нижней конечности. Болевой синдром может на некоторое время затихать, но потом всегда возвращается, боль становится постоянной и усиливается по мере нарастания гематомы и развития мышечного спазма. Такие травмы всегда сопровождаются сильным отёком в области поврежденной мышцы и значительным снижением объёма движений.
— Синдром длительного раздавливания (СДР, краш-синдром) мягких тканей – это своеобразное патологическое состояние развивается в результате длительного (4-8 часов и более) раздавливания мягких тканей конечностей обломками разрушенных зданий, сооружений, глыбами грунта при обвалах в шахтах и т.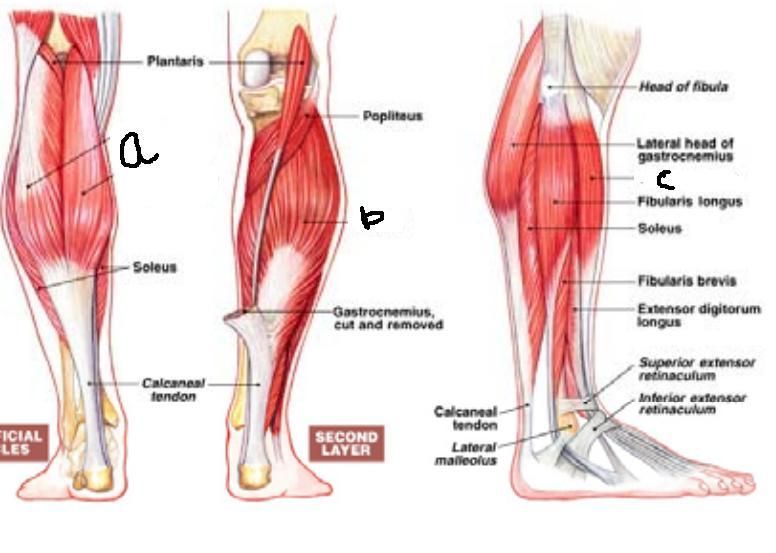 п. Краш-синдром возникает при чрезвычайных ситуациях (землятресение, обвал зданий и др.).
п. Краш-синдром возникает при чрезвычайных ситуациях (землятресение, обвал зданий и др.).
— Ноющая боль в мышцах ног при спонтанных гематомах. Иногда пациенты, которые получают лечение антикоагулянтами, могут отмечать у себя появление внезапных кровоизлияний в мышцах нижних конечностей. Такая патология характеризуется ноющими болями и увеличением размеров пораженной области.
2. Боль в мышцах ног при патологиях сосудов нижних конечностей:
— Хроническая артериальная недостаточность нижних конечностей сопровождается характерным болевым синдромом, возникающим при ходьбе на ограниченное расстояние (до 500 м).
— Хроническое заболевание вен (ХЗВ, варикозное расширение вен) возникает как следствие недостаточности венозной системы. Боль при ХЗВ локализуется в конечных отделах ног, носит распирающий характер и нередко сочетается с другими симптомами, такими как чувство жара, беганья мурашек и покалывания.
— Тромбофлебит – острое воспаление стенок вены с образованием тромба в её просвете. Симптомы зависят от локализации тромбоза. По ходу тромбированной вены возникают острые тянущие боли, местное повышение температуры, гиперемия кожи и плотный болезненный тяж при пальпации, возможно повышение температуры тела до 37,5 — 38 °С. Заболевание начинается обычно остро, с болей в икроножных мышцах, появления чувства распирания в голени, особенно при опускании её вниз, повышения температуры тела. Наиболее грозным осложнением данного заболевания является риск отрыва тромба от внутренних стенок венозного сосуда. Этот сгусток свернувшейся крови может перемещаться по кровеносному руслу организма, и стать причиной закупорки жизненно важных сосудов.
Симптомы зависят от локализации тромбоза. По ходу тромбированной вены возникают острые тянущие боли, местное повышение температуры, гиперемия кожи и плотный болезненный тяж при пальпации, возможно повышение температуры тела до 37,5 — 38 °С. Заболевание начинается обычно остро, с болей в икроножных мышцах, появления чувства распирания в голени, особенно при опускании её вниз, повышения температуры тела. Наиболее грозным осложнением данного заболевания является риск отрыва тромба от внутренних стенок венозного сосуда. Этот сгусток свернувшейся крови может перемещаться по кровеносному руслу организма, и стать причиной закупорки жизненно важных сосудов.
— Лимфостазом называют врождённое или приобретенное заболевание, связанное с нарушением оттока лимфы от лимфатических капилляров и периферических лимфатических сосудов конечностей и других органов до основных лимфатических коллекторов и грудного протока. Больные жалуются на отёки нижних конечностей, боли, тяжесть и утомляемость в конечности, появление трофических нарушений на коже.
3. Боли в ноге при воспалительных заболеваниях:
Это группа комбинированных воспалительных поражений мышц и связок нижних конечностей. Данные патологии являются следствием хронического перенапряжения мускулатуры ног при высоких и интенсивных нагрузках, и сопровождаются микротравмами мышц и связок. Дополнительными факторами риска являются общее утомление, хронические заболевания, переохлаждения и т.д. При хроническом течении этих заболеваний и продолжающихся нагрузках могут возникать надрывы мышц, а иногда – их полные отрывы от мест прикрепления.
Воспаление мышц (миозит) проявляется локальной мышечной болью, усиливающейся при надавливании на мышцы или при движении. Эта боль становится причиной напряжения поражённых мышц и ограничивает подвижность суставов. Иногда миозит может проявляться припухлостью или покраснением кожи на больном месте. Также к симптомам миозита относят нарастающую мышечную слабость, при которой больному становится трудно выполнять простые и привычные для него действия.
4. Боль в мышцах ног при плоскостопии:
Одной из причин постоянных болей в мышцах нижних конечностей может служить плоскостопие. При данной патологии происходит уплощение свода стопы – она становится более плоской, что вызывает нарушение ее амортизирующих функций. Плоскостопие проявляется ощущением «свинцовой» тяжести, боли в мышцах ног и быстрой утомляемостью при ходьбе. Также при данной патологии сильно страдают коленные суставы, так как именно на них приходится большая часть нагрузки. Кроме того, увеличивается нагрузка на позвоночник, поскольку удары и толчки при движении организму приходится каким-то образом компенсировать.
5. Неврологические заболевания и боль в ногах:
— Боль, связанная с пояснично-крестцовым остеохондрозом, локализуется по задней поверхности бедра от ягодицы до подколенной ямки, то есть по ходу седалищного нерва. Часто эти боли появляются внезапно и могут значительно ограничивать двигательную активность пациента. В качестве провоцирующих факторов могут выступать подъём тяжестей или резкие движения туловищем. Характерно и то, боль усиливается при движении, спуске по лестнице.
— Заболевания периферических нервов могут также провоцировать боли икроножных мышцах. При невралгиях боли носят приступообразный характер и возникают по ходу нервных волокон.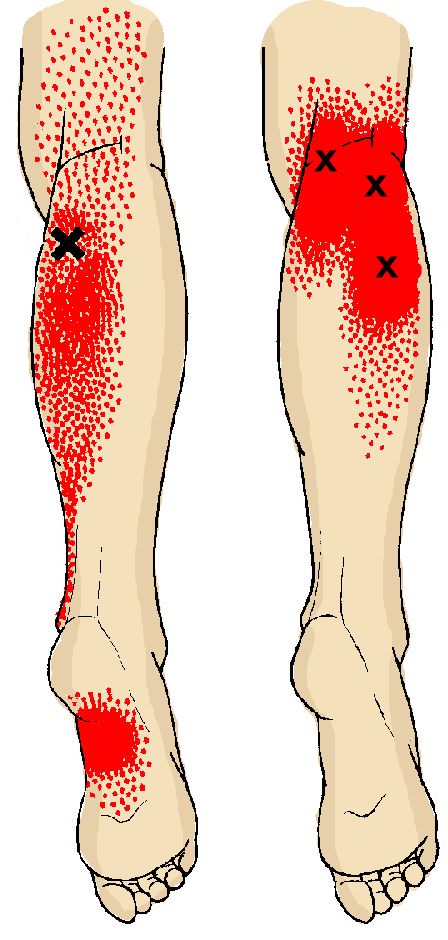 В перерывах между приступами боль практически отсутствует, а сам болевой приступ может длиться от нескольких секунд до нескольких минут. При болезни Рейно может наблюдаться боль в пальцах ног после их «онемения».
В перерывах между приступами боль практически отсутствует, а сам болевой приступ может длиться от нескольких секунд до нескольких минут. При болезни Рейно может наблюдаться боль в пальцах ног после их «онемения».
6. Боль в мышцах ног при нарушениях обмена веществ и патологии жировой клетчатки:
— При некоторых нарушения водно-солевого баланса больные могут жаловаться на боли и судороги в мышцах нижних конечностей. Подобное состояние встречается при обезвоживании организма, которое вызвано длительными поносами, обильной рвотой или приёмом мочегонных средств. Так как нарушения водно-солевого баланса не являются самостоятельным заболеванием, а возникают вследствие какой либо патологии, то и симптомы будут различны, однако основными считают постоянную жажду и распространенные отёки. Также возможно снижение артериального давления, появление сердцебиений и нарушений сердечного ритма.
— Патология подкожной жировой клетчатки. Панникулит — прогрессирующее поражение подкожной жировой клетчатки воспалительного характера, приводящее к разрушению жировых клеток и замещению их соединительной тканью с образованием узлов, бляшек или инфильтратов. Основным проявлением спонтанного панникулита являются узловые образования, расположенные в подкожной жировой клетчатке на различной глубине. Чаще всего они появляются на ногах и руках. Цвет кожи над такими образованиями бывает розовым, бардовым или бардово-синюшным. Кроме местных проявлений при панникулите могут быть и общие, такие как слабость, недомогание, потеря аппетита, лихорадка, тошнота и рвота.
Основным проявлением спонтанного панникулита являются узловые образования, расположенные в подкожной жировой клетчатке на различной глубине. Чаще всего они появляются на ногах и руках. Цвет кожи над такими образованиями бывает розовым, бардовым или бардово-синюшным. Кроме местных проявлений при панникулите могут быть и общие, такие как слабость, недомогание, потеря аппетита, лихорадка, тошнота и рвота.
— Боль в мышцах ног у тучных людей. Причиной возникновения болевого синдрома в мышцах нижних конечностей может быть и ожирение. Если человек обладает излишней массой тела, то на нижние конечности ложится дополнительная нагрузка, и они испытывают повышенное давление. Это неизбежно приводит к возникновению болей в мышцах ног, особенно при небольших размерах стопы.
Резкая боль в икроножной мышце. Причины боли в икроножных мышцах. Диагностика причин, вызывающих икроножные боли
Однократное возникновение боли в икрах связано с ношением женщинами обуви на каблуках, длительной ходьбой или тяжелым физическим трудом.
Если же болевой синдром появляется систематически, особенно важно определить его причину, чтобы не допустить осложнений.
Икроножная мышцы важна для поддержания баланса тела и движения стопы.
Почему возникает боль в икрах
Появление боли в икрах бывает связано со множеством разных причин. Все они делятся на две основные группы: физиологические и патологические. В первом случае человек может не беспокоиться, поскольку боль выступает следствием естественной реакции организма. При патологических причинах требуется медицинское обследование.
Физиологические причины
При физиологической природе боль в икрах не требует никакого лечения, кроме покоя и отдыха. Такой симптом считается нормой и не представляет опасности для человека. Основные физиологические причины болезненности икроножных мышц:
- гипертрофия из-за накопления молочной кислоты после длительной физической нагрузки;
- усталость и напряжение после ношения неудобной обуви;
- перерастяжение камбаловидной и двуглавой мышцы голени у спортсменов.

Патологические
К патологическим причинам боли в икрах относят различные заболевания или травмы. Кроме болевого синдрома, они могут вызывают и многие другие тревожные признаки. Боль в икре правой ноги бывает вызвана защемлением седалищного нерва с соответствующей стороны. Остальные патологические факторы можно разделить на несколько групп:
Группа причин | Заболевания |
Воспаления |
|
Внесуставные болезни |
|
Инфекции |
|
Заболевания опорно-двигательного аппарата | |
Заболевания икроножных мышц |
|
Болезни позвоночника
При патологиях позвоночника боль в икре чаще появляется после резких движений. Она носит резкий, стреляющий характер. Возникновение болевого синдрома связано с тем, что при нарушениях функций позвоночного столба большая часть нагрузки переходит на нижние конечности. Такое могут вызывать следующие заболевания:
- межпозвоночная грыжа;
- остеохондроз;
- искривление позвоночника;
- спондилит.

Заболевания вен
Если к концу дня в ногах часто возникает сильная тяжесть, то причиной могут выступать заболевания вен. Утомляемость возникает из-за застоя крови в венозной системе ног. Боли в икроножных мышцах по ночам – характерный признак нарушения кровообращения. Симптом стихает при опускании конечности с постели с утра, поскольку так улучшается кровоток. Описанные признаки характерны для следующих патологий:
Опасные симптомы
Патологические причины обязательно требуют оказания медицинской помощи от квалифицированных специалистов. О патологии свидетельствуют следующие признаки:
Методы купирования боли
Лечение зависит от причины, которая определяется путем диагностики. При травмах икроножной части голени за помощью нужно обратиться к травматологу, который направит на снимок конечности. Когда точная причина болевого синдрома неизвестна, лечением занимаются следующие специалисты:
- флеболог;
- инфекционист;
- невролог;
- кардиолог;
- ревматолог;
- ангиохирург.

Препараты, снимающие болевой синдром
Основной метод лечения болевого синдрома в икроножной мышце – симптоматическая терапия нестероидными противовоспалительными средствами (НПВС) и обезболивающими препаратами (мазями и таблетками). Чаще применяются следующие лекарства:
- Нурофен;
- Кетонал;
- Вольтарен;
- Финалгон;
- Фастум гель.
Народные средства против боли
Применение народных средств помогает только уменьшить болевой синдром, но не устранить его причину. Использовать их нужно только после согласования с врачом. Приступы боли снимают следующие средства.
Боли в икроножных мышцах испытывал каждый, кто когда-либо бегал, или ходил на большие расстояния. Кроме физической нагрузки и травм голеней, икры могут болеть, если имеются заболевания сосудов, мышц голеней, суставов и позвоночника. Данная статья раскрывает физиологические и патологические причины болей в икроножных мышцах, а также даёт информацию о первой помощи при самых распространённых состояниях, вызывающих такие боли.
Причины боли в икроножных мышцах
1. Крепатура
.
Основной источник энергии в человеческом организме – глюкоза, а продукт ее расщепления – молочная кислота. Последняя выводится из организма полностью при малых и средних нагрузках на мышцы. Накопление молочной кислоты происходит при длительных и интенсивных нагрузках, вследствие чего происходит раздражение нервных окончаний и нервных волокон мышечной ткани. Вначале человек испытывает чувство жжения в области икр, а затем — боль. Через пять-шесть часов после тренировки боль усиливается и становится максимально выраженной через сутки после чрезмерной нагрузки. Молочная кислота своим раздражающим действием усиливает приток крови к тканям, повышает тонус мускулатуры, вызывает с течением времени тренировочный эффект в виде роста мышечных клеток и увеличения силы мышц. Боль в мышцах при этом исчезает.
2. Травмы голени
.
Различные повреждения коленного и голеностопного суставов, связок и сухожилий голени, повреждения мягких тканей, переломы и вывихи костей и суставов всегда сопровождаются болевым синдромом. Непосредственно после травмы обычно отмечается появление отёка мягких тканей в области повреждения, а спустя сутки и более появляется кровоподтек. При пальпации места повреждения определяется локальная болезненность. При движениях и нагрузке на голень боль резко усиливается. Переломы костей и их вывихи всегда сопровождаются выраженной болью в месте повреждения, изменением конфигурации конечности. При открытых переломах имеется кровотечение. Ренгенографически определяется вид перелома.
Непосредственно после травмы обычно отмечается появление отёка мягких тканей в области повреждения, а спустя сутки и более появляется кровоподтек. При пальпации места повреждения определяется локальная болезненность. При движениях и нагрузке на голень боль резко усиливается. Переломы костей и их вывихи всегда сопровождаются выраженной болью в месте повреждения, изменением конфигурации конечности. При открытых переломах имеется кровотечение. Ренгенографически определяется вид перелома.
3. Беременность
.
Главная причина боли в икрах ног при беременности — это растущая нагрузка: живот увеличивается в размерах, и если беременная женщина много времени находится в движении, то закономерно появятся боли в мышцах. Проблема будет усиливаться, если женщина превышает нормы набора веса при беременности. Максимальная прибавка за все девять месяцев не должна превышать тринадцати килограмм, в случае, если до наступления беременности у женщины не было проблем с лишним весом. Если же будущая мама была полной, ее прибавки должны быть меньшими (они не должны превышать семи килограмм).
Вторая причина боли в икроножных мышцах при беременности — это дефицит в организме кальция, калия, магния и витаминов группы В. Особо заметно это бывает во 2 триместре беременности. Эмбрион в это время активно растет и требует большего количества витаминов и минералов. Их недостаток приводит к появлению судорог в вечернее и ночное время. Если это происходит ночью, женщина может не почувствовать судороги во сне, а проснуться утром с болью в икрах.
Третья причина — растущий живот беременной женщины, который сдавливает полую вену, когда женщина находится в лежачем положении. Это приводит к замедлению оттока крови в нижних конечностях. Кроме того, вредные привычки (курение, а также употребление кофеин-содержащих напитков) повышают вероятность развития судорог мышц.
4. Неплноценное питание, голодание
.
Дефицит в организме кальция, калия, магния и витаминов группы В приводит к судорогам икроножных мышц.
Заболевания, при которых болят икры ног
1. .
Повышенное давление крови в венах приводит к расширению сосудистой стенки, изменению поверхности сосудов и скручиванию вен.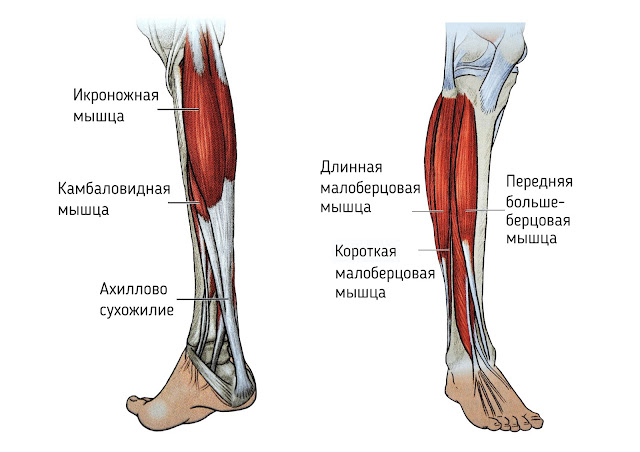 Болевые ощущения возникают по ходу сдавливаемых или растягиваемых нервных волокон и пучков. А также, вследствие уменьшения притока артериальной крови в тканях мышц голени, начинается кислородное голодание клеток и накопление токсинов. Со временем развиваются трофические нарушения, язвы, воспаление мягких тканей, вызывающие болевые ощущения. Постепенно болевые ощущения усиливаются.
Болевые ощущения возникают по ходу сдавливаемых или растягиваемых нервных волокон и пучков. А также, вследствие уменьшения притока артериальной крови в тканях мышц голени, начинается кислородное голодание клеток и накопление токсинов. Со временем развиваются трофические нарушения, язвы, воспаление мягких тканей, вызывающие болевые ощущения. Постепенно болевые ощущения усиливаются.
Боль обычно ноющая, реже — спастическая. Сила боли зависит от погоды, времени суток и нагрузок на голень. В начальной стадии заболевания отмечается постоянное чувство усталости и напряжения в ногах, появляются небольшие отеки и тупая боль в икроножных мышцах. Под кожей начинают выбухать узелочки и извитые веревочки вен.
В развитии патологии появляются трофические расстройства, заметные отеки, сильная боль, судороги, кожный зуд, иногда — экзема. Вены выглядят как темные выпуклые узелки. На этой стадии выраженной клинической картины варикозного расширения вен пациенты чаще всего обращаются к врачу, причем основная причина этого — эстетические несовершенство ног, а вовсе не боли.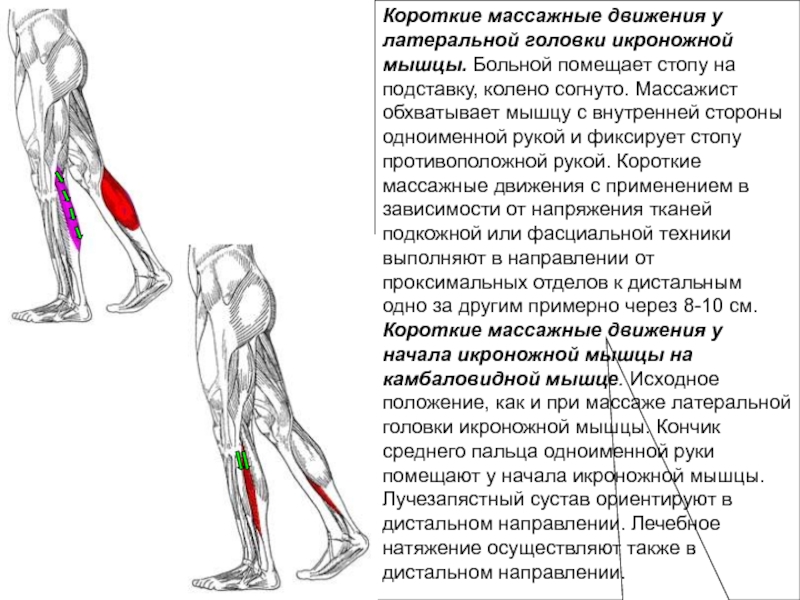
Третья стадия болезни необратима. Обширные трофические нарушения проявляются как постоянная отечность (вплоть до «слоновости») ног, трофические язвы, кровотечения из варикозно расширенных вен и тромбофлебит (закупорка тромбами) глубоких вен.
2. Острый тромбоз артерий голени
.
Внезапная закупорка артерии тромбом нижних конечностей приводит к прекращению кровотока в пораженном сосуде. Образование тромба происходит в результате повреждения артериальной стенки развитием воспаления или изменения трофики стенки сосуда, в результате травмы сосуда (механическая травма, электротравма, обморожение, повреждение сосуда при медицинских манипуляциях), из-за изменения состава крови при лейкозах, тяжелых хронических заболеваниях, вследствие введения медицинских препаратов, а также при нарушении кровообращения при спазме сосуда, шоковых реакциях, после операций на артериальных стволах. Редко встречаются эмболии артерий нижних конечностей – закупорка сосуда фрагментом тромба, атеросклеротической бляшки, опухолевой ткани при онкологических заболеваниях и т.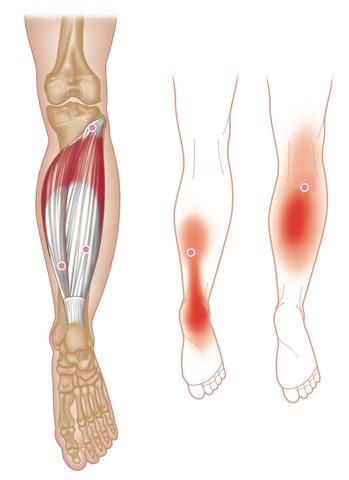 п. Боль в икроножных мышцах при тромбозе острая, жгучая, сопровождается выраженным отеком конечности. Далее развиваются расстройства чувствительности и паралич пораженной конечности. После этого — мышечная контрактура (отсутствие пассивных движений) и гангрена.
п. Боль в икроножных мышцах при тромбозе острая, жгучая, сопровождается выраженным отеком конечности. Далее развиваются расстройства чувствительности и паралич пораженной конечности. После этого — мышечная контрактура (отсутствие пассивных движений) и гангрена.
4. Неврит. Полиневрит
.
Главный симптом неврита и полиневрита — сильная тянущая боль, которая возникает приступами и может распространяться по ходу поражённого нерва. Боль вызвана сдавливанием нервов воспалительным процессом и отёком тканей, окружающих нервные волокна и стволы. Другие симптомы поражения нервов голени: трофические нарушения в иннервируемой (т.е. в снабжаемой нервами органы и ткани) области, чувство онемения, покалывания или мурашек, двигательные нарушения в иннервируемой области, снижение чувствительности кожи.
5. Остеомиелит
.
Остеомиелит — это воспалительное заболевание костной ткани инфекционной природы, с образованием очагов гнойного воспаления и некроза. Наиболее «уязвимы» для остеомиелита длинные трубчатые кости. Заболевание начинается с повышения температуры тела и выраженного болевого синдрома, из-за которого нога принимает вынужденное полусогнутое положение. Визуально отмечается гиперемия и припухлость, имеется локальное повышение температуры в месте поражения. Обычно через полтора месяца болезнь переходит в хроническую стадию. Фазы обострения и ремиссии чередуются, их продолжительность зависит от формы заболевания и общего состояния организма. Отличительный симптом хронического остеомиелита — это формирование свищей – абсцессов на кожных покровах, с постоянными и длительными (иногда на протяжении нескольких лет) гнойными выделениями.
Заболевание начинается с повышения температуры тела и выраженного болевого синдрома, из-за которого нога принимает вынужденное полусогнутое положение. Визуально отмечается гиперемия и припухлость, имеется локальное повышение температуры в месте поражения. Обычно через полтора месяца болезнь переходит в хроническую стадию. Фазы обострения и ремиссии чередуются, их продолжительность зависит от формы заболевания и общего состояния организма. Отличительный симптом хронического остеомиелита — это формирование свищей – абсцессов на кожных покровах, с постоянными и длительными (иногда на протяжении нескольких лет) гнойными выделениями.
6. Опухоли
.
Новообразования позвоночного столба злокачественного или доброкачественного характера зачастую имеют в своей клинической картине болевой синдром с иррадиацией болей в икроножные мышцы. На первой стадии роста опухоли боль локализуется в области спины. Затем, увеличиваясь в размерах, она начинает давить на нервные корешки (на выходе из спинномозгового канала). Корешковый синдром вызывает сильную боль в нижних конечностях. Характерные признаки болевого синдрома: боль усиливается при резких движениях (в том числе кашле, чихании) и ночью, может усиливаться или ослабляться при разных движениях туловища.
Корешковый синдром вызывает сильную боль в нижних конечностях. Характерные признаки болевого синдрома: боль усиливается при резких движениях (в том числе кашле, чихании) и ночью, может усиливаться или ослабляться при разных движениях туловища.
Другие признаки онкопатологии позвоночного столба: нарушение чувствительности, мышечная слабость (чаще – в нижних конечностях), нарушения функции мочевыделения, изменения в работе желудочно-кишечного тракта, параличи, деформация позвоночного столба.
7. Туберкулез позвоночника
.
Воспалительный процесс позвоночного столба, вызванный микобактерией Коха в клинической картине схож с таковым при росте опухоли.
Вначале туберкулёзное воспаление проявляется незначительными болями в области пораженного позвонка, периодического характера (после физических нагрузок и в конце рабочего дня), но постепенно, с прогрессированием дегенеративных изменений одного или нескольких позвонков болевой синдром обостряется, периоды ремиссии постепенно сокращаются.
Длительно существующий воспалительный процесс (локализованный в пояснично-крестцовом отделе позвоночника) может спровоцировать развитие корешкового синдрома. Симптоматика его идентична проявлениями компрессии нервов, растущими образованиями позвоночника: сильная боль, усиливающаяся при нагрузках и движениях, с иррадиацией в икроножные мышцы.
8. Остеохондроз
.
Патология дегенеративно-воспалительного характера с поражением межпозвонковой хрящевой ткани (хрящей и межпозвоночных дисков) и протекающая в хронической форме. При остеохондрозе пояснично-крестцового отдела позвоночника боль распространяется вниз, по ходу седалищного нерва, до мышц голени. Боли усиливаются при нагрузке на позвоночник (например, при подъеме тяжестей), а также при двигательной активности.
Первая помощь при болях в икрах ног
1. Оставить ноги в покое.
Примите лежачее положение, по возможности приподняв ноги чуть выше уровня сердца (это можно сделать с помощью валика, подложенного под щиколотки). Это улучшит венозный отток крови, уменьшит отёчность и расслабит мышцы.
Это улучшит венозный отток крови, уменьшит отёчность и расслабит мышцы.
2. Сделать холодный компресс.
Приложите к больной области завёрнутый в тонкое полотенце пакет со льдом, на 15– 20 минут, повторять трижды в день по необходимости.
3. Принять болеутоляющее средство.
При боли в мышцах ног хорошо зарекомендовали себя препараты на основе ибупрофена и напроксена натрия.
4. Сделать массаж.
Массаж помогает в тех случаях, если боль вызвана судорогой или длительной физической нагрузкой на ноги.
Ни в коем случае не массируем ноги при варикозе и вероятности тромбов.
К какому врачу обратиться, если болят икры
Вызов скорой помощи при болях в икроножных мышцах необходим в случаях, если она не позволяет двигаться, когда имеются признаки перелома кости, при наличии комплекса симптомов. Необходимо в ближайшее время обратиться к врачу, если имеются признаки инфекции, отёк голени сопровождается симптомами нарушения дыхания или сердечной деятельности, существует длительный болевой синдром в области голеней после нахождения в сидячем положении, или вследствие других причин.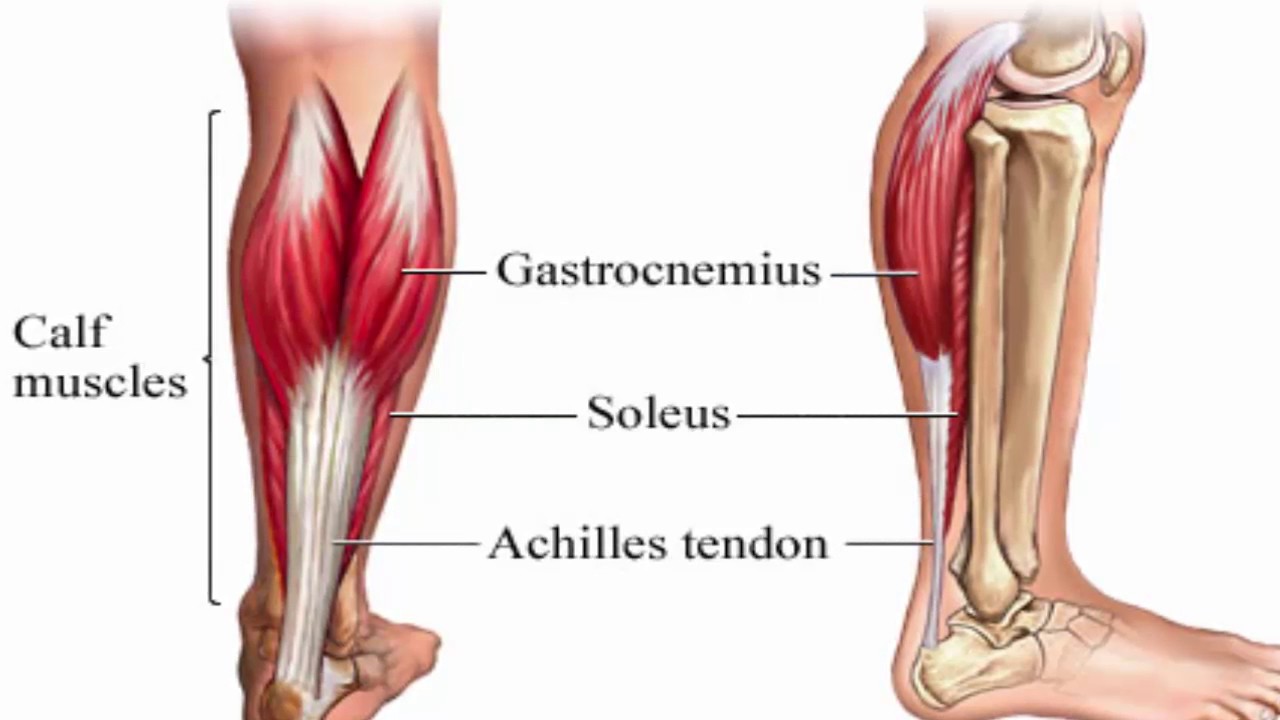
Специалисты, которые вам помогут при болях в икроножных мышцах: терапевт, хирург, невролог, ангиохирург, остеопат, мануальный терапевт.
Врач терапевт Койков А.И.
Умение ходить – один из первых навыков, который приобретает человек в начале своего жизненного пути. Благодаря движению человек познает мир, изучает себя, приносит с собой в него что-то новое, интересное и важное. Движение человеческого тела процесс сложный, обусловленный работой нервной и костно-мышечной системы.
Благодаря работе икроножной мышцы, расположенной на задней части голени, человек может двигаться – ходить и бегать. Однако иногда случается так, что люди ощущают боль в области этой мышцы. для того чтобы понять, как от нее избавиться, следует знать причины возникновения этого состояния.
Атеросклероз
При сильном напряжении мускулы, в ней может возникать боль и покалывание. Так, острая боль в икроножной мышце, начинает появляться из-за образования в мышцах молочной кислоты.
Основываясь на характере и частоте боли, времени проявления и месте локализации, можно выявить причину, по которой икроножная мышца начинает болеть. Боли в икроножных мышцах – явление довольно распространенное, и потому причины, вызывающие неприятные боли самые банальные.
Боли в икроножных мышцах – явление довольно распространенное, и потому причины, вызывающие неприятные боли самые банальные.
Возникновение неприятных ощущений в икрах может происходит из-за сильной усталости. Если мышцы перегружены, они сигнализируют болью. При продолжительных и долгих переходах, неподготовленные икроножные мышцы начинают болеть. Характер боли внезапный, проходит после легкого массажа, отдыха.
Так как причина болевых ощущений физиологическая и вызвана воздействием молочной кислоты на икроножные мышцы, то при обеспечении покоя уставшим ногам и использовании прохладных ванночек, болевые ощущения быстро пройдут.
Причины
Что делать, когда боль не проходит длительное время и начинает вызывать дискомфорт, ответ прост: нужно проанализировать свой образ жизни, режим питания и условия труда. Диагностика и консультация специалиста помогут предотвратить начало заболевания, связанного с нервной, сосудистой и мышечной системой. Смеем вас уверить, что боль в икроножной мышце пройдет, если вы устраните причины, ее вызывающие. Рассмотрим основные факторы, провоцирующие развитие такого состояния.
Рассмотрим основные факторы, провоцирующие развитие такого состояния.
Удар, ушиб, растяжение икроножной мышцы. По причине перенапряжения и сильной нагрузки может произойти повреждение мышцы. В этом случае, к острой боли добавляется болезненность при пальпации, отек .
Варикоз вен , как следствие нарушения кровообращения. Варикозное расширение вен начинает появляться при застое крови, а происходит это из-за нарушения венозного кровообращения. Определить данную патологию можно по боли тупого характера в область икроножных мышц и чувству тяжести при ходьбе. В участках, где произошел застой крови, происходит раздражение нервных окончаний и неприятные болевые ощущения.
Судороги . Из-за длительной нагрузки на ноги во время неподвижной работы, происходящей в одном положении – сидя или стоя, в мышцах нижних конечностей происходят процессы, связанные с нарушением кровообращения и, как следствие, накоплением токсинов. В этом случае появляется колющая боль, сопровождающаяся судорогами. Для снятия усталости достаточно изменить положение тела – сесть или прилечь, приложить к икрам прохладный компресс и растереть ноги.
Для снятия усталости достаточно изменить положение тела – сесть или прилечь, приложить к икрам прохладный компресс и растереть ноги.
Судороги могут возникнуть из-за:
- дефицита калия, кальция, магния;
- обезвоживания организма;
- резкой смены климата, переохлаждения.
Длятся судороги не более минуты. При этом мышцы становятся очень твердыми, возникает неприятное ощущение от напряжения. Чтобы прекратить судороги нужно поставить босые ноги на холодный пол. Болезненное место слегка нужно пощипывать, поглаживать, растирать.
Тромбофлебит . Для тромбофлебита характерны ноющие, жгучие боли, которые продолжаются в икроножной мышце на протяжении длительного периода. Как правило, в месте воспаления венозных стенок могут появиться отеки, и характерные для тромбофлебита выраженные полоски вен.
Атеросклероз артерии . Из-за утолщения стенок сосудов, затрудняется ток крови. Во время быстрых движений может быть сильная боль в области голени. Характер боли пульсирующий, сжимающий. Основным симптомом для атеросклероза являются холодные ноги, истончение мышц, сухость кожных покровов голени.
Основным симптомом для атеросклероза являются холодные ноги, истончение мышц, сухость кожных покровов голени.
Нарушение в работе позвоночника, седалищного и периферического нерва. Боль резкая, напоминающая прострел с переходом в область поясницы или в ногу.
Остеомиелит . Так как в костной ткани при остеомиелите идет воспаление, болевой синдром в мышцах нижних конечностей является продолжительным и постоянным.
Миозит . Если при болезненности икроножной мышцы болит вся нога, можно предположить, что она воспалилась. Причина воспаления – перенесенный «на ногах» грипп, чрезмерная физическая нагрузка, травмы, инфекционные заболевания, передозировка лекарственных препаратов. Боль ноющего характера. При прощупывании в области икроножной мышцы обнаруживаются плотные на ощупь узелки.
Нехватка витаминов и минеральных веществ также может являться причиной боли.
Первая помощь
Когда человек чувствует, что у него долгое время не проходит боль в икрах, ему необходимо знать, как оказать самому себе эффективную первую помощь:
- Обеспечьте максимальный покой ноги.

- Затяните ногу эластичными бинтами .
- Через два часа ставьте на полчаса холод на воспаленное место. Через несколько дней сухой холод можно заменить теплыми влажными компрессами.
- Хорошо зарекомендовал себя отвар для влажного теплого компресса из лекарственных трав. Для приготовления нужно взять по чайной ложке семян бессмертника, моркови, листьев березы. Добавить к смеси по столовой ложке травы толокнянка, зверобой, череда, вишневые плодоножки. Смесь перемешать. Для приготовления отвара нужно соединить две столовые ложки смеси с литром горячей годы. Настаивать травы нужно 12 часов. Обматывание ноги влажным компрессом до трех раз в день.
- Используйте противовоспалительные растирки: Финалгон, Бенгей.
Профилактика
Когда выявлены факторы, влияющие на боли в икроножных мышцах следует составить свой собственный алгоритм для борьбы за здоровые ноги. Предлагаем вам ознакомиться с некоторыми рекомендациями относительно этого вопроса:
- Подобрать для ношения удобную обувь.
 Хорошим решением будет отказ от обуви на высоком каблуке. Высота каблука не должна превышать 4 см. Стелька для обуви обязательна.
Хорошим решением будет отказ от обуви на высоком каблуке. Высота каблука не должна превышать 4 см. Стелька для обуви обязательна. - Употребление витаминов – калия, кальция, магния и витамина D.
- Отказ от вредных привычек – употребления большого количества сахара, чая, кофе, табака, алкоголя, жирных блюд.
- Обогатить рацион фруктами и овощами, молочными продуктами. Периодически пить курс витаминов. Вода для питья должна быть обогащенной минералами и чистой, желательно не водопроводной.
- После трудового дня сделать приятную ножную ванну и придать ногам возвышенное положение. Эти простые действия улучшат кровообращение в ногах, что позволит быстрее вывести из организма молочную кислоту.
- Выполнение ежедневной гимнастики для ног , контрастного гигиенического душа.
Гимнастика
Цель гимнастики – укрепить и растянуть икроножные мышцы. Время проведения зарядки – вечер, перед сном, после горячего душа. Очень важно идти на зарядку с прогретыми мышцами.
Исходное положение – лицом к стене, положить ладони на стену. Поставить одну ногу немного вперед, а второй упритесь в пятку другой. Находясь в таком положении, согните переднюю ногу в колене и постойте 30 секунд. Поменяйте ногу.
Если боли в икроножных мышцах вызваны не физиологическими причинами, нужно обратиться к специалисту. Доктор назначит противоотечное и противовоспалительное лечение. А после комплексного обследования с использованием рентгена, томографии, анализов крови и мочи будет принято решение о терапии синдрома, который вызывает болезненность.
Тренировка (видео)
Боли в икроножной мышце редко придают значение, списывая ее на продолжительную нагрузку, лишний вес, тесную или неудобную обувь. Во многих случаях рассуждение верное, и дискомфорт не представляет никакой угрозы. Однако если болевые ощущения появляются регулярно, и при этом присутствует сильная боль либо судорога, необходимо выделить время на прохождение медицинского обследования, так как причина может оказаться гораздо серьезнее обычного утомления.
В первую очередь надо исключить всевозможные физиологические факторы, провоцирующие возникновение боли, т. е. те, которые принято считать нормой и не требующие помощи врача. Такие симптомы, как отеки, слегка ощутимая боль и тяжесть в ногах к концу дня – естественная реакция нашего организма на перенапряжения ног. Чтобы избавиться от нее, нужно просто отдохнуть, прилечь, придав ногам чуть приподнятое положение, что ускорит отток крови. Неплохо также принять холодную ванну для ног.
Патологические причины
Медицине известно множество причин, вызывающих боли в икроножной мышце. В числе наиболее распространенных можно выделить:
- Варикозное расширение вен на нижних конечностях.
- Инфекционная патология.
- Болезни икроножных мышц.
- Повреждение нервных окончаний.
- Патология позвоночного столба, ущемление нерва.
- Побочный эффект от приема некоторых медицинских препаратов.
Заболевания вен на ногах
Регулярные боли, возникающие к вечеру в мышцах, – это первый симптом варикозного расширения вен (варикоза). Усталость и болевые ощущения появляются от застоя крови в венозной системе. Набрякшие вены и отекшие вокруг них ткани надавливают на рецепторы, вследствие чего появляется боль. Лечение болезни, при обнаружении его на ранних стадиях развития, дает возможность избежать опасных последствий и осложнений в будущем.
Усталость и болевые ощущения появляются от застоя крови в венозной системе. Набрякшие вены и отекшие вокруг них ткани надавливают на рецепторы, вследствие чего появляется боль. Лечение болезни, при обнаружении его на ранних стадиях развития, дает возможность избежать опасных последствий и осложнений в будущем.
Воспаление икроножных вен провоцирует сильную боль пульсирующего характера. Кроме этого, есть немало симптомов, позволяющих обнаружить проблемы. При тромбофлебите кожа, под которой находится пораженная болезнью вена, приобретает алый цвет, повышается температура, больной чувствует общее недомогание. Флеботромбоз дает сильную отечность на пораженную ногу, и красно-синий спектр воспаленного участка, а боль имеет ярко выраженный характер.
Лечить данное заболевание надо в стационарном учреждении под присмотром врача, потому что появляется вероятность серьезных и опасных для жизни осложнений в виде влажной гангрены с последующей ампутацией.
Заболевание артерий икроножной мышцы
Очень распространенной причиной болей является атеросклероз. При этом заболевании нарушается приток крови к тканям образовавшимися бляшками на стенках артерий ног. Заметным признаком появления атеросклероза является хромота, при ходьбе она вынуждает больного останавливаться и отдыхать. Визуально определить наличие заболевания несложно по некоторым симптомам:
При этом заболевании нарушается приток крови к тканям образовавшимися бляшками на стенках артерий ног. Заметным признаком появления атеросклероза является хромота, при ходьбе она вынуждает больного останавливаться и отдыхать. Визуально определить наличие заболевания несложно по некоторым симптомам:
- кожа икроножной части ноги становится сухой и раздраженной, развиваются трофические изменения;
- из-за недостатка движения постепенно атрофируются мышцы;
- начинается выпадение волос на голени и грибковые поражения ногтевых пластин нижних конечностей;
- при тяжелых формах воспаления сосудов есть вероятность развития гангрены.
Искривление позвоночника, межпозвоночные грыжи и остеохондроз также могут являться причинами боли в ногах, имеющей простреливающий характер и появляющейся от резких движений.
Поражение тканей мышц
Болевые ощущения и дискомфорт в икрах могут быть связаны с поражением самой мышцы и говорить о наличии следующих заболеваний:
Иногда ощущения болезненности в икрах не имеют ничего общего с заболеванием мышц, сосудов и суставов. Причиной может быть поражение нервных волокон. Обычно невропатические боли не носят постоянный характер, а появляются неожиданно и также быстро исчезают, иногда вызывая чувство онемения и покалывания в ноге.
Причиной может быть поражение нервных волокон. Обычно невропатические боли не носят постоянный характер, а появляются неожиданно и также быстро исчезают, иногда вызывая чувство онемения и покалывания в ноге.
Судороги
Бывает, боль в икрах невыносима, имеет распирающий характер, внезапно появляется и постепенно исчезает. Это называется судорогами. Причины появления судорог:
- долгое и усердное напряжение ног;
- недостаток витаминов и минералов;
- нарушенный водный баланс в организме;
- заболевание щитовидной железы;
- резкая смена климатических условий.
В состав икроножной мышцы входят два желудочка, которые занимают нижнюю область ноги. Верхним краем икроножная мышца крепится к бедренной кости. Дальше икроножная мышца пересекает коленный сустав и присоединяется к одиночной мышце. Роль крепления снизу к задней пяточной части выполняет ахиллово сухожилие.
С помощью икроножной мышцы осуществляется сгибание колена и разгибание стопы, когда масса туловища не поддерживает нога. Из-за того, что на икроножную мышцу ложится повышенная нагрузка, могут возникать точки напряжения. особенно часто возникает у людей, проводящих на приподнятых стопах долгое время, например, у балерин, у женщин, которые постоянно ходят на высоких каблуках. Точки напряжения в икроножных мышцах могут возникать у пловцов и ныряльщиков, так как у них длительное время вытянуты обе стопы, а также у людей, получивших травму – растяжение икроножной мышцы. Напряжение стопы может приводить к тому, что работа икроножных мышц затрудняется. Так неприятные ощущения могут возникать и при сведении икроножной мышцы.
Из-за того, что на икроножную мышцу ложится повышенная нагрузка, могут возникать точки напряжения. особенно часто возникает у людей, проводящих на приподнятых стопах долгое время, например, у балерин, у женщин, которые постоянно ходят на высоких каблуках. Точки напряжения в икроножных мышцах могут возникать у пловцов и ныряльщиков, так как у них длительное время вытянуты обе стопы, а также у людей, получивших травму – растяжение икроножной мышцы. Напряжение стопы может приводить к тому, что работа икроножных мышц затрудняется. Так неприятные ощущения могут возникать и при сведении икроножной мышцы.
При появлении напряжения в мышцах не нужно паниковать. Прежде всего, нужно сделать массаж проблемного участка: кровь прильет к нему и болезненность и дискомфорт уйдут.
Перенапряжение приводит к тому, что в мышце появляются болевые ощущения, которые могут проявляться и задней области коленного сустава. При движении существенных ограничений и слабости точки напряжения не вызывают, но попытка разогнуть коленный сустав, при положении когда стопа согнута, может вызвать трудности.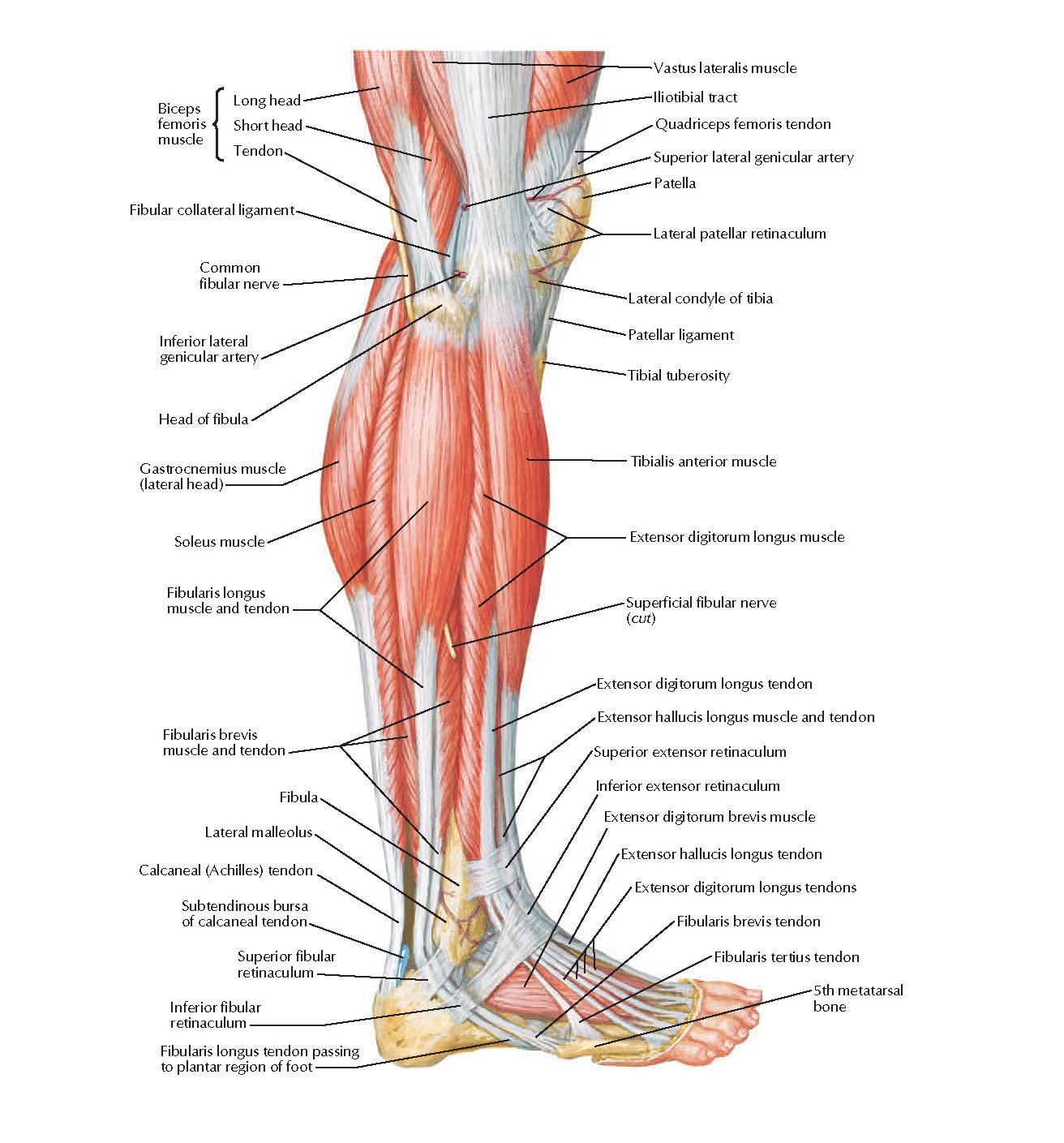
Для определения точек напряжения исследуют оба желудочка икроножной мышцы. Для этого садятся на пол, одну ногу вытягивают вперед и сгибают ее в колене. Затем медленно и аккуратно прощупывают каждый желудочек. Ахиллово сухожилие прощупывают вверх до середины лодыжки. Так продвигаются к области коленного сустава (задней), выявляя болезненные зоны и жесткие мышечные ленты. Когда эти точки напряжения будут выявлены, следует сделать их массаж. Чтобы добиться расслабления мышцу разрабатывают несколько раз в день, пока не будет результат. После массажа проводят растяжение икроножной мышцы.
Упражнение для растяжения икроножной мышцы.
Ногу ставят на ступеньку, при этом пятка должна немного свисать вниз. Осторожно начинают переносить на ногу со свисающей пяткой центр тяжести. Нога при этом должна быть немного согнута в колене. В таком положении остаются на полминуты.
Обычно болезненность проявляется в ахилловом сухожилии и лодыжке, что приводит к тому, что согнуть стопу становится достаточно трудно, а иногда и невозможно.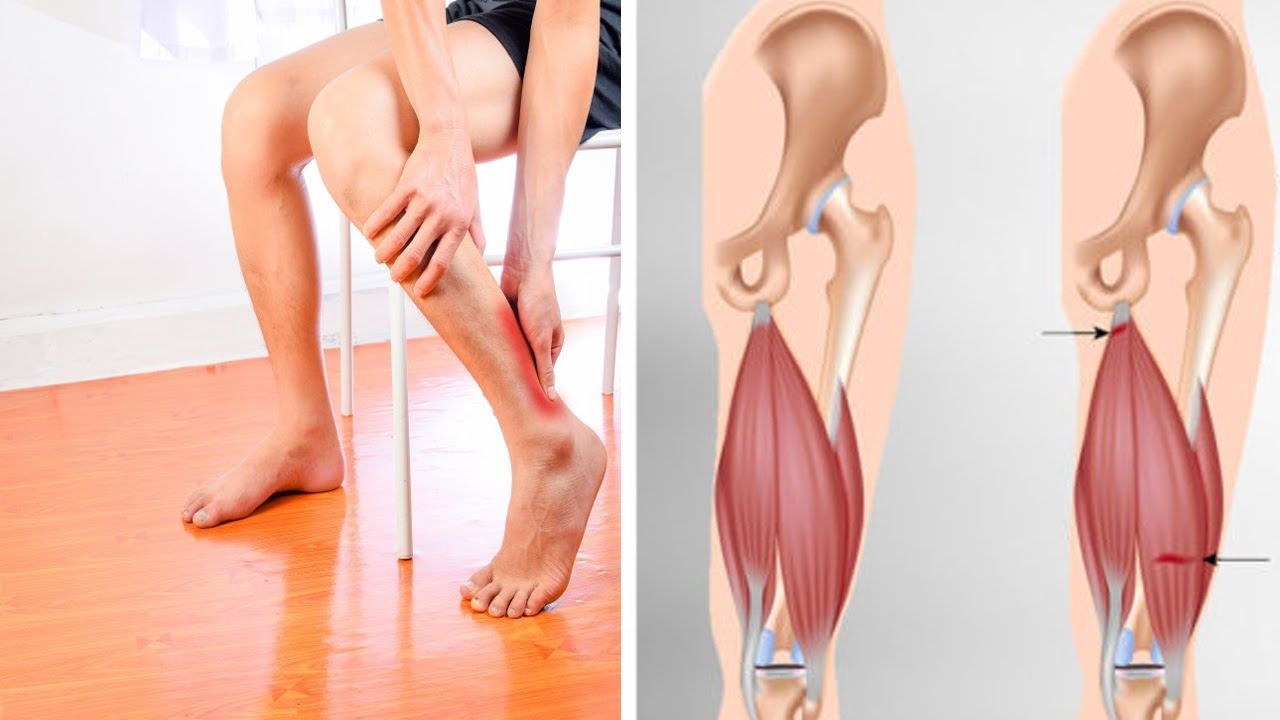 Движения – обычная ходьба, спуск, подъем – ограничиваются. Иногда в центре лодыжки может возникать боль, которую провоцируют, появляющиеся посредине мышцы, точки напряжения. Намного реже боль может отмечаться в верхней области мышцы. Такая боль может, в свою очередь, приводить к возникновению болезненности на участке, где крестец и тазовая кость соединяются.
Движения – обычная ходьба, спуск, подъем – ограничиваются. Иногда в центре лодыжки может возникать боль, которую провоцируют, появляющиеся посредине мышцы, точки напряжения. Намного реже боль может отмечаться в верхней области мышцы. Такая боль может, в свою очередь, приводить к возникновению болезненности на участке, где крестец и тазовая кость соединяются.
Радикулит, межпозвоночная грыжа поясничного отдела, виды радикулита, диагностика и лечение в Москве
Что такое радикулопатия
На фоне поясничного остеохондроза очень часто развивается такое заболевание как радикулопатия пояснично-крестцового отдела позвоночника. Это клинический синдром, который возникает вследствие сдавливания и повреждения нервных корешков. Синонимом радикулопатии является радикулит.
Радикулит (радикулопатия, от лат. radicula — корешок) — заболевание периферической нервной системы человека, которое возникает в результате повреждения, воспаления или защемления корешков спинномозговых нервов.
Радикулит – это широко распространенное заболевание, ему подвержено более 10% населения нашей планеты старше 40-50 лет и в последнее десятилетие радикулит помолодел, встречается в молодой возрастной группе от 25 до 35 лет, особенно подвержены люди, занимающиеся профессиональным спортом, а также те, кто длительное время сидит за компьютером или за рулем автомобиля.
Причины возникновения радикулита
Причиной развития радикулита являются патологические процессы, возникающие в позвоночнике, а именно:
- Дегенеративно-дистрофические процессы — остеохондроз и его осложнения: протрузии и грыжи межпозвонковых дисков
- Пороки развития костно-мышечного аппарата, сопровождаемые изменением тонуса мышц
- Нарушения осанки, искривление позвоночника — сколиоз
- Неправильное распределение физических нагрузок на позвоночный столб во время профессиональной деятельности человека (при вождении автомобиля, у офисных работников и грузчиков- при длительном нахождении в одной позе, грузчики)
- Малоподвижный образ жизни, при котором постепенно нарастают нарушения кровоснабжения мышц поясничной области
- Неправильный питьевой режим в течении всего дня и на протяжении нескольких месяцев
- Дефицит витаминов и минералов приводит к остеопорозу и трофическим поражениям нервного волокна
- Туберкулез, остеомиелит, хронический сифилис и другие виды инфекционного поражения спинного мозга
- Регулярные травмы позвонков и окружающих их мягких тканей (удары, резкие скручивания, компрессии при прыжках, растяжения связочного аппарата)
- Избыточный вес при ожирении 1-2 степени и наличие вредных привычек, таких как курение, злоупотребление чаем, кофе и алкогольными напитками
Симптомы радикулита
Первые проявление и основные постоянные симптомы радикулита пояснично-крестцового отдела позвоночника — это боль, нарушение чувствительности и мышечная слабость.
Зона поражения соответствует зоне иннервации. В зависимости от зоны поражения боль может наблюдаться в поясничной и ягодичной областях, заднебоковой и передней части бедра, по передненаружной поверхности голени, на тыле стопы, большом пальце, в икроножной мышце, в области наружной лодыжки и пятке.
Пояснично-крестцовый радикулит часто бывает хроническим, с острыми рецидивами. Для пояснично-крестцового радикулита характерно усиление боли при резкой перемене тела из горизонтального положения в вертикальное или наоборот, а также при занятии активным образом жизни (спорт, прогулки, занятия фитнесом).
Обострение болевого синдрома при радикулопатии пояснично-крестцового отдела отмечается при сдавлении межкорешкового нерва межпозвоночной грыжей.
По видам радикулопатии пояснично-крестцового отдела позвоночника выделяют:
- Люмбаго (люмбалгия) — это островозникшая боль в пояснице при резко выполненной физической нагрузке, а также провоцирующаяся перегреванием или переохлаждением тела.
 Сам болевой приступ может длиться по-разному: от нескольких минут до нескольких часов и даже суток. Основная причина этого вида радикулопатии — перенапряжение мышц поясничной области, межпозвочные грыжи или смещение позвонков относительно друг друга.
Сам болевой приступ может длиться по-разному: от нескольких минут до нескольких часов и даже суток. Основная причина этого вида радикулопатии — перенапряжение мышц поясничной области, межпозвочные грыжи или смещение позвонков относительно друг друга. - Ишиас (ишиалгия) — при этом виде радикулита боль локализуется в ягодице, на задней поверхности бедра и голени и может доходить до стопы. Иногда кроме боли отмечается мышечная слабость. Это связано с поражением или раздражением седалищного нерва — самого крупного нерва в организме. Боль при ишиасе — стреляющая, наподобие удара током, также возможны жжение, покалывание, «мурашки» и онемение одновременно. Возможны болевые ощущения разной степени интенсивности: от легкой до весьма интенсивной, такой, что пациент не может спать, сидеть, стоять, ходить, наклоняться или поворачиваться.
- Люмбоишиалгия — боль в пояснице, отдающая в ногу или ноги. При этом виде радикулита боль распространяется, в основном, по ягодице и по задненаружной поверхности ноги, не достигая пальцев ног, чаще всего это ноющая, жгучая, нарастающая боль.

Диагностика
Для диагностики радикулопатии имеет значение наличие симптомов натяжения. Например, характерен симптом Ласега – при попытке поднять ровную ногу в положении лежа на спине, усиливается боль в пояснице.
Важное значение для постановки правильного диагноза имеет проведение МРТ или КТ пояснично-крестцового отдела позвоночника, потому что только эти исследования позволят лечащему врачу выявить наличие таких заболеваний как межпозвоночные грыжи или другие заболевания позвоночника (спондилиты, компрессионные переломы, новообразования).
Лечение радикулита
Современный подход к лечению острых и хронических болей при радикулопатии пояснично-крестцового отдела позвоночника заключается в применение нестероидных противовоспалительных препаратов и миорелаксантов. Механизм их действия: уменьшение воспаления, интенсивности боли, снятие мышечного спазма.Также в период ремиссии заболевания проводят физиотерапевтическое лечение (электрофорез, амплипульс, дарсонвализация)
Предотвращение разрыва икроножной мышцы | Вопросы здоровья | BMI Healthcare
Что такое травма разрыва икроножной мышцы?
Этот тип травмы возникает, когда одна из двух мышц голени чрезмерно растягивается или вынуждена сокращаться слишком быстро.
Это особенно влияет на людей, занимающихся спортом. Особенно в видах спорта, требующих прыжков, быстрых поворотов или резкого ускорения из остановленного положения, например, сквош, теннис, футбол, регби и бег.
С возрастом травмы икр становятся более частыми. Если вы, как правило, всю неделю работаете, оставаясь относительно малоподвижным, а в выходные по-настоящему толкаете его на корте или поле, к сожалению, вы больше рискуете порвать икроножную мышцу.
Если вы испытываете боль из-за разрыва икроножной мышцы или хотите предотвратить ее, прочтите наше руководство по ее причинам, симптомам и лечению.
Доступные методы лечения разрыва икроножной мышцы
Каковы симптомы разрыва икроножной мышцы?
Икра состоит из двух мышц: икроножной мышцы, которая является более крупной и «мясистой» мышцей в задней части голени, и камбаловидной мышцы, которая меньше по размеру и расположена ниже в ноге.Обе мышцы прикреплены к пятке за счет ахиллова сухожилия.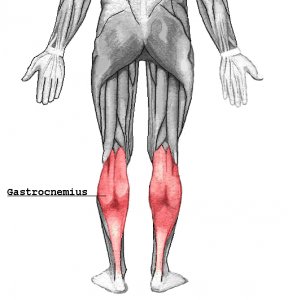
Если вы чувствуете внезапную боль в икре, иногда похожую на то, как если бы кто-то ударил ее битой, возможно, вы разорвали икроножную мышцу. Эта боль будет усиливаться по мере того, как вы продолжаете заниматься спортом, и может появиться явная опухоль и воспаление.
Вы не сможете выдержать нагрузку на эту ногу, и она может стать жесткой или слабой, особенно по утрам. В некоторых случаях мышца может спазмироваться, когда мышцы сокращаются сильно и болезненно, и может возникнуть синяк.
Обычно растяжение икр влияет на икроножную мышцу. Если вы напрягли камбаловидную мышцу, вы можете почувствовать боль в нижней части ноги и когда вы толкаете ногу вперед, согнув колено, преодолевая сопротивление.
Какие бывают типы повреждений разрыва икроножной мышцы?
Штаммы телят, как правило, можно разделить на три уровня, большинство из которых попадают в категорию 2 класса. Вот разные типы:
1 класс
Деформация икр 1 степени — это небольшой разрыв, который может вызвать легкую боль. Однако обычно это не препятствует продолжению активности. Со временем несколько небольших разрывов могут стать более серьезной травмой.
Однако обычно это не препятствует продолжению активности. Со временем несколько небольших разрывов могут стать более серьезной травмой.
2 класс
Деформация икр 2 степени — это более крупный разрыв, который вызывает более явную боль в голени. Также это сопровождается припухлостью.
3 класс
Деформация икр 3 степени — это полный разрыв мышцы. Это может вызвать сильную боль и отек.
Как лечить разрыв икроножной мышцы
Не забудьте P.R.I.C.E:
- Защита — поддерживайте ступню и лодыжку соответствующей обувью.
- Отдых — дайте лодыжке отдохнуть около 48-72 часов.
- Ice — прикладывайте лед в течение первых 48-72 часов, чтобы уменьшить отек. Это должно происходить в течение 15-20 минут каждые два-три часа, и лед не должен напрямую касаться вашей кожи.
- Сжатие — оно должно быть плотным, но не слишком сильным и может помочь ограничить дополнительное движение, которое может вызвать дальнейшие повреждения.

- Elevation — постарайтесь максимально поднять лодыжку.
Подходящий курс лечения зависит от тяжести травмы. Если вы испытали незначительное напряжение, которое не мешает вам продолжать занятия, возможно, вам нужно будет подумать только о целевых укрепляющих упражнениях, чтобы предотвратить дальнейшие, более серьезные повреждения. В более острых случаях вам следует поговорить с врачом.
Вот несколько вещей, которые вы можете сделать, чтобы помочь справиться со своей травмой:
- После того, как ваши мышцы должным образом отдохнут, важно снова начать двигаться и задействовать определенные области, чтобы развить силу и гибкость.Многие упражнения можно выполнять дома.
- Однако убедитесь, что квалифицированный специалист рассмотрел ваш индивидуальный случай. Это гарантирует, что упражнения будут адаптированы для вас, и не причинит дальнейшего вреда.
- Ориентация физиотерапевтических упражнений на ногу помогает снизить риск повторных травм, которые в противном случае могут быть увеличены из-за рубцовой ткани.

Как предотвратить травму от разрыва икроножной мышцы
Вот некоторые вещи, которые вы можете сделать, чтобы помочь предотвратить растяжение телят:
- Правильная разминка перед тренировкой
- Целенаправленная тренировка для укрепления мышц и повышения гибкости
- Внесение изменений в вашу технику
Если вы растянули икроножную мышцу или хотите принять меры для наращивания силы и попытаться предотвратить будущую травму, вы можете обратиться в одну из наших клиник по лечению спортивных травм.Наша команда специалистов по спортивным травмам точно знает, на что обращать внимание, и может порекомендовать лучшие методы, которые помогут вам поддерживать оптимальную физическую форму.
Или вы можете связаться с одним из наших физиотерапевтов, который обычно использует комбинацию мануальной терапии и физических упражнений для лечения травм.
Боль в теленках — симптомы, причины, лечение и упражнения
Ниже перечислены частые причины постепенного возникновения или хронической боли в икроножной мышце:
Синдром заднего отдела
Синдром заднего отдела возникает, когда мышца становится слишком большой для окружающего ее влагалища. Компартментные синдромы могут быть острыми, возникающими внезапно, или хроническими, которые развиваются постепенно с течением времени.
Компартментные синдромы могут быть острыми, возникающими внезапно, или хроническими, которые развиваются постепенно с течением времени.
Острые симптомы:
- Синдром острого компартмента возникает внезапно и может развиться после ушиба (прямая травма мышцы).
- Мышца кровоточат внутри мышечной оболочки, вызывая повышенное давление внутри мышечной оболочки.
- Синдром острого компартмента требует срочной медицинской помощи, особенно если боль становится все сильнее, так как это может привести к длительному повреждению.
Хронические симптомы:
- Синдром хронического компартмента возникает из-за того, что ваша мышца постепенно становится слишком большой для окружающей ее оболочки.
- Глубокая ноющая боль или ощущение стеснения в задней части голени постепенно возникают во время бега, но затем проходят после отдыха.
- Опытные бегуны могут обнаружить, что боль возникает постоянно в одной и той же точке бега.
Синдром бокового отдела
- Синдром бокового отдела может быть острым или хроническим, как и синдром заднего отдела, только боль распространяется за пределы икроножных мышц.

- Вероятно, хроническая травма чаще встречается у бегунов на длинные дистанции.
Плотные мышцы голени
Несмотря на то, что это не конкретная травма, напряженные мышцы задней части голени являются широко распространенной проблемой среди спортсменов и могут привести к другим связанным с ней травмам. Стягивание икроножных мышц может быть вызвано:
- Плохая биомеханика стопы
- Недостаток растяжения
- Ношение обуви на высоком каблуке.
Если ваши икроножные мышцы частично сокращены или находятся в спазме, кровь и питательные вещества не могут поступать так легко, что может вызвать дискомфорт и боль.Если не лечить, это может увеличить риск получения более серьезной и острой травмы.
Тромбоз глубоких вен
Тромбоз глубоких вен (ТГВ) — возможная причина боли в икроножной мышце, которую всегда следует учитывать. Хотя это не так вероятно, как травмы, указанные выше, это состояние нельзя упускать или игнорировать.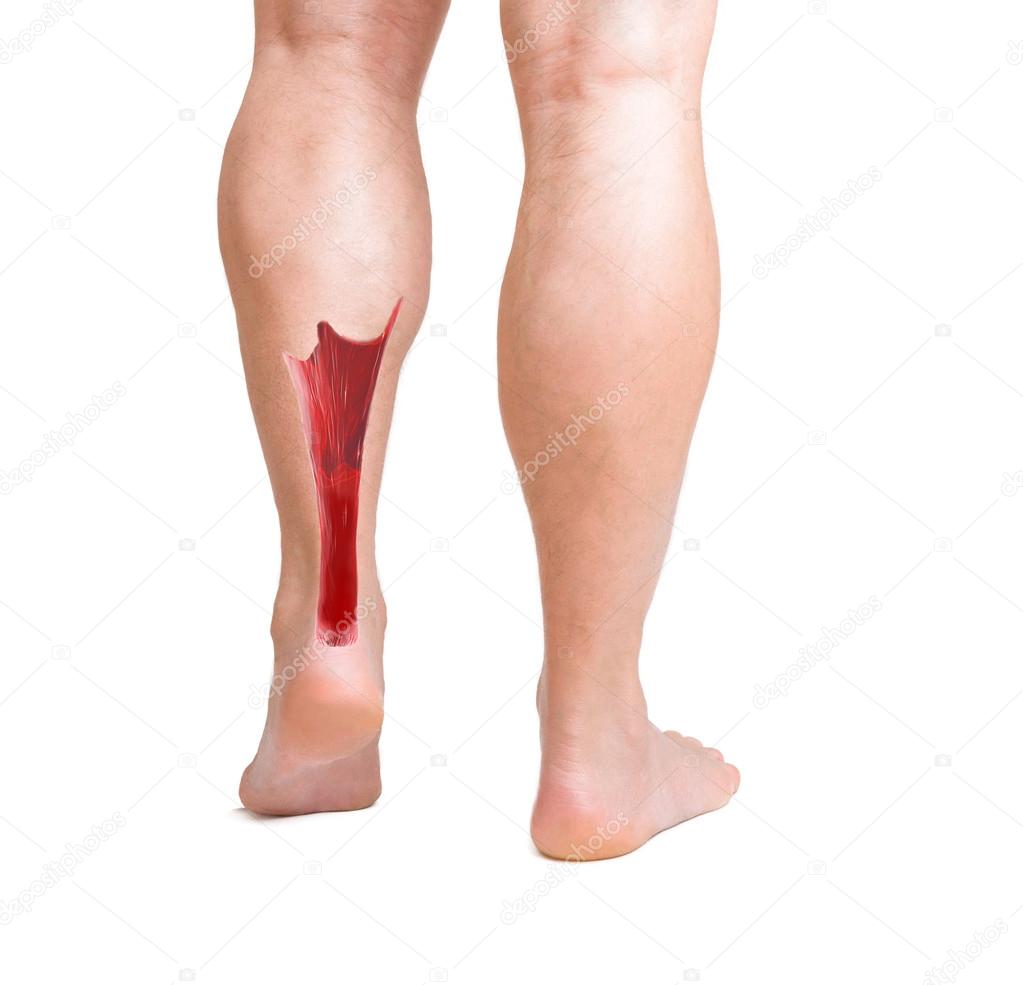
- Это сгусток крови в венах, который чаще всего возникает в области икры, особенно после длительных перелетов и операций.
- Это серьезное состояние, и при подозрении на него требуется медицинская помощь.
Стресс-перелом малоберцовой кости
Стресс-перелом малоберцовой кости может вызвать боль в икре. Мышцы голени прикрепляются к малоберцовой кости, поэтому сила тяги и скручивания мышц может вызвать стрессовый перелом. Симптомы состоят из:
- Боль в задней части голени, которая может быть сильнее снаружи.
- Эта травма приведет к появлению боли в ноге из-за веса, а боль в икроножной мышце может усилиться при выполнении упражнений.
Подробнее о стрессовом переломе малоберцовой кости
Напряжение икроножной мышцы
Мышцы gastrocnemius и soleus , обычно называемые икроножными мышцами, расположены на тыльной стороне голени. Эти мышцы особенно уязвимы к травмам от растяжения.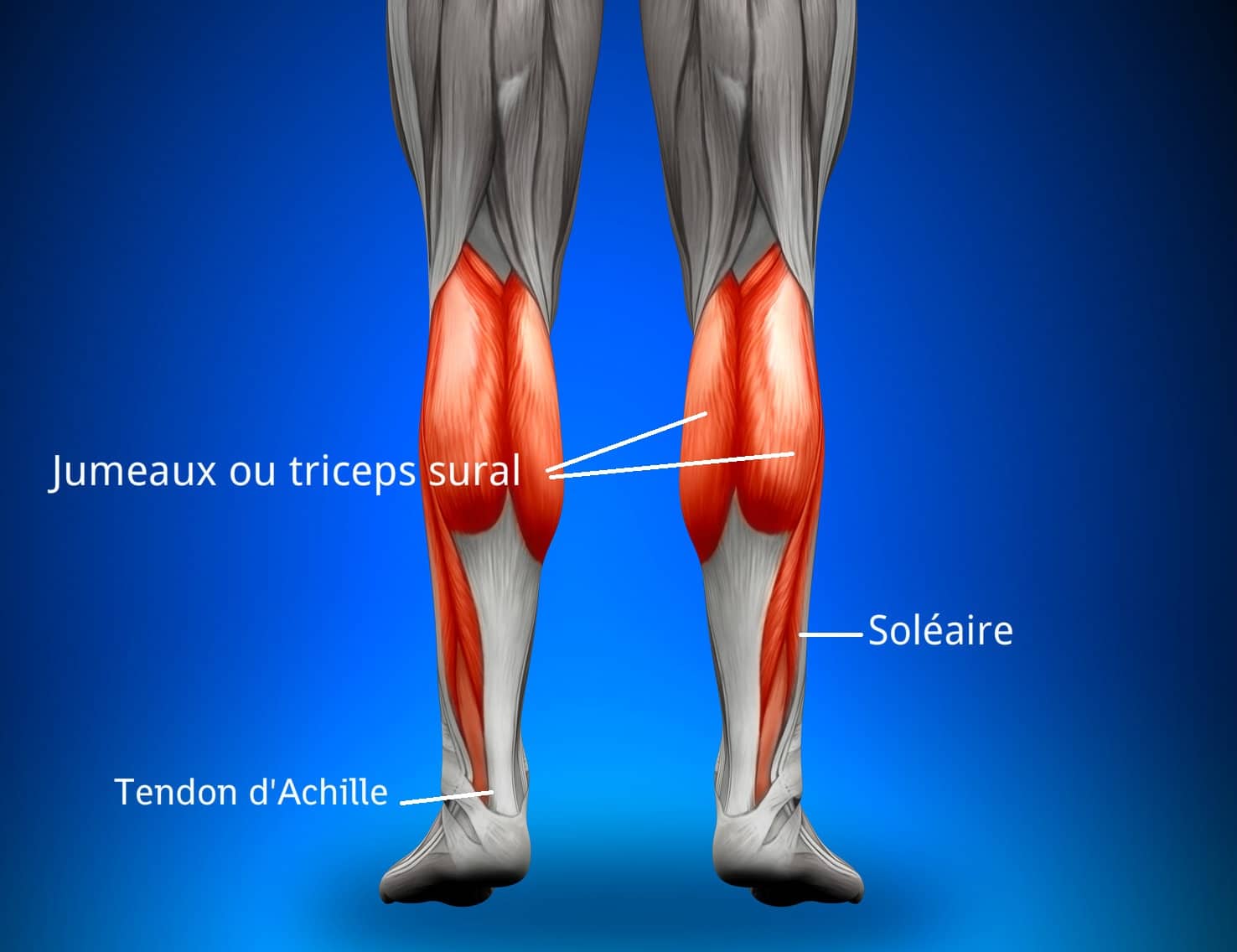 В футболе они обычно случаются, когда игрок быстро пытается дотянуться до мяча.
В футболе они обычно случаются, когда игрок быстро пытается дотянуться до мяча.
Чаще всего травмируется средняя часть мышцы gastrocnemius .Растяжение часто происходит в поверхностной части мышцы, то есть по направлению к коже, чуть ниже колена. Это часто называют «теннисной ногой». Растяжение мышцы камбаловидной мышцы также довольно распространено.
Признаки и симптомы
Спортсмен почувствует острую «колющую» или «режущую» боль и местную болезненность. Кроме того, часто возникают отеки и видимые синяки. Боль может заставить вас хромать.
Диагностика
Диагноз ставит врач или физиотерапевт после клинического обследования.МРТ или УЗИ не всегда необходимы, но могут помочь в подтверждении диагноза.
Лечение и реабилитация
В острой фазе (сразу после травмы) важно начать лечение по принципу ЦЕНА. Это поможет уменьшить боль, минимизировать отек и предотвратить дальнейшие повреждения (см. Ссылку «Первая помощь при травмах голени»).
Обезболивающие редко необходимы, но можно принять парацетамол, если они очень болезненны.Следует избегать приема так называемых НПВП, таких как ибупрофен и диклофенак (например, Нурофен и Вольтарен), поскольку они могут замедлить процесс заживления. Вначале может быть хорошей идеей снять вес с ноги с помощью костылей. После этого важно постепенно увеличивать весовую нагрузку. Это ускорит выздоровление.
Упражнения с небольшой нагрузкой следует вводить в начале реабилитационного процесса. Это укрепит новую мышечную ткань. Укрепляющие упражнения обычно можно начинать через 7-10 дней.Их нужно делать по согласованию с физиотерапевтом. Некоторые пассивные методы лечения (например, массаж) могут быть полезны, но, тем не менее, систематические тренировки будут иметь лучший эффект и наибольшее влияние на конечный результат.
Позже, в процессе реабилитации, спортсменам, планирующим вернуться в спорт, важно тренировать максимальную силу и прыгучесть.
Прогноз
Очень сложно предсказать, сколько времени потребуется для полного заживления растянутой икроножной мышцы. На это часто влияет степень травмы.
На это часто влияет степень травмы.
Исследование профессиональных футболистов показало, что среднее время отсутствия в спорте составляет 13 дней. Примерно в 90% случаев спортсмен возвращается к полноценной тренировке в течение 28 дней. Восстановление после самых тяжелых травм может занять до нескольких месяцев.
Существует высокий риск повторной травмы после этой травмы, особенно для тех, кто не прошел комплексную программу реабилитации.
Растяжение мышц теленка — причина, симптомы и лечение
Икроножная мышца находится в задней части голени и состоит из трех мышц: подошвенной, икроножной и камбаловидной.Эти 3 мышцы называются «трехглавой мышцей», и они прикрепляются к ахиллову сухожилию.
Они отвечают за разгибание стопы (подошвенное сгибание) и сгибание ноги в коленном суставе.
Ахиллово сухожилие прикрепляется к пяточной кости (пяточной кости). Камбаловидная мышца находится глубоко в икроножной мышце, а подошвенная мышца и часть ее сухожилия расположены между этими двумя мышцами.
Что такое напряжение икроножных мышц?
Растяжение икроножной мышцы происходит, когда мышца задней части голени повреждается или воспаляется из-за чрезмерного напряжения или силы, приложенной к икроножной мышце.Когда мышца растягивается, в мышечных волокнах возникают небольшие микротрещины. Сила этих разрывов зависит от глубины и внезапности растяжения.
Существует три различных степени деформации икроножных мышц:
Сорт 1 — мягкий штамм
Боль 2 степени, умеренная и сильная
Деформация 3 степени — полный разрыв
Внезапное отталкивающее движение или чрезмерное растяжение икроножных мышц, продемонстрированное во время быстрой смены направления, приводит к травмам икры или разрыву икроножных мышц.Это также распространено в таких видах спорта, как футбол, теннис и сквош, из-за быстрого ускорения из неподвижного положения, наблюдаемого в этих видах спорта.
Что вызывает напряжение в икроножных мышцах?
- Внезапная большая сила или давление на икры.

- Неправильная или недостаточная разминка или охлаждение — частая причина деформации икр
- Восхождение или бег по холмам.
- Ношение неподходящей обуви или использование неподходящего снаряжения.
- Чрезмерное ускорение из-за остановки и выпада.
Признаки, свидетельствующие о растяжении икроножных мышц
- Внезапная боль в икроножной мышце
- Боль при возобновлении деятельности
- Отек и воспаление
- Боль и скованность
- Аномальный вид теленка
- Внезапная резкая боль в голени.
- Боль / ломота в икре, обычно в средней части голени.
- Ощущение удара сзади по голени.
- Воспаление голени.
- Затруднение в переносе веса.
Важно не игнорировать деформацию икр, так как это может вызвать дальнейшее повреждение и привести к деформации 3 степени. Чем раньше начнется лечение, тем лучше результат. Итак, вот несколько шагов, которые можно использовать для более эффективного лечения растяжения икроножных мышц.
Итак, вот несколько шагов, которые можно использовать для более эффективного лечения растяжения икроножных мышц.
RICE означает отдых, лед, сжатие и возвышение.
Отдых: Дайте отдых пострадавшей части.Сделайте перерыв в любой деятельности, которая может причинять вам боль.
Лед: Прикладывайте лед или холодный компресс на 10–20 минут 3 или более раз в день, чтобы уменьшить боль и отек. Если через 48–72 часа отек исчез, приложите тепло к больному месту. Не прикладывайте лед или тепло непосредственно к коже. Оберните полотенце поверх холодного или теплового компресса, прежде чем прикладывать его к коже.
Компрессия: Обертывание травмированного участка эластичной повязкой поможет уменьшить отек.Не заворачивайте его слишком плотно, так как это может вызвать еще больший отек на пораженном участке. Ослабьте повязку, если она слишком тугая. Поговорите со своим врачом, если вы считаете, что вам нужно использовать повязку более 48–72 часов; может присутствовать более серьезная проблема.
Уровень: Поднимите пораженный участок на подушке, прикладывая лед, а также в любое время, когда вы сидите или лежите. Старайтесь держать травмированную часть выше уровня сердца, чтобы уменьшить отек.
Противовоспалительное средствоНПВП (противовоспалительные) и парацетамол можно принимать для облегчения боли.В случае возможных побочных эффектов следует обратиться за медицинской помощью.
ПяточкиНошение подпяточников при растяжении или травме икроножных мышц помогает быстрее их восстановить. пяточные накладки поддерживают икроножные мышцы, поднимают пятку и укорачивают икроножную мышцу, тем самым снимая с нее некоторую нагрузку.
Физиотерапия Физиотерапевт или спортивный терапевт может посоветовать, когда следует возобновить упражнения и какие упражнения будут уместными. Он может прописать лечение ультразвуком, звуковыми волнами; который ускоряет процесс восстановления, разрушая ткани и растягивая их.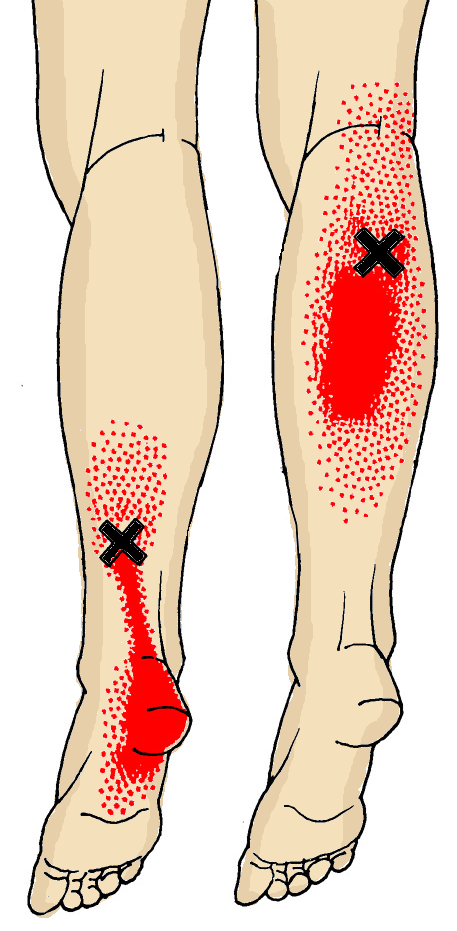 Это также может помочь облегчить боль. Терапевт может порекомендовать МРТ для оценки степени разрыва. В тяжелых случаях может быть проведена операция.
Это также может помочь облегчить боль. Терапевт может порекомендовать МРТ для оценки степени разрыва. В тяжелых случаях может быть проведена операция.
Лечебный массаж
Массаж может помочь в восстановлении, улучшить подвижность суставов и диапазон движений. Его нельзя назначать в острой стадии. Если есть какое-либо основное заболевание, например, сердечное заболевание, важно проконсультироваться с врачом перед приемом массажа.
Статья по теме: Тендинит ахиллова сухожилия — Чем может помочь физиотерапия?
Синдром компартмента — NHS
Синдром компартмента — это болезненное и потенциально серьезное заболевание, вызванное кровотечением или отеком внутри замкнутого пучка мышц, известного как мышечный компартмент.
Кредит:
Каждая группа мышц рук и ног вместе с соседними кровеносными сосудами и нервами содержится в пространстве, окруженном тканью, называемой фасцией.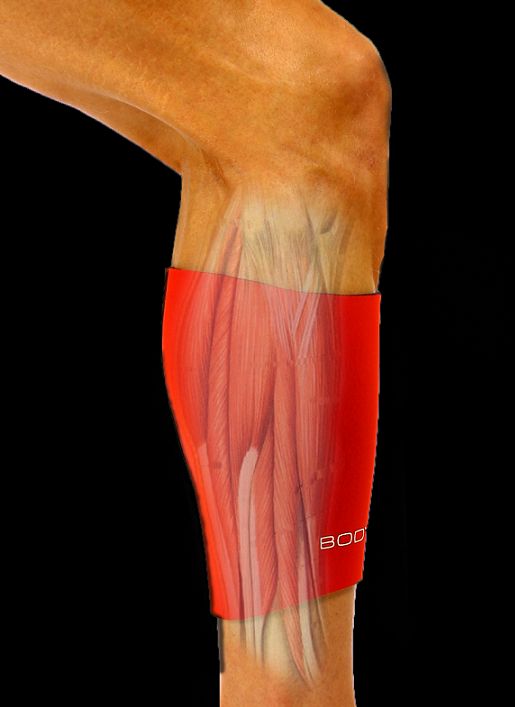
Синдром компартмента возникает, когда давление внутри компартмента увеличивается, ограничивая приток крови к этой области и потенциально повреждая мышцы и близлежащие нервы.
Обычно это происходит в ногах, ступнях, руках или кистях, но может возникать везде, где есть закрытый отсек внутри тела.
Типы компартмент-синдрома
Существует 2 основных типа компартмент-синдрома: синдром острого компартмента и хронический (также называемый напряженным) компартмент-синдром.
Синдром острого компартмента:
- случается внезапно, обычно после перелома или тяжелой травмы
- требует неотложной медицинской помощи и требует срочного лечения
- может привести к необратимому повреждению мышц, если не лечить быстро
Синдром хронического компартмента:
- происходит постепенно, обычно во время и сразу после повторяющихся упражнений (таких как бег или езда на велосипеде)
- обычно проходит в течение нескольких минут после остановки активности
- не требует неотложной медицинской помощи и не причиняет непоправимого ущерба
Симптомы компартмент-синдрома
Синдром острого компартмента
Симптомы синдрома острого компартмента обычно развиваются после травмы и быстро ухудшаются.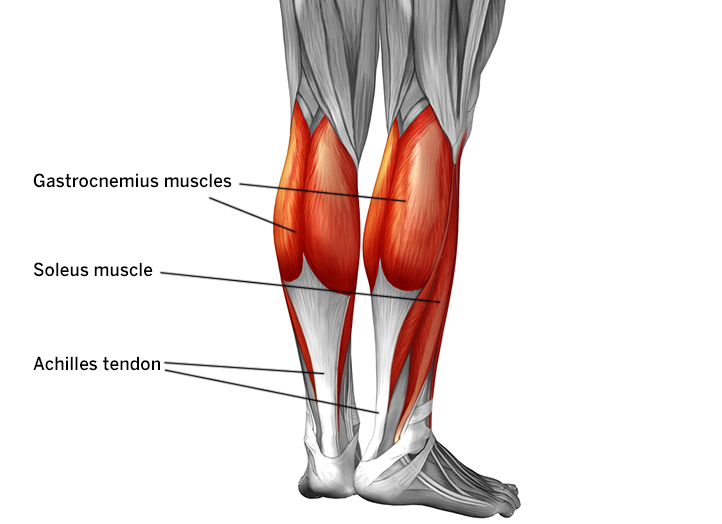
Симптомы могут включать:
- сильная боль, особенно при растяжении мышцы, которая кажется намного сильнее, чем обычно можно было бы ожидать при травме
- Болезненность в зоне поражения
- напряжение в мышцах
- ощущение покалывания или жжения
- в тяжелых случаях, онемение или слабость (это признаки необратимого повреждения)
Синдром хронического компартмента
Симптомы синдрома хронического компартмента имеют тенденцию к постепенному развитию во время физических упражнений и улучшаются во время отдыха.
Симптомы могут включать:
- схваткообразная боль при физической нагрузке, чаще всего в ногах
- опухоль или заметно выпуклая мышца
- ощущение покалывания
- Бледнеет и холодеет пораженная область
- в тяжелых случаях затрудненное движение пораженной части тела
Когда обращаться за медицинской помощью
Важно получить медицинскую консультацию, если вы считаете, что у вас синдром купе:
Синдром острого компартмента — это неотложная медицинская помощь, и в идеале его нужно лечить в больнице в течение нескольких часов, чтобы избежать необратимого повреждения мышц или нервов.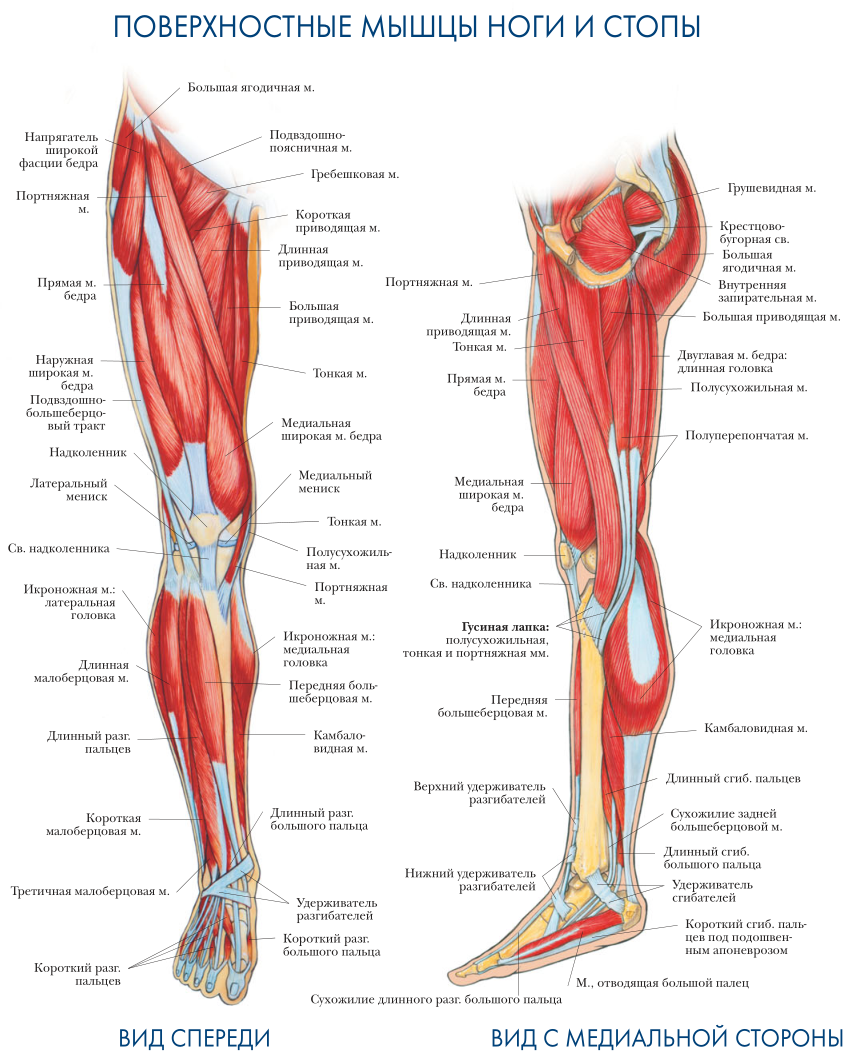
Синдром хронического компартмента гораздо менее серьезен, но рекомендуется проверить свои симптомы и установить причину.
Причины компартмент-синдрома
Синдром острого компартмента
Синдром острого компартмента может быть вызван:
- перелом костей или раздавливание — это наиболее частая причина
- гипсовая повязка или тугая повязка, наложенная на конечность до того, как она перестанет опухать
- ожоги, которые могут стать причиной образования рубцов и уплотнения на коже
- Операция по восстановлению поврежденного или закупоренного кровеносного сосуда (если кровь вернется в мышцу, это может привести к отеку)
В редких случаях это может произойти без видимых травм.
Синдром хронического компартмента
Синдром хронического компартмента обычно возникает у молодых людей, которые регулярно выполняют повторяющиеся упражнения, такие как бег или езда на велосипеде.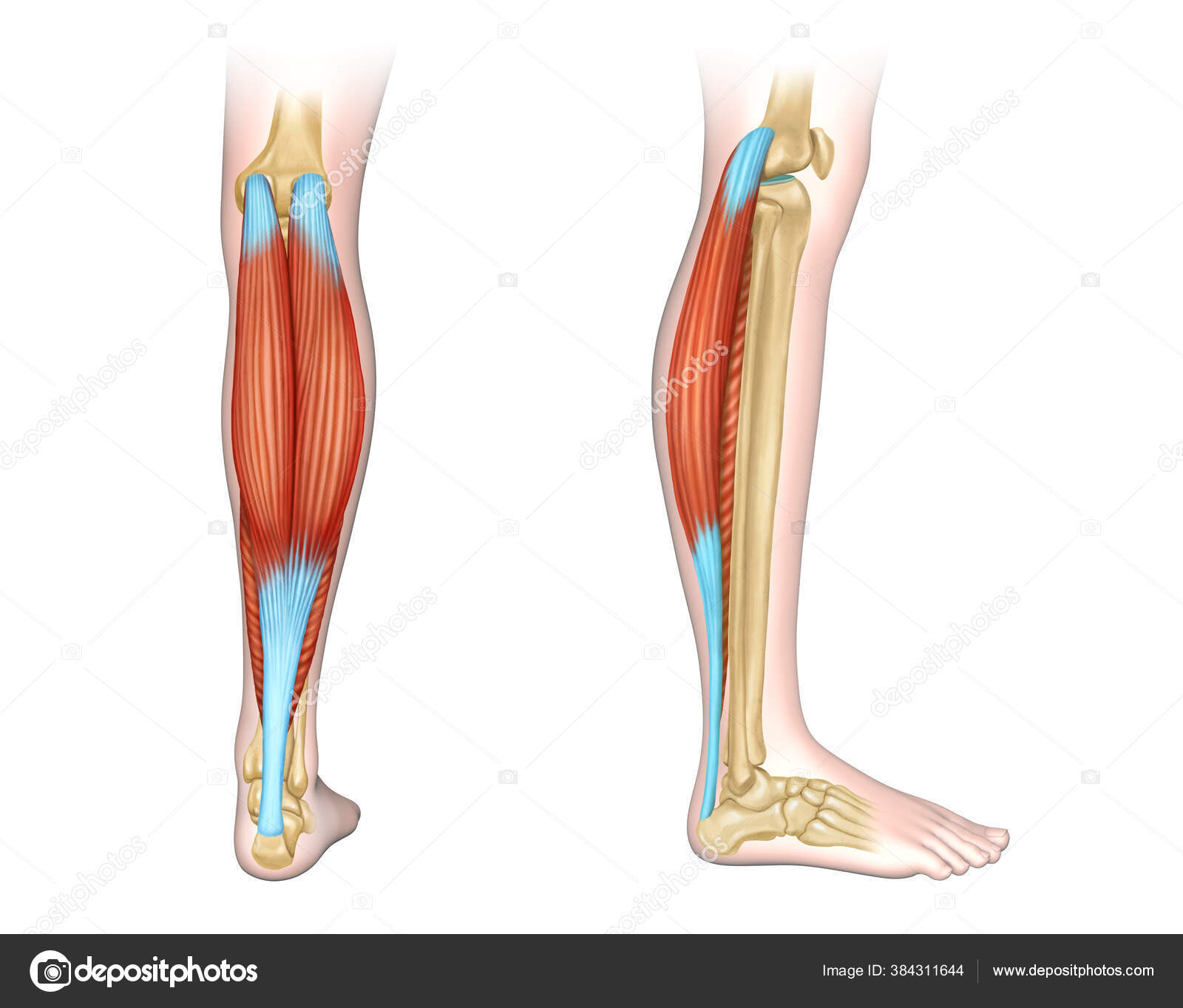
Точная причина неизвестна.
Ведущая теория гласит, что это вызвано временным отеком мышц во время упражнений, влияющим на кровоснабжение целой группы мышц.
Лечение компартмент-синдрома
Синдром острого компартмента
Синдром острого компартмента необходимо лечить в больнице с помощью хирургической процедуры, называемой экстренной фасциотомией.
Врач или хирург делает разрез, чтобы разрезать кожу и фасцию, окружающую мышцы, чтобы немедленно снять давление внутри мышечного отсека.
Рана обычно закрывается через несколько дней. Иногда может потребоваться кожный трансплантат, чтобы закрыть рану.
Синдром хронического компартмента
Синдром хронического компартмента обычно не опасен, и иногда его можно облегчить, прекратив упражнение, которое его запускает, и переключившись на менее напряженную деятельность.
Могут помочь физиотерапия, стельки для обуви (стельки) и нестероидные противовоспалительные препараты — поговорите об этом со своим терапевтом.
Операция будет рассмотрена только в том случае, если симптомы не исчезнут, несмотря на принятые меры. В этих случаях вы попадете в список ожидания, поскольку синдром хронического компартмента не требует неотложной медицинской помощи.
Последняя проверка страницы: 17 сентября 2019 г.
Срок следующей проверки: 17 сентября 2022 г.
Общие сведения о разрыве Gastrocnemius Muscle Tear
Разрыв икроножной мышцы — это серьезное внезапное повреждение икроножной мышцы.Эта мышца помогает сгибать голень. Это также помогает вам делать быстрые движения, такие как прыжки и спринт. Повреждение этой мышцы иногда называют «теннисной ногой».
Как сказать
gas-trok-NEE-mee-us
Что вызывает разрыв икроножной мышцы?
Эта травма может произойти, если вы сделаете резкое быстрое движение, которое чрезмерно растянет мышцу. К таким движениям относятся прыжки или быстрая смена направления. Люди, которые занимаются такими видами спорта, как теннис или баскетбол, чаще страдают от такого разрыва мышц.Слишком много упражнений или недостаточная разминка могут ослабить икроножную мышцу.
Люди, которые занимаются такими видами спорта, как теннис или баскетбол, чаще страдают от такого разрыва мышц.Слишком много упражнений или недостаточная разминка могут ослабить икроножную мышцу.
Симптомы разрыва икроножной мышцы
Во время травмы вы можете услышать хлопающий звук или почувствовать разрывание в икре. Другие симптомы включают:
Лечение разрыва икроножной мышцы
Лечение зависит от степени тяжести разрыва мышцы. Серьезность также повлияет на то, сколько времени потребуется на заживление. Процедуры могут включать:
Отдых. Избегайте ходьбы или других видов деятельности, вызывающих боль.
Лед. Прикладывание льда к травмированному участку может уменьшить отек.
Высота. Если подпереть икры немного выше уровня сердца, это может уменьшить отек.
Лекарства, отпускаемые по рецепту или без рецепта. Помогают уменьшить боль и отек.

Ботинки для ходьбы или костыли. Ваш лечащий врач может снабдить вас одним из этих устройств, чтобы помочь вам двигаться без боли.
Пяточные подъемники. Они помещаются в вашу обувь. Когда вы их носите, ваша икра не будет растягиваться так сильно, что облегчит боль.
Компрессионная втулка. Возможно, вам придется надеть одно из них, чтобы уменьшить отек и предотвратить образование тромбов в травмированной ноге.
Упражнения для укрепления и растяжки. Определенные упражнения могут помочь вам восстановить силу и гибкость икры.
Осложнения разрыва икроножной мышцы
Слабость икр
Синдром острого компартмента, когда давление в мышцах стопы увеличивается и препятствует кровотоку
Тромбоз глубоких вен, когда тромбы образуются в вены ног
Когда звонить своему врачу
Немедленно звоните своему врачу, если у вас есть какой-либо из них:
Лихорадка 100.
 4 ° F (38 ° C) или выше, или по указанию врача
4 ° F (38 ° C) или выше, или по указанию врачаОзноб
Боль, усиливающаяся, несмотря на прием обезболивающих и отдых
Симптомы, которые не проходят или ухудшаются
Новые симптомы
Medial Gastrocnemius Strain: анамнез, физикальный, причины
Автор
Энтони Дж. Саглимбени, доктор медицины Президент, South Bay Sports and Preventive Medicine Associates; Частная практика; Терапевт группы, Сан-Франциско Джайентс; Терапевт группы, Колледж Уэст-Вэлли; Врач группы подготовки к колледжу Беллармин; Врач команды, Высшая школа презентаций; Врач группы, Университет Санта-Клары; Консультант, Университет Сан-Франциско, Академия художеств, Университет, Колледж Скайлайн, Колледж Футхилл, Колледж Де Анза
Энтони Дж. Саглимбени, доктор медицины, является членом следующих медицинских обществ: Калифорнийская медицинская ассоциация, Медицинская ассоциация округа Санта-Клара, Медицинский центр округа Монтерей Общество
Раскрытие информации: Получена доля участия от South Bay Sports and Preventive Medicine Associates, Inc в члены правления.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Главный редактор
Шервин С.В. Хо, доктор медицины Доцент кафедры хирургии, отделение ортопедической хирургии и реабилитационной медицины, Отделение биологических наук Чикагского университета, Медицинская школа Притцкера
Шервин С.В. Хо, доктор медицины, является членом следующих организаций медицинские общества: Американская академия хирургов-ортопедов, Ассоциация артроскопии Северной Америки, Общество Геродика, Американское ортопедическое общество спортивной медицины
Раскрытие информации: Получено консультационное вознаграждение от компании Biomet, Inc. для разговора и обучения; Получил грант / средства на исследования от Smith and Nephew для финансирования стипендий; Получил грант / средства на исследования от DJ Ortho для финансирования курса; Получил грант / средства на исследования от Athletico Physical Therapy для курсов, финансирование исследований; Получил гонорар от Biomet, Inc. за консультации.
для разговора и обучения; Получил грант / средства на исследования от Smith and Nephew для финансирования стипендий; Получил грант / средства на исследования от DJ Ortho для финансирования курса; Получил грант / средства на исследования от Athletico Physical Therapy для курсов, финансирование исследований; Получил гонорар от Biomet, Inc. за консультации.
Дополнительные участники
Янос П. Эртл, доктор медицины Доцент кафедры ортопедической хирургии Медицинской школы Университета Индианы; Заведующий отделением ортопедической хирургии больницы Вишард; Заведующий отделением спортивной медицины и артроскопии Медицинской школы Университета Индианы
Янош П Эртл, доктор медицины, является членом следующих медицинских обществ: Американской академии хирургов-ортопедов, Американской ортопедической ассоциации, Венгерской медицинской ассоциации Америки, Медицинского общества долины Сьерра-Сакраменто
Раскрытие информации: раскрывать нечего.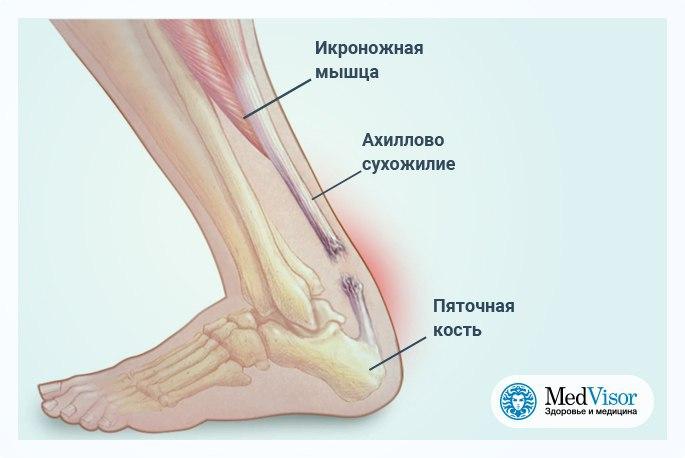






 Хорошим решением будет отказ от обуви на высоком каблуке. Высота каблука не должна превышать 4 см. Стелька для обуви обязательна.
Хорошим решением будет отказ от обуви на высоком каблуке. Высота каблука не должна превышать 4 см. Стелька для обуви обязательна.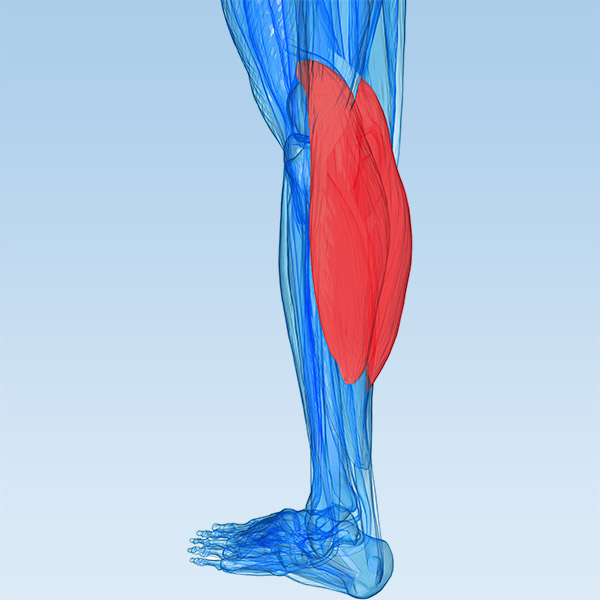 Сам болевой приступ может длиться по-разному: от нескольких минут до нескольких часов и даже суток. Основная причина этого вида радикулопатии — перенапряжение мышц поясничной области, межпозвочные грыжи или смещение позвонков относительно друг друга.
Сам болевой приступ может длиться по-разному: от нескольких минут до нескольких часов и даже суток. Основная причина этого вида радикулопатии — перенапряжение мышц поясничной области, межпозвочные грыжи или смещение позвонков относительно друг друга.

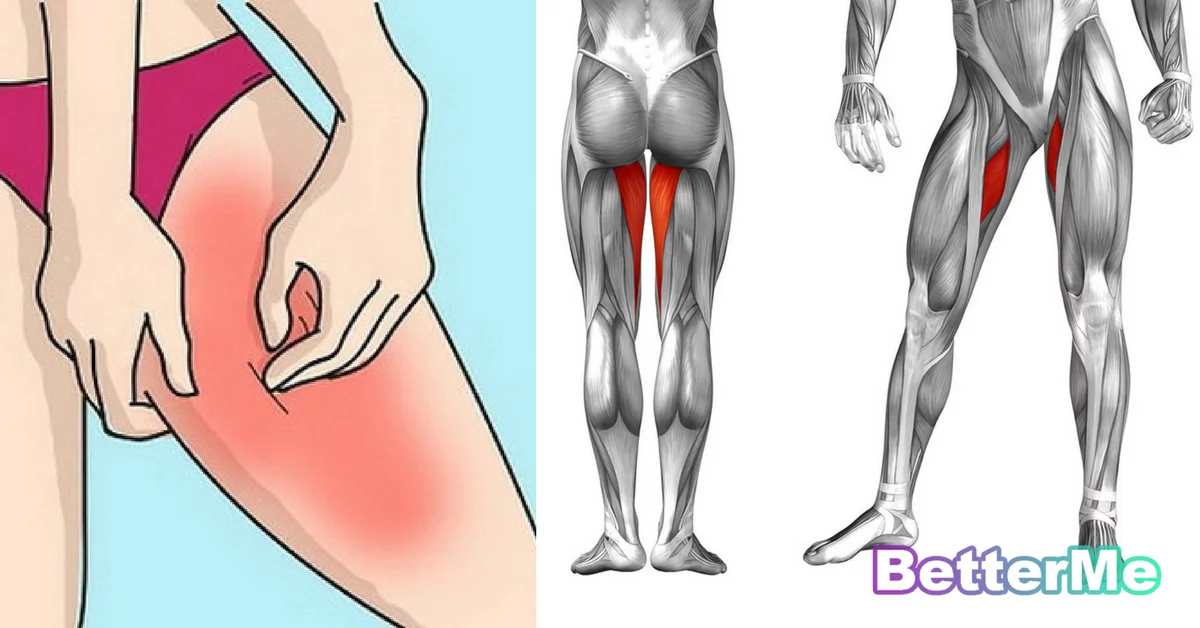
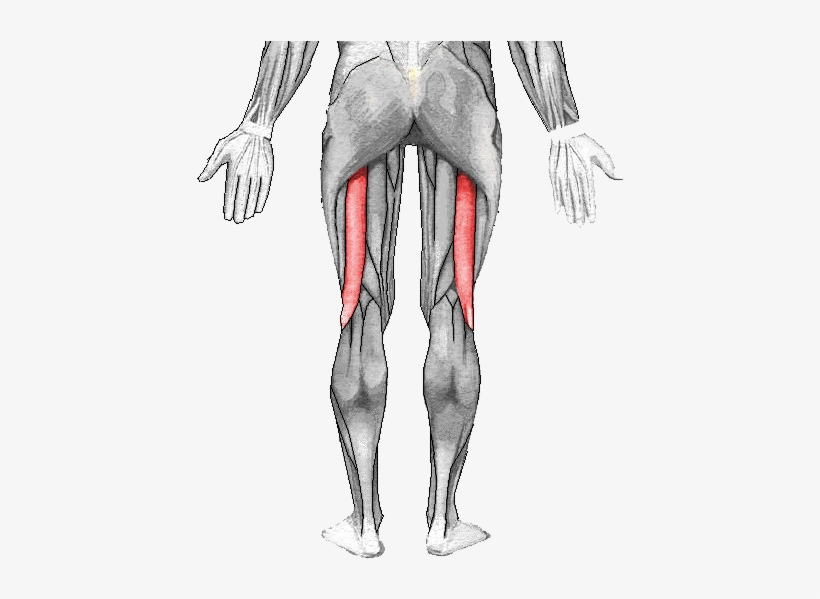
 4 ° F (38 ° C) или выше, или по указанию врача
4 ° F (38 ° C) или выше, или по указанию врача