Передняя лестничная мышца — SportWiki энциклопедия
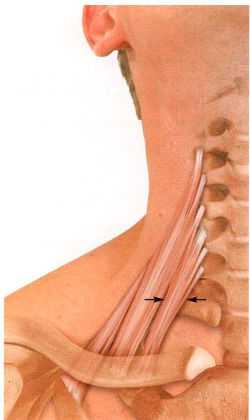 Передняя лестничная мышца
Передняя лестничная мышцаПередняя лестничная мышца (m. scalenus anterior) наклоняет шейный отдел позвоночника в ту же сторону и при фиксации первого ребра ротирует его в противоположную сторону. При двустороннем сокращении вместо наклона и ротации происходит сгибание шейного отдела позвоночника. При стабилизации шейного отдела позвоночника данная мышца поднимает первое ребро и, таким образом, участвует в акте вдоха.
Начало[править | править код]
- Передние бугорки поперечных отростков позвонков СЗ-С6
Прикрепление[править | править код]
Бугорок передней лестничной мышцы I ребра
Иннервация[править | править код]
- Передние ветви спинномозговых нервов С5-С8
Особенности[править | править код]
Передняя лестничная мышца образует переднюю стенку межлестничного промежутка. Перед ней проходит подключичная вена; подключичная артерия и плечевое сплетение проходят позади данной мышцы
Функции[править | править код]
Синергисты | Антагонисты | |
Межпозвоночные диски и суставы (шейный отдел) | ||
Наклон в ту же сторону | ||
m. stemocleidomastoideus m. scalenus medius m. scalenus posterior m. trapezius (нисходящая часть) m. levator scapulae Все глубокие мышцы спины данной области (кроме остистых и межостистых мышц) | Все мышцы, действующие как антагонисты на той же стороне, становятся синергистами при сокращении на противоположной стороне | |
Ротация в противоположную сторону | ||
m. stemocleidomastoideus m. trapezius (нисходящая часть) mm. rotatores cervicis m. multifidus cervicis Все мышцы, действующие как антагонисты на той же стороне, становятся синергистами при сокращении на противоположной стороне | m. splenius capitis m. splenius cervicis m. longissimus capitis m. rectus capitis posterior major m. obliquus capitis inferior Все мышцы, действующие как антагонисты на той же стороне, становятся синергистами при сокращении на противоположной стороне | |
Сгибание (при двустороннем сокращении) | ||
m. stemocleidomastoideus (при согнутой голове) m. longus capitis m. longus colli mm. suprahyoidei mm. infrahyoidei | m. stemocleidomastoideus (при разогнутой голове) m. trapezius (нисходящая часть) m. levator scapulae Все глубокие мышцы спины данной области | |
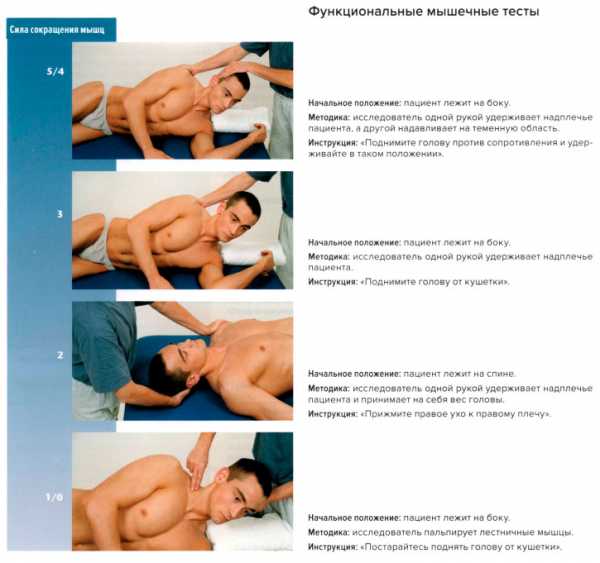
Наклон шеи. Функциональные мышечные тесты[править | править код]
Клиническая значимость
- Между передней и средней лестничными мышцами проходят плечевое сплетение и подключичная артерия (межлестничный треугольник).
- Плечевое сплетение может натягиваться через первое ребро и сдавливаться лестничными мышцами (к примеру, при переноске тяжестей), вызывая сидром лестничной мышцы.
Проблемы и комментарии
- Функцию лестничных мышц также выполняют передние межпоперечные мышцы.

sportwiki.to
Как проявляется синдром передней лестничной мышцы и к чему приводит?
Экология жизни. Здоровье: Боли по внутренней поверхности руки до безымянного пальца и мизинца, в подключичной области и плече. Нарастают при движениях в шейном отделе позвоночника.
Боли по внутренней поверхности руки до безымянного пальца и мизинца, в подключичной области и плече. Нарастают при движениях в шейном отделе позвоночника. Иногда боли иррадиируют в затылочную область, особенно при повороте головы, иногда в грудную клетку. Усиливаются во время глубокого вдоха, при повороте головы в здоровую сторону, при движениях рукой, особенно при ее отведениях. Ощущения тяжести, слабости в руке, напряжение мышц шеи.
Механическое сдавливание диафрагмального нерва оказывает влияние на диафрагму, её мышечный тонус. Это может стать причиной:
— формирования грыжи пищеводного отверстия.
— нижняя полая вена зажимается в отверстии диафрагмы в результате спазма, а зажатая вена – причина варикоза.
— беспричинного неврогенного кашля.
Парестези́я (один из видов расстройства чувствительности, характеризующийся ощущениями онемения, чувства покалывания, ползания мурашек),
Отек в области кисти, вызванный сдавливанием подключичной вены или лимфатического сосуда, особенно утром, после сна. Скованность движений пальцев вызвана не только отеком, но также и напряжением разгибателей пальцев, которые лежат в области отраженной от лестничных мышц болей.
Компрессия подключичной артерии приводит к ослаблению пульса на лучевой артерии руки пораженной стороны. Пациенты, имеющие определенные профессии, например, штукатуры, не могут работать с поднятыми вверх руками. При поворотах головы в здоровую сторону и глубоких вдохах пульс может исчезать совсем, что связано с дополнительным напряжением лестничных мышц, являющихся также вспомогательными мышцами вдоха.
Как развивается, если ничего не делать?
Сначала изредка чувствуется онемение пальцев, спустя 1-2 года онемение начинает носить постоянный характер, зона парестезии увеличивается. Затем происходит атрофия тканей: похолодание конечности, синюшность, отечность, ломкость ногтей. Рука становится тоньше и слабеет. Обычно до этого доходит за 5-6 лет от первых признаков онемения. Постепенно уменьшается волосяной покров, происходит ослабление пульса, а иногда и исчезновение пульса при подъеме руки и наклоне головы в ту же сторону или при максимальном повороте головы в противоположную сторону.
Причины:
Главной причиной, вызывающей напряжение лестничных мышц является эмоциональный стресс, негативные эмоции. Они нарушают работу внутренних органов: почек, сердца, печени, желчевыводящих путей.
«Особый интерес представляют желчный пузырь, сфинктер Одди и илеоцекальное соединение. Часто они служат мишенями для соматизации стресса, другими словами, стрессоры окружающий среды особенно часто вызывают раздражение и спазм этих критических зон. По какой-то причине мозг рассматривает сфинктеры как выход.»(Жан-Пьер БАРРАЛЬ)
Эти органы тесно связаны с мышцами шеи, имеют там представительные зоны и поэтому там сразу же возникает напряжение.
Опущение внутренних органов из-за слабого тонуса тазовой и грудобрюшной диафрагмы
Избыточный вес, большой живот.
Провоцирующий фактор развития СПЛМ – длительная статическая экспозиция головы и верхних конечностей.
Профессиональная деятельность (вынужденные поднятия рук у штукатуров-маляров, стоматологов, ношение тяжести на плече, приобретенные деформации ключицы, оттягивание рук книзу при переноске тяжести)
Что делать?
1. Устранить причину стресса.
2. Обязательно работать с животом, устранение лишнего веса, укрепление мышц пресса. Манипуляции только с шеей не дадут стабильного результата, эффект будет временный.
3. Ежедневно выполнять комплекс упражнений на вытяжение мышц шеи.
Лечебная гимнастика для вытяжения мышц шеи
Правила:
— Лечебная гимнастика должна выполняться в достаточно медленном темпе с соблюдением определенного ритма. Слишком быстрые и резкие движения могут привести к усилению болевых ощущений или даже травмировать напряжённые мышцы;
— Если при выполнении лечебных упражнений, появятся болевые ощущения, профилактическую гимнастику лучше прекратить.
— Если такие боли либо сильный хруст в шейном отделе позвоночника возникают постоянно при выполнении упражнений, нужно проконсультироваться с врачом;
— Особое значение при любой нагрузке позвоночника имеет его вытяжение. Такое вытяжение позвонков снимает напряжение и делает лечение наиболее результативным.
Упражнение 1

Попеременно делайте наклоны влево и вправо, позволяя весу головы медленно вытягивать мышцы шеи, задерживаясь в положении на 2-3 минуты, удлиняя и успокаивая вдохи и выдохи.
Упражнение 2

Выполняется, ровно сидя на стуле. Руки опущены руки вдоль туловища. Медленно поворачивайте голову до упора то вправо, то влево. Возможен и облегчённый вариант, когда повороты шеи делаются в каждую сторону (вправо и влево) с небольшой амплитудой.
Упражнение 3

Исходное положение, как и в первом упражнении. Медленно опускайте голову вниз, как можно сильнее прижимая подбородок к груди. По возможности, старайтесь почувствовать подбородком ямочку на груди. Мягко отводите голову назад, по направлению затылка назад и вверх, не перегибайте шею в данном положении. опубликовано econet.ru
econet.ru
Синдром передней лестничной мышцы
Как и на поясничном уровне, наряду с вертебральными, рассматриваются как мембральные синдромы , преимущественно рефлекторные, так и компрессионные. Переходим к изложению рефлекторных синдромов.Эта мышца относится к тем, места прикрепления которых находятся не только в пределах шеи, но и за ними. Начинаясь от передних бугорков поперечных отростков Сш-Qv, мышца прикрепляется к бугорку Лисфранка 1 ребра. Она наклоняет голову в свою сторону, а при двустороннем действии — вперед. Иннервация С5-С7. Через острый угол, образуемый мышцей и ребром, проходит подключичная артерия, нижний ствол плечевого сплетения, а впереди мышцы располагается подключичная вена.
Т.к. нижний ствол плечевого сплетения и подключичная артерия могут подвергаться травматизации не только лестничной мышцей, но нередко и добавочным шейным ребром, остановимся сначала на этих видах патологии. Мы встречали шейное ребро у 6% больных шейным остеохондрозом, как и в популяции вообще (Майкова-Строганова B.C., 1952).
Детальное описание клинической картины шейного ребра относится к 1905 г. (Murphy J.). Этому вопросу посвящена большая литература (Спижарный И. К., 1901; Тихонов П.А., 1905; Сокол С.Я., 1911; Смирнов А.А., 1924; Adson A., Coffey J., 1927; Сурков А.Д., 1927, 1929; Булгаков Б.В., 1928; Мануйлов В.П., 1928; Яхнич Н.М., Бухман Л.И., 1934; Кипервас И.П., 1975 и др.). По классификации В.А.Грубера (1969), различают четыре степени шейных ребер: I — шейное ребро не простирается за пределы поперечного отростка первого грудного позвонка; II — ребро выходит за этот предел, но не доходит до хрящевой части первого грудного ребра; III — ребро доходит до грудины, соединяясь с ней при помощи связок; IV — шейное ребро сформировано наподобие грудных ребер и непосредственно соединяется с грудиной. Некоторые авторы полагают, что массивный поперечный отросток Суп — короткие шейные ребра чаще проявляются клинически, чем длинное добавочное ребро (Кроль М.Б., 1936; Рейнберг С.А., 1964 и др.).
Клинически заболевание проявляется в среднем у 10% носителей шейных ребер, обычно в возрасте после 18-20 лет в связи с травматизацией сосудов и нервов, после переутомления и других провоцирующих воздействий.
Характерен внешний облик больных: низко опущенные плечи, «тюленеподобный» вид. Ребро нередко удается прощупать в надключичной ямке. Симптоматика шейного ребра при сдавлении нервно-сосудистых элементов складывается из парестезии в руке, побледнения и снижения температуры кисти, иногда ее отека, ослабления пульса лучевой артерии, слабости и гипотрофии мышц кисти. Нередко отмечается аневризма подключичной артерии (Покровский А.В. и соавт., 1976).
При том варианте, когда с шейным ребром спаяна стенозированная подключичная артерия, ишемия васкуляризированного плечевого сплетения может обусловить прогредиентный атрофический парез мышц кисти. Отмечается и интермиттирующее исчезновение пульса на глубоком вдохе (Bergquist E. et ah, 1975).
Наряду с синдромом шейного ребра, рассматривают синдром высокого I ребра или реберно-ключичный синдром, или синдром верхнего выхода — outlet-syndrome (Falconer М., Weddel G., 1943; Кипервас И.П., 1973; McCormic С. et al, 1981 и др.) — сужение промежутка между ключицей и аномально высоким первым ребром с соответствующим сдавлением нервно-сосудистого пучка. При этом возникает расстройство венозного и артериального кровообращения (Hoff H., Tschabitscher R., 1958; Лурье А.С., 1968), описано и церебральное сосудистое осложнение (Peper J., 1960).
Сужение реберно-ключичного промежутка возможно и при некоторых вариантах расположения шейного ребра (Rawkins M., 1962), и в результате гипертрофии подключичной и других мышц данной области. Сдавление нервно-сосудистого пучка могут вызывать переломы ключицы, I ребра со смещением отломков, врожденные и приобретенные деформации ключицы и I ребра, подвывих I ребра (Lee R. et al., 1993). Способствующим фактором может быть оттягивание руки книзу при подъеме и переносе тяжестей, при значительной шейной ротации (Lindgren К., 1990). Опускание плечевого пояса и сужение реберно-ключичного промежутка часто наблюдаются у женщин после беременности и родов и у мужчин в возрасте 40-50 лет при увеличении массы тела.
В клинической картине ведущее место занимают диффузные боли и парестезии, особенно ночные, в руках. Боли начинаются от плеча и отдают в ладонь и пальцы.
Парестезии в области кисти остаются и по исчезновении боли. При глубоком вдохе, отведении плеч книзу и кзади возникает ощущение тяжести в области плечевого пояса и верхних конечностей. Некоторые больные жалуются, что не могут управлять автомашиной, поднимать тяжести, спать на боку или на спине. В пользу роли сосудистого фактора говорит тот факт, что у многих больных исчезает или ослабевает пульс на лучевой артерии, они не могут работать с поднятыми вверх руками (нередкая жалоба штукатуров). На рентгенограммах находят шейные ребра и гипертрофированные поперечные отростки, деформации ключицы, высокие первые ребра в боковой проекции, определяется увеличение дуги ребра и угла ключицы по отношению к горизонтальной и фронтальной плоскостям. Нередко отмечают сколиоз шейногрудного отдела позвоночника, сужение реберно-ключичного пространства на соответствующей стороне. Возможны миофасциальные боли в подключичной мышце (Travell J., Simons D., 1983).
Патогномоничны и ключично-реберные пробы, ведущие к сужению одноименной щели: развертывание и опускание плеч и отведение руки вызывает исчезновение или ослабление пульса на лучевой артерии, а под серединой ключицы появляется систолический шум. При отведении плеча назад и опускании его вниз исчезает пульс на лучевой артерии, возникают акроцианоз и ощущение онемения руки. При сужении реберно-ключичного пространства кончик указательного пальца, введенный в реберно-ключичный промежуток, вызывает исчезновение пульса.
При изменении положения головы и рук у больных уменьшается пульс на лучевой артерии, снижается плечевое артериальное давление, появляется шум на подключичной артерии, усиливаются симптомы сдавления плечевого сплетения (Falconer M., Weddell G., 1943; Gilroy J., Meyer J., 1963; Кипервас И.П., 1975).
Проба Аллена: повернув голову в здоровую сторону, больной сгибает в локтевом суставе руку, поднятую выше горизонтали. Проба Эдсона: повернув голову в больную сторону, пациент отводит назад опущенную руку. Проба положительна в обоих вариантах, если при ее выполнении исчезает пульс на больной стороне.
По материалам нашей клиники, шейные ребра выявляются чаще всего в возрасте 40-50 лет, когда присоединяется остеохондроз (Кипервас И.П., Шмидт И.Р., 1965).
При оценке значения ряда патогенетических факторов указывают на растяжение и ангуляцию нижнего первичного ствола плечевого сплетения или подключичной артерии над добавочным ребром, подобно натяжению струны скрипки над «кобылкой». Во время операции обнаруживали фиброзные тяжи, связывающие поперечный отросток Суп или его добавочное ребро с ключицей или первым ребром, ангуляцию сплетения под этими образованиями. При наличии шейного ребра передняя лестничная мышца прикрепляется не к первому, а к добавочному шейному ребру, между которым сдавливаются указанные мягкие образования. Поэтому A.Adson и J.CofFey (1927), С.Л.Дашаян (1929), K.Lang (1969) применили при всех описанных реберных синдромах вместо сложной операции удаления шейного ребра значительно более простое вмешательство для декомпрессии подключичной артерии и плечевого сплетения — перерезку передней лестничной мышцы.
Т.к. боли и парестезии и другие проявления реберноключичного дискомфорта подобны таковым при других нейроваскулярных синдромах этой области, дополнительное, а порою и решающее значение приобретают ангиогра-фические и другие методы лучевой диагностики (Gilroy J., Meyer J., 1963; Лурье С.Я., 1973; Кипервас И.П., 1975, 1985; Бакулев и соавт., 1967и др.).
Постановке диагноза способствуют описанные выше ключично-реберные пробы.
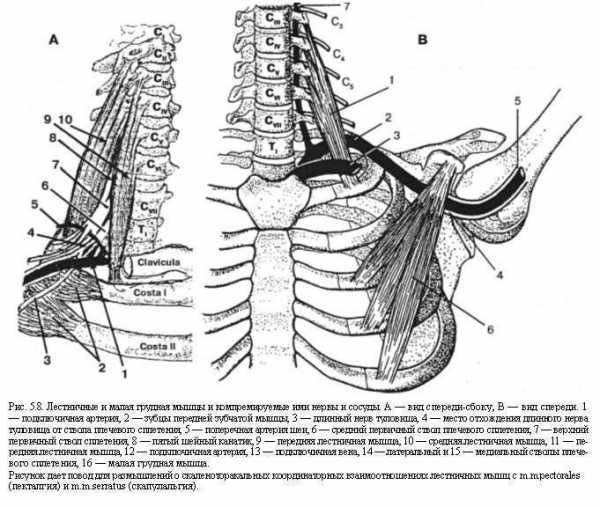
В 1934-1937 гг. C.Naffziger сообщил о благоприятном результате скаленотомии у больных брахиальгией при отсутствии шейного ребра. В 1938 г. этот же автор, хотя совместно с W.Grant, сообщил уже о 9 больных, оперированных им, и о 51 наблюдении из литературы: у всех при отсутствии шейного ребра были симптомы, характерные для этой аномалии. С тех пор говорят о синдроме передней лестничной мышцы, или о синдроме Нафцигера, или о скаленус-синдроме, т.к. вовлекаться в процесс может и средняя лестничная мышца (Wanke R, 1936). Условия возможной компрессии нервных и сосудистых элементов данной мышцей показаны на. рис. 5.8.
Заболевание нередко развивается у лиц, часто носящих тяжести на плечах, при непосредственной травме мышцы, наследственных вариациях ее развития. RJanzen (1949) придает значение изменению позы в связи с асимметричным развитием тела. И.П.Кипервас (1980) указывает также на роль верхушечного туберкулеза и плеврита. Такие же влияния на мышцу со стороны диафрагмы и сердца отметили Ф.Пинелес (1927), Z.Naffziger (1937), B.Judovich и W.Bates (1954).
Особое значение придается проведению патологических импульсов через диафрагмальный нерв, имеющий отношение к среднешейным сегментам спинного мозга, которые иннервируют и лестничные мышцы. Известно, что шейные корешки и диафрагмальные нервы, в свою очередь, связаны с симпатическими и парасимпатическими образованиями, иннервирующими и другие внутренние органы. В связи с этим мы изучили вопрос с учетом возможного рефлекторного механизма синдрома при шейном остеохондрозе (1959). Позвоночник, к которому прикрепляется данная мышца, может быть не в меньшей степени источником патологических импульсов в ее адрес, чем пораженные внутренние органы или другие патологические очаги. Поэтому в целях определения роли висцеральных и вертебральных очагов мы изучили скаленус-синдром при заболеваниях ряда внутренних органов (Попелянский Я.Ю., 1969). Было обследовано 373 больных с поражением внутренних органов: заболевания легких были у 138, сердца — у 24, желчного пузыря — у 156. Проводилось клинико-рентгенологическое исследование, а функциональное состояние нервно-мышечных синапсов оценивалось электромиографически. Состояние сосудов руки определялось осцилло- и плетизмографически, а также с применением пробы W.Otto (1959).
Те или иные проявления скаленус-синдрома были выявлены у 283 больных. Чаще всего отмечалась болезненность мышц у всех больных с данным синдромом или напряжение ее у 73% и утолщение — у 40%. Припухлость в надключичной ямке имелась у 44%. Исследования подтвердили роль патологической импульсации пораженного внутреннего органа: среди 286 больных с изменениями передней лестничной мышцы у 256 они развивались на стороне пораженного внутреннего органа. Проявления скаленус-синдрома нередко усиливались параллельно усилению висцеральных симптомов. Однако скаленус-синдром развивается лишь у части больных с поражением названных внутренних органов. Каковы же дополнительные условия, превращающие возможность скаленус-синдрома в действительность?
Среди наших больных с изменениями передней лестничной мышцы 77% составляют лица старше 40 лет (разница по отношению к числу лиц моложе 40 лет статистически достоверна). Поэтому представляло интерес изучение тех свойственных старшим возрастным группам факторов, которые могут способствовать развитию скаленус-синдрома при наличии определенной висцеральной патологии. В поисках таких факторов мы обратились к выявлению возрастной дистрофической патологии шейного отдела позвоночника, который так же, как и некоторые внутренние органы (легкие, желчный пузырь, сердце), имеет единый с передней лестничной мышцей источник спинальной иннервации — среднешейные сегменты.
Среди наших больных шейным остеохондрозом синдром передней лестничной мышцы в выраженной форме отмечен в 23%. В свою очередь, остеохондроз у лиц со скаленус-синдромом, как было подтверждено нашими прежними работами, становится источником импульсов, формирующих скаленус-синдром. Давлением на остистые отростки шейных позвонков мы вызывали появление биоэлектрической патологической активности со стороны передней лестничной мышцы. Специальное исследование по методике П.К.Анохина показало, что на стороне развивающегося скаленус-синдрома снижается лабильность нервно-мышечного аппарата надплечья (рис. 5.9).
Данные электромиографического исследования свидетельствуют о функциональных изменениях среднешейных спинальных сегментов. Такими оказались условия, в которых формировался скаленус-синдром. Происходит суммация висцеральной и вертебральной патологической импульсации, адресуемой в область надплечья и, в первую очередь, в область передней лестничной мышцы. При этом изменения мышцы зачастую сохраняются и после излечения заболевания внутренних органов. Таким образом, передняя лестничная мышца особенно быстро и интенсивно реагирует на некоторые интероцептивные раздражители, а возникающие при этом симптомы сравнительно стойки. A.Ochsner et al. (1935) при гистологическом исследовании участков передней лестничной мышцы установили, что у больных с синдромом Нафцигера имеется атрофия мышечных пучков с разрастанием соединительной ткани.
Исследования биоптатов передних лестничных мышц, проведенные в нашей клинике, выявили различные дистрофические нарушения: атрофию, дисковидный распад, очаговый миолиз, вакуольную дистрофию и пр. (см. рис. 3.18 а). В соединительной ткани увеличивалось количество клеточных элементов, появлялся отек, происходил ряд изменений в сосудах. В конечном итоге в мышце возникал дистрофический рубцовый процесс с переходом в фиброз и склероз. Также и в фасциальных отрогах отмечались дистрофические изменения. В патологический процесс вовлекался весь «мягкий» каркас шеи. Мышечные волокна при этом деформировались, сморщивались, разрывались. Нередко, наоборот, наблюдалась гипертрофия мышечных волокон или неравномерная их толщина. Вовлечение фасциальных элементов в рубцовый процесс ведет к сдавлению нервов и сосудов. Компрессии их может способствовать и ослабление амортизирующей роли фасциальных образований.
Напряженная передняя лестничная мышца, как показали наши электромиографические исследования (1961), оказывает не только механическое воздействие на нервные и сосудистые структуры. Будучи широким полем проприо-цепции, она является и источником патологической им-пульсации, которая рефлекторно вызывает ряд изменений на расстоянии. Напряжение этой мышцы влияет, в частности, на электроактивность мышц, не иннервируемых нижним стволом плечевого сплетения: дельтовидной и трапециевидной противоположной руки. На своей стороне нередко возникают напряжение и болезненность большой грудной мышцы (Lewit К., 1985). Эти рефлекторные тонические влияния на отдаленные мышцы исчезали после новокаинизации передней лестничной мышцы. Следовательно, она является их источником. О том же свидетельствует лечебный эффект новокаинизации передней лестничной мышцы у больных плечелопаточным периартрозом, после чего уменьшаются мышечно-контрактурные явления в области плечевого сустава.
Подтвержден рефлекторный характер и многих сосудистых изменений. Эти рефлекторные воздействия, идущие с мышцы на сосуды (Попелянский Я.Ю., 1960, 1961, 1962; Гордон К.Б., Попелянский Я.Ю., 1960; Кипервас И.П., 1966, 1976), осуществляются по механизму моторно-висцеральных рефлексов (Могендович М.А., 1957). Проприорецепторами богаты не только мышцы, но и их сухожилия в периартикулярных областях шеи, руки, в особенности в области плечевого сустава. Отсюда роль рывковых движений руки как источника проприоцептивной импульсации. Периартикулярные ткани в местах прикрепления к костным выступам являются, с одной стороны, «адресатом», куда направляются патологические импульсы из пораженного позвоночника и корешков. Эти же ткани, с другой стороны, являются источником патологических импульсов, направляющихся к соответствующим сегментам спинного мозга и к шейным позвонкам. О роли проприоцептивных импульсов в развитии некоторых вегетативно-сосудистых проявлений остеохондроза мы судили по рядуклинических примеров: сосудистые изменения со стороны руки и сердца под влиянием мышечной деятельности. О роли тех же импульсов говорят и результаты электромиографического исследования мышц руки до и после новокаинизации передней лестничной мышцы.
Клинические особенности синдрома передней лестничной мышцы определяются в первую очередь характерными анатомическими взаимоотношениями (см. рис. 5.8).
Шейные нервы, направляясь от межпозвонковых отверстий к вершинам поперечных отростков, покрыты сухожилием передней лестничной мышцы. Плечевое сплетение располагается, как в сфинктере, между передней и средней лестничными мышцами. Особенно неблагоприятны условия для нижнего первичного ствола сплетения, образованного из корешков Cs-Ti. Он направляется горизонтально или несколько вверх, огибая одно ребро, где он может растянуться и подвергнуться сдавлению между передней лестничной мышцей и костью. Передняя лестничная мышца и длинная мышца шеи вместе с куполом легкого образуют треугольник с вершиной на уровне поперечного отростка Cvi и основанием в области купола легкого.
Клиническая картина складывается из местных и отраженных проявлений миодистонии и нейродистрофии мышцы и из вторичных компрессионных признаков.
В связи с напряжением мышцы больной жалуется на остро или подостро развивающуюся боль и скованность в шее, чаще по утрам, на вынужденное положение головы. Одновременно, в связи со сдавлением нейрососудистых структур под напряженной мышцей, возникает чувство тяжести в руке и боль. Она может быть легкой, ноющей, но и крайне резкой, «раздирающей», усиливается нередко в ночное время, особенно при глубоком вдохе, при наклоне головы в здоровую сторону, распространяется иногда на плечевой пояс, подмышечную, межлопаточную области, молочную железу и передние отделы грудной клетки. Поэтому в ряде случаев возникает подозрение на поражение коронарных сосудов. Боли усиливаются также при отведении руки, при бритье, рисовании, при воздействии вибрации (Kakosy Т., Horvath Т., 1969) и пр. Данные о спонтанных болях согласуются с результатами введения гипертонического раствора в мышцу: боли появлялись в дельтовидной области, в шее (Steinbrocker О. et al, 1953).
При компрессии нервных стволов появляются ощущения покалывания и онемения в руке, чаще по ульнарному краю кисти и предплечья. Нет сомнения, что многие симптомокомплексы, связанные патогенетически с патологией передней лестничной мышцы, в прошлом относились к таким нозологическим единицам, как «утренние онемения» (Putnamy, 1880), ночные параличи (Mitchell J. К., 1881), акропарестезии (Schultze, 1893, цитата по R.Wartenberg, 1957), статическая парестетическая брахиальгия и ночная дизестезия рук (Wartenberg R., 1936, 1957), ночная брахиальгическая парестезия (Schulte, цитата по P.Duus, 1948), синдром шейно-спинального выхода (Nelson Р., 1957).
Болевым ощущениям часто сопутствует гипоальгезия в зоне иннервации нижнего первичного ствола плечевого сплетения. Отмечаются припухлость надключичной ямки и болезненность передней лестничной мышцы. Она под пальцами ощущается уплотненной, увеличенной в размере. Когда вовлекается нижний ствол плечевого сплетения, возникает гипотрофия мышц кисти, выраженная главным образом в зоне гипотенара.
Гипотрофию гипотенара, гипоальгезию и парестезии по ульнарному краю кисти и предплечья связывают с компрессией нижнего первичного ствола плечевого сплетения, а вегетативные нарушения — с компрессией подключичной артерии и раздражением симпатических волокон артерии и плечевого сплетения (Stopford J., Telford J., 1919, 1920; AdsonA., Coffey J., 1927; HoffH., TschabitscherG., 1928). В редких случаях описывались и боли в брюшной полости в силу воздействия мышцы на диафрагмальный нерв (Cade A., Partuier L., 1919). Слабость руки может быть резкой, по динамометру до 0. Это, однако, не истинный паралич, т.к. с исчезновением сосудистых нарушений и болей после новокаинизации передней лестничной мышцы исчезает и слабость руки. На пораженной стороне уменьшена амплитуда артериальных осцилляции, видоизменяется осциллографическая картина (Боголепов Н.К. и соавт., 1975). Амплитуда осцилляции, равно как и артериальное давление на руке, может претерпевать изменения под влиянием напряжения передней лестничной мышцы, например, при отведении головы в здоровую сторону. В кисти отмечают припухлость, цианотичность или бледность, изменение (чаще понижение) кожной температуры, огрубение кожи, ломкость ногтей, остеопороз костей кисти. Кроме рефлекторных симптомов поражения кровеносных сосудов, синдром включает в себя, хотя и не облигатные, но нередкие нерефлекторные признаки патологии лимфатических сосудов. У некоторых больных на стороне синдрома отмечается мягкая надключичная припухлость.
В течение ряда лет патология передней лестничной мышцы рассматривалась изолированно как местный процесс, вне рефлекторных воздействий на лестничную мышцу и вне раздражения ее рецепторов при поражении шейных корешков. Отдельные авторы указывали на рефлекторный характер напряжения мышцы в ответ на импульсацию из позвоночника (Вису Р.С., Oberhill H., 1956; Попелянский Я.Ю., 1959; Samibon R., 1959). Иннервируемая корешками С3-С7 мышца легко приходит в состояние тонического напряжения при их раздражении, легче и в большей степени, чем другие мышцы шеи, что было показано нашими электромиографическими исследованиями. У больных с синдромом передней лестничной мышцы часто наблюдаются не только симптомы компрессии нижнего первичного ствола плечевого сплетения, но и компрессионные корешковые симптомы в связи с шейным остеохондрозом (Spurting R., Scoville W., 1944; Kristoff K, Odom G., 1947; Junge H., 1952; Judovich В., Bates W., 1954; Попелянский Я.Ю., 1959; Кипервас И.П., 1975).
При разграничении симптомов корешковой компрессии и компрессии нервно-сосудистых образований в области лестничных мышц надо учитывать следующее дифференциально-диагностическое соображение. Спастически сокращенная при раздражении передняя лестничная мышца вызывает ряд патологических проявлений из-за растяжения, если повернуть голову в противоположную сторону. В этих условиях подключичная артерия сдавливается между лестничной мышцей и I ребром. Поворот же головы в сторону пораженной мышцы не может вызвать этих симптомов. Если поворот головы с нагрузкой на нее или без в больную сторону вызывает парестезии и боль в дерматоме Сб и Cq, решающая роль лестничной мышцы исключается. В таких случаях парестезии и боли должны быть объяснены компрессией корешков Сб или С7. То же относится и к корешку Cs, хотя дифференциация в этом случае труднее: симптомы поражения нижнего ствола плечевого сплетения — это симптомы, отмечаемые и при поражении корешка Cs. Кроме указанных выше отличительных признаков следует учесть, что зона гипоальгезии и компрессии корешка С% простирается высоко: до шеи, чего не бывает при синдроме передней лестничной мышцы. Имеет значение и то, что синдром отличается большей выраженностью вазомоторных явлений в руке. Важное значение при указанной дифференциации имеет, естественно, проба с новокаинизацией самой мышцы (Gage M., 1939).
При синдроме лестничной мышцы уже на второй-третьей минуте после блокады исчезают боли и парестезии. Сила в руке нарастает, кожная температура меняется в сторону нормализации (чаще повышается), изменяются осцилляции. Если вся клиническая картина обусловлена только патологическим напряжением мышцы, после новокаинизации ее исчезают почти все симптомы, особенно в свежих случаях. Если же синдром передней лестничной мышцы является «вторичным», обусловленным поражением корешка или рефлекторным воздействием на мышцу из другого патологического очага, то после новокаинизации остаются симптомы основного заболевания. Приводим характерное наблюдение.
Больной К., 34 лет, страдает остеохондрозом с заднебоковой грыжей диска Cvi-vn слева, компрессией корешка С7 слева. Синдром передней лестничной мышцы.
В течение 5 лет периодически повторялись стреляющие боли в левом предплечье, больше по ночам и при движениях в плечевом суставе. Ночью при сильных болях испытывает императивные позывы к мочеиспусканию. В последние дни — ощущение онемения II и латерального края III пальцев левой кисти. Пять ночей не спит из-за болей в левом плече.
Объективно. Положение головы вынужденное, поворачивает ее вместе с туловищем. Она несколько наклонена на правое плечо. Напряжена верхняя часть правой трапециевидной мышцы, но в значительно большей степени напряжены трапециевидная, группа лестничных и мышца, поднимающая лопатку слева. Резко ограничен и болезнен поворот и наклон головы влево. Менее ограничены движения назад и вперед. Значительно снижена сила трехглавой мышцы. Эта мышца, а также большая круглая дряблы на ощупь. Гипотрофична мускулатура тенара и первого межкостного промежутка. Сила сжатия справа — 45 кг, слева — 30 кг. На фоне равномерной гиперрефлексии отмечается резкое снижение рефлекса с левой трехглавой мышцы. Крайне болезненны слева точки Эрба, надэрбовские, передняя лестничная мышца, клювовидный отросток. Левая кисть несколько отечна, бледно-синюшная. Гипоестезия в зоне радиального края ладони, особенно грубо в зоне II-III пальцев и вверх по предплечью.
На рентгенографии выявлен кифоз на уровне Cv-Cvr CVII. Резко уплощен диск Cvi-vit, противолежащие замыкающие пластинки утолщены, имеются задние и передние экзостозы противолежащих углов тел. Все эти явления в меньшей степени выражены на уровне Cv-vi- На снимках в прямой и косой проекциях определяются унковертеб-ральные разрастания Cv-vi слева. Выраженный нижнешейный спондилоартроз, наиболее грубый в области Cv-vi.
Больному введено 2 мл 2% раствора новокаина в левую переднюю лестничную мышцу. Через 2 минуты стало легче производить движения, в руках уменьшилась боль. Появилось ощущение потепления левых II и III пальцев (они «отошли»). Сила осталась прежней — 30 кг. Чувствительность без перемен. Пальцы несколько порозовели. Стали мягче мышцы шеи слева. Наклоны головы стали безболезненными, объективно увеличился лишь объем поворота влево. Через два дня почти исчезли ощущения онемения в III пальце, отечность и синюшность кисти. Стал спать. Через две недели после четырех блокад боль в плече уменьшилась. Стало исчезать ощущение онемения и по наружному краю II пальца. Начал испытывать тупую боль в нижнешейном отделе позвоночника. Сон улучшился. После пятой блокады стал спать хорошо. Болей почти не стало. Ощущение онемения лишь в кончике II пальца. При осмотре через четыре месяца никаких жалоб. Остались только ощущение онемения II пальца левой руки и тут же гипоальгезия.
Больной вызван через четыре года. Сообщил, что три года назад в течение месяца беспокоили боли в правой руке. С тех пор чувствует себя хорошо. Много занимается физкультурой, плавает. Болей не испытывает. Только при ношении больших тяжестей в руках чувствует ноющую боль в области нижнешейных позвонков. Остается ощущение онемения в кончике II пальца левой руки. Мышцы надплечья, плеча и предплечья развиты хорошо. Кожа левого тенара более морщиниста, чем на правой руке, дрябловата мускулатура тенара и первого межкостного промежутка левой руки. Легкая, но четкая гипоальгезия кожи II пальца и во всей зоне С7 слева. Гиперрефлексия на ногах.
Таким образом, у описанного больного достигнутое блокадами расслабление передней лестничной мышцы привело к значительному улучшению: исчезли некоторые вегетативные симптомы (синюшность и припухлость кисти), уменьшились боли, изменились характер и зона парестезии. Гипоальгезия же, двигательные нарушения и изменения рефлексов — симптомы выпадения со стороны корешка С7 остались. Они, следовательно, обусловлены непосредственным поражением корешкового нерва. Однако корешковое поражение усугубляется включением в патологический процесс нового звена — поражения передней лестничной мышцы. Вот почему после новокаинизации ее уменьшились и корешковые боли. Подобного рода явления некоторые авторы отмечали и после скаленотомии вследствие исчезновения сколиоза: со снятием мышечного напряжения увеличивалось расстояние между позвонками (Shenkin H., 1951).
В связи с патологией передней лестничной мышцы следует упомянуть и о синдроме Пауэрса (Powers S.R. et ai, 1961). Соответствующая симптоматика будет рассмотрена позже. Здесь же укажем и на обусловленность клинических проявлений воздействием передней лестничной мышцы на устье позвоночной артерии при ее аномальном латеральном отхождении от подключичной. Н.В.Верещагин (1980) указывает на возможное компремирующее воздействие и со стороны длинной мышцы шеи. Н.К.Боголепов, Г.С.Бурд и А.Н.Селезнев (1974) склонны даже включать в качестве органического компонента скаленус-синдрома «дисциркуляцию в субклавиовертебрально-базилярной системе», равно как и целый ряд отраженных вегетативных нарушений.
Б.М.Никифоров и И.Я.Руденко (1972) наблюдали острое нарушение мозгового кровообращения в связи со стенозом устья позвоночной артерии при добавочном шейном ребре и воздействии лестничной мышцы.
Следует учесть, что поражение лестничных мышц является не изолированным симптомом, а составной частью синдрома поражения многих мышц шеи. Болезненность верхних отделов передней лестничной мышцы (надэрбов-ские точки) в такой же мере указывает на заинтересованность ее, как и болезненность нижней части мышцы — это признаки нейродистрофических нарушений в местах прикрепления мышц к костным выступам. Такие же нейродис-трофические нарушения у больных шейным остеохондрозом мы наблюдаем и в области плечевого пояса и лопатки. Таким образом, практически синдром передней лестничной мышцы обычно входит в ансамбль других рефлекторных нейродистрофических феноменов. Нельзя не согласиться с В Judovich и W.Bates (1954), приводившими большой перечень патологических процессов, которые могут вызвать рефлекторное напряжение передней лестничной мышцы. Сюда относятся интраспинальные опухоли, воспалительные и опухолевые поражения позвоночника, поражение Сц-С7 корешков, раздражение диафрагмального нерва, инфаркт миокарда, обызвествление надостной мышцы (Bishop, 1939 — по Judovich В., Bates W., 1954) и пр.
В нашей клинике было показано, что и механические воздействия спастически сокращенной передней лестничной мышцы на нервные образования сложнее, чем это представлялось до сих пор (Кипервас И.П., 1966, 1975). Мышца обильно связана со многими фасциальными влагалищами, пронизываемыми нервами. Перемещение мышцы и фасциальных влагалищ способствует растяжению многих нервных стволиков. Некоторые из этих нервов пронизывают переднюю лестничную мышцу. Наблюдались, в частности, анастомозы диафрагмального и пятого шейного нервов, которые пронизывали мышцу (Кипервас И.П., 1966, 1975). Болезненность передней лестничной мышцы мы отметили более чем у половины больных шейным остеохондрозом. Интересно, что в большинстве случаев у этих же пациентов были болезненны и надэрбовские точки, и верхняя точка Эрба.
Среди больных с синдромом плечелопаточного периартроза болезненность передней лестничной мышцы отмечена в среднем в 70%, как и среди больных эпикондилезом плеча. Все это указывает на то, что поражение лестничных мышц — лишь одно из проявлений рефлекторных нейродистрофических изменений в местах прикрепления мышц к костным выступам в области шеи, плечевого пояса и руки. Связанные с этим контрактурные явления присущи не только передней лестничной, но и другим мышцам шеи. Однако анатомические особенности передней лестничной мышцы и ее отношение к нервным и сосудистым структурам делают ее особенно важной в формировании ряда вторично возникающих патологических нарушений. Нарушения эти вовсе не ограничиваются изменениями в чувствительной и двигательной сферах в области гипотенара и мизинца. Вегетативно-сосудистые изменения в связи с воздействием на подключичную артерию и ее симпатическое сплетение объясняют и боли в области грудной клетки. Они в таких случаях связаны, как мы полагаем, не только с болезненностью в зоне прикрепления мышцы, но и с вазомоторикой внутренней грудной артерии, отходящей, в свою чередь, от подключичной. То же касается и упомянутых вегетативно-сосудистых симптомов со стороны позвоночной артерии, также отходящей от подключичной артерии.
Таким образом, передняя лестничная мышца играет важную роль в развертывании ряда патологических проявлений при шейном остеохондрозе. Будучи одной из мышц, непосредственно прикрепляющихся к позвоночнику, она при шейном остеохондрозе вовлекается нередко в нейродистро-фический процесс, поражающий диски и позвонки. Мышца при этом напрягается, вызывая как механическое воздействие на нижний ствол плечевого сплетения и подключичную артерию, так и рефлекторное воздействие на различные сосуды и мышцы. Само по себе напряжение передней лестничной мышцы является составной частью синдрома напряжения многих мышц шейной области — синдрома шейных прострелов в широком смысле этого понятия. Это касается, в частности, тонических и нейродистрофических реакций со стороны упомянутых мышц косых, поднимающих лопатку, а также средней лестничной мышцы.
Я.Ю. Попелянский
Ортопедическая неврология (вертеброневрология)
medbe.ru
Передняя лестничная мышца — это… Что такое Передняя лестничная мышца?
| Передняя лестничная мышца | |
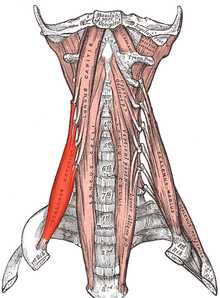 Передняя лестничная мышца выделена красным | |
| Латинское название | Musculus scalenus anterior |
|---|---|
| Начало | шейные позвонки |
| Прикрепление | I ребро |
| Кровоснабжение | aa. cervicalis ascendens, thyroidea inferior |
| Иннервация | шейные нервы (CV—CVII) |
| Функция | поднимает I ребро, наклоняет шейный отдел позвоночника вперёд |
| Каталоги | Gray? |
Передняя лестничная мышца (лат. Musculus scalenus anterior) начинается от передних бугорков III—VI шейных позвонков, направляется вниз и вперёд и прикрепляется к бугорку передней лестничной мышцы (лат. tuberculum musculi scaleni anterioris) I ребра[1] впереди от борозды подключичной артерии (лат. sulcus arteriae subclaviae)[2].
Функция
Передняя лестничная мышца поднимает верхнее I ребро, действуя как мышца вдоха. При фиксированных рёбрах, сокращаясь с обеих сторон она сгибает шейную часть позвоночника кпереди, а при одностороннем сокращении сгибает и поворачивает её в свою сторону[2].
Примечания
- ↑ Р. Д. Синельников, Я. Р. Синельников Мышцы и фасции шеи // Атлас анатомии человека. — 2-е. — М.:: Медицина, 1996. — Т. 1. — С. 234. — 344 с. — 10 000 экз. — ISBN 5-225-02721-0
- ↑ 1 2 М. Г. Привес, Н. К. Лысенков, В. И. Бушкович Мышцы и фасции шеи // Анатомия человека. — 11-е издание. — СПб.:: Гиппократ, 1998. — С. 181—182. — 704 с. — ISBN 5-8232-0192-3
dic.academic.ru
Синдром передней лестничной мышцы, симптомы
Совокупность болевых проявлений, онемения и слабости в районе шеи, плеч и верхних конечностей – это синдром лестничной мышцы. Эти проявления возникают вследствие сдавливания или механического повреждения нервных волокон или сосудов, находящихся в промежутке между верхними ребрами и ключицей. Множество различных вен, артерий и нервных окончаний проходит через этот промежуток, а потом его сужение создает нарушения в работе верхних конечностей. Не всегда удается выяснить причины компрессий сосудов, но их множество и все они влекут за собой опасность и риск здоровью человека.
Классификация
Существует несколько типов синдрома лестничной мышцы, которые имеют свои особенности и происхождение:
- Нейрогенный. Этот тип является наиболее распространенным. Зона поражения – плечевое сплетение.
- Венозный. Встречается редко, характеризуется сдавливанием подключичной вены.
- Артериальный. Самый редкий из всех типов, но все же зафиксированы случаи его проявления. Он также задевает подключичную область, но в этом случае страдает артерия.
 Синдром лестничной мышцы может вызывать боль, которую порой сложно диагностировать без аппаратных средств. Этот недуг влияет на многие сферы жизни и затрудняет нормальную жизнедеятельность человека, нарушая функциональность конечностей. Вследствие синдрома лестничной мышцы может развиваться даже атрофия. Важно, вовремя провести диагностику и пройти курс лечения, чтобы избежать неприятных последствий.
Синдром лестничной мышцы может вызывать боль, которую порой сложно диагностировать без аппаратных средств. Этот недуг влияет на многие сферы жизни и затрудняет нормальную жизнедеятельность человека, нарушая функциональность конечностей. Вследствие синдрома лестничной мышцы может развиваться даже атрофия. Важно, вовремя провести диагностику и пройти курс лечения, чтобы избежать неприятных последствий.
Причины
Синдром передней лестничной мышцы может возникнуть из-за ряда причин, диагностировав которые, можно оперативно скорректировать эффективную схему лечения. Причины появления синдрома:
- механическое повреждение вследствие бытового случая, ДТП и пр.;
- врожденная патология ребер, реберно-ключичного промежутка, других элементов этой системы;
- нарушение осанки, повлекшее за собой пережатие артерий, вен или нервных окончаний в области шеи и плеч;
- износ тканей вследствие профессиональной, спортивной деятельности при интенсивных нагрузках и частых повторениях движений верхними конечностями;
- ожирение, избыточное развитие мышечной ткани, которое может развиваться на фоне других заболеваний, к примеру, диабете;
- продолжительная фиксация рук в одном положении (при сидячей за столом работе, физических упражнениях).
Симптоматика
Симптомы, которыми выражается передняя лестничная мышца, множество и они отличаются по степени сжатости кровеносных сосудов или нервных окончаний. Различают симптомы сдавленного нерва:
- неприятные, болевые ощущения в области шеи, плеч, верхних конечностей;
- онемение или покалывание в этих же областях;
- затруднение в выполнении определенных функций рукой, слабая моторика;
- слабость мышц, их быстрая утомляемость.
Симптомы сдавленности артерии:
- отек конечности;
- дискомфорт или боль в области шеи и руки;
- тяжесть, ватность в верхних конечностях;
- несоответствие температурного режима пальцев и остальной части руки;
- изменение цвета кожных покровов на различных участках руки;
- слабый пульс, прощупываемый на руке;
- опухоль в области ключицы, которая пульсирует.
Симптомы сдавленности вены:
- интенсивные болевые ощущения в области шеи;
- тяжесть в конечности, потеря чувствительности;
- набухание руки с изменением цвета кожных покровов, посинение пальцев;
- проявление венозной сетки на руке.
Осложнения и последствия
Передняя лестничная мышца, синдром которой доставляет немало хлопот, в виде симптомов имеет рефлекторную фиксацию мышц, возникающую неосознанно, как реакция на болевые ощущения в области шеи и руки. Этот защитный рефлекс лишь усиливает неприятные ощущения, синдром провоцируется еще больше.
Синдром-скаленус должен быть выявлен очень оперативно, чтобы приступить к его быстрому лечению и локализации боли.
Если игнорировать первые симптомы, синдром лестничной мышцы может быстро причинить вред организму в виде травмы тканей сосудов или нервных волокон, которые могут привести к потере руки навсегда, ее ампутации.
Методы диагностики
Передняя лестничная мышца диагностируется не всегда легко, ведь симптоматика может изменяться и выражаться у разных людей по-своему в зависимости от первопричины недуга. Именно поэтому важным является выявление источника, провоцирующего патологию мышц и вызывающего синдромы лестничной мышцы.
Изучение истории болезни и первичный осмотр дают врачу выяснить и проанализировать характер проявлений, степень тяжести поражения и нарушения в работе и функционировании конечностей. Но физикальный осмотр не дает полного представления болезни, поэтому для более детального изучения проблемы назначаются лабораторные анализы крови и мочи для анализа общих показателей организма, выявления воспалительного процесса, уровня гормонов и глюкозы. Также обязательными являются данные инструментальных методов исследования, которые изучаются структуру мышц, функциональность. Среди таких методов анализа синдрома-Наффцигера разделяют:
- ЭМГ – предназначена для того, чтобы проверить функционал мышцы и нервных волокон. С помощью небольших электродов в виде иглы, проникающих в структуру мышцы, измеряется электрическая активность мышечной ткани. Эти данные позволяют сделать вывод о том, в какой форме находятся нервные волокна, идущие через мышцу, а также скорость импульсов. Если данные скоростных показателей отклоняются от нормы, значит нервное волокно повреждено и нарушена его целостность.
- Рентген. С его помощью просвечивается грудная клетка и ребра с целью диагностировать костные изменения, деформацию, механические повреждения целостности структуры кости и мышцы.
- МРТ – для поиска очага воспаления или повреждения сдавленного нерва мышцы, а также определения причины компрессии.
- КТ – для визуализации костных изменений, выявления недостатков ткани мышц.
- УЗИ. С помощью данного способа исследования просматриваются ткани сосудов, нервные волокна, мышечные структуры на наличие тромбов, узлов и прочих образований, которые могут быть опасны в ходе лечения.
- Ангиография сосудов. С помощью контраста просматриваются сосуды в поиске пораженных элементов или других проблемных участков.
Лечение
Медикаментозная терапия заключается в приеме комплекса средств для устранения синдрома лестничной мышцы. В этом комплекс входят:
- нестероидные средства, которые устраняют воспалительный процесс, снимают болевые ощущения и отечность. Такие обезболивающие средства применяются сразу до постановки диагноза синдрома лестничной мышцы, чтобы облегчить дискомфорт пациента и нормализовать состояние;
- нейропаты, способные влиять на болевые импульсы и перетранспортировать их. С их помощью боль становится не такой явной, и пациент ощущает временное облегчение;
- миорелаксанты. Чтобы снять спазм мышц, расслабить мышечную мускулатуру и устранить неприятную боль используют такие средства, как валиум или диазепам, к примеру;
- более сильные болеутоляющие в экстренных случаях, когда слишком тяжелая степень поражения мышц и человек не ощущает облегчения симптоматики от приема обычных обезболивающих средств. Это опиоиды, которые содержат наркотические вещества, вызывают привыкание при длительном приеме и отпускаются только по рецепту. Их применяют в крайних случаях синдрома лестничной мышцы и недолгое время, чтобы не навредить организму еще больше.
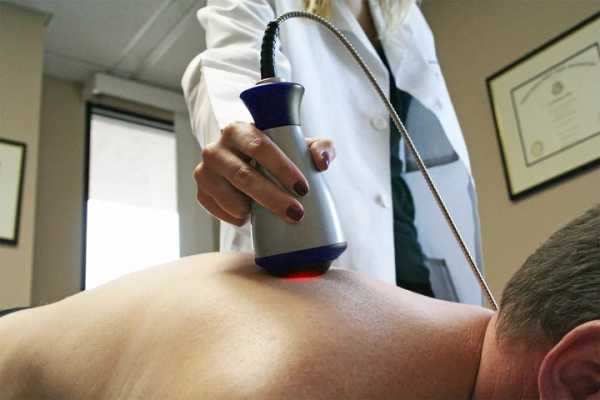 Помимо лекарственных средств в лечении синдрома лестничной мышцы используются физиотерапия. С помощью простых упражнений можно снять отечность, запустить кровообращение, укрепить мышцы. Процедуры физиотерапии позволяют пациенту быстрей восстановиться, вернуть оптимальную мышечную форму.
Помимо лекарственных средств в лечении синдрома лестничной мышцы используются физиотерапия. С помощью простых упражнений можно снять отечность, запустить кровообращение, укрепить мышцы. Процедуры физиотерапии позволяют пациенту быстрей восстановиться, вернуть оптимальную мышечную форму.
С помощью лфк можно снять напряжение с мышечной ткани, растянуть мышцы, сделав их более упругими и эластичными. Это поможет в дальнейшем избежать сдавливания и прочих проблем с сосудами. Однако физической активность необходимо заниматься спустя некоторое время, когда острая стадия заболевания прекратиться и недуг пойдет на спад.
Также в данном случае используются блокады, которые проводятся с помощью введения в пораженную область иглы с лекарством. Препарат вводят непосредственно в место локализации боли, поэтому процесс поправки наступает гораздо быстрее. Но, учитывая опасность метода, нужно серьезно подойти к выбору специалиста, дабы не навредить организму еще больше.
Можно обратиться за помощью к грамотному мануальному терапевту, который проведет курс терапии и восстановит позвоночный отдел, сняв напряжение с мышц и суставов, уберегая нервные волокна от сдавливания.
После поправки во время реабилитации необходимо записаться на курс массажа, чтобы снять стресс с мышц, расслабить их, нормализовать обменные процессы, кровообращение, придать тонус мышечным тканям.
Синдром может снова повториться, поэтому периодически необходимо проводить профилактику сдавливания и защемления мышц, использовать физиотерапевтические методы, возможно медикаменты. Больше двигаться, вести активный образ жизни, качественно питаться. Вероятность возникновения синдрома лестничной мышцы не установлена, но никто не застрахован от этой болезни. При продолжительном игнорировании симптомов поражения мышц можно в последующем столкнуться со страшными последствиями. Поэтому нужно вовремя обследоваться и обращаться за помощью к специалисту.
nashimyshcy.ru
Синдром передней лестничной мышцы | Читать онлайн, без регистрации
Синдром передней лестничной мышцы
В 1934–1937 годах Нафцигер сообщил о благоприятном результате скаленотомии у больных брахиалгией. С тех пор говорят о синдроме передней лестничной мышцы.
Передняя лестничная мышца начинается от поперечных отростков СIII-СIV, направляется косо вниз и вперед и прикрепляется к бугорку Лисфранка первого ребра. Через острый угол, образуемый мышцей и ребром, проходит подключичная артерия, а впереди мышцы в щели между мышцей и ребром – подключичная вена. Шейные нервы, направляясь от межпозвонковых отверстий к вершинам поперечных отростков, покрыты сухожилием мышцы, плечевое сплетение располагается, как в сфинктере, между передней и средней лестничной мышцами. Особенно неблагоприятны условия для нижнего первичного ствола плечевого сплетения, образованного из корешков Сg – Тh2. Он направляется горизонтально или несколько вверх, огибая первое ребро, где может растянуться или подвергнуться сдавлению между передней лестничной мышцей и костью.
Клиническая картина поражения нервных и сосудистых структур при сдавлении их патологически напряженной передней лестничной мышцей весьма разнообразна. Больной жалуется на чувство боли и тяжести в руке. Боль может быть легкой, ноющей, но может быть и крайне резкой, вплоть до ощущения «обрывающейся» руки. Боль усиливается в ночное время, особенно при глубоком вдохе, при наклоне головы в здоровую сторону, она распространяется иногда на плечевой пояс, подмышечную область и грудную клетку (поэтому в ряде случаев возникает подозрение на поражение коронарных сосудов). Боли усиливаются также при отведении руки (при бритье, рисовании и пр.). Отмечается ощущение покалывания и онемения в руке, чаще по ульнарному краю кисти и предплечья. Болевым ощущениям часто, хотя и не всегда, сопутствует гипалгезия в зоне иннервации нижнего первичного ствола плечевого сплетения.
Отмечаются припухлость надключичной ямки (псевдоопухоль Ковтуновича), болезненность передней лестничной мышцы, места ее прикрепления к первому ребру (тест Вартенберга). Мышца под пальцами ощущается уплотненной, увеличенной в размере. Может быть резкая слабость кисти. Это, однако, не истинный паралич, т. к. с исчезновением сосудистых нарушений и боли исчезает и слабость (после новокаинизации передней лестничной мышцы). При отведении головы в здоровую сторону может меняться кровенаполнение прощупываемой лучевой артерии вплоть до исчезновения пульса. Со стороны кисти могут быть припухлость и цианотичность, либо бледность, изменение кожной температуры, огрубение кожи, ломкость ногтей, остеопороз кисти.
Заболевание чаще развивается у лиц, носивших тяжести на плечах, после рывковых движений в шее, оно возникает и при непосредственной травме мышцы, при ее наследственных вариациях развития.
В формировании синдрома большая роль может принадлежать верхушечному туберкулезу, плевриту, опухоли Панкоста и другим процессам в области надплечья. Гистолически в мышце имеется атрофия мышечной ткани с разрастанием соединительной ткани.
Синдром передней лестничной мышцы следует дифференцировать с синдромом Педжета-Шреттера, сводящимся к отеку и цианозу руки, обусловленному компрессией подключичной вены, которая расположена впереди мышцы.
Если клинические проявления усугубляются при повороте головы в здоровую сторону, следует думать о скаленус-синдроме. Когда же боли усиливаются при повороте головы в больную сторону, более вероятна компрессия корешка. Патогномоничным признаком синдрома передней лестничной мышцы является заметное улучшение состояния при новокаинизации мышцы. Методика новокаинизации: мышца нащупывается над ключицей, позади и латеральнее грудино-ключично-сосцевидной мышцы. Краем среднего или указательного пальца левой руки ключичная порция кивательной мышцы отодвигается внутрь. В целях расслабления мышцы больному предлагают вначале повернуть голову в больную сторону. Затем предлагают сделать глубокий вдох и, не выдыхая, повернуть голову в здоровую сторону. В этот момент средний и указательный пальцы врача углубляются вниз и медиально, охватывая мышцу. Если заметного улучшения не наступило после введения в мышцу 2,0–3,0 мл 2%-го раствора новокаина, причину страдания следует искать в другом.
velib.com
| Эта мышца относится к тем, места прикрепления которых находятся не только в пределах шеи, но и за ними. Начинаясь от передних бугорков поперечных отростков Сш-Qv, мышца прикрепляется к бугорку Лисфранка 1 ребра. Она наклоняет голову в свою сторону, а при двустороннем действии — вперед. Иннервация С5-С7. Через острый угол, образуемый мышцей и ребром, проходит подключичная артерия, нижний ствол плечевого сплетения, а впереди мышцы располагается подключичная вена. Т.к. нижний ствол плечевого сплетения и подключичная артерия могут подвергаться травматизации не только лестничной мышцей, но нередко и добавочным шейным ребром, остановимся сначала на этих видах патологии. Мы встречали шейное ребро у 6% больных шейным остеохондрозом, как и в популяции вообще (Майкова-Строганова B.C., 1952). Детальное описание клинической картины шейного ребра относится к 1905 г. (Murphy J.). Этому вопросу посвящена большая литература (Спижарный И. К., 1901; Тихонов П.А., 1905; Сокол С.Я., 1911; Смирнов А.А., 1924; Adson A., Coffey J., 1927; Сурков А.Д., 1927, 1929; Булгаков Б.В., 1928; Мануйлов В.П., 1928; Яхнич Н.М., Бухман Л.И., 1934; Кипер-вас И.П., 1975 и др.). По классификации В.А.Грубера (1969), различают четыре степени шейных ребер: I — шейное ребро не простирается за пределы поперечного отростка первого грудного позвонка; II — ребро выходит за этот предел, но не доходит до хрящевой части первого грудного ребра; III — ребро доходит до грудины, соединяясь с ней при помощи связок; IV — шейное ребро сформировано наподобие грудных ребер и непосредственно соединяется с грудиной. Некоторые авторы полагают, что массивный поперечный отросток Суп — короткие шейные ребра чаще проявляются клинически, чем длинное добавочное ребро (Кроль М.Б., 1936; Рейнберг С.А., 1964 и др.). Клинически заболевание проявляется в среднем у 10% носителей шейных ребер, обычно в возрасте после 18-20 лет в связи с травматизацией сосудов и нервов, после переутомления и других провоцирующих воздействий. Характерен внешний облик больных: низко опущенные плечи, «тюленеподобный» вид. Ребро нередко удается прощупать в надключичной ямке. Симптоматика шейного ребра при сдавлении нервно-сосудистых элементов складывается из парестезии в руке, побледнения и снижения температуры кисти, иногда ее отека, ослабления пульса лучевой артерии, слабости и гипотрофии мышц кисти. Нередко отмечается аневризма подключичной артерии (Покровский А.В. и соавт., 1976). При том варианте, когда с шейным ребром спаяна стенозированная подключичная артерия, ишемия васкуляризи-рованного плечевого сплетения может обусловить прогре-диентный атрофический парез мышц кисти. Отмечается и интермиттирующее исчезновение пульса на глубоком вдохе (Bergquist E. et ah, 1975). Наряду с синдромом шейного ребра, рассматривают синдром высокого I ребра или реберно-ключичный синдром, или синдром верхнего выхода — outlet-syndrome (Falconer М., Weddel G., 1943; Кипервас И.П., 1973; McCormic С. et al, 1981 и др.) — сужение промежутка между ключицей и аномально высоким первым ребром с соответствующим сдавлением нервно-сосудистого пучка. При этом возникает расстройство венозного и артериального кровообращения (Hoff H., Tschabitscher R., 1958; Лурье А.С., 1968), описано и церебральное сосудистое осложнение (Peper J., 1960). Сужение реберно-ключичного промежутка возможно и при некоторых вариантах расположения шейного ребра (Rawkins M., 1962), и в результате гипертрофии подключичной и других мышц данной области. Сдавление нервно-сосудистого пучка могут вызывать переломы ключицы, I ребра со смещением отломков, врожденные и приобретенные деформации ключицы и I ребра, подвывих I ребра (Lee R. et al., 1993). Способствующим фактором может быть оттягивание руки книзу при подъеме и переносе тяжестей, при значительной шейной ротации (Lindgren К., 1990). Опускание плечевого пояса и сужение реберно-ключичного промежутка часто наблюдаются у женщин после беременности и родов и у мужчин в возрасте 40-50 лет при увеличении массы тела. В клинической картине ведущее место занимают диффузные боли и парестезии, особенно ночные, в руках. Боли начинаются от плеча и отдают в ладонь и пальцы. Парестезии в области кисти остаются и по исчезновении боли. При глубоком вдохе, отведении плеч книзу и кзади возникает ощущение тяжести в области плечевого пояса и верхних конечностей. Некоторые больные жалуются, что не могут управлять автомашиной, поднимать тяжести, спать на боку или на спине. В пользу роли сосудистого фактора говорит тот факт, что у многих больных исчезает или ослабевает пульс на лучевой артерии, они не могут работать с поднятыми вверх руками (нередкая жалоба штукатуров). На рентгенограммах находят шейные ребра и гипертрофированные поперечные отростки, деформации ключицы, высокие первые ребра в боковой проекции, определяется увеличение дуги ребра и угла ключицы по отношению к горизонтальной и фронтальной плоскостям. Нередко отмечают сколиоз шейно-грудного отдела позвоночника, сужение реберно-ключичного пространства на соответствующей стороне. Возможны миофасциальные боли в подключичной мышце (Travel! J., Simons D., 1983). Патогномоничны и ключично-реберные пробы, ведущие к сужению одноименной щели: развертывание и опускание плеч и отведение руки вызывает исчезновение или ослабление пульса на лучевой артерии, а под серединой ключицы появляется систолический шум. При отведении плеча назад и опускании его вниз исчезает пульс на лучевой артерии, возникают акроцианоз и ощущение онемения руки. При сужении реберно-ключичного пространства кончик указательного пальца, введенный в реберно-ключич- Рис. 5.8. Лестничные и малая грудная мышцы и компремируемые ими нервы и сосуды . А — вид спереди-сбоку, В — вид спереди. 1 — подключичная артерия, 2 — зубцы передней зубчатой мышцы, 3 — длинный нерв туловища, 4 — место отхождения длинного нерва туловища от ствола плечевого сплетения, 5 — поперечная артерия шеи, 6 — средний первичный ствол плечевого сплетения, 7 — верхний первичный ствол сплетения, 8 — пятый шейный канатик, 9 — передняя лестничная мышца, 10 — средняя лестничная мышца, 11 — передняя лестничная мышца, 12 — подключичная артерия, 13 — подключичная вена, 14 — латеральный и 15 — медиальный стволы плечевого сплетения, 16 — малая грудная мышца.Рисунок дает повод для размышлений о скаленоторакальных координаторных взаимоотношениях лестничных мышц с m.m.pectorales (пекталгия) и m.m.serratus (скапулальгия). ный промежуток, вызывает исчезновение пульса. При изменении положения головы и рук у больных уменьшается пульс на лучевой артерии, снижается плечевое артериальное давление, появляется шум на подключичной артерии, усиливаются симптомы сдавления плечевого сплетения (Falconer M., WeddellG., 1943; GilroyJ., Meyer J., 1963; Kunep-вас И.П., 1975). Проба Аллена: повернув голову в здоровую сторону, больной сгибает в локтевом суставе руку, поднятую выше горизонтали. Проба Эдсона: повернув голову в больную сторону, пациент отводит назад опущенную руку. Проба положительна в обоих вариантах, если при ее выполнении исчезает пульс на больной стороне. По материалам нашей клиники, шейные ребра выявляются чаще всего в возрасте 40-50 лет, когда присоединяется остеохондроз (Кипервас И.П., Шмидт И.Р., 1965). При оценке значения ряда патогенетических факторов указывают на растяжение и ангуляцию нижнего первичного ствола плечевого сплетения или подключичной артерии над добавочным ребром, подобно натяжению струны скрипки над «кобылкой». Во время операции обнаруживали фиброзные тяжи, связывающие поперечный отросток Суп или его добавочное ребро с ключицей или первым ребром, ангуляцию сплетения под этими образованиями. При наличии шейного ребра передняя лестничная мышца прикрепляется не к первому, а к добавочному шейному ребру, между которым сдавливаются указанные мягкие образования. Поэтому A.Adson и J.CofFey (1927), С.Л.Дашаян (1929), K.Lang (1969) применили при всех описанных реберных синдромах вместо сложной операции удаления шейного ребра значительно более простое вмешательство для декомпрессии подключичной артерии и плечевого сплетения — перерезку передней лестничной мышцы. Т.к. боли и парестезии и другие проявления реберно-ключичного дискомфорта подобны таковым при других нейроваскулярных синдромах этой области, дополнительное, а порою и решающее значение приобретают ангиогра-фические и другие методы лучевой диагностики (Gilroy J., Рис. 5.9. Миограммы больного М., 42 лет. Диагноз: хронический холецистит, остеохондроз Civ-v (++), синдром передней лестничной мышцы справа: а — миограмма левой трапециевидной мышцы; б — правой трапециевидной;в — левой дельтовидной; а и в — реакция пессимум при 800 Гц, б и г — при 400 Гц. Meyer J., 1963; Лурье С.Я., 1973; Кипервас И.П., 1975, 1985; Бакулев и соавт., 1967и др.). Постановке диагноза способствуют описанные выше ключично-реберные пробы. В 1934-1937 гг. C.Naffziger сообщил о благоприятном результате скал енотомии у больных брахиальгией при отсутствии шейного ребра. В 1938 г. этот же автор, хотя совместно с W.Grant, сообщил уже о 9 больных, оперированных им, и о 51 наблюдении из литературы: у всех при отсутствии шейного ребра были симптомы, характерные для этой аномалии. С тех пор говорят о синдроме передней лестничной мышцы, или о синдроме Нафцигера, или о скаленус-синд-роме, т.к. вовлекаться в процесс может и средняя лестничная мышца (Wanke R, 1936). Условия возможной компрессии нервных и сосудистых элементов данной мышцей показаны на. рис. 5.8. Заболевание нередко развивается у лиц, часто носящих тяжести на плечах, при непосредственной травме мышцы, наследственных вариациях ее развития. RJanzen (1949) придает значение изменению позы в связи с асимметричным развитием тела. И.П.Кипервас (1980) указывает также на роль верхушечного туберкулеза и плеврита. Такие же влияния на мышцу со стороны диафрагмы и сердца отметили Ф.Пинелес (1927), Z.Naffziger (1937), B.Judovich и W.Bates (1954). Особое значение придается проведению патологических импульсов через диафрагмальный нерв, имеющий отношение к среднешейным сегментам спинного мозга, которые иннервируют и лестничные мышцы. Известно, что шейные корешки и диафрагмальные нервы, в свою очередь, связаны с симпатическими и парасимпатическими образованиями, иннервирующими и другие внутренние органы. В связи с этим мы изучили вопрос с учетом возможного рефлекторного механизма синдрома при шейном остеохондрозе (1959). Позвоночник, к которому прикрепляется данная мышца, может быть не в меньшей степени источником патологических импульсов в ее адрес, чем пораженные внутренние органы или другие патологические очаги. Поэтому в целях определения роли висцеральных и вертебральных очагов мы изучили скаленус-синдром при заболеваниях ряда внутренних органов (Попелянский Я.Ю., 1969). Было обследовано 373 больных с поражением внутренних органов: заболевания легких были у 138, сердца — у 24, желчного пузыря — у 156. Проводилось клинико-рентгенологическое исследование, а функциональное состояние нервно-мышечных синапсов оценивалось электромиографически. Состояние сосудов руки определялось осцилло- и плетизмо-графически, а также с применением пробы W.Otto (1959). Те или иные проявления скаленус-синдрома были выявлены у 283 больных. Чаще всего отмечалась болезненность мышц у всех больных с данным синдромом или напряжение ее у 73% и утолщение — у 40%. Припухлость в надключичной ямке имелась у 44%. Исследования подтвердили роль патологической импульсации пораженного внутреннего органа: среди 286 больных с изменениями передней лестничной мышцы у 256 они развивались на стороне пораженного внутреннего органа. Проявления скаленус-синдрома нередко усиливались параллельно усилению висцеральных симптомов. Однако скаленус-синдром развивается лишь у части больных с поражением названных внутренних органов. Каковы же дополнительные условия, превращающие возможность скаленус-синдрома в действительность? Среди наших больных с изменениями передней лестничной мышцы 77% составляют лица старше 40 лет (разница по отношению к числу лиц моложе 40 лет статистически достоверна). Поэтому представляло интерес изучение тех свойственных старшим возрастным группам факторов, которые могут способствовать развитию скаленус-синдрома при наличии определенной висцеральной патологии. В поисках таких факторов мы обратились к выявлению возрастной дистрофической патологии шейного отдела позвоночника, который так же, как и некоторые внутренние органы (легкие, желчный пузырь, сердце), имеет единый с передней лестничной мышцей источник спинальной иннервации — среднешейные сегменты. Среди наших больных шейным остеохондрозом синдром передней лестничной мышцы в выраженной форме отмечен в 23%. В свою очередь, остеохондроз у лиц со скаленус-син-дромом, как было подтверждено нашими прежними работами, становится источником импульсов, формирующих скаленус-синдром. Давлением на остистые отростки шейных позвонков мы вызывали появление биоэлектрической патологической активности со стороны передней лестничной мышцы. Специальное исследование по методике П.К.Анохина показало, что на стороне развивающегося скаленус-синдрома снижается лабильность нервно-мышечного аппарата надплечья (рис. 5.9). Данные электромиографического исследования свидетельствуют о функциональных изменениях среднешейных спинальных сегментов. Такими оказались условия, в которых формировался скаленус-синдром. Происходит суммация висцеральной и вертебральной патологической импульсации, адресуемой в область надплечья и, в первую очередь, в область передней лестничной мышцы. При этом изменения мышцы зачастую сохраняются и после излечения заболевания внутренних органов. Таким образом, передняя лестничная мышца особенно быстро и интенсивно реагирует на некоторые интероцептивные раздражители, а возникающие при этом симптомы сравнительно стойки. A.Ochsner et al. (1935) при гистологическом исследовании участков передней лестничной мышцы установили, что у больных с синдромом Нафцигера имеется атрофия мышечных пучков с разрастанием соединительной ткани. Исследования биоптатов передних лестничных мышц, проведенные в нашей клинике, выявили различные дистрофические нарушения: атрофию, дисковидный распад, очаговый миолиз, вакуольную дистрофию и пр. (см. рис. 3.18 а). В соединительной ткани увеличивалось количество клеточных элементов, появлялся отек, происходил ряд изменений в сосудах. В конечном итоге в мышце возникал дистрофический рубцовый процесс с переходом в фиброз и склероз. Также и в фасциальных отрогах отмечались дистрофические изменения. В патологический процесс вовлекался весь «мягкий» каркас шеи. Мышечные волокна при этом деформировались, сморщивались, разрывались. Нередко, наоборот, наблюдалась гипертрофия мышечных волокон или неравномерная их толщина. Вовлечение фасциальных элементов в рубцовый процесс ведет к сдавлению нервов и сосудов. Компрессии их может способствовать и ослабление амортизирующей роли фасциальных образований. Напряженная передняя лестничная мышца, как показали наши электромиографические исследования (1961), оказывает не только механическое воздействие на нервные и сосудистые структуры. Будучи широким полем проприо-цепции, она является и источником патологической им-пульсации, которая рефлекторно вызывает ряд изменений на расстоянии. Напряжение этой мышцы влияет, в частности, на электроактивность мышц, не иннервируемых нижним стволом плечевого сплетения: дельтовидной и трапециевидной противоположной руки. На своей стороне нередко возникают напряжение и болезненность большой грудной мышцы (Lewit К., 1985). Эти рефлекторные тонические влияния на отдаленные мышцы исчезали после но-вокаинизации передней лестничной мышцы. Следовательно, она является их источником. О том же свидетельствует лечебный эффект новокаинизации передней лестничной мышцы у больных плечелопаточным периартрозом, после чего уменьшаются мышечно-контрактурные явления в области плечевого сустава. Подтвержден рефлекторный характер и многих сосудистых изменений. Эти рефлекторные воздействия, идущие с мышцы на сосуды (Попелянский Я.Ю., 1960, 1961, 1962; Гордон КБ., Попелянский Я.Ю., I960; Кипервас И.П., 1966, 1976), осуществляются по механизму моторно-висцеральных рефлексов (Могендович М.А., 1957). Проприорецепторами богаты не только мышцы, но и их сухожилия в периартикулярных областях шеи, руки, в особенности в области плечевого сустава. Отсюда роль рывковых движений руки как источника проприоцептив-ной импульсации. Периартикулярные ткани в местах прикрепления к костным выступам являются, с одной стороны, «адресатом», куда направляются патологические импульсы из пораженного позвоночника и корешков. Эти же ткани, с другой стороны, являются источником патологических импульсов, направляющихся к соответствующим сегментам спинного мозга и к шейным позвонкам. О роли проприо-цептивных импульсов в развитии некоторых вегетативно-сосудистых проявлений остеохондроза мы судили по ряду клинических примеров: сосудистые изменения со стороны руки и сердца под влиянием мышечной деятельности. О роли тех же импульсов говорят и результаты электромиографического исследования мышц руки до и после новокаинизации передней лестничной мышцы. Клинические особенности синдрома передней лестничной мышцы определяются в первую очередь характерными анатомическими взаимоотношениями (см. рис. 5.8). Шейные нервы, направляясь от межпозвонковых отверстий к вершинам поперечных отростков, покрыты сухожилием передней лестничной мышцы. Плечевое сплетение располагается, как в сфинктере, между передней и средней лестничными мышцами. Особенно неблагоприятны условия для нижнего первичного ствола сплетения, образованного из корешков Cs-Ti. Он направляется горизонтально или несколько вверх, огибая одно ребро, где он может растянуться и подвергнуться сдавлению между передней лестничной мышцей и костью. Передняя лестничная мышца и длинная мышца шеи вместе с куполом легкого образуют треугольник с вершиной на уровне поперечного отростка Cvi и основанием в области купола легкого. Клиническая картина складывается из местных и отраженных проявлений миодистонии и нейродистрофии мышцы и из вторичных компрессионных признаков. В связи с напряжением мышцы больной жалуется на остро или подостро развивающуюся боль и скованность в шее, чаще по утрам, на вынужденное положение головы. Одновременно, в связи со сдавлением нейрососудистых структур под напряженной мышцей, возникает чувство тяжести в руке и боль. Она может быть легкой, ноющей, но и крайне резкой, «раздирающей», усиливается нередко в ночное время, особенно при глубоком вдохе, при наклоне головы в здоровую сторону, распространяется иногда на плечевой пояс, подмышечную, межлопаточную области, молочную железу и передние отделы грудной клетки. Поэтому в ряде случаев возникает подозрение на поражение коронарных сосудов. Боли усиливаются также при отведении руки, при бритье, рисовании, при воздействии вибрации (Kakosy Т., Horvath Т., 1969) и пр. Данные о спонтанных болях согласуются с результатами введения гипертонического раствора в мышцу: боли появлялись в дельтовидной области, в шее (Steinbrocker О. et al, 1953). При компрессии нервных стволов появляются ощущения покалывания и онемения в руке, чаще по ульнарному краю кисти и предплечья. Нет сомнения, что многие симптомокомплексы, связанные патогенетически с патологией передней лестничной мышцы, в прошлом относились к таким нозологическим единицам, как «утренние онемения» (Putnamy, 1880), ночные параличи (Mitchell J. К., 1881), акропарестезии (Schultze, 1893, цитата по R.Wartenberg, 1957), статическая парестетическая брахиаль-гия и ночная дизестезия рук (Wartenberg R., 1936, 1957), ночная брахиальгическая парестезия (Schulte, цитата по P.Duus, 1948), синдром шейно-спинального выхода (Nelson Р., 1957). Болевым ощущениям часто сопутствует гипоальгезия в зоне иннервации нижнего первичного ствола плечевого сплетения. Отмечаются припухлость надключичной ямки и болезненность передней лестничной мышцы. Она под пальцами ощущается уплотненной, увеличенной в размере. Когда вовлекается нижний ствол плечевого сплетения, возникает гипотрофия мышц кисти, выраженная главным образом в зоне гипотенара. Гипотрофию гипотенара, гипоальгезию и парестезии по ульнарному краю кисти и предплечья связывают с компрессией нижнего первичного ствола плечевого сплетения, а вегетативные нарушения — с компрессией подключичной артерии и раздражением симпатических волокон артерии и плечевого сплетения (Stopford J., Telford J., 1919, 1920; AdsonA., Coffey J., 1927; HoffH., TschabitscherG., 1928). В редких случаях описывались и боли в брюшной полости в силу воздействия мышцы на диафрагмальный нерв (Cade A., Partuier L., 1919). Слабость руки может быть резкой, по динамометру до 0. Это, однако, не истинный паралич, т.к. с исчезновением сосудистых нарушений и болей после но-вокаинизации передней лестничной мышцы исчезает и слабость руки. На пораженной стороне уменьшена амплитуда артериальных осцилляции, видоизменяется осциллографи-ческая картина (Боголепов Н.К. и соавт., 1975). Амплитуда осцилляции, равно как и артериальное давление на руке, может претерпевать изменения под влиянием напряжения передней лестничной мышцы, например, при отведении головы в здоровую сторону. В кисти отмечают припухлость, цианотичность или бледность, изменение (чаще понижение) кожной температуры, огрубение кожи, ломкость ногтей, остеопороз костей кисти. Кроме рефлекторных симптомов поражения кровеносных сосудов, синдром включает в себя, хотя и не облигатные, но нередкие нерефлекторные признаки патологии лимфатических сосудов. У некоторых больных на стороне синдрома отмечается мягкая надключичная припухлость. В течение ряда лет патология передней лестничной мышцы рассматривалась изолированно как местный процесс, вне рефлекторных воздействий на лестничную мышцу и вне раздражения ее рецепторов при поражении шейных корешков. Отдельные авторы указывали на рефлекторный характер напряжения мышцы в ответ на импульсацию из позвоночника (Вису Р.С., Oberhill H., 1956; Попелян-ский Я.Ю., 1959; Samibon R., 1959). Иннервируемая корешками С3-С7 мышца легко приходит в состояние тонического напряжения при их раздражении, легче и в большей степени, чем другие мышцы шеи, что было показано нашими электромиографическими исследованиями. У больных с синдромом передней лестничной мышцы часто наблюдаются не только симптомы компрессии нижнего первичного ствола плечевого сплетения, но и компрессионные корешковые симптомы в связи с шейным остеохондрозом (Spurting R., Scoville W., 1944; Kristoff K, Odom G., 1947; Junge H. , 1952; Judovich В., Bates W., 1954; Попелянский Я.Ю., 1959; Кипервас И.П., 1975). При разграничении симптомов корешковой компрессии и компрессии нервно-сосудистых образований в области лестничных мышц надо учитывать следующее дифференциально-диагностическое соображение. Спастически сокращенная при раздражении передняя лестничная мышца вызывает ряд патологических проявлений из-за растяжения, если повернуть голову в противоположную сторону. В этих условиях подключичная артерия сдавливается между лестничной мышцей и I ребром. Поворот же головы в сторону пораженной мышцы не может вызвать этих симптомов. Если поворот головы с нагрузкой на нее или без в больную сторону вызывает парестезии и боль в дерматоме Сб и Cq, решающая роль лестничной мышцы исключается. В таких случаях парестезии и боли должны быть объяснены компрессией корешков Сб или С7. То же от-носится и к корешку Cs, хотя дифференциация в этом случае труднее: симптомы поражения нижнего ствола плечевого сплетения — это симптомы, отмечаемые и при поражении корешка Cs. Кроме указанных выше отличительных признаков следует учесть, что зона гипоальгезии и компрессии корешка С% простирается высоко: до шеи, чего не бывает при синдроме передней лестничной мышцы. Имеет значение и то, что синдром отличается большей выраженностью вазомоторных явлений в руке. Важное значение при указанной дифференциации имеет, естественно, проба с новокаинизацией самой мышцы (Gage M., 1939). При синдроме лестничной мышцы уже на второй-третьей минуте после блокады исчезают боли и парестезии. Сила в руке нарастает, кожная температура меняется в сторону нормализации (чаще повышается), изменяются осцилляции. Если вся клиническая картина обусловлена только патологическим напряжением мышцы, после новокаинизации ее исчезают почти все симптомы, особенно в свежих случаях. Если же синдром передней лестничной мышцы является «вторичным», обусловленным поражением корешка или рефлекторным воздействием на мышцу из другого патологического очага, то после новокаинизации остаются симптомы основного заболевания. Приводим характерное наблюдение. Больной К., 34 лет, страдает остеохондрозом с задне-боковой грыжей диска Cvi-vn слева, компрессией корешка С7 слева. Синдром передней лестничной мышцы. В течение 5 лет периодически повторялись стреляющие боли в левом предплечье, больше по ночам и при движениях в плечевом суставе. Ночью при сильных болях испытывает императивные позывы к мочеиспусканию. В последние дни — ощущение онемения II и латерального края III пальцев левой кисти. Пять ночей не спит из-за болей в левом плече. Объективно. Положение головы вынужденное, поворачивает ее вместе с туловищем. Она несколько наклонена на правое плечо. Напряжена верхняя часть правой трапециевидной мышцы, но в значительно большей степени напряжены трапециевидная, группа лестничных и мышца, поднимающая лопатку слева. Резко ограничен и болезнен поворот и наклон головы влево. Менее ограничены движения назад и вперед. Значительно снижена сила трехглавой мышцы. Эта мышца, а также большая круглая дряблы на ощупь. Гипотрофична мускулатура те-нара и первого межкостного промежутка. Сила сжатия справа — 45 кг, слева — 30 кг. На фоне равномерной гиперрефлексии отмечается резкое снижение рефлекса с левой трехглавой мышцы. Крайне болезненны слева точки Эрба, надэрбовские, передняя лестничная мышца, клювовидный отросток. Левая кисть несколько отечна, бледно-синюшная. Гипоестезия в зоне радиального края ладони, особенно грубо в зоне 11-111 пальцев и вверх по предплечью. На рентгенографии выявлен кифоз на уровне Cv-Cvr CVII. Резко уплощен диск Cvi-vit, противолежащие замыкающие пластинки утолщены, имеются задние и передние экзостозы противолежащих углов тел. Все эти явления в меньшей степени выражены на уровне Cv-vi- На снимках в прямой и косой проекциях определяются унковертеб-ральные разрастания Cv-vi слева. Выраженный нижнешейный спондилоартроз, наиболее грубый в области Cv-vi- Больному введено 2 мл 2% раствора новокаина в левую переднюю лестничную мышцу. Через 2 минуты стало легче производить движения, в руках уменьшилась боль. Появилось ощущение потепления левых II и III пальцев (они «отошли»). Сила осталась прежней — 30 кг. Чувствительность без перемен. Пальцы несколько порозовели. Стали мягче мышцы шеи слева. Наклоны головы стали безболезненными, объективно увеличился лишь объем поворота влево. Через два дня почти исчезли ощущения онемения в III пальце, отечность и синюшность кисти. Стал спать. Через две недели после четырех блокад боль в плече уменьшилась. Стало исчезать ощущение онемения и по наружному краю II пальца. Начал испытывать тупую боль в нижнешейном отделе позвоночника. Сон улучшился. После пятой блокады стал спать хорошо. Болей почти не стало. Ощущение онемения лишь в кончике II пальца. При осмотре через четыре месяца никаких жалоб. Остались только ощущение онемения II пальца левой руки и тут же гипоальгезия. Больной вызван через четыре года. Сообщил, что три года назад в течение месяца беспокоили боли в правой руке. С тех пор чувствует себя хорошо. Много занимается физкультурой, плавает. Болей не испытывает. Только при ношении больших тяжестей в руках чувствует ноющую боль в области нижнешейных позвонков. Остается ощущение онемения в кончике II пальца левой руки. Мышцы надплечья, плеча и предплечья развиты хорошо. Кожа левого тенара более морщиниста, чем на правой руке, дрябловата мускулатура тенара и первого межкостного промежутка левой руки. Легкая, но четкая гипоальгезия кожи II пальца и во всей зоне С7 слева. Гиперрефлексия на ногах. Таким образом, у описанного больного достигнутое блокадами расслабление передней лестничной мышцы привело к значительному улучшению: исчезли некоторые вегетативные симптомы (синюшность и припухлость кисти), уменьшились боли, изменились характер и зона парестезии. Гипоальгезия же, двигательные нарушения и изменения рефлексов — симптомы выпадения со стороны корешка С7 остались. Они, следовательно, обусловлены непосредственным поражением корешкового нерва. Однако корешковое поражение усугубляется включением в патологический процесс нового звена — поражения передней лестничной мышцы. Вот почему после новокаинизации ее уменьшились и корешковые боли. Подобного рода явления некоторые авторы отмечали и после скаленотомии вследствие исчезновения сколиоза: со снятием мышечного напряжения увеличивалось расстояние между позвонками (Shenkin H., 1951). В связи с патологией передней лестничной мышцы следует упомянуть и о синдроме Пауэрса (Powers S.R. et ai, 1961). Соответствующая симптоматика будет рассмотрена позже. Здесь же укажем и на обусловленность клинических проявлений воздействием передней лестничной мышцы на устье позвоночной артерии при ее аномальном латеральном отхождении от подключичной. Н.В.Верещагин (1980) указывает на возможное компремирующее воздействие и со стороны длинной мышцы шеи. Н.К.Боголепов, Г.С.Бурд и А.Н.Селезнев (1974) склонны даже включать в качестве органического компонента скаленус-синдрома «дисцирку-ляцию в субклавиовертебрально-базилярной системе», равно как и целый ряд отраженных вегетативных нарушений. Б.М.Никифоров и И.Я.Руденко (1972) наблюдали острое нарушение мозгового кровообращения в связи со стенозом устья позвоночной артерии при добавочном шейном ребре и воздействии лестничной мышцы. Следует учесть, что поражение лестничных мышц является не изолированным симптомом, а составной частью синдрома поражения многих мышц шеи. Болезненность верхних отделов передней лестничной мышцы (надэрбов-ские точки) в такой же мере указывает на заинтересованность ее, как и болезненность нижней части мышцы — это признаки нейродистрофических нарушений в местах прикрепления мышц к костным выступам. Такие же нейродис-трофические нарушения у больных шейным остеохондрозом мы наблюдаем и в области плечевого пояса и лопатки. Таким образом, практически синдром передней лестничной мышцы обычно входит в ансамбль других рефлекторных нейродистрофических феноменов. Нельзя не согласиться с В Judovich и W.Bates (1954), приводившими большой перечень патологических процессов, которые могут вызвать рефлекторное напряжение передней лестничной мышцы. Сюда относятся интраспинальные опухоли, воспалительные и опухолевые поражения позвоночника, поражение Сц-С7 корешков, раздражение диафрагмального нерва, инфаркт миокарда, обызвествление надостной мышцы (Bishop, 1939 — по Judovich В., Bates W., 1954) и пр. В нашей клинике было показано, что и механические воздействия спастически сокращенной передней лестничной мышцы на нервные образования сложнее, чем это представлялось до сих пор (Кипервас И.П., 1966, 1975). Мышца обильно связана со многими фасциальными влагалищами, пронизываемыми нервами. Перемещение мышцы и фасциальных влагалищ способствует растяжению многих нервных стволиков. Некоторые из этих нервов пронизывают переднюю лестничную мышцу. Наблюдались, в частности, анастомозы диафрагмального и пятого шейного нервов, которые пронизывали мышцу (Кипервас И.П., 1966, 1975). Болезненность передней лестничной мышцы мы отметили более чем у половины больных шейным остеохондрозом. Интересно, что в большинстве случаев у этих же пациентов были болезненны и надэрбовские точки, и верхняя точка Эрба. Среди больных с синдромом плечелопаточного пери-артроза болезненность передней лестничной мышцы отмечена в среднем в 70%, как и среди больных эпикондилезом плеча. Все это указывает на то, что поражение лестничных мышц — лишь одно из проявлений рефлекторных нейродистрофических изменений в местах прикрепления мышц к костным выступам в области шеи, плечевого пояса и руки. Связанные с этим контрактурные явления присущи не только передней лестничной, но и другим мышцам шеи. Однако анатомические особенности передней лестничной мышцы и ее отношение к нервным и сосудистым структурам делают ее особенно важной в формировании ряда вторично возникающих патологических нарушений. Нарушения эти вовсе не ограничиваются изменениями в чувствительной и двигательной сферах в области гипотенара и мизинца. Вегетативно-сосудистые изменения в связи с воздействием на подключичную артерию и ее симпатическое сплетение объясняют и боли в области грудной клетки. Они в таких случаях связаны, как мы полагаем, не только с болезненностью в зоне прикрепления мышцы, но и с вазомоторикой внутренней грудной артерии, отходящей, в свою очередь, от подключичной. То же касается и упомянутых вегетативно-сосудистых симптомов со стороны позвоночной артерии, также отходящей от подключичной артерии. Таким образом, передняя лестничная мышца играет важную роль в развертывании ряда патологических проявлений при шейном остеохондрозе. Будучи одной из мышц, непосредственно прикрепляющихся к позвоночнику, она при шейном остеохондрозе вовлекается нередко в нейродистрофический процесс, поражающий диски и позвонки. Мышца при этом напрягается, вызывая как механическое воздействие на нижний ствол плечевого сплетения и подключичную артерию, так и рефлекторное воздействие на различные сосуды и мышцы. Само по себе напряжение передней лестничной мышцы является составной частью синдрома напряжения многих мышц шейной области — синдрома шейных прострелов в широком смысле этого понятия. Это касается, в частности, тонических и нейродистрофических реакций со стороны упомянутых мышц косых, поднимающих лопатку, а также средней лестничной мышцы. |
medicinapediya.ru
