Чем выше уровень тестостерона в организме мужчины, тем менее он склонен к проявлению отцовских чувств
То, как много времени мужчина склонен уделять воспитанию своего ребенка, находится в обратной зависимости от количества вырабатываемого в организме тестостерона, а также от объема яичек, выяснили американские ученые.
Родительский вклад — понятие эволюционной биологии, обозначающее любые затраты времени, сил и других ресурсов родителей, которые благоприятствуют потомству, при этом ограничивая возможность родителей улучшать свою приспособленность к окружающей среде. Согласно теории сэра Рональда Фишера, английского биолога-эволюциониста, родительский вклад в воспитание потомства со стороны отца и матери должен быть одинаковым.
Однако во второй половине XX века на Западе усилилась тенденция к уменьшению вклада мужчины в заботу о детях.
пониженный тестостерон ослабляет либидо, уменьшает агрессивность. В результате мужчина начинает более эмоционально относиться к детям, возникает желание заниматься их воспитанием.
Группа американских ученых под руководством Дженнифер Маскаро из Университета Эмори (штат Атланта) провела исследования, направленные на выяснение достоверности этой теории. Ученые хотели выяснить, как проявление отцами заботы о детях коррелирует с уровнем тестостерона, а также с размером яичек (влияет в первую очередь на качество и количество вырабатываемой спермы). С полным отчетом о проделанной работе можно ознакомиться в журнале PNAS.
В исследовании приняли участие 70 мужчин в возрасте от 21 года до 55 лет (средний возраст составил 33 года).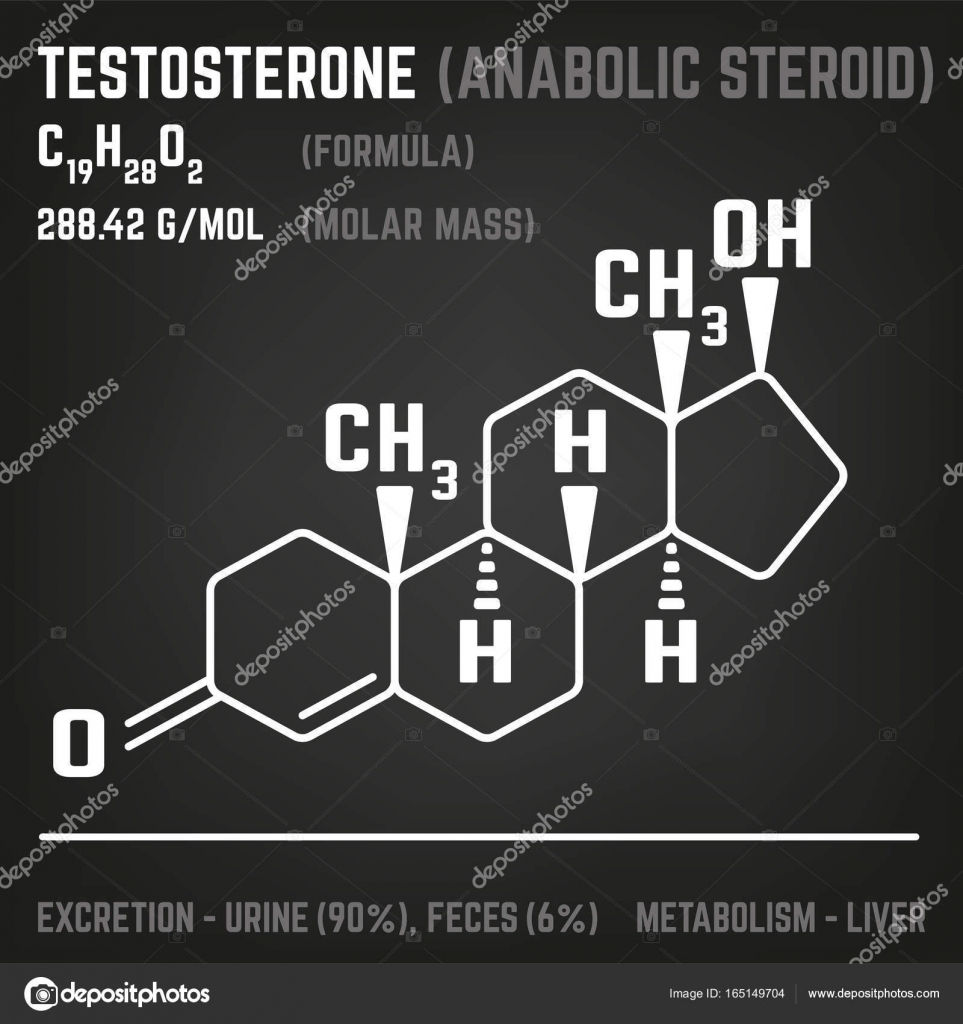 65 из них состояли в браке (средняя продолжительность — 5,9 года), остальные жили вместе с избранницей около 2,3 года. У всех пар было от одного до четверых детей (в среднем — двое детей на семью), все дети находились в возрасте от года до двух лет.
65 из них состояли в браке (средняя продолжительность — 5,9 года), остальные жили вместе с избранницей около 2,3 года. У всех пар было от одного до четверых детей (в среднем — двое детей на семью), все дети находились в возрасте от года до двух лет.
Ученые задались целью проверить три гипотезы: во-первых,
уровень тестостерона и размер яичек находятся в обратной зависимости от вклада мужчины в воспитание детей,
во-вторых, нейронная активность в вентральной области покрышки (часть среднего мозга) в ответ на увиденную фотографию ребенка напрямую связана с проявлением отцовских чувств и, наконец, уровень тестостерона и размер яичек обратно взаимосвязаны с нейронной активностью, упомянутой выше.
Для оценки степени вклада отца в заботу о ребенке мужчины и их жены проходили тесты, состоящие из 24 вопросов. Участникам предлагалось оценить по 5-балльной шкале вопросы типа «Кто купает ребенка?», «Кто ходит с ребенком в поликлинику?», «Кто встает ночью, если ребенок заплачет?». Значение 1 соответствовало тому, что это делает мама, 5 — папа. Ответы внутри пары практически полностью соответствовали друг другу.
Нейронная активность в вентральной области покрышки — это реакция взрослых людей на такие явления, как плач ребенка или его фотография. Наиболее сильно она начинает проявляться у матерей в постнатальный период. Всем мужчинам — участникам исследования показывали три фотографии: их собственного ребенка, чужого ребенка и незнакомого взрослого, эмоции, изображенные на каждом фото, были одинаковы.
По итогам исследования первая и вторая гипотезы полностью подтвердились.
Чем более «мужественным» являлся отец, тем меньше времени он проводил с ребенком и, более того, тем меньше он проявлял желание делать это.
(Вопросы о том, хочет ли отец больше заботиться о детях, также были включены в опросник. Это делалось для того, чтобы исключить возможные неточности, связанные с повышением уровня тестостерона от стресса, под влиянием окружающей среды и т. д.)
Что касается второй гипотезы, действительно, чем более заботливым был мужчина, тем более яркий отклик давала его веретенообразная извилина на фото его ребенка. Третье предположение было подтверждено частично: размер яичек действительно находится в обратной зависимости от нейронной активности в вентральной области покрышки, а вот уровень тестостерона не показал четкой взаимосвязи между этими показателями.
Несмотря на достаточно четкие результаты, Дженнифер Маскаро уверена: исследования в этой области необходимо продолжать, так как в исследование могли вкрасться неточности, связанные с влиянием окружающей среды на физиологическое состояние мужчины.
Гормональные уколы — будущее мужской контрацепции?
Автор фото, Thinkstock
Ученым удалось подтвердить эффективность и безопасность гормональных инъекций в качестве средств мужской контрацепции.
Американские исследователи утверждают, что в ходе последних испытаний такие уколы показали эффективность почти в 96%. В испытаниях приняли участие 270 мужчин, и только в четырех случаях их партнерши забеременели.
Однако у значительного количества участников испытаний были зафиксированы побочные эффекты — в том числе головные боли и расстройства настроения.
Ученые исследуют возможности мужской гормональной контрацепции уже около 20 лет.
Перед ними стоит задача резко сократить производство сперматозоидов мужским организмом, но так, чтобы это не вызывало неприятных или невыносимых побочных эффектов.
Так как мужской организм производит сперматозоиды постоянно, для сокращения их числа с 15 млн на миллилитр спермы до менее чем миллиона на миллилитр требуются большие дозы гормонов.
Расстройства настроения
Результаты нынешнего исследования опубликованы Эндокринологическим обществом в журнале о клинической эндокринологии и метаболизме (Journal of Clinical Endocrinology & Metabolism).
В исследовании приняли участие мужчины в возрасте от 18 до 45 лет, состоящие в стабильных отношениях не менее года, партнерши которых дали согласие на участие в эксперименте.
Перед началом исследования у мужчин взяли на анализ образцы спермы, чтобы удостовериться, что их организм нормально производит сперматозоиды.
После этого испытуемым каждые два месяца вводили по две гормональных инъекции (прогестерон и разновидность тестостерона) на протяжении полугода, пока количество сперматозоидов в их сперме не упало до уровня ниже одного миллиона на миллилитр.
Затем участников эксперимента попросили не использовать никаких других способов контрацепции помимо уколов, которые им продолжили ставить с той же периодичностью. Эта часть исследования продолжалась около года.
Эта часть исследования продолжалась около года.
Кроме того, после прекращения уколов ученые замерили скорость восстановления производства сперматозоидов организмом. У восьми испытуемых количество сперматозоидов в сперме за год так и не восстановилась до начального уровня.
Доктор Марио Фестин из Всемирной организации здравоохранения, занимавшийся исследованием, говорит, что эксперимент подтвердил возможность использования мужчинами гормональных контрацептивов, которые сокращают риск нежелательной беременности партнерши.
При этом еще в 2011 году ученые прекратили набор новых участников исследования после того, как некоторые испытуемые пожаловались на побочные эффекты в виде депрессии и мышечных болей. Из-за этого 20 мужчин вынуждены были отказаться от дальнейшего участия в эксперименте.
Неудовлетворенный спрос
По словам Фестина, теперь ученые рассматривают возможность комбинирования тех же гормонов в других пропорциях.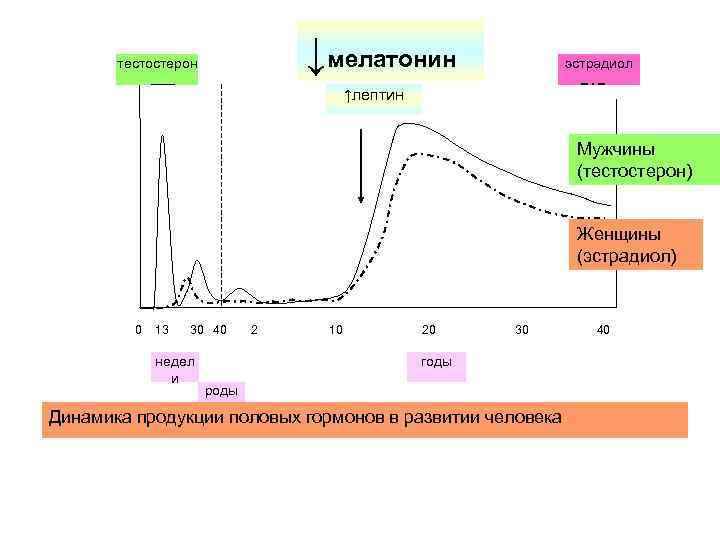 А также изучают возможность введения их другими способами, в том числе в качестве мази.
А также изучают возможность введения их другими способами, в том числе в качестве мази.
«Это был всего один шаг на долгом пути к эффективной комбинации гормонов для мужской контрацепции», — поясняет Фестин.
Андролог Шеффилдского университета Аллан Пейси считает, что «действительно существует неудовлетворенный спрос на эффективное средство мужской гормональной контрацепции наряду с аналогичными средствами для женщин».
«Однако в силу различных причин ни одно из разработанных и проверенных средств пока не смогло добраться до полок магазинов», — добавил он.
По его словам, использовавшееся в ходе эксперимента средство «было крайне эффективным и определенно может считаться многообещающим», хотя количество побочных эффектов действительно беспокоит ученых.
Однако, добавил Пейси, «стоит отметить, что три четверти участвовавших в эксперименте мужчин сказали, что готовы и дальше пользоваться этим средством», так что, возможно, «побочные эффекты были не такими уж и страшными».
Мужское гормональное бесплодие | Полезное от клиники «Геном» в Ростове на Дону
Сбои в работе эндокринной системы приводят к изменению гормонального статуса. У мужчин на этом фоне происходит нарушение процесса сперматогенеза. В результате снижается качество спермы и возникают проблемы с зачатием. В таких случаях говорят о мужском гормональном бесплодии. Обычно, оно обусловлено нехваткой андрогенов или избытком пролактина.
Андрогены в основном продуцируются яичками – порядка 95-98% от общего объёма. Остальная их часть вырабатывается корой надпочечников. Главным андрогеном является тестостерон. Он в ответе за производство и созревание сперматозоидов — сперматогенез. Если половых гормонов вырабатывается недостаточно, то имеет место гипогонадизм.
Первичный или тестикулярный гипогонадизм возникает вследствие поражения тестикулярной ткани. В результате нарушается функция яичек как основного органа, отвечающего за выработку мужских половых гормонов.
Вторичный гипогонадизм появляется в результате гипоталамо-гипофизарных расстройств. Недостаточность гипоталамуса или гипофиза, ответственных за производство достаточного количества ФСГ и ЛГ, приводит к снижению как уровня ФСГ и ЛГ, так и общего тестостерона.
Примерно с 30 лет уровень тестостерона у мужчин снижается на 2-3% ежегодно. В связи с этим, выделяют возрастной гипогонадизм. Его находят у 40% мужчин старше 50 лет.
При гипогонадизме (недостаточности тестостерона) у мужчин происходит падение фертильности, то есть, мужчина становится неспособным к тому, чтобы стать отцом.
Недостаток тестостерона приводит также к следующим явлениям:
— депрессивные состояния;
— понижение объемов мышц;
— анемия;
— импотенция;
— скопление жировых отложений в зоне живота.

Если имеет место проблема зачатия, которой сопутствуют вышеперечисленные симптомы – срочно обратитесь к врачу. Первый специалист, к которому следует прийти на приём в случае бесплодия – репродуктолог.
При обследовании пары на предмет бесплодия, мужчина, прежде всего, сдает спермограмму. Если результат данного анализа «плохой», даже после повторного исследования, то это является поводом к оценке гормонального статуса.
Комплекс анализов на гормоны при подозрении на мужское бесплодие следующий:
1. общий тестостерон (при необходимости можно рассчитать и свободный),
2. ФСГ,
3. ЛГ,
4. пролактин,
5. эстрадиол,
6. ТТГ,
Каковы общие причины геля в сперме?
Гелеподобные вещества в мужской сперме редко являются признаком серьезной проблемы со здоровьем. Наиболее распространенными причинами геля в сперме являются обезвоживание, диета и низкий уровень тестостерона. Толстая сперма вызывает беспокойство только тогда, когда она сопровождается другими симптомами, такими как кровь или болезненное семяизвержение. Мужчины, которые испытывают сочетание симптомов, могут страдать от инфекции предстательной железы, переизбытка антител в сперматозоидах или инфекции эпидидимиса.
Толстая сперма вызывает беспокойство только тогда, когда она сопровождается другими симптомами, такими как кровь или болезненное семяизвержение. Мужчины, которые испытывают сочетание симптомов, могут страдать от инфекции предстательной железы, переизбытка антител в сперматозоидах или инфекции эпидидимиса.
Когда человек говорит, что в его сперме есть гель, он обычно ссылается на одну из двух вещей. Возможно, он заметил небольшие гелеподобные комки в своей сперме или заметил, что его сперма толще, чем обычно. Ни одна из этих вещей не обязательно означает, что у человека нездоровая сперма.
Скопления спермы обычно вызваны обезвоживанием, но также могут быть вызваны изменениями в рационе. Вполне нормально, что время от времени сперма изменяется по цвету и консистенции. Если человек потребляет больше белка, чем обычно, его сперма может выглядеть гуще. Даже стресс может привести к изменению консистенции мужской спермы.
Нечастое семяизвержение также может привести к появлению комковатой спермы. Если человек редко эякулирует, белок может начать коагулировать внутри его яичек. Многие мужчины сравнивают консистенцию этого типа геля в сперме с пудингом из тапиоки.
Если человек редко эякулирует, белок может начать коагулировать внутри его яичек. Многие мужчины сравнивают консистенцию этого типа геля в сперме с пудингом из тапиоки.
Толстая или комковатая сперма также может быть из-за уровня мужских гормонов. Мужчины, у которых очень низкий уровень тестостерона, могут заметить, что их сперма довольно желатиновая. Если виноват низкий уровень тестостерона, появление геля в сперме может сопровождаться усталостью, раздражительностью и снижением либидо. Мужчины должны проконсультироваться со своим врачом, если эти симптомы сохраняются в течение более двух недель.
Редкой, но возможной причиной появления геля в сперме является переизбыток антител в сперме, который известен как агглютинация сперматозоидов. Агглютинация сперматозоидов вызвана тем, что организм человека распознает его сперму как инородное вещество. Чтобы избавить организм от этого вещества, иммунная система выпускает антитела, чтобы цепляться за сперму и бороться с ней. Это состояние настолько редкое, что его обычно диагностируют только тогда, когда человека проверяют на бесплодие.
Это состояние настолько редкое, что его обычно диагностируют только тогда, когда человека проверяют на бесплодие.
Если сперма стала настолько густой, что ее трудно или неудобно эякулировать, виновата инфекция. Инфекции простаты часто влияют на цвет и консистенцию спермы. Эпидимит, который относится к отеку в мошонке, также может привести к тому, что сперма станет гелеобразной Сексуально активные мужчины, которые страдают от эпидидимиса, должны быть обследованы на предмет заболеваний, передающихся половым путем, потому что это распространенный симптом.
В большинстве случаев гелеобразная сперма не является признаком более серьезной проблемы. Фактически, с точки зрения фертильности, желатиновая сперма является предпочтительной. Тонкая водянистая сперма менее способна прилипать к стенкам влагалища, что затрудняет доступ сперматозоидов к яйцеклетке. Если мужчина не обеспокоен или не испытывает других симптомов, сперматозоид в форме геля можно считать нормальным. Если возникают другие симптомы, мужчины должны проконсультироваться с медицинским работником, чтобы определить причину проблемы.
ДРУГИЕ ЯЗЫКИ
Влияние СОVID-19 на мужское здоровье
Новая коронавирусная инфекция 2019 года стала настоящей проблемой мирового здравоохранения. Появляются все новые и новые данные о ее влиянии на все органы и системы человека, описываются последствия в перспективе. Безусловно, самой волнующей темой всегда была и будет в свете COVID-19 тема репродукции. Как вирус SARS-CoV 2 влияет на фертильность в острую фазу и в постковиде?
Яичко состоит из семенных канальцев и интерстициальных клеток, которые разделены базальной пластинкой и важны для сперматогенеза и регуляции гормонов, соответственно. Внутри семенных канальцев половые клетки созревают между соседними клетками Сертоли. Мейотические и созревающие сперматоциты отделены от более периферических сперматогоний и предлептотеновых сперматоцитов межклеточными соединениями между клетками Сертоли, которые составляют гемато-яичковый (тестикулярный) барьер. Это обеспечивает иммуно-привилегированную микросреду для созревания сперматозоидов за счет ограничения обмена веществами между интерстицием и зародышевыми клетками. Полностью выросшие сперматиды попадают в просвет семенных канальцев, которые стекают в сетчатые яички, а сперматозоиды проходят в придатки яичка для созревания и хранения. Интерстиций яичка в основном состоит из клеток Лейдига, а также небольших популяций иммунных, миоидных и фибробластных клеток. Тестостерон, секретируемый клетками Лейдига, играет решающую роль в сперматогенезе и в поддержании вторичных половых характеристик.
Это обеспечивает иммуно-привилегированную микросреду для созревания сперматозоидов за счет ограничения обмена веществами между интерстицием и зародышевыми клетками. Полностью выросшие сперматиды попадают в просвет семенных канальцев, которые стекают в сетчатые яички, а сперматозоиды проходят в придатки яичка для созревания и хранения. Интерстиций яичка в основном состоит из клеток Лейдига, а также небольших популяций иммунных, миоидных и фибробластных клеток. Тестостерон, секретируемый клетками Лейдига, играет решающую роль в сперматогенезе и в поддержании вторичных половых характеристик.
Пояснение: ВV — кровеносный сосуд; Mφ — макрофаг; DC — дендритная клетка; SG — сперматогонии; PS — первичный сперматоцит; SS — вторичный сперматоцит; RS — круглая сперматида; ES — удлиненные сперматиды.
Документально подтверждено клеточное распределение рецептора ACE2 в семенниках. В яичках ACE2 экспрессируется в основном в клетках Сертоли, Лейдига и сперматогониях. Экспрессия ACE2 в семенниках варьируется в зависимости от возраста: у мужчины в возрасте старше 30 лет самая высокая экспрессия ACE2. Таким образом, яички являются потенциальной мишенью для SARS-CoV-2. Более того, если вирус присутствует в сперме, сперматозоиды, экспрессирующие ACE2, также могут быть инфицированы SARS-CoV-2. Теоретически сперма может стать вектором распространения COVID-19.
Экспрессия ACE2 в семенниках варьируется в зависимости от возраста: у мужчины в возрасте старше 30 лет самая высокая экспрессия ACE2. Таким образом, яички являются потенциальной мишенью для SARS-CoV-2. Более того, если вирус присутствует в сперме, сперматозоиды, экспрессирующие ACE2, также могут быть инфицированы SARS-CoV-2. Теоретически сперма может стать вектором распространения COVID-19.
Однако вирусная инфекция требует кофакторов, особенно белка TMPRSS2, который играет жизненно важную роль в усилении проникновения SARS-CoV-2. Хотя сперматогонии и сперматозоиды экспрессируют TMPRSS2, высокая коэкспрессия этих двух белков не наблюдается в тестикулярных клетках.
Обсуждаются основные возможные механизмы воздействия вируса SARS-CoV-2 на мужскую репродуктивную функцию:
-
прямое вирусное поражение половых клеток и распространение вируса половым путем;
-
влияние вируса на выработку половых гормонов, необходимых для поддержания вторичных половых признаков;
-
воспаление яичка и придатка яичка;
-
лихорадка, вызванная вирусной инфекцией
-
гонадотоксический эффект лекарственных препаратов, используемых для лечения вирусной инфекции (глюкокортикоиды, интерфероны)
Согласно нескольким исследованиям, стало известно, что вирус SARS-CoV2 может напрямую инфицировать яички.
Ян и др. исследовали посмертные ткани яичек 12 пациентов с COVID-19 с помощью световой и электронной микроскопии. Они наблюдали значительное повреждение семенных канальцев, снижение количества клеток Лейдига и лимфоцитарное воспаление.
В журнале Cellular & Molecular Immunology от 14 декабря 2020 года опубликованы результаты посмертных биопсий яичек мужчин, умерших от COVID-19. Исследователи привели прямые доказательства того, что SARS-CoV-2 может инфицировать яички и половые клетки (https://www.nature.com/articles/s41423-020-00604-5).
Нарушение сперматогенеза наблюдалось у всех пациентов с COVID-19: визуализировались многочисленные дегенерированные половые клетки, выпадающие в просвет семенных канальцев; иммуногистохимическим методом обнаружены спайк S1-позитивные клети SARS-CoV-2 в срезах яичек у пациентов с COVID-19; путем электронной микроскопии тканей яичка выявлены коронавирусоподобные частицы.
Авторы предполагают, что SARS-CoV-2 может вызывать вторичный аутоиммунный ответ и вносить вклад в первичный патогенез вирусного орхита и последующее повреждение яичек.
Цитокиновый шторм, вызванный SARS-CoV-2, играет решающую роль в возникновении орхита и эпидидимита. Пациенты с тяжелой инфекцией COVID-19 имеют высокие уровни цитокинов в плазме, включая интерлейкины IL-2, IL-6, IL-7, IL-10, TNF-α и MCP-1. Пациенты мужского пола имеют более слабый Т-клеточный ответ и более высокий уровень цитокинов врожденного иммунитета в плазме, чем пациенты женского пола, что связано с плохим исходом заболевания. В отличие от вирусных инфекций, цитокины, такие как IL-6 и TNF-α, агрессивно нарушают целостность гемато-тестикулярного барьера. Цитокины проходят через барьер и вызывают воспаление в семенных канальцах. Это согласуется с предыдущими исследованиями, которые предполагали участие IL-6 в разрушении барьера в патогенезе аутоиммунного орхита. При инфицировании взрослых вирусом эпид.паротита TNF-α также нарушает гемато-тестикулярный барьер, вызывая орхит и мужское бесплодие.
При инфицировании взрослых вирусом эпид.паротита TNF-α также нарушает гемато-тестикулярный барьер, вызывая орхит и мужское бесплодие.
Избыточное число цитокинов атакуют клетки Лейдига, которые влияют на секрецию тестостерона и сперматогенез.
Дополнительные факторы, включая высокую температуру, воспалительное разрушение гемато-тестикулярного барьера, могут увеличивать вероятность пересечения вирусом гемато-тестикулярного барьера.
Орхит не только нарушает иммунный баланс микросреды семенников, но также нарушает семенной эпителий и сперматогониальные стволовые клетки. Эти пагубные последствия значительны и делают маловероятным полное выздоровление. Кроме того, воспаление увеличивает вероятность попадания вируса в яичко, и неудивительно, что SARS-CoV-2 обнаруживается в яичках пациентов с тяжелым заболеванием.
Андрогены, секретируемые семенниками, необходимы для поддержания вторичных мужских половых признаков. В отличие от сперматогенеза, который происходит исключительно в яичках, синтез мужских половых гормонов происходит при участии гипоталамуса, гипофиза и гонад. Ранее сообщалось, что пациенты мужского пола, инфицированные SARS-CoV-1, имели повышенный уровень лютеинизирующего гормона (ЛГ), фолликулостимулирующего гормона (ФСГ), пролактина (ПРЛ) и пониженный уровень эстрадиола (E), прогестерона (P) и тестостерона (T) в крови. У пациенты с COVID-19 аналогичные изменения. В когортном исследовании, включающее 45 мужчин с COVID-19, у 68,6% и 48,6% пациентов был низкий уровень тестостерона и дигидротестостерона соответственно. По сравнению с пациентами в стадии ремиссии, 31 мужчина в отделении интенсивной терапии (или умерший) имел более высокий уровень лютеинизирующего гормона, более низкий общий тестостерон и свободный тестостерон, что свидетельствует о гипогонадизме у тяжелобольных пациентов. Эти и дополнительное исследование указывают на обратную корреляцию между уровнями тестостерона и воспалительными факторами: чем сильнее воспаление, тем ниже уровень тестостерона.
В отличие от сперматогенеза, который происходит исключительно в яичках, синтез мужских половых гормонов происходит при участии гипоталамуса, гипофиза и гонад. Ранее сообщалось, что пациенты мужского пола, инфицированные SARS-CoV-1, имели повышенный уровень лютеинизирующего гормона (ЛГ), фолликулостимулирующего гормона (ФСГ), пролактина (ПРЛ) и пониженный уровень эстрадиола (E), прогестерона (P) и тестостерона (T) в крови. У пациенты с COVID-19 аналогичные изменения. В когортном исследовании, включающее 45 мужчин с COVID-19, у 68,6% и 48,6% пациентов был низкий уровень тестостерона и дигидротестостерона соответственно. По сравнению с пациентами в стадии ремиссии, 31 мужчина в отделении интенсивной терапии (или умерший) имел более высокий уровень лютеинизирующего гормона, более низкий общий тестостерон и свободный тестостерон, что свидетельствует о гипогонадизме у тяжелобольных пациентов. Эти и дополнительное исследование указывают на обратную корреляцию между уровнями тестостерона и воспалительными факторами: чем сильнее воспаление, тем ниже уровень тестостерона. Другое ретроспективное одноцентровое исследование с участием 119 пациентов показало, что пациенты мужского пола не имели различий в уровнях Т в сыворотке крови по сравнению с контрольной группой, но имели повышенные уровни ЛГ и значительно сниженное соотношение Т / ЛГ. Также наблюдалась отрицательная корреляция между отношениями Т / ЛГ и воспалительными маркерами. Взятые вместе, эти результаты предполагают влияние инфекции SARS-CoV-2 на гормональную регуляцию и подчеркивают роль воспаления.
Другое ретроспективное одноцентровое исследование с участием 119 пациентов показало, что пациенты мужского пола не имели различий в уровнях Т в сыворотке крови по сравнению с контрольной группой, но имели повышенные уровни ЛГ и значительно сниженное соотношение Т / ЛГ. Также наблюдалась отрицательная корреляция между отношениями Т / ЛГ и воспалительными маркерами. Взятые вместе, эти результаты предполагают влияние инфекции SARS-CoV-2 на гормональную регуляцию и подчеркивают роль воспаления.
Нарушенные клетки Лейдига снижают секрецию андрогенного гормона, что влияет на работу гипофиза и может объяснить снижение тестостерона и повышение уровня ЛГ.
Конечно, другие факторы, включая лечение кортикостероидами и психические стрессы, могут также вносить значительный вклад в нарушение мужского здоровья. Повышенная тревожность, стресс, паника, депрессия, связанная с COVID-19, приводят к более низкой секрецией глобулина, связывающего половые гормоны, к более высокой секреции кортизола и пролактина, более низкому содержанию сперматозоидов и более высокой фрагментации ДНК сперматозоидов, а также сексуальной дисфункции. Следовательно, помимо прямого воздействия на яички, SARS ‐ CoV ‐ 2 может косвенно влиять на фертильность через центральную нервную систему.
Следовательно, помимо прямого воздействия на яички, SARS ‐ CoV ‐ 2 может косвенно влиять на фертильность через центральную нервную систему.
Об уменьшении числа сперматозоидов или увеличении фрагментации ДНК спермы сообщалось у мужчин, выздоравливающих от COVID-19. Лихорадка, связанная с инфекциями, оказывает временное неблагоприятное воздействие на сперматогенез и качество спермы, но обычно не приводит к необратимому нарушению мужской фертильности. Неблагоприятное воздействие на сперматозоиды характеризуется снижением концентрации, изменениями морфологии, уменьшением подвижности и повышенной фрагментацией ДНК. Эти дефекты могут сохраняться в течение месяцев после окончания лихорадки.
У пациентов, инфицированных SARS-CoV-2, лихорадка является одним из наиболее распространенных симптомов, но его часто затмевают другие проявления болезни. Повышенная фрагментация ДНК сперматозоидов приводит к снижению фертильности, плохому качеству эмбрионов и увеличению гибели эмбрионов. Следует отметить, что ухудшение качества спермы может сохраняться, и мужчин, выздоравливающих от COVID-19, следует контролировать на предмет качества сперматозоидов.
Следует отметить, что ухудшение качества спермы может сохраняться, и мужчин, выздоравливающих от COVID-19, следует контролировать на предмет качества сперматозоидов.
В The European Journal of Contraception&Reproductive Health Care доктором Pallov Sengupta рассмотрена роль SARS-CoV-2 в повреждении фрагментации ДНК сперматозоидов (https://www.tandfonline.com/doi/full/10.1080/13625187.2020.1787376). Автор еще раз подчеркивает, что SAR-CoV2 действует через многогранные механизмы, которые могут привести к нарушению репродуктивной функции мужчин. Вирус активирует чувствительные к окислителям пути через воспалительные реакции, тем самым вызывая окислительный стресс. Сообщалось, что при инфекциях SARS-CoV2 происходит чрезмерное производство активных форм кислорода (АФК), что дополнительно стимулирует высвобождение цитокинов, вызывая усиление воспалительных реакций. Более того, инфекция SARS-CoV-2 вызывает психологический стресс, основной путь к системному окислительному стрессу. Помимо прямой связи инфекции SARS-CoV-2 и окислительного стресса, противовирусные препараты, такие как рибавирин, используемые для лечения COVID-19, вызывают окислительный стресс, снижают уровень тестостерона, ухудшают сперматогенез, уменьшают количество сперматозоидов и вызывают аномалии сперматозоидов. Более того, доказано, что лечение рибавирином связано с нарушением целостности ДНК сперматозоидов в течение восьми месяцев после прекращения лечения [PMID: 18930227 ]. Целостность ДНК сперматозоидов определяет степень успеха оплодотворения и последующего развития эмбриона. Нарушение целостности ДНК сперматозоидов, индуцированное окислительным стрессом, также может быть связана с выкидышем и бесплодием. Активные формы кислорода нарушают целостность ядерной ДНК сперматозоидов, вызывая модификацию оснований, одно- или двухцепочечные разрывы и сшивание хроматина. Организация, уплотнение и целостность хроматина сперматозоидов защищают его от повреждения, вызванного АФК. Неустойчивое протаминирование хроматина сперматозоидов и нарушение уплотнения делают его предрасположенным к повреждению окислительным стрессом.
Помимо прямой связи инфекции SARS-CoV-2 и окислительного стресса, противовирусные препараты, такие как рибавирин, используемые для лечения COVID-19, вызывают окислительный стресс, снижают уровень тестостерона, ухудшают сперматогенез, уменьшают количество сперматозоидов и вызывают аномалии сперматозоидов. Более того, доказано, что лечение рибавирином связано с нарушением целостности ДНК сперматозоидов в течение восьми месяцев после прекращения лечения [PMID: 18930227 ]. Целостность ДНК сперматозоидов определяет степень успеха оплодотворения и последующего развития эмбриона. Нарушение целостности ДНК сперматозоидов, индуцированное окислительным стрессом, также может быть связана с выкидышем и бесплодием. Активные формы кислорода нарушают целостность ядерной ДНК сперматозоидов, вызывая модификацию оснований, одно- или двухцепочечные разрывы и сшивание хроматина. Организация, уплотнение и целостность хроматина сперматозоидов защищают его от повреждения, вызванного АФК. Неустойчивое протаминирование хроматина сперматозоидов и нарушение уплотнения делают его предрасположенным к повреждению окислительным стрессом. Окислительный стресс нарушает спермиогенез и генерирует сперматозоиды с плохо ремоделированным хроматином.
Окислительный стресс нарушает спермиогенез и генерирует сперматозоиды с плохо ремоделированным хроматином.
В QJM: An International Journal of Medicine (https://doi.org/10.1093/qjmed/hcab019) 9 февраля 2021 года опубликована статья о долгосрочном влиянии COVID-19 на мужскую фертильность и качество эмбрионов при использовании вспомогательных репродуктивных технологий (ЭКО). Авторы сообщают, что COVID-19 может оказывать долгосрочное пагубное воздействие на основные параметры мужской фертильности, особенно на ДНК и морфологию сперматозоидов. В данном случае было продемонстрировано, что даже легкая инфекция может привести к долгосрочным изменениям морфологии сперматозоидов и целостности ДНК сперматозоидов у мужчин и может занять гораздо больше времени (> 4 месяцев), чем считалось ранее (70–90 дней) для возврата к исходному состоянию параметров сперматозоидов или может в конечном итоге вызвать мужское бесплодие.
(A) Нормозооспермия с отличным количеством сперматозоидов, подвижностью и нормальной морфологией у человека до заражения COVID-19.
(B) Олиго-астено-тератозоопсермия со снижением количества сперматозоидов, подвижности и нормальной морфологии у человека после заражения COVID-19.
(C) Эмбрион первой степени качества у пары с восемью клетками без фрагментации до того, как мужчина заразился COVID-19.
(D) Эмбрион 2-го класса качества у пары, демонстрирующий серьезную фрагментацию после 1 месяца выздоровления человека от COVID-19.
(E) Эмбрион 2-го уровня качества у пары, демонстрирующий серьезную фрагментацию после 4 месяцев выздоровления человека от COVID-19.
Показатели спермограммы резко ухудшились после перенесенного COVID-19: значимо снизилась концентрация сперматозоидов, подвижность сперматозоидов, резко возросло аномальное кол-во сперматозоидов.
Текущие исследования подтверждают, что SARS-CoV-2 может влиять на мужскую репродуктивную систему. Во время и после выздоровления от COVID-19 у мужчин наблюдаются аномальные уровни половых гормонов и снижение качества спермы. Кроме того, в семенниках обнаруживается воспалительный процесс, а при аутопсии (вскрытии) сообщается о наличии вируса в ткани яичек.
Кроме того, в семенниках обнаруживается воспалительный процесс, а при аутопсии (вскрытии) сообщается о наличии вируса в ткани яичек.
Лучшее понимание механизмов инфекции и патофизиологии требует дальнейшего наблюдения и исследования.
Врач Кузнецова Татьяна Александровна и Команда White Product желают вам здоровья!
Уролог-андролог: COVID-19 найден в сперме
https://ria.ru/20200728/1574876840.html
Уролог-андролог: COVID-19 найден в сперме
Уролог-андролог: COVID-19 найден в сперме — РИА Новости, 28.07.2020
Уролог-андролог: COVID-19 найден в сперме
Как новая коронавирусная инфекция влияет на мужскую фертильность? Может ли COVID-19 привести к бесплодию? Об этом в интервью РИА Новости рассказал ведущий… РИА Новости, 28.07.2020
2020-07-28T09:00
2020-07-28T09:00
2020-07-28T09:00
общество
здоровье
социальный навигатор
коронавирус covid-19
коронавирус в россии
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21. img.ria.ru/images/07e4/06/10/1573019410_0:151:2666:1651_1920x0_80_0_0_8416c067ebc1c62910df6455b87ba7ad.jpg
img.ria.ru/images/07e4/06/10/1573019410_0:151:2666:1651_1920x0_80_0_0_8416c067ebc1c62910df6455b87ba7ad.jpg
Как новая коронавирусная инфекция влияет на мужскую фертильность? Может ли COVID-19 привести к бесплодию? Об этом в интервью РИА Новости рассказал ведущий научный сотрудник отдела ВРТ ФГБУ «НМИЦ эндокринологии» Минздрава России, директор андрологической группы клиники репродукции и генетики NGC, уролог-андролог Сергей Боголюбов.— Вирус затрагивает мужские половые органы или нет?— Вирусу не так-то просто попасть в яичко мужчины, как например в легкие или кишечник. Попадание возможно только через кровь, а такое может произойти лишь при выраженном поражении ткани легких, то есть при тяжелом течении заболевания.В настоящее время опубликованы научные данные, которые показывают, что вирусемия (определение вируса в крови) встречается редко. Само яичко устроено таким образом, что бактериям и вирусам крайне сложно попасть в его внутреннюю среду из крови, поскольку гематотестикулярный барьер содержит активную противовирусную защиту. Согласно работам китайских и американских ученых, в сперме у переболевших мужчин вирус может определяться, причем как в острый период болезни (около 15% обследованных), так и в стадии выздоровления (8% обследованных). Однако на сегодняшний день нет данных, как долго вирус может сохраняться в эякуляте после выздоровления. Безусловно, нам требуются более масштабные исследования в этом направлении.— Влияет ли COVID-19 на созревание сперматозоидов?— Достоверно сказать мы пока не можем. Цикл сперматогенеза у мужчины составляет 75 дней. Прошло слишком мало времени для таких оценок.В яичке мужчины работает сложно организованная система защиты, которая изначально предотвращает возможность попадания иммунных клеток в просвет семенного канальца, где созревают сперматозоиды.Тем не менее, факторы, не связанные непосредственно с воздействием вируса на клетки сперматогенеза (высокая лихорадка, интоксикация, назначение антибиотиков и противовирусных препаратов, гипоксия), все же имеют свои негативные последствия на сперматогенез.
Согласно работам китайских и американских ученых, в сперме у переболевших мужчин вирус может определяться, причем как в острый период болезни (около 15% обследованных), так и в стадии выздоровления (8% обследованных). Однако на сегодняшний день нет данных, как долго вирус может сохраняться в эякуляте после выздоровления. Безусловно, нам требуются более масштабные исследования в этом направлении.— Влияет ли COVID-19 на созревание сперматозоидов?— Достоверно сказать мы пока не можем. Цикл сперматогенеза у мужчины составляет 75 дней. Прошло слишком мало времени для таких оценок.В яичке мужчины работает сложно организованная система защиты, которая изначально предотвращает возможность попадания иммунных клеток в просвет семенного канальца, где созревают сперматозоиды.Тем не менее, факторы, не связанные непосредственно с воздействием вируса на клетки сперматогенеза (высокая лихорадка, интоксикация, назначение антибиотиков и противовирусных препаратов, гипоксия), все же имеют свои негативные последствия на сперматогенез. — Новый коронавирус передается половым путем?— Надо сказать, что в мире существуют вирусы, которые при попадании в организм человека, живут в нем годами и десятилетиями, например, ВИЧ, гепатит С, герпес, цитомегаловирус.В отношении нового коронавируса такой информации пока нет. Однако все коронавирусы, с которыми ранее сталкивались люди, из организма полностью элиминировались (не были обнаружены). На сегодняшний день нет информации о передаче короновируса половым путем.— Как мужчине, который перенес COVID-19, понять, что у него начинается нарушение фертильной функции?— Об этом будут говорить снижение сексуального влечения, уменьшение объема эякулята, а также снижение уровня тестостерона в крови. При исследовании крови наблюдается снижение ингибина Б, который продуцируется клетками, участвующими в сперматогенезе, повышение ФСГ, снижение объема яичек, а также боли в них во время болезни.Кроме того, может появится патоспермия (изменения в спермограмме – снижение количества, подвижности и морфологии сперматозоидов).
— Новый коронавирус передается половым путем?— Надо сказать, что в мире существуют вирусы, которые при попадании в организм человека, живут в нем годами и десятилетиями, например, ВИЧ, гепатит С, герпес, цитомегаловирус.В отношении нового коронавируса такой информации пока нет. Однако все коронавирусы, с которыми ранее сталкивались люди, из организма полностью элиминировались (не были обнаружены). На сегодняшний день нет информации о передаче короновируса половым путем.— Как мужчине, который перенес COVID-19, понять, что у него начинается нарушение фертильной функции?— Об этом будут говорить снижение сексуального влечения, уменьшение объема эякулята, а также снижение уровня тестостерона в крови. При исследовании крови наблюдается снижение ингибина Б, который продуцируется клетками, участвующими в сперматогенезе, повышение ФСГ, снижение объема яичек, а также боли в них во время болезни.Кроме того, может появится патоспермия (изменения в спермограмме – снижение количества, подвижности и морфологии сперматозоидов). — Какие существуют риски нарушения сексуальной функции у мужчин после COVID-19?— Астения после перенесенной вирусной инфекции приводит к снижению либидо (сексуального влечения). Здесь важен период реабилитации, качественное питание, отдых, физкультура,витаминизация и достаточный сон.Есть еще один момент. При выраженном поражении легочной ткани развивается ее фиброз, что снижает способность легких оксигенировать кровь. Известно, что у пациентов с хроническими обструктивными болезнями легких (ХОБЛ) имеются нарушения эрекции, причем они связанны именно с гипоксией и снижением функционального объема легких.Если вирус все-таки поражает яичко, он может снизить популяцию клеток Лейдига, которые вырабатывают основной мужской гормон – тестостерон. Между тем, снижение тестостерона приводит к сексуальным нарушениям, нарушению качества эрекции, метаболическим расстройствам, ожирению.— Что с этим делать?— Конечно, нужны обследования (ингибин Б, ФСГ, тестостерон, ЛГ, ТТГ, спермограмма, МАР тест, УЗИ мошонки с определением объема яичек).
— Какие существуют риски нарушения сексуальной функции у мужчин после COVID-19?— Астения после перенесенной вирусной инфекции приводит к снижению либидо (сексуального влечения). Здесь важен период реабилитации, качественное питание, отдых, физкультура,витаминизация и достаточный сон.Есть еще один момент. При выраженном поражении легочной ткани развивается ее фиброз, что снижает способность легких оксигенировать кровь. Известно, что у пациентов с хроническими обструктивными болезнями легких (ХОБЛ) имеются нарушения эрекции, причем они связанны именно с гипоксией и снижением функционального объема легких.Если вирус все-таки поражает яичко, он может снизить популяцию клеток Лейдига, которые вырабатывают основной мужской гормон – тестостерон. Между тем, снижение тестостерона приводит к сексуальным нарушениям, нарушению качества эрекции, метаболическим расстройствам, ожирению.— Что с этим делать?— Конечно, нужны обследования (ингибин Б, ФСГ, тестостерон, ЛГ, ТТГ, спермограмма, МАР тест, УЗИ мошонки с определением объема яичек). Но оценку репродуктивной функции у мужчин после перенесенной инфекции COVID-19 целесообразно проводить не ранее, чем через 3 месяца после выздоровления. Если выявлены нарушения, то повтор тестов назначают через 6 и 12 месяцев с момента выздоровления.
Но оценку репродуктивной функции у мужчин после перенесенной инфекции COVID-19 целесообразно проводить не ранее, чем через 3 месяца после выздоровления. Если выявлены нарушения, то повтор тестов назначают через 6 и 12 месяцев с момента выздоровления.
https://ria.ru/20200320/1568884393.html
https://ria.ru/20200708/1574081697.html
https://ria.ru/20200526/1572026756.html
https://sn.ria.ru/20200507/1571031611.html
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og. xn--p1ai/awards/
xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
общество, здоровье, социальный навигатор, коронавирус covid-19, коронавирус в россии
Как новая коронавирусная инфекция влияет на мужскую фертильность? Может ли COVID-19 привести к бесплодию? Об этом в интервью РИА Новости рассказал ведущий научный сотрудник отдела ВРТ ФГБУ «НМИЦ эндокринологии» Минздрава России, директор андрологической группы клиники репродукции и генетики NGC, уролог-андролог Сергей Боголюбов.
— Вирус затрагивает мужские половые органы или нет?
— Вирусу не так-то просто попасть в яичко мужчины, как например в легкие или кишечник. Попадание возможно только через кровь, а такое может произойти лишь при выраженном поражении ткани легких, то есть при тяжелом течении заболевания.
Попадание возможно только через кровь, а такое может произойти лишь при выраженном поражении ткани легких, то есть при тяжелом течении заболевания.
В настоящее время опубликованы научные данные, которые показывают, что вирусемия (определение вируса в крови) встречается редко. Само яичко устроено таким образом, что бактериям и вирусам крайне сложно попасть в его внутреннюю среду из крови, поскольку гематотестикулярный барьер содержит активную противовирусную защиту.
Согласно работам китайских и американских ученых, в сперме у переболевших мужчин вирус может определяться, причем как в острый период болезни (около 15% обследованных), так и в стадии выздоровления (8% обследованных). Однако на сегодняшний день нет данных, как долго вирус может сохраняться в эякуляте после выздоровления. Безусловно, нам требуются более масштабные исследования в этом направлении.
20 марта 2020, 11:02Распространение коронавирусаУченые оценили вероятность бесплодия из-за коронавируса— Влияет ли COVID-19 на созревание сперматозоидов?
— Достоверно сказать мы пока не можем. Цикл сперматогенеза у мужчины составляет 75 дней. Прошло слишком мало времени для таких оценок.
Цикл сперматогенеза у мужчины составляет 75 дней. Прошло слишком мало времени для таких оценок.
В яичке мужчины работает сложно организованная система защиты, которая изначально предотвращает возможность попадания иммунных клеток в просвет семенного канальца, где созревают сперматозоиды.
Тем не менее, факторы, не связанные непосредственно с воздействием вируса на клетки сперматогенеза (высокая лихорадка, интоксикация, назначение антибиотиков и противовирусных препаратов, гипоксия), все же имеют свои негативные последствия на сперматогенез.
— Новый коронавирус передается половым путем?
— Надо сказать, что в мире существуют вирусы, которые при попадании в организм человека, живут в нем годами и десятилетиями, например, ВИЧ, гепатит С, герпес, цитомегаловирус.
В отношении нового коронавируса такой информации пока нет. Однако все коронавирусы, с которыми ранее сталкивались люди, из организма полностью элиминировались (не были обнаружены). На сегодняшний день нет информации о передаче короновируса половым путем.
— Как мужчине, который перенес COVID-19, понять, что у него начинается нарушение фертильной функции?
— Об этом будут говорить снижение сексуального влечения, уменьшение объема эякулята, а также снижение уровня тестостерона в крови. При исследовании крови наблюдается снижение ингибина Б, который продуцируется клетками, участвующими в сперматогенезе, повышение ФСГ, снижение объема яичек, а также боли в них во время болезни.
Кроме того, может появится патоспермия (изменения в спермограмме – снижение количества, подвижности и морфологии сперматозоидов).
— Какие существуют риски нарушения сексуальной функции у мужчин после COVID-19?
— Астения после перенесенной вирусной инфекции приводит к снижению либидо (сексуального влечения). Здесь важен период реабилитации, качественное питание, отдых, физкультура,
витаминизация и достаточный сон.
Есть еще один момент. При выраженном поражении легочной ткани развивается ее фиброз, что снижает способность легких оксигенировать кровь. Известно, что у пациентов с хроническими обструктивными болезнями легких (ХОБЛ) имеются нарушения эрекции, причем они связанны именно с гипоксией и снижением функционального объема легких.
Если вирус все-таки поражает яичко, он может снизить популяцию клеток Лейдига, которые вырабатывают основной мужской гормон – тестостерон. Между тем, снижение тестостерона приводит к сексуальным нарушениям, нарушению качества эрекции, метаболическим расстройствам, ожирению.
— Что с этим делать?
— Конечно, нужны обследования (ингибин Б, ФСГ, тестостерон, ЛГ, ТТГ, спермограмма, МАР тест, УЗИ мошонки с определением объема яичек). Но оценку репродуктивной функции у мужчин после перенесенной инфекции COVID-19 целесообразно проводить не ранее, чем через 3 месяца после выздоровления. Если выявлены нарушения, то повтор тестов назначают через 6 и 12 месяцев с момента выздоровления.
Если выявлены нарушения, то повтор тестов назначают через 6 и 12 месяцев с момента выздоровления.
виды, причины, диагностика и лечение в Киеве + ЭКО, можно ли забеременеть?
Азооспермия. Что это такое?
Азооспермия – это одна из самых распространенных форм мужского бесплодия, которая характеризуется отсутствием сперматозоидов в сперме. Среди 10 мужчин с бесплодием выделяют примерно 1% тех, у кого азооспермия.
Азооспермия бывает секреторной (необструктивной), при которой в яичках не формируются сперматозоиды, и экскреторной (обструктивной), при которой сперматозоиды не попадают в эякулят из-за непроходимости семявыводящих путей.
Секреторный вид встречается чаще, примерно в 60% случаев.
Какие могут быть причины азооспермии?
Причины секреторной азооспермии:
- генетические состояния (например, синдром Клайнфельтера, мутации генов AZF)
- химиотерапия или лучевая терапия,
- гормональные нарушения,
- аутоиммунные процессы.

Причины экскреторной азооспермии:
- перенесенные операции (вазэктомия),
- половые инфекции и воспалительные процессы в яичках,
- анатомические аномалии (варикоцеле или отсутствие семявыносящего протока с каждой стороны)
Как диагностируют азооспермию?
Есть ряд симптомов, которые указывают на азооспермию: сильное оволосение, прозрачный цвет спермы, а также признаки варикоцеле (расширение вен, дискомфорт в области паха и пр.). Чаще всего пары начинают проводить комплексную диагностику после 12 месяцев безуспешных попыток забеременеть.
Сначала мужчина должен сдать образцы спермы для проведения спермограммы. Соответственно, перед обследованием необходимо воздержание 3-5 дней, отсутствие простудных заболеваний и повышенной температуры тела. После получения результатов можно предварительно сделать заключение, что причина мужского бесплодия это азооспермия.
Далее необходимо выяснить, что вызывает данную проблему. Мы проведем медицинский осмотр, проанализируем историю болезни, назначим анализы крови: ФСГ, ЛГ, тестостерон, пролактин, эстрадиол, ингибин Б, а также кариотип и сделаем анализ мочи для исключения ретроградной эякуляции (когда сперма забрасывается в мочевой путь).
Мы проведем медицинский осмотр, проанализируем историю болезни, назначим анализы крови: ФСГ, ЛГ, тестостерон, пролактин, эстрадиол, ингибин Б, а также кариотип и сделаем анализ мочи для исключения ретроградной эякуляции (когда сперма забрасывается в мочевой путь).
После проведения диагностики можно будет сделать пункционную биопсию придатка яичка или ткани яичка (PESA/TESA). Если мы получим сперматазоиды из придатка яичка это говорит об экскреторной форме азооспермии.
ЭКО при азооспермии
Проанализировав результаты всех обследований, определив форму и вероятную причину патологии, врач назначает индивидуальный план лечения.
Чаще всего, при мужском бесплодии, причиной которого является азооспермии, вам порекомендуют проведение ЭКО+ИКСИ со спермой партнера, которую получают при биопсии яичек или их придатков (PESA/TESA). При таком виде лечения, нам достаточно несколько сперматозоидов для оплодотворения яйцеклеток и получения качественного эмбриона.
Уровни тестостерона в эякуляте влияют на материнские инвестиции в рыжую джунглевую курицу (Gallus gallus gallus)
Mousseau, T. & Fox, C. Адаптивное значение материнских эффектов. Trends Ecol. Evol. 13 , 403–407 (1998).
CAS Статья Google ученый
Groothuis, T. G. G., Eising, C. M., Dijkstra, C. & Müller, W. Баланс между затратами и преимуществами отложения материнских гормонов в птичьих яйцах. Biol. Lett. 1 , 78–81 (2005).
CAS Статья Google ученый
Бадяев А.В., Уллер Т. Родительские эффекты в экологии и эволюции: механизмы, процессы и последствия. Philos. Пер. R. Soc. Лондон. B. Biol. Sci. 364 , 1169–1177 (2009).
Артикул Google ученый
Sirot, L.К., Вонг, А., Чепмен, Т., Вольфнер, М. Ф., Сексуальный конфликт и белки семенной жидкости: динамический ландшафт сексуальных взаимодействий. Перспективы Колд-Спринг-Харбор в биологии. Cold Spring Harb Perspect Biol 2015 , 7a017533 1-24, 101101 / cshperspect.a017533 (2015).
Ф., Сексуальный конфликт и белки семенной жидкости: динамический ландшафт сексуальных взаимодействий. Перспективы Колд-Спринг-Харбор в биологии. Cold Spring Harb Perspect Biol 2015 , 7a017533 1-24, 101101 / cshperspect.a017533 (2015).
Baldini, F. et al. . Взаимодействие между стероидным гормоном, передаваемым половым путем, и женским белком регулирует оогенез малярийного комара Anopheles gambiae . PLoS Biol. 11 , e1001695 (2013).
CAS Статья Google ученый
Поханка М., Хэмпл Р., Стерцл И. и Старка Л. Стероидные гормоны в сперме человека, в частности дегидроэпиандростерон и его иммуномодулирующие метаболиты. Endocr. Regul. 36 , 79–86 (2002).
CAS PubMed Google ученый
Андерсон, Э. М. и Навара, К. Дж. Содержание стероидных гормонов в семенной плазме влияет на оплодотворяющую способность сперматозоидов у белых леггорнов. Индюшка. Sci. 90 , 2035–2040 (2011).
Индюшка. Sci. 90 , 2035–2040 (2011).
CAS Статья Google ученый
фон Энгельгардт, Н. и Грутуис, Т. Г. Дж. В Гормоны и размножение позвоночных: Том 4: Птицы (ред. Лопес, Д. О. Н. и К. Х.) 4, 91–127 (Academic Press, 2011).
Groothuis, T. G. & Schwabl, H. Материнские эффекты, опосредованные гормонами: механизмы важны, но что мы о них знаем? Philos. Пер. R. Soc. Лондон. B. Biol. Sci. 363 , 1647–1661 (2008).
CAS Статья Google ученый
Окулярова М., Гротуис Т. Г. Г., Скробанек П. и Земан М. Экспериментальные доказательства генетической наследственности передачи материнского гормона потомству. г. Nat. 177 , 824–834 (2011).
Артикул Google ученый
Hampl, R., Kubátová, J., Sobotka, V. & Heráček, J. Стероиды в сперме, их роль в сперматогенезе и возможное влияние эндокринных разрушителей. Horm. Мол. Биол. Clin. Расследование. 13 , 1–5 (2013).
Стероиды в сперме, их роль в сперматогенезе и возможное влияние эндокринных разрушителей. Horm. Мол. Биол. Clin. Расследование. 13 , 1–5 (2013).
CAS Статья Google ученый
Сесил, Х.С. и Бакст, М.Р. Концентрации тестостерона в крови и семенной плазме индюков, классифицированных как производители с высоким или низким уровнем семени. Индюшка. Sci. 67 , 1461–1464 (1988).
CAS Статья Google ученый
Lannou, L.D., Massart, C., Chambon, Y., Nicol, M. & Allannic, H. Концентрации тестостерона и 5a-дигидротестостерона в семенной плазме человека. Внутр. Дж. Андрол. 3 , 502–506 (1980).
Артикул Google ученый
Лаудат А., Гешот Дж. И Паллуэль А.М. Концентрации андрогенов в семенах и остаточная цитоплазма сперматозоидов. Clin. Чим. Acta 276 , 11–18 (1998).
Чим. Acta 276 , 11–18 (1998).
CAS Статья Google ученый
Амори, Дж. К. и др. . Влияние ингибирования 5α-редуктазы дутастеридом и финастеридом на параметры спермы и гормоны сыворотки у здоровых мужчин. J. Clin. Эндокринол. Метаб. 92 , 1659–1665 (2007).
CAS Статья Google ученый
Секстон Т. Дж. Окислительный метаболизм куриного семени и промытых сперматозоидов в присутствии различных стероидных гормонов. Сост. Biochem Physiol 47B , 799–804 (1974).
Google ученый
Йошимура Ю., Койке К.& Окамото, Т. Иммунолокализация рецепторов прогестерона и эстрогена в канальцах для хранения спермы неполовозрелых кур-несушек и инъецированных диэтилстильбэстролом. Индюшка. Sci. 79 , 94–98 (2000).
CAS Статья Google ученый
Takeda, H., Suematsu, N. & Mizuno, T. Транскрипция гена простатического стероидсвязывающего белка (PSBP) индуцируется эпителиально-мезенхимальным взаимодействием. Развитие 110 , 273–281 (1990).
CAS PubMed Google ученый
Уолтерс, К. А., Симанайнен, У. и Хандельсман, Д. Дж. Молекулярное понимание действий андрогенов в мужской и женской репродуктивной функции на моделях с нокаутом рецепторов андрогенов. Hum. Репрод. Обновление 16 , 543–558 (2010).
CAS Статья Google ученый
Чанг, К., Ли, С.О., Ван, Р.-С., Йе, С., Чанг, Т.-М. Физиологические роли рецепторов андрогенов (AR) в мужской и женской репродуктивной системе: уроки, извлеченные из AR-нокаутных мышей, лишенных AR в селективных клетках. Biol. Репрод. 89 , 21 (2013).
Артикул Google ученый
Das, S.C., Isobe, N. & Yoshimura, Y. Анализ изменений экспрессии трансформирующего фактора роста b в маточно-влагалищном соединении яйцевода курицы в ответ на сперму в отношении их значения для выживаемости сперматозоидов. Японская птица. Sci. Доц. 47 , 326–332 (2010).
CAS Статья Google ученый
Адкинс-Реган Э. Гормональные механизмы. В Гормоны и социальное поведение животных 1–30 (Princeton University Press, 2005).
Лигон, Дж. Д., Торнхилл, Р., Зук, М. и Джонсон, К. Конкуренция самцов и самцов, украшения и роль тестостерона в половом отборе у красных диких птиц джунглей. Anim. Behav. 40 , 367–373 (1990).
Артикул Google ученый
Зук М. Болезнь, эндокринно-иммунные взаимодействия и половой отбор. Экология 77 , 1037–1042 (1995).
Артикул Google ученый
Йонсен, Т. С. и Зук, М. Повторяемость выбора партнера у самок красной джунгли. Behav.Ecol. 7 , 243–246 (1996).
Артикул Google ученый
Holveck, M.-J. & Рибель, К. Низкокачественные самки при выборе партнера предпочитают некачественных самцов. Proc. Биол. Sci. 277 , 153–60 (2010).
Артикул Google ученый
Каннингем, Э. Дж. И Рассел, А. Ф. Вложение яиц зависит от привлекательности самцов крякв. Nature 404 , 74–77 (2000).
ADS CAS Статья Google ученый
Loyau, A., Saint Jalme, M., Mauget, R. & Sorci, G. Мужская сексуальная привлекательность влияет на вложение материнских ресурсов в яйца павлина ( Pavo cristatus ). Behav. Ecol. Sociobiol. 61 , 1043–1052 (2007).
Артикул Google ученый
Паркер Т. Х. и Лигон Дж. Д. Доминантный самец красной джунглевой курицы ( Gallus gallus ) проверяет статус доминирования других самцов. Behav. Ecol. Sociobiol. 53 , 20–24 (2002).
Артикул Google ученый
Паркер Т. Х. Генетические преимущества выбора партнера отдельно от дифференцированного материнского вклада в рыжую джунглевую птицу ( Gallus Gallus ). Evolution (N.Y). 57 , 2157–2165 (2003).
Google ученый
Паркер Т. Х., Кнапп Р. и Розенфилд Дж. А. Социальное опосредование выбранных половым путем орнаментов и уровней стероидных гормонов у самцов джунглевой птицы. Anim. Behav. 64 , 291–298 (2002).
Артикул Google ученый
Ридстра Б., Развитие и социальная природа расклевывания перьев. к.э.н. .(2003).
Riedstra, B., Pfannkuche, K. A. & Groothuis, T. G. G. Повышенное воздействие тестостерона желтка оказывает феминизирующее действие на цыплят, Gallus gallus domesticus . Anim. Behav. 85 , 701–708 (2013).
Артикул Google ученый
Йонсен Т., Зук М. и Фресслер Э. А. Социальное доминирование, поведение самцов и спаривание в смешанных стаях красных джунглевых кур. Поведение 138 , 1–18 (2001).
Артикул Google ученый
Грейвс, Х. Б., Хейбл, К. П. и Дженкинс, Т. Х. Половой отбор в галлусе: влияние морфологии и доминирования на пространственное поведение самок. Behav. Процессы 11 , 189–197 (1985).
CAS Статья Google ученый
Фроман, Д.П., Пиццари, Т., Фельтманн, А. Дж., Кастильо-Хуарес, Х. и Биркхед, Т. Р. Подвижность сперматозоидов: механизмы эффективности оплодотворения, генетическая изменчивость и фенотипическая взаимосвязь со статусом самцов домашних птиц, Gallus gallus domesticus . Proc. R. Soc. Лондон сер. B-Biological Sci. 269 , 607–612 (2002).
Артикул Google ученый
Паркер, Т. Х., Томпсон, Д., Лигон, Дж. Д., Шнайдер, Б.& Бирн, Ф. Предсказывает ли размер гребня красной джунглеевой птицы скорость и подвижность сперматозоидов? Ethol. Ecol. Evol. 18 , 53–60 (2006).
Артикул Google ученый
Навара, К. Дж., Андерсон, Э. М. и Эдвардс, М. Л. Размер и цвет гребешков связаны с качеством спермы: проверка гипотезы фертильности, связанной с фенотипом. Behav. Ecol. 23 , 1036–1041 (2012).
Артикул Google ученый
Пиццари, Т., Корнуоллис, К. К. и Фроман, Д. П. Социальная конкурентоспособность, связанная с быстрыми колебаниями качества спермы у кур-самцов. Proc. R. Soc. B Biol. Sci. 274 , 853–860 (2007).
Артикул Google ученый
Биркхед, Т. Р., Мартинес, Дж. Г., Берк, Т. и Фроман, Д. П. Подвижность сперматозоидов определяет результат конкуренции сперматозоидов у домашних птиц. Proc. Биол. Sci. 266 , 1759–64 (1999).
CAS Статья Google ученый
Донохью, А. М., Сонстегард, Т. С., Кинг, Л. М., Смит, Э. Дж. И Берт, Д. В. Подвижность сперматозоидов в индейке влияет на отцовство в контексте конкурентного оплодотворения. Biol. Репрод. 61 , 422–7 (1999).
CAS Статья Google ученый
Залата, А. и др. . Семенные андрогены, эстрадиол и прогестерон у олигоастенотератозооспермических мужчин с варикоцеле. Андрология 46 , 761–765 (2014).
CAS Статья Google ученый
Сантос, М. Д., Торрес, К. А. А., Руас, Дж. Р. М., Гимарайнш, Дж. Д. и Сильва Филью, Дж. М. Потенциальный репродуктивно-де-турос-да-раса Nelore submetidos a diferentes proporções touro: vaca. Arq. Бюстгальтеры. Med. Вет. e Zootec. 56 , 497–503 (2004).
Артикул Google ученый
de Oliveira Souza, L., Andrade, A., Celeghini, C., Negrao, J. & de Arruda, R. Корреляция между характеристиками сперматозоидов и тестостероном в семенной плазме коров с помощью прямого радиоиммуноанализа 1. Rev. Бюстгальтеры. Zootec. 40 , 2721–2724 (2011).
Артикул Google ученый
Roelants, H., Schneider, F., Göritz, F., Streich, J. & Blottner, S. Сезонные изменения пролиферации сперматогониальных клеток у косули, продемонстрированные проточно-цитометрическим анализом рецептора c-kit по отношению к фолликулу. стимулирующий гормон, лютеинизирующий гормон и тестостерон. Biol. Репрод. 66 , 305–312 (2002).
CAS Статья Google ученый
Трейси, К., Кеттерсон, Э. Д. и Нолан, В.Дж. Р. Изменение качества эякулята у темноглазых юнко в зависимости от сезона, стадии размножения и лечения тестостероном. Auk 115 , 684–693 (1998).
Артикул Google ученый
Йошимура, Ю., Чанг, К., Окамото, Т. и Тамура, Т. Иммунолокализация рецепторов андрогенов в малых преовуляторных и постовуляторных фолликулах кур-несушек. Gen. Comp. Эндокринол. 91 , 81–89 (1993).
CAS Статья Google ученый
Kawashima, M. et al . Идентификация рецептора андрогенов в матке домашней птицы. Индюшка. Sci. 78 , 107–113 (1999).
CAS Статья Google ученый
Xunguang, B., Jiancheng, L., Chu, X. & Li, Y. Иммунолокализация и экспрессия андрогенов. Пакистан J Zool. 50 , 283–289 (2018).
Артикул Google ученый
Bolund, E., Schielzeth, H. & Forstmeier, W. Компенсационные вложения в зебровых зябликов: самки откладывают более крупные яйца в паре с сексуально непривлекательными самцами. Proc. Биол. Sci. 276 , 707–15 (2009).
Артикул Google ученый
Pellerin, S., Paquette, S. R., Pelletier, F., Garant, D. & Bélisle, M. Компромисс между размером кладки и массой яиц у древесных ласточек Tachycineta bicolor модулируется массой тела самки. J. Avian Biol. 47 , 500–507 (2016).
Артикул Google ученый
Родригес-Валентин, Р. и др. . Сокращение яйцевода у Drosophila модулируется нейронной сетью, которая одновременно является октопаминергической и глутаматергической. J. Cell. Physiol. 209 , 183–198 (2006).
Артикул Google ученый
Фридман, С. Л., Акуффо, В. Г. и Бакст, М. Р. Доказательства иннервации канальцев для хранения спермы в яйцеводе индейки ( Meleagris gallopavo ). Репродукция 121 , 809–814 (2001).
CAS Статья Google ученый
Duan, Y., Fu, W., Wang, S., Ni, Y. & Zhao, R. Влияние тонической неподвижности (TI) и кортикостерона (CORT) на энергетический статус и метаболизм белков в большой грудной мышце цыплят-бройлеров . Сост. Биохим. Physiol. — Мол. Интегр. Physiol. 169 , 90–95 (2014).
CAS Статья Google ученый
Бадяев А.В. Цветные фенотипы бесцветных генотипов: к новому эволюционному синтезу цветных проявлений. Окраска птиц . 349–379, https://doi.org/10.1007/s11692-007-9004-5 (2006).
Артикул Google ученый
Рутковска, Дж., Бадяев А.В. Мейотический драйв и определение пола: молекулярные и цитологические механизмы регулирования соотношения полов у птиц. Philos. Пер. R. Soc. Лондон. B. Biol. Sci. 363 , 1675–86 (2008).
Артикул Google ученый
Аслам, М.А. и др. . Концентрация гормонов и глюкозы в желтке, масса и размеры яйца в неинкубированных куриных яйцах в зависимости от пола яйца и массы тела курицы. Gen. Comp. Эндокринол. 187 , 15–22 (2013).
CAS Статья Google ученый
Гэллап, Г. Г., Нэш, Р. Ф. и Вагнер, А. М. Реакция тонической неподвижности у цыплят: характеристики реакции и методология. Behav. Res. Meth. Instru. 3 , 237–239 (1971).
Артикул Google ученый
Ридстра Б. и Гротуис Т. Г. Раннее расклевывание перьев как форма социального исследования: влияние групповой стабильности на расклевание перьев и тоническую неподвижность домашних цыплят. заявл. Anim. Behav. Sci. 77 , 127–138 (2002).
Артикул Google ученый
10 признаков низкого уровня тестостерона у мужчин — Chapel Hill Gynecology
Гормональные проблемы часто в первую очередь связаны с женщинами, но мужчины также могут испытывать дисбаланс.Одна из наиболее распространенных гормональных проблем, с которыми сталкиваются мужчины, — это низкий уровень тестостерона. Когда уровень тестостерона низкий и не сбалансирован с другими гормонами в организме, это называется дефицитом тестостерона (ДТ) или низким уровнем тестостерона (низкий уровень тестостерона).
Уровень тестостерона у мужчин постепенно снижается с возрастом, что приводит к определенным симптомам, таким как снижение либидо и сексуальная активность. Однако старение не означает автоматически, что у мужчины будет дефицит тестостерона. И часто мужчины с низким уровнем тестостерона будут испытывать эти симптомы (среди прочего) более ярко.Низкий уровень тестостерона у мужчин может быть вызван рядом причин, не связанных с возрастом, в том числе:
- Повреждение яичек
- Удаление яичек при онкологических заболеваниях
- Химиотерапия или лучевая терапия
- Аутоиммунное заболевание
- Инфекция
- Ожирение
- Лекарства, такие как антидепрессанты и наркотики
- ВИЧ и СПИД
- Заболевания, связанные с недостаточностью тестостерона
- Синдром Нунана
- Синдром Клайнфельтера
- Неопределенные гениталии
Но как узнать, низкий ли у вас тестостерон? Вы можете обратиться к врачу, если у вас есть следующие признаки низкого уровня тестостерона у мужчин:
1.Эректильная дисфункция: Одним из наиболее распространенных симптомов низкого уровня тестостерона у мужчин, побуждающих их обратиться к врачу, является эректильная дисфункция. Эректильная дисфункция означает, что мужчина испытывает трудности с достижением или поддержанием эрекции, достаточной для полового акта.
Неспособность получить или сохранить эрекцию лишь изредка не считается эректильной дисфункцией. Чтобы быть эректильной дисфункцией, она должна происходить примерно в 75% времени попытки полового акта.
Низкий уровень тестостерона — не единственная причина эректильной дисфункции (в основе проблемы часто лежат другие проблемы со здоровьем и образом жизни), и у некоторых мужчин с низким уровнем тестостерона эректильная дисфункция отсутствует, но часто между ними есть связь.
2. Низкое половое влечение: Другой распространенный симптом, связанный с низким уровнем тестостерона, — это снижение либидо. С возрастом у мужчин обычно происходит естественное постепенное снижение полового влечения. Однако мужчины с низким уровнем тестостерона часто замечают резкую разницу в своем сексуальном желании.
3. Усталость: Мужчины с низким уровнем тестостерона часто сообщают о чувстве усталости, даже если они много отдыхали. Уровень энергии также снижается, и может быть сложнее собрать мотивацию, чтобы двигаться и заниматься спортом.
4. Бессонница: Нарушения сна также иногда связаны с низким уровнем тестостерона. Это может включать в себя невозможность заснуть и спать, а также многократное пробуждение за ночь.
5. Изменения настроения и познания: Тестостерон может влиять на настроение, а также на физические процессы. Мужчины с низким уровнем тестостерона могут испытывать изменения настроения, раздражительность, депрессию и беспокойство. Мужчины также сообщают о проблемах с другими когнитивными функциями, такими как внимание и память.Некоторые описывают своеобразный «мозговой туман».
6. Увеличение жировых отложений: Низкий уровень тестостерона может вызвать увеличение жировых отложений у некоторых мужчин. Один из способов, которым это происходит, — это состояние, называемое «гинекомастия», то есть увеличение тканей груди у мужчин. Это может быть связано с дисбалансом тестостерона по отношению к эстрогену в организме.
7. Потеря мышечной массы: Помимо набора жира, мужчины с низким уровнем тестостерона могут терять мышечную массу. При низком уровне тестостерона может стать труднее нарастить и поддерживать мышцы.Хотя сила и функция мышц не пострадали, масса мышц уменьшится. Это еще одна причина увеличения веса, распространенного среди мужчин с низким уровнем тестостерона, поскольку мышечная ткань сжигает больше калорий, чем жировые отложения, даже в состоянии покоя.
8. Потеря костной массы: Многие люди связывают остеопороз или потерю костной массы с женщинами, переживающими менопаузу. Однако тестостерон помогает производить и укреплять кости, поэтому низкий уровень тестостерона также влияет на объем костей. Пожилые мужчины с низким уровнем тестостерона особенно подвержены потере костной массы и потенциальным переломам.
9. Выпадение волос: Поскольку тестостерон играет важную роль в образовании волос, низкий уровень тестостерона иногда вызывает выпадение волос. Волосы на лице и теле могут уменьшиться, а иногда становится проблемой облысение. Однако следует отметить, что облысение иногда передается по наследству и не всегда является признаком низкого уровня Т.
.10. Низкий объем спермы: Объем спермы, выделяемой во время эякуляции, может заметно уменьшаться у мужчин с низким уровнем T. Тестостерон является важной частью производства семенной жидкости, которая важна для подвижности сперматозоидов.Мужчины с низким уровнем тестостерона могут производить здоровую сперму, но количество сперматозоидов или количество сперматозоидов может уменьшаться.
Назначить встречуЕсли вы испытываете симптомы низкого уровня тестостерона, вам может помочь гинекология Chapel Hill. Хотя мы предлагаем гинекологические услуги и многие наши пациенты обращаются к нам для лечения менопаузы, мы также можем лечить мужчин с низким уровнем тестостерона с помощью заместительной гормональной терапии.
Мы предлагаем терапию гранулами, которая использует биоидентичные гормоны и обеспечивает устойчивый уровень тестостерона, а не различные уровни, связанные с другими видами лечения.Чтобы записаться на прием, позвоните нам по телефону 919-960-2720. Вы также можете записаться на прием онлайн.
Влияет ли эякуляция на уровень тестостерона?
К чему приводит мужской оргазм с биохимической точки зрения?
Более высокие уровни тестостерона в сыворотке наблюдаются во время воздержания (3 недели в цитируемом исследовании). [1] Также было отмечено незначительное повышение уровня лютеинизирующего гормона. [1] Разница между воздержанием и отсутствием воздержания при усреднении составляет около 0,5 нг / мл. [1]
Хотя при воздержании наблюдается более высокий уровень тестостерона, [2] оргазм не влияет резко на уровень тестостерона в крови. [1] Хотя существует не так много доказательств для всплеска тестостерона во время воздержания, на данный момент, похоже, нет контрдоказательств; это малоизученная тема.
Оргазм может вызвать значительный скачок уровня пролактина (приблизительно от 10 до 15 нг / мл) сразу после и вверх до 10-20 минут спустя, после чего он начинает снижаться. [1] [3] Этот всплеск зависит от эякуляции и не возникает при неоргазмическом возбуждении. [4] Этот спайк может служить для подавления дальнейших сексуальных желаний. [5] [6]
Различные сердечно-сосудистые параметры, такие как частота сердечных сокращений и уровни катехоламинов (адреналин, норадреналин) повышаются во время секса / мастурбации и оргазма. [3] Некоторое увеличение наблюдается во время возбуждения. [4]
Другие различные маркеры, такие как вазопрессин и фолликулостимулирующий гормон (ФСГ), остаются без изменений. [4]
Биохимические маркеры существенно не различаются при сравнении оргазма после воздержания и оргазма без воздержания. [1] Наблюдалось небольшое увеличение частоты сердечных сокращений и уровней катехоламинов (адреналина), но это может быть связано с самооценкой более высокого уровня возбуждения в среднем.
Как тестостерон связан с оргазмом?
Тестостерон минимально взаимодействует с оргазмом, но рассматривается как положительный регулятор сексуального влечения или либидо наряду с дофамином. [7] [8] Агенты, которые повышают уровень дофамина или действуют как дофамин, могут увеличивать частоту эрекции и субъективного сексуального возбуждения. [9] [10] Пролактин здесь противоположен и является негативным регулятором полового аппетита.
Фактический процесс эякуляции и эрекции опосредуется серотонином и оксидом азота, а также различными механическими сокращениями в области таза и полового члена. [7] Лекарства или добавки, которые препятствуют обратному захвату серотонина (например, СИОЗС), могут уменьшить реакцию оргазма и могут быть полезны при лечении преждевременной эякуляции. [11] [12]
Уровень допамина временно снижается по мере повышения уровня пролактина, поскольку эти два вещества могут рассматриваться как антагонистические друг другу. Вскоре уровни нормализуются. [13] «Оргазмическое состояние» эйфории после оргазма опосредуется пролактином и имитируется экстази. [14]
Эякуляция , а не влияет на ваш уровень тестостерона.
Уровни циркулирующих половых гормонов в зависимости от качества мужской спермы | BMC Urology
Sharlip ID, Jarow JP, Belker AM, Lipshultz LI, Sigman M, Thomas AJ, Schlegel PN, Howards SS, Nehra A, Damewood MD, et al. Политика передового опыта в отношении мужского бесплодия. Fertil Steril. 2002. 77 (5): 873–82.
PubMed Статья Google ученый
Росс К., Моррис А., Хайри М., Халаф И., Брауде П., Кумарасами А., Эль-Тухи Т. Систематический обзор влияния пероральных антиоксидантов на мужское бесплодие. Воспроизвести BioMed Online.2010. 20 (6): 711–23.
CAS PubMed Статья Google ученый
Skakkebaek NE, Rajpert-De Meyts E, Buck Louis GM, Toppari J, Andersson AM, Eisenberg ML, Jensen TK, Jorgensen N, Swan SH, Sapra KJ, et al. Нарушения мужской репродукции и тенденции фертильности: влияние окружающей среды и генетическая предрасположенность. Physiol Rev.2016; 96 (1): 55–97.
CAS PubMed Статья Google ученый
Организация WH. Лабораторное руководство ВОЗ по исследованию и обработке спермы человека. 5-е изд; 2010.
Google ученый
Weinbauer GF, Nieschlag E. Гонадотропный контроль развития семенных клеток яичка. Adv Exp Med Biol. 1995; 377: 55–65.
CAS PubMed Статья Google ученый
Пател Д.П., Чандрапал Дж. К., Хоталинг Дж. М.. Гормональная терапия у мужчин с низкой фертильностью.Current Urol Rep.2016; 17 (8): 56.
Артикул Google ученый
Субхан Ф, Тахир Ф, Ахмад Р., Хан З.Д. Олигоспермия и ее связь с гормональным профилем. JPMA Журнал Пакистанской медицинской ассоциации. 1995. 45 (9): 246–7.
CAS PubMed Google ученый
Улер М.Л., Зинаман М.Дж., Браун С.К., Клегг ЭД. Связь между характеристиками спермы и гормональными параметрами в нормальных парах.Fertil Steril. 2003; 79 (Дополнение 3): 1535–42.
PubMed Статья Google ученый
Кескин М.З., Будак С., Зейрек Т., Челик О., Мертоглу О., Йолдас М., Ильбей Ю.О. Взаимосвязь между уровнями гормонов сыворотки (фолликулостимулирующий гормон, лютеинизирующий гормон, общий тестостерон) и параметрами спермы. Итальянский архив урологии, андрологии: официальный орган [ди] Итальянское общество экологической урологии и нефрологии. 2015; 87 (3): 194–7.
CAS Статья Google ученый
Куманов П., Нандипати К., Томова А., Агарвал А. Ингибин B является лучшим маркером сперматогенеза, чем другие гормоны при оценке мужского фактора бесплодия. Fertil Steril. 2006. 86 (2): 332–8.
CAS PubMed Статья Google ученый
Микер Дж. Д., Годфри-Бейли Л., Хаузер Р. Взаимосвязь между уровнями гормонов сыворотки и качеством спермы у мужчин из клиники по лечению бесплодия.Дж. Андрол. 2007. 28 (3): 397–406.
CAS PubMed Статья Google ученый
Bhongade MB, Prasad S, Jiloha RC, Ray PC, Mohapatra S, Koner BC. Влияние психологического стресса на гормоны фертильности и качество семени у партнеров-мужчин бесплодных пар. Андрология. 2015; 47 (3): 336–42.
CAS PubMed Статья Google ученый
Содергард Р., Бэкстрем Т., Шанбхаг В., Карстенсен Х.Расчет свободных и связанных фракций тестостерона и эстрадиола-17 бета в белках плазмы крови человека при температуре тела. J Steroid Biochem. 1982. 16 (6): 801–10.
CAS PubMed Статья Google ученый
Rinaldi S, Geay A, Dechaud H, Biessy C., Zeleniuch-Jacquotte A, Akhmedkhanov A, Shore RE, Riboli E, Toniolo P, Kaaks R. женщины в постменопаузе по теоретическим расчетам.Биомаркеры эпидемиологии рака Пред. 2002. 11 (10 Pt 1): 1065–71.
CAS PubMed Google ученый
Фархат Г. Н., Каммингс С. Р., Хлебовски Р. Т., Парими Н., Коли Дж. А., Рохан Т. Е., Хуанг А. Дж., Витолинс М., Хаббелл Ф. А., Мэнсон Дж. Э. и др. Уровни половых гормонов и риски рака молочной железы, отрицательного по рецепторам эстрогена и положительного по рецепторам эстрогена. J Natl Cancer Inst. 2011; 103 (7): 562–70.
CAS PubMed PubMed Central Статья Google ученый
Lin JH, Zhang SM, Rexrode KM, Manson JE, Chan AT, Wu K, Tworoger SS, Hankinson SE, Fuchs C, Gaziano JM, et al. Связь между половыми гормонами и риском колоректального рака у мужчин и женщин. Клин Гастроэнтерол Гепатол. 2013; 11 (4): 419–24 e411.
CAS PubMed Статья Google ученый
Jarow JP. Эндокринные причины мужского бесплодия. Урологические клиники Северной Америки. 2003. 30 (1): 83–90.
Артикул Google ученый
Beastall GH, Фергюсон К.М., О’Рейли Д.С., Сет Дж., Шеридан Б. Анализы на фолликулостимулирующий гормон и лютеинизирующий гормон: руководство по предоставлению услуг в области клинической биохимии. Энн Клин Биохим. 1987. 24 (Pt 3): 246–62.
CAS PubMed Статья Google ученый
Беннет А., Бужан Л., Плантавид М., Барб П., Карон П., Луве Дж. Частота пульса лютеинизирующего гормона и биологическая активность in vitro при мужском идиопатическом бесплодии.Fertil Steril. 1991. 55 (3): 612–8.
CAS PubMed Статья Google ученый
Sheth AR, Shah GV, Mugatwala PP. Уровни лютеинизирующего гормона в сперме фертильных и бесплодных мужчин и возможное значение лютеинизирующего гормона в метаболизме сперматозоидов. Fertil Steril. 1976. 27 (8): 933–6.
CAS PubMed Статья Google ученый
Sun LP, Du QZ, Song YP, Yu JN, Wang SJ, Sang L, Song LW, Yue YM, Lian YZ, Zhang SL и др.Полиморфизм рецепторов лютеинизирующего гормона и генов гипоталамического гонадотропин-рилизинг-гормона и их влияние на качественные характеристики спермы быков китайской голштинской породы. Mol Biol Rep. 2012; 39 (6): 7117–23.
CAS PubMed Статья Google ученый
Sun LP, Song YP, Liu JJ, Liu XR, Guo AZ, Yang LG. Дифференциальная экспрессия рецептора лютеинизирующего гормона, рецептора андрогена и белка теплового шока 70 в семенниках мышей, перенесенных на большие расстояния.Genetics Mol Res. 2015; 14 (3): 9985–93.
CAS Статья Google ученый
Пакарайнен Т., Чжан Ф.П., Макела С., Поутанен М., Хухтаниеми И. Заместительная терапия тестостероном вызывает сперматогенез и частично восстанавливает фертильность у мышей с нокаутом рецептора лютеинизирующего гормона. Эндокринология. 2005. 146 (2): 596–606.
CAS PubMed Статья Google ученый
Лю З., Ши X, Ван Л., Ян Й, Фу Кью, Тао М. Связь между мужскими репродуктивными характеристиками и результатами вспомогательных репродуктивных технологий (ВРТ). Biosci Rep.2017; 37 (3): BSR20170095.
CAS PubMed PubMed Central Статья Google ученый
Ковач Дж. Р., Смит Р. П., Каджипе М., Лэмб Д. И., Липшульц Л. И.. Мужчины с полным отсутствием нормальной морфологии сперматозоидов демонстрируют высокие показатели успеха без вспомогательной репродукции.Азиат Дж. Андрол. 2017; 19 (1): 39–42.
PubMed Google ученый
Chiu YH, Edifor R, Rosner BA, Nassan FL, Gaskins AJ, Minguez-Alarcon L, Williams PL, Tanrikut C, Hauser R, Chavarro JE, et al. Что вам говорит один образец спермы? Значение для исследования мужского фактора бесплодия. Am J Epidemiol. 2017; 186 (8): 918–26.
PubMed PubMed Central Статья Google ученый
Стокс-Ринер A, Терстон SW, Бразилия C, Guzick D, Liu F, Overstreet JW, Wang C, Sparks A, Redmon JB, Swan SH. Один образец спермы или 2? Выводы из исследования фертильных мужчин. Дж. Андрол. 2007. 28 (5): 638–43.
PubMed Статья Google ученый
Применение добавок тестостерона к сперме для улучшения подвижности сперматозоидов у мужчин с астенозооспермией
Petraglia F, Serour GI, Chapron C (2013) Изменение распространенности бесплодия.Int J Gynaecol Obstet 123 (Приложение 2): S4 – S8. DOI: 10.1016 / j.ijgo.2013.09.005
Артикул PubMed Google ученый
Tuntiseranee P, Olsen J, Chongsuvivatwong V, Limbutara S (1998) Плодовитость в регионах Таиланда и Европы: результаты основаны на времени ожидания беременности. Hum Reprod 13: 471–477
CAS Статья PubMed Google ученый
Jungwirth A, Giwercman A, Tournaye H, Diemer T, Kopa Z, Dohle G et al (2012) Рекомендации Европейской ассоциации урологов по мужскому бесплодию: обновление 2012 года. Eur Urol 62: 324–332. DOI: 10.1016 / j.eururo.2012.04.048
Артикул PubMed Google ученый
Фриц М.А., Сперофф Л. (2011) Мужское бесплодие. В: Fritz MA, Speroff L (eds) Клиническая гинекологическая эндокринология и бесплодие. Wolters Kluwer Health, Филадельфия, стр. 1249–1292
Google ученый
Luboshitzky R, Kaplan-Zverling M, Shen-Orr Z, Nave R, Herer P (2002) Баланс андрогенов / эстрогенов в семенной плазме у бесплодных мужчин. Int J Androl 25: 345–351
CAS Статья PubMed Google ученый
Всемирная организация здравоохранения (2010) Лабораторное руководство ВОЗ по исследованию и обработке спермы человека, 5-е изд. Всемирная организация здравоохранения, Женева
Google ученый
Guzick DS, Overstreet JW, Factor-Litvak P, Brazil CK, Nakajima ST, Coutifaris C et al (2001) Морфология, подвижность и концентрация сперматозоидов у фертильных и бесплодных мужчин. N Engl J Med 345: 1388–1393. DOI: 10.1056 / NEJMoa003005
CAS Статья PubMed Google ученый
Casper RF, Meriano JS, Jarvi KA, Cowan L, Lucato ML (1996) Тест на гипоосмотическое набухание для отбора жизнеспособных сперматозоидов для интрацитоплазматической инъекции сперматозоидов у мужчин с полной астенозооспермией.Fertil Steril 65: 972–976
CAS Статья PubMed Google ученый
Dimitriadou F, Rizos D, Mantzavinos T, Arvaniti K, Voutsina K, Prapa A et al (1995) Влияние пентоксифиллина на подвижность сперматозоидов, оплодотворение ооцитов, качество эмбриона и исход беременности при экстракорпоральном оплодотворении программа. Fertil Steril 63: 880–886
CAS Статья PubMed Google ученый
Tournaye H, Van der Linden M, Van den Abbeel E, Devroey P, Van Steirteghem A (1993) Влияние пентоксифиллина на имплантацию и постимплантационное развитие эмбрионов мыши in vitro. Репродукция человека 8: 1948–1954
CAS Статья PubMed Google ученый
Рыбарь Р., Копецка В., Приносилова П., Маркова П., Рубес Дж. (2011) Мужское ожирение и возраст в зависимости от параметров спермы и целостности хроматина сперматозоидов. Андрология 43: 286–291.DOI: 10.1111 / j.1439-0272.2010.01057.x
CAS Статья PubMed Google ученый
Bonanno O, Romeo G, Asero P, Pezzino FM, Castiglione R, Burrello N et al (2016) В сперме пациентов с тяжелой астенозооспермией наблюдаются биохимические, молекулярные и геномные изменения. Репродукция 152: 695–704. DOI: 10.1530 / REP-16-0342
CAS Статья PubMed Google ученый
Peluso G, Palmieri A, Cozza PP, Morrone G, Verze P, Longo N. et al (2013) Исследование фрагментации семенной ДНК и подвижности сперматозоидов у бесплодных субъектов. Arch Ital urol Androl 85: 8–13. DOI: 10.4081 / aiua.2013.1.8
Артикул PubMed Google ученый
Zhang X, Diao R, Zhu X, Li Z, Cai Z (2015) Метаболическая характеристика астенозооспермии с использованием ненаправленной метаболомики семенной плазмы.Clin Chim Acta 450: 254–261. DOI: 10.1016 / j.cca.2015.09.001
CAS Статья PubMed Google ученый
Morse HC, Horike N, Rowley MJ, Heller CG (1973) Концентрации тестостерона в семенниках нормальных мужчин: эффекты введения пропионата тестостерона. J Clin Endocrinol Metab 37: 882–886. DOI: 10.1210 / jcem-37-6-882
CAS Статья PubMed Google ученый
McLachlan RI, O’Donnell L, Meachem SJ, Stanton PG, de Kretser DM, Pratis K et al (2002) Гормональная регуляция сперматогенеза у приматов и человека: идеи для разработки мужских гормональных контрацептивов. Дж. Андрол 23: 149–162
CAS PubMed Google ученый
Zhou Q, Nie R, Prins GS, Saunders PT, Katzenellenbogen BS, Hess RA (2002) Локализация рецепторов андрогенов и эстрогенов в репродуктивном тракте взрослых самцов мышей.Дж. Андрол 23: 870–881
CAS PubMed Google ученый
Walker WH (2010) Неклассические действия тестостерона и сперматогенеза. Philos Trans R Soc Lond Ser B Biol Sci 365: 1557–1569. DOI: 10.1098 / rstb.2009.0258
CAS Статья Google ученый
Solakidi S, Psarra AM, Nikolaropoulos S, Sekeris CE (2005) Альфа- и бета-рецепторы эстрогенов (ERalpha и ERbeta) и андрогенные рецепторы (AR) в сперме человека: локализация ERbeta и AR в митохондриях средней части .Hum Reprod 20: 3481–3487. DOI: 10.1093 / humrep / dei267
CAS Статья PubMed Google ученый
Aquila S, Middea E, Catalano S, Marsico S, Lanzino M, Casaburi I et al (2007) Сперма человека экспрессирует функциональный рецептор андрогенов: влияние на путь PI3K / AKT. Hum Reprod 22: 2594–2605. DOI: 10.1093 / humrep / dem243
CAS Статья PubMed Google ученый
Walker WH (2011) Передача сигналов тестостерона и регуляция сперматогенеза. Сперматогенез 1: 116–120. DOI: 10.4161 / spmg.1.2.16956
Артикул PubMed PubMed Central Google ученый
Шанг Й, Майерс М., Браун М. (2002) Формирование комплекса транскрипции андрогенного рецептора. Mol Cell 9: 601–610
CAS Статья PubMed Google ученый
Zhang Q, Bai Q, Yuan Y, Liu P, Qiao J (2010) Оценка уровней эстрадиола и тестостерона в семенной жидкости как предикторов сперматогенеза человека. Дж. Андрол 31: 215–220. DOI: 10.2164 / jandrol.109.007609
CAS Статья PubMed Google ученый
Chomsrimek N, Choktanasiri W, Wongkularb A, O-Prasertsawat P (2008) Влияние времени между эякуляцией и анализом на подвижность сперматозоидов. Thai J Obstet Gynaecol 16: 109–114
Google ученый
Манн Т., Джонс Р., Шеринс Р.Дж. (1980) Фруктолиз в сперматозоидах человека в нормальных и патологических условиях. Дж. Андрол 1: 229–233
CAS Статья Google ученый
Ren D, Navarro B, Perez G, Jackson AC, Hsu S, Shi Q et al (2001) Ионный канал спермы, необходимый для подвижности сперматозоидов и мужской фертильности. Природа 413: 603–609. DOI: 10.1038 / 35098027
CAS Статья PubMed Google ученый
Loux SC, Crawford KR, Ing NH, Gonzalez-Fernandez L, Macias-Garcia B, Love CC et al (2013) CatSper и взаимосвязь гиперактивированной подвижности с внутриклеточным кальцием и кинетикой pH в сперме лошадей. Биол Репрод 89: 123. DOI: 10.1095 / biolreprod.113.111708
Артикул PubMed Google ученый
Обычные химические вещества в косметике, мыло связано с плохим качеством спермы
Лиза Рапапорт, Reuters Health
(Reuters Health) — Мужчины, подвергшиеся воздействию общих химических веществ, известных как парабены, имеют более низкий уровень тестостерона и больше аномальных сперматозоидов Согласно исследованию, которое предполагает, что эти ингредиенты могут способствовать бесплодию, имеют форму и медленно движутся.
Исследователи изучили лабораторные тесты, проведенные на 315 пациентах мужского пола в клинике репродуктивной медицины в Польше, чтобы выявить проблемы с репродуктивной функцией. Все мужчины предоставили образцы мочи, слюны, крови и спермы для анализа.
По сравнению с мужчинами, у которых в моче была низкая концентрация парабенов, у мужчин с высокими концентрациями химических веществ также была большая доля сперматозоидов с так называемой аномальной морфологией, необычным размером или формой, что связано с бесплодием. .
Более высокие уровни парабенов в моче также были связаны с повреждением ДНК в сперматозоидах и так называемым снижением подвижности или более медленным движением сперматозоидов, что может способствовать бесплодию из-за невозможности пройти достаточно далеко, чтобы добраться до яйцеклетки.
«Мы наблюдали влияние парабенов на качество спермы», — сказала ведущий автор исследования Джоанна Юревич из Института медицины труда Нофера в Лодзи.
«Избежать парабенов очень сложно, потому что они широко распространены, но мы можем попытаться минимизировать воздействие, используя только средства личной гигиены, на этикетке которых указано, что в конкретном продукте нет парабенов», — сказал Юревич по электронной почте.
Парабены — широко используемые консерванты в косметических продуктах, включая мыло, кремы и макияж. Наиболее распространенными парабенами в косметике являются метилпарабен, пропилпарабен и бутилпарабен. Обычно несколько парабенов используются в комбинации для повышения их эффективности.
Некоторые парабены запрещены в косметике в Европейском Союзе, но Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США не ограничивает использование ингредиентов.
Прошлые исследования на животных показали, что парабены могут имитировать гормон эстроген и снижать уровень тестостерона, отмечают авторы в журнале Journal of Occupational and Environment Medicine.
Парабены и другие так называемые гормональные разрушители могут иметь побочные эффекты на развитие, репродуктивную, неврологическую и иммунную системы, и их можно найти в фармацевтических препаратах, косметике, пестицидах, пластмассах, детергентах, продуктах питания, игрушках и антипиренах. Национальные институты здравоохранения США.
Текущее исследование обнаружило, в частности, одно химическое вещество, бутилпарабен, связанное с увеличением процента сперматозоидов аномального размера и формы, а также снижением подвижности сперматозоидов.
Другое химическое вещество, этилпарабен, было связано только со спермой нетипичного размера и формы.
Помимо небольшого размера, другие ограничения исследования включают отсутствие данных о других экологических или медицинских факторах, которые могут повлиять на качество спермы или бесплодие. Поскольку все мужчины присоединились к исследованию после посещения клиники репродуктивного здоровья, также возможно, что результаты могут не относиться к другим мужчинам.
Ученые не знают, какое именно количество парабенов может быть вредным и как именно они действуют в организме человека, нанося вред фертильности.
«Никто на самом деле не знает механизма действия этих соединений», — сказала Мариса Бартоломей, содиректор программы эпигенетики в Медицинской школе Перельмана Пенсильванского университета в Филадельфии.
Парабены настолько распространены, что их трудно избежать.
«Парабены входят в состав многих продуктов: солнцезащитных кремов, лосьонов для тела, лосьонов и очищающих средств для лица, туши, разных помад, мыла для рук, шампуня, кондиционеров, спреев, гелей и некоторых пищевых продуктов», — сказал Бартоломей, не участвовавший в исследование, сказано по электронной почте.
Продукты с надписью «без парабенов» также не обязательно являются безопасными.
«Многие из нас задаются вопросом, какие существуют заменители этих химикатов, и лучше ли они и были ли они протестированы», — сказал Бартоломей.
ИСТОЧНИК: bit.ly/2vGWge0 Журнал профессиональной и экологической медицины, онлайн 7 июля 2017 г.
Терапия тестостероном не лечит эякуляторную дисфункцию
Согласно новому исследованию, опубликованному в журнале клинической эндокринологии и метаболизма Журнала эндокринологии и метаболизма, у мужчин с нарушениями эякуляции и низким уровнем тестостерона не наблюдалось улучшения сексуальной функции после прохождения заместительной терапии тестостероном.
По оценкам, от 10 до 18 процентов мужчин имеют проблемы с неспособностью к эякуляции, уменьшением объема эякуляции, уменьшением силы эякуляции и задержкой времени до эякуляции. Это отдельная нейробиологическая проблема от эректильной дисфункции, и не существует одобренного FDA лечения этого состояния.
«Это первое клиническое испытание, посвященное лечению очень распространенного, но плохо изученного состояния, которое влияет на физическое здоровье мужчин, а также на их межличностные отношения», — сказал один из авторов исследования Дариус А.Падуч, доктор медицинских наук, Пресвитерианской больницы Нью-Йорка / Медицинского центра Вейл Корнелл и Медицинского колледжа Вейл Корнелл в Нью-Йорке, штат Нью-Йорк. «Хотя участники этого исследования не испытали какого-либо значительного улучшения эякуляторной функции, мы надеемся, что наша работа будет стимулировать разработку дополнительных клинических испытаний для поиска методов лечения этого состояния».
В рамках многоцентрового двойного слепого рандомизированного плацебо-контролируемого 16-недельного исследования 76 мужчинам с эякуляторной дисфункцией было назначено либо 2-процентное нанесение на кожу раствора тестостерона, либо плацебо.Шестьдесят шесть человек завершили исследование. Все мужчины были 26 лет и старше с общим уровнем тестостерона менее 300 нг / дл, определенным в двух отдельных тестах.
Во время исследования у участников периодически измеряли уровень тестостерона, чтобы определить, насколько хорошо работает заместительная гормональная терапия. Чтобы измерить эякуляторную функцию, исследователи собрали образцы спермы и попросили участников заполнить анкеты и журналы сексуального здоровья.
Хотя мужчины, получавшие заместительную терапию тестостероном, имели более высокие баллы по анкете мужского сексуального здоровья по эякуляторной дисфункции, чем мужчины, принимавшие плацебо, разница была слишком мала, чтобы быть статистически значимой.Исследователи также не обнаружили или не обнаружили улучшения объема эякулята или оргазмической функции.
Одно из возможных объяснений может заключаться в том, что терапия тестостероном не была эффективной у всех мужчин, которые ее получали. По словам Падуч, среди участников, которые использовали раствор тестостерона для местного применения на коже, около 70 процентов показали повышение уровня тестостерона в крови выше 300 нг / дл. Последующий анализ показал, что мужчины, у которых уровень тестостерона поднялся выше 300 нг / дл, действительно показали статистически значимое улучшение эякуляторной функции по сравнению с мужчинами, у которых уровень тестостерона не достиг этого порога.
«Наши результаты показывают, что врачи, которые лечат мужчин с эякуляторной дисфункцией, должны искать другие причины отсроченной эякуляции, кроме гипогонадизма», — сказал другой из авторов исследования, Шехзад Басария, доктор медицины из Бригама и женской больницы и Гарвардской медицинской школы в Бостоне. MA. «Необходимы дополнительные исследования, чтобы определить, может ли более длительный курс терапии тестостероном или другие варианты лечения принести пользу мужчинам с эякуляторной дисфункцией».
Руководящие принципы клинической практики эндокринного общества по терапии тестостероном у взрослых мужчин рекомендуют назначать тестостерон только мужчинам с однозначно низким уровнем гормона и пониженным либидо, эректильной дисфункцией или другими симптомами гипогонадизма, состояния, которое возникает из-за низкого уровня тестостерона.
Среди других авторов исследования — Паула Пользер и Сяо Ни из исследовательских лабораторий Eli Lilly and Company в Индианаполисе, штат Индиана. Eli Lilly and Company спонсировали исследование.
Исследование « Замена тестостерона у мужчин с дефицитом андрогенов с эякуляторной дисфункцией: рандомизированное контролируемое исследование», было опубликовано на сайте http://press.endocrine.org/doi/10.1210/jc.2014-4434, до Распечатать.
О эндокринном обществе
Эндокринологи занимаются решением самых насущных проблем со здоровьем нашего времени, от диабета и ожирения до бесплодия, здоровья костей и гормональных онкологических заболеваний.Эндокринологическое общество — старейшая и крупнейшая в мире организация ученых, занимающихся исследованиями гормонов, и врачей, которые заботятся о людях с гормональными заболеваниями.
Общество насчитывает более 18 000 членов, включая ученых, врачей, преподавателей, медсестер и студентов из 122 стран.

