Лечение синдрома грушевидной мышцы, записаться на прием к неврологу в Москве
Грушевидная мышца. Строение и функции
Грушевидная мышца по форме напоминает равнобедренный треугольник. Широкой своей частью эта мышца крепится к внутренней поверхности крестца и выходит из таза через большое седалищное отверстие. Грушевидная мышца занимает не все седалищное отверстие, выше через него выходят верхние ягодичные артерия и нерв, а ниже — нижняя ягодичная артерия и седалищный нерв. Ближе к тазобедренному суставу переходит в сухожилие и крепится к бедренной кости. Снаружи она покрыта большой ягодичной мышцей. Располагается в довольно неблагоприятных физиологических условиях: плотно прилегает ко всем располагающимся рядом анатомическим структурам, и не может не испытывать их влияния. Иннервируется из крестцового сплетения нервными корешками S1-S2. Питание получает из нижней ягодичной, запирательной и внутренней половой артерий. Основные функции грушевидной мышцы — поворот бедра кнаружи с незначительным отведением в сторону, фиксация тазобедренного сустава.
Синдром грушевидной мышцы
При нарушении в мышце редко возникают дистрофические изменения, чаще встречаются контрактуры и миотонические явления. Все неприятные ощущения при этом синдроме связаны с ущемлением воспаленной и спазмированной грушевидной мышцей седалищного нерва, полового нерва, заднего кожного нерва бедра, нижнего ягодичного нерва, ягодичной артерии и сосудов седалищного нерва.
Болевой синдром локализуется в ягодичной области, может распространяться в паховую область, верхнюю часть бедра, и даже в голень. Ноющая, тянущая, боль может возникать в ягодице, крестцово-подвздошном и тазобедренном суставах. Она усиливается при ходьбе, в длительном положении стоя, при приведении бедра. Боль несколько стихает в положении лежа и сидя с разведенными ногами.
При компрессии седалищного нерва и его сосудов боль имеет ярко выраженный вегетативный характер: возникают ощущения зябкости, жжения, одеревенения. Возможны кратковременные спазмы сосудов ноги, приводящие к перемежающейся хромоте — пациент вынужден при ходьбе останавливаться, садиться или ложиться; кожа ноги бледнеет; после отдыха больной может продолжать ходьбу, но вскоре у него повторяется тот же приступ.
Нередко тоническое напряжение грушевидной мышцы сочетается с подобным состоянием других мышц тазового дна. При синдроме грушевидной мышцы почти всегда есть легкие сфинктерные нарушения: небольшая пауза перед началом мочеиспускания.
Причины возникновения
Миф №1 Цитата из уважаемого ресурса: «Многие считают, что это (возникновение синдрома грушевидной мышцы) происходит, когда грушевидная мышца спазмируется и начинает придавливать нерв к тазовой кости». — Да, причина возникновения боли, определенно в этом, но причина возникновения синдрома в том ЧТО вызвало болезненное сокращение и воспаление в грушевидной мышце
Причин возникновения столь неприятного состояния довольно много:
- Первичное нарушение грушевидной мышцы (например, при неудачной иньекции с проколом грушевидной мышцы)
- Воспалительные явления в тазобедренном суставе (например, при коксартрозе)
- Заболевания органов малого таза (моче-половая система)
- Проблемы в крестцово-подвздошном сочленении и крестце (травмы, новообразования)
- Ущемление спинномозговых корешков поясничного и крестцового отделов позвоночника
- Истинное воспаление седалищного нерва (встречается довольно редко)
Вопреки расхожему мнению, внешние факторы не имеют сильного влияния на грушевидную мышцу: от ударов и низких температур она защищена большой ягодичной мышцей.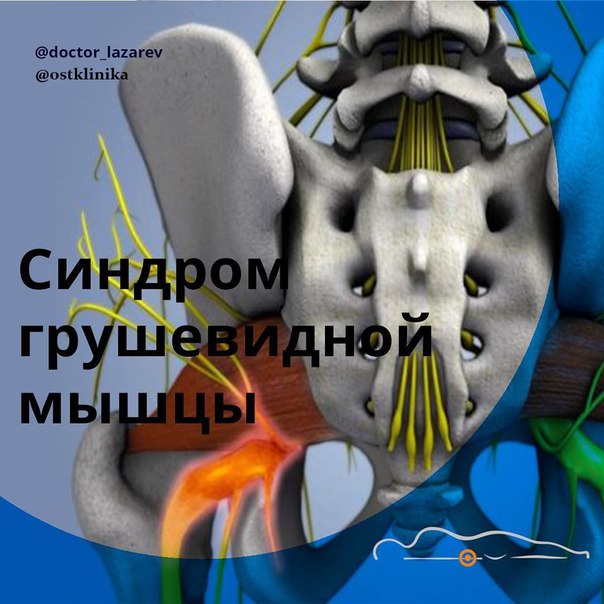
Диагностика при синдроме грушевидной мышцы
Для распознания синдрома грушевидной мышцы
используются такие методы как:- Определенные мануальные тесты
- Неврологические тесты
- Инфильтрация грушевидной мышцы новокаином с оценкой возникающих при этом положительных сдвигов
Распознать синдром грушевидной мышцы не составляет большого труда, намного сложнее, но абсолютно необходимо выяснить его истинную причину. То, что синдром грушевидной мышцы может быть конечным диагнозом — очередной миф.
Исследование самой грушевидной мышцы может быть затруднено, поэтому если нет указаний на ее повреждения, ее исследуют в последнюю очередь.
При подтверждении синдрома грушевидной мышцы исследование начинают с МРТ поясничного отдела позвоночника и УЗИ органов малого таза. Затем может быть проведено рентгенологическое исследование тазобедренного сустава, для возможного выявления коксартроза на ранней стадии.
Лечение при синдроме грушевидной мышцы
Классическими методами лечения грушевидной мышцы считаются растяжение и массаж мышцы, воздействие согревающими физиопроцедурами — и это очередное заблуждение. Эти процедуры помогают снять боль лишь на какое-то время, а физиопроцедуры при воспалительном процессе даже противопоказаны.
Приемы мануальной терапии, направленные на мобилизацию пораженного позвоночного двигательного сегмента, также помогают снять боль и частично восстановить кровоток и иннервацию грушевидной мышцы, но если истинная причина в межпозвонковой грыже поясничного отдела позвоночника больших размеров, то любая даже самая щадящая мануальная терапия может быть опасна.
Гимнастические упражнения направленные на растяжение грушевидной мышцы, также не избавят от причины. Целесообразна коррекция двигательного стереотипа, избегание провоцирующих нагрузок и поз.
Возможно назначение негормональных противововпалительных препаратов и миорелаксантов, обладающих анальгетическими свойствами, но и они не избавят от боли надолго.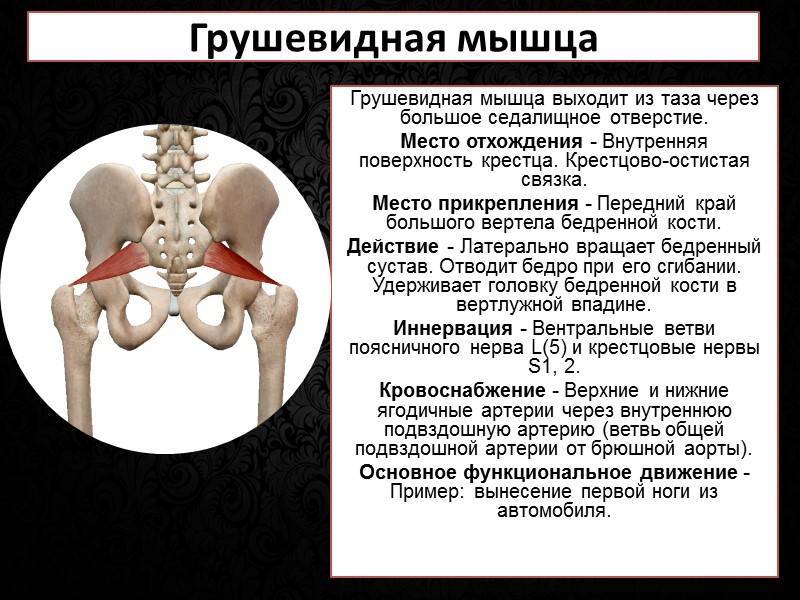
Предлагают поочередно проводить новокаиновую блокаду нервного корешка и новокаинизацию грушевидной мышцы с одновременным расслаблением мышц ягодичной области при помощи массажа. Но и это будет только временная мера.
Миф №4 — Ботокс. Токсин ботулинический, широко используется в косметологии, с недавних времен используется при лечении миофасциальных болевых синдромах, является нейротоксином. Временно подавляет нервно-мышечное проведение, тем самым способствует снижению боли и расслабляет спазмированную мышцу.
Реальность состоит в том, что все эти меры не могут считаться лечением синдрома грушевидной мышцы. Они лишь помогают в определенной мере снять боль до того момента, пока не будет выяснена истинная причина возникновения синдрома и не начнется ее устранение.
Избавляться надо не от боли, а от причины ее вызвавшей.
Способ лечения синдрома грушевидной мышцы
Изобретение относится к медицине, в частности к неврологии, рефлексотерапии, и предназначено для лечения больных при наличии синдрома грушевидной мышцы.
Синдром грушевидной мышцы — болевой синдром, локализующийся в ягодичной области с возможной иррадиацией в бедро и голень по задней и наружной поверхности, в паховую область.
Синдром грушевидной мышцы является самой распространенной туннельной невропатией. Компрессия корешка L5 или S1, а также неудачные инъекции лекарственных веществ вызывают патологическое напряжение грушевидной мышцы, что ведет к сдавливанию седалищного нерва или, при высоком отхождении, его ветвей, а также сосудов, сопровождающих его в подгрушевидном пространстве.
Непосредственными причинами возникновения первичного поражения грушевидной мышцы могут быть:
— растяжение,
— травма пояснично-крестцовой и ягодичной областей,
— перетренированность мышц,
— длительное пребывание в анталгической позе,
— неудачная инъекция лекарственных средств в область грушевидной мышцы,
— переохлаждение,
— оссифицирующий миозит.
Возникновение вторичного синдрома грушевидной мышцы может быть при:
— заболевании крестцово-подвздошного сочленения,
— заболевании малого таза, к примеру при гинекологических болезнях.
Вертеброгенная патология может привести к рефлекторному спазму мышц. Развивающийся по этой схеме синдром грушевидной мышцы (не корешковый), имеющий мышечно-тонические проявления, является одним из наиболее часто встречающихся вариантов бедренных и поясничных болей. При дискогенных радикулопатиях с поражением спинномозговых корешков наблюдается патологическое напряжение грушевидной мышцы в виде спазма. В этом случае в наличии клиническое сочетание корешковых и рефлекторных механизмов с возникающими неврологическими проявлениями вертеброгенной патологии.
Таким образом, становится понятным, что могут быть вертеброгенные и невертеброгенные причины синдрома грушевидной мышцы.
Вертеброгенные причины:
— травмы позвоночника и спинномозговых корешков,
— опухоли позвоночника и спинномозговых корешков,
— радикулопатия L1 — S1 корешков,
— поясничный стеноз.
Невертеброгенные причины:
— миофасциальный болевой синдром,
— отраженные боли, возникающие при заболеваниях внутренних органов.
Грушевидная мышца (m. piriformis) — это плоский равнобедренный треугольник. Начало мышца берет от передней поверхности крестцовой кости, дальше от оси (латеральнее) второго-четвертого крестцовых отверстий (основание треугольника). Дополняется грушевидная мышца волокнами, которые начинаются в большой седалищной вырезке подвздошной кости, иногда от крестцово-остистой связки.
Грушевидная мышца начинается в области капсулы крестцово-подвздошного сочленения. Дальше через большое седалищное отверстие ее пучки выходят из малого таза, после переходят в короткое и узкое сухожилие, которое прикрепляется к медиальной поверхности большого вертела бедра. Здесь находится слизистая сумка.
Грушевидная мышца не занимает все седалищное отверстие, она образует верхнюю и нижнюю щель. Верхняя щель занята верхней ягодичной артерией и нервом.
Функционально грушевидная мышца предназначена для отведения бедра и ротации его кнаружи. Она одновременно разгибает и отводит бедро, а также вращает его при резкой флексорно-абдукционной позе. Эта мышца необходима для «приякоривания» головки бедра по аналогии с функцией надостной мышцы по отношению к головке плечевой кости. Она удерживает бедро от быстрой внутренней ротации в первой стадии бега и ходьбы. Также с ее помощью создается косое усилие крестцу, и за счет нижней части мышцы обеспечивается «стригущее» усилие для крестцово-подвздошного сочленения — тянет вперед свою сторону основания крестца, а его вершину назад. Эта мышца способствует качанию (антинутации) крестца. Если нутирующие мышцы тянут крестец вперед, грушевидная мышца тянет назад его нижние отделы в сторону задних отделов безымянных костей.
Контрактура грушевидной мышцы приводит к легкому растяжению ее антагонистов — аддукторов бедра. Однако они одновременно вращают бедро кнаружи и являются в этом отношении синергистом грушевидной мышцы. Частично средняя ягодичная мышца вращает бедро внутрь, также она отводит бедро, не являясь полным антагонистом грушевидной мышцы.
Таким образом, в отношении функции отведения бедра все ягодичные мышцы являются агонистами грушевидной мышцы, а все аддукторы — антагонистами. Более сложными комплексами мышц осуществляются вращательные движения.
Ствол седалищного нерва в 90% случаев выходит в ягодичную область из полости таза под грушевидной мышцей. В 10% случаев он при переходе в ягодичную область прободает грушевидную мышцу. Предпосылка к компрессии седалищного нерва — индурация грушевидной мышцы, возникающая при ее асептическом воспалении. Измененная грушевидная мышца способна сдавливать седалищный нерв, а также другие ветви второго-четвертого крестцовых нервов — нижний ягодичный нерв, задний кожный нерв бедра, половой нерв.
Таким образом, при возникновении синдрома грушевидной мышцы может быть:
— сдавление седалищного нерва между крестцово-остистой связкой и измененной грушевидной мышцей,
— сдавление седалищного нерва измененной грушевидной мышцей при его прохождении через мышцу (вариант развития седалищного нерва),
— сдавление ветвей второго, третьего, четвертого крестцовых нервов, нижнего ягодичного нерва, заднего кожного нерва бедра, полового нерва.
Клиническая картина синдрома грушевидной мышцы проявляется локальными симптомами, симптомами сдавления седалищного нерва, симптомами сдавления нижней ягодичной артерии, сосудов седалищного нерва.
К локальным симптомам относятся:
— тянущая, ноющая, «мозжащая» боль в ягодице, в тазобедренном и крестцово-подвздошном суставах, усиливающаяся в положении стоя, при ходьбе, при приведении бедра и в полуприседе на корточках,
— в положении лежа, в положении сидя с разведенными ногами боль немного стихает,
— если хорошо расслабить большую ягодичную мышцу, под ней можно прощупать плотную, болезненную при натяжении грушевидную мышцу (симптом Бонне-Бобровниковой),
— в точке грушевидной мышцы на задней поверхности ноги появляется боль при перкуссии (симптом Виленкина),
— проявляется болезненность седалищной ости, на которую натыкается ощупывающий палец при интенсивном скольжении от седалищного бугра медиально вверх,
— нередко тоническое напряжение грушевидной мышцы может сочетаться с подобным состоянием прочих мышц тазового дна — внутренней запирательной, копчиковой, леватора ануса и других, в таких случаях говорится о синдроме тазового дна.
Синдром грушевидной мышцы почти всегда сопровождают легкие сфинктерные нарушения: перед началом мочеиспускания возникает небольшая пауза.
Симптомами сдавления седалищного нерва и сосудов в подгрушевидном пространстве являются:
— боли при компрессии седалищного нерва имеют тупой, «мозжащий» характер с присутствующей вегетативной окраской (ощущения одеревенения, зябкости, жжения),
— происходит иррадиация боли по всей ноге или же преимущественно по зоне иннервации малоберцового и большеберцового нервов,
— провоцирующими факторами сдавления являются стрессовые ситуации, перемена погоды, тепло,
— иногда происходит снижение ахиллова рефлекса, поверхностной чувствительности,
— если вовлечены преимущественно волокна, формирующие большеберцовый нерв, боль начинает локализоваться в задней группе мышц голени: при ходьбе, при пробе Ласега; также болезненность отмечается в икроножной и камбаловидной мышцах.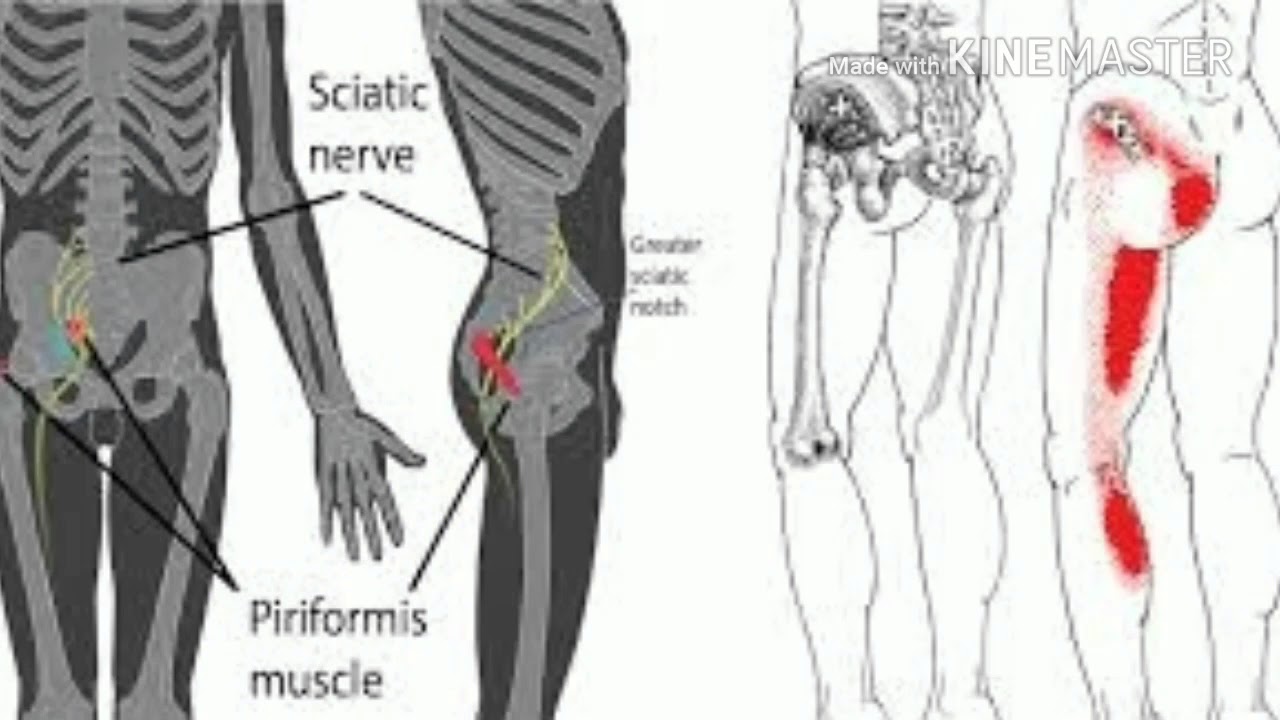
Симптомами сдавления сосудов седалищного нерва и нижней ягодичной артерии являются резкий спазм сосудов ноги, который приводит к перемежающейся хромоте: пациенту при ходьбе приходится останавливаться, садиться, ложиться; кожа на ноге бледнеет; после отдыха больной способен продолжить ходьбу, но вскоре тот же приступ повторяется.
Важный диагностический тест, который подтверждает ведущую роль грушевидной мышцы в формировании клинической картины — инфильтрация новокаином грушевидной мышцы с оценкой положительных сдвигов, которые при этом возникают.
Известен способ лечения больных с синдромом грушевидной мышцы, заключающийся в проведении иглорефлексотерапии путем воздействия на стандартные рефлексогенные точки (RU 2279869 С2, 20.07.2006). Однако этот способ не обеспечивает воздействие на различные звенья патогенеза данного синдрома.
Известен способ блокады при синдроме грушевидной мышцы, включающий введение иглы через кожу в брюшко грушевидной мышцы, послойную инфильтрацию анестетиком и введение 10 мл медикаментозного обезболивающего средства в мышцу (Коган О. Г., Петров Б.Г., Шмидт И.Р. Лечебные медикаментозные блокады при остеохондрозе позвоночника. Кемеровское книжное издательство. 1988. С. 112-114). Однако и этот способ обеспечивает только временное обезболивание.
Г., Петров Б.Г., Шмидт И.Р. Лечебные медикаментозные блокады при остеохондрозе позвоночника. Кемеровское книжное издательство. 1988. С. 112-114). Однако и этот способ обеспечивает только временное обезболивание.
Кроме того, при лечении данным способом не достигается стойкого излечения синдрома, и очень часто вновь наступают рецидивы. Анестетик действует кратковременно, является аллергенным препаратом и при неоднократном введении может вызвать воспалительную реакцию.
Наиболее близким является известный способ лечения при синдроме грушевидной мышцы, при котором осуществляют точечный массаж зоны триггера с последующим введением в него раствора анестетика (RU 2387440 С2, 27.04.2010). Однако данный способ позволяет обеспечить лишь временное обезболивание зоны высокой болезненности, но не воздействует на другие звенья патогенеза данной патологии.
Технический результат заявленного изобретения заключается в уменьшении клинических симптомов, сокращении сроков и методов лечения, а также увеличении сроков ремиссии за счет сочетанного синергитического воздействия иглорефлексотерапии в наиболее оптимальную для воздействия точку, которое усиливает функциональную активность клетки, обусловленную влиянием в том числе на проводимость импульса по нервным клеткам, нейромышечную передачу, а также воздействуя на микроциркуляторное русло, и вакуумно-градиентной терапии (ВГТ), которая значительно усиливает уже начавшееся воздействие на микроциркуляторное русло.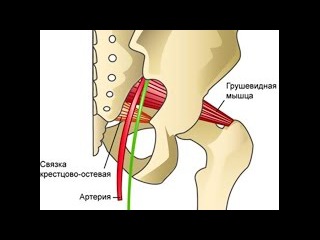
Воздействие ВГТ приводит к своеобразному метаболическому «микровзрыву» имбибированных тканевых элементов, обусловленному высвобождением воспалительных и противовоспалительных медиаторов и гормонов, выделением биологически активных субстратов (гепарин, гистамии, простагландины, цитокины). В результате этого снижается сосудистый тонус, расширяется просвет артериол, прекапилляров и венул за счет стимуляции синтеза оксида азота эндотелием микрососудов, увеличивается число функционирующих капилляров, что, в свою очередь, способствует повышению локальной температуры тканей (на 3-5°С). При этом происходит разрыхление слипшихся слоев тканей, пучков миофибрилл, элементов соединительной ткани — коллагеновых и эластиновых волокон, снижается вязкость и одновременно с этим увеличивается текучесть геля основного вещества, что обусловливает активное дренирование интерстициального пространства.
Возникающий в тканях двойной, горизонтально-вертикальный, градиент давлений изменяет жидкокристаллическую структуру цитозоля клеток (тиксотропное действие), активирует регуляторы локального кровотока (гистамин, плазмакинины, простагландины и др. ), которые увеличивают количество артериоло-венулярных анастомозов и функционально активных капилляров до 45 раз, а объемную скорость кровотока в них — в 4-5 раз. Это, в свою очередь, способствует увеличению разности градиентов гидростатического и онкотического давлений в поверхностных и глубжележащих микрососудах, что приводит к нарастанию конвекционного потока жидкостей и обменных процессов в зоне микроциркуляции.
), которые увеличивают количество артериоло-венулярных анастомозов и функционально активных капилляров до 45 раз, а объемную скорость кровотока в них — в 4-5 раз. Это, в свою очередь, способствует увеличению разности градиентов гидростатического и онкотического давлений в поверхностных и глубжележащих микрососудах, что приводит к нарастанию конвекционного потока жидкостей и обменных процессов в зоне микроциркуляции.
Таким образом, нами было установлено, что эти два метода (иглорефлексотерапия и ВГТ) не просто демонстрируют сумму эффектов, а находятся в синергетическом взаимодействии друг с другом, усиливая эффект каждого в отдельности.
Предложенный нами алгоритм лечения синдрома грушевидной мышцы направлен не только на снятие болевого синдрома, но и на исключение самой причины, по которой возникло заболевание. Данное заболевание не следует рассматривать как местное проявление боли, а следует рассматривать как многокомпонентный и взаимосвязанный симптомокомплекс.
Способ осуществляется следующим образом.
Больным проводили клинико-неврологическое и рентгенологическое обследование и общий осмотр,
Сначала определяют точку путем построения треугольника, вершинами которого являются большой вертел бедра, верхняя задняя ость подвздошной кости и седалищный бугор. От верхней задней ости на основание этого треугольника проводят биссектрису, на границе нижней и средней части которой располагается искомая точка. В полученную точку вертикально вводят иглу для рефлексотерапии до появления простреливающих болей. Затем над этой точкой с введенной в нее иглой устанавливают аппарат вакуумно-градиентной терапии с диаметром банки не менее 10 см. Воздействие осуществляют в переменном режиме в течение от 20 до 30 минут. Курс лечения составляет от 5 до 10 процедур. Процедуры проводят через день.
Пример 1
Больная Л., 39 лет, поступила с жалобами на боль в правой ягодичной области, иррадиирующую в правую ногу по боковой поверхности бедра до коленного сустава. Боль усиливается при перемене положения тела.
Из анамнеза: Вертеброневрологический анамнез — 5 лет. По поводу данного обострения в течение 15 дней лечилась в поликлинике: физиопроцедуры, медикаментозная терапия. В результате проведенного лечения отмечает слабоположительный эффект.
Объективно: Состояние удовлетворительное. Щадящая походка (прихрамывает на правую ногу). Пальпаторно определяется болезненность в точке проекции грушевидной мышцы справа с иррадиацией в ногу по боковой поверхности бедра. По ходу канала VB отмечается выраженная болезненность. Сухожильные рефлексы живые d=s. Чувствительных нарушений нет.
R-rp. ПОП: остеохондроз, L4-L5, L5-S1,1 период.
Диагноз: Поясничный остеохондроз L4-L5, L5-S1, 1 период, хронически рецидивирующее непрогредиентное течение, обострение, стационарная фаза, ирритативная стадия, синдром грушевидной мышцы справа, 3-4 степень клинических проявлений.
Лечение проводили посредством иглорефлексотерапии в сочетании с ВГТ. Сначала определяли точку для установки иглы путем построения треугольника, вершинами которого являются большой вертел бедра, верхняя задняя ость подвздошной кости и седалищный бугор. От верхней задней ости на основание этого треугольника проводят биссектрису, на границе нижней и средней части которой располагается искомая точка. В полученную точку вертикально вводят иглу для рефлексотерапии до появления простреливающих болей. Затем над этой точкой с введенной в нее иглой устанавливают аппарат вакуумно-градиентной терапии с диаметром банки не менее 10 см. Воздействие осуществляли в переменном режиме в течение 20 минут. Курс лечения составил 8 процедур. Процедуры проводили через день.
После проведенного курса лечения болевой синдром практически полностью купировался. Пальпаторно легкая болезненность, по ходу канала VB болевых ощущений нет.
При катамнестическом наблюдении в течение 3 лет проявление остеохондроза отмечалось однократно после тяжелой физической нагрузки, кратковременно (1-2 дня).
Пример 2
Больная С., 44 года, поступила с жалобами на боль в левой ягодичной области, иррадиирующую в левую ногу по боковой поверхности ноги до пяточной кости. Периодически признаки гипостезии в области голени и стопы.
Из анамнеза: Вертеброневрологический анамнез — 12 лет. Данное обострение в течение трех месяцев. Лечилась: медикаментозная терапия, физиопроцедуры, иглотерапия. В результате проведенного лечения отмечает незначительное улучшение.
Объективно: Состояние удовлетворительное. Сглажен поясничный лордоз. Пальпаторно определяется тупая боль в точке грушевидной мышцы слева с иррадиацией в ногу до подколенной области, по ходу канала VB. Сухожильные рефлексы живые d=s. Признаки гипостезии по ходу L5 корешка.
R-rp. ПОП: остеохондроз, L3-L4, L5-S1, 2 период.
Диагноз: Поясничный остеохондроз L3-L4, L5-S1, 2 период, хронически рецидивирующее непрогредиентное течение, дефицитарная стадия, синдром грушевидной мышцы слева, 3 степень клинических проявлений.
Лечение проводили посредством иглорефлексотерапии в сочетании с ВГТ. Сначала определяли точку для установки иглы путем построения треугольника, вершинами которого являются большой вертел бедра, верхняя задняя ость подвздошной кости и седалищный бугор. От верхней задней ости на основание этого треугольника проводят биссектрису, на границе нижней и средней части которой располагается искомая точка. В полученную точку вертикально вводят иглу для рефлексотерапии до появления простреливающих болей. Затем над этой точкой с введенной в нее иглой устанавливают аппарат вакуумно-градиентной терапии с диаметром банки не менее 10 см. Воздействие осуществляли в переменном режиме в течение 30 минут. Курс лечения составил 10 процедур. Процедуры проводили через день.
После проведенного курса лечения болевой синдром практически полностью купировался. Пальпаторно легкая болезненность в точке грушевидной мышцы, по ходу канала VB болевые ощущения купировались. Восстановилась чувствительность по ходу L5 корешка.
При катамнестическом наблюдении в течение трех лет проявление остеохондроза отмечалось однократно после тяжелой физической нагрузки. Кратковременно 2-3 дня.
Пример 3.
Больной Р., 35 лет, поступил с жалобами на боль в правой ягодичной области, иррадиирующую в правую ногу по боковой поверхности бедра до коленного сустава. Боль усиливается при перемене положения.
Из анамнеза: Вертеброневрологический анамнез 6 лет. По поводу данного обострения в течение 12 дней лечился в поликлинике: физиопроцедуры, медикаментозная терапия. В результате проведенного лечения отмечает слабоположительный эффект.
Объективно: состояние удовлетворительное. Щадящая походка (прихрамывает на правую ногу), пальпаторно определяется болезненность в точке проекции грушевидной мышцы с права с иррадиацией в ногу по боковой поверхности бедра. Также проводился тест на растяжение мышцы: больному, лежащему на спине, предлагается по возможности расслабить мышцы. С целью отвлечения внимания больного производится легкое тыльное сгибание-разгибание стопы исследуемой ноги. Затем врач сгибает ногу пациента в коленном и тазобедренном суставах одной рукой, оказывая давление на колено (по оси вертикально поставленного бедра), другой рукой ротирует и приводит бедро во внутрь.
Если при этом появляется боль в области большого вертела, т.е. в месте прикрепления грушевидной мышцы и в ягодице, симптом считается положительным. При проведении данного теста у пациента — положительный. Сухожильные рефлексы d-s, чувствительных нарушений нет.
R-rp. ПОП: остеохондроз, L4-L5, L5-S1, 1 период.
Диагноз: поясничный остеохондроз L4-L5, L5-S1, 1 период, хроническое рецидивирующее непрогредиентное течение, обострение, стационарная фаза, ирритативная стадия, синдром грушевидной мышцы справа, 3-4 степень клинических проявлений.
Лечение проводили посредством иглорефлексотерапии в сочетании с ВГТ. Сначала определяли точку для установки иглы путем построения треугольника, вершинами которого являются большой вертел бедра, верхняя задняя ость подвздошной кости и седалищный бугор. От верхней задней ости на основание этого треугольника проводят биссектрису, на границе нижней и средней части которой располагается искомая точка. В полученную точку вертикально вводят иглу для рефлексотерапии до появления простреливающих болей. Затем над этой точкой с введенной в нее иглой устанавливают аппарат вакуумно-градиентной терапии с диаметром банки не менее 10 см. Воздействие осуществляли в переменном режиме в течение 25 минут. Курс лечения составил 5 процедур. Процедуры проводили через день.
После проведенного курса лечения болевой синдром практически полностью купировался. Пальпаторно легкая болезненность по ходу канала VB, болевых ощущений нет. При проведении теста на растяжение грушевидной мышцы болевой синдром купировался.
По катамнестическим наблюдениям в течение 3 лет проявление остеохондроза отмечалось однократно после тяжелой физической нагрузки, кратковременно (1-2 дня).
Предлагаемый способ лечения был применен на 43-х пациентах, страдающих синдромом грушевидной мышцы. Среди обследованных выявлено 30% пациентов с легкой степенью тяжести заболевания с умеренным болевым синдромом, у 54% зарегистрирована средняя тяжесть заболевания с выраженным болевым синдромом, 16% с тяжелым течением заболевания с резко выраженным болевым синдромом.
У всех пациентов наблюдалась положительная динамика клинических синдромов в виде уменьшение болевого и мышечно-тонического синдромов, увеличение объема движения, восстановление чувствительных и двигательных нарушений, а также улучшение качества жизни пациента в целом.
В результате проведенного лечения патологические симптомы при исследовании неврологического статуса регрессировали на 50% к середине курса, с полным регрессом симптоматики у 85% пациентов к окончанию курса лечения.
Комплексная оценка результатов лечения позволила установить достоверно более высокое значительное улучшение в группе пациентов с синдромом грушевидной мышцы, получавших сочетанное воздействие акупунктуры и ВГТ (85%), чем в группе сравнения (53%), р<0,01.
Таким образом, на основании проведенных исследований научно обоснована целесообразность применения сочетанного воздействия иглорефлексотерапии и ВГТ при выборе наиболее оптимальной точки для воздействия, обусловленная синергетическим воздействием иглорефлексотерапии, которая усиливает функциональную активность клетки, обусловленную влиянием, в том числе на проводимость импульса по нервным клеткам, нейромышечную передачу, а также воздействуя на микроциркуляторное русло, и вакуумно-градиентной терапии (ВГТ), которая значительно усиливает уже начавшееся воздействие на микроциркуляторное русло.
Способ лечения синдрома грушевидной мышцы, отличающийся тем, что сначала устанавливают иглу для рефлексотерапии в точку, которую определяют путем построения треугольника, вершинами которого являются большой вертел бедра, верхняя задняя ость подвздошной кости и седалищный бугор, от верхней задней ости на основание этого треугольника проводят биссектрису, на границе нижней и средней части которой располагается искомая точка, в полученную точку вертикально вводят иглу до появления простреливающих болей; затем над этой точкой с введенной в нее иглой устанавливают аппарат вакуумно-градиентной терапии с диаметром банки не менее 10 см и осуществляют воздействие в переменном режиме в течение от 20 до 30 минут, курс лечения составляет от 5 до 10 процедур, через день.Синдром грушевидной мышцы — причины, симптомы, диагностика и лечение
Синдром грушевидной мышцы — это симптомокомплекс, возникающий при компрессии седалищного нерва в подгрушевидном отверстии. Клинически характеризуется болями ягодично-крестцовой локализации и по ходу поражённого нерва, расстройством чувствительности, периферическим парезом стопы. В диагностике основная роль принадлежит специфическим клиническим симптомам, новокаиновой пробе, дополнительно проводятся рентгенологические, ультразвуковые, томографические исследования. Лечение включает фармакотерапию, физиотерапию, остеопатические и мануальные методики, кинезиотерапию. При малой эффективности консервативных методов показано хирургическое лечение.
Общие сведения
Предположение об участии грушевидной мышцы в возникновении невропатии седалищного нерва было выдвинуто давно. В 1937 году немецкий врач Фрейберг подробно изучил данный синдром и предложил его хирургическое лечение — пересечение мышечных волокон. По механизму своего развития синдром грушевидной мышцы (СГМ) относится к туннельным компрессионно-ишемическим невропатиям. Точные данные по распространённости заболевания в литературе не приведены. Синдром возникает у 50% пациентов с дискогенным поясничным радикулитом. 80% случаев СГМ является вторичным, не связан с непосредственным поражением грушевидной мышцы, а обусловлен её рефлекторным тоническим сокращением вследствие иных патологических процессов.
Синдром грушевидной мышцы
Причины СГМ
В основе заболевания лежат патологические изменения грушевидной мышцы: спазм, повреждение, воспаление, фиброзирование, увеличение объёма. Иногда встречается ятрогенная этиология, связанная с внутримышечными инъекциями в ягодичную область, в ряде случаев приводящими к образованию инфильтрата, крайне редко — внутримышечного абсцесса. Основными этиофакторами СГМ выступают:
- Вертеброгенная патология. Поясничный остеохондроз, спондилоартроз, межпозвоночная грыжа поясничного отдела, опухоли позвоночника, экстрамедуллярные спинальные опухоли протекают с раздражением спинальных корешков и волокон крестцового сплетения, иннервирующих грушевидную мышцу. Результатом становится её рефлекторный спазм.
- Травматические повреждения. Возможно непосредственное травмирование (надрыв) мышечных волокон, их перерастяжение вследствие смещения тазовых костей при ушибах и переломах таза. В последующем развивается фиброз, мышца укорачивается и утолщается. СГМ может быть обусловлен формированием посттравматической гематомы данной области.
- Мышечная перегрузка. Наблюдается при длительном вынужденном положении тазово-подвздошного сегмента в связи с трудовой деятельностью, некорректной фиксацией при лечении переломов. Повышенная нагрузка на грушевидную мышцу возникает, если пациент старается принять анталгическую позу при корешковом синдроме. Перегрузка возможна при чрезмерных тренировках в беговых видах спорта, тяжёлой атлетике.
- Воспалительные процессы. Миозит, поражающий грушевидную мышцу, — достаточно редкое явление. Чаще синдром обусловлен рефлекторным спазмированием, возникающим на фоне сакроилеита, воспалительных заболеваний органов малого таза (цистита, простатита, аденомы простаты, аднексита, эндометриоза, миомы матки).
- Асимметрия таза. Формируется при сколиозе, укорочении нижней конечности, неправильно сросшемся переломе тазовых костей, патологии тазобедренного сустава. В результате грушевидная мышца подвергается повышенной нагрузке и перерастяжению.
- Онкопатология. Опухолевые процессы проксимального отдела бедренной кости, крестцовой области обуславливают изменения взаиморасположения анатомических структур, в результате которых страдает грушевидная мышца. Неоплазии тазовой локализации выступают причиной рефлекторного мышечного спазма.
- Ампутация бедра. СГМ у пациента с ампутированным бедром был описан в 1944 году. Идущая от культи афферентная импульсация рефлекторно вводит грушевидную мышцу в перманентное спастическое состояние, обуславливающее наличие фантомных болей.
Патогенез
Грушевидная мышца крепится широким концом к крестцу, узким — к большому вертелу бедренной кости. Она обеспечивает отведение и наружную ротацию бедра. Проходя через большое седалищное отверстие, грушевидная мышца формирует щелевидное подгрушевидное отверстие, ограниченное снизу крестцово-бугристой связкой. Через него из малого таза выходят седалищный, нижний ягодичный, половой и задний кожный нервы, а также проходят нижние ягодичные артерии и вены. В 10% случаев седалищный нерв идёт сквозь толщу мышечных волокон.
Обусловленное различными этиофакторами стойкое тоническое сокращение сопровождается утолщением грушевидной мышцы, что приводит к значительному уменьшению размеров подгрушевидного отверстия. Результатом является сдавление проходящих в отверстии нервов и сосудов. В первую очередь страдает наиболее крупный седалищный нерв. Компрессия сосудов обуславливает ухудшение кровоснабжения нервного ствола, что выступает дополнительной патогенетической составляющей ишиалгии.
Классификация
Синдром грушевидной мышцы не отличается клиническим многообразием или наличием различных вариантов течения. Применяемая в практической неврологии классификация основана на этиологическом принципе, понимание которого играет ведущую роль в планировании лечения. Соответственно этиологии синдром подразделяют на 2 основные формы:
- Первичный. Обусловлен непосредственным поражением самой мышцы. К первичным формам относят СГМ на фоне миозита, физического перенапряжения, травм.
- Вторичный. Возникает как результат длительной патологической импульсации из области поясничного или крестцового отдела позвоночника, малого таза, крестцово-подвздошного сочленения. Формируется при заболеваниях, опухолях позвоночника, тазовых органов, тазобедренного сустава.
Симптомы СГМ
У 70% пациентов заболевание манифестирует болью в ягодично-крестцовой зоне. Болевые ощущения имеют постоянный, тянущий, ноющий характер, возможны тягостные мозжащие боли. Болевой синдром усиливается при ходьбе, приведении бедра, приседании, попытке положить одну ногу сверху другой. Небольшое разведение ног в горизонтальном положении или сидя уменьшает боль. В последующем присоединяется ишиалгия — боль по ходу седалищного нерва. На фоне постоянной мозжащей боли по задней поверхности бедра возникают прострелы — интенсивные болевые импульсы, идущие от ягодицы до стопы. В зоне локализации боли наблюдается гипестезия (понижение болевой чувствительности) и парестезии (жжение, покалывание, ощущение ползания мурашек).
Характерно снижение силы мышц голени и стопы. В тяжёлых случаях, при тотальном сдавлении волокон седалищного нерва, выраженный парез приводит к появлению «болтающейся» стопы. Сосудистая компрессия обуславливает синдром перемежающейся хромоты — появление при ходьбе боли в икроножной мышце, вынуждающей больного сделать остановку. Симптомами сосудистых нарушений выступают также бледная окраска кожи стопы, понижение местной температуры и онемение пальцев.
Осложнения
Постоянный изматывающий болевой синдром ограничивает трудоспособность больного, провоцирует нарушение сна, повышенную утомляемость, эмоциональную лабильность. Периферический парез стопы и голени протекает с мышечной атрофией. Длительное течение заболевания приводит к необратимым атрофическим изменениям в мышцах с формированием стойкого пареза, приводящего к инвалидности пациента. В некоторых случаях отмечается вторичный спазм мускулатуры тазового дна, сопровождающийся затруднением, дискомфортом при мочеиспускании и дефекации, у женщин — диспареунией.
Диагностика
Трудности клинической диагностики обусловлены сходством симптоматики с седалищной нейропатией, глубоким залеганием грушевидной мышцы. В повседневной врачебной практике основная диагностическая роль принадлежит клиническим тестам. Базовыми составляющими в постановке диагноза являются:
- Осмотр невролога. Определяет болезненность пальпации верхнемедиальной поверхности большого вертела и крестцово-подвздошного соединения. Боль провоцируется целым рядом тестов: активной внутренней ротацией согнутого бедра (симптом Фрайберга), попыткой поднимания колена в положении лёжа на здоровом боку (симптом Битти), пассивным поворотом бедра внутрь (синдром Бонне-Бобровниковой), наклоном туловища вперед с прямыми ногами (симптом Миркина).
- Проба с новокаином. Инъекцию новокаина производят в толщу грушевидной мышцы. Выраженное уменьшение боли в течение 2-3 минут после инъекции подтверждает диагноз.
- Инструментальные обследования. Оценка состояния мышц нижней конечности и проводимости седалищного нерва осуществляется при помощи электронейрографии. По показаниям для выявления тазовой асимметрии, онкопатологии, травматических повреждений проводится рентгенография костей таза, КТ и МРТ позвоночника, УЗИ органов малого таза.
В ходе диагностики может потребоваться консультация вертебролога, онколога, уролога, гинеколога. Дифференциальная диагностика СГМ проводится с корешковым синдромом при межпозвоночной грыже поясничного отдела, пояснично-крестцовым плекситом, дисметаболическим, токсическим поражением седалищного нерва. Перемежающаяся хромота требует дифдиагностики от сосудистых заболеваний: облитерирующего атеросклероза, облитерирующего эндартериита нижних конечностей.
Лечение СГМ
У большинства больных результативна консервативная терапия, представляющая собой комбинацию фармакотерапии и немедикаментозных способов лечения. При наличии причинных факторов (опухоли, асимметрии таза, воспалительных заболеваний) необходимо их устранение. Хирургическая операция по рассечению грушевидной мышцы и невролизу участка седалищного нерва проводится при неэффективности консервативных методик в случаях, когда синдром протекает с грубым парезом стопы. Основными составляющими консервативной терапии являются:
- Купирование болевого синдрома. Из медикаментозных препаратов используются анальгетики, нестероидные противовоспалительные. Наиболее эффективно введение местных анальгетиков и глюкокортикостероидов в виде лечебных блокад. Противовоспалительным действием обладают некоторые физиопроцедуры: УВЧ-терапия, ультрафонофорез гидрокортизона, магнитотерапия. Обезболивающий эффект оказывают сеансы иглоукалывания, компрессы с димексидом.
- Снятие мышечного спазма. Медикаментозно достигается при помощи назначения миорелаксантов. Хороший результат даёт применение расслабляющего массажа ягодично-крестцовой области, постизометрической релаксации, миофасциального рилизинга.
- Кинезиотерапия. Направлена на восстановление нормального двигательного паттерна. Правильное последовательное включение различных мышечных групп в движение обеспечивает адекватную нагрузку на поражённую область, способствует её скорейшему восстановлению и предупреждает возникновение рецидивов.
Прогноз и профилактика
В большинстве случаев при условии комплексной терапии синдром имеет благоприятный прогноз. Эффективность хирургического лечения достигает 85%, однако после него возможны рецидивы. Без корректного лечения на протяжении года развивается стойкий парез стопы. Первичная профилактика СГМ заключается в предупреждении мышечных перегрузок, травматических повреждений, остеохондроза позвоночника. Важное значение имеет своевременное выявление и лечение вертеброгенных заболеваний, патологии полости малого таза. Вторичная профилактика направлена на предотвращение рецидивов, осуществляется путём кинезиотерапии, регулярных занятий ЛФК, исключения чрезмерных физических нагрузок.
Синдром грушевидной мышцы
Посмотреть еще неврологические заболевания на букву «C»: Сдавление головного мозга; Сенильная хорея; Сенситивная атаксия; Серозный менингит; Синдром «ригидного человека»; Синдром «чужой» руки; Синдром беспокойных ног; Синдром Богорада; Синдром Веста; Синдром Гайе-Вернике; Синдром Гийена-Барре; Синдром грушевидной мышцы; Синдром запястного канала; Синдром каротидного синуса; Синдром Клейне-Левина; Синдром Клиппеля-Фейля; Синдром конского хвоста; Синдром крампи; Синдром Ламберта-Итона; Синдром Ландау-Клеффнера.
Пациентам о синдроме грушевидной мышцы
Это – сочетание характерных признаков компрессии седалищного нерва в подгрушевидном отверстии. Основные симптомы – боль в ягодицах и крестце, периферический парез стопы, расстройства чувствительности. Основные диагностические методы – сбор анамнеза, новокаиновая проба, УЗИ, рентгенография, МРТ и КТ. Терапия включает назначение медикаментозного лечения, физиотерапию кинезиотерапию и ЛФК. Возможно хирургическое вмешательство.
Общая информация о патологии
По механизму развития она относится к компрессионно-ишемическим невропатиям. Точных сведений о распространенности нет. В 1937 году Фрейберг предложил проводить хирургическую операцию – пересечение мышечных волокон. В 80% случаев СГМ является вторичным. Обусловлен рефлекторным тоническим сокращением мышцы. В 50% наблюдается у пациентов с дискогенным поясничным радикулитом.
Причины возникновения
Болезнь провоцируют патологические изменения грушевидной мышцы:
- Повреждение.
- Воспаление.
- Фиброзирование.
- Спазм.
- Увеличение объема.
Может вызываться внутримышечными инъекциями, которые способны приводить к внутримышечному абсцессу и образованию инфильтрата. Основные этиофакторы:
- Травмы. Это может быть перерастяжение мышц, надрыв мышечных волокон, фиброз. В последнем случае мышца укорачивается и утолщается.
- Посттравматическая гематома.
- Вертеброгенная патология. К ним относится спондилоартроз, остеохондроз, межпозвоночная грыжа в поясничном отделе, спинальные и позвоночные опухоли. Раздражение волокон крестцового сплетения и спинальных корешков приводит к рефлекторному спазму.
- Воспалительные процессы, к которым относится миозит, сакроилеит, цистит, простатит, эндометриоз, аденома простаты.
- Мышечная перегрузка, возникающая при длительном вынужденном положении тазово-подвздошного сегмента. Повышенная нагрузка происходит, когда при корешковом синдроме пациент пытается принять анталгическую позу. Спровоцировать болезнь могут такие виды спорта как тяжелая атлетика, бег.
- Онкология крестцовой области и проксимального отдела бедренной кости. Она вызывает анатомические изменения структур. Неоплазии могут стать причиной спазма.
- Асимметрия таза, происходящая при укорочении нижней конечности и сколиозе.
- Ампутация бедра вводит мышцу в перманентное спастическое состояние, при котором возникают фантомные боли.
Механизм развития
Грушевидная мышца крепиться узким концом к большому вертелу бедренной кости, а широким к крестцу. Она задействована в наружной ротации и внутреннем отведении бедра. Проходит через большое седалищное отверстие. Через него проходят нижний ягодичный, седалищный, половой и задний кожный нервы, ягодичные артерии и вены.
Из-за стойкого токсического сокращения грушевидной мышцы происходит уменьшение размеров подгрушевидного отверстия. Из-за этого начинается сдавление проходящих сосудов и нервов, в первую очередь седалищного. Компрессия сосудистой системы ухудшает кровоснабжение нервного ствола. Это дополнительная патогенетическая составляющая ишиалгии.
Классификация болезни
У нее не много вариантов течения. Она классифицируется на 2 формы:
- Первичная возникает при поражении непосредственно мышцы. Возникает на фоне травм, перенапряжения, миозита.
- Вторичная – результат длительной патологической импульсации из крестцового или поясничного отдела позвоночника, крестцово-подвздошного сочленения, малого таза. Формируется при новообразованиях позвоночника, тазовых органов и тазобедренных суставов.
Клиническая картина
В 70% случаев болезнь сначала поражает ягодично-крестцовую зону. Боль – постоянная, тянущая, ноющая. При ходьбе, приседании, приведении бедра она усиливается. Чтобы уменьшить дискомфорт пациент вынужден разводить ноги в стороны в горизонтальном положении или сидя. Со временем появляется боль по ходу седалищного нерва – ишиалгия. Возникают прострелы, идущие от стопы до ягодицы. В зоне локализации патологии возникает снижение болевой чувствительности и жжение.
Начинается гипотония мышц стопы и голени. При тотальном сдавлении невных волокон может появиться «болтающаяся стопа». У пациента начинается перемежающаяся хромота. Это следствие сосудистой компрессии. Она же вызывает понижение температуры конечности, бледность кожи и онемение пальцев.
Возможные риски
Трудоспособность пациента ограничена из-за постоянной изматывающей боли. На ее фоне возможны:
- Эмоциональная лабильность.
- Бессонница.
- Повышенная утомляемость.
Периферический парез голени и стопы вызывает мышечную атрофию. При длительном сроке болезни изменения становятся необратимы. Стойкий парез приводит к инвалидизации. Возможен также вторичный спазм мускулатуры тазового дна. Это вызывает неприятные ощущения при мочеиспускании, диспареунию у женщин.
Методы диагностики
Важно дифференцировать патологию с седалищной нейропатией и глубоким залеганием грушевидной мышцы. Для этого проводятся клинические тесты. Базовыми являются:
Консультация невролога со сбором анамнеза и определением неврологического статуса. Отмечается болезненность при пальпации крестцово-подвздошного соединения и вентромедиальной поверхности большого вертела. Спровоцировать дискомфорт можно рядом тестов:
- Попытка поднять колено в положении на здоровом боку.
- Пассивный поворот бедра внутрь.
- Активная внутренняя ротация согнутого бедра.
- Наклон туловища вперед с прямыми ногами.
Инструментальная диагностика включает оценку состояния мускулатуыног и проводимости седалищного нерва. Для этого используется электронография. Для установления тазовой асимметрии, травм, новообразований злокачественной природы необходима рентгенография костей таза, УЗИ органов малого таза, МРТ и КТ позвоночника. Посмотреть адреса диагностических центров столицы и уточнить стоимость назначенных процедур легко через «Единый центр записи на МРТ/КТ/УЗИ в Москве».
Дополнительно может понадобиться консультация онколога, вертебролога, гинеколога, уролога. При постановке диагноза важно различать синдром грушевидной мышцы с пояснично-крестцовым плекситом, корешковым синдромом при межпозвоночной грыже, токсическим поражением седалищного нерва. Если патология сопровождается перемежающейся хромотой, надо исключить:
- Облитерирующий эндартериит нижних конечностей.
- Облитерирующий атеросклероз.
Терапия
Консервативная терапия представляет собой комплексное лечение. В него входят фармакологические препараты и вспомогательные способы лечения.
- Для снятия спазма показаны миорелаксанты. Усилить эффект может расслабляющий массаж ягодично-крестцовой области.
- Болевой синдром купируется нестероидными противовоспалительными препаратами и анальгетиками. Наилучший результат дает использование препаратов в виде лечебных блокад.
- Кинезитерапия поможет восстановить двигательный паттерн. В нее входит миофасциальный релизинг и постизометрическая релаксация.
- Для противовоспалительного эффекта хорошо проводить физиопроцедуры: ультрафонофорез гидрокортизона, УВЧ-терапия, магнитотерапия.
- Возможны компрессы с димексидом и сеансы иглоукалывания.
В большинстве случаев такие меры достаточно эффективны. Если у пациента есть асимметрия таза, воспалительные патологии послужившие первопричиной СГМ, необходимо их устранить. Когда консервативные методы нерезультативны, может потребоваться хирургическое вмешательство. Рассечение грушевидной мышцы и невролиз показаны при грубых парезах стопы.
Профилактика
В профилактических целях важно не допускать травм, мышечных перегрузок, остеохондроза позвоночника. Надо своевременно диагностировать и лечить вертеброгенные заболевания и болезни полости малого таза. Для предотвращения рецидивов необходимы:
- Регулярные занятия лечебной физкультурой.
- Кинезиотерапия.
- Дозированность физических нагрузок.
Врачебный прогноз
При комплексной терапии прогноз благоприятный. Эффективность оперативного вмешательства – 85%, но риск рецидивов достаточно велик. Без проведения корректной терапии стойкий парез стопы возникает в течение года.
Литература:
- Тухбатуллин М. Г,. Шарафутдинов Б. М., Ахмедова Г. М./Лучевая диагностика нейропатий при синдроме грушевидной мышцы//Практическая медицина – 2013.
- Романенко И. В, Романенко В. И., Романенко Ю.И/ Синдром грушевидной мышцы// Международный неврологический журнал – 2014.
- Канаев С. П./ Синдром грушевидной мышцы. Комплексное клинико-инструментальное исследование: новые подходы к диагностике: Автореферат диссертации – 2005.
- Правдюк Н. Г., Шостак Н. А.//Русский медицинский журнал – 2014 — №28.// Миофасциальный синдром (синдром грушевидной мышцы) – подходы к диагностике, лечению.
Лечения синдрома грушевидной мышцы – воспаление, симптомы
Многих людей, проводящих большую часть дня сидя, мучает боль в ягодицах или в задней части ноги. Чаще всего характер боли «стреляющий» – это называют ещё прострелом в ногу. Болезненные ощущения усиливаются или появляются при ходьбе и просто по поднятии ноги.
Причиной данного явления выступает синдром грушевидной мышцы – практически всегда её спазм, в редких случаях воспаление.
Почему возникает?
Проблемы с мышцами возникают чаще всего в одном случае – при перегрузке. Либо она слишком долгая, либо слишком сильная. Причиной может быть также травма или инфекция, но это намного реже. Рассмотрим, как возникает перегрузка.
При ходьбе и других движениях нагрузку на тазобедренный сустав делят грушевидные и ягодичные мышцы. Если обе работают нормально, то никаких проблем не возникает. Но случаются нештатные ситуации. Например, при падении удар пришелся полностью в грушевидную мышцу и вызвал перегрузку. Либо ягодичная мышца слабая, и не может полноценно работать, и в этом случае также перегрузка возникает у грушевидной.
Долгое неподвижное нахождение стоя или, наоборот, сидячее положение также может послужить перегрузкой.
Слишком долгая или слишком сильная перегрузка приводит к спазму и появлению триггерных точек. При спазме мышца напряжена и сокращена, и застывает в таком состоянии и сама уже расслабиться не может. В этом случае она уже может сама по себе служить источником боли. Но кроме этого она увеличивается в размере, и защемляет седалищный нерв (он проходит очень близко). А это также вызывает сильную, резкую болю. В целом, всё это и называется синдромом грушевидной мышцы.
В редких случаях может быть воспаление, а не спазм. В этом случае боль будет постоянной, характер ноющий, а не стреляющий. Причиной выступает либо инфекция, либо раздражения другой частью организма. Например, сместился позвонок или возникла грыжа, которая задевает грушевидную мышцу, раздражая её и воспаляя. Смещения позвонков и возникновения грыж также происходит из-за спазма рядом располагающихся мышц.
Как лечить?
В основе лечения спазма любой мышцы – её принудительное расслабление. Этого можно достичь 3 способами (в идеале, их комбинировать):
- Ищемическое компрессия. Создаётся недостаток кислорода и питательных веществ. Это заставляет мышцу прийти в состоянии покоя, так как в этом случае она меньше нуждается в ресурсах.
- Растягивание мышц. В напряженном состоянии мышцы сокращены, в расслабленном растянуты. То есть принудительно мягко растягиваем – заставляем расслабиться.
- Активация проприорецепторов. Это сенсоры, которые сигнализируют мозгу состоянии мышц. Когда мышца в покое, они активны, при напряжении – пассивны. Соответственно, если при их активации мышца приходит в состоянии расслабления.
Важно понимать, что синдром грушевидной мышцы обычно возникает из-за образа жизни. При отсутствии изменений в своём жизни бороться с проблемой придётся постоянно, регулярно проходя профилактику после курса лечения.
Аппарат Sacrus для эффективной терапии дома
Лучшим решением будет заниматься дома при необходимости. Это будет эффективно при использовании аппарата Sacrus.
Он основан на аутогравитационной терапии, получившей распространение с 80-ых годов прошлого века. Базой для данной технологии выступает принцип, что сила воздействия определяется собственным весом пациента. Это даёт возможность аппарату Sacrus действовать с нужной силой, гарантирую безопасность процедуры даже при домашнем применении.
Человек ложиться на Sacrus (зоной крестца на аппарат) и лежит неподвижно 3 минуты, пытаясь максимально расслабиться. Одновременно происходит несколько явлений:
- Акупунктурные шипы активируют проприорецепторы грушевидной мышцы и создают лёгкую ищемическую компрессию. Это создаёт первый фактор для снятия спазма.
- Аппарат немного приподнимает крестец, снимая нагрузку и мягко растягивая грушевидную мышцу. Это создаёт второй фактор для снятия спазма.
Вместе эти два фактора за 4-10 занятий дают избавления от синдрома.
Приобрести аппарат можно на официальном сайте. Он рекомендован неврологами и реабилитологами, также активно продаётся в Мексике, Испании, Словакии, Чехии, Франции, США.
http://cordus.ru — официальный сайт.
https://www.youtube.com/c/NeuroTechnologyLtd — видеоканал с упражнениями и отзывами.
Синдром грушевидной мышцы: лечение cиндрома грушевидной мышцы
Грушевидная мышца (m. piriformis) – это плоский равнобедренный треугольник. Начало мышца берет от передней поверхности крестцовой кости, дальше от оси (латеральнее) второго-четвертого крестцовых отверстий (основание треугольника). Дополняется грушевидная мышца волокнами, которые начинаются в большой седалищной вырезке подвздошной кости, иногда от крестцово-остистой связки.
Грушевидная мышца начинается в области капсулы крестцово-подвздошного сочленения. Дальше через большое седалищное отверстие ее пучки выходят из малого таза, после переходят в короткое и узкое сухожилие, которое прикрепляется к медиальной поверхности большого вертела бедра. Здесь находится слизистая сумка.
Грушевидная мышца не занимает всё седалищное отверстие, она образует верхнюю и нижнюю щель. Верхняя щель занята верхней ягодичной артерией и нервом. В нижней щели расположены нижняя ягодичная артерия и седалищный нерв. Иннервируется грушевидная мышца ветвями крестцового сплетения из спинномозговых корешков S1 и S2. Кровоснабжение поступает из верхней и нижней ягодичных артерий.
Функционально грушевидная мышца предназначена для отведения бедра и ротации его кнаружи. Она одновременно разгибает и отводит бедро, а также вращает его при резкой флексорно-абдукционной позе. Эта мышца необходима для «приякоривания» головки бедра по аналогии с функцией надостной мышцы по отношению к головке плечевой кости. Она удерживает бедро от быстрой внутренней ротации в первой стадии бега и ходьбы. Также с ее помощью создается косое усилие крестцу и за счет нижней части мышцы обеспечивается «стригущее» усилие для крестцово-подвздошного сочленения — тянет вперед свою сторону основания крестца, а его вершину назад. Эта мышца способствует качанию (антинутации) крестца. Если нутирующие мышцы тянут крестец вперед, грушевидная мышца тянет назад его нижние отделы в сторону задних отделов безымянных костей.
Контрактура грушевидной мышцы приводит к легкому растяжению ее антагонистов — аддукторов бедра. Однако они одновременно вращают бедро кнаружи и являются в этом отношении синергистом грушевидной мышцы. Частично средняя ягодичная мышца вращает бедро внутрь, также она отводит бедро, не являясь полным антагонистом грушевидной мышцы.
Таким образом, в отношении функции отведения бедра все ягодичные мышцы являются агонистами грушевидной мышцы, а все аддукторы — антагонистами. Более сложными комплексами мышц осуществляются вращательные движения.
Ствол седалищного нерва в 90% случаев выходит в ягодичную область из полости таза под грушевидной мышцей. В 10% случаев он при переходе в ягодичную область прободает грушевидную мышцу. Предпосылка к компрессии седалищного нерва — индурация грушевидной мышцы, возникающая при ее асептическом воспалении. Измененная грушевидная мышца способна сдавливать седалищный нерв, а также другие ветви второго-четвертого крестцовых нервов — нижний ягодичный нерв, задний кожный нерв бедра, половой нерв.
Таким образом, при возникновении синдрома грушевидной мышцы может быть:
- сдавление седалищного нерва между крестцово-остистой связкой и измененной грушевидной мышцей,
- сдавление седалищного нерва измененной грушевидной мышцей при его прохождении через мышцу (вариант развития седалищного нерва),
- сдавление ветвей второго, третьего, четвертого крестцовых нервов — нижнего ягодичного нерва, заднего кожного нерва бедра, полового нерва.
Виды лечения синдрома Пириформиса
Вид терапевтического метода лечения синдрома грушевидной мышцы зависит от причины болезни. Если боль провоцирует спазмированная грушевидная мышца, то применяются меры по устранению причины спазма и дальнейшего мышечного расслабления. Если спазм вторичного генеза, то воздействуют на основное заболевание.
Лечение синдрома Пириформиса в большинстве случаев является чисто консервативным. Оно будет комплексным – медикаментозная терапия должна сочетаться с физиотерапией, двигательной терапией и массажем. Цель лечения – купировать боль, снять мышечный спазм восстановить нормальную двигательную активность.
Пациент должен избегать всех напряженных движений в течение первых двух недель, чтобы снять давление от боли, а затем приступить к упражнениям на аккуратную растяжку грушевидной мышцы. Эти упражнения выбирает врач, и первое время их следует выполнять под его наблюдением.
Стандартная медикаментозная терапия включает в себя применение:
- обезболивающих нестероидных противовоспалительных препаратов- аспирин, ибупрофен или диклофенак в виде таблеток или инъекций;
- расслабляющих мышцы миорелаксантов;
- уменьшающих отек и снимающих воспаление мышечных волокон глюкокортикостероидов;
- венотонизаторов -препаратов, расширяющих сосуды и улучшающих процесс кровообращения;
- локальных мазей и компрессов с димексидом и анестетиками;
- при появлении психологических проблем – антидепрессантов
Все эти лекарства дают эффект в разной степени, но могут существенно облегчить состояние некоторых пациентов.
Новокаиновая блокада
При сильных и изматывающих болях врачи сочетают новокаиновую блокаду первого крестцового корешка и инфильтрацию брюшка грушевидной мышцы анестетиком. Эффект будет моментальным. Но есть риск повредить седалищный нерв и привести пациента к инвалидности. После новокаиновой блокады иногда человек выздоравливает, но рецидивы все же случаются чаще.
Инъекция ботокса
Если боль не исчезает даже после несколько недель терапии и лечебной физкультуры, то можно использовать относительно новую процедуру в этой области – инъекции ботокса. Действующее вещество ботулинического токсина парализует мышцы. Это уменьшает напряжение, мышца грушевидной мышцы больше не давит на седалищный нерв. Инъекция ботокса часто делается под контролем МРТ. Эффект расслабления длится около трех месяцев, а после истечения этого срока расслабление может остаться постоянным. Но не все врачи поддерживают эту методику, некоторые считают ее излишне рискованной из-за близости к седалищному нерву и возможности его травмирования. Поэтому назначается инъекция только при сильнейшей изматывающей боли.
Хирургическое лечение синдрома Piriformis
Хирургическое вмешательство показано только при сложных синдромах грушевидной мышцы. Операцию по пересечению мышечных волокон предложил немецкий врач Фрейберг в 1937 году. Операция проводится под наркозом. Хирург осуществляет разрез, аккуратно выделяется седалищный нерв, а грушевидная мышца освобождается от спаек. Пациент может быть выписан домой в этот же день. Спортсмены могут возобновлять привычный ритм тренировок уже через 2 недели. Эффект от операции достигает 85%, но рецидивы возможны и после нее.
Заключение
Лечение синдрома грушевидной мышцы комплексное. Акцент делается на лечебной физкультуре, двигательной терапии и различных физиопроцедурах. Неотъемлемой частью терапии при синдроме является медикаментозная терапия. Для снятия боли в первую очередь назначают лекарства– анальгетики, миорелаксанты, противовоспалительные препараты. При непереносимых болях врачи рекомендуют новокаиновую блокаду, когда грушевидная мышца инфильтруется анестетиком. В последнее время специалисты прибегают к инъекциям ботокса, который парализует мышцу, но эта технология вызывает споры среди экспертов, так как считается рискованной процедурой. Если лечение назначено вовремя в острой стадии, то боль преодолевается в течение нескольких дней, максимум -3 недель. Если болезнь затянулась и приобрела хронический статус, то лечение может растянуться на долгие месяцы. При хроническом течении болезни или при остром проявлении синдрома, применяя только фармакологические препараты, успеха добиться нельзя. В схему лечения должны входить массаж, лечебная физкультура и физиотерапевтические процедуры.
2 малоизвестных метода лечения синдрома грушевидной мышцы
Боль при синдроме грушевидной мышцы может варьироваться от легкого раздражения до серьезной проблемы. Независимо от тяжести ваших симптомов, эти 2 малоизвестных лечения могут помочь вам найти облегчение:
См. Лечение синдрома грушевидной мышцы
Симптомы и диагностика синдрома грушевидной мышцы Сохранить Медицинский осмотр обычно является первым шагом в диагностике синдрома грушевидной мышцы
Прочтите: Симптомы и диагностика синдрома грушевидной мышцы
Электротерапия
Возможно, вы знакомы с распространенными методами лечения синдрома грушевидной мышцы, которые включают холодовую и / или тепловую терапию, физиотерапию, внутримышечные инъекции под ультразвуковым контролем и НПВП.Но знаете ли вы, что электротерапия может помочь облегчить симптомы?
Узнайте, как действует электротерапия для облегчения боли
Ваш врач может порекомендовать вам применить электрическую стимуляцию (электротерапию) к ягодицам, что может уменьшить мышечные спазмы, связанные с синдромом грушевидной мышцы, и уменьшить ощущение боли.
Смотреть: Видео: о чем вам говорит спазм мышц спины?
2 распространенных варианта электротерапии — это устройства чрескожной электрической стимуляции нервов (TENS) и стимуляторы интерференционного тока (IFC).Разница между двумя вариантами заключается в том, что стимулятор IFC проникает в кожу глубже, чем устройство TENS, с дополнительным преимуществом в виде меньшего дискомфорта при заданном уровне стимуляции.
См. Чрескожные электрические стимуляторы нервов (TENS)
объявление
Оба варианта можно приобрести для длительного использования, чтобы вы могли найти облегчение, не выходя из дома или офиса. Однако перед покупкой любого аппарата электротерапии хорошее практическое правило — попробовать сеанс электротерапии в кабинете врача, чтобы определить, эффективно ли оно в облегчении ваших симптомов.
См. Другие виды лечения электротерапией
Лечебный массаж
Ни один из вариантов лечения не подходит для всех, но массаж — малоизвестный метод лечения синдрома грушевидной мышцы, который может значительно облегчить симптомы.
Массажная терапия имеет как минимум два ключевых преимущества в отношении синдрома грушевидной мышцы:
- Массаж расслабляет грушевидную мышцу, предотвращая спазмы и снижая давление на седалищный нерв.
- Массаж стимулирует высвобождение эндорфинов, борющихся с болью, которые могут уменьшить болевые ощущения от синдрома грушевидной мышцы.
См. Массаж при боли в пояснице
Ваш врач, скорее всего, порекомендует нервно-мышечный массаж, который состоит из чередующихся уровней концентрированного давления на грушевидную мышцу.
См. Нейромышечную массажную терапию
Чтобы найти квалифицированного массажиста в вашем районе, сначала спросите своего врача, есть ли у него какие-либо рекомендации.Вы также можете выполнить поиск в базе данных лицензированных массажистов в вашем районе, предоставленной Американской ассоциацией массажной терапии.
объявление
Что такое синдром грушевидной мышцы?
Теперь, когда вы знаете два варианта лечения синдрома грушевидной мышцы, давайте займемся секундой, чтобы определить это распространенное состояние. Синдром грушевидной мышцы — это состояние, при котором ваша грушевидная мышца, которая начинается от нижней части позвоночника и соединяется с верхней поверхностью бедра, спазмирует и вызывает боль в ягодицах.
См. Что такое синдром грушевидной мышцы?
Этот спазм может также вызвать раздражение соседнего седалищного нерва, посылая симптомы, похожие на ишиас, по седалищному нерву к ноге и ступне. Но важно отметить, что синдром грушевидной мышцы и радикулит — это не одно и то же, поскольку ишиас — это набор симптомов, вызванных дисфункцией поясничного отдела позвоночника.
Узнайте, что нужно знать о радикулите
Точная причина синдрома грушевидной мышцы неизвестна, но это может быть связано с напряжением в мышце грушевидной мышцы или кровотечением в области этой мышцы.
Подробнее:
Растяжки и упражнения при седалищной боли при синдроме грушевидной мышцы
Мышцы спины и боли в пояснице
Лечение синдрома грушевидной мышцы
В зависимости от тяжести боли, связанной с радикулитом, и других симптомов, специалист в области здравоохранения может порекомендовать несколько вариантов лечения.
Комплексный подход к лечению синдрома грушевидной мышцы может включать комбинацию следующих нехирургических методов лечения:
Видео: Синдром грушевидной мышцы
Синдром грушевидной мышцы — это раздражение седалищного нерва, вызванное сокращением грушевидной мышцы.Смотреть сейчас
Ледяная и тепловая терапия синдрома грушевидной мышцы
Простой способ облегчить дискомфорт в домашних условиях — приложить холодный компресс или грелку к коже над болезненным участком.
Пакеты со льдом и массаж со льдом
При появлении боли лягте в удобное положение на животе и приложите пакет со льдом к болезненному участку примерно на 20 минут. При необходимости повторяйте каждые 2–4 часа.
Возможно, будет полезнее совместить легкий массаж со льдом.Лягте на живот и попросите кого-нибудь нежно помассировать болезненную область большим кубиком льда. Если лед прикладывают непосредственно к коже (вместо холодного компресса), ограничьте его 8-10 минутами, чтобы избежать ожога льдом.
Если определенные действия обычно сопровождаются усилением боли, может быть хорошей идеей приложить лед сразу после занятия.
Тепловая терапия
Некоторым людям полезно чередовать холод с теплом. Если вы используете грелку, лягте на живот и приложите грелку к болезненному участку на срок до 20 минут.Не засыпайте на грелке, так как это может привести к ожогам кожи.
См. Преимущества тепловой терапии при боли в пояснице
объявление
Лекарства от боли при ишиасе
Поскольку большинство эпизодов боли включают в себя некоторые типы воспалений, нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или напроксен, могут помочь уменьшить воспаление в пораженной области.
См. Лечение радикулита
Стероиды Piriformis
При сильной боли при ишиасе, вызванной синдромом грушевидной мышцы, инъекция может быть частью лечения.
См. Диагностика причины ишиаса
Грушевидный впрыск
Местный анестетик и кортикостероид можно вводить непосредственно в грушевидную мышцу, чтобы уменьшить спазм и боль. Целью инъекции обычно является уменьшение острой боли для достижения прогресса в физиотерапии.
Инъекция ботокса
При стойком спазме грушевидной мышцы, резистентном к лечению инъекциями анестетика / кортикостероидов, инъекция ботулотоксина (например,грамм. Ботокс®), средство, ослабляющее мышцы, может быть полезным. Цель инъекции — помочь мышцам расслабиться и снизить давление на седалищный нерв.
Цель обеих инъекций — помочь пациенту прогрессировать в растяжке и физиотерапии, чтобы после окончания действия инъекции мышца оставалась растянутой и расслабленной.
В этой статье:
реклама
Электротерапия при синдроме грушевидной мышцы
Применение электростимуляции ягодиц с помощью устройства чрескожной электрической стимуляции нервов (TENS) или стимулятора интерференционного тока (IFC) может помочь блокировать боль и уменьшить мышечный спазм, связанный с синдромом грушевидной мышцы.
В устойчивых случаях для облегчения симптомов можно разрезать грушевидную мышцу, но это делается редко.
Хирургические и консервативные варианты лечения синдрома грушевидной мышцы: обзор литературы
Anesth Pain Med. 2021 фев; 11 (1): e112825.
, 1, * , 1 , 1 , 1 , 2 , 2 , 3 , 4 , 3, ** , 1, 1 2, 5, 6 и 2, 7Нирадж Видж
1 Медицинский колледж Университета Аризоны, Феникс, Феникс, США
Хейли Кирнан
1 Университет Медицинский колледж Аризоны, Феникс, Феникс, СШАРой Бишт
1 Медицинский колледж Университета Аризоны, Феникс, США
Ян Синглтон
1 Медицинский колледж Университета Аризоны, Феникс, Феникс, США
Элиз М.Корнетт
2 Кафедра анестезиологии Университета штата Луизиана Здравоохранение Шривпорт, Шривпорт, США
Алан Дэвид Кэй
2 Кафедра анестезиологии Университета штата Луизиана Здравоохранение Шривпорт, Шривпорт, США
Фарнад Имман2
Центр исследования боли, отделение анестезиологии и медицины боли, Иранский университет медицинских наук, Тегеран, ИранДжустино Варрасси
4 Фонд Паоло Прокаччи, Рим, Италия
Марьям Поурбахри
3 Центр исследования боли, Кафедра анестезиологии и медицины боли, Иранский университет медицинских наук, Тегеран, Иран
Омар Вишванат
1 Медицинский колледж Университета Аризоны, Феникс, Феникс, США
2 Кафедра анестезиологии, Государственный университет Луизианы Здравоохранение Шривпорт, Шривпорт, США
5 Депар Отделение анестезиологии, Медицинская школа Университета Крейтон, Омаха, США
6 Valley Anesthesiology and Pain Consultants-Envision Physician Services, Феникс, США
Иван Урицс
2 Отделение анестезиологии, Здравоохранение Университета штата Луизиана Шривпорт, Шривпорт, США
7 Southcoast Health Physicians Group Pain Medicine, Wareham, USA
1 Медицинский колледж Университета Аризоны, Феникс, Феникс, США
2 Кафедра анестезиологии, Здравоохранение Университета штата Луизиана Шривпорт, Шривпорт, США
3 Центр исследования боли, Департамент анестезиологии и медицины боли, Иранский университет медицинских наук, Тегеран, Иран
4 Фонд Паоло Прокаччи, Рома, Италия
5 Департамент анестезиологии, Крейтон Медицинский факультет Университета, Омаха, США
6 Valley Ane консультанты по стезиологии и боли — Envision Physician Services, Феникс, США
7 Southcoast Health Physicians Group Pain Medicine, Wareham, USA
** Автор для корреспонденции: Центр исследования боли, Департамент анестезиологии и медицины боли, Медицинский университет Ирана Наук, Тегеран, Иран.Электронная почта: moc.liamg@4531irhabruopmПоступила в редакцию 10 января 2021 г .; Принято 2021 30 января.
Это статья в открытом доступе, распространяемая в соответствии с условиями Международной лицензии Creative Commons Attribution-NonCommercial 4.0 (http://creativecommons.org/licenses/by-nc/4.0/), которая разрешает копирование и распространение материал используется только в некоммерческих целях при условии правильного цитирования оригинальной работы.Abstract
Context
Синдром грушевидной мышцы — это исключительно клинический диагноз, который часто ускользает от практикующего врача и не диагностируется.PS — это болевой синдром, и у тех, кого он затрагивает, он вызывает постоянную боль и ограничивает повседневную активность и работоспособность. Это форма глубокого ягодичного синдрома, которую необходимо учитывать при дифференциации боли в пояснице, поскольку она составляет от 0,3% до 6% всех случаев боли в пояснице и часто не диагностируется. Синдром грушевидной мышцы может быть первичным из-за анатомических аномалий или вторичным, хотя в большинстве случаев он является вторичным по отношению к какому-либо инсульту. Цель этой рукописи — дать описание эпидемиологии и формы грушевидной мышцы, а также вариантов как неоперативного, так и оперативного лечения.Мы рассматриваем все недавние клинические данные о вышеупомянутых методах лечения.
Получение доказательств
Поиск литературы проводился с использованием приведенных ниже терминов MeSH с использованием Mendeley версии 1.19.4. Поля поиска менялись до тех пор, пока дальнейшие поиски не выявили новых статей. Все статьи были отсортированы по заголовку и аннотации. Решение о включении статьи было принято на основании ее актуальности, а список окончательных статей был утвержден тремя авторами. Это включало чтение статьи целиком.Любой вопрос, касающийся включения статьи, обсуждался всеми авторами до достижения согласия.
Результаты
Медицинское лечение и физиотерапия показывают некоторые перспективы; однако, когда консервативное лечение не помогает, минимально инвазивные методы, такие как инъекции стероидов, инъекции ботулинического токсина, сухие иглы, оказываются эффективными, и существуют значительные клинические данные относительно этих методов лечения. У тех пациентов, у которых минимально инвазивные методы не приводят к адекватному облегчению боли и восстановлению функции, можно рассмотреть возможность эндоскопического высвобождения.Эндоскопическое высвобождение намного превосходит открытое высвобождение синдрома грушевидной мышцы, учитывая более высокий успех и меньшую частоту осложнений.
Выводы
Синдром грушевидной мышцы является важным дифференциальным диагнозом при лечении боли в пояснице, и его нельзя исключать при надлежащем обследовании и тестировании. Клиницисты должны учитывать медикаментозное лечение и консервативное лечение в начальном плане лечения синдрома грушевидной мышцы. В рамках консервативного управления есть много вариантов, и литература показывает многообещающие в отношении них.Физиотерапия, инъекции стероидов, инъекции ботулотоксина и сухое иглоукалывание — все это потенциально эффективные методы лечения с небольшими побочными эффектами. Хирургические варианты остаются золотым стандартом, но только тогда, когда консервативное лечение не дает результатов и симптомы имеют существенное влияние на повседневную жизнедеятельность. Эндоскопическая декомпрессия седалищного нерва с высвобождением грушевидной мышцы или без нее имеет высокую вероятность успеха и низкую частоту осложнений. Текущая литература поддерживает предпочтение эндоскопического доступа перед открытым доступом из-за улучшения результатов и уменьшения осложнений.Дальнейшие исследования должны точно определить показатели для диагностики синдрома грушевидной мышцы и могут включать необходимость разработки диагностических критериев.
Ключевые слова: Синдром грушевидной мышцы, синдром глубоких ягодичных мышц, минимально инвазивный, инъекции стероидов, физиотерапия, хирургическое лечение
1. Контекст
Синдром грушевидной мышцы (PS) — это несколько расплывчатый диагноз, определяемый по нижней части спины, ягодицам и верхним боль в задней части бедра. Этиология включает грушевидную мышцу, сдавливающую седалищный нерв (1).Каждый раз, когда грушевидная мышца воспаляется или раздражается, это может повлиять на седалищный нерв и вызвать боль. Многие факторы могут способствовать развитию синдрома грушевидной мышцы, например, травма или анатомические аномалии. Диагноз PS ставится по клиническим признакам и симптомам, согласованные клинические критерии еще не определены (2). PS обычно проявляется болью в пояснице / ягодицах, которая распространяется снизу вдоль задней поверхности бедра в области седалищного нерва (3). Его часто описывают как стреляющую, жгучую или ноющую боль.PS — это форма синдрома глубоких ягодичных мышц. Синдром глубоких ягодичных мышц охватывает все нейрогенные боли в задней части бедра, а также включает синдром проксимального подколенного сухожилия, синдром ишиофеморального соударения и синдром внутренней обтураторной мышцы бедра (4). Тем не менее, PS и синдром глубокой ягодицы часто используются как синонимы. Воспаление межпозвонковых межпозвонковых межпозвонковых каналов, стеноз поясничного канала и другие тазовые причины — это другие состояния, которые могут проявляться аналогично PS (5).
2. Эпидемиология
Распространенность PS не очень хорошо известна из-за его расплывчатой картины и, вероятно, недостаточной диагностики.По оценкам, PS составляет 0,3% — 6% боли в пояснице и верхней / задней части бедра. При частоте болей в спине и седалищном поясе около 40 миллионов ежегодно регистрируется около 2,4 миллиона новых случаев ПС (3). PS обычно встречается у пациентов среднего возраста, с большим количеством зарегистрированных случаев у женщин. Мужчины обычно появляются в более старшем возрасте, а женщины — в более молодом возрасте. Основные причины у мужчин и женщин — сдавление опухолью и анатомические вариации соответственно (5).
Диагноз PS — это клинический диагноз и диагноз исключения (6). В настоящее время не существует согласованного набора диагностических критериев, поэтому для распознавания и диагностики PS требуется знание анатомии и физиологической функции мышц, а также соответствующих приемов физического обследования. Пациенты часто жалуются на хроническую боль в области ягодиц и бедер, которая усиливается при движениях бедра, боль при вставании из положения сидя и неспособность сидеть в течение длительного периода времени (3).Результаты физикального обследования включают болезненность при пальпации седалищной вырезки и атрофию большой ягодичной мышцы (7). Небольшое удлиненное образование в ягодице также может быть пальпировано при осмотре из-за сокращения грушевидной мышцы (8). Для выяснения этиологии боли пациента можно выполнить несколько различных физических тестов, таких как тест Битти, тест Темпа, тест Фрейберга и признак Ласаге. Электромиографические исследования также могут быть полезны при диагностике (9). Тест FAIR (сгибание, приведение и внутреннее вращение) является подходящим тестом для выполнения, исследуя пациента в положении лежа на спине, когда он сгибает бедро, перемещает ногу к средней линии и вращает голень, с положительным результатом теста. болезненность при пальпации над грушевидной мышцей (10).
Методы визуализации в последнее время стали предметом изучения для повышения точности диагностики PS. Одноцентровое ретроспективное исследование, проведенное в 2019 году, показало, что диагностическая эффективность ультразвукового исследования (УЗИ) является значительной, и показало, что УЗИ может стать альтернативным методом диагностики ПС (11). Поперечное исследование, проведенное в 2019 году с 33 клинически диагностированными пациентами с ПС и 26 здоровыми добровольцами, показало, что УЗИ и МРТ продемонстрировали аналогичные изменения мышц у пациентов с ПС, что указывает на то, что ультразвуковое исследование также может быть важным методом визуализации в этом состоянии, особенно с учетом его экономической эффективности. (12).
3. Факторы риска
Первичный PS составляет менее 15% случаев и включает анатомические аномалии, такие как аномальный путь седалищного нерва, расщепленный седалищный нерв или расщепленный вариант самой мышцы (13). У более чем 80% населения США седалищный нерв выходит в пределах большей седалищной вырезки, расположенной ниже сухожилия грушевидной мышцы (14). Однако аномалия, при которой седалищный нерв разделяется на его дистальные компоненты (большеберцовый и общий малоберцовый нерв) в глубоком проксимальном отделе бедра, предрасполагает к развитию компрессии седалищного нерва.Ранние ветви могут проходить сквозь, выше или ниже грушевидной мышцы и захватываться как таковые (15).
Причины вторичного PS включают травматическое повреждение ягодиц или глубокой задней части бедра, гипертрофическую грушевидную мышцу у спортсменов, длительное сидение в сидячем положении и, в редких случаях, прямую инвазию опухоли (16). Серия случаев, проведенная в Индии в 2017 году, выявила несколько распространенных состояний, связанных с PS, включая: предшествующее падение, травмы от чрезмерной нагрузки, стеноз поясничного отдела позвоночника, фибромиалгию, предшествующее падение, тупую травму ягодиц, несоответствие длины, внутримышечную инъекцию в ягодичную область и использование кошелек заднего кармана (5).
4. Дифференциальная диагностика синдрома грушевидной мышцы
Боль в пояснице (LBP) является распространенной проблемой с высокой распространенностью и несколькими различными этиологиями (17). На практике сложно дать дифференциальную оценку из-за отсутствия окончательных диагностических критериев и широкой дифференциации, несмотря на продолжающиеся усилия по теме боли в пояснице. Проспективное обсервационное исследование, проведенное в 2012 году, показало, что синдром грушевидной мышцы встречается у 17,2% пациентов с болью в пояснице в качестве основного симптома (18).
При рассмотрении PS в качестве диагноза боли в пояснице / ягодицах необходимо также учитывать другие причины синдрома глубоких ягодичных мышц (DGS). DGS может быть вызван как компрессией седалищного нерва, так и половым нервом из-за каких-либо недискогенных поражений или аномалий таза. Это семейство синдромов включает синдром проксимального отдела подколенного сухожилия, синдром ишио-бедренного соударения и синдром внутренней запирательной мышцы-гемелли (4).
Дифференциальный диагноз боли в пояснице и ягодицах также включает повреждение подколенного сухожилия, пояснично-крестцового диска, пояснично-крестцовую радикулопатию, пояснично-крестцовый спондилолистез, патологию крестцово-подвздошного сустава, злокачественные новообразования / опухоли и артериовенозные мальформации (19).
5. Патофизиология
Грушевидная мышца — это мышца пирамидальной формы с уплощенным видом, которая находится в глубоком проксимальном отделе бедра сзади с короткими внешними вращающими элементами бедра. Мышца берет начало у верхнего края большого седалищного отверстия и крестцово-бугристой связки и выходит из таза через большую седалищную вырезку. Он прикрепляется к большому вертлу бедренной кости (20). Грушевидная мышца помогает во внешнем вращении при разгибании бедра.Функция грушевидной мышцы двояка: когда бедро согнуто, она приводит к бедру. Иннервацией грушевидной мышцы служат корешки L5-S2 в виде седалищного нерва. Наиболее частой причиной синдрома грушевидной мышцы является травма ягодиц, которая приводит к развитию воспаления мягких тканей и мышечного спазма с последующим сдавлением седалищного нерва (21). Как и при всех травмах, связанных с чрезмерным перенапряжением, микротравмы грушевидной мышцы могут развиться при ходьбе или беге на длинные дистанции (22).В конечном итоге травмы, вызванные чрезмерной нагрузкой, гипертрофия и воспаление — все это приводит к компрессионному повреждению седалищного нерва и, следовательно, к классической нейропатической боли, распространяющейся по седалищному нерву (23).
6. Консервативное лечение
В настоящее время пациентам рекомендуется начинать с консервативного лечения, а затем переходить к инвазивному лечению, если симптомы не исчезают (4). В исследовании, проведенном Vassalou et al. (16) Выявлено 65 пациентов с подозрением на синдром грушевидной мышцы.В этой когорте у 42 были нормальные результаты МРТ или КТ, и из этих 42 пациентов у 41 было полное разрешение спонтанно или при консервативном лечении к 35 дням (16). Пациенты без выраженных тревожных симптомов могут начать с консервативного лечения с относительно высоким процентом успеха. Первоначально кратковременный отдых не более 48 часов может облегчить симптомы (3). Дополнительные меры, которые могут быть использованы до медицинского лечения, сосредоточены на мобилизации пораженной области. Мобилизация ограничений мягких тканей и триггерных точек может быть полезной, но ее следует избегать у пациентов со значительными раздражительными симптомами (24).Если движение ограничено, также может помочь мобилизация бедра и пояснично-крестцовой области (24).
7. Медицинский менеджмент
Те, кто не справляется с консервативным лечением, могут перейти на лечение. Терапия первой линии при синдроме грушевидной мышцы включает нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен (3, 16, 24). НПВП облегчают симптомы, уменьшая воспаление, связанное с повторяющимися движениями, которые приводят к синдрому грушевидной мышцы. НПВП обеспечивают кратковременное обезболивание, однако они связаны с образованием язвы желудка, и этот побочный эффект следует обсудить с каждым пациентом.Невропатические агенты, такие как габапентин и прегабалин, также использовались у пациентов, у которых не было адекватной реакции на НПВП (1).
Комбинация маннита и витамина B также показала многообещающие результаты в облегчении симптомов синдрома грушевидной мышцы. В исследовании 2019 года изучалась полезность маннита и витамина B при лечении синдрома грушевидной мышцы. Когорта из 22 пациентов с синдромом грушевидной мышцы получала четверть литра 20% настоя в течение первых 5 дней лечения и витамины группы B (B1, B2 и B12) в течение 6 недель.На третьем и шестом месяцах наблюдения наблюдалось значительное уменьшение болезненности и болезненности во время покоя, ночью, во время активности, стоя и лежа (25).
8. Физиотерапия
В то время как медицинское лечение может облегчить симптомы, пациенты также могут использовать физиотерапию. Традиционные рекомендации по растяжке для людей с синдромом грушевидной мышцы включают вращение наружу, сгибание бедра и приведение. Гулледж и др. (26) использовали компьютерную томографию для измерения длины грушевидной мышцы в 3 положениях: лежа на спине, растяжение ADD (внешнее вращение согнутого и приведенного бедра) и растяжение ExR (приведение согнутого и повернутого наружу бедра) (27).Растяжки ExR и ADD удлинили грушевидную мышцу на 12%. Размещение тазобедренного сустава под определенными углами сгибания бедра 115 °, внешнего вращения на 40 °, аддукции на 25 ° или сгибания бедра на 120 °, внешнего вращения на 50 ° или аддукции на 30 ° привело к гораздо большему удлинению грушевидной мышцы. мышцы, с результатами, показывающими увеличение длины мышцы на 30-40% (26). Используя эти две растяжки под определенным углом, можно оптимизировать физиотерапию для достижения максимального клинического улучшения.Примечательно, что существуют некоторые свидетельства использования импульсной радиочастоты, хотя необходимы дальнейшие исследования ее эффективности при синдроме грушевидной мышцы (27).
Альтернативные методы лечения используются при многих синдромах компрессии нервов (22). Иглоукалывание перспективно при синдроме грушевидной мышцы. В систематическом обзоре, в котором обсуждается эффективность терапии иглоукалыванием при нарушениях опорно-двигательного аппарата конечностей, содержится ссылка на рандомизированное контрольное исследование, в котором сравнивали тройную иглоукалывание с традиционной иглоукалыванием для лечения синдрома грушевидной мышцы (28).По сравнению с группой традиционной иглоукалывания, группа тройной иглоукалывания имела больше шансов выздороветь после терапии (ОР = 1,19, ДИ: 1,04, 1,36). Другой метод, который был изучен при синдроме грушевидной мышцы, — это сухое иглоукалывание, которое отличается от акупунктуры тем, что нацелено на «точечные» местоположения, а не на меридианы, используемые в акупунктуре. В серии случаев 2018 года обсуждались три пациента с синдромом грушевидной мышцы, которым была проведена глубокая игла под ультразвуковым контролем после плохой реакции на пероральные препараты (29).Каждому из пациентов выполняли глубокое иглоукалывание с помощью выпуклого зонда и иглы 0,30 × 60 мм, воздействуя на грушевидную и ягодичную мышцы.
Эти пациенты получали лечение в течение 10 дней и наблюдались в течение 6 месяцев, и к концу лечения у них было полное исчезновение симптомов, и у них не было рецидива боли (29). Аналогичный набор результатов был получен в рандомизированном контролируемом исследовании 2019 года, проведенном Tabatabaiee et al. (30). В этом испытании 32 пациента с синдромом грушевидной мышцы разделились на две группы исследования: одна из которых получила три сеанса сухого иглоукалывания под ультразвуковым контролем, а другая служила контролем.Для каждого пациента интенсивность боли регистрировалась на исходном уровне, через 72 часа после лечения и через одну неделю после лечения. Группа, которая получала глубокое иглоукалывание под ультразвуковым контролем, имела значительно более низкий рейтинг боли при измерении в течение одной недели по сравнению с контрольной группой. Также было отмечено большее снижение порога инвалидности и боли при надавливании, а также увеличение амплитуды движений бедра в группе, получившей сухое иглоукалывание (30). Эти исследования показывают, что альтернативные методы лечения, такие как иглоукалывание и глубокая иглоукалывание, могут использоваться в качестве эффективных вариантов лечения пациентов, которые не ответили на лекарства.
Другим вариантом лечения синдрома грушевидной мышцы является нервная терапия, которая представляет собой инъекции местных анестетиков и может использоваться при болезненных нарушениях опорно-двигательного аппарата. Было показано, что лидокаин полезен при лечении рефрактерной хронической боли (31). В 2018 году Назликул и др. (32) тестировали эффективность инъекций лидокаина в качестве нейрональной терапии для уменьшения боли и улучшения функциональных возможностей у пациентов с синдромом грушевидной мышцы. 51 пациент в группе лечения получил шесть сеансов инъекций лидокаина, и во время каждого сеанса им делали инъекции в грушевидную мышцу, сегментарные инъекции T11-S2 и инъекцию в крестцовый канал.Пациенты контрольной группы и группы лечения также получали упражнения на растяжку. В обеих группах уровень боли снизился, а функциональные возможности улучшились, однако изменения по сравнению с исходным уровнем были заметно больше в группе лечения нервной терапией. Результаты этого исследования были статистически значимыми, показывая, что нервная терапия может играть роль конъюнктивной терапии у пациентов с синдромом грушевидной мышцы.
9. Инъекции стероидов
Инъекции стероидов предназначены для пациентов, которые не реагируют на консервативное лечение, НПВП или физиотерапию (33, 34).Хотя инъекции стероидов используются не повсеместно, недавние исследования показали их эффективность при лечении синдрома грушевидной мышцы. В 2019 году когорте из 32 пациентов с синдромом грушевидной мышцы вводили 4 мл 2% лидокаина и 1 мл бетаметазона в грушевидную мышцу под контролем ультразвука. Боль пациентов оценивалась на исходном уровне, через 1 неделю после инъекции и через 1 месяц после инъекции. Пациенты показали статистически значимое улучшение по всем трем шкалам боли от исходного уровня до одного месяца (P <0.001) и по двум из трех шкал боли от одной недели до одного месяца (P <0,001) (35). Эти результаты также были замечены в исследовании 2015 года, проведенном Rosales et al. (36). Сорок девять пациентов с синдромом глубоких ягодичных мышц получали смесь из 20 мл физиологического раствора, 4 мл 2% лидокаина и 1 мл кортикостероида (40 мг метилпреднизолона ацетата) в перискатической области между большой ягодичной мышцей и тазово-вертлужной мышцей. Из 49 пациентов 73,7% сообщили об уменьшении боли, средняя оценка боли до инъекции составила 8.3 и средний балл после инъекции 2,8 (36). Однако 50% пациентов сообщили о рецидиве боли, и в среднем эффект лечения длился 5,3 недели, что позволяет предположить, что эффект местного анестетика и инъекции стероидов может со временем исчезнуть.
Хотя инъекции стероидов продемонстрировали клиническую эффективность, исследование 2015 года показало, что они не могут обеспечить никаких дополнительных преимуществ по сравнению с инъекциями местных анестетиков (37). В этом рандомизированном контролируемом исследовании одна группа пациентов с синдромом грушевидной мышцы получала 5 мл 2% лидокаина, а другая группа пациентов получала 4 мл 2% лидокаина плюс 1 мл бетаметазона.Авторы пришли к выводу, что не было статистически значимой разницы в уровне боли, оцениваемой в состоянии покоя и при движении в течение первой недели, первого месяца и третьего месяца после инъекций (37). В обеих группах наблюдалось статистически значимое уменьшение боли по сравнению с исходным уровнем.
Инъекции грушевидной мышцы могут быть выполнены с использованием различных методов, включая ультразвук, рентгеноскопию, компьютерную томографию, электромиограф и МРТ (38). Fowler et al. (39) сравнили использование рентгеноскопии и ультразвука при инъекциях в грушевидную мышцу.Между двумя методами инъекций не было статистически значимой разницы в функциональных результатах, оценке боли, удовлетворенности или продолжительности процедуры.
В исследовании 2019 года было протестировано использование периневральной гидродиссекции седалищного нерва перед инъекцией кортикостероидов под контролем УЗИ для лечения синдрома грушевидной мышцы (40). Гидродиссекция — это минимально инвазивный метод, при котором периневральное тканевое пространство рассекается с помощью инъекции жидкости. Этот метод работает за счет уменьшения спаек и расширения тканевого пространства, позволяя фокусировать инъекции анестетика и кортикостероидов (40).Всего было изучено 38 пациентов, 17 из которых получали бетаметазон и 21 — триамцинолона ацетонид. У 32 из 38 пациентов (84%) боль сразу же уменьшилась после инъекции. Средняя оценка боли перед процедурой составила 4,7 / 10, а средняя оценка боли после процедуры — 0,5 / 10 (40). В общей сложности 19 из 32 пациентов наблюдались в среднем через 33,6 дня, и 9/19 (47%) сообщили о постоянном облегчении боли на этом этапе. Хотя это исследование является многообещающим, можно провести дополнительные исследования, чтобы сравнить использование гидродиссекции перед инъекциями стероидов с инъекциями без какой-либо предварительной обработки.
10. Инъекции ботулина
Ботулинический токсин типа A (BoNT-A) предотвращает экзоцитоз возбуждающих нейротрансмиттеров периферических и сенсорных нейронов, расщепляя белки SNARE и подавляя их действие (41). Нарушение регуляции натриевых каналов, вызванное токсином, снижает передачу боли. Фактически, аномальные натриевые каналы ответственны даже за такие болевые синдромы, как эритромелалгия (41). Это приводит к подавлению высвобождения ацетилхолина в нервно-мышечном соединении пресинаптически и, таким образом, вызывает паралич мышцы (42).
Известно, что многие из таких факторов сенсибилизируют мышечные ноцицепторы и стимулируют мышечную и миофасциальную боль, включая пептид, связанный с геном кальцитонина (CGRP), вещество P, брадикинины, серотонин, калий и простагландин E2 (43, 44). Первичный механизм действия BoNT-A заключается в подавлении высвобождения вещества P и других воспалительных факторов (41, 43). Исследования выяснили, что BoNT-A служит для ингибирования высвобождения вещества P из культивируемых нейронов ганглия дорзального корешка эмбриона.Он также снижает высвобождение CGRP из культуральных нейронов тройничных ганглиев (41, 43). Предполагается, что инъекции BoNT-A аналогичным образом ингибируют высвобождение этих нейропептидов in vivo, а также снижают уровень лактата в интересующей сокращенной мышце, что приводит к ингибированию высвобождения сенсибилизирующих медиаторов (43).
Правильная техника инъекции BoNT-A очень важна из-за небольшого размера и глубокого расположения грушевидной мышцы, а также его анатомической связи с другими ключевыми нервно-сосудистыми структурами (43, 45).Ультразвуковой контроль неинвазивен, и его успешное использование во время введения BoNT-A при ПМС хорошо описано в литературе (43, 46).
КТ, МРТ или рентгеноскопия — другие варианты инъекций в мышцу радужки. МРТ улучшает нацеливание, и сообщается об успехе, когда грушевидная мышца ненормально тонкая или у пациента избыточный вес. Это также полезно при проведении комбинированной инъекции в подмышечное отверстие большой седалищной вырезки (42, 45).Введение 100–200 единиц BoNT-A внутримышечно приводит к слабости и атрофии инъецированной мышцы и потенциально может обратить вспять любое произошедшее сдавление нерва (42).
Недавние рандомизированные слепые плацебо-контролируемые клинические испытания класса II по изучению эффективности BoNT-A при синдроме грушевидной мышцы, проведенные Fishman et al. (47) сообщили о значительном уменьшении боли. Это исследование показало статистически значимое снижение показателей боли по визуальной аналоговой шкале, которая является подтвержденным субъективным показателем острой и хронической боли, а также баллов сгибания, приведения и внутреннего вращения, которые указывают на давление, оказываемое на седалищный нерв со стороны piriformis мышца (47).Во многих недавних сообщениях о случаях в литературе также документально подтверждено исчезновение боли и восстановление функции с помощью инъекций BoNT-A (43, 48-50).
Неблагоприятные события, задокументированные в литературе, включают боль в месте инъекции, гриппоподобные симптомы, ригидность шеи, боль и слабость в передней части бедра, а также сильную боль в ягодицах (47). Сообщалось об атрофии мышц и образовании жира после инъекции ботулотоксина при синдроме грушевидной мышцы (49). Также были зарегистрированы рецидивы симптомов даже спустя годы после лечения (50).
Методы визуализации позволяют определить требуемую локализацию грушевидной мышцы, что, таким образом, может помочь избежать повреждения нерва во время процедуры. Стоимость ботулотоксина также выше, чем стоимость местных анестетиков, что может быть значительным с увеличением количества используемых единиц. В конечном счете, этот подход к лечению актуален для тех, у кого болезнь прогрессировала, вызывая значительные трудности в повседневной жизни, и не поддается лечению первой линии (49).
11.Хирургические методы
Обычно хирургическое вмешательство проводится пациентам, у которых консервативное лечение не помогло (51). Неудача консервативного лечения может рассматриваться, когда боль (боль в ягодицах или ишиас) не исчезает после попыток изменения активности, приема лекарств, физиотерапии, локализованных инъекций и / или экстракорпоральной ударно-волновой терапии (51, 52). Han et al. (52) сообщили, что выжидали не менее 3 месяцев, прежде чем рассматривать возможность хирургического лечения. Следует иметь в виду, что хирургическое лечение часто открывает дверь для обсуждения употребления опиоидов и их потенциального злоупотребления (53, 54).
Это состояние лечится хирургическим путем путем рассечения и последующей декомпрессии седалищного нерва, а также может включать высвобождение мускулатуры грушевидной мышцы. Эти операции могут быть открытыми или эндоскопическими (51, 55, 56). Декомпрессия седалищного нерва выполняется путем прижигания полос фиброваскулярных рубцов с помощью радиочастотных зондов и их удаления артроскопической бритвой или ножницами для рассечения (57, 58). Сухожильные части грушевидной мышцы могут быть расщеплены, и сухожилие грушевидной мышцы можно освободить от прикрепления к большому вертлугу с помощью радиочастотного зонда с крючком и ретроградной техники (57, 59).
Открытая декомпрессия седалищного нерва сопряжена с относительно высоким риском послеоперационных осложнений, таких как образование гематом, инфекциями, а также с длительным периодом реабилитации и плохим косметическим внешним видом по сравнению с эндоскопическим доступом (60, 61). Эндоскопический подход также позволяет улучшить визуализацию и уменьшить повреждение мягких тканей и мышц, что может помочь как в уменьшении послеоперационной боли, так и в сокращении времени восстановления (55). Улучшенная визуализация также помогает хирургам при работе с анатомическими сосудистыми и фиброзными аномалиями, которые вызывают синдром (55).
Kay et al. (51) в обзоре 28 исследований обнаружили, что результаты открытого и эндоскопического лечения грушевидной мышцы и других синдромов глубоких ягодичных мышц положительны с явным уменьшением боли при окончательном наблюдении по сравнению с предоперационными уровнями, о которых сообщалось во всех исследованиях, хотя эндоскопическое лечение лучше. результаты. Ilizaliturri et al. (57) пришли к выводу в ретроспективном обзоре пятнадцати пациентов, что высвобождение сухожилия грушевидной мышцы эндоскопически улучшило функцию, уменьшило боль, позволило пациентам вернуться к повседневной деятельности без симптомов.Han et al. (52) в ретроспективном обзоре двенадцати пациентов, перенесших резекцию грушевидной мышцы с / без невролиза седалищного нерва, обнаружили, что послеоперационная оценка по ВАШ была статистически значимо ниже по сравнению с дооперационной ВАШ.
В целом частота осложнений низкая, особенно при эндоскопическом доступе (51). Kay et al. (51) сообщают об 1 серьезном (<1% выборки) и 21 незначительном осложнении (8%) при открытом хирургическом лечении, включающем временное онемение или парестезии, постоянные парестезии, гиперестезии, поверхностную инфекцию области хирургического вмешательства и усиление боли.Тем не менее, только 1 осложнение (1%) было зарегистрировано после эндоскопической операции, когда у пациента усилилась боль при окончательном наблюдении (51). Также сообщалось о формировании рубцовой ткани после открытого и эндоскопического доступа, вызывающего рецидив компрессии седалищного нерва (61, 62).
Перед хирургическим вмешательством должны быть выполнены надлежащие показания к операции. К ним относятся правильный диагноз, основанный на клинических исследованиях и обследовании позвоночника, и отсутствие ответа на консервативное лечение, по крайней мере, физиотерапией и одной инъекцией (52).Хотя это относительно простая процедура с низкой заболеваемостью, как и во всех хирургических вмешательствах, пациент должен иметь возможность пройти анестезию (52).
12. Выводы
Синдром грушевидной мышцы — это болевой синдром, у тех, кого он затрагивает, вызывает постоянную боль и ограничивает повседневную активность и трудоспособность. Консервативное лечение синдрома грушевидной мышцы дает преимущества благодаря множеству терапевтических вариантов и значительной способности уменьшать боль и улучшать функциональные возможности. Физиотерапия, инъекции стероидов, инъекции ботулотоксина и сухое иглоукалывание — все это потенциально эффективные методы лечения с небольшими побочными эффектами.Консервативное лечение следует рассматривать как средство первой линии при синдроме грушевидной мышцы; однако в случае неудачи доступны минимально инвазивные процедуры. Эндоскопическая декомпрессия седалищного нерва с высвобождением грушевидной мышцы или без нее имеет высокую вероятность успеха и низкую частоту осложнений. Текущая литература поддерживает предпочтение эндоскопического доступа перед открытым доступом из-за улучшения результатов и уменьшения осложнений. Дальнейшие исследования должны точно определить показатели для диагностики синдрома грушевидной мышцы и могут включать необходимость разработки диагностических критериев.Последующие исследования более высокого уровня необходимы для выяснения эффективности новых методов лечения.
Сноски
Вклад авторов: Концепция и дизайн исследования: NV и IU. Сбор данных: NV и IU. Анализ и интерпретация данных: NV, HK, RB, IS, EC, AK, FI, GV, MP, OV и IU. Составление рукописи: NV, HK, RB, IS, EC, AK, FI, GV, MP, OV и IU. Критический пересмотр рукописи для важного интеллектуального содержания: NV, HK, RB, IS, EC, AK, FI, GV, MP, OV и IU.Статистический анализ: нет; Административная, техническая и материальная поддержка: NV и IU. Научное руководство: Н.В. и И.Ю.
Конфликт интересов: Авторы сообщают об отсутствии конфликта интересов.
Финансирование / поддержка: Нет.
Ссылки
1. Пробст Д., Стаут А., Хант Д. Синдром грушевидной мышцы: обзор анатомии, диагностики и лечения. PM R. 2019; 11 Приложение 1: S54–63. DOI: 10.1002 / pmrj.12189. [PubMed] [CrossRef] [Google Scholar] 2. Миллер Т.А., Белый КП, Росс округ Колумбия.Диагностика и лечение синдрома грушевидной мышцы: мифы и факты. Может J Neurol Sci. 2012. 39 (5): 577–83. DOI: 10,1017 / s0317167100015298. [PubMed] [CrossRef] [Google Scholar] 3. Хикс Б.Л., Лам Дж. С., Синдром Варакалло М. Пириформис. StatPearls Publishing; 2020. [Google Scholar] 4. Пак JW, Ли YK, Ли YJ, Shin S, Kang Y, Koo KH. Синдром глубоких ягодичных мышц как причина боли в задней части бедра и боли, напоминающей ишиас. Bone Joint J. 2020; 102-B (5): 556–67. DOI: 10.1302 / 0301-620X.102B5.BJJ-2019-1212.R1. [PubMed] [CrossRef] [Google Scholar] 7.Beauchesne RP, Schutzer SF. Оссифицирующий миозит грушевидной мышцы: необычная причина синдрома грушевидной мышцы. Отчет о болезни. J Bone Joint Surg Am. 1997. 79 (6): 906–10. DOI: 10.2106 / 00004623-199706000-00016. [PubMed] [CrossRef] [Google Scholar] 8. Бояджиан-О’Нил Л.А., Макклейн Р.Л., Коулман М.К., Томас П.П. Диагностика и лечение синдрома грушевидной мышцы: остеопатический подход. J Am Osteopath Assoc. 2008. 108 (11): 657–64. DOI: 10.7556 / jaoa.2008.108.11.657. [PubMed] [CrossRef] [Google Scholar] 9. Янкович Д., Пенг П., ван Зундерт А.Краткий обзор: синдром грушевидной мышцы: этиология, диагностика и лечение. Может Дж. Анаэст. 2013. 60 (10): 1003–12. DOI: 10.1007 / s12630-013-0009-5. [PubMed] [CrossRef] [Google Scholar] 10. Робинсон Л.Р. Является ли FAIR-тест справедливым методом выявления синдрома грушевидной мышцы? Мышечный нерв. 2019; 60 (3): E20. DOI: 10.1002 / mus.26634. [PubMed] [CrossRef] [Google Scholar] 11. У YY, Guo XY, Chen K, He FD, Quan JR. Возможность и надежность ультразвукового исследования для диагностики синдрома грушевидной мышцы. World Neurosurg. 2020; 134: e1085–92.DOI: 10.1016 / j.wneu.2019.11.098. [PubMed] [CrossRef] [Google Scholar] 12. Zhang W, Luo F, Sun H, Ding H. Ультразвук, по-видимому, является надежным методом диагностики синдрома грушевидной мышцы. Мышечный нерв. 2019; 59 (4): 411–6. DOI: 10.1002 / mus.26418. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 13. Сингх У, Мина Р., Сингх К.А., Сингх А.Дж., Сингх А.М., Лангшонг Р. Распространенность синдрома грушевидной мышцы среди случаев боли в пояснице / ягодицах с ишиасом: перспективное исследование. J Med Soc. 2013; 27 (2): 94–9.DOI: 10.4103 / 0972-4958.121573. [CrossRef] [Google Scholar] 14. Кэссиди Л., Уолтерс А., Бабб К., Шоджа М.М., Таббс Р.С., Лукас М. Синдром Пириформиса: последствия анатомических вариаций, диагностические методы и варианты лечения. Хирург Радиол Анат. 2012. 34 (6): 479–86. DOI: 10.1007 / s00276-012-0940-0. [PubMed] [CrossRef] [Google Scholar] 15. Smoll NR. Вариации грушевидной мышцы и седалищного нерва с клиническими последствиями: обзор. Clin Anat. 2010. 23 (1): 8–17. DOI: 10.1002 / ca.20893. [PubMed] [CrossRef] [Google Scholar] 16.Вассалу Э., Катонис П., Карантанас А. Х. Синдром грушевидной мышцы: исследование методом поперечной визуализации у 116 пациентов и оценка терапевтического результата. Eur Radiol. 2018; 28 (2): 447–58. DOI: 10.1007 / s00330-017-4982-х. [PubMed] [CrossRef] [Google Scholar] 17. Шмагель А., Фоули Р., Ибрагим Х. Эпидемиология хронической боли в пояснице у взрослых в США: данные Национального исследования здоровья и питания за 2009-2010 гг. Arthritis Care Res (Хобокен). 2016; 68 (11): 1688–94. DOI: 10.1002 / acr.22890. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 18.Кин Чен С., Низар А.Дж. Распространенность синдрома грушевидной мышцы у пациентов с хронической болью в пояснице. Клинический диагноз с модифицированным тестом FAIR. Pain Pract. 2013. 13 (4): 276–81. DOI: 10.1111 / j.1533-2500.2012.00585.x. [PubMed] [CrossRef] [Google Scholar] 19. Cass SP. Синдром грушевидной мышцы: причина недискогенного ишиаса. Curr Sports Med Rep. 2015; 14 (1): 41–4. DOI: 10.1249 / JSR.0000000000000110. [PubMed] [CrossRef] [Google Scholar] 20. Соломон Л.Б., Ли Ю.С., Каллари С.А., Бек М., Хауи Д.В. Анатомия грушевидной мышцы, внутренней запирательной мышцы и наружной запирательной мышцы: значение для заднего хирургического доступа к бедру.J Bone Joint Surg Br. 2010. 92 (9): 1317–24. DOI: 10.1302 / 0301-620X.92B9.23893. [PubMed] [CrossRef] [Google Scholar] 21. ДиДжиованна Э.Л., Шиовиц С., Даулинг диджей. Остеопатический подход к диагностике и лечению. Филадельфия: Липпинкотт Уильямс и Уилкинс; 2005. [Google Scholar] 22. Дивизия М., Джермани Дж., Урти И., Имани Ф., Варрасси Дж., Мелончелли С. Эндоскопическая нейромодуляция надлопаточного нерва при хронической боли в плече: отчет о болезни. Anesth Pain Med. 2020; 10 (2): e103624. DOI: 10.5812 / aapm.103624.[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 23. Хуан Ц.Ф., Ян Д.С., Ши Ц.Дж., Сяо Дж. [Патогенез синдрома грушевидной мышцы: сравнительное исследование на основе магнитно-резонансной томографии]. Чжунхуа И Сюэ За Чжи. 2018; 98 (1): 42–5. DOI: 10.3760 / cma.j.issn.0376-2491.2018.01.009. [PubMed] [CrossRef] [Google Scholar] 24. Heiderscheit B, McClinton S. Оценка и лечение травм бедра и таза. Phys Med Rehabil Clin N Am. 2016; 27 (1): 1-29. DOI: 10.1016 / j.pmr.2015.08.003. [PubMed] [CrossRef] [Google Scholar] 25.Хуанг З.Ф., Линь Б.К., Торша Т.Т., Дилшад С., Ян Д.С., Сяо Дж. Эффект маннита и витаминов В в лечении пациентов с синдромом грушевидной мышцы. J Back Musculoskelet Rehabil. 2019; 32 (2): 329–37. DOI: 10.3233 / BMR-170983. [PubMed] [CrossRef] [Google Scholar] 26. Gulledge BM, Marcellin-Little DJ, Levine D, Tillman L, Harrysson OL, Osborne JA и др. Сравнение двух методов растяжения и оптимизация протокола растяжения для грушевидной мышцы. Med Eng Phys. 2014; 36 (2): 212–8. DOI: 10.1016 / j.medengphy.2013.10.016. [PubMed] [CrossRef] [Google Scholar] 28. Кокс Дж., Варатхараджан С., Кот П., Оптима С. Эффективность терапии иглоукалыванием для лечения скелетно-мышечных заболеваний конечностей: систематический обзор. J Orthop Sports Phys Ther. 2016; 46 (6): 409–29. DOI: 10.2519 / jospt.2016.6270. [PubMed] [CrossRef] [Google Scholar] 29. Fusco P, Di Carlo S, Scimia P, Degan G, Petrucci E, Marinangeli F. Ультразвуковое лечение сухих игл миофасциальных триггерных точек для управления синдромом грушевидной мышцы: серия случаев.J Chiropr Med. 2018; 17 (3): 198–200. DOI: 10.1016 / j.jcm.2018.04.002. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 30. Табатабаи А., Такамджани И.Е., Саррафзаде Дж., Салехи Р., Ахмади М. Сухое иглоукалывание под ультразвуковым контролем уменьшает боль у пациентов с синдромом грушевидной мышцы. Мышечный нерв. 2019; 60 (5): 558–65. DOI: 10.1002 / mus.26671. [PubMed] [CrossRef] [Google Scholar] 31. Талли Дж., Юнг Дж. В., Патель А., Тукан А., Кандула С., Доан А. и др. Использование внутривенной инфузии лидокаина для лечения рефрактерной хронической боли.Anesth Pain Med. 2021; 10 (6): e112290. DOI: 10.5812 / aapm.112290. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 32. Назликул Х, Урал ФГ, Озтюрк ГТ, Озтюрк АДТ. Оценка эффекта нейротерапии у пациентов с синдромом грушевидной мышцы. J Back Musculoskelet Rehabil. 2018; 31 (6): 1105–10. DOI: 10.3233 / BMR-170980. [PubMed] [CrossRef] [Google Scholar] 33. Патель В.Б., Вассерман Р., Имани Ф. Интервенционные методы лечения хронической боли в пояснице: целенаправленный обзор (эффективность и результаты). Anesth Pain Med. 2015; 5 (4): e29716.DOI: 10.5812 / aapm.29716. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 34. Vij N, Traube B, Bisht R, Singleton I, Cornett EM, Kaye AD, et al. Обновленная информация о методах лечения ущемления локтевого нерва: обзор литературы. Anesth Pain Med. 2020; 10 (6): e112070. DOI: 10.5812 / aapm.112070. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 35. Terlemez R, Ercalik T. Влияние инъекции грушевидной мышцы на невропатическую боль. Agri. 2019; 31 (4): 178–82. DOI: 10.14744 / agri.2019.34735. [PubMed] [CrossRef] [Google Scholar] 36.Росалес Дж., Гарсия Н., Рафолс С., Перес М., Вердуго Массачусетс. Перисциатическая инфильтрация под ультразвуковым контролем для лечения синдрома глубоких ягодичных мышц: описание техники и предварительные результаты. J Ultrasound Med. 2015; 34 (11): 2093–207. DOI: 10.7863 / ультра.14.12030. [PubMed] [CrossRef] [Google Scholar] 37. Мисирлиоглу Т.О., Акгун К., Паламар Д., Эрден М.Г., Эрбилир Т. Синдром Пириформиса: сравнение эффективности инъекций местного анестетика и кортикостероидов: двойное слепое рандомизированное контролируемое исследование. Врач боли.2015; 18 (2): 163–71. [PubMed] [Google Scholar] 38. Payne JM. Процедуры на тазобедренном суставе под контролем ультразвука. Phys Med Rehabil Clin N Am. 2016; 27 (3): 607–29. DOI: 10.1016 / j.pmr.2016.04.004. [PubMed] [CrossRef] [Google Scholar] 39. Фаулер И.М., Такер А.А., Веймерскирч Б.П., Моран Т.Дж., Мендес Р.Дж. Рандомизированное сравнение эффективности 2 техник инъекции в грушевидную мышцу: под контролем ультразвука и стимулятора нервов под контролем рентгена. Reg Anesth Pain Med. 2014; 39 (2): 126–32. DOI: 10.1097 / AAP.0000000000000056.[PubMed] [CrossRef] [Google Scholar] 40. Берк CJ, Уолтер WR, Адлер RS. Целенаправленная периневральная гидродиссекция седалищного нерва под ультразвуковым контролем для лечения синдрома грушевидной мышцы. Ультразвук, квартал 2019; 35 (2): 125–9. DOI: 10.1097 / RUQ.0000000000000360. [PubMed] [CrossRef] [Google Scholar] 41. Сафарпур Й., Джаббари Б. Лечение болевых синдромов ботулотоксином — обзор, основанный на фактах. Токсикон. 2018; 147: 120–8. DOI: 10.1016 / j.toxicon.2018.01.017. [PubMed] [CrossRef] [Google Scholar] 42. Фриц Дж., Чхабра А., Ван К. К., Каррино Дж. А.Блокады нервов под контролем магнитно-резонансной нейрографии для диагностики и лечения синдрома хронической тазовой боли. Neuroimaging Clin N Am. 2014; 24 (1): 211–34. DOI: 10.1016 / j.nic.2013.03.028. [PubMed] [CrossRef] [Google Scholar] 43. Сантамато А., Мицелло М.Ф., Валено Г., Беатрис Р., Циноне Н., Баричич А. и др. Ультразвуковая инъекция ботулинического токсина типа A для мышечного синдрома грушевидной мышцы: отчет о болезни и обзор литературы. Токсины (Базель). 2015; 7 (8): 3045–56. DOI: 10.3390 / toxins7083045.[Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 44. Rawicki B, Sheean G, Fung VS, Goldsmith S, Morgan C, Novak I, et al. Оценка ботулинического токсина, вмешательство и последующий уход по нишевым показаниям у детей и взрослых, включая боль: международное консенсусное заявление. Eur J Neurol. 2010; 17 Дополнение 2: 122–34. DOI: 10.1111 / j.1468-1331.2010.03132.x. [PubMed] [CrossRef] [Google Scholar] 45. Fabregat G, Rosello M, Asensio-Samper JM, Villaneuva-Perez VL, Martinez-Sanjuan V, De Andres J, et al. Компьютерная томографическая проверка инъекции в грушевидную мышцу под ультразвуковым контролем: технико-экономическое обоснование.Врач боли. 2014. 17 (6): 507–13. [PubMed] [Google Scholar] 46. Ко Э., Вебстер Д., Бойл Дж. Отчет о клиническом случае и обзор потенциальной роли грушевидной мышцы типа А в динамическом варианте защемления седалищного нерва при синдроме грушевидной мышцы. Хирург Радиол Анат. 2020; 42 (10): 1237–42. DOI: 10.1007 / s00276-020-02440-8. [PubMed] [CrossRef] [Google Scholar] 47. Фишман Л.М., Уилкинс А.Н., Рознер Б. Электрофизиологически идентифицированный синдром грушевидной мышцы успешно лечится инкоботулиническим токсином А и физиотерапией.Мышечный нерв. 2017; 56 (2): 258–63. DOI: 10.1002 / mus.25504. [PubMed] [CrossRef] [Google Scholar] 48. Аль-Аль-Шейх М., Мишель Ф., Паррат Б., Кастлер Б., Видаль С., Обри С. МРТ-оценка изменений морфологии грушевидной мышцы, вызванных инъекциями ботулинического токсина при лечении синдрома грушевидной мышцы. Диагностика интервальной визуализации. 2015; 96 (1): 37–43. DOI: 10.1016 / j.diii.2014.02.015. [PubMed] [CrossRef] [Google Scholar] 49. Родригес-Пинеро М., Видал Варгас V, Хименес Сармьенто А.С. Долгосрочная эффективность инъекции инкоботулинумтоксина А под контролем УЗИ при синдроме грушевидной мышцы.Pain Med. 2018; 19 (2): 408–11. DOI: 10.1093 / pm / pnx135. [PubMed] [CrossRef] [Google Scholar] 50. Ripellino P, Cianfoni A, Izzo MGA, Gobbi C. Рецидивирующий синдром грушевидной мышцы, леченный инъекциями ботулинического токсина. BMJ Case Rep.2019; 12 (8) DOI: 10.1136 / bcr-2019-230981. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 51. Кей Дж., Де Са Д., Моррисон Л., Фейтек Е., Симунович Н., Мартин Г. Д. и др. Хирургическое лечение синдрома глубоких ягодичных мышц, вызывающего защемление седалищного нерва: систематический обзор. Артроскопия.2017; 33 (12): 2263–2278 e1. DOI: 10.1016 / j.arthro.2017.06.041. [PubMed] [CrossRef] [Google Scholar] 53. Малик К.М., Имани Ф., Беккерли Р., Човатия Р. Риск расстройства, связанного с употреблением опиоидов, от воздействия опиоидов в периоперационном периоде: систематический обзор. Anesth Pain Med. 2020; 10 (1): e101339. DOI: 10.5812 / aapm.101339. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 55. Джексон Т.Дж. Эндоскопическая декомпрессия седалищного нерва в положении лежа — седалищный доступ. Arthrosc Tech. 2016; 5 (3): e637–42.DOI: 10.1016 / j.eats.2016.02.020. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 56. Орхурху В., Орман С., Пек Дж., Уриц И., Орхурху М.С., Джонс М.Р. и др. Хирургия высвобождения канала запястья — систематический обзор открытых и эндоскопических подходов. Anesth Pain Med. 2020; 10 (6): e112291. DOI: 10.5812 / aapm.112291. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 57. Ilizaliturri VJ, Arriaga R, Villalobos FE, Suarez-Ahedo C. Эндоскопическое высвобождение сухожилия грушевидной мышцы и исследование седалищного нерва.J Hip Preserv Surg. 2018; 5 (3): 301–6. DOI: 10,1093 / jhps / hny018. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 58. Берд JW. Заболевания перитвертельного и глубокого ягодичного пространства: новые рубежи артроскопии. Sports Med Arthrosc Rev.2015; 23 (4): 221–31. DOI: 10.1097 / JSA.0000000000000085. [PubMed] [CrossRef] [Google Scholar] 59. Пак М.С., Чон С.Ю., Юн С.Дж. Эндоскопическая декомпрессия седалищного нерва после перелома или реконструктивной хирургии вертлужной впадины в сравнении с эндоскопическим лечением идиопатического синдрома глубокой ягодичной кости.Clin J Sport Med. 2019; 29 (3): 203–8. DOI: 10.1097 / JSM.0000000000000504. [PubMed] [CrossRef] [Google Scholar] 60. Ham DH, Chung WC, Jung DU. Эффективность эндоскопической декомпрессии седалищного нерва для лечения синдрома глубоких ягодичных мышц. Тазобедренный таз. 2018; 30 (1): 29–36. DOI: 10.5371 / hp.2018.30.1.29. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 61. Кулон Р., Хелифи А., Бертран М., Марес О, Мэй О, Маршан П. и др. Обеспечивает ли эндоскопическая тенотомия грушевидной мышцы безопасное и полное освобождение сухожилия? Кабинет трупа.Orthop Traumatol Surg Res. 2018; 104 (8): 1193–7. DOI: 10.1016 / j.otsr.2018.02.018. [PubMed] [CrossRef] [Google Scholar] 62. Агилера-Бохоркес Б., Кардозо О., Бругиатти М., Кантор Э, Вальдивия Н. Эндоскопическое лечение ущемления седалищного нерва при синдроме глубоких ягодичных мышц: клинические результаты. Rev Esp Cir Ortop Traumatol. 2018; 62 (5): 322–7. DOI: 10.1016 / j.recot.2018.03.004. [PubMed] [CrossRef] [Google Scholar]Минимально инвазивный хирургический подход к лечению синдрома грушевидной мышцы: серия случаев | Китайский нейрохирургический журнал
PS — это спорное заболевание, при котором седалищный нерв сдавливается грушевидной мышцей, вызывая боль в ягодицах и ногах.У пациентов обычно имеется классическая триггерная точка в области грушевидной мышцы над седалищным нервом [7, 8]. На долю PS приходится примерно 0,3–0,6% всех случаев боли в седалищном нерве с сообщенным соотношением женщин и мужчин 6: 1 [9]. Состояние первоначально лечилось консервативным лечением, включая физиотерапию, лекарства и местные инъекции [5, 10, 11]. Хирургическое лечение оставлено для рефрактерных случаев PS, которые не поддаются консервативному лечению. Двумя наиболее задокументированными методами лечения являются открытая и эндоскопическая декомпрессия седалищного нерва путем высвобождения грушевидной мышцы [1].
Традиционное открытое хирургическое лечение ПС состоит из длинного криволинейного разреза в форме обратного вопросительного знака вокруг всей латеральной стороны большой ягодичной мышцы с нижней ножкой у основания ягодичной мышцы до средней линии подколенного сухожилия. Затем ягодичная мышца разделяется и отражается кнутри, обнажая седалищный нерв. Затем нерв можно проследить до седалищной выемки, снимая любые сужения на пути. Открытый метод является полезным подходом, поскольку он позволяет полностью обнажить седалищный нерв и важную сосудистую сеть в этой области [1, 2, 8, 12].Однако недостатком открытого хирургического доступа являются очень большие разрезы с повышенной болезненностью. По сравнению с более минимально инвазивным подходом существует повышенный риск кровотечения, пугания и возможности рецидива. Кроме того, у пациентов, перенесших открытое хирургическое вмешательство, увеличивается время выздоровления и увеличивается продолжительность госпитализации по сравнению с минимально инвазивными методами [1].
Эндоскопическое хирургическое лечение PS заключается в установке двух портов на бедре с использованием бедренной кости в качестве основного ориентира.Первый порт располагается на 1 см выше кончика большого вертела, а второй порт располагается примерно на 6–7 см дистальнее первого. Порты вводятся через небольшие колотые надрезы на коже. Затем идентифицируют седалищный нерв и устраняют любые сужения с помощью эндоскопа [6, 13]. Преимущества этого метода лечения заключаются в том, что он позволяет использовать минимально инвазивный хирургический подход, который приводит к более быстрому выздоровлению и более короткому пребыванию в больнице. Кроме того, это снизило заболеваемость по сравнению с открытой процедурой [14].Существенным ограничением эндоскопического подхода является очень крутая кривая обучения использованию эндоскопического оборудования и артроскопии перед попыткой этой процедуры. Кроме того, этот подход обеспечивает значительно меньшую визуализацию по сравнению с открытой процедурой и несет более высокий риск повреждения местной сосудистой сети и нервов [1, 14].
В качестве альтернативы вышеуказанным процедурам, минимально инвазивный подход, описанный в этой рукописи, обеспечивает преимущества, наблюдаемые как в традиционных открытых, так и в эндоскопических методах.Наш хирургический подход обеспечивает отличную визуализацию критических структур с минимальной болезненностью и короткой госпитализацией. Благодаря небольшому разрезу и прямому коридору к нервному сужению этот минимально инвазивный подход может быть освоен, не требуя крутой кривой обучения, как при эндоскопическом подходе. Что наиболее важно, кровотечение и повреждение окружающих структур менее вероятно, и их легче контролировать по сравнению с эндоскопическим методом. Кроме того, все три наши хирургические процедуры с использованием этой техники были выполнены амбулаторно с долгосрочным обезболиванием без длительного пребывания в больнице и повышенной заболеваемости, как при традиционной открытой хирургической технике.
Основным ограничением нашего исследования является небольшой размер выборки, в которой лечились только 3 пациента, и все они были женщинами. Учитывая, что при синдроме грушевидной мышцы соотношение женщин и мужчин составляет 6: 1, неудивительно, что при таком небольшом размере выборки все амбулаторные пациенты были женщинами. Небольшой размер выборки нашего исследования обусловлен низкой частотой уже упомянутого синдрома грушевидной мышцы и еще меньшей частотой пациентов, которым требуется хирургическое вмешательство, которое следует использовать для случаев, не поддающихся лечению [9].Кроме того, период наблюдения относительно короткий, в среднем 1 год. Наконец, процедура была оценена только в одном учреждении одним лечащим хирургом.
Основным ограничением этой хирургической техники является то, что для ее правильного выполнения требуется нейромониторинг. Нейромониторинг может быть дорогостоящим дополнением к операции и не всегда доступен. Кроме того, эту хирургическую технику должны выполнять только врачи, которые имеют базовые представления о периферических нервах и анатомии ягодиц.
Лечение синдрома грушевидной мышцы | Tulsa Pain
Грушевидная мышца необходима для движения нижней части тела, поскольку она помогает стабилизировать, поднимать и вращать бедро. Эта мышца также помогает людям переносить вес, сохранять равновесие и вращать бедра. В редких случаях грушевидная мышца может сдавливать седалищный нерв, длинный нерв, проходящий вдоль позвоночника, и вызывать хроническую изнурительную боль. Чаще всего это сдавливание происходит из-за спазма грушевидной мышцы. Тем не менее, пациенты обычно испытывают один или несколько из следующих симптомов:
- Боль, покалывание или онемение в ягодицах
- Боль, распространяющаяся по длине седалищного нерва
- Боль или дискомфорт от подъема по лестнице или длительного сидения
Синдром грушевидной мышцы обычно диагностируется после того, как у врача было время изучить историю болезни пациента и провести тщательный медицинский осмотр.Сообщение пациента о его или ее симптомах также поможет врачам определить диагноз синдрома грушевидной мышцы. Могут потребоваться МРТ и другие методы визуализации, чтобы исключить другие причины компрессии седалищного нерва.
Лечение этого синдрома грушевидной мышцы может включать консервативные методы лечения, такие как покой, лед или тепло. Также может быть предложена физиотерапия или мануальные манипуляции для облегчения движения и уменьшения компрессии седалищного нерва. Если консервативные методы лечения не обеспечивают пациенту адекватного обезболивания, терапевт может порекомендовать интервенционное лечение боли.
Инъекции кортикостероидов с анестетиком обычно дают несколько недель, если не месяцев, облегчения боли у пациентов с грушевидной мышцей. Эти инъекции обычно вводятся в триггерные точки с помощью УЗИ, МРТ или компьютерной томографии или без них. В тяжелых случаях синдрома грушевидной мышцы может потребоваться хирургическое вмешательство. Поговорите со своим врачом по боли в Талсе о вариантах лечения синдрома грушевидной мышцы.
Основные характеристики:
- Синдром грушевидной мышцы — редкое нервно-мышечное заболевание, вызывающее боль от грушевидной мышцы, сдавливающей седалищный нерв.
- Грушевидная мышца расположена в ягодицах в верхней части тазобедренного сустава.
- Врачи по обезболиванию в Tulsa Pain обсуждают варианты лечения людей с синдромом грушевидной мышцы.
Tulsa Pain — это клиника по лечению боли в Оклахоме, специализирующаяся на диагностике и лечении хронической боли. Мы стремимся помочь тем, кто страдает, обрести заслуженное облегчение. Наша команда использует сбалансированный подход, включая минимально инвазивные амбулаторные процедуры, дополнительную и альтернативную медицину, а также лекарства, чтобы помочь пациентам контролировать свою боль.Позвоните по телефону 918-742-7030 или нажмите здесь, чтобы записаться на прием, чтобы встретиться с одним из наших талантливых специалистов по обезболиванию сегодня!
Советы и информация, содержащиеся в этой статье, предназначены только для образовательных целей и не предназначены для замены или опровержения совета или суждения врача. Пожалуйста, всегда консультируйтесь со своим врачом, прежде чем принимать какие-либо советы, полученные здесь или в любых других учебных медицинских материалах.
Лучшие методы самопомощи, чтобы избавиться от синдрома грушевидной мышцы
Синдром грушевидной мышцы — болезненное состояние ягодиц, хотя боль также может распространяться вниз по ногам.Это необычное нервно-мышечное заболевание, вызванное сдавлением седалищного нерва или слабостью сухожилия грушевидной мышцы. Грушевидная мышца расположена в ягодицах. Большая часть движений нижней части тела зависит от этой мышцы, потому что она стабилизирует бедра и активно участвует в движении бедер, помогая поддерживать равновесие при ходьбе. Из-за этого синдром грушевидной мышцы может быть очень изнурительным, если его не лечить.
Люди с синдромом грушевидной мышцы часто чувствуют боль, онемение или покалывание в ягодицах.Иногда боль может быть сильной по всей длине ноги по травмированной линии ягодичной фасции. Вы можете почувствовать боль, сидя, поднимаясь и спускаясь по лестнице или бегая.
Заболевание составляет около 5% случаев боли в пояснице, ягодицах и ногах.
Это в основном вызвано чрезмерной нагрузкой и травмами сухожилия грушевидной мышцы, полученными при прыжках / приземлениях, которые могут вызывать миофасциальную иррадирующую боль.
Диагностика синдрома грушевидной мышцы
Не существует официального способа диагностики синдрома грушевидной мышцы, кроме симптомов боли и травм ягодиц в анамнезе.Мы проведем вас через физический осмотр, который задействует многие мышцы, отвечающие за это заболевание. Чтобы исключить другие причины компрессии седалищного нерва, мы также проведем рентгенологические исследования, такие как МРТ. Эти состояния могут ощущаться очень похожими на синдром грушевидной мышцы.
Лечение синдрома грушевидной мышцы
Старайтесь избегать поз или определенных действий, которые вызывают боль. Отдых и тепло могут творить чудеса. Вместе с физиотерапевтом разработайте упражнения и упражнения на растяжку, которые помогут сбалансировать ягодичные мышцы при слабости сухожилий.
PRP-терапия или инъекционная терапия в триггерные точки могут помочь восстановить целостность тканей, облегчить спазмы и обеспечить облегчение. Факторы роста в PRP могут помочь вылечить пораженное сухожилие. Терапия стволовыми клетками может обеспечить дополнительную «целительную силу».
Массаж может значительно облегчить симптомы синдрома грушевидной мышцы. Массаж может расслабить грушевидную мышцу и другие ягодичные мышцы, снизить давление на седалищный нерв и предотвратить спазмы. Он также высвобождает борющиеся с болью эндорфины, которые действуют как естественные обезболивающие при синдроме грушевидной мышцы.
Самомассаж и растяжка при синдроме грушевидной мышцы
Вы также можете делать самомассаж с помощью валика с пеной, похожего на лапшу для бассейна. Сядьте на валик из пеноматериала, скрестив лодыжку над коленом. Наклонитесь к пораженной стороне и потянитесь, пока все не станет слишком тугим, но не слишком тугим. Держите 30 секунд. Сделайте противоположную сторону. Продолжайте растягивать обе стороны, расслабляя мышцы.
Также можно делать самомассаж с помощью массажного мяча. Начните в сидячем положении, согнув колени.Найдите мяч под ягодицей. Скрестите противоположную ногу поверх другой ноги. Растягивайтесь более 30 секунд. Будьте осторожны, не переусердствуйте. Если вы чувствуете сильную боль, остановитесь.
Другой подход — растянуть грушевидную мышцу, поместив согнутую ногу на стол. Наклонитесь вперед, чтобы растянуть ягодицы. Держите 30 секунд. Сделайте два подхода, чередуя ноги.
Другой подход — растянуть бедра, лежа на спине и скрещивая одну ногу с противоположным коленом.Противоположной рукой подтяните колено к плечу. Держите от 20 до 30 секунд. Повторите каждую сторону 2-3 раза, чередуя каждый раз.
Растяжка грушевидной мышцы поперек ноги также может быть очень полезной. Лягте на спину, поставив ступни на пол. Поднимите колени к потолку. Затем поднесите правую ногу к телу, положив правую лодыжку на левое колено. Наконец, подтяните левое колено к себе и осторожно растяните ягодичные мышцы. Поменяйте ноги и сделайте противоположную сторону.
Растяжка подколенного сухожилия на стуле также является отличным способом растянуть грушевидную мышцу. Эта растяжка идеально подходит для занятий дома или в офисе. Поставьте два стула лицом друг к другу немного дальше друг от друга. Сядьте на один стул, положив пятку правой ноги на другой стул. Наклонитесь вперед, сгибая бедра, пока не почувствуете легкое растяжение вдоль бедра. Держите 30 секунд. Поменяйте ноги. Повторить 2-3 раза.
Легко делает это
Опять же, с растяжкой мы хотим подчеркнуть важность не переусердствовать.Если будет слишком больно, остановись. Идея состоит в том, чтобы облегчить растяжку мышц, чтобы вы сгибали мышцы, не вызывая чрезмерного напряжения.
И всегда легче растянуться после массажа изгибов с помощью техники резинового мяча, описанной в «Справочнике победителей по обезболиванию».
Что нужно знать о синдроме грушевидной мышцы?
Есть физический недуг — настоящая боль в ягодицах. «Синдром грушевидной мышцы — это нервно-мышечное заболевание, при котором давление со стороны грушевидной мышцы — небольшой мышцы в ягодицах — оказывает давление на седалищный нерв, проходящий за тазобедренным суставом», — сказал Марк Розен, доктор медицины, хирург-ортопед из клиники Banner Health Clinic в Глендейле. , Аризона.
Грушевидная мышца — одна из мышц, отвечающих за внешнее вращение бедра и помогающая в таких простых движениях, как ходьба и поддержание равновесия. «Здоровый седалищный нерв проходит под грушевидной мышцей, — сказал доктор Розен, — но в некоторых случаях седалищный нерв проникает и проходит через грушевидную мышцу». По словам доктора Розена, это заболевание, обычно наблюдаемое у бегунов и фигуристов, может возникать во время общих физических упражнений или при малоподвижной активности.
У вас синдром грушевидной мышцы «боль в ягодицах»?
Если вы испытываете боль в ягодицах или в задней части ноги, вам может быть интересно, причина в синдроме грушевидной мышцы или радикулите.«Многие люди с синдромом грушевидной мышцы часто думают, что у них ишиас, но ишиас является симптомом синдрома грушевидной мышцы», — сказал д-р Розен.
Симптомы синдрома грушевидной мышцы обычно проявляются в виде боли в ягодицах, которая часто усиливается после длительного сидения. «Врач-ортопед или хирург-ортопед может диагностировать ваш синдром грушевидной мышцы, воссоздав вашу боль с помощью вращения бедра вручную или путем прямой пальпации над грушевидной мышцей», — сказал доктор Розен. Поскольку это такое редкое заболевание, диагностика синдрома грушевидной мышцы обычно происходит только после исключения всех других состояний, возникающих в области спины, ягодиц или ног.
Лучшие варианты лечения синдрома грушевидной мышцы
Первая линия лечения этого болезненного недуга — физиотерапия и регулярная растяжка. Растяжка и выполнение соответствующих физиотерапевтических упражнений могут как укрепить, так и расслабить грушевидную мышцу. «Лекарства редко помогают при лечении синдрома грушевидной мышцы, поскольку это механическое, а не метаболическое или заболевание», — пояснил д-р Розен.
Ваш ортопед может порекомендовать инъекции кортикостероидов в качестве варианта временного обезболивания, но поскольку инъекция должна быть сделана рядом с местом пересечения грушевидной мышцы и седалищного нерва, «эти типы инъекций могут быть сложными и требуют ультразвукового или рентгенологического контроля», по словам доктораРозен. Хирургия часто является последним средством после того, как более традиционные методы лечения потерпели неудачу.
Профилактические меры во избежание синдрома грушевидной мышцы — лучший способ избежать серьезной боли. Поскольку синдром может быть вызван малоподвижным образом жизни или чрезмерными физическими упражнениями, важно избегать обоих крайностей. «Включение режима активной растяжки в свой распорядок дня может помочь вам избежать синдрома грушевидной мышцы», — сказал доктор Розен.
Если вы живете с болями в пояснице или ягодицах, врач-ортопед или хирург может провести медицинский осмотр, чтобы выяснить причину боли и составить для вас план лечения.
