Болят икры ног при ходьбе
Болевые ощущения в икрах ног возникают в результате физического перенапряжения или воздействия патологических состояний. Часто у пациента наблюдаются сопутствующие симптомы: зуд, жжение, судороги, отеки. Клиническая картина наблюдается у людей, злоупотребляющих соленой пищей, беременных женщин, пациентов с сердечной и почечной недостаточностью, варикозом, тромбофлебитом. Ответить на вопрос, почему болят икры ног при ходьбе, может врач после проведения комплексной диагностики и постановки точного диагноза.
Причины

Жалобы на боль в икроножных мышцах при ходьбе возникают часто. Болевые импульсы могут быть обусловлены:
- Избыточными физическими нагрузками: в группу риска попадают профессиональные спортсмены. Боль самоустраняется, когда мышечные ткани приспосабливаются к повышенному напряжению.
- Ведением малоподвижного образа жизни, которое приводит к нарушениям кровообращения. Даже небольшая физическая активность может спровоцировать боль.
- Варикозным расширением вен – патологическим состоянием, при котором нарушается отток крови в венах.
- Воспалением седалищного нерва.
- Атеросклерозом – болезнью воспалительного происхождения, при которой стенки сосудов утолщены, повышена вероятность закупорки вен.
- Невралгией, которая обостряется при переохлаждении, резких движениях, активации вирусной инфекции.
- Миозитами – патологией, поражающей мускулатуру. Отсутствие качественной терапии чревато атрофией мышечных тканей.
- Хроническими судорогами.
- Недостатком жизненно важных микроэлементов. В группу риска попадают женщины, ожидающие появления ребенка, люди с патологиями желудочно-кишечного тракта, препятствующими нормальному всасыванию необходимых микронутриентов.
- Беременностью.
- Травматическими повреждениями голеностопных суставов.
- Неполноценным питанием, который провоцирует дефицит необходимых микроэлементов.
При интенсивных болях, которые сопровождаются покалыванием, онемением, зудом, жжением, рекомендовано воздерживаться от самолечения, обратиться за консультацией к врачу.
Острый тромбоз вен
Тромбоз вен сопровождается образованием кровяных сгустков, препятствующих нормальному кровотоку. Тромб может оторваться и перемещаться вместе с током крови, повышая вероятность развития смертельно опасного состояния – тромбоэмболии легочных артерий. Патология развивается под воздействием застойных явлений в венах нижних конечностей. Такое состояние обусловлено:
- продолжительной обездвиженностью
- травматическими поражениями
- физическим перенапряжением
- инфекционными заболеваниями
- злокачественными опухолями
- синдромом диссеминированного внутрисосудистого свертывания
- использованием определенных групп медикаментов, в том числе, гормональных средств
Вероятность развития болезни повышается, если пациент длительное время находится в положении сидя с опущенными вниз конечностями. Не следует оставлять без внимания тревожные симптомы: распирающую боль в пораженной конечности, болевые ощущения по хожу пораженной вены, которые усиливаются при пальпации, изменение цвета кожных покровов (бледность, синюшность), отеки, набухание поверхностных вен. Описанная клиническая картина – показание для незамедлительного оказания экстренной медицинской помощи.
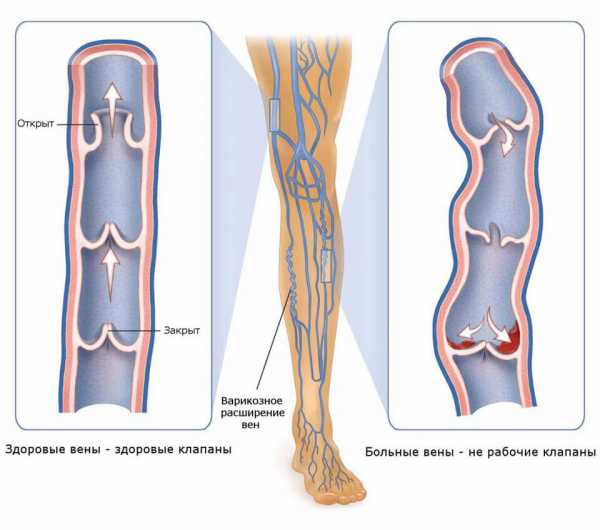
Варикозное расширение вен
Варикозное расширение вен является мультифакторной болезнью, которая сопряжена с хронической венозной недостаточностью. Наблюдается змеевидная деформация вен, которые возвышаются над поверхностью кожи и окрашены в синий цвет. В группу риска попадают люди с:
- наследственной предрасположенностью к заболеванию
- гормональными нарушениями, которые вызывают повышение свертываемости крови
- избыточной массой тела
- асцитом
Болезнь может развиться на протяжении беременности, при использовании тесной, неудобной одежды и обуви на высоких каблуках. Продолжительное нахождение в положении сидя или стоя провоцирует застойные явления и прогрессирование варикозного расширения вен. Пациент жалуется на боль в икроножных мышцах, усталость, зуд, жжение. Симптомы усугубляются после тяжелого рабочего дня, повышенных физических нагрузок.
Облитерирующий эндартериит
Облитерирующий эндартериит – хроническая патология сосудов, поражающая артерии нижних конечностей. Сопровождается чувством усталости в нижних конечностях, болевыми ощущениями. Также появляются жалобы на:
- увеличение потоотделения в нижних конечностях
- образование отеков
- деформацию ногтевых пластин
- окрашивание кожных покровов в бледный цвет
- язвенные поражения кожи
- развитие судорог
Боль в икрах усиливается даже после незначительных физических нагрузок. При прогрессировании патологии до 4 стадии наблюдается развитие некроза, образование гангрены.
Атеросклероз
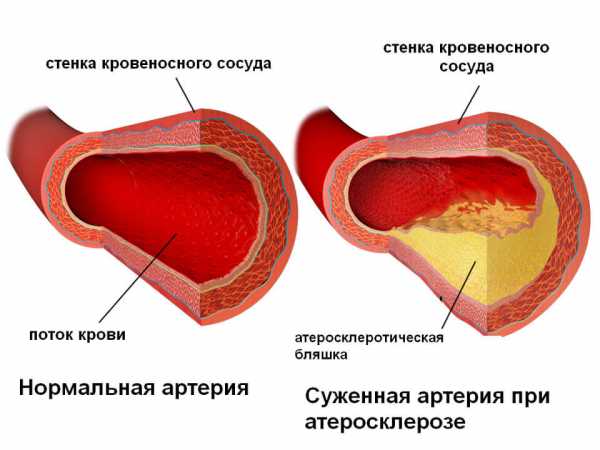
Атеросклероз – патологическое состояние, сопровождающееся закупоркой сосудов. В группу риска попадают мужчина и женщины старше 55 лет. На внутренних стенках сосудов скапливается «плохой» холестерин, в результате чего сосудистые стенки становятся плотными, теряют эластичность. Сосуд сужается и может полностью закупориться со временем. Опасность в том, что болезнь может прогрессировать и не проявляться на протяжении длительного времени.
Атеросклероз – причина развития инфарктов, инсультов. Поэтому не следует оставлять без внимания боль, хромоту, изменение цвета кожных покровов.
- На первой стадии пациент жалуется на боль в икрах, стопах, бедрах, которая возникает после интенсивной физической нагрузки.
- На втором этапе развивается перемежающаяся хромота, сопровождается зябкостью, чувством холода в ногах, нарушениями чувствительности.
- Боль в икрах усиливается даже при незначительных физических нагрузках, кожные покровы начинают шелушиться, становятся бледными, могут выпадать волосы. Ноги отекают, возникают судороги, замедляется рост ногтей.
- Образуются язвенные поражения, некротические ткани, сложно поддающиеся терапии.
Системные реакции проявляются в виде аритмии, отдышки, боли в сердце, стенокардии.
Поражение нервных стволов, иннервирующих нижние конечности
При повреждении большеберцовых нервов наблюдается иннервация икроножной мышцы, заднего икроножного сгибателя, длинного сгибателя пальцев, длинного сгибателя больших пальцев. Нарушаются сухожильные и периостальные рефлексы, спустя 14-20 дней атрофируются пораженные мышцы. При поражении большеберцовых нервов наблюдается:
- нарушение подошвенных сгибаний пальцев и стоп
- стопы поворачиваются внутрь
- нарушается чувствительность в пятке и подошве
При повреждении нервного ствола наблюдается парез или значительное ограничение подвижности иннервируемой мышцы с последующим снижением тонуса. Продолжительное прогрессирование патологического процесса приводит к деформации стопы, образованию трофических язв.
Заболевания икроножных мышц
Болевые ощущения в икроножных мышцах при ходьбе могут быть обусловлены заболеваниями икроножных мышц: фибромиалгией, миозитом. Постоянная тупая боль, которая сопровождается чувством слабости и усиливается при двигательной активности голеностопным суставами указывает на полимиозит. Возникают отеки и уплотнение мышечных тканей, наблюдается образование узелков. Прогрессирование патологии приводит к атрофированию мышечных тканей.
Недостаточное кровоснабжение, обусловленное болезнями сосудов, также может негативным образом сказываться на состоянии нижних конечностей. Наблюдается развитие облитерирующего эндоартериита, поражающего крупные сосуды. В группу риска попадают люди с вредными привычками: курильщики.
Артриты голеностопного и коленного сустава
Голеностопный артрит и поражение коленных суставов – воспалительный процесс, обусловленный аутоиммунными процессами: системной красной волчанкой, болезнью Бехтерева, ревматоидным артритом, подагрой. Болезнь часто протекает с присоединением вторичной инфекции, попадающей в системный кровоток. В группу риска попадают пожилые люди старше 65 лет.
- При остром течении патологии повышается температура тела, пораженный сустав опухает, окрашивается в красный цвет. Боль иннервирует в икроножные мышцы
- Хроническое течение болезни сопровождается скованностью движения, болевыми импульсами
Отсутствие качественной терапии на протяжении 12-24 месяцев приводит к полной деструкции хрящевой ткани. При атрофии мышц голени одна конечность становится тоньше другой.
Остеомиелит большеберцовой и/или малоберцовой кости
Остеомиелит – воспалительная патология костных тканей инфекционного происхождения, которая сопровождается некрозом и гнойными воспалениями. У пациента повышается температура тела, возникают жалобы на интенсивную боль. Пораженная конечность находится в полусогнутом положении, повышается температура кожных покровов, наблюдается развитие гиперемии. Через 30-40 дней острый процесс трансформируется в хроническую форму. Продолжительность ремиссии зависит от иммунного статуса, наличия факторов риска. При хронической форме болезни образуются свищи – абсцессы на кожных покровах, из которых выделяется гнойное содержимое.
Воспаление кожи и/или подкожной клетчатки голени
Воспаление подкожной клетчатки сопровождается образованием болезненных узелковых изменений в области нижних конечностей. Причины патологического процесса связаны с травматическими поражениями, воздействием токсических химических веществ, иммуновоспалительных болезней, воздействием инфекционных возбудителей.
Заболевание сопровождается болью в мышцах и суставах. В редких случаях формируются свищи с маслянистым содержимым. Узелки в подкожной клетчатке могут образовываться под воздействием воспалительных патологий поджелудочной железы, травматических поражений, всевдокист, артритов.
Надрыв или разрыв ахиллова сухожилия
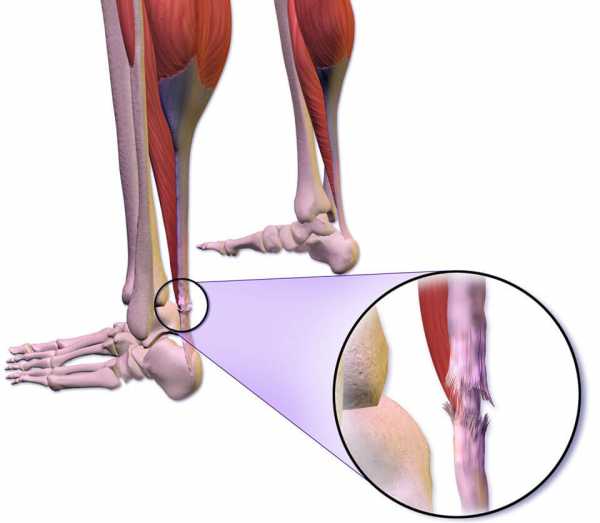
При надрыве или разрыве ахиллова сухожилия пациенты жалуются на длительные болевые ощущения, ухудшение качества жизни. Боль усиливается при двигательной активности, занятиях спортом.
Пребывание в состоянии покоя нормализует самочувствие, однако после возобновления тренировок неприятные симптома снова возвращаются. Часто пациенты не обращаются за медицинской помощью на протяжении нескольких лет, что приводит к прогрессированию заболевания до поздней стадии. На начальных этапах задействуют консервативные методы лечения: противовоспалительные и обезболивающие лекарства, физиотерапию, массаж. На позднем этапе показано хирургическое вмешательство.
Остеохондроз
Остеохондроз – дегенеративно-воспалительный процесс, поражающий межпозвоночные хрящевые ткани. При поражении пояснично-крестцового отдела позвоночника боль начинает иррадировать в нижние конечности, затрагивая икроножные мышцы. Болевые ощущения усиливаются при повышенной физический нагрузке, длительной двигательной активности.
Травмы позвоночного столба
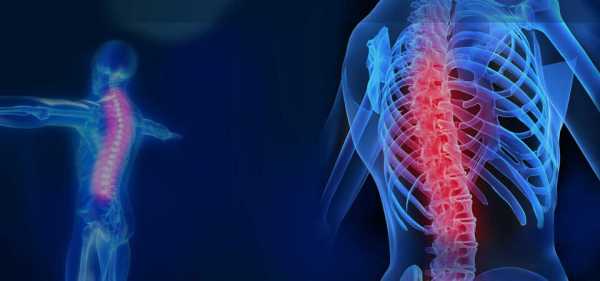
Травмам позвоночника чаще всего подвержены профессиональные спортсмены, люди, которые попади в ДТП. Причиной травматических поражений также может стать:
- избыточная силовая нагрузка
- неправильная техника выполнения упражнений
- неполное восстановление организма после значительных нагрузок
Травма приводит к воздействию избыточной нагрузки на позвоночный столб с последующим смещением позвонков и разрывом мягких тканей. В группу риска попадают люди с остеопорозом, туберкулезом позвоночника, патологиями соединительных тканей.
Хронические заболевания позвоночника
Хронические болезни позвоночного столба часто становятся причиной болевых ощущений в нижних конечностях, икрах. К хронизации патологического процесса ведет затруднение своевременной диагностики заболевания на начальной стадии. На первых этапах болезнь может не проявляться, и пациенты редко обращаются за оказанием своевременной медицинской помощи.
Причиной боли в икрах может стать прогрессирование остеохондроза, радикулита, спондилеза. Воспалительный процесс затрагивает нервные корешки и спинномозговые нервы, боль может иннервировать в верхние и нижние конечности. Поставить точный диагноз может только опытный невропатолог или мануальный терапевт. Для устранения проблемы требуется курс противовоспалительных препаратов, массажа, мануальной терапии. Пациентам с хроническими болезнями позвоночника важно помнить о необходимости соблюдения режима труда и отдыха, диеты, умеренной двигательной активности.
Опухоли
Опухолевые новообразования, поражающие различные отделы позвоночного столба, также могут стать причиной болевых ощущений в икроножных мышцах. На начальных стадиях пациент чувствует боль и дискомфорт в пораженном отделе позвоночника. По мере прогрессирования патологического процесса опухоль увеличивается, сдавливая окружающие нервные окончания. Наблюдается развитие корешкового синдрома, иррадирующего в область нижних конечностей.
Болевые ощущения усиливаются при двигательной активности, изменении положения тела, в процессе чихания и кашля, а также в ночное время суток. Клиническая картина может дополняться нарушениями мочеиспускания, дисфункцией желудочно-кишечного тракта, деформациями позвоночника, нарушениями подвижности.
Туберкулез позвоночного столба
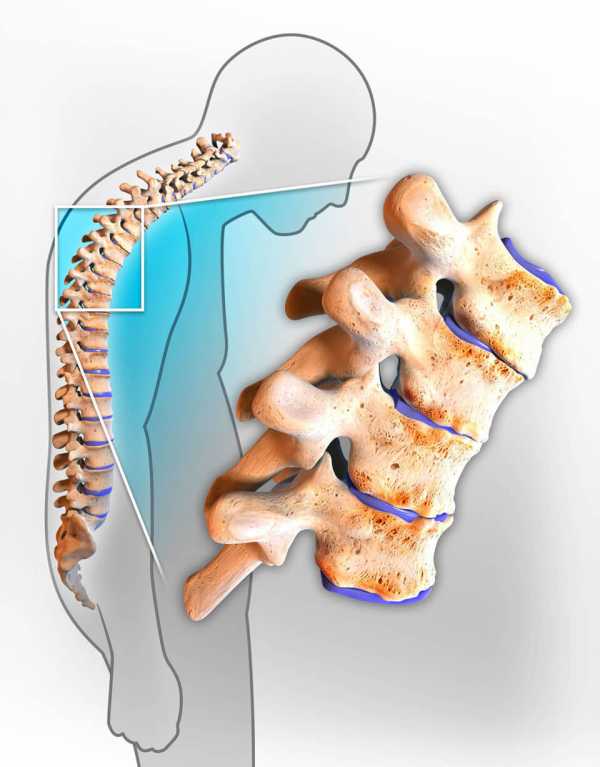
Туберкулез позвоночного столба – одна из форм костного туберкулеза, которая наблюдается у пациентов всех возрастных групп. Возбудитель патологического процесса – микобактерия туберкулеза проникает в легкие, попадает в общий кровоток, распространяется на костные ткани. Носителями инфекции являются люди, домашние животные. Патология чаще всего поражает передневерхний и нижний изгиб, распространяясь к смежным позвонкам.
Пациент с туберкулезом позвоночника жалуется на:
- ухудшение общего самочувствия
- повышенную раздражительность
- усталость
- увеличение потливости в ночное время суток
- снижение массы тела
Кашель и повышение температуры тела наблюдается при прогрессировании болезни. Возникают болевые ощущения в икрах и пораженном отделе позвоночника, затрудняется подвижность. Клиническая картина схожа со многими болезнями опорно-двигательной системы, поэтому туберкулез позвоночника сложно поддается своевременной диагностике.
Сахарный диабет
Сахарный диабет – хроническая патология, сопровождающаяся недостаточностью инсулина. Нечувствительность к гормону приводит к повышению концентрации глюкозы и развитию гипергликемии. В группу риска попадают люди с:
- избыточной массой тела
- инсулинорезистентностью
- несбалансированным питанием
- малоподвижным образом жизни
- хроническим стрессом
На начальных этапах у пациента возникают жалобы на постоянное чувство жажды, частые позывы к опорожнению мочевого пузыря, чувство слабости и сонливости, нарушения зрения, сухость кожных покровов, постоянное чувство голода. Прогрессирование болезни приводит к развитию болевых ощущений в икрах.
Возможные осложнения
Отсутствие своевременного лечения чревато локальными осложнениями в виде хромоты, значительного затруднения двигательной активности. Также возможен тромбофлебит, трофические нарушения, образование гангрен, развитие инфаркта миокарда, острых нарушений мозгового кровообращения, ишемического и геморрагического инсульта. Из-за необратимых изменений внутренних органов наблюдается недостаточность кровообращения в тканях. Варикоз чреват тромбозом, тромбоэмболией, флебитом и тромбофлебитом.
К какому врачу обратиться

При болевых ощущениях в икрах рекомендовано обратиться за консультацией к терапевту, сосудистому хирургу, флебологу. При остром тромбозе необходимо незамедлительно вызвать Скорую помощь. После проведения комплексной диагностики может потребоваться консультация врача смежной специальности: невропатолога, остеопата, мануального терапевта.
Диагностика
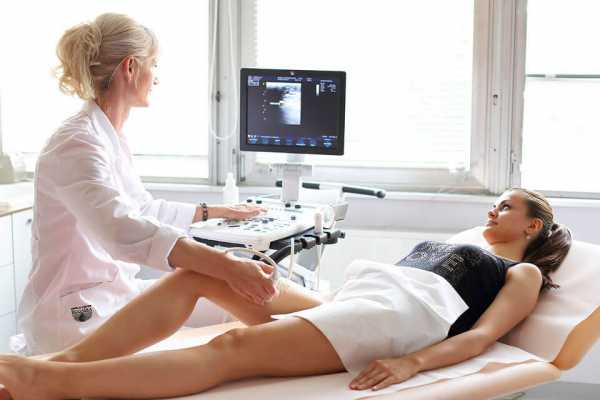
Для постановки точного диагноза проводят очный осмотр, устный опрос. Пациента спрашивают о возникающих жалобах, исключают патологические состояния, угрожающие жизни: тромбофлебиты, онкологические болезни, запущенные стадии варикоза, прогрессирующую непроходимость артерий. Назначают дополнительные исследования:
- ультразвуковую допплерографию
- дуплексное ангиосканирование
- рентгенографию позвоночного столба, тазобедренных суставов, тазово-крестцового сочленения
- реовазографию для оценки скорости кровотока в сосудах
- магнитно-резонансную ангиографию
- мультиспиральную компьютерную томографию конечностей
- допплерографию
- артериографию – в артерии вводят специальное вещество, после чего просвечивают рентгеном
Также оценивают липидный профиль, состояние системы кровообразования и свертывания крови, коагулорамму. Проводят ПЦР-диагностику, гистологическое исследование тканей, микроскопию мазков, иммуноферментные тесты.
Лечение
Схему терапии подбирают в зависимости от причины, которая провоцирует боль. Пациенту важно воздерживаться от самолечения, соблюдать все указания лечащего врача. Дозировку, кратность применения медикаментов и курс терапии подбирают индивидуально для каждого пациента.
| Артрит голеностопа |
При тяжелом течении болезни – хирургическое вмешательство. |
| Варикозное расширение вен |
|
| Туберкулез позвоночника |
|
| Атеросклероз |
|
| Облитерирующий эндартериит | на начальных стадиях показан прием медикаментов:
Физиотерапия: задействование термальных процедур, магнитотерапии, электрофореза, фонофореза, диадинамических токов, хвойных ванн. |
| Сахарный диабет |
|
| Туберкулез позвоночного столба |
Пациентам с активной формой туберкулеза показана терапия в стационарных условиях. Это уменьшает вероятность инфицирования окружающих людей. |
Прогноз
Прогноз зависит от первопричинного фактора, провоцирующего болевые импульсы, степени прогрессирования патологического процесса, наличия сопутствующих болезней. Своевременное выявление и качественная терапия болезни на начальной стадии предотвращает риск развития серьезных осложнений. После хирургического вмешательства важно соблюдать все рекомендации врача на протяжении периода реабилитации. Это улучшает прогнозы и препятствует повторному обострению патологического процесса.
Если травматические поражения не сопровождаются смещением позвонков, прогноз благоприятен. При смещении позвоночного диска и формировании грыжи требуется продолжительное лечение, направленное на растяжение позвоночника, симптоматическая терапия противовоспалительными мазями. В редких случаях может потребоваться хирургическое вмешательство.
Профилактика

Для профилактики болевых ощущений в икрах ног необходимо своевременно лечить патологии воспалительного происхождения, сосудистые нарушения, вирусные болезни. Соблюдение простых рекомендаций позволяет уменьшить вероятность развития болезней ног и позвоночника:
- отказ от вредных привычек: употребления спиртных напитков, курения
- пересмотр рациона питания, исключение избыточного количества соли, рафинированных продуктов, маргарина
- нормализация массы тела
- умеренные физические нагрузки: йога, плавание, пешие прогулки на свежем воздухе
- ежедневный контрастный душ для нормализации оттока лимфы
- использование компрессионного трикотажа
- отдавать предпочтение удобной обуви по размеру из натуральных, дышащих тканей
- анализировать и компенсировать недостаток микроэлементов (магний, кальций и т.д.), витамина Д3 и витаминов группы В
После тяжелого трудового дня рекомендовано принять ванночку для ног с охлаждающими эфирными маслами, поднять нижние конечности выше уровня головы. Для профилактики травматических поражений спортсменам рекомендовано делать разминку, принимать препараты, нормализующие плотность костной ткани, курсами применять мази с разогревающим действием.
Если у человека болят икры ног при ходьбе этот симптом не следует оставлять без внимания. Врачу необходимо сообщить о характере болевых ощущений, сопутствующих симптомах: судорогах, зуде, жжении, отеках и т.д. Самолечение может смазать клиническую картину, затруднить постановку точного диагноза. Болезнь при этом прогрессирует, повышается вероятность в проведении радикальной терапии.
Видео: Болят икры ног — что делать?
guruspa.ru
Болят икры ног (правой, левой) при ходьбе: причины тяжести и жжения
Что делать, если икры болят? Это явление очень распространено, с таким видом недуга знаком практически каждый человек. Боль в икрах ног может начаться под воздействием разнообразных факторов. Поэтому для того чтобы выяснить причину неприятного ощущения, надо сразу обратиться к врачу соответствующего профиля.
Факторы, способствующие развитию недуга
Самые простые причины, когда болят икры ног, – это получение человеком травмы или раздражение икроножной мышцы. Обычно это неудачно сделанный шаг или слишком высокая нагрузка на ногу. При этом болит икра даже при ходьбе, возникает болевой синдром внезапно, в виде реакции на непривычно высокий уровень нагрузки.
Причины, по которым болят икры ног, могут указывать на различные болезни сосудов. Это может быть при нарушениях циркуляции крови в венах. При этом происходит подъем давления кровяной плазмы в этих сосудах. Возникает застой крови, воспаление нервных кончиков, которое приводит к болям в икроножной мышце. В такое время в ногах чувствуется тяжесть. Это один из симптомов при варикозном расширении венозных сосудов. При этом у некоторых больных крутит или тянет ноги.

Ощущение колющей, ноющей боли может возникнуть как в правой, так и левой икроножных мышцах, если причины того, что болят икры ног, кроются в малоподвижном образе жизни. Это происходит из-за нарушения циркуляции крови в венозных сосудах, когда человеку приходится стоять или сидеть на одном месте довольно долгое время. Это приводит к развитию кислородного голодания и скоплению в мышцах разных токсинов.
Возможные заболевания
Существует много таких заболеваний. Но из них чаще всего поражают ноги следующие:
- Тромбофлебит – заболевание сосудов, которое довольно широко распространено. Его симптомы: икроножные мышцы болят не постой болью, а пульсирующей. Со временем болевой синдром переходит на другую стадию, у человека начинается жжение на пораженных участках. При этом заболевании ноги болят практически постоянно.
- Атеросклероз приводит к уплотнению сосудистых стенок, и у больного возникает ощущение, что его мышцы сжаты, а боль концентрируется на икроножных структурах, особенно на голени. При ходьбе болевой синдром резко усиливается. При атеросклерозе стопы кажутся больному холодными, и это не зависит от температуры его тела или окружающей среды.
- Болезненность икроножных мышц может быть от позвоночника. Если в нем есть какие-либо нарушения или заболевания, то болевой синдром часто отдается в нижнюю часть тела, а сам позвоночный столб не болит. Типичный пример такого недуга – ишиас, который вызывает воспалительный процесс на седалищном нерве.
- Невралгическое заболевание периферических, нервных окончаний характеризуется непостоянством болевого синдрома, который носит форму приступов. Их длительность обычно невелика – от нескольких секунд до минут.
- Миозит является воспалительным процессом на икроножных и скелетных мышцах. Его характеризует сильная боль в ногах, которая резко усиливается при любом, самом маленьком движении. При этом ноги крутит. Эта болезнь может явиться осложнением после гриппа или других подобных недугов. Иногда заболевание появляется при чрезмерной нагрузке, которая вызвала перенапряжение мышечных структур. Может возникнуть этот недуг и при травме. На мышцах легко прощупываются узелки с плотным строением или тяжи. При открытых травмах в результате инфекции может проявиться гнойный миозит. У человека поднимается температура, резко усиливается болевой синдром, начинается озноб, а кожные покровы краснеют над уплотненными и напряженными мышечными структурами. Лечение этого заболевания длительное, поэтому при первых же симптомах надо обращаться за медицинской помощью. Еще один вид этого заболевания вызывается такими паразитами, как трихинеллы, цистицерки, токсоплазмы. Симптоматика при этом такая: болезненные ощущения в мышцах языка, грудины, жевательного аппарата, ног и рук, лихорадка.
- Остеомиелит – инфекционное заболевание самих костей. Боли очень сильные, острые и длящиеся долгий период. Лечить эту болезнь надо при первых же симптомах.
https://youtu.be/https://youtu.be/dKJ3XDjwanE
Этиология возникновения
Возникновение болезненных ощущений на икроножных мышцах могут возникнуть в следующих случаях:
- Фибромиалгия – болевой синдром, который появляется на затылочной части головы, на шейных мышцах, в нижней области спины (он называется люмбаго), на суставах плеч, грудной клетке, в зоне бедра. Чаще встречается у представительниц слабого пола. Усиление болезненных ощущений при этом заболевании происходит во время перегрузок физического или психического характера, или во время ревматических явлений из-за длительного пребывания в холодном и сыром помещении. При этом, если недуг поражает икроножные мышцы, то особенно это проявляется на левой конечности. В ней чувствуется тяжесть или ее крутит. Болезненный синдром может приобрести системный характер, если произойдет осложнение и возникнет ревматическое заболевание.
- Нейрогенная миопатия может также вызвать сильные болевые ощущения на мышцах икроножных структур. При отсутствии у пациента невралгических поражений может возникнуть воспалительная или метаболическая миопатия. Эта болезнь делится на три типа: поражения, вызванные различными препаратами или токсинами, воспаления идеопатического характера, инфекционная форма миопатии. Воспалительный тип чаще всего появляется при системных поражениях соединительной ткани. Он может вызвать миозит простой или с внутриклеточными вкраплениями, полимиозит, дерматомиозит, патранеопластический миозит. При таких поражениях нужна срочная консультация у врача-ревматолога, чтобы правильно диагностировать недуг и начать своевременное лечение. Миопатия может возникнуть при приеме лекарственных препаратов, таких, как статины или фибраты.
- Наиболее часто поражаются икроножные мышцы из-за судорог. Они являются непроизвольным сокращением целых мышечных комплексов или одного из их элементов. Судороги чаще всего проявляются при длительном напряжении, переутомлении нижней конечности. В этот период на ней человек чувствует тяжесть, а затем происходит судорога. Чтобы избавиться от этого, во многих случаях можно просто полностью расслабить мышцы ног, а для этого можно сесть, лечь или изменить положение конечности, сделать растирание мышц. Можно наложить холодный компресс или на холодную поверхность, например, землю, встать босыми ногами.
Лечебные мероприятия
При первых симптомах одной из вышеуказанных болезней больной должен обратиться к врачу и пройти обследование для выяснения причин появления болевого синдрома на икроножных мышечных структурах. После этого, в зависимости от выявленного заболевания, врачи назначают комплексную терапию.
При варикозе может быть применена на начальном этапе методика лечения при помощи различных медикаментов. Это могут быть мази, гели, таблетки. Пациенту врачи могут порекомендовать носить специальное компрессионное белье. Вместе с назначенными медиками можно использовать (но только после консультации с лечащим врачом) различные методы и рецепты народной медицины. Если это не поможет, то может быть назначена хирургическая операция.
Тромбофлебит лечится консервативными методами – препаратами, которые разжижают кровь. Хирургическое вмешательство происходит только в крайних случаях, когда есть опасность осложнений.
Атеросклероз излечивают назначением медикаментов, которые устраняют холестериновые бляшки на стенках сосудов и уменьшают содержание холестерина в крови.
Болезни позвоночника лечатся как методами консервативной терапии, так физиотерапией. При необходимости может быть сделана операция при выпадениях межпозвоночного хряща или защемлении нервного окончания.
Невралгические заболевания: лечение в основном проводится при помощи специальных препаратов. Фибромиалгия часто проявляется у больных вместе с ревматическими недугами, поэтому ее нужно лечить комплексно, с применением самых современных средств.
Нейрогенная миопатия излечивается, в зависимости от типа и симптоматики болезни. Для этого применяют консервативные способы лечения.
https://youtu.be/https://youtu.be/0L9R8cd9WT4
Сам пациент с целью ускорения выздоровления может принять профилактические меры и в домашней обстановке:
- Как уже было сказано выше, можно купить и использовать компрессионные чулки, гольфы или носки.
- Если больной – женщина, которая ходила на высоких каблуках, то теперь она должна перейти на обувь с размером каблуков не более 3 – 4 см.
- Для улучшения тонуса стенок венозных сосудов на икроножных мышцах в ежедневный рацион вводится витамин Е.
- Больной должен перейти на активный образ жизни, заняться гимнастикой или спортом.
- При завышенной массе тела надо применить диеты по похудению или физические упражнения.
- При отдыхе нижние конечности должны находиться на возвышенном месте, например, на подушке.
- Можно (после консультации с врачом) пройти курс специальных упражнений для расслабления мышечных структур и улучшения циркуляции крови в периферических областях.
- Рекомендуется для оздоровления тела использовать контрастный душ и массаж.
Можно использовать специальные мази и гели или препараты системного воздействия для улучшения тонуса сосудов. Рекомендуется делать в домашних условиях ванночки из настоев лечебных трав: шалфея, крапивы, сосновой хвои, подорожника, ромашки, мяты.
w.today
Резкая боль в икроножной мышце при ходьбе: лечение
Боль в икроножной мышце проявляется внезапно. Причин, которые могут вызвать подобное проявление, великое множество. Многие пациенты не обращают внимания на проблему до тех пор, пока не начинается ухудшение.
Причины появления
Характерные боли проявляются у разных людей, в разном возрасте, с разной комплекцией, выполняющих разные виды деятельности. От этой проблемы никто не застрахован. Некоторые списывают боль на продолжительную ходьбу, долгое стояние, активное занятие спортом, ношение обуви на высоком каблуке.
Как правило, боль в икре не несет никакой опасности для организма. Если боли имеют цикличный характер и с определенной периодичностью повторяются, то можно говорить о ряде проблем. Лучший вариант – обращение к врачу и проведение ряда диагностических процедур. Причина, которая кажется на первый взгляд несущественной, может предвещать о серьезном заболевании.

Начиная диагностику, врачи устраняют физиологическую причину проявляющегося болевого синдрома в мышцах. То, что не считается нормой, должно сразу исследоваться. Если наблюдается появление отечного состояния в области щиколотки, незначительная боль в области икры после продолжительного стояния или работы, то волноваться не стоит. Организм естественным образом реагирует на нагрузку.
Если дать небольшой перерыв ногам, то интенсивность болей снизится или неприятные ощущения совсем пройдут.
Усиленная работа мышц приводит к активной выработке молочной кислоты – недоокисленного продукта, который секретируется в мышечных волокнах. Именно он и вызывает проявление болевого синдрома.
Для снижения концентрации молочной кислоты ногам надо дать перерыв. Несколько часов расслабления – и болевой синдром прекратится. Ускорить процесс можно за счет придания ногам возвышенного положения. В таком случае начнется усиленный отток крови от икроножных мышц, и посредством артериального кровообращения молочная кислота будет быстрее выводиться из организма. Для снижения неприятной симптоматики достаточно принять прохладную ножную ванну.
Естественный физиологический процесс возникает в случае растяжения мышцы. В таком случае лечение не потребуется, достаточно соблюдать покой и минимум физической активности. Растяжение происходит по причине резких движений, в тот момент, когда мышца не успела расслабиться от предшествующего сокращения. К таким болям имеют высокую склонность спортсмены. Каждое занятие должно начинаться с правильной растяжки.
Возможные патологии
Есть ряд других причин, которые могут вызывать неприятные ощущения. Весомое место занимает:
- Варикозное расширение вен.
- Инфекционная патология.
- Побочный эффект препарата.
- Ущемление нервных волокон икроножных мышц.
- Патологические процессы в области опорно-двигательного аппарата.
- Воспалительный процесс и тромбоз вен.
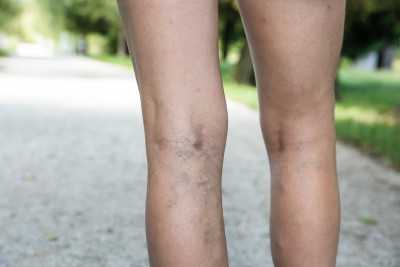
Боли, которые несут постоянный характер, чаще всего проявляются во 2-ой половине дня. Первый симптом варикоза – отечные процессы в щиколотках. Само заболевание можно заподозрить до появления более серьезной симптоматики. Неприятные ощущения и яркий болевой синдром могут возникать тогда, когда начинается застой венозной крови в ногах.
Вены, которые переполнились кровью, начинают сдавливать болевые рецепторы. Лечение варикоза на начальной стадии позволит избежать проблем в будущем.
В случае диагностирования тромбофлебита и флеботромбоза боль носит пульсирующий характер. Есть ряд других симптомов, которые помогут определить протекающий воспалительный процесс. В случае флебита кожа становится значительно горячее и краснее, у пациента поднимается температура тела.
Читайте также: Проба вальсальвы
Подробнее о причинах боли в левом яичке
Операция по варикоцеле у мужчин – читайте здесь.
При тромбозе у пациента наблюдается повышение отечности. Размер больной ноги превышает размер здоровой в 1,5-2 раза. Болевой синдром имеет ярко выраженный характер.
Если не оказывать должного внимания, проблема начнет прогрессировать. Если боль носит периодический характер, надо сразу обращаться за помощью к врачу-флебологу.
w.today
Боль в икроножной мышце при ходьбе лечение
Что делать, если беспокоит боль в ягодице, которая отдает в ногу
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
 Ягодичные мышцы играют важную роль при различных движениях нижних конечностей человека, в том числе при ходьбе, беге, приседаниях и прочее.
Ягодичные мышцы играют важную роль при различных движениях нижних конечностей человека, в том числе при ходьбе, беге, приседаниях и прочее.
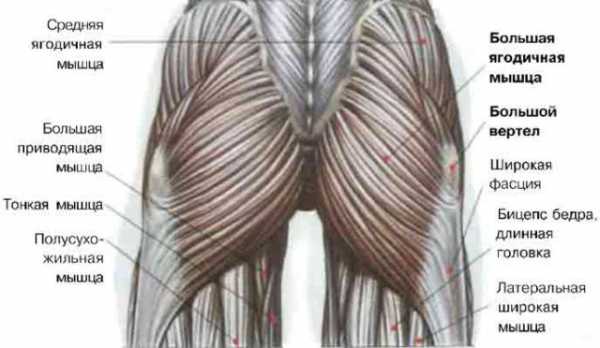
Различают большие, средние и малые ягодичные мышцы, каждая из которых несет определенную функцию.
Анатомические особенности
Самой массивной и крупной является большая ягодичная мышца, которая и формирует рельеф и выпуклость этой части тела. Она представляет собой четырехглавые толстые мышцы, которые соединяют позвоночник и таз, с задней частью верхней трети кости бедра.
К функциям большой мышцы можно отнести:
- сгибание и разгибание бедра;
- поворот бедра во внешнюю сторону;
- отведение бедра в сторону и приведение к центру.
Следующая по величине – средняя ягодичная мышца, представляет собой трехглавые мышцы, большая часть которых находится непосредственно под большой ягодичной мышцей. Будучи хорошо проработанной, эта мышца обеспечивает красивую боковую линию бедер.
Средняя мышца отвечает за:
- отведение ноги в сторону;
- поворот бедра внутрь/наружу;
- стабилизирует тело и ноги при движениях – например, при ходьбе.
Самой незначительной по величине является малая мышца ягодиц, располагающаяся непосредственно под средней мышцей. Это плоские трехглавые мышцы, которые принимают участие в таких телодвижениях, как:
- отведение ноги в сторону;
- поворот бедра внутрь/наружу;
- удержание туловища вертикально.
Боль в ягодице — это серьезно!
Если боль в ягодице отдает в ногу это достаточно серьезный симптом, который может свидетельствовать о серьезных заболеваниях или патологиях.
При возникновении неприятных ощущений в этой области, вне зависимости от того, какой они силы и продолжительности, необходимо обратиться к врачу.
Ноющая и сильная боль в ягодице отдающая в ногу может быть симптомом или следствием таких заболеваний, как:
- остеохондроз;
- межпозвоночная грыжа;
- радикулит;
- патологии развития опорно-двигательного аппарата;
- артроз;
- нарушения кровообращения в тазобедренном суставе;
- злокачественные опухоли.
Обычно пациенты жалу
osteo.lechenie-sustavy.ru
Болит икроножная мышца при ходьбе что делать
Синдром грушевидной мышцы: симптомы и лечение
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
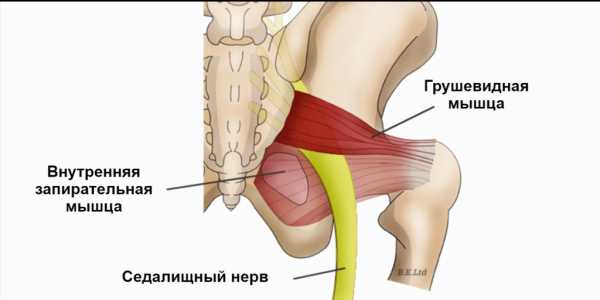
Синдром грушевидной мышцы – это совокупность довольно болезненных и назойливых ощущений, затрагивающих ягодичную область. Боль может транспортироваться также в зону паха, отдавать в бедро и даже в голень, но начинается синдром всегда именно с ягодиц.
Причины развития
Синдром грушевидной мышцы и корешковый синдром могут быть спровоцированы целым рядом разнообразных факторов — первичных и вторичных. К первой категории относятся:
- физическое перенапряжение мускулатуры этого отдела;
- травмы, в том числе растяжения;
- сильное переохлаждение, особенно в течение продолжительного времени;
- долгое нахождение в некомфортной позе;
- инъекция, проведенная непрофессионально, с нарушением правил.
Вызвать развитие первичной формы синдрома грушевидной мышцы могут и другие воздействия, мы перечислили только наиболее распространенные.
При вторичной форме синдрома он появляется, как следствие других заболеваний, чаще всего – затронувших один из органов, расположенных в малом тазу, или крестец позвоночника. Наиболее вероятно развитие синдрома у больных с диагнозом «пояснично-крестцовый радикулит со смещением дисков». Синдром грушевидной мышцы наблюдается у 50% этой группы пациентов. Нередко он становится следствием защемления седалищного нерва.
Симптоматика синдрома
Основные симптомы синдрома грушевидной мышцы:
- боли в пораженной ягодице, носящие ноющий либо тянущий характер. Способны отдаваться в тазобедренное сочленение, в некоторых случаях затрагивается крестцово-подвздошное. Ощущения увеличиваются во время ходьбы или при долгом стоянии. В положении «полуприседа» интенсивность возрастает до почти нестерпимой;
- в сидячем состоянии болезненность остается ровной, спадает только при принятии больным лежачего положения;
- если большая ягодичная мышца расслаблена, грушевидная прощупывается без труда: она постоянно находится в напряженном состоянии;
- легкое постукивание по затронутой синдромом мышце «стреляет» болью в заднюю часть ноги. Боль может распространяться почти до голеностопа;
- синдром грушевидной мышцы влечет напряжение других мышц, из которых состоит тазовое дно.
Последний симптом не обязателен, но встречается настолько часто, что упомянуть о нем стоит.
Ущемление седалищного нерва проявляет себя другими признаками:
- боль не особо сильная, тупая; ей сопутствуют другие неприятные ощущения вроде онемения мышц, жжения (как вариант – зябкости) в них;
- болезненные ощущения не носят непрерывный характер. Они появляются во время резкой смены погоды либо становятся следствием перенесенного стресса;
- ахиллов рефлекс становится менее выраженным. Он проверяется легким ударом медицинским молоточком по пяточному сухожилию. При защемлении седалищного нерва икроножная мышца сокращается слабо или вообще не реагирует на проверку.
Иногда, если ущемлены лишь волокна, из которых сформирован большеберцовый нерв, боль локализована в мускулатуре голени, сзади.
Если у пациента сдавлена ягодичная артерия, симптоматичная картина выглядит иначе: кожа на пораженной ноге заметно бледнеет, сосуды резко спазмируются, из-за чего развивается хромота. Продолжить движение можно только после расслабления конечности, для чего требуется присесть, а лучше – прилечь. У большинства больных такие приступы время от времени повторяются.
Диагностика
Синдром грушевидной мышцы, симптомы и лечение которой мы рассматриваем, имеет довольно яркие проявления. Неспециалист с легкостью может перепутать эти признаки с симптоматикой других заболеваний. Поэтому требуется консультация профессионала-медика. Для подтверждения диагноза используется пальпация – прощупывание болезненной области и связанных с ней зон.
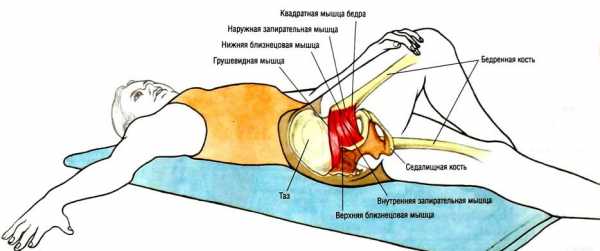
Изучаются:
- внутренняя часть большого бедренного вертела;
- крестцово-подвздошное сочленение;
- крестцово-остистая связка;
- тазобедренный сустав;
- грушевидная мышца.
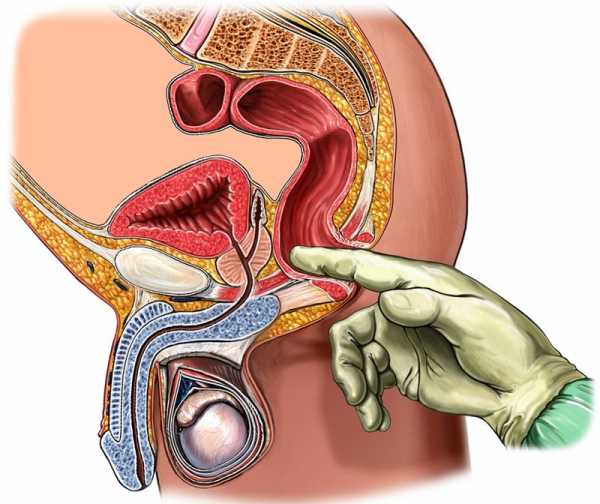
Одним из наиболее точных диагностических методов считается трансректальная пальпация: в напряженном состоянии проблемная мышца набирает упругость, которая при таком диагностировании не оставляет никаких сомнений.
Иногда пациенту предлагается метод исключения: в грушевидную мышцу вводится обезболивающий укол (препарат подбирается с учетом состояния здоровья и хронических патологий больного), по динамике обнаруженных сдвигов врач делает вывод о природе беспокоящих пациента ощущений.
Если синдром грушевидной мышцы обусловлен травматическими воздействиями, обследование на этом обычно прекращается, назначается курс лечения. Однако если природа его развития неясна, потребуются дополнительные исследования. Пациенту может быть рекомендованы рентгенография, томография – компьютерная или магниторезонансная, биохимический анализ крови.
Терапевтические рекомендации
Если диагностирован синдром грушевидной мышцы, лечение зависит от того, чем он вызван. Сам по себе синдром самостоятельным заболеванием не является, поэтому медикаментозное воздействие – чисто симптоматическое, направленное на снятие болей, воспаления (если оно успело начаться), напряжения мышц. Для решения этой задачи назначаются медикаменты нескольких групп:
- для обезболивания и снятия воспаления: противовоспалительные медикаменты из нестероидного ряда. Они не только блокируют очаг, предотвращая распространение воспаления на смежные ткани, убирая его с уже пораженных, но и гасят боль. Нередко рекомендуется внутримышечное введение препаратов, поскольку при таком применении они воздействуют быстрее, проникают глубже в волокна. Популярны Диклофенак и его аналоги, Кеторолак, Мелоксикам. Если боли слишком сильны, противовоспалительные средства дополняются анальгетиками;
- для снятия напряженности мышц — спазмолитики. Они устраняют спазм, если он уже наблюдается, предотвращают повторное спазмирование. По соотношению «цена – качество» предпочтение обычно отдается препаратам, в основе которых лежит дротаверин;
- если спазмолитики не дают нужного эффекта, больному может быть назначен курс миорелаксантов, которые насильственно, но быстро расслабляют мышечные спазмы. Из этого медикаментозного ряда самым распространенным считается Мидокалм.
Иногда, если пациент испытывает сильные боли, врачи проводят новокаиновую или лидокаиновую блокаду, обкалывая пораженную мышцу растворами препаратов.
Подробнее
Однако только медикаменты не способны победить синдром грушевидной мышцы. Лечение на острой стадии обязательно включает в себя физиотерапевтические методики. Наиболее эффективны вакуумная терапия, лазерная или фармацевтическая акупунктура, иглорефлексотерапия, некоторые другие. Обязателен также массаж, снимающий спазмы, стабилизирующий кровоток. Нередко пациентам рекомендуется ректальный массаж – он считается самым действенным при синдроме грушевидной мышцы.
Помимо устранения симптоматики синдрома, врач должен назначить курс, направленный на терапию вызвавшей его причины. Без этого шага лечение становится бессмысленным: синдром будет постоянно возвращаться, причем временные разрывы между рецидивами станут неуклонно сокращаться.
Лечебная физкультура
Основной прием, которым может быть побежден синдром грушевидной мышцы – упражнения, выполняемые регулярно. Гимнастика направлена на расслабление спазмированной мускулатуры, активизацию всех мышц вокруг грушевидной и связанных с ней. Обязательное условие: выполнять заданные движения строго в перечисленном порядке:
- больной ложится на спину, сгибает ноги в коленных суставах, сводит/разводит колени. При их соприкосновении требуется толкать одно колено другим энергично и активно, сменяя по очереди объект приложения усилий. Каждое давление должно длиться несколько секунд;
- больной ложится навзничь, плечи прижимает к полу. Одну ногу он выпрямляет, вторую сгибает в колене. Противоположной к согнутой ноге ладонью он прижимает колено к полу через вторую конечность. Удерживаться в таком положении нужно как можно дольше, минимум полминуты. Затем упражнение повторяется со второй ногой;
- для растяжки грушевидной мышцы пациент, лежа на спине, сгибает ноги в коленях и держит их на весу. Пострадавшая конечность закидывается на здоровую, как будто нужно лежа сесть в позу «лотос». Руками больной обхватывает бедро опорной ноги, тянет ее на себя. При этом упражнении грушевидная мышца растягивается, становится более эластичной, менее склонной к спазмам;
- пациент должен сесть, ступни расставить пошире, согнутые колени соединить. Одной рукой он опирается на кушетку, вторую протягивает вперед и начинает подниматься. Когда локоть выпрямлен полностью, помощник (в этом упражнении без него не обойтись) за свободную руку помогает больному выпрямить тело полностью. На этом этапе колени размыкаются;
- следующее упражнение выполняется стоя. Для него нужно обзавестись эспандером либо очень плотной эластичной лентой. Один конец приспособления надежно крепится к любой жесткой опоре, второй накидывается на стопу с поврежденной стороны. Пациент становится к опоре боком и с усилием, преодолевая сопротивление эспандера, отводит ногу вбок на максимально доступное расстояние без сгибания колена. На место ногу надо возвращать медленно, сдерживая давление эспандера и получая противоположную нагрузку на нижнюю конечность.
Специалисты по лечебной физкультуре больным с синдромом грушевидной мышцы рекомендуют делать упражнения трижды в сутки. До выздоровления советуют отказаться от любых других тренировок или снизить их интенсивность.
Помогаем себе сами
Если у вас диагностирован синдром грушевидной мышцы, лечение в домашних условиях в сочетании с усилиями наблюдающего врача способно быстрее вернуть вам легкость в ходьбе и безболезненность существования. Все меры согласовываются с врачом.
Самомассаж
Он снимает с мышцы спазмированность, нормализует кровообращение, помогает мускулатуре быстрее вернуться к штатному функционированию, вполне доступен для самостоятельного исполнения.
Один сеанс занимает примерно треть часа. В целом курс должен включать в себя не меньше 12 процедур, через месяц его требуется повторить. Никаких приспособлений для самомассажа не требуется, разве что коврик, на котором нужно располагаться. Диван или кровать для проведения процедуры не подходят – нужна жесткая и твердая поверхность:
Лечение суставов Подробнее >>
- требуется лечь больной ягодицей вверх, постараться расслабить мышцу и помассировать ее, используя большой палец руки. Сначала выполняется общее разминание, после разогрева тканей всей области особенно пристальное внимание уделяется уплотнениям и болезненным местам;
- для растяжения мышцы, которое делает доступной для массажа большую ее часть, нога должна быть подогнута. Но не чрезмерно, чтобы не возникло мускульное напряжение – при нем массаж может даже навредить;
- если вы не уверены в своих способностях, как массажиста, используйте мячик для тенниса. В этом случае положение меняется: больной бок оказывается внизу, под мышцу подкладывается спортивный снаряд, на котором и следует кататься, помогая руками и отталкиваясь ступнями;
- направление массажа – сверху вниз, вдоль мускульных волокон. Все движения делаются плавно, не торопясь, без избыточного давления.
Если у вас в разгаре воспалительный процесс, а массаж доставляет болезненные ощущения, можно ограничиться мягкими круговыми разминаниями на месте поражения. Желательно заниматься самомассажем каждые четыре часа.
Народная медицина
Методики альтернативной медицины в основном направлены на снятие болей и воспаления. Они требуют времени, но нередко усиливают эффект традиционного лечения. При синдроме грушевидной мышцы можно попробовать следующие рецепты для домашнего лечения:
- флакон обычного тройного одеколона (200 мл) смешивается с половиной стопки аптечной настойки боярышника, тем же объемом настойки валерианы, двойной дозой настойки красного перца, десятью таблетками анальгина. Настаивать нужно сутки. Трижды в день состав втирается в пораженную мышцу. Снимает спазм, останавливает воспаление, устраняет боль;
- в полулитре винного спирта настаиваются 50 граммов цветков конского каштана (сырье продается в аптеках). Компресс из пропитанной составом марли 10 дней подряд прикладывается на ночь;
- в равных количествах соединяются цветки календулы, чабреца и калины. Две ложки сбора заливаются кипятком; настаивать следует час, пить по трети стакана перед едой.
Все ваши домашние действия должны быть скорректированы доктором. И если он не рекомендует пока использовать народные способы лечения, воздержитесь от них. Не используйте одну и ту же методику дольше месяца: организм привыкает к рецепту и перестает на него реагировать.

Чтобы не столкнуться с неприятными симптомами и необходимостью от них избавляться, достаточно разумной бытовой осторожности. Если у вас нет проблем с позвоночником, органами малого таза, синдром вам не грозит – при условии, что вы избегаете переохлаждений и непосильных нагрузок, не сохраняете часами одну и ту же позу. А для стопроцентной уверенности в своей безопасности не ленитесь при малейших намеках на радикулит обращаться в соответствующее медучреждение.
Синдром грушевидной мышцы теоретически не относится к опасным заболеваниям. Однако качество жизни он ухудшает заметно. Да и осложнениями без соответствующего лечения он вас может обеспечить. К ним смело можно отнести нарушения в функциональности мышц, деградацию суставов и связок, не получающих достаточной нагрузки или нагружаемых чрезмерно – вы инстинктивно пытаетесь избежать болезненности, переносите основной вес на здоровую ногу. Органы малого таза тоже начинают испытывать проблемы.
Если своевременно не уточнить, какой причиной спровоцировано развитие синдрома грушевидной мышцы, вы можете пропустить возникновение более серьезной патологии.
Икроножные мышцы расположены по задней поверхности голеней и поддерживают функцию стопы, чем обеспечивают возможность активного передвижения человека (ходьбы, бега). Именно в этой области часто появляются боли, которые мешают заниматься привычными делами и становятся источником страданий. Почему они возникают и как вернуть ногам здоровье, можно узнать после консультации врача.
Причины
Многие люди зачастую просто не замечают боли в икроножной мышце, считая это вполне нормальным явлением. Длительная работа на ногах, усиленные спортивные тренировки, ходьба в неудобной обуви могут привести к обычной усталости, которая проходит после полноценного отдыха. Но есть и другие причины болевых ощущений, не являющиеся следствием физиологических процессов и требующие активного внимания. К подобным состояниям можно отнести следующие:
- Сосудистые заболевания.
- Периферические нейропатии.
- Болезни позвоночника.
- Системные заболевания.
- Инфекции.
- Травмы.
Поэтому следует разобраться, что же на самом деле стало причиной боли в икроножных мышцах, так как для каждого заболевания есть соответствующая программа лечения. А сделать это можно на основании клинического осмотра и вспомогательных методов диагностики.
Причины боли в ногах достаточно разнообразны. Но несмотря на это, врач имеет достаточный опыт, чтобы сделать единственно верное заключение.
Симптомы

Если появляется боль в ноге, то нужно ее оценить и выяснить возможные характеристики. Это проводится путем детализации жалоб. Пациент максимально подробно рассказывает, что его беспокоит, а врач задает дополнительные вопросы и анализирует полученную информацию. Так формируется полная клиническая картина заболевания. При этом боль может иметь такие особенности:
- Острая или хроническая.
- Тянущая, ноющая, пульсирующая, стреляющая.
- Одно- или двусторонняя.
- Беспокоит постоянно или возникает периодически.
- Возникает при ходьбе, во время бега, после длительного стояния или не зависит от внешних факторов.
- Имеет различную интенсивность.
Локальные патологические процессы, как правило, наблюдаются в левой или правой ноге, а общие заболевания сопровождаются болями в обеих икроножных мышцах. Если говорить о состояниях воспалительной природы, то симптомы чаще развиваются постепенно, а их внезапное появление может говорить о выраженной патологии или резком воздействии травмирующего фактора.
Кроме болевых ощущений, нужно обязательно учитывать сопутствующие признаки, которые порой гораздо важнее для диагностики.
Сосудистые заболевания
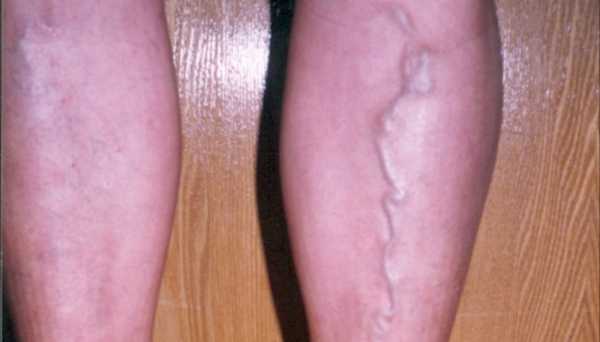
Часто боль в икроножных мышцах становится признаком сосудистой патологии нижних конечностей. Подобные проявления характерны для атеросклероза, эндартериита, варикозной болезни или тромбофлебита. Если нарушено артериальное кровоснабжение, то появляются следующие симптомы:
- Перемежающаяся хромота – боли при ходьбе, заставляющие пациента периодически останавливаться для отдыха.
- Ощущение зябкости стоп.
- Онемение, покалывание в ногах.
- Бледность кожи, снижение ее температуры.
- Снижение пульсации под коленом или на артерии стопы.
Когда такие изменения наблюдаются у людей молодого и среднего возраста только на правой или левой ноге, это более характерно для эндартериита. При атеросклерозе, наоборот, поражение двустороннее и чаще встречается у пожилых. Опасность этих заболеваний заключается в риске развития гангрены.
Нарушение венозного оттока становится причиной тяжести в ногах, отечности голеней и стоп, которые усиливаются к вечеру. Пациенты отмечают повышенную усталость в икроножных мышцах. При этом заметны расширенные или воспаленные вены, кожа имеет синюшный оттенок, возможны трофические изменения в виде пятен, выпадения волос.
При клиническом осмотре врач делает различные функциональные пробы, позволяющие оценить артериальный и венозный кровоток в нижних конечностях.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Периферические нейропатии

Происхождение мучительных болей в ногах часто связано с нейропатиями. Это может наблюдаться при эндокринных заболеваниях (сахарном диабете), различных интоксикациях. Такая боль достаточно упорна, беспокоит не только при ходьбе, но и в покое, часто ночью, охватывая голени и стопы на левой и правой ноге. Если предполагается нейропатия, то появляются и другие симптомы:
- Снижение чувствительности ног.
- Онемение, зуд, покалывание.
- Нарушение сухожильных рефлексов.
- Ощущение мышечной слабости.
При длительном течении заболевания боли приобретают интенсивный характер и трудно поддаются коррекции.
Болезни позвоночника
Когда болит икроножная мышца на левой ноге, стоит обследоваться на заболевания позвоночника. Это может быть проявлением ишиаса, когда ущемляются корешки, дающие начало седалищному нерву. Так происходит при остеохондрозе, межпозвонковых грыжах, спондилолистезе и другой патологии. А установить диагноз помогают такие признаки:
- Боли в пояснице, отдающие в ногу.
- Ограничение движений в позвоночнике.
- Напряжение мышц поясницы.
- Болезненность паравертебральных точек при пальпации.
При заболеваниях позвоночника икроножные мышцы могут беспокоить даже без предшествующих болей в пояснице, что необходимо учитывать при дифференциальной диагностике.
Если говорить о системных заболеваниях, то чаще всего боли в нижних конечностях наблюдаются при дерматомиозите. Для этой патологии характерно появление красных бляшек на коже около суставов, сыпи на лице, прогрессирующей мышечной слабости, поражения внутренних органов.
Боль в мышцах голени часто преследует пациентов с инфекциями локального или общего характера. В первом случае чаще всего речь идет об остеомиелите, а во втором – о гриппе, лептоспирозе или трихинеллезе. Симптомы подобных заболеваний беспокоят в любое время суток, даже ночью, а каждая патология таит в себе определенную опасность.
Острая боль в левой ноге может возникать после травмы голени: ушиба, растяжения связок или мышц, перелома. Об этом могут свидетельствовать местные признаки в виде припухлости, гематомы, болезненности. Пациентам трудно стать на ногу и ходить.
Лечение
После того как стало ясно, почему возникает боль в икроножной мышце, необходимо сразу приступать к лечению выявленного заболевания. Комплекс мероприятий, используемых для коррекции нарушений в организме, зависит от диагноза и определяется конкретной клинической ситуацией.
Медикаментозная терапия
Ни одна патология не обходится без лечения препаратами. Даже если изменения незначительны, то и в этом случае рекомендуют определенные средства для ускорения восстановления. А тяжелые случаи требуют интенсивного медикаментозного воздействия. В зависимости от характера патологии, могут назначаться такие лекарства:
- Нестероидные противовоспалительные.
- Спазмолитики.
- Витамины группы В.
- Миорелаксанты.
- Антиагреганты и антикоагулянты.
- Венотоники.
- Противомикробные.
- Гормоны и цитостатики.
Терапия должна быть направлена на первоочередное устранение причины боли. Какой препарат принимать, его дозировку и курс лечения определит врач.
Физиотерапия
При сосудистой патологии, нейропатиях, заболеваниях позвоночника и травмах рекомендуют пройти курс физиопрцедур. Они помогают устранить острые симптомы и улучшить биохимические процессы в пораженной области, что способствует выздоровлению. Как правило, в таких случаях рекомендуют следующие методики:
- Электрофорез.
- Волновое лечение.
- Магнитотерапия.
- Лазеротерапия.
- Рефлексотерапия.
- Парафинотерапия.
- Водо- и грязелечение.
Следует помнить, что физиотерапия противопоказана при системных заболеваниях и активных инфекционных процессах, поскольку может усугубить состояние пациента.
Массаж и лечебная гимнастика

Если при ходьбе появилась боль в икроножной мышце, а в результате диагностики выявлена патология позвоночника или последствия травмы, то в лечении не обойтись без гимнастики. Необходимо делать упражнения, которые укрепляют мышцы поясничного отдела и нижних конечностей, стабилизируют связочный аппарат и разрабатывают суставы. Перед этим хорошо пройти курс массажа, чтобы подготовить мягкие ткани к более активным нагрузкам.
Занятия лечебной гимнастикой необходимо проводить регулярно, избегать резких движений, а интенсивность наращивать постепенно, во всем следуя рекомендациям врача.
Чтобы понять, почему беспокоит боль в икроножных мышцах, следует пройти обследование. По его результатам будет формироваться терапевтическая программа, рассчитанная на конкретного пациента. Только своевременное и качественное лечение поможет избавиться от болезни.
zdor.lechenie-sustavy.ru
