Болезни нервов руки: почему дергается нерв?
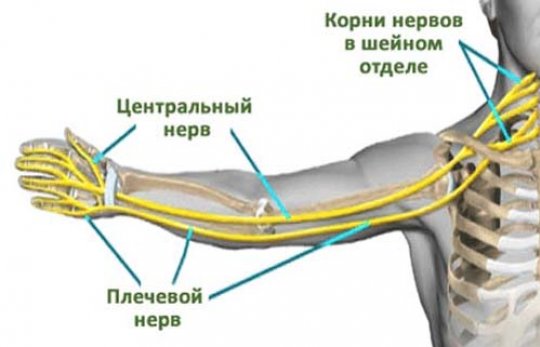
Нервы проходят через всю руку, отвечая за то, чтобы сигналы головного мозга поступали к нашей верхней конечности. Если с нервом что-то случается (травма, порез, ушиб, разрыв, воспаление, защемление, переохлаждение), возникает боль, нарушается чувствительность руки и кисти, немеет вся рука или ее часть. Может полностью нарушиться двигательная функция конечности. Лечение зависит от того, что именно привело к появлению возникших неприятных симптомов.
Повреждение нерва и его симптоматика
Повреждение нервов руки – достаточно частое явление, которое может привести к болезненности, ограничению подвижности и прочим неприятным симптомам. Главная причина – частичный и полный разрыв нерва в руке, вызванный травмой.
Наиболее тяжелый вариант – оголение поврежденного нерва, что возможно в случае открытых переломов или огнестрельных ранений (нередкое явление во время боевых действий).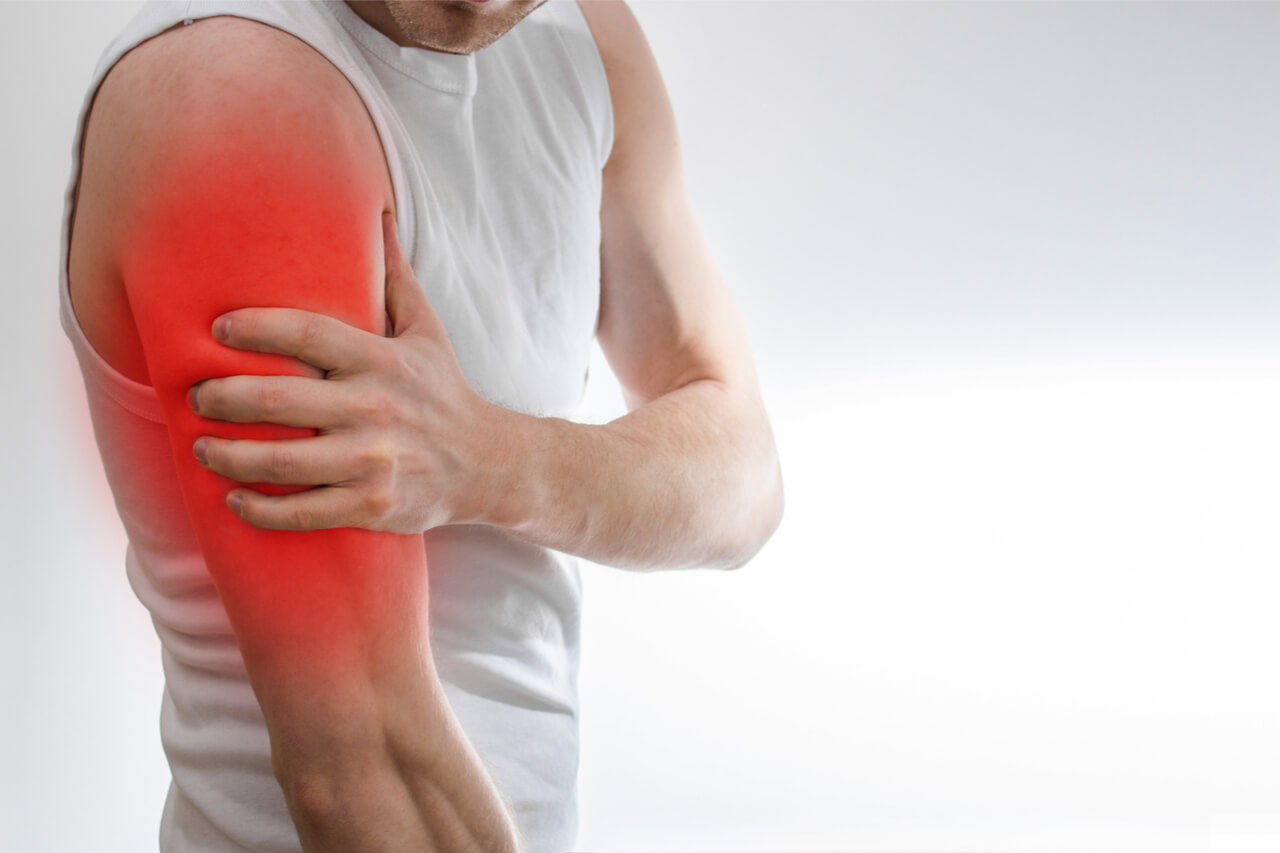
Основная проблема, которая сопровождает поражение нервов руки – их плохая способность к сращению. В отличие от той же кости, нерв долго не срастается и в ряде случаев может замещаться соединительной тканью, что ведет к полной потере чувствительности пострадавшего участка.
Симптомы повреждения нервов руки
Итак, если человек повредил нервы на руке, то в пострадавшей конечности будет наблюдаться потеря чувствительности, нарушение способности к движению. В пограничной зоне, рядом с поврежденным нервом, чувствительность снижается, могут беспричинно возникать ощущения жжения, боли, онемения. Мышцы охватывает паралич.
Место повреждения можно выявить и при визуальном осмотре. Там развиваются воспалительные процессы, кожа краснеет, появляется отек тканей. Затем это же место становится холодным на ощупь и приобретает нездоровый сине-фиолетовый оттенок. Со временем пострадавший участок подвергается трофическим расстройствам, которые характеризуются истончением кожных покровов, повышенной хрупкостью кровеносных сосудов и т.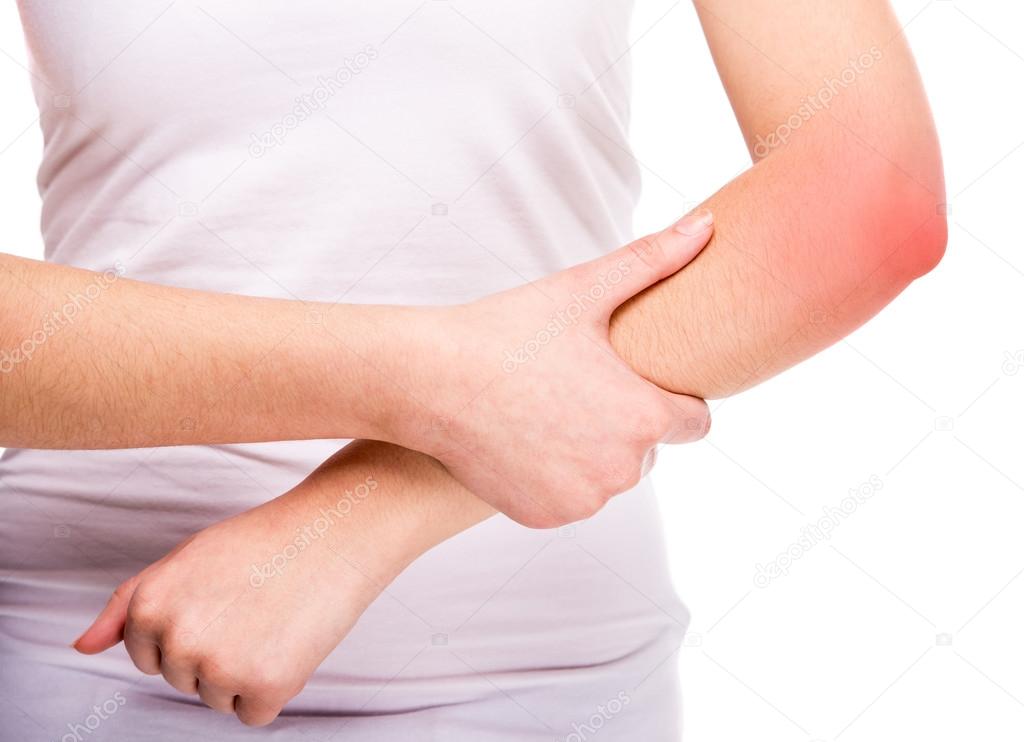
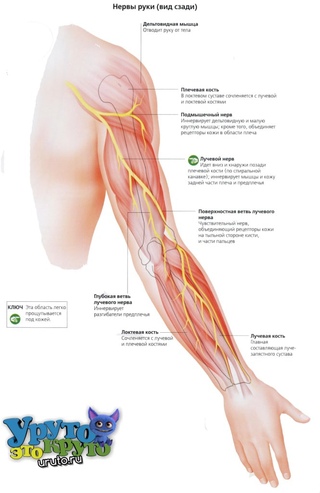
Повреждение лучевого нерва руки
Если нерв поврежден в области от локтя до подмышечной впадины, то будет наблюдаться паралич разгибательной кости. Рука будет висеть плетью. Если травма пришлась на ту часть руки, которая расположена ниже локтя, то двигательная активность конечности сохранится с частичной потерей чувствительности 1-3 палец руки.
Защемление нерва в руке
Помимо травмы нерва, различают его защемление, причинами которого могут стать:
Опухоли,
Вывихи и растяжения,
Воспаление тканей руки по причине их переохлаждения,
Спазм мышц.
Наиболее часто встречающаяся ситуация – защемление лучевого нерва в руке. При этом боль будет распространяться по плечу, предплечью и кисти. Болевой синдром обычно ярко выражен, но потеря чувствительности будет частичной, ограниченная двигательная активность сохраняется, но сопровождается сильными неприятными ощущениями.
Ущемление нервов руки может быть диагностировано травматологом или хирургом на основании визуального осмотра и рентгеновского снимка.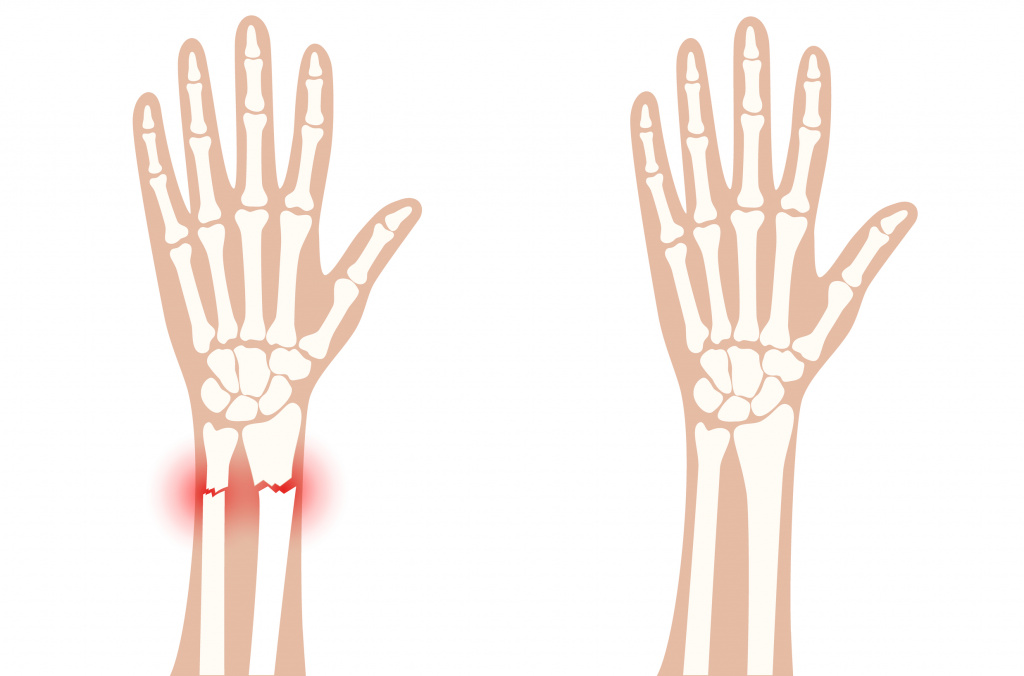
Защемило нерв в руке: симптомы
Если защемление произошло в кисти, то будут наблюдаться:
Онемение (защемило нерв – немеет рука),
частичная потеря чувствительности,
ограничение двигательной активности,
покалывание,
подергивание мышц,
слабость в поврежденной конечности,
сильная боль в пораженном месте, отдающая вверх до самого плечевого сустава.
То есть, если защемило нерв, болит рука — но продолжает двигаться. Подвижность в целом сохраняется – больной может поднять руку вверх, отвести ее назад, согнуть в локте, отвести в сторону.
Защемление – самая распространенная причина того, почему дергается нерв на руке.
В ночное время симптомы будут более выраженными – боль может усилиться, как и онемение, чувство покалывания, подергивания и т.п.
Что делать, если защемило нерв в руке
Для начала врач попробует устранить причину, вызвавшую защемление, иначе лечение не имеет смысла. Следующим этапом станет обезболивание и назначение местных противовоспалительных препаратов.
Следующим этапом станет обезболивание и назначение местных противовоспалительных препаратов.
Больному показаны также:
массаж поврежденной конечности,
лечебная физкультура,
ЛФК,
Мануальная терапия,
Остеопатия,
Акупунктура,
Лечебные мази и настойки.
Но еще раз обращаем ваше внимание: все процедуры по лечению защемленного нерва должны проводиться только после того, как устранена его причина. То есть снята опухоль, вправлен вывих и т.п.
Воспаление нерва на руке
Чаще всего встречается невропатия лучевого нерва руки и неврит лучевого нерва руки. Попробуем разобраться, в чем их отличие.
Как говорят сами медики, главное, чем неврит отличается от невропатии, — степень выраженности симптомов болезни. Есть еще промежуточная стадия – невралгия нервов руки.
Невропатия нерва руки
Самая легкая форма болезни. Развивается у людей, отличающихся повышенной чувствительностью и невротизированностью. Такие люди очень остро реагируют на боль и другие неприятные симптомы, тогда как на их месте другой человек мог бы не обратить на них внимание ввиду слабой выраженности ощущений. То есть болезни как таковой на данной стадии нет. Она скорее существует в голове у пациента. Но, интересно, что такой пациент, считающий, что у него действительно есть проблемы с нервами руки, сам их и порождает – нервная система реагирует таким образом, что рука утрачивает чувствительность или даже перестает двигаться.
Такие люди очень остро реагируют на боль и другие неприятные симптомы, тогда как на их месте другой человек мог бы не обратить на них внимание ввиду слабой выраженности ощущений. То есть болезни как таковой на данной стадии нет. Она скорее существует в голове у пациента. Но, интересно, что такой пациент, считающий, что у него действительно есть проблемы с нервами руки, сам их и порождает – нервная система реагирует таким образом, что рука утрачивает чувствительность или даже перестает двигаться.
Невропатия лучевого нерва руки: лечение
Лечение симптоматическое. Главное – успокоить расшалившиеся нервы пациента и убедить его, что он абсолютно здоров. Тогда и с рукой у него будет все в порядке. Либо назначить безвредные препараты, убедив его, что они быстро снимут все симптомы. Так обычно и происходит.
Невралгия
Болезненность нерва по ходу его движения в руке. Может возникать как самопроизвольно, так и в процессе прощупывания нерва, а также в результате движения руки. Главный признак данной болезни – именно боль в руке. Нерв сохраняет свои функции и структуру, отсутствуют такие симптомы, как обездвиживание, потеря чувствительности и т.п. Приступообразные боли локализуются именно в том месте, где в руке находится нерв.
Главный признак данной болезни – именно боль в руке. Нерв сохраняет свои функции и структуру, отсутствуют такие симптомы, как обездвиживание, потеря чувствительности и т.п. Приступообразные боли локализуются именно в том месте, где в руке находится нерв.
Неврит нервов руки
Симптомы неврита лучевого нерва руки
Больной не может согнуть и разогнуть руку в суставах по своему желанию,
Кисть висит плетью,
Онемение тканей,
Боль при насильственном разгибании пальцев,
Ярко выраженный болевой синдром.
Чувствительность кожи при этом может сохраняться.
Диагностирование невралгии и неврита
Лечение и диагностикой занимает врач невропатолог.
Он назначит рентген, компьютерную томографию, электронейрографию, может привлечь к постановке диагноза травматолога, а для разработки плана восстановительных мероприятий – ортопеда.
Лечение воспаления лучевого нерва
Воспаление лучевого нерва руки лечится комплексно в зависимости от тяжести протекающих патологических процессов.
Если это хроническое воспаление, то не обойтись без лечения антибиотиками. Используются при лечении невралгии и неврита также следующие средства:
Нестероидные противовоспалительные препараты, среди которых можно выделить Кетопрофен, Напроксен и другие.
Анальгетики (применяются при выраженном болевом синдроме). Это может быть даже новокаиновая блокада, если пациент не может выносить боль.
Средства для иммобилизации больной руки, то есть для фиксирования ее в неподвижном состоянии.
Препараты, запускающие процессы регенерации тканей – Актовегин, Прозерин и другие. Они также помогают поддерживать мышцы пострадавшей конечности в тонусе, не допуская их трофических изменений.
Витамины и средства для улучшения микроциркуляции крови.
Массаж и лечебная гимнастика, плавание.

Магнитотерапия.
Пациентам, у которых диагностирован лучевой неврит, лечение также может назначить хирург. Он проведет операции, направленные на иссечение сдавливающей нерв рубцовой ткани руки или на сшивание нерва (если наблюдается его разрыв).
Переохлаждение нерва руки
Застуженный нерв руки болит не сам по себе. Причина боли – начавшееся в переохлажденных тканях воспаление.
Симптомы переохлаждения нерва:
Боль в плече и руке, по степени интенсивности бывает как ноющая, так и острая,
Отечность застуженных тканей,
Ограничение подвижности,
Онемение пальцев руки и снижение их чувствительности,
Боль усиливается, если человек пытается напрячь мышцы руки.
Переохлаждение вызывает воспаление, а это уже невралгия или неврит (см. информацию выше).
Восстановление нервов руки
То, насколько быстро нерв восстановит свои функции, зависит от тяжести его поражения.
В случае, когда болезнь вызвана воспалением прилегающих тканей, выздоровление может наступить уже через 7-10 дней, как только воспалительный процесс будет снят, отек уйдет и нерв перестанет сдавливаться.
Защемление нерва руки также уходит быстро, если удается быстро избавиться от причины, его вызвавшей – вправить вывих, снять спазм мышц и т.п.
Профилактика болезней нервов руки
Отсутствие травм,
Избегание переохлаждения,
Своевременное лечение паталогических процессов в тканях руки,
Закаливание и здоровый образ жизни.
Сбалансированное питание.
Почувствовав, что с рукой что-то неладно, не идите в аптеку за «каким-нибудь средством от боли».
При травме руки также незамедлительно обратитесь в травмпункт для грамотной диагностики и назначения своевременного правильного лечения.
Не пренебрегайте назначениями врача и не занимайтесь самолечением. В случае с нервами руки это может стоить дорого, вплоть до приобретения инвалидности.
Синдром кубитального канала — Medicīnas centrs ARS.
Сдавливание локтевого нерва или синдром кубитального канала является второй по популярности формой компрессионной нейропатии. Кубитальный канал находится на внутренней стороне локтя и сквозь него проходит локтевой нерв.
Что вызывает синдром кубитального канала?
Синдром кубитального канала развивается у людей, которые ежедневно выполняют однообразные, монотонные движения, которые вызывают большую нагрузку на локтевой сустав. Он может развиться как на одной руке, так и на обеих. Синдром кубитального канала может комбинироваться с синдромом карпального канала.
Синдром кубитального канала может комбинироваться с синдромом карпального канала.
Симптомы
Первые симптомы выражаются в покалывании и боли в мизинце и безымянном пальце, чаще на ведущей руке.
Причины
Сдавливание (компрессия) локтевого нерва часто возникает у людей, которые ежедневно продолжительно работают с согнутыми локтями, с поднятыми руками или держат руки в напряженной позе выполняя однообразные движения, создающие большую нагрузку на локоть. Чаще всего заболевание возникает у профессиональных теннисистов, у программистов, у офисных работников, у шоферов и др.
Наиболее распространенные проявление синдрома кубитального канала:
- прогрессирующее покалывание и боль в мизинце и безымянном пальце,
- покалывание и боль больше мешают днем, а не ночью,
- появляется нарушение чувствительности в пальцах,
- постепенно уменьшается сила ладони,
- утрачивается захват кистью, нельзя удержать в руке предметы
ВАЖНО: ощущение покалывания и боль нельзя оставлять без внимания, так как оставленный без лечения синдром кубитального канала вызывает непоправимые повреждения нерва, мучительную боль и нарушение чувствительности, что может привести к параличу руки, утрате трудоспособности и инвалидности.
Если нерв сдавлен в течении длительного времени, то изнашиваются мышцы кисти, вызывая нарушение подвижности пальцев.
Лечение компрессионной нейропатии
В распоряжении врачей Medicīnas centrs ARS имеются различные методы и средства, которые помогут устранить неприятные ощущения и облегчить болезненное состояние на некоторое время или полностью. В зависимости от степени повреждения нерва имеется несколько возможностей. В легких случаях применяют медикаментозную терапию, инъекции противовоспалительных, стероидных препаратов или блокады. Иногда помогает физикальная терапия – ультразвук с лечебной мазью, магнитная терапия, электрофорез и другие процедуры, которые снимают отек кисти, освобождая зажатый нерв. В ночное время можно использовать специальный ортоз, который удерживает руку в правильном положении и уменьшает болевые ощущения. Однако все эти методы имеют краткосрочный эффект. Для полного освобождения сдавленного нерва требуется операция. Она дает долгосрочный результат – возможность опять нормально работать и спокойно спать.
Операция
Для освобождения нерва применяют или традиционные хирургические методы или более новый и менее травмирующий эндоскопический метод. Операцию проводят в Дневном стационаре ARS с применением локальной анестезии. Пациент уже в тот же день сразу после операции может вернуться домой. При традиционной операции в на внутренней поверхности локтя выполняют небольшой разрез, открывают канал и освобождают нерв от компрессии. После операции надо соблюдать бережный режим в течении месяца. Значительно более легким и бережным для пациента является эндоскопический метод – через небольшой разрез кожи в кубитальный канал вводится миниатюрный эндоскоп – видеокамера и микроскопические хирургические инструменты, с помощью которых освобождают сдавленный нерв. Таким образом сохраняются окружающие ткани, обеспечивается менее болезненный послеоперационный период, более быстрое выздоровление и восстановление трудоспособности, а также минимальный косметический дефект. Существенным преимуществом данного метода является легкая обработка раны, что особенно важно для пациентов с осложненным заживлением ран – больным с сахарным диабетом, с заболеваниями кровеносной системы и др. Реабилитационный период после эндоскопической операции намного легче и короче.
Существенным преимуществом данного метода является легкая обработка раны, что особенно важно для пациентов с осложненным заживлением ран – больным с сахарным диабетом, с заболеваниями кровеносной системы и др. Реабилитационный период после эндоскопической операции намного легче и короче.
Лечение синдрома карпального и кубитального каналов проводят:
СТОИМОСТЬ ОПЕРАЦИЙ
причины, лечение. Мужской сайт Mensweekly.ru
Наше тело реагирует на различные изменения в организме, и это нормально. Ведь только так можно распознать заболевание и вовремя диагностировать его. Многие люди замечают, что мышцы на теле иногда могут подергиваться, что это означает и может ли такой симптом указывать на опасность для вашего здоровья?
Почему дергаются мышцы: причины
Судороги ног, рук или других частей тела наблюдаются у многих людей. Большинство воспринимает их как естественное явление, несмотря на дискомфорт. Если обратиться к специалистам, то любой врач скажет вам, что определить точную причину судорог не так просто и часто приходится пройти несколько обследований.
Когда стоит обратиться за помощью к врачу? Если мышцы подергиваются очень редко, можете не паниковать. Если же вы заметили, что судороги проявляются очень часто (несколько раз в неделю), обратитесь к врачу. Кроме дискомфорта, этот симптом может сигнализировать о наличии серьезной проблемы.
Почему дергаются мышцы на руке или ноге? Причин может быть несколько и определить конкретную не так просто. Ниже мы представим возможные причины судорог:
Нервный тик – имеет непроизвольный характер, может быть как постоянным, так и временным. Чаще всего нервный тик появляется после стрессов, переживаний, заболеваний, при защемлении нерва, после испуга, при вегето-сосудистой дистонии, невралгии, а также из-за дефицита витаминов или минералов. При нервном тике может сокращаться одна мышца или несколько.
Ознакомьтесь с нашей статьей Почему болят мышцы после тренировки
Физическое перенапряжение (например, тренировка). Чтобы избежать судорог, не забывайте хорошенько разминаться перед тренировкой и делать растяжку в конце. Старайтесь не переусердствовать и рассчитать свои силы.
Чтобы избежать судорог, не забывайте хорошенько разминаться перед тренировкой и делать растяжку в конце. Старайтесь не переусердствовать и рассчитать свои силы.
Злоупотребление алкоголем, наркотиками.
Употребление лекарственных препаратов.
Заболевания сердца и сосудов.
Заболевания нервной системы.
Для определения конкретной причины врач осматривает пациента и назначает необходимые обследования. Лечение назначается исходя из точного диагноза.
Дергаются мышцы на теле: что делать?
Как мы уже сказали, лечение зависит от диагноза. Если судороги беспокоят вас редко, проанализируйте последние несколько дней – не было ли у вас стрессов или больших физических нагрузок? Возможно, причиной подергивания мышц является усталость.
Постарайтесь больше отдыхать, меньше тренироваться и не нервничать. Если полноценный отдых не поможет и судороги снова проявляются, без помощи врача вам не обойтись.
Если же подергивания наблюдаются часто, необходимо обнаружить заболевание. В зависимости от диагноза назначается лечение – это могут быть как витаминные препараты, так и средства для нервной, сердечно-сосудистой системы. Перед сном выпейте чашку ромашкового чая, на несколько дней забудьте о напитках, содержащих кофеин (кофе и зеленый чай).
Также не помешает массаж, его можно выполнять самостоятельно. Помассируйте мышцы 5-10 минут, отдохните. Не помешали бы здесь и контрастные обливания, они не только укрепят иммунитет, но и повысят тонус ваших мышц.
Не забывайте о качественном витаминном комплексе. Вполне возможно, что вашему организму не хватает какого-либо витамина или минерала. Также не помешают успокоительные препараты на травах, такие как валериана или пустырник.
Когда нужно срочно обратиться к врачу?
В некоторых случаях все же лучше воспользоваться экстренной медицинской помощью. Если вы ощущаете сильную боль в какой-либо части тела, появилась отечность или краснота, не ждите ухудшения своего состояния и обратитесь к врачу.
Непроизвольное подергивание мышц может доставлять дискомфорт, именно поэтому при выявлении этого симптома нужно определить причину. Возможно, что судороги указывают на наличие серьезного хронического заболевания и чем раньше вы приступите к его лечению, тем лучше.
Мужской журнал Mensweekly.ru
Почему дергается мышца — по всему телу причины
Почему дергается мышца сама по себе, иногда продолжительное время? Что ею управляет и каковы причины данного симптома? Дергаться мышца может в любом участке тела: на руке, ноге, плече, колене.
Почему дергается мышца у человека:Подергивание может быть мышечным, нервным и даже подергивание глаз тоже бывают. Наши мышцы состоят из нервных волокон.
Спазмы в мышцах могут возникать по причине перенапряжения, физическим или нервным их повреждением.
В медицине мышечные подергивания называют – фасцикуляция. Обычно к серьезным последствиям не приводит.
- Просто человеческая, мышечная усталость. Нарушается кровоснабжение и возникает повышенная сократимость мышц. Мышцы перетрудились, устали.
- Частые стрессовые ситуации.
- Прием многих лекарств.
- Реакция на кофеин.
- Ущемленный нерв в позвоночнике.
- Синдром беспокойных ног.
- Эпилепсия.
- Нервный тик по причине перенесенных вирусных инфекций, стрессовых ситуаций он может возникнуть. Обычно затрагивается определенная группа мышц. Лечится долго успокаивающими препаратами, физиотерапией, методами психотерапии.
- Потеря электролитов, особенно у спортсменов. Вместе с потом из организма выводятся нужные ему минеральные соли. Возникает их дефицит.
- Дефицит кальция также приводит к подергиванию мышц. Поможет употребление молочных продуктов: ряженка, сыр, кефир, творог. Чтобы выявить недостаток кальция в крови, нужно сдать кровь на содержание кальция.
- Недостаток и потеря калия в организме при заболеваниях сердца и сосудов.
 Помогут продукты с большим содержанием калия: курага, абрикосы, изюм, чернослив, фрукты, ягоды. Препараты калия: калия орорат, панангин, аспартам. Иногда наоборот, подергивания происходят от избытка калия, но явление это встречается не так часто.
Помогут продукты с большим содержанием калия: курага, абрикосы, изюм, чернослив, фрукты, ягоды. Препараты калия: калия орорат, панангин, аспартам. Иногда наоборот, подергивания происходят от избытка калия, но явление это встречается не так часто. - Заболевания сердца и сосудов имеют симптомы подергивания мышц. Такие серьезные заболевания нельзя оставлять без внимания даже на один месяц.
- Перетренировки в спортзале или дома. Особенно у людей, не тренированных или фанатов спортивных нагрузок. При этом особенно важно проводить разминку перед занятиями и заминку после упражнений.
Иногда они продолжаются недолго, иногда почти непрерывно. Мышечные подергивания отличаются от мышечных судорог. Протекают более мягко, имеют больше причин для образования.
Синдром беспокойных ног:При синдроме беспокойных ног, причину которых так и не выявили, достаточно хорошо вытянуть ноги, потянуть на себя и дергаться ноги прекращают.
- Хорошо помогает массаж ног.

- Прием горячих ванн, особенно на ночь.
- Различные упражнения для ног.
- Исключить спиртное, никотин.
- Уменьшить кофеин (кофе, чай).
Назначаются врачом препараты:
- Габапентин.
- Прегабалин.
- Ропинирол.
- Леводопа.
- Прамипексол.
Обязательно проверить уровень в крови железа. Иногда достаточно пропить препарат железа, чтобы симптомы исчезли.
Недостаток воды или соли также может вызвать подергивание мышц.
Бывают у человека даже подергивание губ. В большинстве случаев это неврологический симптом и подлечив нервы все проходит.
Иногда мышечные подергивания приводят к слабости мышц, боковому амиотрофическому склерозу. Спазмы и подергивания в спине говорят о заболевании – остеохондроз.
Пока не случилось защемление нерва, займитесь физкультурой. Специальные упражнения для всех групп мышц спины – ваше лекарство от развивающегося остеохондроза.
Запомните только одно, занятия должны быть ежедневными пускай даже по 10 минут.
В одной статье не опишешь все причины, но все — таки самые распространенные из них, почему дергается мышца у человека сама по себе мы рассмотрели.
Многие болезни возникают от неправильного питания, режима труда и отдыха. В человеческом теле все взаимосвязано.
Не думайте, что один раз покушав на ночь пельменей, организму ничего не будет. После этого утром вы проснетесь вся отекшая, с головной болью.
Свое настроение вы постараетесь сорвать на ком – то. На работе будете себя чувствовать отвратительно. И это по причине тарелки пельменей.
Берегите свое здоровье ежедневно, заботьтесь о нем. Организм вам скажет спасибо.
Желаю удачи, мои хорошие.
С уважением, Татьяна Николаевна, автор.
Всегда жду к себе в гости, заходите на сайт почаще. Пищите комментарии, свои мысли.
Не ленитесь. Улыбнитесь, все хорошо.
Посмотрите видео, почему дергается мышца у человека:
youtube.com/embed/ByqZXlSz_5c» frameborder=»0″ allowfullscreen=»allowfullscreen»>
Операция по восстановлению нервов кисти
Повреждения нервов кисти возникают при травмах – ушибах и ранениях. В каждом случае врач проверяет функционирование нервов, чтобы исключить поздний диагноз. Характер ранения определяет закрытые и открытые повреждения – когда повреждены кости, сухожилия и подкожная ткань.
Виды повреждений
Повреждения нервов кисти представлены следующими группами.
- Полный разрыв нерва – нейротмезис. Показано хирургическое лечение. Восстановление наступает через месяцы или годы в зависимости от тяжести повреждения.
- Частичный разрыв, сопровождаемый различными нарушениями – нейропраксия – возникает при закрытых травмах. Состояние с сохраненной чувствительностью нерва, когда отсутствие проводимости временное.
- Нейропатия – нарушение в результате перелома, ушиба или пореза в области кисти.

- Защемление нерва, когда пациент не может согнуть кисть. Мизинец полностью обездвижен, безымянный – частично, большой палец двигается с затруднением. Боль отдает в мизинец.
Диагностика
Для простановки диагноза важен осмотр с использованием пальпации и проведения ряда тестов.
- Дискриминационная двухточечная проба – по очереди проверяют чувствительность ветвей и сравнивают реакцию.
- Чувствительная функция лучевого нерва проверяется дискриминационной пробой в двух точках и укалыванием складок большого пальца.
- Моторные ветви тестируют разгибанием суставов.
- Чувствительность локтевого нерва определяют на мизинце, для контроля моторных возможностей пациент с силой разводит пальцы.
- Дополнительные тесты анализа функций локтевого нерва – сгибание безымянного пальца и приведение большого пальца.
- Моторная функция серединного нерва проверяется сгибанием лучезапястного сустава и указательного пальца с противодействием.

- Наглядный тест чувствительности серединного нерва – дискриминационная проба с вложением в ладонь.
Когда показана операция?
- Нарушения чувствительности и функции движения.
- Опухоли.
- Болезненные невромы.
- Сдавление рубцами.
- Повреждения вследствие травм.
- Болевой синдром.
С учетом характера травмы выбирается метод оперативного лечения:
- Иссечение рубцовых образований – невролиз;
- Соединение оболочки нерва и накладывание специального шва;
- Проведение пластики нервной ткани.
При оперативном лечении используются микрохирургические техники, позволяющие выполнить сопоставление максимально точно.
Противопоказания
- Тяжелое состояние пациента, в том числе и в связи с алкогольным опьянением.
- Воспалительный процесс в месте предполагаемого проведения операции.

Лечение
Восстановление нерва руки – комплексное мероприятие. Проводится с использованием хирургического вмешательства и консервативных методов, которые назначают с первых дней идо полного восстановления.
Цель методов консервативного лечения:
- Предупреждение развития деформаций;
- Поддержание тонуса мышц;
- Стимуляция восстановительных процессов;
- Профилактика фиброза.
Реабилитация
Восстановительный период занимает не менее полугода. Сначала восстанавливается осязание, затем чувствительность при прикосновении к двум точкам. Для восстановления важно распознавать предметы на ощупь.
Принципы успешной реабилитации:
- Ранее вмешательство;
- Сокращение риска осложнений;
- Обеспечение заживления;
- Восстановление функций нерва кисти;
- Использование многостороннего подхода.

Восстановление нерва кисти проводят в клинике ЦКБ РАН, в отделении микрохирургии кисти. Здесь имеется все для эффективного лечения разрыва нерва на руке – работают опытные высококвалифицированные хирурги, используется самая современная микрохирургическая аппаратура, заботливое отношение персонала.
Запись на консультацию проводится на сайте. Получить интересующую информацию и узнать цену лечения можно, позвонив по указанному телефону.
Что вызывает мышечные спазмы в руках?
Некоторые аутоиммунные заболевания могут вызывать мышечные спазмы в руке.
Мышечные спазмы могут возникать по ряду причин. По данным MedlinePlus, наиболее частой причиной мышечных спазмов является мышечная усталость или чрезмерное использование определенной мышцы. Иногда мышечный спазм может казаться твердым, выпуклым, подергивающимся или напряженным. Вы можете попробовать размять руку, чтобы снять мышечный спазм; хотя поначалу это может быть болезненно. Если спазмы становятся постоянными, немедленно обратитесь за медицинской помощью, так как это может быть признаком более серьезного заболевания, например рассеянного склероза.
Если спазмы становятся постоянными, немедленно обратитесь за медицинской помощью, так как это может быть признаком более серьезного заболевания, например рассеянного склероза.
Травмы и злоупотребление
Мышечные спазмы могут возникать в любой части вашего тела, включая руки, если мышцы рук чрезмерно загружены или травмированы. По мере утомления мышц рук у вас может возникнуть ощущение спазма или мышечного спазма. В самый первый раз, когда вы испытываете мышечный спазм в руке, немедленно прекратите использовать руку и попытайтесь ее растянуть.Чтобы облегчить боль, можно приложить грелку или теплую ткань к руке в месте мышечного спазма. Согласно MedlinePlus, после того, как мышечный спазм прошел, вы можете прикладывать пакеты со льдом, как только ваша боль уменьшится.
Столбняк
Столбняк, бактериальная инфекция, по данным KidsHealth.org, часто называют тризмом челюсти. Причина, по которой столбняк называют тризмом челюсти, заключается в том, что, когда вы впервые испытываете симптомы, у вас возникают мышечные спазмы в челюсти, которые не позволяют вам открыть ее. По мере ухудшения состояния вы можете испытывать мышечные спазмы в предплечьях, животе и бедрах. Большинство детей получают в общей сложности четыре прививки от столбняка к 2 годам, а затем делают повторную прививку примерно к 4 годам. Еще одна ревакцинация обычно проводится примерно в 11 лет, а затем каждые 10 лет после этого. Определенные раны, такие как укусы животных или заражение почвы, могут попасть на вашу кожу и распространить бактерии Clostridium tetani. Чтобы предотвратить столбняк, очень важно быть в курсе дел о прививках.Если вы считаете, что заразились бактериями C. tetani, попросите врача сделать прививку от столбняка, чтобы предотвратить распространение бактерий.
По мере ухудшения состояния вы можете испытывать мышечные спазмы в предплечьях, животе и бедрах. Большинство детей получают в общей сложности четыре прививки от столбняка к 2 годам, а затем делают повторную прививку примерно к 4 годам. Еще одна ревакцинация обычно проводится примерно в 11 лет, а затем каждые 10 лет после этого. Определенные раны, такие как укусы животных или заражение почвы, могут попасть на вашу кожу и распространить бактерии Clostridium tetani. Чтобы предотвратить столбняк, очень важно быть в курсе дел о прививках.Если вы считаете, что заразились бактериями C. tetani, попросите врача сделать прививку от столбняка, чтобы предотвратить распространение бактерий.
Рассеянный склероз
Рассеянный склероз, или рассеянный склероз, поражает головной и спинной мозг и вызывает повреждение нервов. РС может поражать любую часть вашего тела, но при приступе вы можете почувствовать слабость, тремор и мышечные спазмы в одной или обеих руках или ногах. Каждый приступ может различаться по локализации и степени тяжести, поскольку болезнь прогрессирует и непредсказуема.Вы также можете испытывать покалывание, жжение или ползание в руках и ногах во время приступа. По состоянию на 2010 год не существует лекарств от рассеянного склероза, но некоторые лекарства, такие как метотрексат, могут помочь замедлить прогрессирование и приступы аутоиммунного заболевания.
Каждый приступ может различаться по локализации и степени тяжести, поскольку болезнь прогрессирует и непредсказуема.Вы также можете испытывать покалывание, жжение или ползание в руках и ногах во время приступа. По состоянию на 2010 год не существует лекарств от рассеянного склероза, но некоторые лекарства, такие как метотрексат, могут помочь замедлить прогрессирование и приступы аутоиммунного заболевания.
Причины 4 самых распространенных мышечных спазмов руки
Мышечные спазмы возникают, когда мышца непроизвольно сокращается, но не расслабляется. Они могут возникать во время физических упражнений, в покое или ночью и могут быть немного неудобными или очень болезненными.Мышечные спазмы также могут возникать в любой мышце руки. Хотя мышечные спазмы руки обычно возникают после тренировки, они могут возникать в любое время в течение дня. Если вы испытываете мышечные судороги в руках, это может быть связано со следующими причинами:
1) Обезвоживание
Хотя вы можете не чувствовать жажды
в течение дня,
важно регулярно доливать
уровень воды. Ваши мышцы
Ваши мышцы
требуют воды для сокращения, а мышцы
должным образом расслабляются. Если у вас всего
стакан воды или около
в течение дня, вероятно,
у вас обезвоживание.
Напитки, такие как чай и кофе.
могут еще больше обезвоживать вас, поскольку содержат кофеин. Хотя эти напитки также содержат воду, кофеин в них обладает мочегонным действием; это означает, что они побуждают организм избавляться от жидкости через мочеиспускание. В жаркую погоду и во время физических упражнений особенно важно пить больше воды, так как вы также потеряете ее из-за потоотделения. Убедитесь, что вы выпили
на работе, которую можно пополнить, — хорошее напоминание о необходимости продолжать пить в течение дня.Если вам не нравится вкус простой воды, добавление фруктов, таких как лимоны, апельсины, клубника или черника, может добавить нотку аромата и побудить вас пить больше.
Фото: Pintrest
2) Чрезмерное использование
Часто задействует мышцы рук во время напряженных или тяжелых действий
также может вызвать судороги. Вы можете заметить, что судороги возникают только после тяжелой тренировки или если вы весь день использовали руки. Они также могут возникнуть, если вы внезапно измените свой распорядок и начнете использовать руки гораздо чаще, чем обычно.Чтобы определить, вызывает ли у вас судороги рук чрезмерное использование, обратите внимание на то, когда вы испытываете судороги в руках, чтобы увидеть, есть ли закономерности в течение дня.
Вы можете заметить, что судороги возникают только после тяжелой тренировки или если вы весь день использовали руки. Они также могут возникнуть, если вы внезапно измените свой распорядок и начнете использовать руки гораздо чаще, чем обычно.Чтобы определить, вызывает ли у вас судороги рук чрезмерное использование, обратите внимание на то, когда вы испытываете судороги в руках, чтобы увидеть, есть ли закономерности в течение дня.
3) Низкое содержание калия
Калий — это минерал-электролит, который содержится в различных продуктах питания и играет непосредственную роль в плавном сокращении и расслаблении наших мышц. Уровень калия легко снижается из-за потери жидкости, включая потоотделение и мочеиспускание. Если вы регулярно занимаетесь спортом, особенно важно убедиться, что вы потребляете достаточное количество калия.Такие напитки, как гидролит и кокосовая вода, содержат высокий уровень калия. К продуктам, богатым калием, также относятся лосось, белая фасоль, авокадо и картофель.![]() Важно не только регулярно употреблять продукты с высоким содержанием калия, но и давать себе дополнительный импульс перед тренировкой. Прием гидролита примерно за 4 часа до тренировки или занятий спортом обеспечит вашему организму достаточно времени для поглощения калия.
Важно не только регулярно употреблять продукты с высоким содержанием калия, но и давать себе дополнительный импульс перед тренировкой. Прием гидролита примерно за 4 часа до тренировки или занятий спортом обеспечит вашему организму достаточно времени для поглощения калия.
Что заставляет мышцы подергиваться? | Умные новости
Изображение: Attica Acs
Время от времени твои мышцы напрягаются.Будь то подергивание век, непроизвольная дрожь или произвольное сокращение где-то в другом месте, подергивание мышц случается со всеми. Но что они собой представляют и почему случаются? Popular Science говорит, что большинство подергиваний называется «фасцикуляциями»:
Фасцикуляции — результат некоторого раздражения нервных волокон. Поскольку фасцикуляции доброкачественные, они не изучались особенно глубоко. (Но не все непроизвольные мышечные подергивания являются фасцикуляциями — подробнее об этом позже.
Таким образом, мы действительно не знаем, даже где именно в нерве возникает раздражение — оно может быть в теле клетки, может быть дальше в волокнах, на самом деле никто не знает. Также считается, что точная локализация фасцикуляции случайна, а это означает, что вы почувствуете подергивание в руке, ноге или веке, не обязательно раздражая нерв где-либо рядом с тем местом, где вы испытываете подергивание.
Никто не знает, что их запускает. Вероятно, это стресс или недостаток сна; другие теории ссылаются на кофеин, слишком много упражнений и недостаток магния.Но никто из них убедительно не доказал. Тем не менее, подергивание — не большая проблема. Практически каждый испытывает это, и это кажется совершенно безобидным.
Если только у вас нет увлечения. Есть еще один вид мышечных сокращений, называемый фибрилляцией, когда мышцы теряют связь с нервом. Что очень плохо. Так как же сказать? PopSci говорит:
Итак, большинство подергиваний доброкачественные.
Но есть несколько простых способов узнать, испытываете ли вы фасцикуляцию или фибрилляцию.Например, видна фасцикуляция. Взгляните в зеркало на свое подергивающееся веко. Вы видите, как он дергается? Это очарование. Или вы можете сделать то, что рекомендует доктор Драхман. «Возьмите яркий свет, — говорит он, — и направьте его так, чтобы он касался поверхности пораженной части тела, чтобы вы могли видеть тень».
Фибрилляция не видна через кожу. Чтобы еще раз проверить это, вы можете сдать экзамен по электромиографии (ЭМГ). ЭМГ измеряют электрическую активность скелетных мышц.И фибрилляция, и фасцикуляция выявляются на ЭМГ, но фибрилляции показывают очень крошечный электрический импульс, тогда как фасцикуляция показывает очень большой импульс.
Если вы время от времени получаете эти маленькие увлечения, в этом нет ничего страшного. Но у некоторых людей действительно есть «синдром доброкачественной фасцикуляции» — у них все время подергиваются мышцы. Согласно одному исследованию, люди с BF, как правило, испытывают больше стресса в своей жизни и постоянно испытывают подергивания. И от этого тоже нет лечения, говорит PopSci:
И от этого тоже нет лечения, говорит PopSci:
На самом деле нет никаких отказоустойчивых методов лечения; ДокторДрахман говорит, что «есть лекарства, которые мы можем использовать — на самом деле лекарства, применяемые при судорогах и эпилепсии, которые могут помочь уменьшить фасцикуляции». К ним относятся габапентин и тегретол.
Итак, первый шаг к прекращению подергивания — это отдых, расслабление и хорошее питание. Но в остальном ничего не поделаешь. Но по крайней мере теперь вы знаете, что это не рак.
Подробнее с сайта Smithsonian.com:
Как олимпийцы могут победить в соревнованиях, изменив свои гены
Биология Крутые находки ЗдоровьеРекомендованные видео
Подергивание мышц | Что вызывает это?
18 мая 2017 г.

Подергивание мышц — это непроизвольное сокращение мышечных волокон.В большинстве случаев это результат мышечной усталости, но есть и другие причины, на которые следует обратить внимание, которые могут быть потенциально опасными для здоровья. Итак, давайте взглянем на три главных особенности мышечных подергиваний.
- Распространенные причины подергивания мышц
Сначала мы рассмотрим общие причины подергивания мышц. Незначительные подергивания обычно менее серьезны и являются следствием проблем, связанных с образом жизни.
Вот некоторые из распространенных причин подергивания мышц:
- Тяжелая физическая нагрузка может привести к накоплению молочной кислоты в мышцах и вызвать подергивание мышц.Интенсивные упражнения обычно затрагивают руки, спину и ноги.
- Подергивание мышц из-за беспокойства или стресса может повлиять на любую часть вашего тела.
- Дефицит витаминов и кальция может вызвать мышечные спазмы рук, икр и век.

- Люди, которые находятся в режиме интенсивных тренировок и употребляют продукты с кофеином для повышения производительности в тренажерном зале, также могут испытывать мышечные спазмы.
- Обезвоживание — очень частый фактор шаткости мышц.
- Употребление никотина и табака также может вызвать подергивание любой мышцы тела.
- Некоторые препараты, такие как эстроген и кортикостероиды, также могут вызывать подергивание мышц.
- Более серьезные причины подергивания мышц
Подергивание мышц может означать нечто большее, чем просто подергивание глаза. Некоторые мышечные спамы могут быть симптомом более серьезной проблемы. Мышечные спазмы, возникающие в результате нарушения функции головного или спинного мозга, могут повредить нервы, которые связаны с этими тканями.
Ниже приведены несколько редких, но серьезных причин мышечных спазмов:
- Болезнь Лу Герига.
 Болезнь Лу Герига, также известная как боковой амиотрофический склероз, приводит к гибели нервных клеток, поэтому подергивание является результатом гибели клеток.
Болезнь Лу Герига, также известная как боковой амиотрофический склероз, приводит к гибели нервных клеток, поэтому подергивание является результатом гибели клеток. - Мышечные дистрофии: это набор наследственных заболеваний, которые могут вызывать мышечные спазмы в шее, бедрах или лице.
- Синдром Исаака: из-за синдрома Исаака частые подергивания мышц могут возникать в руках или ногах.
- Спинальная мышечная атрофия: Любое повреждение клеток спинного мозга может привести к потере контроля над движением мышц. Однако атрофия спинных мышц обычно сначала вызывает подергивание в ногах или руках.
3. Как лечить подергивание мышц?
Если вы тренируете свое тело и не страдаете ни одним из вышеупомянутых заболеваний, мышечные спазмы являются симптомами качественной тренировки, но не обязательно. Если вы спортсмен, интенсивно тренирующийся и тренирующийся, то мышечный спазм станет для вас нормальным явлением.Однако есть способы уменьшить частоту их появления.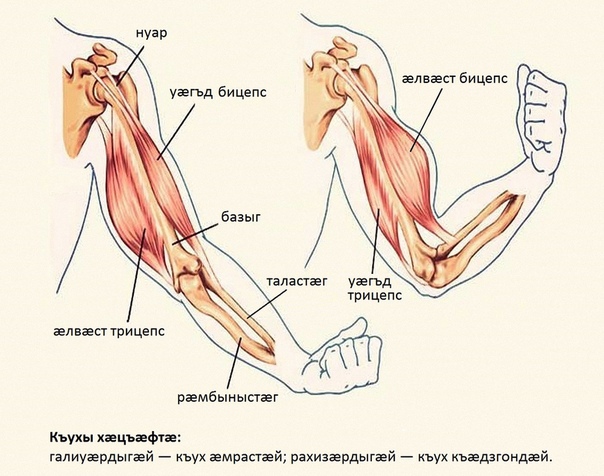
- Соблюдая сбалансированную диету, включающую свежие фрукты, овощи, качественные углеводы и умеренное количество белков, вы можете помочь своему организму противостоять непроизвольным мышечным спазмам.
- Управляйте стрессом, используя различные техники релаксации, такие как йога или медитация. Регулярно занимаясь спортом, вы также можете снизить уровень кортизола в организме, что приводит к стрессу.
- Спите по шесть-восемь часов каждую ночь.Оптимальный сон помогает вашему телу быстрее восстанавливаться и выздоравливать.
Почему ваши мышцы подергиваются во время тренировки
Удар с отягощением может утомить ваши мышцы, но также может стимулировать их активность.
Ваши мышцы могут начать непроизвольно подергиваться, когда вы поднимаетесь. Что дает?
Эти крошечные, неконтролируемые спазмы называются фасцикуляциями мышц, — говорит Кристофер Минсон, доктор философии, профессор физиологии человека в Университете Орегона.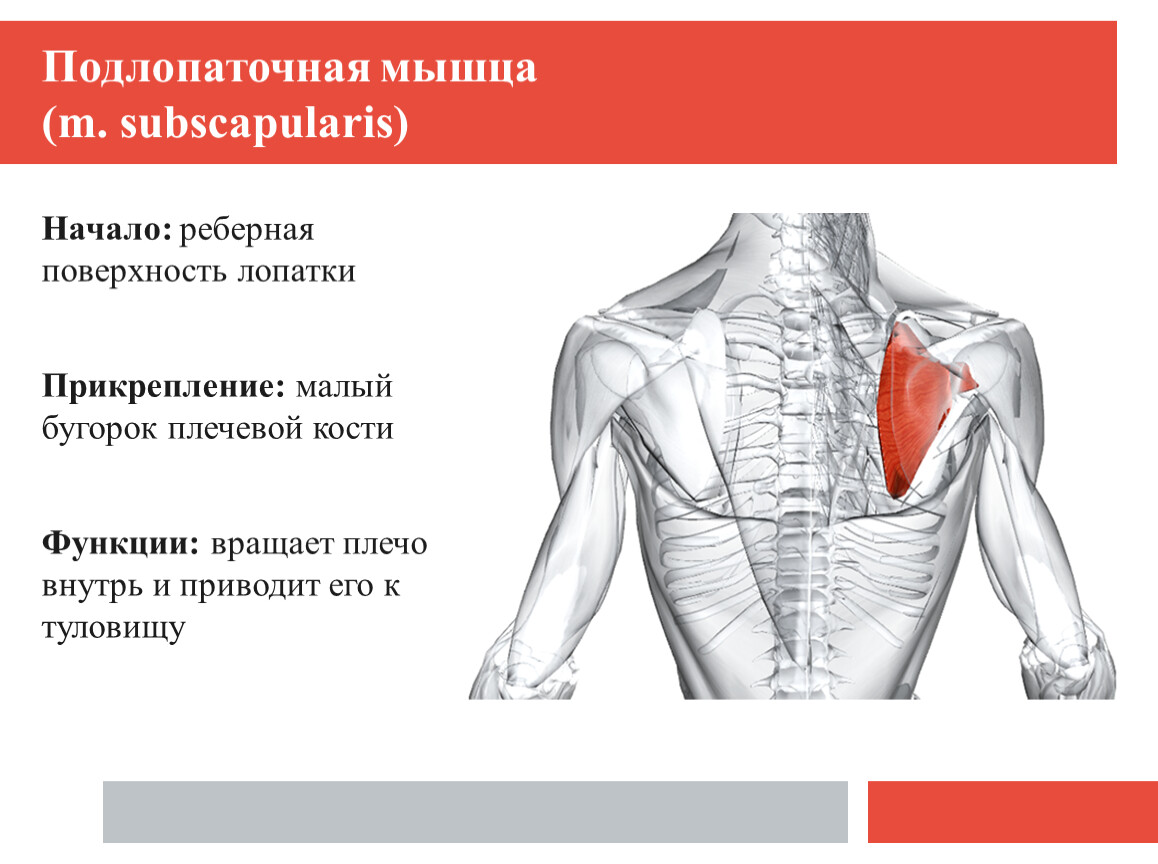
Связано: 21-ДЕНЬ METASHRED — совершенно новая программа фитнеса и диеты для измельчения тела от Men’s Health Fitness Director
Звучит пугающе, но в большинстве случаев беспокоиться не о чем. Эти спазмы часто вызваны дисбалансом электролитов в мышечных волокнах по мере их утомления.
Итак, вы должны следить за тем, чтобы у вас не было обезвоживания до и во время тренировки. «Это помогает поддерживать баланс электролитов в мышечных клетках», — объясняет Минсон.
Холодная вода лучше всего подходит для большинства тренировок, но если вы занимаетесь более 30 минут, возьмите спортивный напиток.
Связанные : Сколько воды вы должны пить до, во время и после тренировки
Эти напитки содержат калий, натрий и другие электролиты для восполнения того, что ваше тело теряет с потом.
Если подергивание продолжается несколько дней или нарушает ваш сон, вам следует обратиться к врачу. В редких случаях сильная боль или продолжительное подергивание могут быть признаком разрыва или напряжения, говорит Майкл Дж. Райан, доктор философии, доцент кафедры физических упражнений Государственного университета Фэрмонт.
Райан, доктор философии, доцент кафедры физических упражнений Государственного университета Фэрмонт.
Более того, продолжительные или регулярные спазмы могут быть признаком дисфункции почек или щитовидной железы, фибромиалгии или других нервно-мышечных расстройств.
Кэсси с коротким рукавом Внештатный писатель Кэсси Шортслив — опытный писатель и редактор-фрилансер с почти десятилетним опытом работы в области здравоохранения, фитнеса и путешествий.Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Что такое БАС? — Центр передового опыта ALS
Что такое боковой амиотрофический склероз?
Боковой амиотрофический склероз (БАС), иногда называемый болезнью Лу Герига, представляет собой прогрессирующее неврологическое заболевание, которое поражает нервные клетки (нейроны), отвечающие за управление произвольными мышцами (мышцами, которые мы можем контролировать, например, в руках, ногах и т. и лицо).Заболевание относится к группе заболеваний, известных как болезни двигательных нейронов, которые характеризуются постепенной дегенерацией и гибелью двигательных нейронов.
и лицо).Заболевание относится к группе заболеваний, известных как болезни двигательных нейронов, которые характеризуются постепенной дегенерацией и гибелью двигательных нейронов.
Моторные нейроны — это нервные клетки, расположенные в головном мозге, стволе мозга и спинном мозге, которые служат в качестве управляющих единиц и жизненно важных коммуникационных звеньев между нервной системой и произвольными мышцами тела. Сообщения от мотонейронов в головном мозге (называемых верхними мотонейронами) передаются мотонейронам спинного мозга (называемым нижними мотонейронами) и от них к определенным мышцам.При БАС как верхние двигательные нейроны, так и нижние двигательные нейроны дегенерируют или умирают и перестают посылать сообщения мышцам. Неспособные функционировать, мышцы постепенно ослабевают, истощаются (атрофируются) и имеют очень тонкие подергивания (так называемые фасцикуляции). В конце концов, способность мозга начинать и контролировать произвольные движения теряется.
БАС вызывает слабость, которая может привести к целому ряду клинических проявлений (см. Раздел «Каковы симптомы?»). При поражении мышц, находящихся под произвольным контролем, люди могут терять силу и способность двигать руками, ногами и телом.Если мышцы диафрагмы и грудной стенки ослабевают, люди могут заметить одышку, проблемы со сном или усталость. Слабость дыхания — основная причина смертности людей с БАС. Хотя очень трудно предсказать, как долго человек будет жить с БАС, типичная выживаемость составляет от 3 до 5 лет с момента появления симптомов, однако около 10 процентов людей с БАС выживают в течение 10 или более лет.
Раздел «Каковы симптомы?»). При поражении мышц, находящихся под произвольным контролем, люди могут терять силу и способность двигать руками, ногами и телом.Если мышцы диафрагмы и грудной стенки ослабевают, люди могут заметить одышку, проблемы со сном или усталость. Слабость дыхания — основная причина смертности людей с БАС. Хотя очень трудно предсказать, как долго человек будет жить с БАС, типичная выживаемость составляет от 3 до 5 лет с момента появления симптомов, однако около 10 процентов людей с БАС выживают в течение 10 или более лет.
ALS может в некоторых случаях влиять на память и поведение, и это симптом, который мы отслеживаем.Мы также оцениваем расстройства настроения, такие как депрессия, которые могут повлиять на качество жизни.
ALS не влияет на способность человека видеть, обонять, пробовать на вкус, слышать или распознавать прикосновения. Пациенты обычно контролируют работу глазных мышц, мочевого пузыря и кишечника.
Кто заболевает БАС?
Более 12000 человек в США имеют диагноз БАС, что составляет 3,9 случая на 100000 человек в общей популяции США, согласно отчету по данным Национального реестра БАС.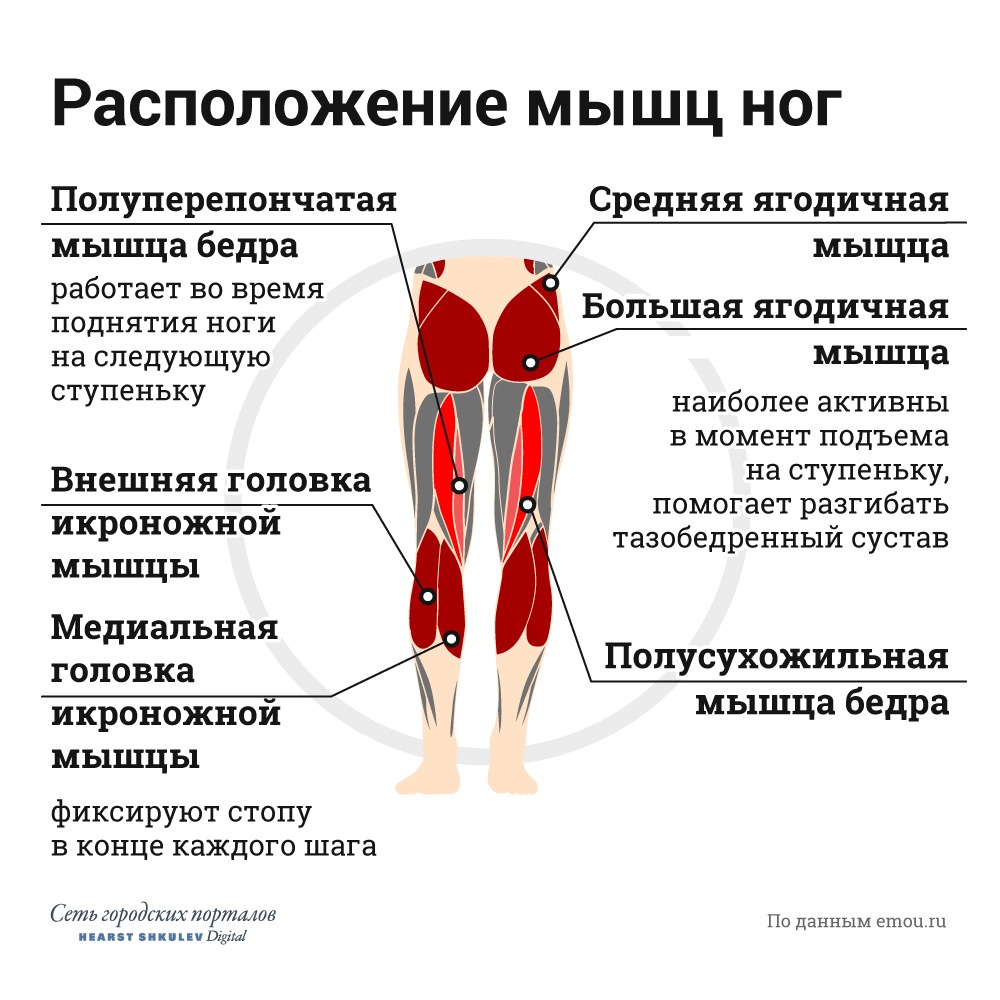 БАС — одно из наиболее распространенных нервно-мышечных заболеваний во всем мире, которым страдают люди всех рас и этнических групп. БАС чаще встречается среди белых мужчин, неиспаноязычных граждан и людей в возрасте 60–69 лет, но у более молодых и пожилых людей также может развиться болезнь. Мужчины страдают чаще, чем женщины.
БАС — одно из наиболее распространенных нервно-мышечных заболеваний во всем мире, которым страдают люди всех рас и этнических групп. БАС чаще встречается среди белых мужчин, неиспаноязычных граждан и людей в возрасте 60–69 лет, но у более молодых и пожилых людей также может развиться болезнь. Мужчины страдают чаще, чем женщины.
Примерно в 90 процентах всех случаев БАС заболевание возникает случайно без четко связанных факторов риска. Люди с этой спорадической формой заболевания не имеют семейного анамнеза БАС, и члены их семей не считаются подверженными повышенному риску его развития.
Около 10 процентов всех случаев БАС передаются по наследству. Семейная форма БАС обычно возникает в результате наследования, при котором только один родитель несет ген, ответственный за заболевание. Было обнаружено, что мутации в более чем 20 генах связаны с БАС.
По крайней мере одна треть всех семейных случаев (и небольшой процент спорадических случаев) является результатом дефекта в гене, известном как «открытая рамка считывания 72 хромосомы 9» или C9orf72. Функция этого гена интенсивно изучается.Еще 20 процентов семейных случаев являются результатом мутаций в гене, кодирующем фермент медно-цинковая супероксиддисмутаза 1 (SOD1).
Функция этого гена интенсивно изучается.Еще 20 процентов семейных случаев являются результатом мутаций в гене, кодирующем фермент медно-цинковая супероксиддисмутаза 1 (SOD1).
Каковы симптомы?
Начало БАС может быть настолько незаметным, что симптомы не замечаются. Самые ранние симптомы могут включать фасцикуляции (мышечные судороги), судороги, напряженные и жесткие мышцы (спастичность), мышечную слабость, поражающую руку, руку, ногу или ступню, невнятную и носовую речь или затруднения при жевании или глотании.Эти общие жалобы затем перерастают в более очевидную слабость или атрофию, которые могут заставить врача заподозрить БАС. Часто диагноз БАС ставится через год после появления симптомов.
Части тела, на которых проявляются ранние симптомы БАС, зависят от того, какие мышцы тела поражены. Многие люди сначала видят последствия болезни на руке или руке, поскольку они испытывают трудности с простыми задачами, требующими ловкости рук, такими как застегивание рубашки, письмо или поворот ключа в замке. В других случаях симптомы изначально поражают одну из ног, и люди испытывают неловкость при ходьбе или беге или чаще замечают, что спотыкаются или спотыкаются. Когда симптомы начинаются в руках или ногах, это называется БАС «на конечностях». Другие люди впервые замечают проблемы с речью, называемые БАС с «бульбарным» началом.
В других случаях симптомы изначально поражают одну из ног, и люди испытывают неловкость при ходьбе или беге или чаще замечают, что спотыкаются или спотыкаются. Когда симптомы начинаются в руках или ногах, это называется БАС «на конечностях». Другие люди впервые замечают проблемы с речью, называемые БАС с «бульбарным» началом.
Независимо от того, какая часть тела впервые пострадала от болезни, мышечная слабость и атрофия распространяются на другие части тела по мере прогрессирования болезни.У людей могут развиться проблемы с движением, глотанием (дисфагия) и речью или формированием слов (дизартрия). Симптомы поражения верхних мотонейронов включают спастичность и повышенные рефлексы (гиперрефлексию), включая гиперактивный рвотный рефлекс. Аномальный рефлекс, обычно называемый знаком Бабинского (большой палец ноги поднимается вверх, поскольку подошва стопы стимулируется определенным образом), также указывает на повреждение верхних мотонейронов. Симптомы дегенерации нижних мотонейронов включают мышечную слабость и атрофию, мышечные судороги и фасцикуляции.
Чтобы получить диагноз БАС, у людей должны быть признаки и симптомы повреждения как верхнего, так и нижнего мотонейрона, которые не могут быть объяснены другими причинами.
Хотя последовательность появляющихся симптомов и скорость прогрессирования заболевания различаются от человека к человеку, в конечном итоге люди не смогут самостоятельно стоять или ходить, вставать или вставать с постели или пользоваться руками. Проблемы с глотанием и жеванием ухудшают способность человека нормально есть и повышают риск удушья.Тогда проблема в поддержании веса. Поскольку когнитивные способности относительно не нарушены, люди осознают прогрессирующую потерю функций и могут испытывать тревогу и депрессию. Небольшой процент людей может испытывать проблемы с памятью или принятием решений, и появляется все больше свидетельств того, что у некоторых со временем может развиться форма деменции. Медицинским работникам необходимо объяснить течение болезни и описать доступные варианты лечения, чтобы люди могли заранее принять информированное решение. На более поздних стадиях заболевания у людей возникает затруднение дыхания, поскольку мышцы дыхательной системы слабеют. В конечном итоге они теряют способность дышать самостоятельно и должны зависеть от искусственной вентиляции легких, чтобы выжить. Больные также сталкиваются с повышенным риском пневмонии на более поздних стадиях БАС.
На более поздних стадиях заболевания у людей возникает затруднение дыхания, поскольку мышцы дыхательной системы слабеют. В конечном итоге они теряют способность дышать самостоятельно и должны зависеть от искусственной вентиляции легких, чтобы выжить. Больные также сталкиваются с повышенным риском пневмонии на более поздних стадиях БАС.
Как диагностируется БАС?
Ни один тест не может предоставить окончательный диагноз БАС, хотя наличие признаков верхних и нижних мотонейронов явно наводит на мысль.Вместо этого диагноз БАС в первую очередь основан на симптомах и признаках, которые врач наблюдает у пациента, и на серии тестов, чтобы исключить другие заболевания. Врачи собирают полную историю болезни пациента и обычно проводят неврологическое обследование через регулярные промежутки времени, чтобы оценить, ухудшаются ли такие симптомы, как мышечная слабость, атрофия мышц, гиперрефлексия и спастичность.
Поскольку симптомы БАС на ранних стадиях заболевания могут быть аналогичны симптомам широкого ряда других, более излечимых заболеваний или расстройств, необходимо провести соответствующие тесты, чтобы исключить возможность других состояний. Одним из таких тестов является электромиография (ЭМГ), особый метод записи, который определяет электрическую активность в мышцах. Определенные результаты ЭМГ могут подтвердить диагноз БАС. Другой распространенный тест — исследование нервной проводимости (NCS), которое измеряет электрическую энергию, оценивая способность нерва посылать сигнал). Специфические отклонения в NCS и EMG могут указывать, например, на то, что у человека есть форма периферической невропатии (повреждение периферических нервов) или миопатии (мышечное заболевание), а не БАС.Врач может заказать магнитно-резонансную томографию (МРТ), неинвазивную процедуру, при которой используются магнитное поле и радиоволны для получения подробных изображений головного и спинного мозга. Стандартные МРТ — это нормально для людей с БАС. Однако они могут выявить доказательства других проблем, которые могут вызывать симптомы, таких как опухоль спинного мозга, грыжа межпозвоночного диска на шее, сдавливающая спинной мозг, сирингомиелия (киста в спинном мозге) или шейный спондилез (аномальный износ, поражающий позвоночник в области шеи).
Одним из таких тестов является электромиография (ЭМГ), особый метод записи, который определяет электрическую активность в мышцах. Определенные результаты ЭМГ могут подтвердить диагноз БАС. Другой распространенный тест — исследование нервной проводимости (NCS), которое измеряет электрическую энергию, оценивая способность нерва посылать сигнал). Специфические отклонения в NCS и EMG могут указывать, например, на то, что у человека есть форма периферической невропатии (повреждение периферических нервов) или миопатии (мышечное заболевание), а не БАС.Врач может заказать магнитно-резонансную томографию (МРТ), неинвазивную процедуру, при которой используются магнитное поле и радиоволны для получения подробных изображений головного и спинного мозга. Стандартные МРТ — это нормально для людей с БАС. Однако они могут выявить доказательства других проблем, которые могут вызывать симптомы, таких как опухоль спинного мозга, грыжа межпозвоночного диска на шее, сдавливающая спинной мозг, сирингомиелия (киста в спинном мозге) или шейный спондилез (аномальный износ, поражающий позвоночник в области шеи).
На основании симптомов и результатов обследования и этих анализов врач может назначить анализы крови и мочи, чтобы исключить возможность других заболеваний, а также стандартные лабораторные анализы. В некоторых случаях, например, если врач подозревает, что у человека может быть миопатия, а не БАС, может быть выполнена биопсия мышцы.
Инфекционные заболевания, такие как вирус иммунодефицита человека (ВИЧ), вирус Т-клеточного лейкоза человека (HTLV), полиомиелит, вирус Западного Нила и болезнь Лайма, могут в некоторых случаях вызывать симптомы, подобные БАС.Неврологические расстройства, такие как рассеянный склероз, постполиомиелитный синдром, мультифокальная моторная невропатия и спинальная мышечная атрофия, также могут имитировать определенные аспекты заболевания и должны учитываться врачами, пытающимися поставить диагноз. Фасцикуляции, мелкие колебательные движения в мышцах и мышечные судороги также возникают в доброкачественных условиях.
Из-за прогноза этого диагноза и разнообразия заболеваний или расстройств, которые могут напоминать БАС на ранних стадиях заболевания, люди могут пожелать получить второе неврологическое заключение.
Что вызывает БАС?
Причина БАС неизвестна, и ученые пока не знают, почему БАС поражает одних людей, а других — нет. Важный шаг к ответу на этот вопрос был сделан в 1993 году, когда ученые при поддержке Национального института неврологических заболеваний и инсульта (NINDS) обнаружили, что мутации в гене, вырабатывающем фермент SOD1, были связаны с некоторыми случаями семейного БАС. Хотя до сих пор не ясно, как мутации в гене SOD1 приводят к дегенерации двигательных нейронов, появляется все больше доказательств того, что мутантный белок SOD1 может стать токсичным.
С тех пор было идентифицировано более десятка дополнительных генетических мутаций, многие из которых проводились при поддержке NINDS, и каждое из этих открытий генов позволило по-новому взглянуть на возможные механизмы БАС.
Например, открытие определенных генетических мутаций, связанных с БАС, предполагает, что изменения в процессинге молекул РНК (связанных с функциями, включая регуляцию и активность генов) могут приводить к связанной с БАС дегенерации двигательных нейронов.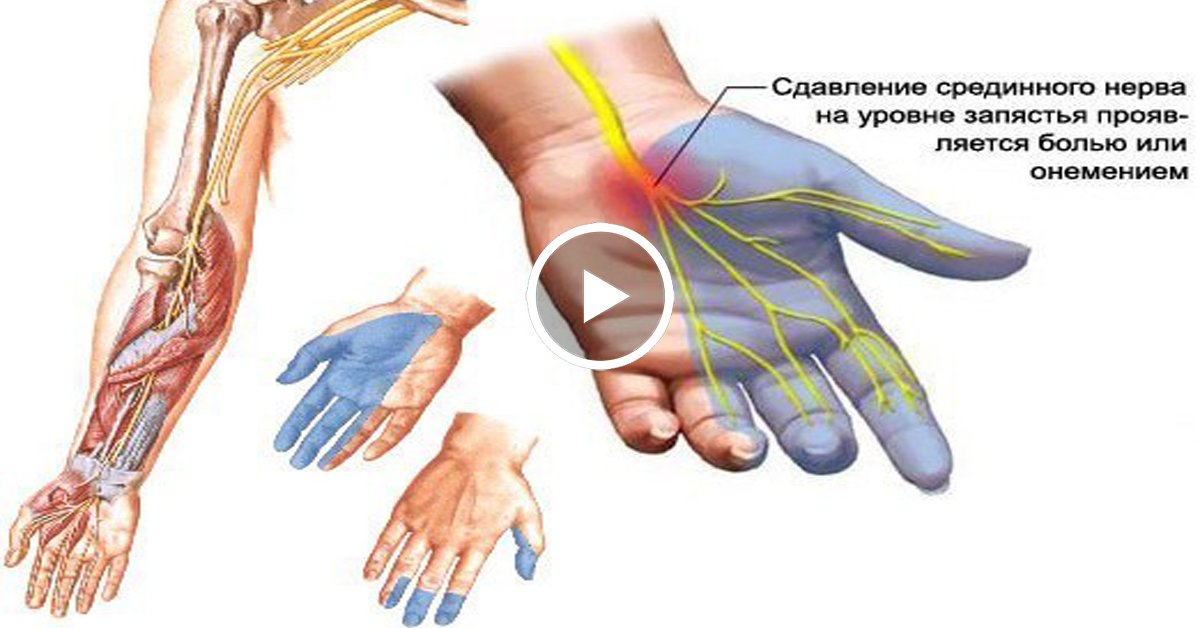 Другие генные мутации указывают на дефекты рециклинга белков.А третьи указывают на возможные дефекты в структуре и форме мотонейронов, а также на повышенную восприимчивость к токсинам окружающей среды. В целом, становится все более очевидным, что ряд клеточных дефектов может привести к дегенерации двигательных нейронов при БАС.
Другие генные мутации указывают на дефекты рециклинга белков.А третьи указывают на возможные дефекты в структуре и форме мотонейронов, а также на повышенную восприимчивость к токсинам окружающей среды. В целом, становится все более очевидным, что ряд клеточных дефектов может привести к дегенерации двигательных нейронов при БАС.
Еще одно исследование было сделано в 2011 году, когда ученые обнаружили, что дефект в гене C9orf72 присутствует не только у значительной части пациентов с БАС, но и у некоторых пациентов, страдающих лобно-височной деменцией (ЛВД).Это наблюдение свидетельствует о генетической связи между этими двумя нейродегенеративными расстройствами. Фактически, некоторые исследователи предполагают, что БАС и некоторые формы ЛТД являются связанными расстройствами с генетическим, клиническим и патологическим совпадением.
В поисках причины БАС исследователи также изучают роль факторов окружающей среды, таких как воздействие токсичных или инфекционных агентов, а также физических травм, поведенческих и профессиональных факторов. Например, исследования групп военнослужащих, которые были отправлены в регион Персидского залива во время войны 1991 года, показывают, что у этих ветеранов больше шансов заболеть БАС, чем у военнослужащих, которые не находились в этом регионе.
Например, исследования групп военнослужащих, которые были отправлены в регион Персидского залива во время войны 1991 года, показывают, что у этих ветеранов больше шансов заболеть БАС, чем у военнослужащих, которые не находились в этом регионе.
Будущие исследования могут показать, что многие факторы, включая генетическую предрасположенность, участвуют в развитии БАС.
Как лечится БАС?
Лекарства от БАС пока не найдено. Однако Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило первое лекарственное средство для лечения этого заболевания — рилузол (Rilutek) — в 1995 году. Считается, что рилузол уменьшает повреждение двигательных нейронов за счет уменьшения высвобождения глутамата. Клинические испытания с пациентами с БАС показали, что рилузол продлевает выживаемость на несколько месяцев, в основном у пациентов с затрудненным глотанием.Препарат также продлевает время до того, как человеку потребуется искусственная вентиляция легких. Рилузол не отменяет повреждение, уже нанесенное двигательным нейронам, и лица, принимающие препарат, должны находиться под наблюдением на предмет повреждения печени и других возможных побочных эффектов. Однако эта первая специфическая терапия дает надежду на то, что прогрессирование БАС однажды может быть замедлено новыми лекарствами или их комбинациями.
Рилузол не отменяет повреждение, уже нанесенное двигательным нейронам, и лица, принимающие препарат, должны находиться под наблюдением на предмет повреждения печени и других возможных побочных эффектов. Однако эта первая специфическая терапия дает надежду на то, что прогрессирование БАС однажды может быть замедлено новыми лекарствами или их комбинациями.
Другие методы лечения БАС предназначены для облегчения симптомов и улучшения качества жизни людей с этим заболеванием.Такую поддерживающую терапию лучше всего предоставляют многопрофильные группы специалистов здравоохранения, такие как врачи; фармацевты; физиотерапевты, терапевты и логопеды; диетологи; социальные работники, медсестры по уходу на дому и хосписы. Работая с пациентами и лицами, осуществляющими уход, эти команды могут разработать индивидуальный план лечения и физиотерапии и предоставить специальное оборудование, предназначенное для обеспечения максимальной мобильности и комфорта пациентов.
Врачи могут назначать лекарства, которые помогают уменьшить усталость, облегчить мышечные спазмы, контролировать спастичность и уменьшить избыток слюны и мокроты. Также доступны лекарства, помогающие пациентам с болью, депрессией, нарушениями сна и запорами. Фармацевты могут посоветовать правильное использование лекарств и следить за назначениями пациента, чтобы избежать рисков взаимодействия лекарств.
Также доступны лекарства, помогающие пациентам с болью, депрессией, нарушениями сна и запорами. Фармацевты могут посоветовать правильное использование лекарств и следить за назначениями пациента, чтобы избежать рисков взаимодействия лекарств.
Физиотерапия и специальное оборудование могут повысить независимость и безопасность человека на протяжении всего периода БАС. Мягкие аэробные упражнения с малой нагрузкой, такие как ходьба, плавание и езда на велосипеде, могут укрепить здоровые мышцы, улучшить здоровье сердечно-сосудистой системы и помочь пациентам бороться с усталостью и депрессией.Диапазон движений и упражнения на растяжку могут помочь предотвратить болезненную спастичность и сокращение (контрактуру) мышц. Физиотерапевты могут порекомендовать упражнения, которые обеспечивают эти преимущества, не перегружая мышцы. Эрготерапевты могут предложить такие устройства, как пандусы, скобы, ходунки и инвалидные коляски, которые помогают людям сохранять энергию и оставаться мобильными.
Людям с БАС, у которых трудно говорить, может быть полезно работать с логопедом. Эти специалисты в области здравоохранения могут обучать людей адаптивным стратегиям, например методам, помогающим им говорить громче и яснее.По мере развития БАС логопеды могут помочь людям разработать способы ответа на вопросы «да или нет» глазами или другими невербальными средствами и могут порекомендовать такие вспомогательные средства, как синтезаторы речи и компьютерные системы связи. Эти методы и устройства помогают людям общаться, когда они больше не могут говорить или издавать звуки голоса.
Нутритивная поддержка — важная часть лечения людей с БАС. Отдельные лица и лица, осуществляющие уход, могут научиться у логопедов и диетологов, как планировать и готовить множество небольших приемов пищи в течение дня, которые обеспечивают достаточное количество калорий, клетчатки и жидкости, и как избегать продуктов, которые трудно проглотить.Люди могут начать использовать аспирационные устройства для удаления излишков жидкости или слюны и предотвращения удушья. Когда человек больше не может получать достаточное количество пищи во время еды, врачи могут посоветовать ввести в желудок зонд для кормления. Использование зонда для кормления также снижает риск удушья и пневмонии, которые могут возникнуть в результате вдыхания жидкости в легкие. Зонд не вызывает болезненных ощущений и не мешает людям принимать пищу орально, если они того пожелают.
Когда человек больше не может получать достаточное количество пищи во время еды, врачи могут посоветовать ввести в желудок зонд для кормления. Использование зонда для кормления также снижает риск удушья и пневмонии, которые могут возникнуть в результате вдыхания жидкости в легкие. Зонд не вызывает болезненных ощущений и не мешает людям принимать пищу орально, если они того пожелают.
Когда мышцы, участвующие в дыхании, ослабевают, для облегчения дыхания во время сна можно использовать ночную вентиляцию (прерывистая вентиляция с положительным давлением [IPPV] или двухуровневое положительное давление в дыхательных путях [BIPAP]).Такие устройства искусственно раздувают легкие человека от различных внешних источников, которые прикладываются непосредственно к лицу или телу. Лица с БАС будут регулярно проходить дыхательные тесты, чтобы определить, когда начинать неинвазивную вентиляцию легких (НИВ). Когда мышцы больше не могут поддерживать нормальный уровень кислорода и углекислого газа, эти устройства можно использовать постоянно.
Люди могут в конечном итоге рассмотреть формы механической вентиляции (респираторы), при которых машина надувает и сдувает легкие.Чтобы быть эффективным, может потребоваться трубка, которая проходит от носа или рта к дыхательному горлу (трахее), а для длительного использования может потребоваться такая операция, как трахеостомия, при которой пластиковая дыхательная трубка вводится непосредственно в трахею пациента через дыхательное горло. отверстие в шее. Пациенты и их семьи должны учитывать несколько факторов при принятии решения о том, следует ли и когда использовать один из этих вариантов. Вентиляционные устройства различаются по своему влиянию на качество жизни человека и по стоимости. Хотя поддержка вентиляции может облегчить проблемы с дыханием и продлить жизнь, она не влияет на прогрессирование БАС.Люди должны быть полностью проинформированы об этих соображениях и долгосрочных последствиях жизни без движения, прежде чем они примут решение о поддержке вентиляции.
Социальные работники, а также медсестры по уходу на дому и медсестры хосписа помогают пациентам, семьям и лицам, обеспечивающим уход, решать медицинские, эмоциональные и финансовые проблемы, связанные с борьбой с БАС, особенно на последних стадиях заболевания. Респираторные терапевты могут помочь лицам, осуществляющим уход, с такими задачами, как эксплуатация и обслуживание респираторов, а медсестры по уходу на дому могут не только оказывать медицинскую помощь, но и обучать их тому, как кормить через зонд и перемещать пациентов, чтобы избежать болезненных проблем с кожей и контрактур.Медсестры домашнего хосписа консультируются с врачами, чтобы обеспечить надлежащее лечение и обезболивание.
Респираторные терапевты могут помочь лицам, осуществляющим уход, с такими задачами, как эксплуатация и обслуживание респираторов, а медсестры по уходу на дому могут не только оказывать медицинскую помощь, но и обучать их тому, как кормить через зонд и перемещать пациентов, чтобы избежать болезненных проблем с кожей и контрактур.Медсестры домашнего хосписа консультируются с врачами, чтобы обеспечить надлежащее лечение и обезболивание.
Какие исследования проводятся?
Национальный институт неврологических расстройств и инсульта, входящий в состав Национальных институтов здравоохранения, является ведущим спонсором федерального правительства биомедицинских исследований БАС. Цели этого исследования — найти причину или причины БАС, понять механизмы, участвующие в прогрессировании заболевания, и разработать эффективные методы лечения.
Ученые стремятся понять механизмы, которые избирательно запускают дегенерацию мотонейронов при БАС, и найти эффективные подходы к остановке процессов, ведущих к гибели клеток.:max_bytes(150000):strip_icc()/elbow-bone-fracture-531086993-239488ad1c934301bf9bf1cb9ef0d263.jpg) Эта работа включает исследования на животных для определения молекулярных способов, с помощью которых мутации генов, вызывающие БАС, приводят к разрушению нейронов. С этой целью ученые разработали модели БАС у различных видов животных, включая плодовых мух, рыбок данио и грызунов. Первоначально эти генетически модифицированные модели животных фокусировались на мутациях в гене SOD1, но в последнее время были разработаны модели, несущие и другие мутации, вызывающие БАС.Исследования на этих моделях предполагают, что в зависимости от мутации гена смерть мотонейрона вызывается различными клеточными дефектами, в том числе процессингом молекул РНК и рециркуляцией белков, а также нарушением энергетического метаболизма и гиперактивацией мотонейронов. Все больше данных также свидетельствует о том, что различные типы глиальных поддерживающих клеток и воспалительных клеток нервной системы играют важную роль в заболевании.
Эта работа включает исследования на животных для определения молекулярных способов, с помощью которых мутации генов, вызывающие БАС, приводят к разрушению нейронов. С этой целью ученые разработали модели БАС у различных видов животных, включая плодовых мух, рыбок данио и грызунов. Первоначально эти генетически модифицированные модели животных фокусировались на мутациях в гене SOD1, но в последнее время были разработаны модели, несущие и другие мутации, вызывающие БАС.Исследования на этих моделях предполагают, что в зависимости от мутации гена смерть мотонейрона вызывается различными клеточными дефектами, в том числе процессингом молекул РНК и рециркуляцией белков, а также нарушением энергетического метаболизма и гиперактивацией мотонейронов. Все больше данных также свидетельствует о том, что различные типы глиальных поддерживающих клеток и воспалительных клеток нервной системы играют важную роль в заболевании.
В целом, работа по семейному БАС уже ведет к лучшему пониманию более распространенной спорадической формы болезни. Поскольку семейный БАС практически неотличим от спорадического БАС клинически, некоторые исследователи полагают, что семейные гены БАС также могут быть вовлечены в спорадический БАС. Например, недавнее исследование показало, что дефект гена C9orf72, обнаруженный при семейном БАС, также присутствует в небольшом проценте спорадических случаев БАС. Кроме того, есть доказательства того, что мутантный SOD1 присутствует в ткани спинного мозга в некоторых спорадических случаях БАС.
Поскольку семейный БАС практически неотличим от спорадического БАС клинически, некоторые исследователи полагают, что семейные гены БАС также могут быть вовлечены в спорадический БАС. Например, недавнее исследование показало, что дефект гена C9orf72, обнаруженный при семейном БАС, также присутствует в небольшом проценте спорадических случаев БАС. Кроме того, есть доказательства того, что мутантный SOD1 присутствует в ткани спинного мозга в некоторых спорадических случаях БАС.
Еще одним активным направлением исследований является разработка инновационных систем клеточных культур, которые будут служить в качестве «ориентированных на пациента» модельных систем для исследований БАС.Например, ученые разработали способы превращения клеток кожи людей с БАС в плюрипотентные стволовые клетки (клетки, способные превращаться во все типы клеток тела). В случае БАС исследователи смогли превратить плюрипотентные стволовые клетки, полученные из кожи, в двигательные нейроны и другие типы клеток, которые могут быть вовлечены в заболевание.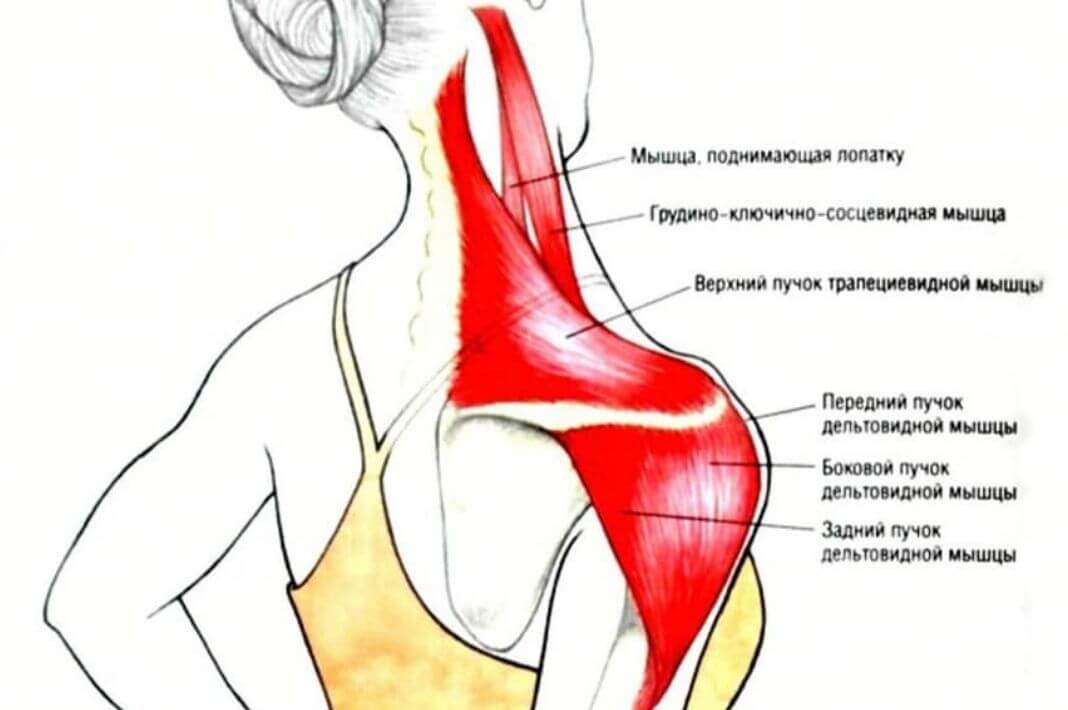 NINDS поддерживает исследования по разработке линий плюрипотентных клеток для ряда нейродегенеративных заболеваний, включая БАС.
NINDS поддерживает исследования по разработке линий плюрипотентных клеток для ряда нейродегенеративных заболеваний, включая БАС.
Ученые также работают над разработкой биомаркеров БАС, которые могли бы служить инструментами для диагностики, маркерами прогрессирования заболевания или коррелировать с терапевтическими целями. Такие биомаркеры могут быть молекулами, полученными из физиологической жидкости (такой как спинномозговая жидкость), результатов визуализации головного или спинного мозга или электрофизиологического измерения способности нервов и мышц обрабатывать электрический сигнал.
Возможные методы лечения БАС изучаются на различных моделях животных, особенно на моделях грызунов.Эта работа включает в себя тестирование лекарственных соединений, подходов к генной терапии, антител и клеточной терапии. Кроме того, в любой момент времени на пациентах с БАС проходят клинические испытания ряда исследовательских методов лечения. Исследователи надеются, что эти и другие фундаментальные, трансляционные и клинические исследования в конечном итоге приведут к новым и более эффективным методам лечения БАС.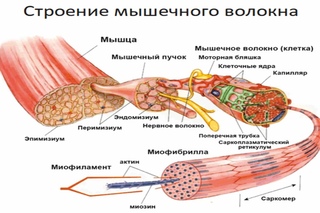
Источник: Национальный институт неврологических расстройств и инсульта
.мучают подергивания мышц? | Стресс и тревога
- Дом
- Здоровье и благополучие
- Тело, разум и дух
- Стресс и тревога
Что вызывает подергивания мышц? Они возникают по всему моему телу и сводят меня с ума.Могу я что-нибудь их остановить?
Эндрю Вейл, доктор медицины | 6 июня 2019 г.
Подергивание мышц (медицинский термин — фасцикуляция) — очень распространенное явление и обычно не является признаком чего-либо серьезного, но может вызывать сильное раздражение, если оно сохраняется или возникает часто.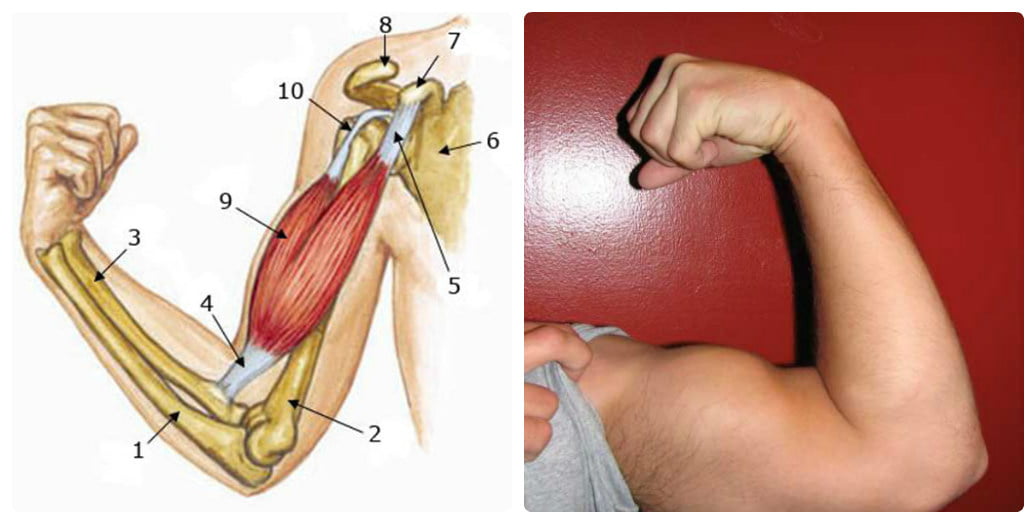 Подергивание мышц — это непроизвольное сокращение. Наиболее частыми участками подергивания являются веко, голень и большой палец.
Подергивание мышц — это непроизвольное сокращение. Наиболее частыми участками подергивания являются веко, голень и большой палец.
Подергивание век обычно быстро проходит, но имеет тенденцию повторяться. Это может быть вызвано ярким светом, приемом алкоголя, слишком большим количеством кофеина, усталостью, курением, стрессом и раздражением поверхности глаз или внутренних век (например, ветром, пылью или смогом).Обратитесь к врачу, если оно не проходит в течение нескольких недель, или если вы испытываете опущение век, покраснение или отек глаз, или если подергивание также возникает на вашем лице или других частях тела.
Как правило, подергивания в других частях тела обычно возникают, когда вы устали или после интенсивных тренировок. Стресс, беспокойство, усталость и слишком много кофеина также могут иметь значение, как и ряд рецептурных препаратов (включая диуретики, кортикостероиды и эстрогены). Если вы принимаете одно из этих или других лекарств, спросите своего врача или фармацевта, не является ли подергивание побочным эффектом. Обезвоживание также может вызывать подергивания в ногах, руках и туловище.
Обезвоживание также может вызывать подергивания в ногах, руках и туловище.
Другими возможными причинами являются дефицит магния или кальция, который врач может определить с помощью анализа крови. Здесь решение состоит в том, чтобы просто увеличить потребление продуктов, содержащих эти питательные вещества, или принимать добавки. Оба минерала являются ключом к здоровой неврологической функции и мышечному контролю. Начните с 200 мг магния в день (используйте цитрат, глицинат или хелатные формы) и постепенно увеличивайте дозу до 500 мг в день, пока не заметите разницу.Имейте в виду, что у многих людей 500 мг магния могут вызвать жидкий стул или диарею. (Прием его с кальцием уменьшает этот побочный эффект.) При совместном приеме добавок кальция и магния типичное соотношение составляет две части кальция на одну часть магния.
Сначала я бы порекомендовал сократить потребление кофеина и попробовать несколько простых методов релаксации:
Если эти меры не дали результата, попросите врача направить вас на обследование к неврологу. Он или она должны уметь идентифицировать — или устранять — любую неврологическую проблему.Мышечные подергивания могут быть вызваны рядом серьезных (и редких) неврологических заболеваний, но большинство из них вызывают другие симптомы, такие как мышечная слабость или атрофия.
Он или она должны уметь идентифицировать — или устранять — любую неврологическую проблему.Мышечные подергивания могут быть вызваны рядом серьезных (и редких) неврологических заболеваний, но большинство из них вызывают другие симптомы, такие как мышечная слабость или атрофия.
Эндрю Вейл, доктор медицины
Источник:
Джозеф В. Кампеллон, «Подергивание мышц», Национальная медицинская библиотека США, MedlinePlus, 27 февраля 2018 г., medlineplus.gov/ency/article/003296.htm


 Помогут продукты с большим содержанием калия: курага, абрикосы, изюм, чернослив, фрукты, ягоды. Препараты калия: калия орорат, панангин, аспартам. Иногда наоборот, подергивания происходят от избытка калия, но явление это встречается не так часто.
Помогут продукты с большим содержанием калия: курага, абрикосы, изюм, чернослив, фрукты, ягоды. Препараты калия: калия орорат, панангин, аспартам. Иногда наоборот, подергивания происходят от избытка калия, но явление это встречается не так часто.



 Таким образом, мы действительно не знаем, даже где именно в нерве возникает раздражение — оно может быть в теле клетки, может быть дальше в волокнах, на самом деле никто не знает. Также считается, что точная локализация фасцикуляции случайна, а это означает, что вы почувствуете подергивание в руке, ноге или веке, не обязательно раздражая нерв где-либо рядом с тем местом, где вы испытываете подергивание.
Таким образом, мы действительно не знаем, даже где именно в нерве возникает раздражение — оно может быть в теле клетки, может быть дальше в волокнах, на самом деле никто не знает. Также считается, что точная локализация фасцикуляции случайна, а это означает, что вы почувствуете подергивание в руке, ноге или веке, не обязательно раздражая нерв где-либо рядом с тем местом, где вы испытываете подергивание. Но есть несколько простых способов узнать, испытываете ли вы фасцикуляцию или фибрилляцию.Например, видна фасцикуляция. Взгляните в зеркало на свое подергивающееся веко. Вы видите, как он дергается? Это очарование. Или вы можете сделать то, что рекомендует доктор Драхман. «Возьмите яркий свет, — говорит он, — и направьте его так, чтобы он касался поверхности пораженной части тела, чтобы вы могли видеть тень».
Но есть несколько простых способов узнать, испытываете ли вы фасцикуляцию или фибрилляцию.Например, видна фасцикуляция. Взгляните в зеркало на свое подергивающееся веко. Вы видите, как он дергается? Это очарование. Или вы можете сделать то, что рекомендует доктор Драхман. «Возьмите яркий свет, — говорит он, — и направьте его так, чтобы он касался поверхности пораженной части тела, чтобы вы могли видеть тень».
 Болезнь Лу Герига, также известная как боковой амиотрофический склероз, приводит к гибели нервных клеток, поэтому подергивание является результатом гибели клеток.
Болезнь Лу Герига, также известная как боковой амиотрофический склероз, приводит к гибели нервных клеток, поэтому подергивание является результатом гибели клеток.