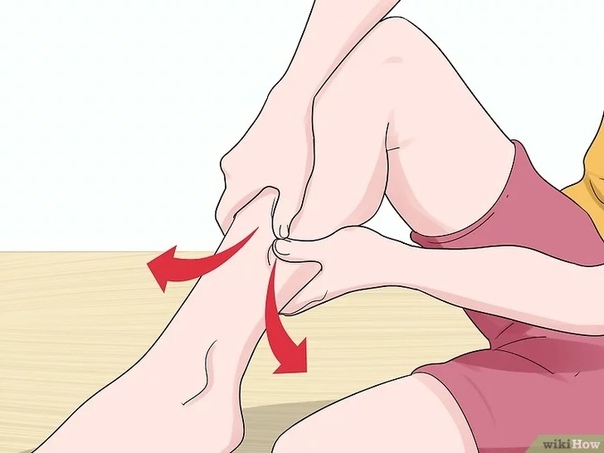
Миотонический синдром — лечение, симптомы, причины, диагностика
Миотония это не заболевание, а симптом группы мышечных нарушений, для которых характерно нарушение способности мышцы к релаксации после сокращения. У большинства людей миотоническая атака имеет временный характер и проявляется выраженной скованностью, которая возникает после выполнения определенного вида движений. Невозможность сжатых мышц расслабиться и трудности при вставании из сидячего положения являются наиболее частыми проявлениями миотонической атаки.
Длительность миотонической атаки может быть продолжительностью от секунд до минут и по интенсивности колебаться от небольшого дискомфорта до выраженного нарушения двигательных возможностей. Как правило, миотоническая атака возникает после интенсивной физической нагрузки или после длительного периода отдыха, но иногда возникает как реакция на низкие температуры или даже резкий звук.
При миотонии идет вовлечение только скелетной мускулатуры, выполняющей произвольные движения.
Как правило, миотонические синдромы являются генетически детерминированными и могут быть у любого человека. Миотонические нарушения могут быть как у женщин, так и мужчин и в любом возрасте могут быть симптомы миотонических атак. В зависимости от выраженности миотонических симптомов первые признаки этих нарушений могут появиться в подростковом возрасте или у взрослых. Наследование миотонических синдромов происходит двумя путями аутосомально-доминантным генетическим паттерном или аутосомально-рецессивным генетическим паттерном.
Аутосомально доминантное наследование
Нарушения, связанные с аутосомально-доминантным наследованием обычно проявляется в каждом поколении без исключений.
Аутосомально-рецессивное наследование
При аутосомально-рецессивном наследовании заболевание появляется в одном поколении и обычно без наличия семейного анамнеза этого состояния. Оба родителя могут быть носителями этого гена. Носитель дефектного гена может не отмечать какой-либо симптоматики. Рецессивность означает то, что для проявления этого гена и заболевания необходимо, чтобы у обоих родителей был дефектный ген. Дети обоего пола могут наследовать дефектный ген по этому типу наследования.
Виды миотоний
Миотония конгенита
Миотония конгенита наиболее часто встречающаяся непрогрессирующая форма миотонического синдрома и вызвана мутацией гена, отвечающего за натриевые ионные каналы мышц. Эта форма миотонии не оказывает влияние на продолжительность жизни и имеет незначительное влияние на структуру тела или рост опорно-двигательного аппарата. Существует две формы миотонии конгенита в зависимости от типа наследования.
Частой и довольно тяжелым типом миотонии конгенита является генерализованная миотония Бейкера, и наследование этого заболевания происходит по аутосомально-рецессивному типу. Дебют этой формы миотонии бывает в детстве или раннем подростковом возрасте, но иногда при тяжелом течение дебют может быть и в раннем детском возрасте. Симптоматика может нарастать прогрессивно, в течение нескольких лет после постановки диагноза или постепенно нарастать до достижения пациентом двадцатилетнего возраста.
Дебют этой формы миотонии бывает в детстве или раннем подростковом возрасте, но иногда при тяжелом течение дебют может быть и в раннем детском возрасте. Симптоматика может нарастать прогрессивно, в течение нескольких лет после постановки диагноза или постепенно нарастать до достижения пациентом двадцатилетнего возраста.
Аутосомально — доминантная форма наследования называют болезнью Томсена. Заболевание названо в честь датского врача Асмуса Юлиуса Томсена у которого было это заболевание и который проследил наличие этого заболевания в своей семье. Симптомы миотонии Томсена, как правило, значительно мягче, чем при миотонии Бейкера и хотя дебют заболевания бывает раньше, и первые признаки становятся заметными в раннем детстве и иногда при рождении. В редких случаях симптомы могут быть незначительными, в течение многих лет после постановки диагноза.
Основным симптомом обеих заболеваний является генерализованная миотония, вызванная произвольными движениями. Как правило, такая симптоматика провоцируется значительной физической нагрузкой или наоборот длительным периодом отдыха и мышечной релаксации. Миотония более выражена в ногах, что вызывает затруднения при ходьбе и иногда даже падения. Также миотонией бывают охвачены мышцы плечевого пояса и головы, что может вызвать затруднения при хватании предметов, жевании или мигании. В редких случаях при миотонии Бейкера может быть обездвиживающая слабость, появляющаяся после миотонической атаки.
Миотония более выражена в ногах, что вызывает затруднения при ходьбе и иногда даже падения. Также миотонией бывают охвачены мышцы плечевого пояса и головы, что может вызвать затруднения при хватании предметов, жевании или мигании. В редких случаях при миотонии Бейкера может быть обездвиживающая слабость, появляющаяся после миотонической атаки.
После миотонической атаки при обоих типах миотонии снять скованность можно с помощью повторных движений в скованных мышцах. Как правило, скованность увеличивается после нескольких первых сокращений заинтересованных мышц, а затем после пяти сокращений миотоническая скованность исчезает, что позволяет восстановить нормальную работу мышц на определенный промежуток времени. Это эффект называется эффектом разминки (разогрева) и позволяет людям с миотонией заниматься тяжелыми физическими нагрузками и силовыми видами спорта.
И хотя миотония конгенита не оказывает значительного влияния формирование опорно-двигательного аппарата, в то же время миотония влияет на размер определенных мышц. Обе миотонии Бейкера и Томсена могут вызывать необычное увеличение размеров скелетных мышц, особенно в области ног ягодиц, но также и в области рук плеч и мышц спины. Такое увеличение может считаться мышечной гипертрофией и иногда такие пациенты выглядят как настоящие атлеты. При миотонии Бейкера гипертрофия мышц более выражена, чем при миотонии Томсена.
Обе миотонии Бейкера и Томсена могут вызывать необычное увеличение размеров скелетных мышц, особенно в области ног ягодиц, но также и в области рук плеч и мышц спины. Такое увеличение может считаться мышечной гипертрофией и иногда такие пациенты выглядят как настоящие атлеты. При миотонии Бейкера гипертрофия мышц более выражена, чем при миотонии Томсена.
Парамиотония конгенита
Эта миотония является редкой патологией, связанной нарушением натриевых каналов и передающаяся по аутосомно-доминантному типу. Этот тип миотонии не сокращает продолжительность жизни, и интенсивность миотонии сохраняется стабильной в течение жизни. Дебют заболевания возникает в период между рождением и ранним детским возрастом. Характерным симптомом парамиотонии конгенита является генерализованная миотоническая скованность, которая в большей степени поражает руки и лицо, а также области шеи и руки. Так же, как и при других непрогрессирующих миотониях, парамиотония конгенита провоцируется интенсивными произвольными нагрузками, а в некоторых случаях провоцируются низкой температурой.
Атаки миотонической скованности часто сопровождаются обездвиживающей слабостью в заинтересованных зонах. Слабость может быть более длительной, чем эпизод миотонической скованности, ослабляя мышцы на период от нескольких минут до нескольких часов. Но слабость не характерна для парамиотонии конгенита. Кроме того, в отличие от других непрогрессирующих форм миотонии, для парамиотонии не характерно наличие эффекта разминки, при котором происходит снижение скованности после нескольких сокращений мышц. Наоборот, миотоническая скованность обычно увеличивается после продолжающейся активности мышц, что еще больше снижает двигательную активность. Этот феномен обычно называют парадоксальной миотонией.
Синдром Шварц Джемпела
Синдром Шварц — Джемпела является наиболее тяжелой формой непрогрессирующей миотонии. Это очень редкий тип миотонии передается по аутосомально-рецессивному типу.
Причина синдрома Шварца-Джемпела не известна. Не исключается, что этот вид миотонии является разновидностью мышечных нарушений, а также возможно иметь связь с нарушениями в нервной системе или является сочетанием нарушениям в мышцах и нервах.
Диагностика
Даже на основании физикального обследования врач может провести определенные диагностические тесты, такие как миотоническая реакция на нагрузку, воздействие холодом или другие стимуляции. Но очень важно диффенцировать эти миотонии с прогрессирующими заболеваниями, такими как миотонические дистрофии. И для дифференциального диагноза необходимы специальные методы исследования. Эти исследования включают проведение ЭМГ, который позволяет определить электрическую активность мышечных ткани; лабораторные исследования (анализы крови и анализ ДНК) биопсию мышц, которая бывает иногда необходима для окончательного диагноза мышечного заболевания.
Лечение
В настоящее время не существует методов лечения, позволяющих избавиться полностью от какого либо миотонического синдрома. Лечение носит симптоматический характер. Если миотонические атаки становятся интенсивными, возникает необходимость применения медикаментов, позволяющих снизить симптоматику. Наиболее известным препаратом является мексилитен, а также такие препараты как гуанин, прокаинамид, тегретол, фенитоин. Но все эти препараты имеют массу побочных эффектов и поэтому их длительное употребление не желательно. Наиболее оптимально, когда пациент знает провоцирующие миотонические атаки факторы и старается по возможности избегать провоцирующих ситуаций, а после атак дает возможность мышцам восстановиться с помощью отдыха.
Наиболее известным препаратом является мексилитен, а также такие препараты как гуанин, прокаинамид, тегретол, фенитоин. Но все эти препараты имеют массу побочных эффектов и поэтому их длительное употребление не желательно. Наиболее оптимально, когда пациент знает провоцирующие миотонические атаки факторы и старается по возможности избегать провоцирующих ситуаций, а после атак дает возможность мышцам восстановиться с помощью отдыха.
Неврология
Неврология – это наука, которая изучает все проявления нормального развития и патологии нервной системы человека, а также изменение нервной системы вследствие болезней других органов и систем организма или вредных внешних воздействий.
Основная роль нервной системы – это восприятие и анализ всех сигналов вне организма и внутри организма , дальнейшая трансляция , обработка и ответная реакция. Таким образом- это сторож, который сигнализирует о неблагополучии в организме или в окружающей среде.
Нервная система человека подразделяется на центральную нервную систему – головной мозг и спинной мозг и периферическую нервную систему, т.е. все нервные волокна и узлы, сплетения нервных волокон, которые находятся вне центральной нервной системы. Самым частым сигналом неблагополучия является боль.
Основные симптомы, на которые следует обратить внимание, связанные с вероятным поражением центральной нервной системы, а именно головного мозга это:
- головная боль, онемение, головокружение, шаткость, асимметрия в лице, перекос лица, косоглазие, двоение, затруднение глотания, поперхивание, затруднение речи, непослушный язык, неловкость при выполнении обычных движений, нарушение походки, слабость или онемение в руке или ноге, могут быть судороги, потери сознания и т.д.
Также могут быть симптомы нарушения высших психических функций:
- нарушение памяти, интеллекта, раздражительность, плаксивость, быстрая смена настроения, депрессия, тревога, навязчивые мысли, действия, снижение критики к ситуации, себе, своей болезни и др.

При заболеваниях спинного мозга чаще всего бывает боль, слабость, и онемение в туловище, руках, ногах, судороги, мышечные подергивания, атрофии мышц, нарушение мочеиспускания, запоры и т.д.
Наиболее частой причиной обращаемости пациентов к врачу неврологу на амбулаторном приеме-это патология периферической нервной системы. Из них большая часть-это больные с патологией позвоночника, это так называемая вертеброневрология. Связано это с патологией костных структур, дисков, суставов, мышечных и сухожильных образований позвоночного столба.
Сегодня поражение межпозвоночного диска, позвонка, межпозвоночных суставов и связочного аппарата, т.е., так называемые, дегенеративно-дистрофические поражения позвоночника называют – остеохондроз.
Теорий, объясняющих возникновение дистрофических изменений в позвоночнике множество. Но наряду с ними существуют и факторы которые ускоряют развитие остеохондроза. О том, как правильно двигаться, как питаться, комплекс профилактической гимнастики и другие рекомендации вы можете получить у наших специалистов.
О том, как правильно двигаться, как питаться, комплекс профилактической гимнастики и другие рекомендации вы можете получить у наших специалистов.
Запись на прием к неврологу осуществляется через участкового терапевта, по интернету, самозапись.
Основные функции врача невролога на амбулаторном приеме:
- консультация, диагностика, лечебная помощь больным с заболеванием нервной системы
- экспертиза временной нетрудоспособности
- отбор и направление больных в стационар, дневной стационар, ОВЛ, на высокотехнологическое обследование нервной систем
- диспансерное наблюдение больных
- первичная профилактика заболеваний нервной системы
НАШ КОЛЛЕКТИВ
| ГП №86 |
Джуракулова Лола Михайловна невролог первой категории |
Четные: 14. Нечетные: 08.00 — 14.00 Среда -диспансерный день |
| ГП№86 |
Шиманская Ирина Борисовна врач-невролог |
Понедельник, среда, четверг 14.00 – 20.00 Вторник, пятница 08.00 — 14.00
Среда -диспансерный день |
| ГП№86 |
Горячева Татьяна Анатольевна врач-невролог
|
Четные: 08.00 — 14.00 Нечетные: 14.00 — 20.00 Среда -диспансерный день |
| п/о№57 |
Ионочкина Марина Ивановна Невролог высшей категории |
Четные: 14.00 — 20.00 Нечетные: 08.00 — 14.00 Вторник – диспансерный день |
| п/о№57 |
Амиров Джамал Гаджимагомедович врач-невролог |
Четные: 08. Нечетные: 14.00 — 20.00 Вторник – диспансерный день |
| п/о№57 |
Маллакурбанова Динара Алимурадовна врач-невролог |
Ежедневно: 08.00 — 14.00 Вторник – диспансерный день |
Подергивание века | Bausch + Lomb
Подергивание века
Иногда у Вас просто подергивается веко. В редких случаях это приносит дискомфорт – это может вызывать раздражение. Чаще всего это может заставить Вас задуматься, все ли в порядке. На самом деле, поводов для беспокойства нет.
Подергивание века (или эссенциальный блефароспазм) – это непроизвольные движения мышц на одном или на обоих глазах.
В легкой степени это состояние возникает очень часто и напоминает небольшие мышечные спазмы, возникающие у большинства людей в руках или ногах. В крайних случаях (которые возникают у одного из 20 000 человек) могут быть более серьезными с тяжелым подергиванием, при котором глаза практически закрываются. В этих случаях подергивание также может распространяться на другие области, в том числе на брови, рот и шею.
В крайних случаях (которые возникают у одного из 20 000 человек) могут быть более серьезными с тяжелым подергиванием, при котором глаза практически закрываются. В этих случаях подергивание также может распространяться на другие области, в том числе на брови, рот и шею.
Из-за чего возникает подергивание век?
Исследователи высказывали предположения относительно нескольких причин – в том числе о неправильной направленной активности головного мозга, усталости глаз, употреблении избыточного количества кофеина, реакции на отмену некоторых лекарственных средств, стресс, раздражение глаз. Тем не менее, причина, по которой в большинстве случаев подергивается веко, по-прежнему неизвестна.
Симптомы подергивания век
К симптомам подергивания век могут относиться:
- Слишком частое моргание
- Непроизвольные движения мышц вокруг глаз
- Сухость глаз
- Чувствительность к свету
- Усталость глаз
Лечение при подергивании век
Легкие формы подергивания век изолированы и проходят самостоятельно. Мягкий массаж пораженного века может способствовать расслаблению мышц и свести к минимуму подергивание. Также возможно Вы захотите использовать некоторые глазные капли в случае, если способствующим фактором является сухость глаз.
Мягкий массаж пораженного века может способствовать расслаблению мышц и свести к минимуму подергивание. Также возможно Вы захотите использовать некоторые глазные капли в случае, если способствующим фактором является сухость глаз.
Формы этого состояния с более длительным течением можно лечить следующим образом:
- Инъекции в области лица: инъекции используются, чтобы вызвать локализованный паралич вокруг пораженной зоны. В большинстве случаев глаза реагируют немедленно и симптомы в течение периода между инъекциями облегчаются. Типичный режим введения инъекций – каждые три месяца, но он подбирается индивидуально.
- Удаление мышц вокруг век хирургическим путем: этот метод применяется только в серьезных случаях, у пациентов, которые не реагируют на другие виды лечения.
Полиомиелит | ГБУЗ Краевая больница №4
Полиомиелит– это острое вирусное заболевание, возбудитель которого поражает серое вещество спинного мозга, вызывая развитие вялых параличей (паралич – это полное отсутствие движений в одной или нескольких частях тела, эпитет вялый указывает на то, что мышцы в пораженной конечности полностью расслабляются и постепенно атрофируются).
Полиомиелит поражает, в основном, детей в возрасте до 5 лет, но могут заражаться и заболевать взрослые.
Вирусы полиомиелита отличаются высокой устойчивостью во внешней среде и контагиозностью (заразностью).
— В воде вирус сохраняется до 100 суток.
— Полиовирусы обладают высокой устойчивостью к низким температурам, замораживанию, высушиванию.
— Не разрушаются пищеварительными соками и антибиотиками.
— Вирусы быстро погибают при кипячении (в течение 10-12 минут), под воздействием ультрафиолетовых лучей, обычных дезинфектантов.
Заражение полиомиелитом может произойти при употреблении пищи, воды, зараженной полиовирусом, через «грязные» руки.
Группой риска по заражению полиомиелитом являются не привитые и не полностью привитые дети.
Первые симптомы полиомиелита обычно напоминают ОРЗ или острую кишечную инфекцию. Больных может беспокоить:
· высокая температура тела;
· боль в конечностях;
· рвота;
· жидкий стул;
· слабость, усталость, головная боль.
На этом прогрессирование болезни может остановиться. Если же вирус проникает в серое вещество спинного мозга, начинаются мышечные подергивания, появляется сильная мышечная слабость, затем обездвиживаются одна или несколько конечностей.
В одном из 200 случаев инфицирования развивается необратимый паралич. 5-10% из числа таких парализованных людей умирают из-за наступающего паралича дыхательных мышц.
Кроме того, полиомиелит может протекать и без выраженных симптомов, однако больные такой формой недуга не менее заразны для окружающих, чем люди с типичной клинической картиной болезни.
Полиомиелит неизлечим, но его можно предупредить!
Иммунизация вакциной против полиомиелита в рамках Национального календаря профилактических прививок ( приказ Минздрава России №125н от 21.03.2014г) защищает ребенка на всю жизнь.
Профилактику проводят полиомиелитной вакциной, начиная с 3 месяцев жизни, трёхкратно через 45 дней. Ревакцинацию проводят в 18, 20 месяцев ( таким образом, к моменту поступления в школу (6-7 лет), ребёнку должно быть сделано 5 прививок против полиомиелита) и в 14 лет ревакцинация.
Для иммунизации применяются вакцины инактивированная ( ИПВ) и живая (ОПВ).
По данным ВОЗ в 2019-2020гг в мире значительно возросло число вспышек полиовирусной инфекции, зарегистрировано 176 случаев и 140 случаев заболеваний полиомиелитом, вызванным диким полиовирусом.
В четырех регионах – Африке, Восточном Средиземноморье, западной части Тихого океана и в Юго-Восточной Азии — отмечена вспышка заболевания, вызванного полиовирусом вакцинного происхождения.
Оральная полиовакцина (ОПВ) содержит ослабленный вакцинный вирус, активизирующий иммунную реакцию организма. После введения ребенку ОПВ вирус размножается в его кишечнике, способствует выработке антител, а затем выводится из организма.
В редких случаях, при крайне низком уровне иммунизации населения, выведенный из организма вакцинный вирус может продолжать циркулировать в течение продолжительного периода времени. Чем больше живет вирус, тем больше генетических изменений в нем происходит. В очень редких случаях вакцинный вирус может генетически измениться в форму, которая может вызвать паралич. Эта форма известна как циркулирующий полиовирус вакцинного происхождения (цПВВП).
В очень редких случаях вакцинный вирус может генетически измениться в форму, которая может вызвать паралич. Эта форма известна как циркулирующий полиовирус вакцинного происхождения (цПВВП).
В текущем году в Республике Таджикистан обнаружен полиовирус вакцинного происхождения (цПВВП). Вирус завезен с территории Пакистана.
Способ борьбы со всеми вспышками полиомиелита один — неоднократная иммунизация каждого ребенка оральной вакциной с целью прекращения передачи полиомиелита, независимо от происхождения вируса.
Уважаемые родители!
Позаботьтесь о здоровье своих детей — сделайте вовремя прививку!
Помните, отказываясь от прививки, вы рискуете не собственным здоровьем, а здоровьем своего ребенка!
Что такое мышечный подергивание?
Подергивание мышц — это небольшое непроизвольное сокращение, вызванное мышцей или группой мышц. Это незначительное, но не поддающееся контролю подергивание часто видно под поверхностью кожи и может выглядеть как небольшая рябь. Много раз мышечные подергивания — также называемые фасцикуляцией — вызваны стрессом и беспокойством. Этот тип повторяющихся подергиваний обычно возникает в таких областях, как большой палец, веко и икра.
Много раз мышечные подергивания — также называемые фасцикуляцией — вызваны стрессом и беспокойством. Этот тип повторяющихся подергиваний обычно возникает в таких областях, как большой палец, веко и икра.
Также описанный как судороги, множество других факторов может вызвать мышечные подергивания, включая усталость, осуществление, обезвоживание и дефицит диеты. После употребления слишком большого количества кофеина может возникнуть мышечная подергивание. Неблагоприятная реакция на лекарства, отпускаемые по рецепту, включая эстроген, кортикостероиды и диуретики, также может вызывать мышечные спазмы. Когда в результате какого-либо из этих факторов происходит мышечное подергивание, оно считается доброкачественным или безвредным и обычно исчезает в течение нескольких дней. Доброкачественные подергивания мышц распространены и обычно не требуют медицинской помощи.
Если человек подозревает, что его спазмы вызваны физическими упражнениями, кофеином или беспокойством, он может попытаться уменьшить или устранить их несколькими способами. Он может хотеть растянуть до и после тренировки, чтобы расслабить мышцы. Ликвидация напитков с высоким содержанием кофеина, таких как газировка и кофе, также может помочь. Чтобы уменьшить стресс, он может захотеть пройти занятия йогой или медитацией. Хороший ночной отдых также может помочь большинству людей.
Он может хотеть растянуть до и после тренировки, чтобы расслабить мышцы. Ликвидация напитков с высоким содержанием кофеина, таких как газировка и кофе, также может помочь. Чтобы уменьшить стресс, он может захотеть пройти занятия йогой или медитацией. Хороший ночной отдых также может помочь большинству людей.
Подергивание мышц, которое длится более нескольких дней, может указывать на более серьезное состояние, включая заболевание или расстройство нервной системы. Заболевания, которые вызывают мышечные спазмы, включают боковой амиотрофический склероз, также известный как болезнь Лу Герига; мышечная дистрофия; слабые мышцы или миопатия; и спинальная мышечная атрофия. Поврежденный нерв, ведущий к мышце, также может вызвать мышечные сокращения.
В дополнение к мышечным подергиваниям симптомы, указывающие на нервное расстройство, являются слабостью; уменьшение размера мышц; и изменения в ощущениях или их потеря. В случае длительных мышечных подергиваний врачу может потребоваться физическое обследование, чтобы определить причину. Врач также может взять историю болезни, чтобы помочь поставить точный диагноз.
Врач также может взять историю болезни, чтобы помочь поставить точный диагноз.
Есть несколько вопросов, которые доктор может задать, чтобы помочь сузить причину постоянных мышечных подергиваний. Она может спросить о том, на какие мышцы влияют подергивания и происходят ли они в одном месте. Врач может захотеть узнать, как долго длится судороги и как часто они происходят, а также когда пациент впервые их заметил. Наряду с историей болезни, многие медицинские работники используют диагностические тесты, чтобы определить причину и тяжесть длительной фасцикуляции мышц.
ДРУГИЕ ЯЗЫКИ
Медицинский центр Аксон
На базе МЦ Аксон впервые в Балаково осуществляется комплексный нехирургический подход к лечению заболеваний опорно-двигательного аппарата.
Мы обеспечиваем положительный результат лечения даже при тяжелых формах заболевания, поскольку осуществляем комплексное обследование и лечение пациентов.
Прием ведут врач невролог, нейрофизиолог Романенко Владислав Юрьевич, массажист Козырева Татьяна Федоровна, медсестра физиотерапии Архиреева Дарья.
ВОЗМОЖНОСТИ ЦЕНТРА
- Полное обследование пациента на любой стадии заболевания;
- Лечение заболеваний опорно — двигательного аппарата фармакологическими средствами и с помощью лечебных медикаментозных блокад;
- Медикаментозная помощь с пребыванием пациента в условиях дневного стационара;
- Физиотерапевтические процедуры на высококлассных аппаратах;
- Лечебно — оздоровительный ручной и аппаратный массаж с применением биоэнергетических технологи.
ПРИЧИНЫ ВЕРТЕБРОГЕННОЙ ПАТОЛОГИИ
- Травматические;
- Поражения периферических нервов;
- Механические — при перегрузках мышц или при длительном нахождении в вынужденных позах;
- При стрессах и депрессиях, при злоупотреблении алкоголем и жирной пищей;
- Остеохондроз;
- Корешковые синдромы или компрессия нервов при межпозвоночных грыжах;
- Сужение позвоночного канала при смещениях позвонков;
- Болезнь Бехтерева;
- Остеопороз (потеря кальция в костях) при климаксе, у людей пожилого возраста, при нарушении обмена веществ;
- Мышечные спазмы на фоне сдавления нервных корешков;
- Опухоли;
- Воспаления мышц;
- Искривление позвоночника.

ЗАБОЛЕВАНИЯ
- Остеохондроз — боли в спине, шее, конечностях;
- Сколиоз и другие деформации позвоночника;
- Грыжи межпозвоночных дисков;
- Артроз;
- Радикулиты;
- Головные боли;
- Синдром вегето — сосудистой дистонии — головокружение, головные боли давящего характера, предобморочное состояние, потемнение в глазах, неустойчивость при резком вставании, ухудшение самочувствия в душных помещениях, обмороки, тремор, мышечные подергивания, вздрагивания, парестезии, напряжение и боль в мышцах, нарушения сна;
- Нарушения мозгового кровообращения;
- Сосудистую патологию головного и спинного мозга;
- Последствия спортивных травм.
СИМПТОМЫ ВЕРТЕБРОГЕННЫХ ЗАБОЛЕВАНИЙ
- Боль в позвоночнике, спине, конечностях;
- Боль в плече, синдром «замороженного» плеча;
- Нарушения или изменения чувствительности (парестезии) в теле и конечностях;
- Головные боли;
- Головокружение, обмороки, шум в ушах, мелькание мушек перед глазами, «туман» перед глазами, онемение части лица, языка;
- Шум в ушах;
- Нарушение сна, депрессивное состояние, повышенная тревожность;
- Нарушение координации движений;
- Повышенная утомляемость;
- Нарушение памяти, внимания и зрения;
- Судороги;
- Появление дефектов речи;
- Тремор.

ОБСЛЕДОВАНИЕ
- Консультация врача-невролога — сбор жалоб и анамнестических данных;
- Неврологический осмотр пациента с использованием основных методов диагностики неврологических заболеваний;
- При необходимости — направление на УЗИ, триплексное сканирование сосудов головы и шеи, рентгеновское обследование, КТ, МРТ, лабораторные исследования;
- Электроэнцефалография (ЭЭГ), электронейромиогр
ЛЕЧЕНИЕ
- Противовоспалительная терапия;
- Проведение лечебных медикаментозных блокад;
- Рефлексотерапия;
- Лечебный массаж;
- Лечебная физкультура;
- Физиотерапия.
ФИЗИОТЕРАПИЯ
Физиотерапия — это метод широко применяемый неврологами, вертеброневрологами для комплексного лечения болевых синдромов. Ориентируясь на состояние пациента, тяжесть заболевания, наличие или отсутствие противопоказаний, доктор определяет необходимый вид и объем физиотерапевтических процедур. Очень важно при прохождении физиозлечения тщательно следовать назначениям лечащего врача, поскольку данный раздел терапии оказывает огромное положительное влияние на скорость восстановительных процессов в организме.
Очень важно при прохождении физиозлечения тщательно следовать назначениям лечащего врача, поскольку данный раздел терапии оказывает огромное положительное влияние на скорость восстановительных процессов в организме.
МЦ Аксон оснащен современными физиотерапевтическими аппаратами на которых работает специально обученный медицинский персонал.
ЛЕЧЕБНЫЙ МАССАЖ
Массаж, как метод восстановительной терапии широко применяется в вертеброневрологии.
Ориентируясь на состояние пациента врач назначает необходимый объем процедур и указывает зоны на которые массажист должен воздействовать.
(Стоимость обследований и услуг, а так же информацию о скидках и акциях узнавайте в нашем прайсе и на главной странице сайта)
МАГНИЙ АП N60 ТАБЛ МАССОЙ 550МГ



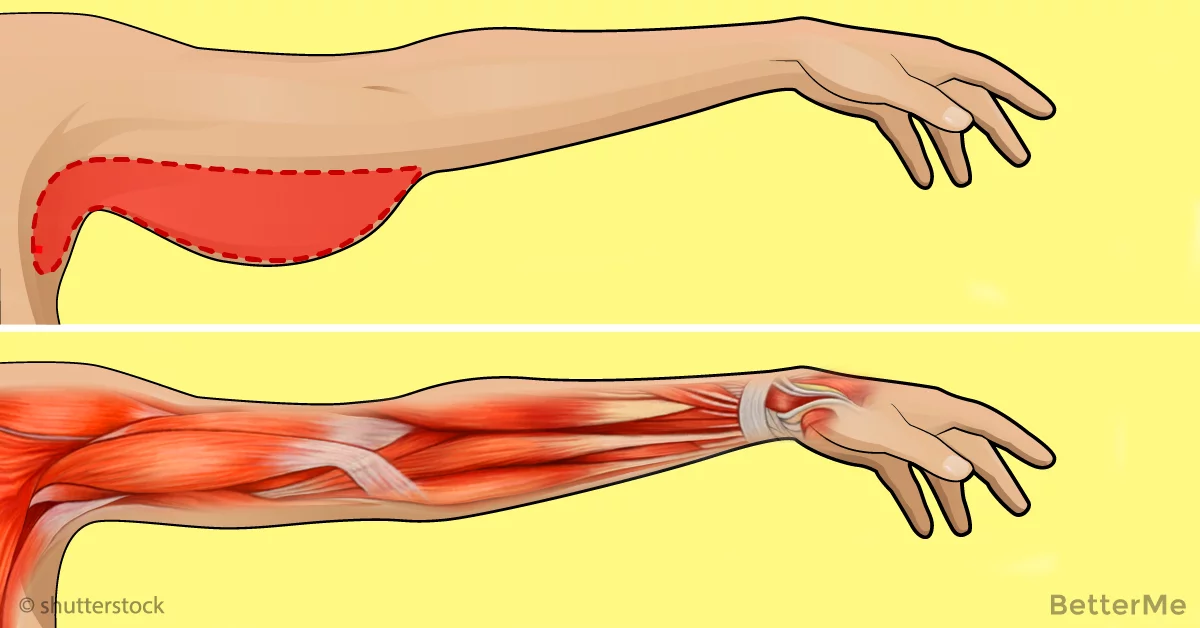
Когда следует беспокоиться о подергивании мышц?
Ты просто сидишь за своим столом и вдруг тик, тик, тик. Маленькие мышцы на ногах начинают подергиваться, казалось бы, обретая собственный разум.
Звучание, шипение и очень легкие удары подергивающихся мышц кажутся странными , немного тревожными. И если они случаются с вами часто, вы можете беспокоиться, нормальны ли они.
«Фасцикуляции, которые представляют собой случайные, непроизвольные подергивания мышц, чрезвычайно распространены», — говорит доктор.Уильям Ондо, невролог, специализирующийся на двигательных расстройствах в Хьюстонском методистском центре. «Около 70% людей сообщают, что испытывают их».
Чаще всего мышечные подергивания возникают в нижних веках и ногах, но также могут дергаться мышцы по всему телу, в том числе на руках, ногах и в нижней части живота.
«Они могут быть разрушительными, но о фасцикуляциях обычно не о чем беспокоиться — хотя многим людям все еще любопытно понять, почему они происходят», — говорит доктор. Ондо. «Иногда фасцикуляции могут быть признаком основного состояния здоровья, но редко. Это, однако, делает важным знать, когда принимать их всерьез».
Ондо. «Иногда фасцикуляции могут быть признаком основного состояния здоровья, но редко. Это, однако, делает важным знать, когда принимать их всерьез».
Нервная система человека делится на центральную нервную систему и периферическую нервную систему.
«Центральная нервная система включает головной и спинной мозг, — объясняет доктор Ондо. «Затем они соединяются с серией различных нервов, которые проходят по всему телу — к рукам, ногам, лицу и везде.Это периферическая нервная система».
Вы, вероятно, уже знакомы с несколькими компонентами периферической нервной системы, такими как срединный нерв, представляющий собой нерв, сдавливаемый при синдроме запястного канала, и локтевой нерв, который — неуместно — называют вашей забавной костью. (См. также: Почему так больно бить по своей смешной кости?)
Периферическая нервная система также помогает контролировать произвольное движение мышц, когда двигательные нервы стимулируют мышечные сокращения по мере необходимости и по запросу.
Эти нервы изо дня в день запускают тонкие мышечные движения, поэтому они невероятно чувствительны. И, иногда, они дают осечку.
«Фасцикуляции возникают, когда иннервация от периферической нервной системы к мышце не работает должным образом, и мышца непроизвольно срабатывает, вызывая ее подергивание», — говорит доктор Ондо. «Это очень распространено, и эти фасцикуляции обычно остаются незамеченными, но в некоторых случаях люди чувствуют подергивание мышц».
Что же касается того, что именно заставляет периферическую нервную систему непроизвольно активировать мышцу, доктор К.Ондо говорит, что биохимический механизм до конца не изучен.
«Там определенно задействована стимуляция тела, поэтому такие вещи, как кофеин, волнение, стресс — все, что повышает уровень адреналина, — могут сделать фасцикуляции более вероятными», — говорит доктор Ондо. «В случае подергивания глаз это может быть даже из-за общей усталости глазных мышц».
Как остановить подергивание мышц Поскольку они редко бывают серьезными и не до конца понятными, не существует одобренных FDA методов лечения подергивания мышц.
«В случаях, когда подергивание мышц влияет на карьеру человека — например, подергивание лица у кого-то, кто часто выступает по телевизору, — есть лекарства, которые мы можем использовать для расслабления мышц и, таким образом, уменьшения подергивания», — говорит доктор Ондо.
Что касается безобидных, случайных подергиваний мышц, которые испытывают все остальные, доктор Ондо говорит, что лекарства, которые могут помочь остановить подергивания мышц, того не стоят.
Подергивания мышц — это то же самое, что и мышечные спазмы?Болезненные спазмы, которые вы испытываете во время бега на лошадях, эти случайные подергивания тела, которые пугают вас, когда вы просыпаетесь, когда вы засыпаете: они также вызваны подергиванием мышц? Или они что-то другое?
«Если мышца сокращается до такой степени, что двигается вся конечность или тело, это не фасцикуляция», — говорит доктор.Ондо. «Это либо мышечная судорога, либо спазм, похожие на фасцикуляции, но разные. Мышечные подергивания — это очень легкое, часто повторяющееся возбуждение мышцы, но оно не приводит к полному мышечному сокращению. это просто то, что видно, а не обязательно ощущается. Судороги обычно очевидны и болезненны, но в конечном итоге прекратятся».
Мышечные подергивания — это очень легкое, часто повторяющееся возбуждение мышцы, но оно не приводит к полному мышечному сокращению. это просто то, что видно, а не обязательно ощущается. Судороги обычно очевидны и болезненны, но в конечном итоге прекратятся».
Еще одно любопытное телесное явление, связанное с подергиванием мышц, но отличающееся от него, — икота.Они вызваны непроизвольными спазматическими сокращениями диафрагмы, важной для дыхания мышцы.
Когда следует беспокоиться о подергивании мышц?Подергивание мышц, конечно, может раздражать, но, к счастью, это редко бывает серьезно.
«Некоторые люди просто более склонны испытывать фасцикуляции», — говорит доктор Ондо. «Если они у вас уже много лет и вы не замечаете никаких других изменений в мышцах, вероятно, вам не о чем беспокоиться.»
Если мышечные подергивания появились впервые и вы испытываете дополнительные симптомы, доктор Ондо говорит, что именно тогда мышечные подергивания становятся более тревожными.
«Мы начинаем беспокоиться о фасцикуляциях, когда они возникают относительно внезапно и сопровождаются слабостью, потерей тонуса и сокращением мышц», — говорит доктор Ондо.
Это связано с тем, что фасцикуляции в сочетании с другими симптомами, связанными с мышцами, могут свидетельствовать о серьезном неврологическом заболевании, таком как боковой амиотрофический склероз (БАС), также называемом болезнью Лу Герига, или любом другом заболевании, при котором повреждаются нервы.
«При дегенерации двигательных нейронов одним из первых признаков являются фасцикуляции там, где их раньше не было, обычно в ногах, а иногда и на языке», — предупреждает доктор Ондо. «На самом деле подергивание мышц языка почти всегда ненормально».
Если вы испытываете новые подергивания мышц, а также другие проблемы с той же мышцей, доктор Ондо рекомендует обсудить ваши симптомы с врачом.
Любопытный случай мышечного спазма
Резюме
Ключевое клиническое сообщение
Если при текущем лечении не наблюдается улучшения, то диагноз следует подвергнуть сомнению. Сбор анамнеза и физикальное обследование остаются важными инструментами ухода за пациентом в дополнение к текущему технологическому прогрессу.
Сбор анамнеза и физикальное обследование остаются важными инструментами ухода за пациентом в дополнение к текущему технологическому прогрессу.
Ключевые слова: Клинический диагноз, хроническая боль, трудный пациент, синдром Исаака, мышечный спазм, совместное принятие решения
Введение
«Итак, вы принимаете сегодня? У меня для вас трудный пациент», — сказал дежурный в отделении неотложной помощи. Я заметил его облегчение. — Я хочу, чтобы вы осмотрели пациента на второй койке. Он всегда просит больше обезболивающего.Сегодня жалуется на боль в медиальной части левого бедра. Я заказал УЗИ». Беглый обзор карты показал, что 2 года назад его боль контролировалась гидрокодоном. Сейчас он тоже на морфии без облегчения.
Твердая в своей решимости, я легла спать во втором. Г-н XY, 67-летний белый мужчина, лежал на боку. Через несколько минут у него начались мышечные спазмы, начавшиеся в ногах и перешедшие на ноги, туловище и руки. Его руки и ноги были в когтях. Он испытывал сильную боль.Я быстро посмотрел на часы. Спазм длился 5 мин. Когда его тело расслабилось, ему стало комфортно. Он просто сказал: «Морфин на это не действует».
Он испытывал сильную боль.Я быстро посмотрел на часы. Спазм длился 5 мин. Когда его тело расслабилось, ему стало комфортно. Он просто сказал: «Морфин на это не действует».
В течение более 6 месяцев у него были эти мышечные спазмы, которые возникали каждые 20-30 мин и продолжались 5-12 мин, без каких-либо облегчающих или усугубляющих факторов. Они сохранялись даже во сне. В тот же период он также испытывал трудности с жеванием и глотанием, сильную усталость и частые головные боли. Присутствовавший в отделении неотложной помощи глубоко вздохнул, когда подошел ко мне: «Доплер дал положительный результат на тромб.Ему потребуется допуск. Он покачал головой на обратном пути.
У него был диагностирован синдром Мьюира-Торре, так как у него были аденомы сальных желез, эпителиома сальных желез, рак толстой кишки, рак мочевого пузыря, гипертония, гиперлипидемия, инфаркт миокарда в анамнезе и совсем недавно рак почки. Все детские болезни разрешились без осложнений. В семейном анамнезе не было мышечных спазмов, но его отец умер от рака толстой кишки в 1995 году.
При осмотре его жизненно важные органы были в норме, как и функции высшего мозга и черепных нервов.Выраженный кифосколиоз. Он выглядел очень расстроенным из-за боли. Снова отмечались частые судороги. Его руки и ноги были в когтях. Он был слаб, с трудом мог встать с кровати, не держась за вещи, и не хотел ходить. Когда он согласился ходить с посторонней помощью, он ходил короткошаговой походкой без отвисания стопы. Тест Ромберга провести не удалось из-за невозможности пациента стоять, сдвинув ноги. Присутствовали интенционный тремор и указывание в прошлое. Остальные мозжечковые исследования были нормальными.Глубокие сухожильные рефлексы нижних конечностей присутствовали, но их было трудно вызвать. Большую часть времени он был неактивен, но мог передвигаться с ходунками до 50 футов в день, в основном для того, чтобы курить.
Гемоглобин был низким — 11,1 г/дл с низким уровнем ферритина, в то время как остальная часть обследования на анемию была ничем не примечательна. Его основная метаболическая панель и ферменты печени были в норме.
Было очевидно, что причиной боли были мышечные спазмы. Мы решили понаблюдать за ним в течение дня, пытаясь сузить дифференциальный диагноз путем повторного медицинского осмотра и компьютерной томографии (КТ) головного мозга.Отмечались хронические лакунарные инфаркты в билатеральных передних ножках внутренней капсулы.
Рабочий диагноз — синдром Исаака (ИС), основанный на описании случая доктором Исааком[1]. В идеале для подтверждения диагноза следует провести магнитно-резонансную томографию (МРТ) головного мозга, антитела к потенциалзависимым калиевым каналам (VGKC Ab) и электромиографию (ЭМГ).
Мышечные спазмы отрицательно сказывались на качестве его жизни. Я решил обсудить возможность участия в терапевтическом испытании.Он был в восторге, узнав, что существует вероятность того, что ему не придется жить в постоянной угрозе мышечных спазмов. Персонал дома хотел сделать все возможное, чтобы он почувствовал себя лучше перед испытанием карбамазепина. На следующий день ему начали давать карбамазепин по 200 мг 3 раза в день, не сообщая ему время приема таблеток. Его спазмы значительно уменьшились до такой степени, что он мог сосчитать количество спазмов за день. Он начал самостоятельно вставать с кровати и ходить гулять.Подергивания, спазмы и пульсация мышц, которые были очевидны до лечения, стали редкими. Пациент сообщил о меньшей ригидности мышц, что стимулировало желание быть более подвижным. Мышечные боли, которые он ранее оценил более чем на 10/10, стали 4/10. Теперь он мог спать без мышечных спазмов. Его рефлексы оживились. В целом состояние больного резко изменилось на фоне введения карбамазепина. Клинически мы поставили ему диагноз ИИ.
Его спазмы значительно уменьшились до такой степени, что он мог сосчитать количество спазмов за день. Он начал самостоятельно вставать с кровати и ходить гулять.Подергивания, спазмы и пульсация мышц, которые были очевидны до лечения, стали редкими. Пациент сообщил о меньшей ригидности мышц, что стимулировало желание быть более подвижным. Мышечные боли, которые он ранее оценил более чем на 10/10, стали 4/10. Теперь он мог спать без мышечных спазмов. Его рефлексы оживились. В целом состояние больного резко изменилось на фоне введения карбамазепина. Клинически мы поставили ему диагноз ИИ.
К сожалению, сделать ЭМГ не удалось, так как пациент принимал антикоагулянты.МРТ нельзя было сделать из-за невозможности пациента лежать на спине в течение значительного времени. Он также отказался от тестирования на антитела к VGKC. Когда я обсуждал это с пациентом, он не хотел, чтобы я проводил какие-либо диагностические тесты. Он объяснил свой отказ: «Это после долгого периода страданий, и теперь я чувствую себя намного лучше. Я не хочу прекращать прием этого лекарства прямо сейчас». Далее он объяснил, что после завершения курса антикоагулянтной терапии, обследования и лечения рака почки он будет обращаться к неврологу для диагностики и лечения.
Я не хочу прекращать прием этого лекарства прямо сейчас». Далее он объяснил, что после завершения курса антикоагулянтной терапии, обследования и лечения рака почки он будет обращаться к неврологу для диагностики и лечения.
Синдром Мьюира-Торре представляет собой аутосомно-доминантное заболевание, характеризующееся актиническим кератозом, себорейным кератозом [2], сальными опухолями, кожными кератоакантомами и висцеральными карциномами [3,4], включая колоректальный (80%), эндометриальный (20–60% ), урологический (4–5%), рак желудка (11–19%), гепатобилиарный (2–7%), рак тонкой кишки (1–4%), опухоли центральной нервной системы (1–3%) и рак яичников. рак (9–12%) [5]. Это вариант наследственного неполипозного рака толстой кишки или синдрома Линча, с той разницей, что он связан со злокачественными новообразованиями кожи.Оба синдрома характеризуются дефектами в генах репарации несоответствия ДНК. У пациентов с Muir-Torre чаще всего обнаруживаются мутации в генах репарации несоответствия ДНК MLh2 и MSh3 [6].
Синдром Исаака (ИС), также известный как приобретенная нейромиотония, представляет собой редкое заболевание, возникающее в основном в возрасте от 15 до 60 лет. Оно характеризуется чрезмерно регулярной или нерегулярной спонтанной мышечной активностью, подергиваниями, спазмами, миокимией, мышечной слабостью, потенциально снижение или исчезновение сухожильных рефлексов и прогрессирующая скованность.Эта мышечная активность сохраняется на протяжении всего сна [7,8] и под общей анестезией. В крайних случаях произвольная мышечная активность, такая как захват рук и закрытие глаз или челюстей, может быть задержана или заблокирована (псевдомиотония) [8]. Симптомы обычно проявляются в возрасте до 40 лет. Другие симптомы включают гипергидроз, судороги и потерю веса. Симптомы более выражены в руках и ногах, чем в верхней части рук и бедер. При поражении мышц глотки и гортани могут отмечаться охриплость и затрудненное дыхание.Походка может быть жесткой и неустойчивой. Треть пациентов могут испытывать онемение и покалывание в коже, хотя мышечная боль не характерна. Эти симптомы могут колебаться по тяжести и частоте.
Эти симптомы могут колебаться по тяжести и частоте.
Синдром Исаака (ИС) можно классифицировать как приобретенный или наследственный. Большинство случаев являются приобретенными и связаны с периферической невропатией, аутоиммунными состояниями, радиационным воздействием или воздействием металлов, таких как золото или ртуть. Аутоиммунно-опосредованный ИИ обычно вызывается антителами, которые связываются с потенциалзависимыми калиевыми каналами в периферической нервной системе [8,9].Генетическая форма связана с эпизодической атаксией I типа и обусловлена мутацией гена калиевого канала KCNA1 на 12-й хромосоме. легкого, тимомы, карциномы мочевого пузыря, рака яичников и лимфомы. Помимо связи с паранеопластическими синдромами, такими как паранеопластическая дегенерация мозжечка и паранеопластический лимбический энцефалит, ИИ связан с различными аутоиммунными заболеваниями, такими как тиреоидит Хашимото, тяжелая миастения, СГБ, хронический гепатит В, глютеновая болезнь, инсулинозависимый сахарный диабет, ревматические заболевания. болезни сердца, дефицит витамина B12, болезнь Аддисона и витилиго.
болезни сердца, дефицит витамина B12, болезнь Аддисона и витилиго.
Этот случай поднимает несколько интересных вопросов. Нужно ли подтверждать диагноз с помощью тестов или мы можем сразу приступить к терапевтическим испытаниям в отдельных случаях, при наличии знаний, понимания и разрешения пациента? В этом случае, после того как состояние пациента стало улучшаться на фоне лечения, отменим ли мы карбамазепин, даже если анализы не подтвердят диагноз? Имеют ли сбор анамнеза и физикальное обследование такое же значение, как лабораторные исследования и визуализация? Нужно ли тестирование вообще, если результат теста не изменит тактику ведения пациента?
Мы наблюдали пациента в течение нескольких месяцев на карбамазепине.Он был замечен в неврологической клинике, где ЭМГ была назначена на более поздний срок из-за продолжающейся антикоагулянтной терапии ТГВ. Он скончался от множественного рака перед ЭМГ, но до самой смерти у него не было спазмов на карбамазепине, и ему не требовалось никаких дополнительных обезболивающих.
Уроки, которые мы извлекли из случая:
Врач может поставить диагноз на основании анамнеза и физического осмотра. Вспомогательные тесты должны быть рабами клинического управления, а не господами.
В случае неконтролируемой хронической боли следует периодически проводить повторную оценку ее причины.
Несмотря на желание пациента сотрудничать, именно его состояние здоровья привело к тому, что его назвали трудным пациентом. Следует дифференцировать тяжелые медицинские состояния и трудных пациентов.
Клиническое обоснование: 6-летний мальчик с мышечными подергиваниями
Раздел 1
6-летний мальчик двух рас (черный и белый) поступил с ухудшением мышечных подергиваний и ригидности.У него было нормальное рождение и развитие. Его семья заметила подергивание мышц его бедер, когда ему было 3 года. В течение следующих 3 лет подергивания распространились на плечи, грудь, нижнюю часть спины, руки и голени. Пациент чувствовал подергивание мышц под кожей, и иногда это можно было увидеть. Его симптомы ухудшались при воздействии холода. Недавно он начал испытывать трудности с мелкой моторикой, такой как письмо, удерживание карандашей, завязывание шнурков и застегивание пуговиц.Больной отрицал миалгию, слабость, рабдомиолиз и парестезии. Медицинский анамнез включает хорошо контролируемую астму, аллергический ринит, правостороннюю гидроцелэктомию и инвагинацию тонкого кишечника. История семьи ничем не примечательна. Неврологическое обследование выявило повышенный тонус аппендикулярных мышц, фасцикуляции верхних и нижних конечностей, передних отделов грудной клетки и параспинальных мышц, легкое затруднение разжимания рук, назальную дизартрию и двустороннее натяжение пяточных связок. Сенсорное обследование, рефлексы и походка, включая ходьбу на пятках и носках, были нормальными.
Пациент чувствовал подергивание мышц под кожей, и иногда это можно было увидеть. Его симптомы ухудшались при воздействии холода. Недавно он начал испытывать трудности с мелкой моторикой, такой как письмо, удерживание карандашей, завязывание шнурков и застегивание пуговиц.Больной отрицал миалгию, слабость, рабдомиолиз и парестезии. Медицинский анамнез включает хорошо контролируемую астму, аллергический ринит, правостороннюю гидроцелэктомию и инвагинацию тонкого кишечника. История семьи ничем не примечательна. Неврологическое обследование выявило повышенный тонус аппендикулярных мышц, фасцикуляции верхних и нижних конечностей, передних отделов грудной клетки и параспинальных мышц, легкое затруднение разжимания рук, назальную дизартрию и двустороннее натяжение пяточных связок. Сенсорное обследование, рефлексы и походка, включая ходьбу на пятках и носках, были нормальными.
Вопрос для размышления:
Что такое дифференциальный диагноз?
ПЕРЕЙДИТЕ К РАЗДЕЛУ 2
Раздел 2
Фасцикуляции — это быстрые, видимые, спонтанные и прерывистые сокращения мышечных волокон, соответствующие подергиванию мышц. Фасцикуляции могут быть доброкачественными или патологическими. Спонтанные фасцикуляции встречаются у 70% здоровых людей. 1 Синдром доброкачественной фасцикуляции обычно поражает нижние конечности без неврологического заболевания. 2 Против этого говорят усиливающиеся стойкие и распространенные фасцикуляции, препятствующие функционированию у нашего пациента.
Фасцикуляции могут быть доброкачественными или патологическими. Спонтанные фасцикуляции встречаются у 70% здоровых людей. 1 Синдром доброкачественной фасцикуляции обычно поражает нижние конечности без неврологического заболевания. 2 Против этого говорят усиливающиеся стойкие и распространенные фасцикуляции, препятствующие функционированию у нашего пациента.
Патологические фасцикуляции распространены при заболеваниях периферической нервной системы, чаще при заболеваниях нижних двигательных нейронов и периферических нервов, но также могут наблюдаться при мышечных заболеваниях.
Заболевания двигательных нейронов
Боковой амиотрофический склероз крайне редко встречается у детей. Другие заболевания двигательных нейронов, такие как спинальная мышечная атрофия с поздним началом, доброкачественная мономелическая амиотрофия, постполиомиелитный синдром и болезнь Кеннеди, обычно включают прогрессирующую мышечную слабость, атрофию, контрактуры и дисфагию в дополнение к фасцикуляциям.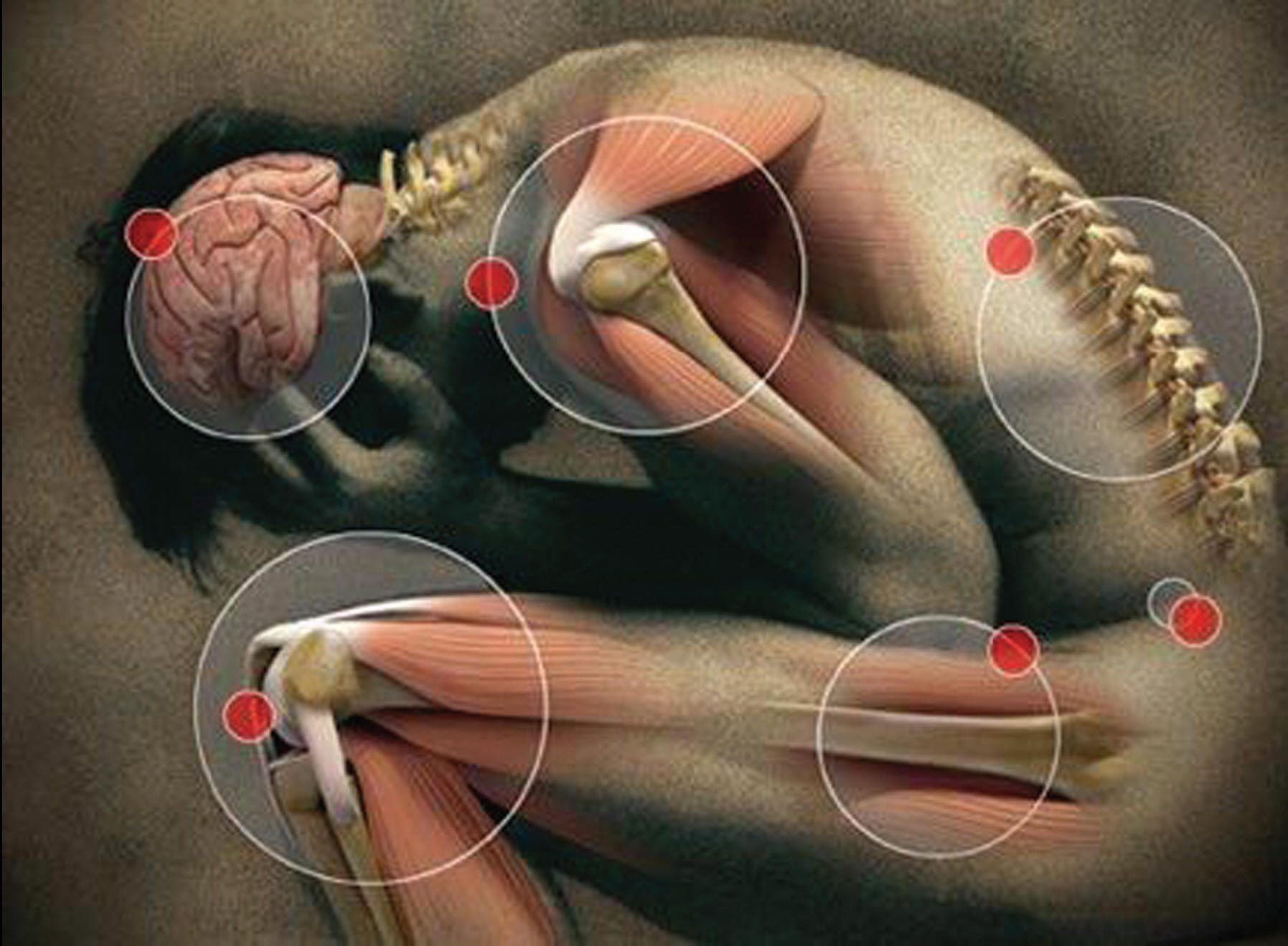
Заболевания периферических нервов
Фасцикуляции редко наблюдаются при наследственных невропатиях, таких как болезнь Шарко-Мари-Тута (ШМТ), и приобретенных иммуноопосредованных невропатиях, таких как хроническая воспалительная демиелинизирующая полиневропатия. Типичные проявления включают прогрессирующую мышечную слабость, атрофию, снижение/отсутствие рефлексов, pes cavus и нарушения чувствительности. Отсутствие вышеперечисленных признаков делает эти нарушения маловероятными у нашего пациента.
Гипервозбудимость периферических нервов
Синдромы гипервозбудимости периферических нервов (ПНГ) возникают в результате спонтанных разрядов двигательных нервных волокон, приводящих к повышенной мышечной активности.Преобладающие признаки включают подергивание мышц, скованность и судороги. Синдром судорожной фасцикуляции — доброкачественное состояние, характеризующееся миалгией, судорогами, фасцикуляциями или миокимией при нормальном обследовании. 3 Синдром Исаакса или приобретенная нейромиотония представляет собой иммуноопосредованное заболевание, характеризующееся подергиванием мышц, прогрессирующей ригидностью мышц, гипергидрозом, замедленным расслаблением мышц, фасцикуляциями или миокимией. 3,4 Синдром Морвана имеет сходные симптомы в сочетании с особенностями ЦНС, такими как головные боли, энцефалопатия и галлюцинации. 3,4 В патофизиологии этих иммуноопосредованных синдромов участвуют потенциалзависимые калиевые каналы, играющие основную роль в возбудимости нейронов. 3,4 Хотя клиническая картина нашего больного напоминает симптомы вышеупомянутых синдромов, у него отсутствуют признаки, указывающие на аутоиммунный процесс. Генетическая этиология ПНГ получает все большее признание.
3,4 Синдром Морвана имеет сходные симптомы в сочетании с особенностями ЦНС, такими как головные боли, энцефалопатия и галлюцинации. 3,4 В патофизиологии этих иммуноопосредованных синдромов участвуют потенциалзависимые калиевые каналы, играющие основную роль в возбудимости нейронов. 3,4 Хотя клиническая картина нашего больного напоминает симптомы вышеупомянутых синдромов, у него отсутствуют признаки, указывающие на аутоиммунный процесс. Генетическая этиология ПНГ получает все большее признание.
Заболевания мышц
Недистрофические миотонические расстройства могут проявляться ригидностью мышц из-за миотонии, задержкой высвобождения рук, болью, слабостью и утомляемостью.Они обусловлены дисфункцией ионных каналов скелетных мышц и изменением возбудимости мышечных мембран. Врожденная миотония наиболее распространена, вызвана мутациями CLCN1 и наследуется по аутосомно-доминантному и рецессивному типу. Мышечная скованность наиболее выражена во время быстрых произвольных движений после периода покоя, но уменьшается при повторяющихся нагрузках. Врожденная парамиотония и миотония натриевых каналов являются аутосомно-доминантными состояниями, вызванными точечными мутациями скелетных мышц SCN4A .Врожденная парамиотония характеризуется миотонией, усугубляемой холодом и эпизодической слабостью. Миотония натриевых каналов не сопровождается эпизодической слабостью, но может проявляться миотонией, чувствительной к холоду, или миотонией, усиленной калием. У некоторых пациентов с недистрофическими миотониями развивается миопатия. 5 Миопатия Броди, вызванная биаллельными мутациями в ATP2A1 , является еще одной более редкой причиной миотонии с мышечными спазмами и скованностью после физической нагрузки, особенно при низких температурах. Болезнь волнистых мышц из-за мутации CAV3 может быть ошибочно принята за миотонию.Синдром Шварца-Джампеля из-за двуаллельной мутации HSPG2 включает черты лица и хондродисплазию в дополнение к миотонии. Фасцикуляции не характерны для вышеуказанных нарушений.
Врожденная парамиотония и миотония натриевых каналов являются аутосомно-доминантными состояниями, вызванными точечными мутациями скелетных мышц SCN4A .Врожденная парамиотония характеризуется миотонией, усугубляемой холодом и эпизодической слабостью. Миотония натриевых каналов не сопровождается эпизодической слабостью, но может проявляться миотонией, чувствительной к холоду, или миотонией, усиленной калием. У некоторых пациентов с недистрофическими миотониями развивается миопатия. 5 Миопатия Броди, вызванная биаллельными мутациями в ATP2A1 , является еще одной более редкой причиной миотонии с мышечными спазмами и скованностью после физической нагрузки, особенно при низких температурах. Болезнь волнистых мышц из-за мутации CAV3 может быть ошибочно принята за миотонию.Синдром Шварца-Джампеля из-за двуаллельной мутации HSPG2 включает черты лица и хондродисплазию в дополнение к миотонии. Фасцикуляции не характерны для вышеуказанных нарушений. Электрофизиологические и генетические исследования помогают поставить точный диагноз.
Электрофизиологические и генетические исследования помогают поставить точный диагноз.
Другие причины
Эндокринные нарушения, такие как гипертиреоз, особенно синдром неадекватной секреции тиреотропина, гипофосфатемия и гиперпаратиреоз, могут вызывать мышечные подергивания, слабость и истощение. 2,6 Гипомагниемия может вызывать мышечные спазмы и сокращения и обычно сопровождается гипокальциемией и гипокалиемией. 7 Дефицит витамина D также может вызывать мышечные спазмы и боль, особенно при прогрессировании в рахит. 8 Лекарственные препараты, включая пеницилламин, оксалиплатин, неостигмин, кортикостероиды, сукцинилхолин, изониазид и флунаризин, тяжелые металлы (золото, ртуть, платина, литий, марганец) и токсины (гербициды, инсектициды, толуол, алкоголь, отравление деревом гремучей змеи) связаны с подергиванием мышц и фасцикуляциями. 2,3 Кофеин часто вызывает мышечные подергивания. Семья нашего пациента не раскрыла соответствующий анамнез, что делает эту категорию маловероятной.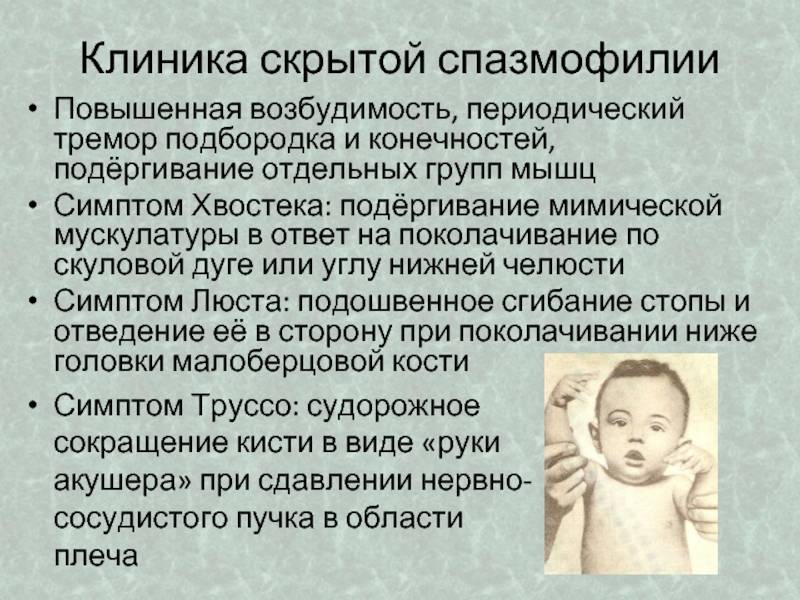
Вопрос для размышления:
Какие исследования следует рассмотреть?
ПЕРЕЙДИТЕ К РАЗДЕЛУ 3
Раздел 3
Первичное обследование нашего пациента выявило ничем не примечательный общий анализ крови, базовую метаболическую панель и тесты функции печени. Уровни тиреотропного гормона, тироксина, паратиреоидного гормона, магния и витамина D были в норме.Антинуклеарные, анти-SSA и анти-SSB антитела были отрицательными. Уровень креатининкиназы в сыворотке был повышен (340 ЕД/л, диапазон 4–87). Учитывая широкие дифференциальные диагнозы и ничем не примечательное первоначальное обследование, рассматривалась возможность дальнейшего обследования, электродиагностики или более широкого генетического тестирования. Было решено провести генетическое тестирование. Пациент прошел секвенирование следующего поколения и анализ делеций/дупликаций панели генов, связанных с нервно-мышечными заболеваниями. В результате выявлен патогенный вариант, c.316C>T (p. Gln106*) и вариант неопределенной значимости (VUS), c.188T>A (p.Ile63Asn) в гене HINT1 , связанный с аутосомно-рецессивной нейромиотонией и аксональной нейропатией (NMAN). Гетерозиготные VUS также были отмечены в ALG2 , ITGA7 и MEGF10 , связанные с аутосомно-рецессивными нарушениями, вероятно, не влияющими на фенотип пациента.
Gln106*) и вариант неопределенной значимости (VUS), c.188T>A (p.Ile63Asn) в гене HINT1 , связанный с аутосомно-рецессивной нейромиотонией и аксональной нейропатией (NMAN). Гетерозиготные VUS также были отмечены в ALG2 , ITGA7 и MEGF10 , связанные с аутосомно-рецессивными нарушениями, вероятно, не влияющими на фенотип пациента.
Раздел 4
VUS обычно выявляются при секвенировании мультигенных панелей нового поколения.Врачам может быть сложно проанализировать отношение VUS к фенотипу пациента. В этом может помочь родительское тестирование. Тестирование бессимптомных родителей нашего пациента показало, что 2 варианта в HINT1 были на противоположных хромосомах (патогенный вариант, унаследованный от отца, и VUS от матери). Изменение последовательности VUS (c.188T>A) заменяет изолейцин аспарагином в кодоне 63 HINT1 . Остаток изолейцина умеренно консервативен, и существует большая физико-химическая разница между изолейцином и аспарагином. Этот вариант отсутствует в базах данных населения. Несколько анализов in silico (SIFT, PolyPhen-2, Align-GVGD, MutationTaster) предполагают, что этот вариант, вероятно, будет разрушительным. Основываясь на клинических и генетических особенностях, мы предположили, что у нашего пациента аутосомно-рецессивный NMAN связан с HINT1 . Затем он прошел электрофизиологическое обследование. Исследования нервной проводимости показали результаты, соответствующие аксональной моторной нейропатии. ЭМГ показала потенциалы фибрилляции, фасцикуляции и нейромиотонию.Эти данные позволили поставить диагноз NMAN. Пациент оставался стабильным при его недавнем последующем наблюдении. Ему помогают с помощью физиотерапии и вкладышей в обувь.
Этот вариант отсутствует в базах данных населения. Несколько анализов in silico (SIFT, PolyPhen-2, Align-GVGD, MutationTaster) предполагают, что этот вариант, вероятно, будет разрушительным. Основываясь на клинических и генетических особенностях, мы предположили, что у нашего пациента аутосомно-рецессивный NMAN связан с HINT1 . Затем он прошел электрофизиологическое обследование. Исследования нервной проводимости показали результаты, соответствующие аксональной моторной нейропатии. ЭМГ показала потенциалы фибрилляции, фасцикуляции и нейромиотонию.Эти данные позволили поставить диагноз NMAN. Пациент оставался стабильным при его недавнем последующем наблюдении. Ему помогают с помощью физиотерапии и вкладышей в обувь.
Обсуждение
NMAN из-за рецессивных мутаций в HINT1 первоначально был описан как аксональная ШМТ с нейромиотонией. 9,10 HINT1 , кодирующий белок 1, связывающий нуклеотид триады гистидина, повсеместно экспрессируется и действует в сложных транскрипционных и сигнальных путях; его функция в периферических нервах не понятна. 9 Начальная клиническая картина NMAN включает дистальную слабость нижних конечностей, ригидность мышц, подергивания, фасцикуляции и мышечные спазмы. Большинство пациентов описывают трудности с ослаблением хватки после сильных произвольных сокращений, начавшихся в детстве. Типичным фенотипом является аксональный, двигательный > сенсорный, полинейропатия с нейромиотонией действия и электрической нейромиотонией или миокимией. Это медленно прогрессирующее заболевание с началом в первом десятилетии жизни и отсутствием потери способности передвигаться до шестого десятилетия.Нейромиотония наблюдается у 70–80% больных и характеризуется спонтанной мышечной активностью в покое, нарушением мышечной релаксации и контрактурами рук и ног. Это результат спонтанных разрядов периферических нервов, часто усиливаемых произвольным сокращением мышц. NMAN является недостаточно диагностируемым состоянием, потому что нейромиотония, диагностический признак, может быть трудно распознать. Описаны деформации скелета, такие как полая стопа, эквино-варусная стопа, полая стопа, сколиоз и сгибательные контрактуры пальцев.
9 Начальная клиническая картина NMAN включает дистальную слабость нижних конечностей, ригидность мышц, подергивания, фасцикуляции и мышечные спазмы. Большинство пациентов описывают трудности с ослаблением хватки после сильных произвольных сокращений, начавшихся в детстве. Типичным фенотипом является аксональный, двигательный > сенсорный, полинейропатия с нейромиотонией действия и электрической нейромиотонией или миокимией. Это медленно прогрессирующее заболевание с началом в первом десятилетии жизни и отсутствием потери способности передвигаться до шестого десятилетия.Нейромиотония наблюдается у 70–80% больных и характеризуется спонтанной мышечной активностью в покое, нарушением мышечной релаксации и контрактурами рук и ног. Это результат спонтанных разрядов периферических нервов, часто усиливаемых произвольным сокращением мышц. NMAN является недостаточно диагностируемым состоянием, потому что нейромиотония, диагностический признак, может быть трудно распознать. Описаны деформации скелета, такие как полая стопа, эквино-варусная стопа, полая стопа, сколиоз и сгибательные контрактуры пальцев. Сообщалось о незначительном или умеренном повышении уровня креатинкиназы. Электродиагностика выявляет аксональную полинейропатию со сниженными амплитудами потенциалов действия сложных мышц и сенсорных нервов и нормальной скоростью проводимости. ЭМГ демонстрирует нейромиотонические разряды (150–200 Гц, высокочастотные, декрементные, повторяющиеся разряды от одной двигательной единицы), возникающие спонтанно или при активации мышц. Лечение симптоматическое и поддерживающее. Ценны физиотерапия, голеностопные ортезы, вставки для шоу и ортопедическая коррекция деформаций конечностей.Лекарства, направленные на симптомы нейромиотонии и ПНГ, включая противоэпилептические средства, блокирующие потенциалзависимые натриевые каналы, такие как фенитоин и карбамазепин, могут быть полезными. 9
Сообщалось о незначительном или умеренном повышении уровня креатинкиназы. Электродиагностика выявляет аксональную полинейропатию со сниженными амплитудами потенциалов действия сложных мышц и сенсорных нервов и нормальной скоростью проводимости. ЭМГ демонстрирует нейромиотонические разряды (150–200 Гц, высокочастотные, декрементные, повторяющиеся разряды от одной двигательной единицы), возникающие спонтанно или при активации мышц. Лечение симптоматическое и поддерживающее. Ценны физиотерапия, голеностопные ортезы, вставки для шоу и ортопедическая коррекция деформаций конечностей.Лекарства, направленные на симптомы нейромиотонии и ПНГ, включая противоэпилептические средства, блокирующие потенциалзависимые натриевые каналы, такие как фенитоин и карбамазепин, могут быть полезными. 9
Осведомленность о NMAN имеет решающее значение для правильного распознавания и управления. Вариант c.188T>A может быть добавлен к репертуару мутаций HINT1 , вызывающих NMAN. В этом отчете подчеркиваются проблемы отбора и анализа результатов панельного тестирования секвенирования следующего поколения, а также подчеркивается важность электрофизиологического исследования для постановки точного диагноза.
Финансирование исследования
О целевом финансировании не сообщается.
Раскрытие информации
Доктор Льюис и Б.С.С. Секаран не сообщает о раскрытии информации. Доктор Стефанс получил гонорары за консультации с Sarepta по поводу мышечной дистрофии Дюшенна. Д-р Вирапандиян получил поддержку для консультаций от компаний Biogen, PTC Therapeutics и Avexis и является помощником редактора нервно-мышечных расстройств в MedLink Neurology. Перейдите на сайт Neurology.org/N для получения полной информации.
Авторы приложений
Сноски
Перейти к неврологии.org/N для полного раскрытия информации. Информация о финансировании и раскрытие информации, которые авторы считают уместными, приводятся в конце статьи.
- © 2020 Американская академия неврологии
Что вызывает эти надоедливые подергивания мышц?
Подергивание мышц (также называемое миоклоническим подергиванием) — это надоедливая, раздражающая особенность тела, которая возникает в самых неожиданных местах — в задней части колена, в пальце, на шее. Для него характерно своего рода трепетание, делающее известным присутствие игнорируемой основной мышцы.Для некоторых это частая, раздражающая, но легко игнорируемая телесная функция, которая часто заставляет их замалчивать ее возникновение, никогда не выясняя, почему именно это происходит.
Для него характерно своего рода трепетание, делающее известным присутствие игнорируемой основной мышцы.Для некоторых это частая, раздражающая, но легко игнорируемая телесная функция, которая часто заставляет их замалчивать ее возникновение, никогда не выясняя, почему именно это происходит.
Игнорировать мышечные подергивания, однако, не рекомендуется, потому что они почти всегда сигнализируют о скрытой проблеме образа жизни, которую следует устранить.
Что такое подергивание мышц?
Мышцы человека состоят из пучков волокон. Эти волокна контролируются нервами. Каждый раз, когда нерв чрезмерно стимулируется или повреждается, он может посылать спорадические сигналы мышечным волокнам, что может привести к непроизвольным подергиваниям.Подергивание мышц само по себе безвредно, но проблема с нервами может иметь серьезные причины.
Что вызывает подергивание мышц?
Лишение сна является основной причиной мышечных подергиваний. Недостаток сна влияет на нейротрансмиттеры в мозге, вызывая их накопление и чрезмерную стимуляцию нервов, которые затем подают сигнал мышечным волокнам, которые начинают подергиваться. Аналогичный процесс происходит, когда человек чрезмерно употребляет кофеин. Поскольку кофеин является стимулятором центральной нервной системы, он может нанести ущерб анатомии человека, от нервов до мышц.
Аналогичный процесс происходит, когда человек чрезмерно употребляет кофеин. Поскольку кофеин является стимулятором центральной нервной системы, он может нанести ущерб анатомии человека, от нервов до мышц.
Связанные с пеленкой:
Периодическое голодание может привести к потере мышечной массы Упражнения, если они переусердствуют, могут вызвать мышечную усталость, которая вызывает судороги или подергивания мышечных волокон. Обычно это происходит в частях тела, подверженных перенапряжению, таких как руки и ноги. Обезвоживание является еще одной распространенной причиной подергивания мышц, поскольку вода составляет 75% мышечной массы человеческого тела.Недостаток воды может вызвать перегрузку мышечных волокон.
Любой вид дефицита питательных веществ, например дефицит витамина D или магния, может повлиять на здоровье мышц, перевозбуждая волокна и вызывая у них панику. Стресс и тревога также могут вызывать мышечное напряжение, которое истончает волокна, заставляя их подергиваться под нагрузкой.
Все вышеперечисленные причины мышечных подергиваний связаны с проблемами образа жизни, которые необходимо устранить, прежде чем они усугубятся и вызовут вредные симптомы.
В чем разница между мышечным подергиванием и мышечным спазмом?
В то время как оба являются непроизвольными сокращениями мышечных волокон, мышечные спазмы более болезненны, постоянны и действуют как судороги. Для сравнения, подергивание мышц безболезненно и ощущается как трепетание, которое стихает через несколько минут. Это может повторяться.
В чем разница между подергиванием мышц и тиком?
Тики — это внезапные всплески движений или речи. Первые, называемые моторными тиками, похожи на подергивания мышц, но имеют несколько ключевых отличий.Моторные тики возникают в виде вспышек быстрых повторяющихся движений, в то время как мышечные подергивания обычно представляют собой однократные (возможно, двукратные или трехкратные) трепетания. Моторные тики также обычно влияют на определенные движения, такие как моргание, пожимание плечами, подергивание головой и т. д., в то время как подергивания могут возникать в любом месте тела. Наконец, самое большое отличие состоит в том, что мышечные подергивания непроизвольны — полностью вне контроля человека. Тики, с другой стороны, непроизвольны; их можно временно подавить, хотя это вызывает дискомфорт, который снимается только тиком.
д., в то время как подергивания могут возникать в любом месте тела. Наконец, самое большое отличие состоит в том, что мышечные подергивания непроизвольны — полностью вне контроля человека. Тики, с другой стороны, непроизвольны; их можно временно подавить, хотя это вызывает дискомфорт, который снимается только тиком.
Могут ли подергивания мышц сигнализировать о состоянии здоровья?
Подергивания мышц иногда являются симптомами серьезных заболеваний, таких как рассеянный склероз или волчанка. Эти заболевания, однако, классифицируются по более очевидным симптомам, таким как мышечная слабость или атрофия, а мышечные подергивания без каких-либо других признаков этих заболеваний вряд ли связаны с ними. Мышечные подергивания также могут сигнализировать о относительно менее серьезных состояниях, таких как защемление нерва.
В конце дня у всех бывают или были подергивания мышц.Хотя это не слишком беспокоит, лучше попытаться понять, почему они происходят. Если они происходят часто, возможно, пришло время изменить свой образ жизни.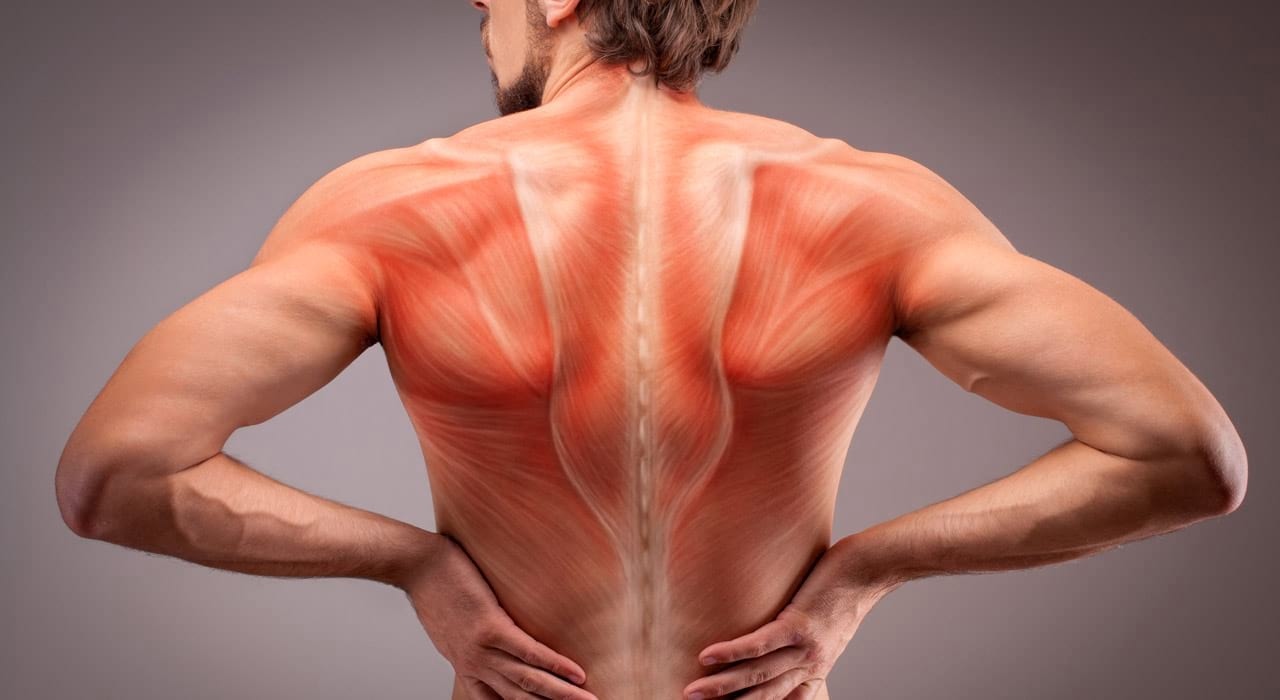
Почему дергается мышца?
Вы когда-нибудь расслаблялись, а потом чувствовали, как один из ваших мускулов начинает подергиваться сам по себе? Как будто у него есть собственное мнение!
Мышечные подергивания, или также обычно называемые мышечными фасцикуляциями, возникают, когда в организме происходят мелкие мышечные сокращения. Иногда они могут быть неудобными и раздражающими, особенно если они происходят в течение длительного периода времени, поэтому лучше попытаться определить потенциальную причину мышечных спазмов.
Наши мышцы состоят из волокон, которые контролируются нашими нервами, и стимуляция или повреждение нерва может вызвать подергивание мышечных волокон.
Что же вызывает подергивание мышц?
Подергивание мышц может быть вызвано рядом состояний. Незначительные подергивания мышц, которые возникают редко, обычно не являются серьезными и могут быть вызваны факторами, связанными с образом жизни. Однако для более сильных подергиваний мышц могут быть более серьезные условия.
Однако для более сильных подергиваний мышц могут быть более серьезные условия.
Общие причины:
- Чрезмерная физическая активность привела к накоплению молочной кислоты в мышцах во время упражнений
- Мышечная усталость или дисбаланс/потеря электролитов
- Стресс и тревога
- Не высыпаюсь
- Слишком много кофеина и других стимуляторов
- Дефицит некоторых питательных веществ, вызывающий мышечные спазмы (распространенные типы дефицита питательных веществ могут включать витамин D, витамин B и кальций)
- Обезвоживание
- Никотин и другие табачные изделия
- Раздражение вокруг глаз (при спазмах мышц глаз)
- Побочные реакции на некоторые лекарства
Эти распространенные причины мышечных спазмов обычно представляют собой незначительные состояния, которые легко устраняются (Healthline, 2016)
Какие более серьезные состояния могут вызывать мышечные подергивания?
- Защемление спинномозгового нерва
- Боковой амиотрофический склероз
- Синдром Исаакса
- волчанка
- Рассеянный склероз
Если вас постоянно беспокоят подергивания или спазмы мышц, всегда лучше обратиться к местному врачу, которому вы доверяете. В качестве альтернативы сообщите нам о своих опасениях на следующем приеме, чтобы обсудить ваши вопросы с доктором Эйданом.
В качестве альтернативы сообщите нам о своих опасениях на следующем приеме, чтобы обсудить ваши вопросы с доктором Эйданом.
У вас постоянные мышечные спазмы, и вы не можете избавиться от большого количества воды и отдыха? Возможно, пришло время обратить внимание на другие факторы здоровья, включая диету.
Питание играет важную роль в поддержании здоровья нервов и мышц. Дефицит важных витаминов и минералов может оказать прямое влияние на ваше общее и долгосрочное здоровье и благополучие.
Наш замечательный натуропат в хиропрактике Йеронга, Мелисса, хорошо разбирается в дефиците питательных веществ и нарушениях обмена веществ и пищеварительной системы, которые влияют на усвоение этих питательных веществ.
Сон играет важную роль Убедитесь, что вы высыпаетесь. Химические вещества мозга, или нейротрансмиттеры, играют роль в передаче информации от мозга к нервам, которые контролируют сокращение мышц.
Лишение сна может повлиять на работу рецепторов нейротрансмиттеров.Это означает, что в мозгу может накапливаться избыток нейротрансмиттеров.
Воздействие недостатка сна на функцию нейротрансмиттеров может привести к подергиванию мышц (Medical News Today, 2019).
Подумайте о своем образе жизни
От вашего ежедневного потребления кофеина до того, как часто вы тренируетесь, от того, какие лекарства вы принимаете, до того, насколько вы испытываете стресс или тревогу, важно регулярно размышлять о своем здоровье и благополучии. Мало того, что самосознание является важным ресурсом для обнаружения и дисбаланса вашего психического и физического здоровья, но и понимание того, как ваше тело реагирует на определенные факторы образа жизни и воздействия окружающей среды, может принести пользу вашему краткосрочному и долгосрочному здоровью.
Вот несколько простых советов, которым следует регулярно следовать:
- Выспитесь
- Умеренные физические нагрузки с надлежащими разминками и заминками
- Уменьшите потребление кофеина
- Избегайте стресса или управляйте им
- Избегайте обезвоживания
- Придерживайтесь более здоровой и сбалансированной диеты
В хиропрактике Йеронга доктор Эйдан МакГиган принимает пациентов, занимающихся всеми видами деятельности. От профессиональных спортсменов до руководителей корпораций, доктор Эйдан имеет более чем 21-летний опыт лечения пациентов и проблем с функцией нервно-мышечной системы.
От профессиональных спортсменов до руководителей корпораций, доктор Эйдан имеет более чем 21-летний опыт лечения пациентов и проблем с функцией нервно-мышечной системы.
Лечение мышечных спазмов
Ботулинический токсин, или Ботокс, – это белок, который останавливает мышечные спазмы. Его вводят непосредственно в мышцу. Спазм — это когда мышцы сокращаются или двигаются сами по себе. Такое ощущение, что дергается.
Путь к улучшению здоровья
Ваш врач может назначить инъекции ботокса для лечения определенных мышечных спазмов.Сюда могут входить:
- Подергивание лица или век.
- Нарушения движения глаз, такие как косоглазие (также называемое косоглазием).
- Цервикальная дистония. Мышечный спазм, из-за которого голова и шея скручиваются или поворачиваются. Это неудобно.
Ваш врач может использовать инъекции ботокса и для лечения других проблем. Они могут включать хронические мигрени или чрезмерное потоотделение.:max_bytes(150000):strip_icc()/GettyImages-157594567-56a2b8065f9b58b7d0cdb5c9.jpg)
инъекции ботокса делаются в кабинете врача.Токсин смешивают с физиологическим раствором (соленой водой). Он вводится в мышцу с помощью крошечной иглы. Вы можете получить от 5 до 10 инъекций за 1 сеанс. Количество инъекций зависит от состояния, которое лечит ваш врач. Это также зависит от размера обрабатываемой области.
На что обратить внимание
Ботокс производится бактерией, вызывающей пищевое отравление. Пищевое отравление может привести к летальному исходу. Высокая доза ботокса тоже может быть фатальной. Однако доза, вводимая в виде инъекций, настолько мала, что у вас не должно быть никаких вредных последствий от токсина.Ботокс безопасно используется в течение ряда лет.
Возможны побочные эффекты. У вас может быть некоторая болезненность в местах инъекций. Чтобы снять болезненность, вы можете принять ацетаминофен (торговая марка: Тайленол) или ибупрофен (торговые марки: Адвил, Мотрин). Вы также можете положить пакет со льдом на болезненную область.
У вас также могут быть следующие побочные эффекты:
- Слабость в мышцах, которым была сделана инъекция.
- Гриппоподобные симптомы.
- Опущенные или кривые брови.
- Сухость глаз или чрезмерное слезотечение.
Побочные эффекты инъекций ботокса обычно быстро исчезают.
В редких случаях побочные эффекты инъекции ботокса распространяются на другие части тела. Если это произойдет, это может вызвать более серьезные побочные эффекты. Немедленно позвоните своему врачу, если после инъекций у вас появятся какие-либо из следующих симптомов:
- Проблемы с дыханием.
- Проблемы с речью или глотанием.
- Общая мышечная слабость.
- Проблемы со зрением.
Вопросы к врачу
- Нужны ли инъекции ботокса?
- Больно ли от уколов?
- Сколько мне нужно?
- Сколько времени пройдет, прежде чем я замечу результаты?
- Что делать, если уколы не помогают?
Ресурсы
Национальные институты здравоохранения, MedlinePlus: Ботокс
Copyright © Американская академия семейных врачей
Эта информация является общей и может не относиться ко всем. Поговорите со своим семейным врачом, чтобы узнать, относится ли эта информация к вам, и получить дополнительную информацию по этому вопросу.
Поговорите со своим семейным врачом, чтобы узнать, относится ли эта информация к вам, и получить дополнительную информацию по этому вопросу.
Мышечные спазмы являются основной причиной болей в спине
Боль в спине иногда возникает без предупреждения. В одну минуту вы наклоняетесь или поднимаете что-то тяжелое; в следующую минуту вы не можете пошевелиться. Внезапное начало мышечного спазма в нижней части спины встречается на удивление часто. На самом деле, примерно восемь из 10 взрослых испытают это в какой-то момент своей жизни.
Чаще всего основной причиной мышечного спазма является, казалось бы, незначительное повреждение структуры в поясничном отделе позвоночника. Источник фото: 123RF.com. Вообще говоря, причиной боли в спине и спазма может быть перегрузка, несчастный случай или спортивная травма. Но чаще всего основной причиной мышечного спазма является, казалось бы, незначительное повреждение структуры в поясничном отделе позвоночника. Однако ясно одно: если у вас был один или несколько эпизодов мышечного спазма в нижней части спины, скорее всего, это произойдет снова.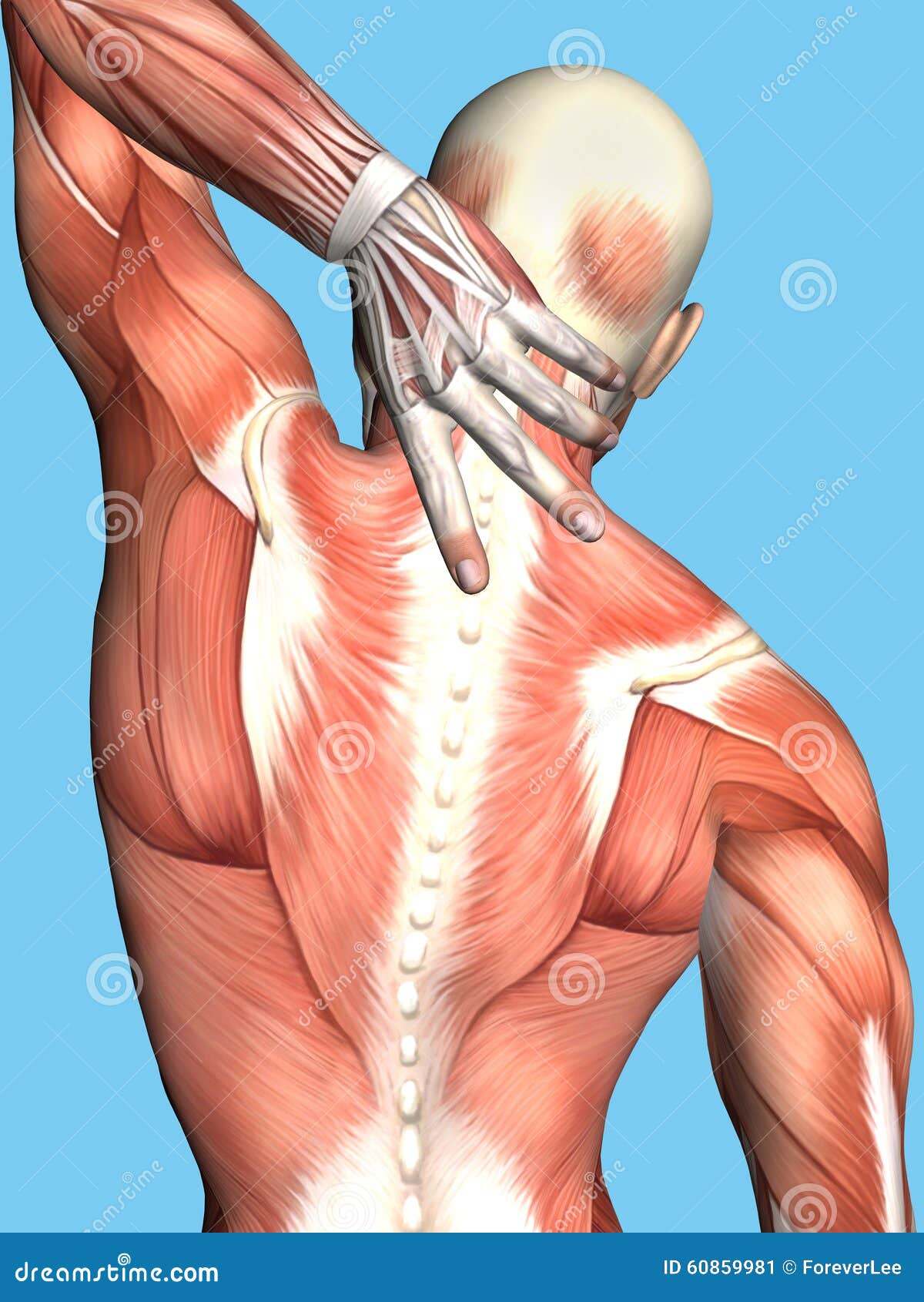
Мышцы нижней части спины работают совместно с мышцами живота. Без них разгибание и боковые движения позвоночника были бы невозможны. Мышцы спины также добавляют стабильности, удерживая позвоночник прямо и сохраняя равновесие. Этот баланс может быть нарушен, когда мышцы находятся в спазме как вторичная реакция даже на легкое повреждение поясничного сустава или диска.
Что такое мышечные спазмы?Мышечные спазмы — это непроизвольные спонтанные сокращения мышц.Хотя «приступы назад», кажется, происходят ни с того ни с сего, движению, которое вызывает инцидент, обычно предшествует серия небольших напряжений в структурах позвоночника, которые развиваются медленно, с течением времени. После травмы начинается воспаление. Это, в свою очередь, делает нервы чувствительными, заставляя мышцы сокращаться и сокращаться.
Заболевания дисков и мышечные спазмы Состояния, такие как остеохондроз или грыжа межпозвоночного диска, могут вызывать острую боль в пояснице. Диск может образовать грыжу или выпячиваться и сдавливать близлежащие корешки спинномозговых нервов, вызывая раздражение и воспаление. Тело пытается обездвижить пораженный участок, чтобы остановить боль, напрягая окружающую мускулатуру, и в результате возникают болезненные мышечные спазмы.
Диск может образовать грыжу или выпячиваться и сдавливать близлежащие корешки спинномозговых нервов, вызывая раздражение и воспаление. Тело пытается обездвижить пораженный участок, чтобы остановить боль, напрягая окружающую мускулатуру, и в результате возникают болезненные мышечные спазмы.
Мышцы могут стать слишком напряженными из-за недостатка упражнений, слишком большого количества упражнений, структурного дисбаланса, обезвоживания и потери электролитов или любой их комбинации. Напротив, некоторые группы мышц слишком слабы. Когда мышечный дисбаланс становится хроническим, аберрантные силы передаются на позвоночник.Следовательно, одно движение вне нормы может спровоцировать травму позвоночного сустава, связок или диска, что приведет к спазму и болям в спине. Поскольку эти структуры уже «подготовлены», событие, вызывающее спазм, является не чем иным, как пресловутой соломинкой, сломавшей хребет верблюду.
Мышечный спазм в нижней части спины чрезвычайно болезненный и часто вызывает кратковременное изнурение. Вот несколько средств, которые помогут вам снова начать двигаться.
Вот несколько средств, которые помогут вам снова начать двигаться.
- Первые 48–72 часа: Приложите лед на 20 минут; наносить повторно каждые два часа, лежа на спине.Всегда используйте пакет со льдом — никогда не прикладывайте лед непосредственно к коже.
- Через 72 часа: Применить влажное тепло. Идеально подойдет грелка. В противном случае вы можете найти облегчение, приняв ванну с горячей водой.
- В то время как лед уменьшает воспаление, тепло увеличивает приток крови к области и расслабляет напряженные мышцы и раздраженные нервы.
- Поднятие ног снимает нагрузку с позвоночника, а также может облегчить боль.
Аспирин или ибупрофен могут уменьшить воспаление и облегчить боль. Проконсультируйтесь со своим врачом или поставщиком медицинских услуг относительно лекарств и режима дозирования, наиболее подходящего для вашего состояния. При спазме мышц нижней части спины комбинированная терапия (т. е. покой, лед/тепло и лекарство ) обычно дает лучшие результаты, чем одна терапия по отдельности.
е. покой, лед/тепло и лекарство ) обычно дает лучшие результаты, чем одна терапия по отдельности.
После того, как эпизод спазма спины прошел и у вас было достаточно времени, чтобы воспаление спало, начните сосредотачиваться на том, что вы можете сделать, чтобы предотвратить его повторение.
- Начните растяжку: Включите упражнения на растяжку в свой распорядок дня. Мышечные волокна получают пользу от легкой растяжки — и вы тоже. Подумайте о занятиях пилатесом или йогой; всегда растягивайтесь перед физическими упражнениями.
- Привести себя в форму: Если вы не занимаетесь регулярно физической активностью, сейчас самое время начать. Упражнения дают преимущества, слишком многочисленные, чтобы их упоминать, и слишком важные, чтобы их игнорировать. Запишитесь в тренажерный зал. Начните заниматься спортом. Ключ к любой программе упражнений заключается в том, что они должны выполняться последовательно.


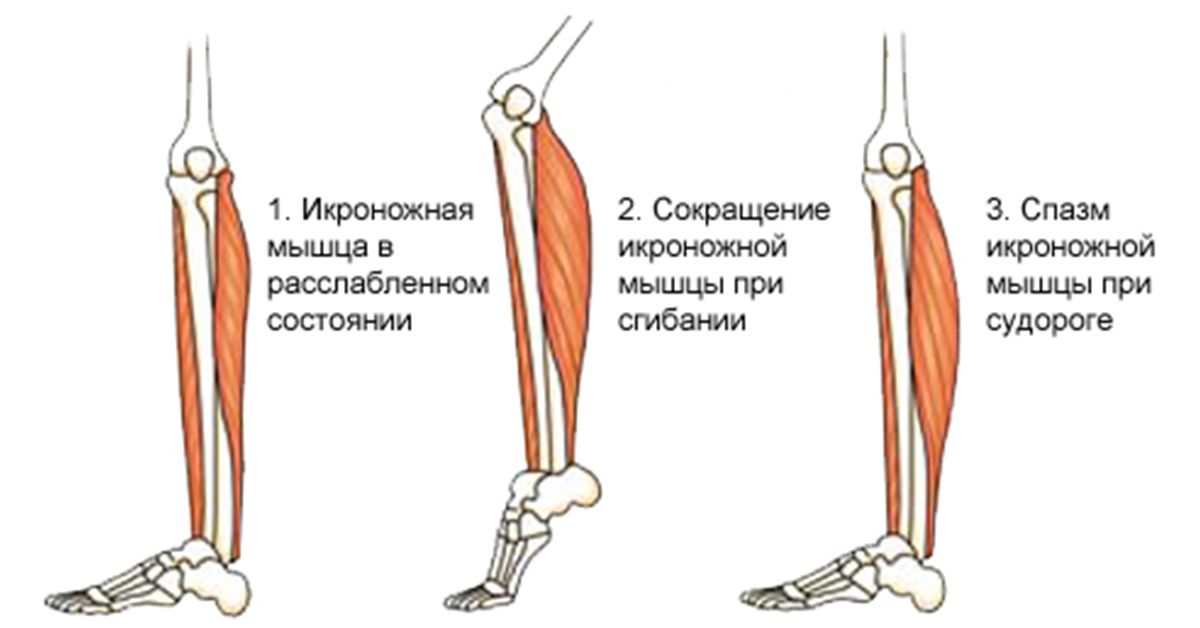 00 — 20.00
00 — 20.00 00 — 14.00
00 — 14.00