Анатомия груди | Анатомия молочной железы
Молочная железа — это диск выпуклой формы, состоящий из 15-20 долей, которые расположены по кругу и верхушкой обращены к соску. Каждая доля — это железа, имеющая особое строение: большое количество мешочков-альвеол, собирающихся в трубочки-млечные протоки. Именно по ним при грудном вскармливании молоко поступает к ребенку. Из всех желез протоки собираются вместе и выходят наружу в виде 8-15 молочных отверстий. Над долями, между и под ними располагается только рыхлая соединительная и жировая ткань, количество которой у разных женщин индивидуально. Строение молочной железы напоминает устройство потовой железы. Различие заключается в выполняемых ими функциях. В центре молочной железы расположен сосок, окруженный ареолой. Молочные железы располагаются на грудных мышцах от 2-го до 6-го ребра.
Ареола — участок кожного покрова, который может быть от светло-коричневого до темно-коричневого цвета.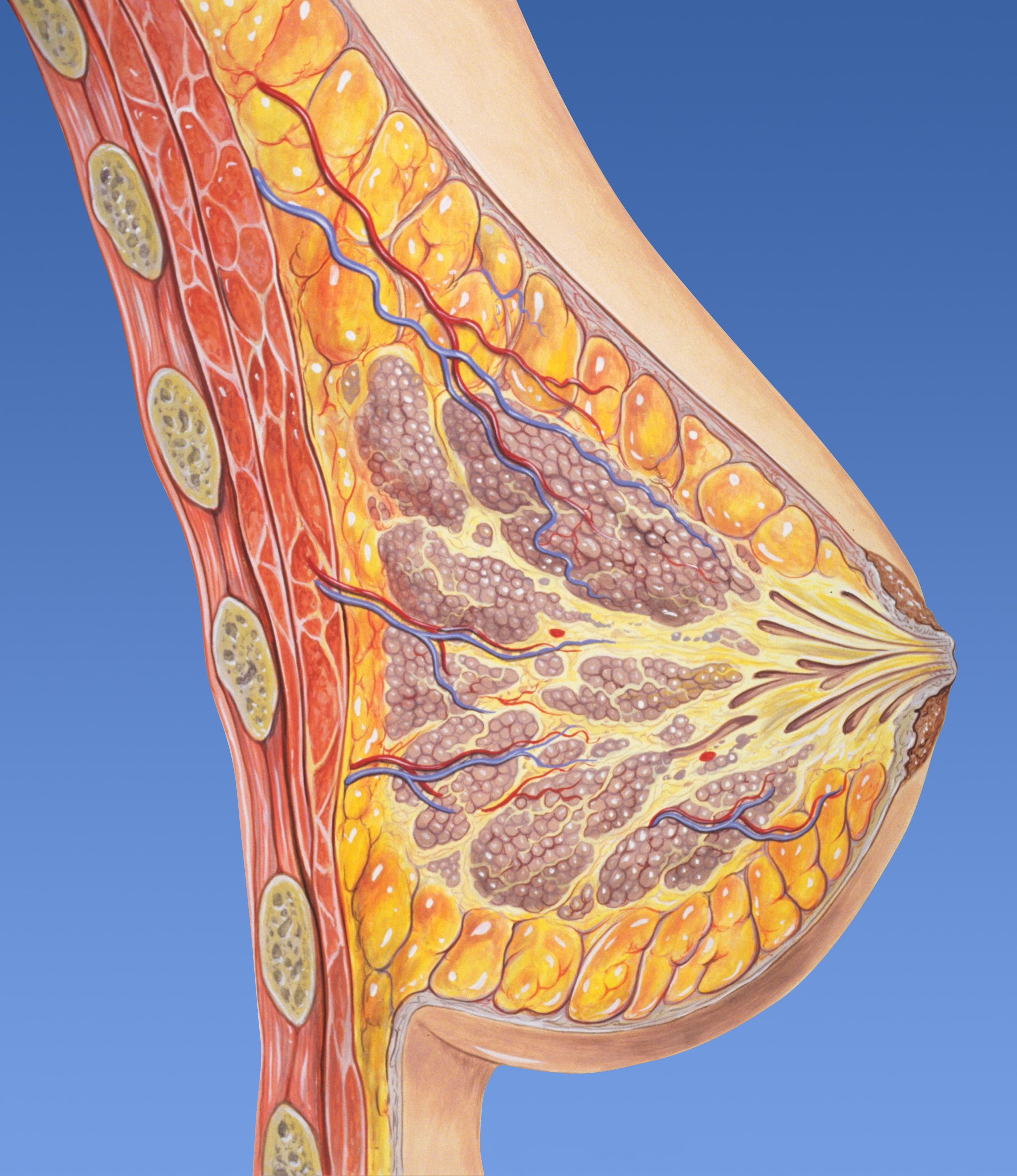
Интересная особенность – у кормящих женщин соотношение железистой ткани к жировой составляет 2:1, в то время как у некормящих это соотношение – 1:1.
Кровоснабжение молочной железы осуществляют следующие артерии:
- Внутренняя грудная;
- Латеральная грудная;
- Задние межреберные артерии;
- Грудоключичная.
Область вокруг соска содержит большое количество нервов и кровеносных сосудов.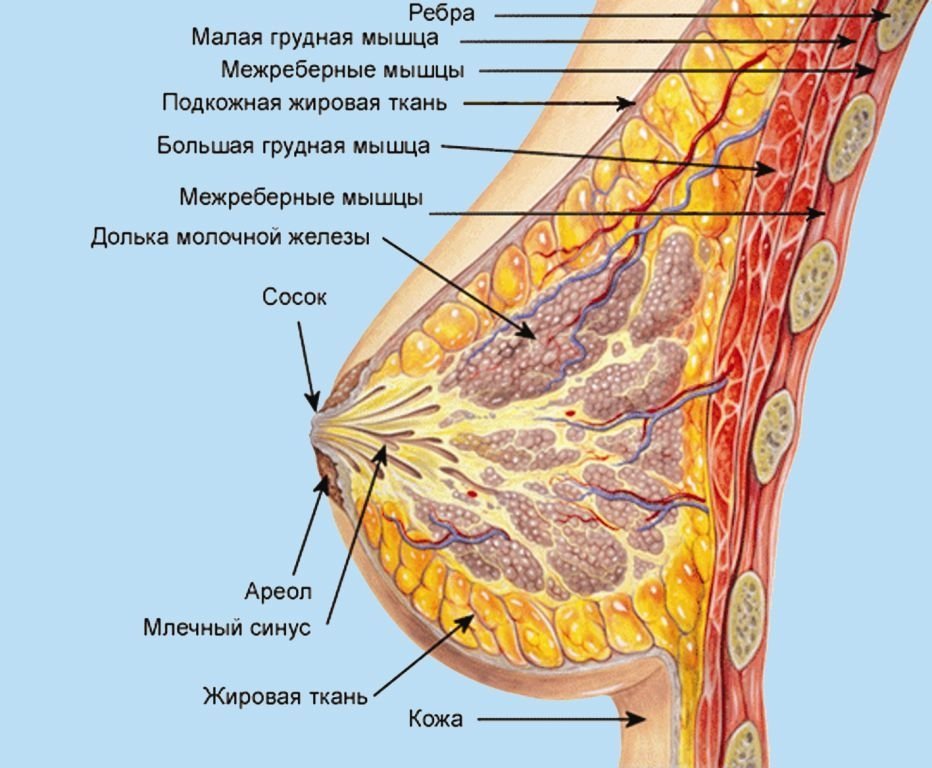 Венозный отток от молочной железы происходит через подмышечную вену, с этой же стороны осуществляется отток большей части лимфы — примерно 75 %. Оттоку остальной лимфы способствуют лимфатические узлы в области грудины, а также с другой стороны молочной железы.
Венозный отток от молочной железы происходит через подмышечную вену, с этой же стороны осуществляется отток большей части лимфы — примерно 75 %. Оттоку остальной лимфы способствуют лимфатические узлы в области грудины, а также с другой стороны молочной железы.
Куперовы связки и грудные мышцы — вот, что определяет форму и размер молочной железы. Частичную поддержку грудной железы осуществляют кожные покровы. Важно помнить, что внутреннее строение не оказывает влияния на форму груди. Шарообразная форма грудных желез объясняется их главной функцией, заложенной природой. Именно благодаря таким очертаниям, организм удерживает тепло, что позволяет кормить ребенка и сохраняет допустимую температуру молока. Также бытует мнение, что такая форма предусмотрена природой для того, чтобы процесс вскармливания был максимально удобным.
Строение груди, вопросы по строению груди
- Образуются дополнительные протоки;
- Существующие протоки увеличиваются в размерах, и образуется новая система желёз, способная вырабатывать молоко;
- Увеличиваются соединительные ткани и становятся более эластичными;
- Увеличивается объём жировой ткани;
- Увеличивается количество кровеносных сосудов;
- Под воздействием прогестерона образуются дольки.

- Дольки I типа.
 Наименее дифференцированы и известны как «девственные», так как представляют незрелую женскую грудь до наступления ежемесячных менструаций (менархе). В дольках I типа от 6 до 11 протоков.
Наименее дифференцированы и известны как «девственные», так как представляют незрелую женскую грудь до наступления ежемесячных менструаций (менархе). В дольках I типа от 6 до 11 протоков. - Дольки II типа. Эволюционируют из долек I типа, в них представлена комплексная морфологическая картина, число протоков — 47 на одну дольку.
- Дольки III типа. Это молочные железы, находящиеся под влиянием гормональной стимуляции во время беременности. В среднем в дольках III типа имеется 80 протоков или альвеол на одну дольку.
- Дольки IV типа. Этот тип долек представлен у женщин с лактацией и не обнаруживается у женщин, не имевших беременностей; они свидетельствуют о максимальной дифференцировке и развитии женской молочной железы. В дольке IV типа около 120 протоков.
- Малое межгрудное расстояние.
- Латеральная граница груди максимально приближена к латеральной границе торса или чуть выступает за него (что визуально делает талию тоньше и улучшает фигуру в целом).
- Натуральная анатомическая форма — хорошо наполненный овал в нижнем полюсе, близкая к наклонной прямой проекция верхнего полюса.
- Прикрепления : Дистальные прикрепления обеих головок находятся в межбубной борозде плечевой кости.
- Ключичная головка — происходит от передней поверхности медиальной ключицы.
- Грудинно-реберная головка — происходит от передней поверхности грудины, шести верхних реберных хрящей и апоневроза наружной косой мышцы.
- Функция : Приводит и вращает медиально верхнюю конечность и втягивает лопатку кпереди и снизу. Ключичная головка также действует индивидуально, сгибая верхнюю конечность.
- Иннервация: Боковые и медиальные грудные нервы.
- Прикрепления: Берет начало от 3–5 ребер и входит в клювовидный отросток лопатки.
- Функция: Стабилизирует лопатку, прижимая ее спереди и снизу к грудной стенке.
- Иннервация: Медиальный грудной нерв.
- Прикрепления: Мышца состоит из нескольких полос, которые отходят от боковых сторон 1-8 ребер. Они прикрепляются к реберной (реберной) поверхности медиального края лопатки.
- Функция: Вращает лопатку, позволяя поднимать руку более чем на 90 градусов. Он также прижимает лопатку к грудной клетке.
- Иннервация: Длинный грудной нерв.
- Прикрепления : Возникает в месте соединения 1-го ребра и его реберного хряща, вставляясь в нижнюю поверхность средней трети ключицы.
- Функция : закрепляет и прижимает ключицу.
- Иннервация : Нерв, ведущий к подключичной коже.
- Грудная стенка
- Несколько полостей
- Нейроваскуляризация и лимфатические сосуды
- Внутренние органы
- Грудь
Плевральные полости — легкие и плевра
Верхнее средостение — магистральные сосуды, трахея, пищевод, блуждающий нерв, диафрагмальный нерв, симпатические нервы, торакальная лимфатическая оболочка
Переднее средостение — соединительная ткань, тимус и лимфатические узлы
Среднее средостение — сердце, корни магистральных сосудов, диафрагмальный нерв и перикард
Заднее средостение — нисходящая аорта, пищеводные вены нерв, симпатические нервы, бронхи и грудной лимфатический проток
- 1.
- Hussain A, Burns B. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 31 июля 2020 г. Анатомия, грудная клетка, стена. [PubMed: 30571035]
- 2.
- Стоддард Н., Хейл Дж. Р., Лоури Д.Р. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 31 июля 2020 г. Анатомия, грудная клетка, средостение. [PubMed: 30969641]
- 3.
- Donley ER, Holme MR, Loyd JW. StatPearls [Интернет].StatPearls Publishing; Остров сокровищ (Флорида): 10 июля 2020 г. Анатомия, грудная клетка, движения стен. [PubMed: 30252279]
- 4.
- Клеменс М.В., Эванс К.К., Мардини С., Арнольд П.Г. Введение в реконструкцию грудной клетки: анатомия и физиология грудной клетки и показания к реконструкции грудной клетки. Semin Plast Surg. 2011 Февраль; 25 (1): 5-15. [Бесплатная статья PMC: PMC3140236] [PubMed: 22294938]
- 5.
- Тан А., Бордони Б. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 27 июля 2020 г.Анатомия, грудная клетка, мышцы. [PubMed: 30855905]
- 6.
- Rivard AB, Galarza-Paez L, Peterson DC. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 15 августа 2020 г. Анатомия, грудная клетка, грудь. [PubMed: 30137859]
- 7.
- Kalamchi L, Valle C. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 10 июля 2020 г. Эмбриология, развитие позвоночника. [PubMed: 31751107]
- 8.
- Мэтью П., Бордони Б. StatPearls [Интернет].StatPearls Publishing; Остров сокровищ (Флорида): 10 сентября 2020 г. Эмбриология, Сердце. [PubMed: 30725998]
- 9.
- Мурман А., Уэбб С., Браун Н.А., Ламерс В., Андерсон Р.Х. Развитие сердца: (1) формирование камер сердца и артериальных стволов. Сердце. 2003 июл; 89 (7): 806-14. [Бесплатная статья PMC: PMC1767747] [PubMed: 12807866]
- 10.
- Рехман С., Бача Д. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 29 августа 2020 г. Эмбриология, легочная медицина. [PubMed: 31335092]
- 11.
- Ремьен К., Ян А. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 10 августа 2020 г. Анатомия, голова и шея, тимус. [PubMed: 30969570]
- 12.
- Кочбек Л., Ракуша М. Общий ствол задних межреберных артерий от грудной аорты: анатомические вариации, частота и важность у людей. Хирург Радиол Анат. 2018 Апрель; 40 (4): 465-470. [PubMed: 29532168]
- 13.
- Shahoud JS, Kerndt CC, Burns B. StatPearls [Интернет].StatPearls Publishing; Остров сокровищ (Флорида): 27 июля 2020 г. Анатомия, грудная клетка, внутренние молочные (внутренние грудные) артерии. [PubMed: 30726022]
- 14.
- Rizvi S, Wehrle CJ, Law MA. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 31 июля 2020 г. Анатомия, грудная клетка, верхнее средостение и большие сосуды. [PubMed: 30137860]
- 15.
- White HJ, Soos MP. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 15 августа 2020 г. Анатомия, грудная клетка, верхняя полая вена.[PubMed: 31424839]
- 16.
- Илахи М., Сент-Люсия К., Илахи ТБ. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 31 июля 2020 г. Анатомия, грудная клетка, грудной проток. [PubMed: 30020599]
- 17.
- Wang J, Li J, Liu G, Deslauriers J. Нервы средостения. Thorac Surg Clin. 2011 Май; 21 (2): 239-49, ix. [PubMed: 21477774]
- 18.
- Гленеск Н.Л., Рахман С., Лопес П.П. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 27 июля 2020 г.Анатомия, грудная клетка, межреберные нервы. [PubMed: 30855826]
- 19.
- Polcaro L, Charlick M, Daly DT. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 10 августа 2020 г. Анатомия, голова и шея, плечевое сплетение. [PubMed: 30285368]
- 20.
- Альшак М.Н., М. Дас Дж. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 27 июля 2020 г. Нейроанатомия, симпатическая нервная система. [PubMed: 31194352]
- 21.
- Кенни Б.Дж., Бордони Б.StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 19 ноября 2020 г. Нейроанатомия, черепной нерв 10 (блуждающий нерв) [PubMed: 30725856]
- 22.
- Аллен Э., Минутелло К., Мурчек Б.В. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 27 июля 2020 г. Анатомия, голова и шея, рецидив гортани, гортанный нерв. [PubMed: 29261997]
- 23.
- Уильямсон А.Дж., Шерметаро К. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 11 августа 2020 г.Односторонний паралич голосовых связок. [PubMed: 30571041]
- 24.
- Оливер К.А., Ashurst JV. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 27 июля 2020 г. Анатомия, грудная клетка, диафрагмальные нервы. [PubMed: 30020697]
- 25.
- Марта MJ, Falcão LM, Saavedra JA, Ravara L. Случай полного situs inversus. Rev Port Cardiol. 2003 Январь; 22 (1): 91-104. [PubMed: 12712813]
- 26.
- Brochhausen C, Turial S, Müller FK, Schmitt VH, Coerdt W., Wihlm JM, Schier F., Kirkpatrick CJ.Pectus excatum: история, гипотезы и варианты лечения. Взаимодействовать Cardiovasc Thorac Surg. 2012 июн; 14 (6): 801-6. [Бесплатная статья PMC: PMC3352718] [PubMed: 22394989]
- 27.
- Currie GP, Alluri R, Christie GL, Legge JS. Пневмоторакс: обновление. Postgrad Med J. 2007 июл; 83 (981): 461-5. [Бесплатная статья PMC: PMC2600088] [PubMed: 17621614]
- 28.
- Jung HO. Выпот в перикард и перикардиоцентез: роль эхокардиографии. Korean Circ J. 2012 ноябрь; 42 (11): 725-34.[Бесплатная статья PMC: PMC3518705] [PubMed: 23236323]
- 29.
- Лазопулос А., Барбетакис Н., Лазаридис Г., Бака С., Мпуковинас И., Каравасилис В., Киумис И., Пициу Г., Папаиваннунис А. , Цакиридис К., Лампаки С., Каравергу А., Кипуру М., Лада М., Зарогулидис К., Зарогулидис П. Открытая торакотомия при пневмотораксе. J Thorac Dis. 2015 фев; 7 (Приложение 1): S50-5. [Бесплатная статья PMC: PMC4332106] [PubMed: 25774309]
- 30.
- Reser D, Caliskan E, Tolboom H, Guidotti A, Maisano F.Срединная стернотомия. Multimed Man Cardiothorac Surg. 2015; 2015 [PubMed: 26188337]
- 31.
- Banning AP, Baumbach A, Blackman D, Curzen N, Devadathan S, Fraser D, Ludman P, Norell M, Muir D, Nolan J, Redwood S., British Cardiovascular Общество вмешательства. Чрескожное коронарное вмешательство в Великобритании: рекомендации по передовой практике 2015. Сердце. 2015 Май; 101 Дополнение 3: 1-13. [Бесплатная статья PMC: PMC4484255] [PubMed: 26041756]
- 32.
- Brown KN, Devarapally SR, Lee LS, Gupta N.StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 25 ноября 2020 г. Катетерный тромболизис легочной эмболии. [PubMed: 30725603]
- 33.
- Aroor AR, Prakasha S.R, Seshadri S., S. T., Raghuraj U. Исследование клинических характеристик новообразования средостения. J Clin Diagn Res. 2014 Февраль; 8 (2): 77-80. [Бесплатная статья PMC: PMC3972605] [PubMed: 24701488]
- 34.
- Куо К., Ким А.М. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 20 ноября 2020 г.Перелом ребра. [PubMed: 31082064]
- 35.
- Choi WI. Пневмоторакс. Tuberc Respir Dis (Сеул). 2014 Март; 76 (3): 99-104. [Бесплатная статья PMC: PMC3982243] [PubMed: 24734096]
- 36.
- Сагриста-Сауледа Дж., Мерсе А.С., Солер-Солер Дж. Диагностика и лечение перикардиального выпота. Мир J Cardiol. 2011 26 мая; 3 (5): 135-43. [Бесплатная статья PMC: PMC3110902] [PubMed: 21666814]
- 37.
- Criado FJ. Расслоение аорты: 250-летняя перспектива. Tex Heart Inst J.2011; 38 (6): 694-700. [Бесплатная статья PMC: PMC3233335] [PubMed: 22199439]
- Видимые анатомические структуры грудной клетки следует оценивать на каждом рентгеновском снимке грудной клетки
- Каждую из этих анатомических структур следует рассматривать с использованием систематического подхода
- Также имеются важные структуры, которые не видны или становятся видимыми только в ненормальном состоянии
- Сколько анатомических структур вы можете назвать на этом рентгеновском снимке?
- Можете ли вы вспомнить какие-либо важные структуры грудной клетки, которые трудно увидеть на рентгеновском снимке?
- 1 — Трахея
- 2 — Hilum (hila)
- 3 — Легкие
- 4 — Диафрагма
- 5
- — Сердце — Сустав аорты
- 7 — Ребра
- 8 — Лопатки
- 9 — Грудь
- 10 — Газы кишечника
- Атуля К. Саксена
- Ясен Файез Алалайет
- 1 Цитаты
- 1,8 км Загрузки
1.
Грей Х. Анатомия Грея: описательная и хирургическая. Нью-Йорк: Козимо Классикс; 2010. 750 с. п.
Google Scholar2.
McMinn RMH, Abrahams P, Boon J, Spratt J. Клинический атлас анатомии человека Макминна. 6-е изд. Эдинбург: Мосби Эльзевьер; 2008. 386 с. п.
Google Scholar3.
Мур К.Л., Далли А.Ф., Агур АМР. Клинически ориентированная анатомия. 5-е изд. Филадельфия: Липпинкотт Уильямс и Уилкинс; 2006 г.XXXIII, 1209 с. п.
Google Scholar4.
Netter FH. Атлас анатомии человека. 5-е изд. Филадельфия: Сондерс / Эльзевьер; 2010.
Google Scholar5.
Tortora GJ, Дерриксон Б. Принципы анатомии и физиологии. 11-е изд. Нью-Йорк;; Чичестер: Уайли; 2006. xxxii, 1146 с. п.
Google ScholarНавигация по записям
Две основные составные части груди – грудные железы и окружающая их жировая ткань. Грудная железа состоит из 15 – 20 долей, которые, в свою очередь, состоят из маленьких долек и протоков. Каждая долька содержит приблизительно 30 протоков (альвеолы). Протоки присоединяются к молочному протоку, который открывается на соске. Область, окружающая сосок, называется ареолой. Ареола пигментирована, и на ней открывается также много жировых желёз. Грудь поддерживают связки Купфера и мышцы грудной клетки. Связки Купфера – это два слоя соединительной ткани, удерживающие грудь у грудной клетки. Возраст, ожирение и многократные роды ослабляают эти связки, грудь теряет упругость и становится обвислой.
Грудная железа состоит из 15 – 20 долей, которые, в свою очередь, состоят из маленьких долек и протоков. Каждая долька содержит приблизительно 30 протоков (альвеолы). Протоки присоединяются к молочному протоку, который открывается на соске. Область, окружающая сосок, называется ареолой. Ареола пигментирована, и на ней открывается также много жировых желёз. Грудь поддерживают связки Купфера и мышцы грудной клетки. Связки Купфера – это два слоя соединительной ткани, удерживающие грудь у грудной клетки. Возраст, ожирение и многократные роды ослабляают эти связки, грудь теряет упругость и становится обвислой.
Колебания гормонов на протяжении менструального цикла меняют физиологию груди, подготавливая грудную железу на клеточном уровне для кормления в случае наступления беременности. Эти изменения вызывают увеличение или уменьшение груди в зависимости от гормонального уровня женщины.
Кровоснабжение груди осуществляется от подмышечных, межрёберных и внутренних артерий грудной клетки. Они охватывают грудь в направлении от кожной поверхности к середине груди. Похожая сеть кровеносных сосудов, включающая глубокие и поверхностные вены собирает венозную кровь.
Они охватывают грудь в направлении от кожной поверхности к середине груди. Похожая сеть кровеносных сосудов, включающая глубокие и поверхностные вены собирает венозную кровь.
В грудной железе находится много лимфатических сосудов. Медиальные или средние лимфатические сосуды направляются во внутренние лимфатические сосуды грудной железы. Внутренние лимфатические сосуды сливаются в подключичные лимфатические узлы и соединяются с лимфатическими узлами второй грудной железы. Большая часть этих лимфатических сосудов расположена в направлении от соска.
До подросткового возраста мальчики и девочки имеют схожее строение грудных желёз. Однако во время подросткового периода у девочек начинают быстро вырабатываться гормоны эстроген и прогестерон. Эстроген стимулирует изменения в тканях грудных желез:
Обычно грудная железа полностью формируется до 15 – летнего возраста. В этом возрасте грудь увеличивается в размерах. Менструальный цикл женщины создаёт гормональный фон, который длительно, до менопаузы, влияет на грудные железы.
Беременность и роды вызывают гормональные изменения, позволяющие грудным железам производить молоко.
Женская грудь. Строение груди — ЕМЦ
Женская грудь — сложноорганизованный орган, построенных так, чтобы обеспечивать оптимальные условия для выполнения своих главных физиологических функций: образования молока и кормления ребенка. Грудь состоит из кожи, под которой скрывается собственно железа, как ее еще называют, железистая ткань — тот самый орган, в котором образуется молоко. Железистая ткань (железа) крепится с помощью соединительной ткани к мышцам грудной клеки.
Количество жира в женской груди варьирует в очень больших пределах. У некоторых женщин грудь состоит почти исключительно из жира. Как следствие, их грудь может сильно меняться в размерах при колебаниях массы тела.
У некоторых женщин железистой ткани намного больше, чем жира, и размер их груди от диет, от веса практически не зависит. Если рост жировой ткани можно форсировать обильным питанием, то рост железистой ткани частично управляется гормонами. Это объясняет, почему размер груди может меняться в течение менструального цикла или после менопаузы.
Под молочной железой лежит большая грудная мышца. Грудь как бы крепится к этой мышце, но в самой груди, вопреки распространенному убеждению, мышц нет, поэтому увеличить размер груди с помощью физических упражнений невозможно. Можно подтянуть вокруглежащие мышцы, но это приведет лишь к увеличению объема торса и не скажется на размере самой груди.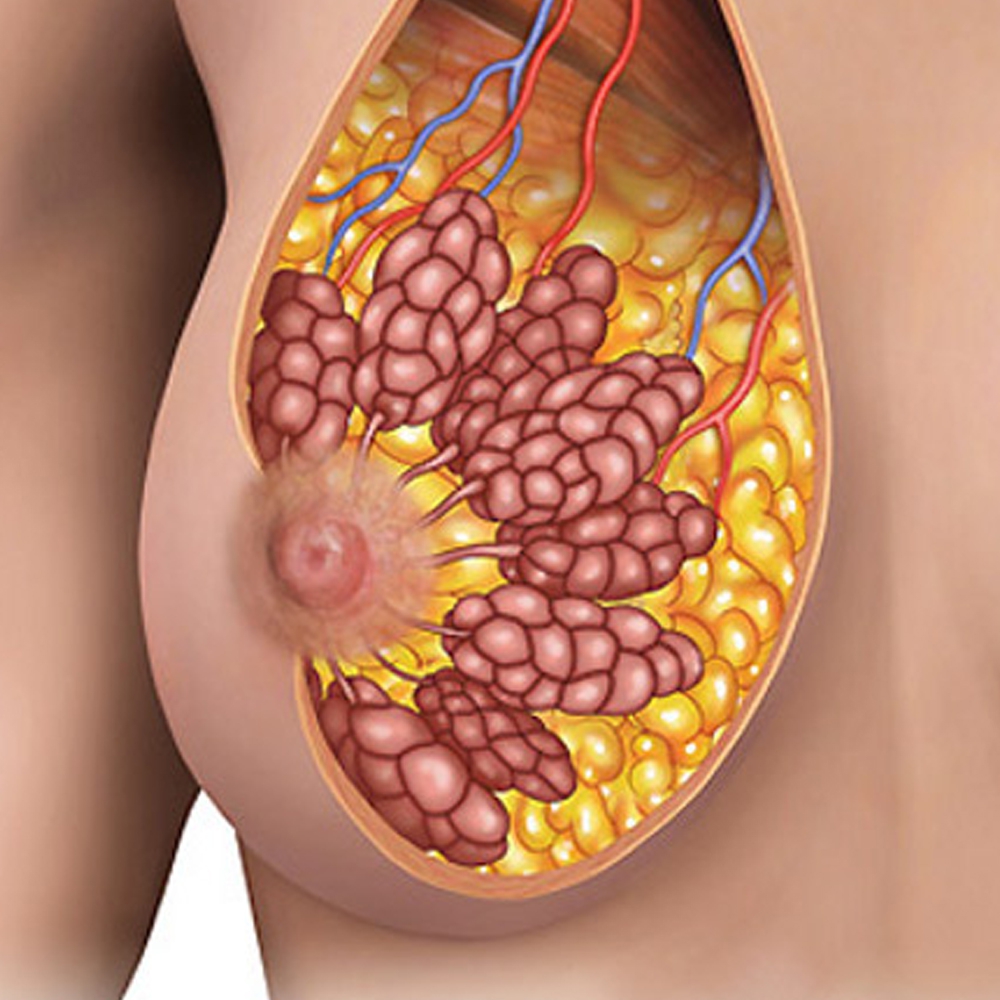
Существует расхожее мнение, что после пластической операции грудь, как правило, теряет рефлекторную отзывчивость. Якобы при разрезе перерезаются нервы, вследствие чего грудь теряет чувствительность и перестает быть эрогенной (особенно чувствительной зоной). Это не совсем так. За чувствительность соска и ареолы отвечает 4 межреберный нерв. Он проходит на уровне подмышечной линии, разветвляется на две части и проходя по окружности груди входит в ткань железы.
При операции этот нерв не перерезается, однако, если имплантат устанавливается неправильно, или устанавливается слишком большой имплантат, этот нерв может оказаться зажатым между протезом и грудной клеткой и защемиться. Если 4 межреберный нерв защемляется или повреждается, грудь может потерять чувствительность. Такое осложнение встречается у 21% женщин. Однако у первоклассных специалистов такого брака быть не должно.
Было бы неправильно, если б ученые остались в стороне от такого важного вопроса как правильные объем и форма женской груди. Среднестатистические параметры «идеальной» груди были рассчитаны путем долгих измерений классических и современных скульптур и живых моделей. За основу взяли женщину ростом 162 см, в возрасте 17 – 18 лет. После долгих споров большинство авторов признали следующие размеры: диаметр ареолы в среднем составляет 3.7 см (37 мм) и варьирует от 3.5 до 4.5 см. Расстояние между ключицей и соском в среднем составляет 21 см. Расстояние от подгрудной складки до соска составляет примерно 7 см.
Среднестатистические параметры «идеальной» груди были рассчитаны путем долгих измерений классических и современных скульптур и живых моделей. За основу взяли женщину ростом 162 см, в возрасте 17 – 18 лет. После долгих споров большинство авторов признали следующие размеры: диаметр ареолы в среднем составляет 3.7 см (37 мм) и варьирует от 3.5 до 4.5 см. Расстояние между ключицей и соском в среднем составляет 21 см. Расстояние от подгрудной складки до соска составляет примерно 7 см.
Однако при анализе реального положения дел можно увидеть, как далеки мы от идеалов и как разноречивы вкусы различных авторов относительно размеров и объема молочных желез. Некоторые исследователи в качестве оптимального предлагают считать объем женской груди в 275 кубических сантиметров (размер С), а большие объемы считают гипертрофией, т.е. увеличением относительно средней нормы. Однако, в поиске идеала стоит обязательно учитывать такие особенности тела как рост, вес, особенности фигуры. Например, хрупкие женщины при росте 152 – 177 см и весе 45 — 54 кг выглядят гармонично развитыми, имея объем груди 150 – 200 куб.
На самом деле, идеальная форма и величина женской груди определяются в соответствии с расовыми и, во многом, индивидуальными, общественно-эстетическими представлениями. И, порой, совершенно непонятно, почему некоторые женщины сознательно выбирают диспропорцию и добиваются успеха.
Имеются противопоказания. Ознакомьтесь с инструкцией или проконсультируйтесь у специалиста.
Анатомия и физиология женской груди
Как устроена и работает молочная железа?
Молочная железа взрослой женщины состоит из железистой ткани и разделяющих ее соединительной и жировой ткани. От кожи, покрывающей железу, внутрь отходят прослойки плотной соединительной ткани, которые разделяют всю железу на 15-20 долей. Каждая доля в свою очередь разделена на более мелкие дольки. Пространство между дольками заполнено жировой клетчаткой. Жировой ткани много также и у основания молочной железы, где она прикрепляется к грудной стенке. Жировая ткань образует как бы подушку, на которой лежит железа. От количества жировой ткани зависят форма и объем молочных желез.
Жировая ткань образует как бы подушку, на которой лежит железа. От количества жировой ткани зависят форма и объем молочных желез.
Собственно железистая часть молочных желез состоит из отдельных млечных железок, которые располагаются в дольках железы. Каждая млечная железка состоит из ветвящихся трубочек, на конце которых имеются расширения в виде микроскопических пузырьков – альвеолы.
Альвеолы являются секреторными отделами железок, в которых образуется молоко, а соединяющиеся с ними трубочки – выводными протоками этих желез. Концевые отделы трубочек, называемые млечными протоками, переходят в расширенные млечные синусы. Млечные синусы открываются на соске.
Сосок и окружающий его пигментированный участок кожи (его называют околососковым кружком или ареолой) имеет большое количество нервных окончаний и специальные мышечные клетки. Благодаря нервным окончаниям в период грудного вскармливания молочная железа реагирует на прикосновение к соску выделением молока.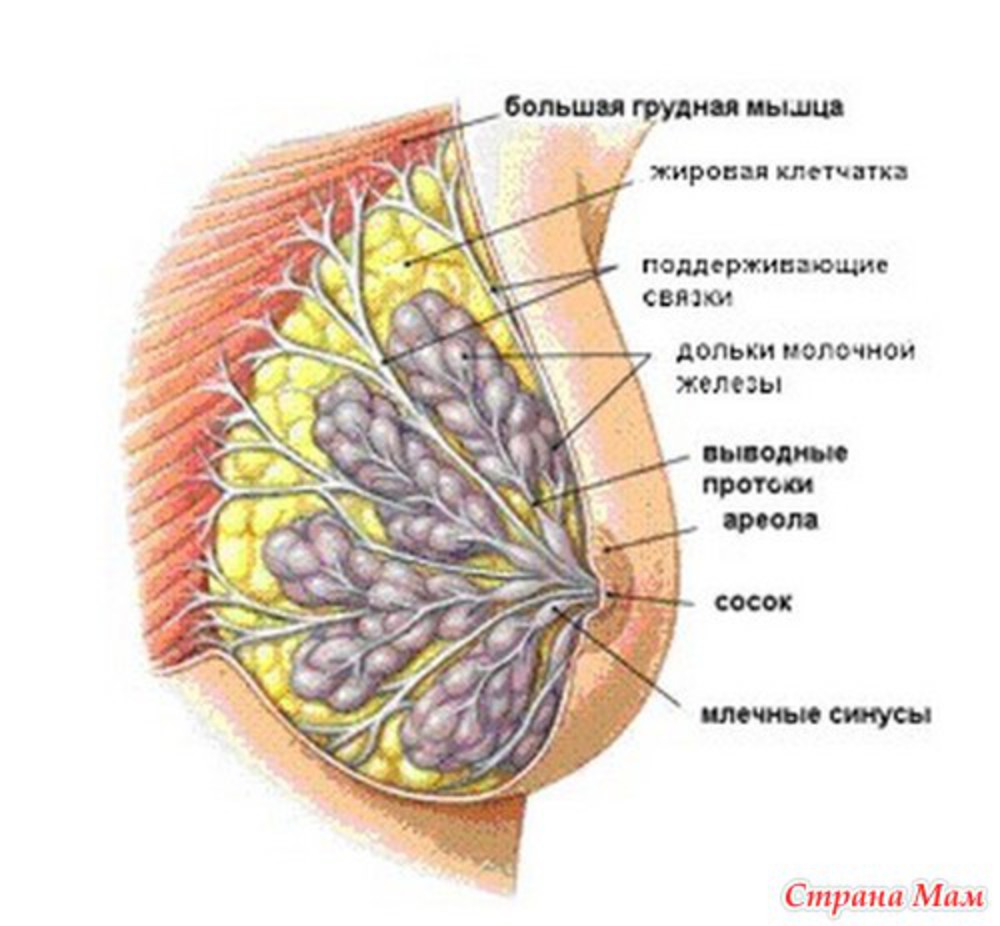 Нервные окончания превращают соски и в чувствительную эрогенную зону. Во время сексуального возбуждения сокращение мышечных клеток вызывает приподнимание (эрекцию) сосков.
Нервные окончания превращают соски и в чувствительную эрогенную зону. Во время сексуального возбуждения сокращение мышечных клеток вызывает приподнимание (эрекцию) сосков.
Молочная железа при половом созревании
У девочек до начала полового созревания молочные железы находятся в зачаточном состоянии, млечные железки состоят из коротких неразветвленных трубочек, альвеолы отсутствуют.
С началом полового созревания под действием эстрогенов, вырабатываемых в яичниках, млечные трубочки начинают расти в длину и ветвиться, на концах их образуются зачатки альвеол. Одновременно увеличивается количество жировой и соединительной ткани и железа приобретает размеры и форму, характерные для взрослой женщины.
Молочная железа и менструальный цикл
С началом менструального цикла молочная железа претерпевает ежемесячные циклические изменения. Под действием прогестерона, выделяющегося во вторую фазу цикла, начинается развитие альвеол. Но продолжительность выработки прогестерона (12-14 дней) во время менструального цикла слишком мала, поэтому альвеолы, не успев развиться, вновь исчезают к началу следующего цикла.
К концу менструального цикла молочные железы немного увеличиваются в размерах, может появляться небольшая болезненность (происходит пресловутое “нагрубание” желез). Если этот процесс выражен чрезмерно, это может доставлять некоторое неудобство. Избыточное нагрубание и болезненность молочных желез являются одним из проявлений предменструального синдрома.
Молочная железа при беременности
Полного развития молочная железа достигает только во время беременности. Под действием длительно выделяющегося прогестерона окончательно развиваются альвеолы. В конце беременности резко возрастает выработка другого гормона – пролактина. Пролактин вызывает выработку в альвеолах особого секрета — молозива. Молозиво отличается от обычного женского молока большим содержанием белка и меньшим содержанием липидов.
В первые дни после родов молочная железа переключается на выработку зрелого грудного молока и становится способной к выполнению своей основной функции – лактации. Основным гормоном, регулирующим выделение молока из альвеол, является окситоцин. На функцию молочной железы также влияют гормоны щитовидной железы.
На функцию молочной железы также влияют гормоны щитовидной железы.
Размер и форма груди
Размер и форма груди индивидуальны. Собственно молочная железа имеет гораздо меньшие размеры, чем вся грудь. Индивидуальные различия в величине женской груди обусловлены толщиной подкожного жирового слоя. Форма груди (стоячая или отвислая) зависит от прочности и упругости капсулы из соединительной ткани, в которую заключена молочная железа. Таким образом ни размер, ни форма груди не влияют на способность женщины к грудному вскармливанию. Однако они являются важной составляющей сексуальной привлекательности. Размер груди обычно выражается в цифрах, применяемых к обозначению размера бюстгальтеров. Среднестатистический размер груди колеблется в районе 80 см в обхвате. Обычно левая грудь немного больше правой.
Ассиметрия молочных желез: в норме может достигать разницы до 2-х размеров между правой и левой грудью! Что не является заболеванием! Но если девушку беспокоит ассиметрия груди, то проводить хирургическую коррекцию необходимо не раньше 18 лет, т. к. окончательного развития грудь достигает к 20-25 годам.
к. окончательного развития грудь достигает к 20-25 годам.
Изменения в период беременности и лактации
Во время менструального цикла молочная железа подвержена циклическим изменениям, однако наибольшие изменения происходят в период беременности. Молочная железа обычно имеет размер в поперечнике в среднем 10-12 см, в толщину 2-3 см. Вес железы у молодых нерожавших женщин колеблется в пределах 150—200 г. Уже на втором месяце беременности наблюдаются видимые изменения. Околососковый кружок увеличивается и становится темнее. Происходят изменения и внутри самой железы, вплоть до момента родов железа постепенно увеличивается в размерах и внутренне перестраивается. В период лактации вес молочной железы увеличивается до 300—900 г. Во время беременности железа постепенно начинает выделять так называемое молозиво (лат.colostrum gravidarum), которое постепенно с развитием беременности изменяет свои свойства и становится всё более похожим на молоко. В первые дни после родов выделяется так называемое переходное молоко (лат. colostrum puerperarum), которое, как правило, гуще и желтее, обычного грудного молока. Нормальное зрелое женское молоко (лат. lac femininum) — это чисто белая или голубовато-белая жидкость без запаха со слабым сладковатым вкусом, жирность около 4 %. Женское молоко также содержит соли и микроэлементы, необходимые для здорового роста новорожденного. По окончании периода лактации железа вновь уменьшается, но обычно не достигает первоначального (до беременности) размера.
colostrum puerperarum), которое, как правило, гуще и желтее, обычного грудного молока. Нормальное зрелое женское молоко (лат. lac femininum) — это чисто белая или голубовато-белая жидкость без запаха со слабым сладковатым вкусом, жирность около 4 %. Женское молоко также содержит соли и микроэлементы, необходимые для здорового роста новорожденного. По окончании периода лактации железа вновь уменьшается, но обычно не достигает первоначального (до беременности) размера.
Регуляция развития и функции молочной железы
Физиологические процессы, происходящие в молочной железе, находятся под постоянным гормональным влиянием разных эндокринных органов. На развитие молочных желез в периоде полового созревания, их функцию в репродуктивном периоде и во время беременности, инволюцию в постменопаузе оказывают регулирующее действие, по меньшей мере, 15 гормонов.
Эстрогены. Влияют на рост и развитие протоков и соединительной ткани. Последние исследования показали, что в процессе роста и развития в молочной железе могут формироваться 4 типа долек:
Прогестерон. Отвечает за рост и развитие железистой ткани, увеличение числа альвеол, рост долек. Повышает количество собственных рецепторов в ткани железы. Действие прогестерона на молочную железу остается в настоящее время до конца не изученным.
Действие прогестерона на молочную железу остается в настоящее время до конца не изученным.
Пролактин. Способствует пролиферации эпителиальных клеток, вызывая их рост. Большое значение пролактину уделяется в развитии молочной железы во время беременности и лактации. Под влиянием пролактина увеличивается количество рецепторов эстрадиола и прогестерона в ткани молочной железы. При взаимном действии пролактина и прогестерона выявляется синергизм воздействия на молочную железу — усиление роста клеток в 3-17 раз. Пролактин является активным стимулятором лактации, а также влияет на содержание в молоке белков, жиров и углеводов.
Тиреоидные гормоны оказывают опосредованное действие за счет действия на секрецию пролактина и повышают пролактинсвязывающую способность альвеолярных клеток молочной железы.
Кортикостероиды индуцируют образование рецепторов пролактина в ткани молочной железы и в синергизме с пролактином участвуют в стимуляции роста эпителиальных клеток, а также в процессе их дифференцировки, Инсулин может играть роль посредника в процессах стимуляции роста клеток, вызванного прогестероном, пролактином и глюкокортикоидами .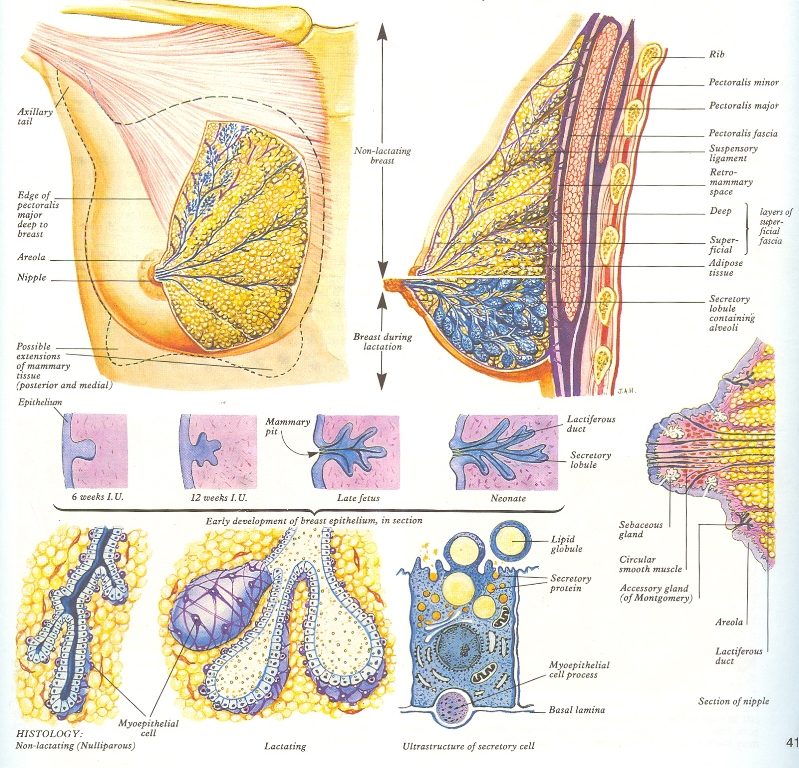
Таким образом, регуляция роста и развития молочной железы происходит под сложным гормональным воздействием. Основную роль в регуляции всех процессов в железе играют эстрогены, прогестерон и пролактин. Но, к сожалению, молочная железа остается пока одним из самых загадочных органов — мишеней, так как полного представления о гормональном влиянии на нее нет.
Возрастные инволютивные изменения в структура молочных желез также характеризуются замещением паренхимы жировой тканью. Эти процессы усиливаются после 40 лет. В постменопаузе железа почти лишена железистых структур и состоит из жировой ткани с нерезко выраженными соединительнотканными прослойками.
Грудное, или естественное, вскамливание
Это форма питания новорождённого человека, которое было сформировано в ходе биологической эволюции человечества, является единственным физиологически адекватным питанием новорождённого и грудного ребёнка.
Кроме собственно высасывание ребёнком молока непосредственно из молочных желез женщины-матери грудное вскармливание включает в себя цепь сложных психо-физиологических взаимодействий между ребёнком матерью.
Важным элементом успешного налаживания естественного вскармливания является совместное пребывание матери и новорожденного ребенка сразу после родов.
Кормление по требованию
Кормление по требованию подразумевает, что ребенка прикладывают к груди всякий раз, когда он как-то проявит свое желание пососать. Кормления не ограничивают ни по продолжительности, ни по количеству кормлений в сутки. Кормление по требованию, так же как и совместный сон матери и ребенка, рекомендованы Всемирной Организацией Здравохранения (ВОЗ/ЮНИСЕФ).
Аномалии развития
1. Амастия— атрофия молочных желез, односторонняя или двусторонняя, наблюдается крайне редко.
2. Макромастия— чрезмерное (до 30 кг) увеличение молочной железы, обычно двустороннее.
3. Полимастия— добавочные молочные железы. Чаще всего встречаются в подмышечных впадинах.
Полителия— наличие добавочных сосков. Полителимя (поли- + греч.thele — грудной сосок; синонимы: добавочные соским, дополнительные соским) — аномалия развития в виде увеличения количества сосков молочных желез по сосковой линии туловища
Термин полителия применим к млекопитающим, в частности к человеку. Увеличение количества сосков регистрируется с частотой до 2 % у женщин, у мужчин реже. Зачастую их принимают за родинки. Добавочные соски появляются вдоль двух вертикальных линий, проведенных через место расположения нормального соска и заканчивающихся в паховой области (обычно сосковая линия примерно совпадает со среднеключичной линией). Их классифицируют на восемь уровней развития, от простого пучка волос до миниатюрной молочной железы, способной выделять молоко. Термин «полителия» следует отличать от полимастии, подразумевающей наличие добавочных молочных желез.
4. Плоские или втянутые соски, наличие которых может вызывать трудности при кормлении грудью.
Записаться на прием
Анатомия и физиология женской груди 3.05/5 Проголосовало: 87Анатомия молочной железы
Молочная железа относится к органам репродуктивной системы и имеет сложное строение. Она состоит из железистой ткани (паренхимы), соединительной ткани (стромы) и жировой ткани, соотношение которых зависит от физиологического состояния. В течение жизни женщины молочная железа испытывает непрерывное гормональное воздействие.
Форма груди, объем, размер, расположение и ее функции у женщины имеют свои индивидуальные особенности и связаны, а первую очередь, с половым развитием, созреванием и беременностью. Молочная железа расположена на большей части поверхности грудной стенки (большой грудной мышце) между передней подмышечной и окологрудинной линиями на уровне от третьего ребра до шестого или седьмого и частично на передней зубчатой мышце. Анатомия молочной железы представлена на рис.1.
Рисунок 1
Альвеола – это основная функциональная единица молочной железы. Альвеолы выстланы железистыми клетками – лактоцитами. Вокруг каждого млечного протока группируется от 10 до 150 альвеол, которые сливаются в дольки. Объединенные дольки составляют доли молочной железы, внутридольковые протоки объединяются в долевые. В среднем молочная железа состоит из 15-25 долей, которые разделены жировой тканью и соединительно-тканными тяжами. Между долями и дольками располагается соединительная ткань — основа железы (рис 2). Наибольшее развитие железистых элементов наблюдается в верхне-наружном квадранте и в центральной зоне молочной железы, с чем связано наиболее частое развитие опухолей в этих отделах.
Железа располагается между образующими ее капсулу листками поверхностной фасции. Между фасциальной капсулой и собственной фасцией груди находится ретромаммарная клетчатка, благодаря которой железа легко смещается относительно грудной стенки.
Млечные протоки диаметром 2-3 мм направляются к соску. В области околососковой зоны, или ареолы, протоки образуют мешотчатые расширения, которые носят название млечный синус. В верхушке соска млечные синусы открываются при помощи млечных пор. Сосок молочной железы составляют гладкомышечные кольцевые и продольные волокна, а также вегетативная и соматическая иннервация. Расположенные в соске чувствительные рецепторы имеют особо важное значение при запуске и поддержании процесса лактации.
Рисунок 2
В соответствии с анатомией, молочную железу условно разделяют на 4 квадранта — 2 наружных (верхний и нижний) и 2 внутренних (верхний и нижний). Центральную зону образуют ареола и сосок.
Кровоснабжение молочной железы обеспечивается ветвями внутренней, наружной и верхней грудной артерии, а также грудино-акромиальной и III-IV межреберными артериями. Отток венозной крови осуществляется по глубоким и поверхностным венам. Поверхностные вены образуют густую подкожную сеть, впадающую в подмышечные и наружные яремные вены.
Особенность кровоснабжения и лимфооттока влияет на возможность быстрого метастазирования при раке молочной железы в средостение, легкие, печень, позвоночник, кости таза и другие близлежащие органы.
Посредством лимфатических сосудов происходит отток лимфы от наружных отделов молочной железы. Данные сосуды впадают в лимфатические узлы на боковой поверхности грудной клетки от второго до шестого ребра и подмышечные лимфоузлы. Лимфоотток от задних отделов осуществляется в субпекторальные лимфатические узлы, расположенные под малой грудной мышцей. Лимфа из глубоких отделов железы в медиальной ее части оттекает в парастернальные лимфоузлы, соединяющиеся с лимфатическими сосудами по вене и внутренней грудной артерии, а затем поступает в надключичные узлы. Лимфатические сосуды молочных желез анастомозируют между собой (рис 3).
Подкожная и субфасциальная лимфатическая сеть направлена в эпигастральную область. Внутрикожный и подкожный пути оттока лимфы по ходу внутренних и наружных ветвей верхних и нижних эпигастральных сосудов осуществляется в забрюшинные, паховые лимфатические узлы, в направлении яичников и брюшины.
Рисунок 3
Иннервация железы производится передними ветвями межреберных нервов (II—VII).
На разных этапах полового созревания молочные железы претерпевают выраженные циклические изменения в структуре и функции в зависимости от уровня гонадотропных и половых гормонов.
Молочные железы новорожденной девочки представляет собой рудиментарный орган. Их формирование начинается на стадии раннего пубертатного периода (9-13 лет). Под влиянием лютеинизирующего гормона и эстрогенов происходит интенсивное развитие за счет роста железистого и соединительнотканного компонентов, роста и развития выводных протоков, пролиферации железистого эпителия. Наиболее выраженный рост молочных желез наблюдается в 12-14 лет. Сочетанное действие пролактина и прогестерона в позднем пубератном периоде (14-17 лет) приводит к увеличению числа долек и альвеол, развитию лактоцитов, секреторным преобразованиям железистой ткани. Окончательное формирование молочных желез наблюдается после нескольких лет с момента наступления первого менструального кровотечения, менархе.
В дальнейшем пики усиленного развития и роста груди наблюдаются в периоды беременности и лактации. Во время беременности происходит увеличение молочных желез за счет роста железистой ткани, разрастания протоков, наблюдается перераспределение соединительно-тканного и жирового компонентов, усиление процессов кровоснабжения и микроциркуляции. Одновременно происходят изменения в области сосков и ареол – гиперпигментация, увеличение диаметра ареол и самого соска. Основная роль в этих изменениях принадлежит эстрогенам и прогестерону. В послеродовом периоде происходит интенсивная секреция молока лактоцитами.
Основные процессы и изменения в молочной железе возникают под влиянием ряда гормональных факторов, прямо взаимодействующим друг с другом. Железа содержит рецепторы по крайней мере к 15 видам гормонов (рис.4).
Рисунок 4
Основная причина возникновения заболеваний, связанных с гормональным дисбалансом, — это нарушенное соотношение половых гормонов прогестерона и эстрогена.
Эстроген – гормон, вырабатываемый яичниками, частично надпочечниками, и инактивирующийся в печени. Он вызывает пролиферацию альвеолярного эпителия и стромы молочных желез, усиливает активность фибробластов, вызывает гиперплазию долек. Влияние эстрогенов на деление клеток в тканях осуществляется через протоонкогены и факторы роста (протоонкогены c-myc, c-jun, с-foc, инсулиноподобные факторы I и II типов, эпидермальный фактор роста, а-трансформирующий фактор роста).
Прогестерон также вырабатывается яичниками и частично надпочечниками. В отличие от эстрогена, данный гормон предотвращает развитие пролиферации, тормозит митотическую активность эпителиальных клеток, способствует дифференцировке эпителия, препятствует увеличению проницаемости капиллярных и уменьшает отек соединительной стромы. Кроме этого прогестерон оказывает влияние на деление клеток эпителия молочных желез посредством факторов роста. Недостаточная степень воздействия гормона может привести к пролиферации железистого и соединительно-тканного компонентов, что нередко вызывает обструкцию протоков при наличии секреции в альвеолах. Постепенно данная пролиферация приводит к формированию кистозных полостей.
Изменение синтеза и метаболизма эстрогена и прогестерона играет одну из определяющих ролей в развитии рака молочных желез.
Пролактин — лактогенный гормон, стимулирующий процессы обмена в эпителии молочной железы в течение жизни женщины. Он увеличивает число рецепторов к эстрадиолу в молочной железе, повышает местное содержание простагландинов в тканях. У большинства пациенток развитие и прогрессирование мастопатии напрямую связано с повышенным уровнем пролактина. Патологически высокое содержание пролактина, не связанное с беременностью и лактацией, инициирует нагрубание, напряжение и болезненность груди, увеличение ее объема. При гиперпролактинемии на фоне аденомы гипофиза возникает тотальная инволюция груди. При среднем уровне повышения пролактина наблюдается тенденция к развитию фиброзного компонента.
При избыточном количестве простагландинов изменяется проницаемость стенок сосудов, их просвет. Нарушаются водно-солевые соотношения и гемодинамика в тканях железы, что приводит к тканевой гипоксии и способствует развитию мастопатии.
Кроме этого гормоны щитовидной железы оказывают особое влияние на развитие и функциональную дифференцировку клеток эпителия в молочной железе, а также процессы метаболизма и синтеза стероидных гормонов яичников. Гипотиреоз щитовидной железы (понижение функции) увеличивает более чем в 3 раза риск возникновения и дальнейшего развития мастопатии.
На пролиферацию эпителия, процессы созревания и функционирования молочных желез большое влияние оказывают андрогены. Надпочечниковые гормоны (кортикостерон, дезоксикортикостерон и альдостерон) повышают чувствительность рецепторов к пролактину, стимулируют рост эпителиальных клеток и протоков.
Стоит отметить, что в заболеваниях молочных желез, связанных с гормональным сбоем, играют некоторую роль болезни печени, в которой осуществляется ферментативная инактивация и связывание стероидных гормонов. Заболевания печени способствуют повышению гиперэстрогении, вызываемой более медленной утилизации эстрогенов в печени.
Значительную роль в регуляции функции молочных желез играют гормоны поджелудочной железы. Инсулин вместе с пролактином, прогестероном и кортикостероидами способствует развитию протоков в молочных железах.
При недостаточности гонадотропных гормонов наблюдается гипоплазия молочных желез, иногда развивается их ассиметрия. При повышенном уровне гонадотропинов отмечается чрезмерная стимуляция яичников, при которой в молочных железах наблюдается преобладание фиброзной и жировой ткани.
В регуляции клеточной пролиферации участвуют также различные биологические амины – норадреналин, серотонин, гистамин, паратгормон, хориогонин и другие, вырабатывающиеся клетками диффузной эндокринной системы. Эти клетки (апудоциты) находятся в эпителии лактирующей молочной железы, ее тканях, в раковых опухолях железы. Они вырабатывают серотонин, эндорфин, способствующие развитию пролиферативных процессов в молочных железах.
Таким образом, исследование гормонального статуса необходимо для диагностики и лечения патологических изменений в железах.
Раннее выявление заболеваний груди и разработка методов их профилактики возможны только при регулярном обследовании всех женщин вне зависимости от возраста и наличия сопутствующих заболеваний. ))))
Анатомия и физиология
Этапы развития, анатомия и физиология молочной железы.
Ответьте себе честно на очень простой вопрос: «А что я вообще знаю о своей груди?». Ответили? Сколько предложений получилось? Если больше 20-30, то Вам пора открывать свою страничку в Интернете или хотя бы помочь мне с заполнением этого раздела на нашем сайте.
Начнем, пожалуй, с самого начала. С того момента, как новый человечек начинает свою жизнь в мамином животике. Закладка молочных желез у плода начинается уже на 5 неделе внутриутробного развития. Это очень важный период! Если в это время на плод оказывается какое-либо неблагоприятное воздействие, последствия могут быть очень неблагоприятными. Первоначально молочные железы представлены несколькими парными зачатками, расположенными вдоль линии, соединяющей подмышечную впадину и лобковую область (т.н. млечная линия). В последующем «лишние» зачатки подвергаются обратному развитию, остаются же только те, которые расположены в привычных для нас местах — в области 5 межреберья справа и слева от средней линии. В течение практически всего периода внутриутробного развития формирование молочных желез происходит независимо от материнских гормонов. И только на последних неделях, когда в кровь ребенка попадают гормоны матери, появляется функциональная активность этого органа. В частности, у новорожденных, даже у мальчиков, молочные железы могут быть увеличены, гиперемированы (покрасневшие), и даже выделять молозиво. В норме все эти явления должны стихнуть в течение 5-10 первых дней жизни ребенка. Из наиболее частых врожденных пороков развития мы сталкиваемся с наличием дополнительных сосков (полителия) или молочных желез (полимастия), которые располагаются вдоль «млечной линии», либо с отсутствием молочной железы или ее недоразвитием (синдром Поланда). Коррекция данных состояний возможна хирургическим путем.
По окончании периода новорожденности до начала полового созревания функциональная активность молочных желез прекращается. Единственным напоминанием о молочной железе как у мальчиков, так и у девочек является сосок, расположенный на передней поверхности грудной клетки на уровне 4-5 межреберья. В норме никакой дополнительной ткани, кроме прослойки подкожного жира, под соском быть не должно.
Формирование молочной железы как органа репродуктивной системы происходит во время периода полового созревания. Под воздействием гормонов гипофиза и щитовидной железы происходит развитие поддерживающих связок и жировой ткани, а под воздействием женских половых гормонов — непосредственно формирование железистой ткани и протоков. На данном этапе развития встречаются такие отклонения как асимметричное развитие молочных желез, чрезмерно быстрый и интенсивный рост (гипертрофия) или недоразвитие (гипомастия). Как правило, мы не рекомендуем выполнять каких-либо корригирующих оперативных вмешательств до первых родов, поскольку беременность и лактация в большинстве случаев позволяют естественным путем решить перечисленные выше проблемы. Единственным исключением является юношеская гипертрофия, при которой оперативное лечение является единственным вариантом уменьшения молочных желез и улучшения качества жизни.
Считается, что формирование молочной железы оканчивается к 25 годам. К этому моменту зрелая женская грудь состоит непосредственно из железы и окружающей ее жировой ткани. Кроме жировой и железистой ткани в груди есть кровеносные сосуды, нервы и протоки молочных желез, по которым происходит эвакуация молока при кормлении ребенка. Протоки начинаются в дольках молочной железы, сливаются между собой и заканчиваются в соске. Окружающий сосок круглый участок пигментированной ткани называется ареолой. В ареоле расположены специальные мышечные волокна ответственные за эрекцию соска.
Молочная железа — сложный орган, включающий в себя не только дольки и протоки, но и множество других анатомических образований, отвечающих как за внешний вид, так и за нормальную работу груди.
Богатая артериальная сеть доставляет в молочную железу необходимые питательные вещества и гормоны. Приток крови к органу увеличивается во время менструаций, беременности, сексуальной активности. Отток жидкости от молочной железы происходит через венозные и лимфатические сосуды. Лимфатические сосуды выводят тканевую жидкость, которая проходит через систему фильтров называемых лимфатическими узлами. Лимфатические узлы — часть иммунной системы. Они могут увеличиваться, задерживая в себе микроорганизмы и/или опухолевые клетки. Отток лимфы от молочной железы в основном происходит в подмышечную область, и за грудину. Здесь при опухолях молочной железы нередко можно обнаружить увеличенные лимфатические узлы.
Молочные железы подвержены влиянию многих гормонов, которые вызывают увеличение железистой ткани и продукцию молока. Именно гормоны регулируют менструальный цикл. Наиболее значимыми являются три из них: эстроген, прогестерон и пролактин. В первые 1-2 недели после менструации из-за уменьшения уровня гормонов в крови, молочные железы уменьшаются. Поэтому обследование лучше проводить именно в этот период.
Циклические изменения в молочной железе, связанные с менструальным циклом, могут быть весьма разнообразными от чувства дискомфорта до значительного болевого синдрома и появления уплотнений. В течение многих лет любые жалобы расценивались врачами как «фиброзно-кистозная мастопатия (болезнь)». В настоящее время циклические изменения молочных желез не рассматриваются как патологическое состояние.
Форма и размеры груди разные у разных женщин. И даже у одной женщины молочные железы могут быть неодинаковыми. Это обусловлено количеством и соотношением железистой и жировой ткани, возрастом, количеством беременностей и родов, качеством и эластичностью кожи, уровнем гормонов в крови, и т.д. От количества жира зависит консистенция и внешний вид груди.
Антропометрические стандраты, описывающие «привлекательную грудь» следующие: Большая часть объема органа должна располагаться над субмаммарной складкой с наибольшей наполненностью в области нижнего наружного квадранта. Сосок расположен на 19-21 см ниже ключицы (линия А), на 9-11 см латеральнее средней линии (линия Б). Расстояние от соска до субмаммарной складки составляет 7-8 см (линия В). Диаметр соска в норме составляет 5-8 мм, проекция — 4-6 мм. Диаметр ареолы не должен превышать 45 мм.
К воссозданию этих параметров мы и стремимся при выполнении маммопластики.
Итак, вернемся к основным этапам развития молочной железы. После окончания формирования органа, он готов к выполнению своей главной функции — вскармливанию потомства. О важности, необходимости, приятности и прочих прелестях грудного вскармливания написано много. Если же кто-то из вас еще сомневается, кормить ли малыша грудью, не сомневайтесь — обязательно кормите! Помимо всего прочего, грудное вскармливание является самым естественным и надежным способом профилактики рака молочной железы (об этом я расскажу в соответствующем разделе).
В возрасте 35-40 лет начинается постепенное замещение железистой ткани на жировую. Этот процесс называется «жировой инволюцией» молочной железы. В результате, у пожилых женщин грудь представлена только прослойкой жировой ткани. Это важно с точки зрения диагностики.
На снимке представлена здоровая молочная железа женщины в репродуктивном возрасте. Как вы видите, практически весь объем органа представлен тяжистой структурой неоднородной консистенции. Это и есть железистая ткань. Если при этом прослойка жировой клетчатки выражена слабо (как правило, у стройных женщин), то при прощупывании мы чувствуем «бугры и узлы», хотя это и не опухоли, а обычные дольки.
На этом снимке мы видим результат полной жировой инволюции — замещение долек и протоков жировой тканью у пожилой женщины. Отсутствие железистой ткани приводит к тому, что в пожилом возрасте при пальпации молочная железа становится однородной мягкой консистенции. Наличие узловых образований или уплотнений является патологией.
Таким образом, в течение жизни молочные железы претерпевают значительные изменения, из чего логично вытекает вывод о том, что подходы к обследованию и постановке диагноза должны быть индивидуальными. Если у вас есть какие-либо вопросы или сомнения — смело обращайтесь!
Автор текста и фотографий: Юрий Васильев (yrtan2000@mail.ru)
Художник: Светлана Яковлева
продолжение следует в других разделах…
Что влияет на форму груди? Анатомия
Что влияет на форму груди? Анатомия
Внешний вид женского бюста определяется рядом факторов, наиболее важные из которых, вероятно, генетические.
Грудь состоит из кожи и железистой ткани, прикрепленной к нижележащей мышечной мембране тяжами из соединительной ткани. Вокруг молочной железы и между ее долями лежит жир. Количество жира в женской груди варьирует в очень больших пределах; у некоторых пожилых женщин грудь состоит почти исключительно из жира. Одно из следствий — размер груди может сильно зависеть от диеты. У некоторых женщин, однако, железистой ткани много больше, чем жира, и размер их груди меньше зависит от веса тела. Рост желез частично управляется гормонами, что объясняет, почему размер груди может меняться в течение менструального цикла или после менопаузы. На размер груди могут также повлиять противозачаточные таблетки.
Под молочной железой лежит большая грудная мышца. У своего нижнего конца она сливается с поперечными мышцами торса. Под ней находятся ребра, а далее легкие. Вопреки всеобщему убеждению, в женской груди нет мышц. Поэтому увеличить ее физическими упражнениями невозможно. Можно, конечно, развить нижележащие мышцы, но это приведет лишь к увеличению объема наружной и верхней частей торса и очень слабо скажется на размере самой груди. Нельзя также подтянуть упражнениями обвисшую грудь. Верхняя граница груди находится обычно у второго или третьего ребра, считая от ключицы. Поперек грудной клетки она простирается от подмышки до грудины, а нижняя граница — складка под грудью — в норме находится в районе седьмого или восьмого ребра.
Сосок связывают с молочной железой от пятнадцати до двадцати пяти маленьких молочных протоков. В размере и цвете соска и ареолы существует большая индивидуальная разница.
Строение молочной железы
Молочная железа — образование, хорошо подвижное над своим основанием. Она покрыта гладкой тонкой кожей, легко смещаемой над основанием. Под кожей расположен жировой слой, толщина которого может быть различной, от его толщины во многом зависит объем молочной железы. Под жировой капсулой находится тело молочной железы покрыто соединительнотканной капсулой, посредством которой она «подвешена» к ключице. Тело железы состоит из 15-20 радиально расположенных железистых долек, жировой и соединительной ткани; размеры тела железы индивидуально различны, а форма ее зависит от расовой и национальной принадлежности. На самой высшей точке молочной железы располагается сосок — сильно пигментированное, шероховатое, морщинистое образование, окраска которого может быть различных оттенков. Сосок окружен околососковым кружком (ареолой), величина и форма которого, также могут быть различными. В околососковом кружке кроме потовых и сальных желез рассеяно примерно 12 бугорков; их можно считать добавочными молочными железами (бугорки Монтгомери), которые во время беременности увеличиваются, становятся более выпуклыми.
Нормально развитые женские молочные железы располагаются на уровне III-VI или реже VII ребер, каждая между окологрудинной и передней подмышечной линиями соответствующей стороны. Молочная железа располагается на грудной стенке таким образом, что покрывает значительную часть большой грудной мышцы и даже часть передней зубчатой мышцы.
Параметры эстетического восприятия груди
Эстетически идеальная молочная железа имеет форму конуса или полушария, основание которого лежит на грудной стенке; наиболее выступающей ее точкой является сосок. Воображаемая прямая, проходящая через соски, образует ось желез, над и под которой молочная железа одинаково выпуклая и имеет равномерную массу (при девственном типе железы).
Для идеальной груди характерны следующие признаки:
грудной полости | Описание, анатомия и физиология
Грудная полость , также называемая грудной полостью , вторая по величине полость тела. Он окружен ребрами, позвоночником и грудиной, или грудиной, и отделен от брюшной полости (самой большой полости тела) мышечной и перепончатой перегородкой, диафрагмой. Он содержит легкие, средние и нижние дыхательные пути — трахеобронхиальное дерево — сердце, сосуды, транспортирующие кровь между сердцем и легкими, большие артерии, выводящие кровь из сердца в общую циркуляцию, и основные вены, в которые кровь поступает. собирается для транспортировки обратно к сердцу.Сердце покрыто фиброзным мембранным мешком, называемым перикардом, который сливается со стволами сосудов, идущих к сердцу и от него. Грудная полость также содержит пищевод — канал, по которому пища передается из горла в желудок.
легкие человекаЛегкие служат газообменным органом для процесса дыхания.
Encyclopædia Britannica, Inc.Грудная полость выстлана серозной оболочкой, которая выделяет жидкую жидкость.Эта часть грудной оболочки называется париетальной плеврой. Мембрана продолжается над легким, где она называется висцеральной плеврой, и над частью пищевода, сердцем и магистральными сосудами, такими как медиастинальная плевра, средостение — это пространство, а также ткани и структуры между двумя легкими. Поскольку атмосферное давление между париетальной плеврой и висцеральной плеврой меньше, чем давление внешней атмосферы, две поверхности имеют тенденцию соприкасаться, трение между ними во время дыхательных движений легкого устраняется смазывающим действием серозной жидкости.Плевральная полость — это пространство между париетальной и висцеральной плеврой.
Плевра представляет собой непрерывный слой эндотелиальных или выстилающих клеток, поддерживаемый тонкой основой из рыхлой соединительной ткани. Мембрана хорошо снабжена кровеносными сосудами, нервами и лимфатическими каналами. Сосуды висцеральной части плевры тесно связаны с сосудами легких и бронхов; его артерии являются ветвями бронхиальных артерий, а его вены сливаются с легочной сетью капилляров.Под его внутренней стороной находится сеть крошечных лимфатических каналов или капилляров, которые проникают в вещество легкого или паренхиму и стекают в лимфатические узлы в воротах каждого легкого, точки входа и выхода для бронхов, кровеносных сосудов и нервы.
Заболевания, поражающие плевру и плевральную полость, кроме первичных опухолей, переносятся кровеносными сосудами или могут распространяться из смежных структур. Плевральная полость может быть загрязнена разрывом висцеральной или париетальной плевры.
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сейчасНакопление жидкости в плевральной полости называется гидротораксом. Если жидкость кровоточит, состояние описывается как гемоторакс; если в нем есть гной, пиоторакс. Накопление жидкости может сопровождаться или не сопровождаться воздухом. Когда присутствует воздух, аффикс — pneumo — вставляется в каждое из упомянутых названий, например, hydropneumothorax .
Проникновение воздуха в плевральную полость снаружи, например, из проникающей раны грудной клетки, или изнутри, в результате разрыва расширенных альвеол (воздушных мешочков легкого) или кисты, вызывает пневмоторакс, преобразовывая это полость в камеру положительного давления и коллапс легкого, что, в свою очередь, приведет к снижению оксигенации венозной крови.Коллапс также может оказать пагубное воздействие на сердце.
Воспаление плевры, обычно диффузное, поражающее одну или обе стороны, называется плевритом. Различают две формы: (1) простой, сухой или фибринозный плеврит; и (2) экссудативный плеврит, при котором мембрана выделяет чрезмерное количество жидкости. Поскольку плевра хорошо снабжается нервами, плеврит может быть чрезвычайно болезненным, особенно когда легкое дышит. Общие симптомы — боль, одышка и лихорадка. Лечение направлено на эвакуацию жидкости и облегчение основного состояния, часто инфицированного легкого, но реже диффузного воспалительного состояния, такого как ревматоидный артрит.
Разрыв грудного протока, основного лимфатического канала, приводит к хилотораксу, характеризующемуся выходом лимфы в плевральную полость.
Эпидемическая плевродиния, или болезнь Борнхольма, представляет собой острую инфекцию различных тканей плевральной полости вирусами Коксаки группы B или некоторыми другими энтеровирусами. Заболевание характеризуется общим плохим самочувствием и болями в грудных мышцах и верхней части живота. Эта боль обычно усиливается при дыхании и кашле, а также часто присутствует боль в других мышцах.Состояние проходит через два-пять дней, но иногда для исчезновения могут потребоваться недели.
Мышцы грудной клетки — большие — второстепенные
Грудная область находится на передней грудной стенке. Он содержит четыре мышцы, которые воздействуют на верхнюю конечность: большая грудная, малая грудная, передняя зубчатая и подключичная.
В этой статье мы рассмотрим анатомию мышц грудной области — их прикрепления, действия и иннервацию.
Большая грудная мышца
Большая грудная мышца — самая поверхностная мышца грудной области. Он большой, веерообразный и состоит из головки грудины и головки ключицы:
Малая грудная мышца
Малая грудная мышца лежит под своей более крупной грудной мышцей, большой грудной мышцей.Обе мышцы образуют часть передней стенки подмышечной области.
Зубчатка передняя
Передняя зубчатая мышца расположена латеральнее грудной стенки и образует медиальную границу подмышечной области.
Подключичная
Подключичная мышца — это небольшая мышца, которая расположена непосредственно под ключицей и проходит горизонтально. Он обеспечивает некоторую незначительную защиту нижележащих сосудисто-нервных структур (например, в случае перелома ключицы или другой травмы).
[старт-клиника]
Клиническая значимость: крыло лопатки
Одно из действий serratus anterior — «прижимать» лопатку к грудной клетке. Если длинный грудной нерв поврежден (и, следовательно, парализована передняя зубчатая мышца), возникает специфический клинический признак.
В таких случаях лопатка больше не прижимается к грудной клетке и выступает из спины.Говорят, что он имеет «крылатый» вид .
Считается, что паралич длинного грудного нерва чаще всего возникает из тракционных травм , когда верхняя конечность сильно растягивается.
Рис. 3. Травма длинного грудного нерва вызывает крылатый вид [/ caption][окончание клинической]
Грудная клетка: анатомия, стенка, полость, органы и нервно-сосудистая сеть
Автор:
Адриан Рад Бакалавр (с отличием)
• Рецензент:
Никола Макларен, магистр наук
Последняя редакция: 31 мая 2021 г.
Время чтения: 14 минут
Скорее всего, вы испытывали ощущение, как сердце бьется из груди бесчисленное количество раз во время напряженных эмоциональных моментов.Будучи студентом-медиком, страшное чувство боли в груди, которое испытывают пациенты во время инфаркта миокарда, также должно быть знакомо. Однако каково анатомическое определение или значение «груди»?
Грудь, правильное название thorax , — это верхняя часть туловища, расположенная между шеей и животом. Состоит из нескольких компонентов:
На этой странице мы кратко рассмотрим каждый из вышеперечисленных компонентов и то, как они сочетаются друг с другом, образуя грудную клетку.
| Грудная стенка | Отверстия: верхних и нижних грудных отверстий Скелет: грудины, двенадцать пар ребер, двенадцать грудных позвонков Суставы: межпозвонковых дисков, реберно-позвоночные, сустав головки ребра, грудинно-реберно-реберный, межпозвоночно-реберный, межпозвонковых, Межреберные промежутки: межреберная вена, артерия, нерв Мышцы : межреберные мышцы (внешние, внутренние, самые внутренние), поперечная мышца грудной клетки, подреберные кости, levatores costarum, serratus posterior superior, serratus posterior inferior, мышцы |
| Грудная полость | Средостение расположено по центру и ограничено двумя плевральными полостями латерально. Средостение состоит из верхних и нижних полостей средостения. Полость нижнего средостения состоит из передних , средних и задних отсеков. |
| Нейроваскулярная сеть | Артериальные: три самые большие грудные артерии (брахиоцефальный ствол, левая общая сонная артерия, левая подключичная артерия) берут начало от грудной аорты Венозные: основные грудные вены (верхняя полая вена, неполноправная венозная система, добавочная венозная гемия). вены, вены пищевода, внутренние грудные вены, сердечные вены и верхние межреберные вены) впадают в верхнюю полую вену Нервы: нервные сплетения пищевода, сердца и грудной аорты |
| Органы | Сердце, легкие, тимус, трахея, пищевод |
Грудная стенка
Первый шаг к пониманию анатомии грудной клетки — это определение ее границ.Грудная или грудная стенка состоит из скелетного каркаса, фасции, мышц и нервно-сосудистой сети — все они соединены вместе, образуя прочную и защитную, но гибкую клетку.
В грудной клетке есть два основных отверстия: верхнее грудное отверстие , , расположенное сверху, и нижнее грудное отверстие , , расположенное снизу. Верхнее грудное отверстие открывается к шее. Он ограничен костями верхней части грудной клетки; рукоятка грудины, первая пара ребер и тело позвонка T1.Нижнее грудное отверстие почти полностью закрывается диафрагмой, отделяя ее от брюшной полости.
Кости и суставы брюшного ствола (вид спереди) Кости дорсального отдела туловища (вид сзади)
Продвигаясь вперед со скелетным каркасом грудной клетки, у нас есть грудной скелет . Он состоит из грудины, двенадцати пар ребер, двенадцати грудных позвонков и соединительных суставов. Основные грудные суставы включают межпозвонковые диски, реберно-позвоночный, грудинно-реберный, грудинно-ключичный, реберно-хрящевой и межхрящевой суставы.
Между каждыми двумя соседними ребрами проходят анатомические промежутки, называемые межреберных промежутков . Всего их одиннадцать, каждая из которых содержит межреберных мышц (внешние, внутренние и самые внутренние) вместе с межреберных нервно-сосудистых пучков . Он состоит из межреберной вены, артерии и нерва.
Помимо межреберных мышц и диафрагмы, которые являются наиболее важными грудных мышц , отвечающих за дыхание, есть дополнительные, которые участвуют в формировании грудной стенки.К ним относятся поперечная мышца грудной клетки, подреберье, костарная мышца, задняя верхняя зубчатая мышца и нижняя зубчатая мышца. Вообще говоря, они прикрепляются к ребрам, их хрящам или грудным позвонкам, в конечном итоге сдавливая или поднимая ребра. Кроме того, все грудные мышцы обеспечивают дополнительную поддержку и силу грудной клетки.
Если вы хотите узнать больше о мышцах грудной стенки и стать на шаг ближе к овладению анатомией грудной клетки, взгляните на наши таблицы анатомии мышц!
Грудная полость
Полости человеческого тела (вид спереди)Теперь, когда мы рассмотрели границы, давайте добавим еще один уровень знаний к исходному базовому определению грудной клетки.Грудная стенка фактически включает в себя полость или пространство, заполненное различными анатомическими структурами. Поскольку их так много, грудная полость разделена на несколько отделов, чтобы облегчить их локализацию. Средостение расположено по центру, граничит с двумя плевральными полостями , латерально. Средостение делится на верхнюю и нижнюю полости средостения. В свою очередь, последняя состоит из переднего отсека , среднего и заднего отсека.
Грудная полость сообщается с шеей через верхнее грудное отверстие и с брюшной полостью через нижнее грудное отверстие через анатомические пространства, пронизывающие диафрагму.
Внутри каждой полости и отсека находятся различные органы, грудные кровеносные сосуды, нервы и лимфатические узлы:
| Верхнее средостение | Тимус, трахея, пищевод, дуга аорты, брахиоцефальный ствол, левая общая сонная артерия, левая подключичная артерия, внутренние грудные артерии, верхняя полая вена, левая верхняя межреберная вена, брахиоцефальные вены, диафрагмальные нервы, блуждающие нервы, левый возвратный гортанный нерв проток, лимфатические узлы и сосуды |
| Переднее средостение | Часть вилочковой железы, жировая и соединительная ткань, лимфатические узлы, ветви внутренних грудных сосудов, грудинно-перикардиальные связки |
| Среднее средостение | Перикард, сердце, легочный ствол, восходящая аорта, легочные вены, верхняя полая вена, нижняя полая вена, бифуркация трахеи, главные бронхи |
| Заднее средостение | Пищевод, пищеводное сплетение, грудная аорта и ее ветви, непарная и полузиготная венозные системы, грудной проток, симпатический ствол, грудные чревные нервы |
| Плевральные полости | Плевры и легкие |
Кто бы мог подумать, что такое маленькое пространство может вместить столько структур? Чтобы упростить обучение, вот обзор наиболее важных из них:
Содержимое средостения (вид сбоку)Хотите подробнее? Выберите свои любимые учебные ресурсы из видео, статей или викторин и начните узнавать больше о грудных лимфатических узлах и нервно-сосудистой системе.
Нейроваскулярная сеть
Если вы внимательно посмотрите на предыдущую таблицу и диаграмму, вы увидите, что несколько основных артерий и вен проходят через грудную клетку. Все грудные артерии берут начало от аорты , а три самые большие — это брахиоцефальный ствол , левая общая сонная артерия и левая подключичная артерия . Несколько висцеральных артерий также снабжают кровью различные органы грудной клетки, включая бронхи, пищевод, перикард и несколько небольших артерий средостения.Грудная аорта также отдает теменные ветви грудным мышцам. К ним относятся задняя межреберная, верхняя диафрагмальная и парные подреберные артерии.
Что касается венозного оттока, основными венами грудной клетки являются: верхняя полая вена, непарная венозная система, добавочная гемизиготная вена, легочные вены, пищеводные вены, внутренние грудные вены, сердечные вены и верхние межреберные вены. Эти сосуды собирают всю дезоксигенированную кровь из мышц и органов грудной клетки, в конечном итоге направляя их в верхнюю полую вену .
Поскольку в грудной клетке находится несколько органов, основная иннервация является вегетативной и проявляется в виде висцеральных сплетений, расположенных рядом с каждым соответствующим органом. К ним относятся сплетения пищевода, сердца и грудного отдела аорты. Они формируются за счет симпатического ствола, грудных чревных нервов, возвратного гортанного нерва и блуждающего нерва.
Ознакомьтесь с нашей статьей об основных артериях, венах и нервах тела, чтобы узнать больше по этой теме.
Органы
Как вы видели выше, грудная клетка содержит не только грудные артерии, нервы и лимфатические сосуды. Он также содержит жизненно важные органы и структуры, такие как сердце, легкие, тимус, трахею и пищевод.
Одним из наиболее важных органов грудной клетки является сердце . Он размером со сжатый кулак, расположенный в среднем средостении в пределах перикардиального мешка . Этот мышечный насос получает прямую кровь через коронарный кровоток и состоит из четырех камер: двух предсердий и двух желудочков .Правая часть сердца обрабатывает дезоксигенированную кровь, а левая часть — насыщенную кислородом кровь. Несколько крупных кровеносных сосудов входят в сердце и выходят из него, по которым кровь поступает в легочных и системного кровообращения и обратно. Это: верхняя и нижняя полые вены, легочные артерии, аорта и легочные вены. Кровоток между предсердиями и желудочками регулируется сердечными клапанами (левым предсердно-желудочковым (митральным), правым предсердно-желудочковым (трикуспидальным), аортальным и легочным).Чтобы сердце билось и выполняло свои функции, оно имеет вегетативный нервный контроль, которому способствуют синоатриальный узел, атриовентрикулярный узел, пучок волокон Гиса и волокна Пуркинье.
Сердце in situ (вид спереди)Приведенная выше информация о сердце — это только верхушка айсберга. Если вы хотите глубже погрузиться в анатомические сложности этого мышечного органа, взгляните на следующие ресурсы.
Легкие являются частью дыхательной системы и являются местом газообмена и дыхания.Эти двусторонние структуры занимают плевральные полости и состоят из долей и бронхолегочных сегментов , разделенных трещинами . Воздух входит в легкие и выходит из них через сеть проходов, состоящую из трахеи, бронхов, бронхиол и альвеол. Несколько структур входят в каждое легкое через хилум : главный бронх, легочная артерия, две легочные вены, бронхиальные сосуды, легочное вегетативное сплетение, лимфатические узлы и сосуды, а также соединительная ткань.Каждое легкое окружено двумя слоями плевры (париетальным и висцеральным). Паренхима легких снабжается бронхиальными артериями и венами, а также легочным нервным сплетением.
Легкие in situ (вид спереди)Анатомическая структура легких и дыхательных путей может быть довольно сложной, поэтому мы предоставили вам дополнительные ресурсы ниже, чтобы помочь устранить любую путаницу. Кроме того, мы подготовили для вас специальную викторину об анатомии грудной клетки, которая поможет вам узнать больше обо всех структурах, связанных с грудной клеткой!
Тесно связана с легкими трахея — трубчатый орган.Он расположен кпереди от пищевода и заходит в верхнее средостение. Трахея является частью дыхательной системы и обеспечивает проход воздуха для входа и выхода из легких. Он окружен кольцами из хряща и разделяется на левый и правый бронхи под грудным углом. Эти бронхи продолжают движение к легким, разделяясь все дальше и дальше, пока не достигнут альвеол . Трахея получает артериальное кровоснабжение от нижних тироидных и бронхиальных артерий.Деоксигенированная кровь выводится из трахеи через брахиоцефальную, непарную и добавочную гемизиготные вены. Иннервация происходит через возвратный гортанный нерв и симпатический ствол.
Хотите узнать больше о трахее? Ознакомьтесь со следующими ресурсами:
Помимо трахеи, у нас есть еще один трубчатый орган. Пищевод представляет собой фиброзно-мышечную трубку, идущую от глотки до желудка. Он разделен на три части: шейный, грудной и брюшной.Пищевод является частью пищеварительной системы, и его роль заключается в транспортировке слюны, жидкостей и твердых веществ до желудка с помощью перистальтических сокращений. Два сфинктера (верхний и нижний) предотвращают отток частиц пищи или желудочного сока. Артериальное кровоснабжение пищевода происходит от нижней щитовидной артерии, грудной аорты и левой желудочной артерии. Деоксигенированная кровь отводится через несколько сосудов: нижние вены щитовидной железы, неполную и полузиготную венозные системы, межреберные вены, бронхиальные вены и короткие желудочные вены.Иннервация обеспечивается возвратным гортанным нервом, симпатическим стволом и нервным сплетением пищевода.
Пищевод in situ (вид спереди)Если вы хотите изучить анатомию пищевода, включая его артерии, вены и питающие его грудные нервы, перейдите в следующие учебные блоки
Теперь перейдем к небольшому органу, который называется тимус . На самом деле это лимфоидный орган, охватывающий верхнюю и переднюю полости средостения. Его основная роль — способствовать созреванию определенного подмножества иммунных клеток (Т-лимфоцитов) и начинает сокращаться после полового созревания.В результате у взрослых обычно больше нет вилочковой железы.
Анатомия женской груди
Грудь — это вторичный половой признак у женщин и наиболее заметный элемент передней грудной стенки. Основная функция женской груди — производство молока после рождения. Этой функции способствуют молочных желез , которые вырабатывают и выдавливают молоко в млечных протоков . Грудь прикреплена к коже грудной клетки с помощью поддерживающих связок (Купера), покрывающих две основные мышцы, называемые большой грудной мышцей и передней зубчатой мышцей.
Анатомия женской груди (вид сбоку)Они снабжены несколькими артериями грудной стенки, а именно ветвями внутренней грудной, подмышечной, боковой грудной, торакоакромиальной и задней межреберной артерии. Подмышечные и внутренние грудные вены отвечают за отток вен, в то время как нервное питание осуществляется ответвлениями от межреберных нервов.
Артерии и вены женской груди (вид спереди)Хотите узнать больше об этой структуре? Взгляните на наши ресурсы ниже:
Анатомия, грудная клетка — StatPearls — Книжная полка NCBI
Введение
Грудная клетка — это область между животом внизу и корнем шеи вверху.[1] [2] Он образуется из грудной стенки, ее поверхностных структур (груди, мышц и кожи) и грудной полости.
Тщательное понимание анатомии и функции грудной клетки поможет идентифицировать, дифференцировать и лечить множество патологий, которые могут возникать в грудной клетке. В этой статье мы рассмотрим общую анатомию грудной клетки и затронем некоторые клинические аспекты.
Структура и функции
Грудная стенка
Грудная стенка образована 12 ребрами, 12 грудными позвонками, хрящом, грудиной и пятью мышцами.[1] Он участвует в движении, дыхании и защите грудной полости. [3] [4]
Тела грудных позвонков и межпозвонковые диски составляют заднюю грудную стенку. [4] Каждое ребро сочленяется с двумя параллельными телами позвонков и изгибается в стороны, вперед и вниз. Первые семь истинных ребер сочленяются с грудиной спереди, ложные ребра 8-10 имеют хрящевые отростки для сообщения с грудиной, в то время как плавающие ребра 11 и 12 не сообщаются с грудиной, образуя костный каркас грудной стенки.
Мышцы грудной стенки — от поверхностных до глубоких — это наружная межреберная, внутренняя межреберная, самая внутренняя межреберная, подреберная (сзади) и поперечная грудная мышца (передняя). [5] Эти мышцы работают при дыхании, перемещая ребра, тем самым изменяя объем грудной полости. Примечательно, что некоторые мышцы прикреплены к грудной клетке, являются поверхностными или выступают в качестве продолжения грудной клетки. Эти мышцы работают, чтобы двигать плечевой пояс, позвоночник, грудную клетку и таз, а также помогают в дыхании.
Ткань груди присутствует над передней грудной стенкой, поверхностно по отношению к большой грудной мышце. [6] Ткань груди состоит из молочных желез, фиброзной ткани, жира, ареолярного комплекса и соска.
Грудная полость
Грудная полость находится глубоко от грудной стенки, выше диафрагмы и ниже корня шеи (грудного отверстия) [2]. Грудная полость содержит органы и ткани, которые функционируют в дыхательной (легкие, бронхи, трахея, плевра), сердечно-сосудистой (сердце, перикард, магистральные сосуды, лимфатические сосуды), нервной (блуждающий нерв, симпатическая цепь, диафрагмальный нерв, возвратный гортанный нерв), иммунная (тимус) и пищеварительная (пищевод) системы.
Грудную полость обычно можно разделить на хорошо развитые отделы [2]. В первую очередь плевральные полости и средостение. Есть две плевральные полости, которые содержат соответственно левое и правое легкие и плевру. Средостение является центральным и находится между двумя двусторонними плевральными полостями. Средостение доходит до внутренней границы грудины спереди, внутренней границы тел грудных позвонков сзади и охватывает всю вертикальную длину грудной полости.
Горизонтальная плоскость (также известная как грудная плоскость) через угол грудины (соединение рукоятки и тела грудины), пересекающая соединение T4-T5 позвонков, разделяет верхнее и нижнее средостение. [2] Нижнее средостение подразделяется на передний, средний и задний отделы передней и задней поверхностями перикарда. Переднее средостение находится кпереди от перикардиального мешка, среднее средостение содержит сердце и перикард, а заднее средостение — кзади от перикардиального мешка.
Общее содержимое каждого отсека средостения следующее:
Эмбриология
Развитие эмбриона претерпевает формирование трех отдельных слоев (триламинарный диск).Эти слои известны как внешняя эктодерма, средняя мезодерма и внутренняя энтодерма. Вдоль средней линии дифференцировка нервных клеток формирует нервную трубку, которая продолжает развитие в мезодерме. Складывание таким образом, что энтодерма становится интернализованной, дает трехслойную трубчатую структуру, из которой берут начало все структуры грудной клетки.
Грудная стенка
Во время развития параксиальные сомиты мезодермы формируются на противоположных сторонах нервной трубки.[7] Дифференциация сомитов образует кости, хрящи, мышцы и дерму. [1] Кроме того, удлинение и складывание приводят к развитию грудной стенки и закрытию грудной полости.
Грудная полость
Сердечно-сосудистая система берет свое начало из слоя мезодермы в результате слияния сердечных миобластов, так называемого кардиогенного поля. [8] [9] Это поле изначально имеет форму подковы, но вращается, образуя примитивную сердечную трубку. Дифференциация эндотелиальных клеток, клеток миокарда и клеток перикарда формирует трубку, которая направляет кровь из венозной системы в примитивную аорту (в направлении от каудального к головному).Через три недели удлинение и изгиб трубки формируют сердечную петлю. Разрастание и распад клеток образуют желудочки, перегородку, клапаны и трабекулы сердца. При рождении ряд физиологических изменений приводит к перфузии легких, в частности, к изменению кровотока через овальное отверстие и закрытию артериального протока.
Дыхательная система берет начало от вентральной стенки примитивной энтодермы передней кишки в виде дивертикула на сроке от 3 до 6 недель [10]. Этот дивертикул удлиняется каудально, образуя параллельную трубку (примитивная трахея) кпереди от передней кишки (примитивный пищевод).Трахея образует бронхиальные зачатки каудально, давая начало будущим долям легких (две слева и три справа). Плевра формируется из окружающей мезодермы, охватывающей зачатки бронхов. Морфогенез и дифференциация зачатков бронхов приводит к развитию бронхиального дерева, бронхиол, альвеол и сосудистой сети легких. Производство сурфактанта в легких начинается на 24 неделе и может предотвратить ателектаз на 32 неделе. Альвеолы продолжают созревать до восьми лет после родов.
Тимус развивается в грудной полости и берет свое начало из вентрального третьего глоточного кармана. [11] Хотя при рождении вилочковая железа большая, вилочковая железа регрессирует во взрослую жизнь.
Кровоснабжение и лимфатика
Грудная стенка
Грудная стенка имеет обильное коллатеральное кровоснабжение. [4]
Глубокая сосудисто-нервная плоскость грудной стенки находится между самой внутренней межреберной мышцей и внутренней межреберной мышцей. Здесь задние межреберные артерии (ветви подключичной и аорты) проходят чуть ниже каждого ребра и дают коллатеральные межреберные ветви, которые меньше по размеру и проходят чуть выше каждого ребра.[12] Эти артерии заканчиваются сообщением с передними межреберными артериями.
Спереди кровоснабжение грудной стенки происходит преимущественно от внутренних молочных (грудных) артерий, которые проходят в глубь реберных хрящей от подключичной артерии. [4] [13] По мере того, как внутренняя артерия молочной железы опускается, она отдает передние межреберные ветви и перфорации, прежде чем оканчивается мышечно-диафрагмальной и верхней надчревными артериями. Внутренние артерии молочной железы и перфораторы обычно используются в качестве трансплантатов при шунтировании сердца и в качестве сосудов-реципиентов для хирургических лоскутов.
Боковая стенка грудной клетки кровоснабжается от ветвей подмышечной артерии (торакодорсальная, латеральная грудная и торакоакромиальная артерии).
Кровоснабжение задней грудной стенки осуществляется за счет дорсальных ветвей задних межреберных артерий и дорсальной лопаточной артерии.
В нижней части коллатерализация крови происходит из поверхностных и глубоких нижних надчревных артерий.
Грудная полость
Великие сосуды преимущественно расположены в верхнем и заднем средостении, хотя они берут начало / заканчиваются в сердце (среднее средостение).[14] Эти сосуды включают аорту, верхнюю полую вену, легочную артерию, легочные вены и нижнюю полую вену.
Аорта отходит от левого желудочка сердца и сводится вверх и кзади. Вблизи начала аорты (выше аортального клапана) аорта снабжает сердце кровью через левую и правую коронарные артерии. На дуге аорты отщепляются три ветви, которые в конечном итоге снабжают головку, верхнюю конечность и грудную стенку. Эти артерии — брахиоцефальный ствол, левая общая сонная артерия и левая подключичная артерия.Когда аорта опускается кзади от сердца в левом паравертебральном желобе, от 3-й до 11-й задние межреберные артерии отщепляются и снабжают грудную стенку. Аорта покидает грудную клетку, прокалывая диафрагму на уровне Т12.
Венозная система обычно повторяет артериальную, за исключением некоторых различий. [15] Кровь возвращается в сердце (правое предсердие) либо через верхнюю полую вену, либо через нижнюю полую вену. Верхняя полая вена отводит кровь из двусторонних брахиоцефальных вен и непостоянной венозной системы.Нижняя полая вена проходит небольшое расстояние после прокола диафрагмы на уровне Т8, чтобы слить кровь из брюшной полости и нижних конечностей в дно правого предсердия.
Неполная венозная система состоит из полузиготных, дополнительных непирогенных и непарных вен. [15] Гемозиготные и дополнительные непрямые вены дренируют левые задние межреберные вены и сообщаются с левой общей подвздошной веной. Неполная вена отводит правые задние межреберные вены, полузиготные и дополнительные неположенные вены к верхней полой вене.
Лимфатическая система всего тела, за исключением правой верхней конечности и правой стороны головы, отводится через грудной проток. [16] [15] В грудной клетке грудной проток протыкает диафрагму через перерыв в аорте, поднимается прямо перед телами грудных позвонков и впадает в место соединения левой подключичной и внутренней яремных вен. Правый лимфатический проток обеспечивает лимфодренаж к правой стороне головы и правой верхней конечности в правую брахиоцефальную вену.
Нервы
Грудная стенка
Грудные спинномозговые нервы от Т1 до Т12 выходят через межпозвонковые отверстия и разветвляются на переднюю и заднюю ветви ветви [17] [18]. Передние ветви ветви (межреберные нервы) проходят вместе с задними межреберными сосудами чуть ниже каждого ребра в сосудисто-нервном пространстве (между самой внутренней межреберной мышцей и внутренней межреберной мышцей). При их течении ответвляются боковые, боковые кожные и передние кожные ветви.Ветви передней ветви иннервируют кожу над ребрами и мышцами грудной стенки. Ветви задней ветви ветви иннервируют кожу над задней грудной стенкой и мышцами позвоночника.
Плечевое сплетение берет начало от спинномозговых нервов от С5 до Т1 и расположено выше грудной клетки. [19] По мере формирования стволов, отделов и связок нервы ответвляются, чтобы снабжать мышцы поверхностными к грудной стенке; это включает спинной лопаточный, медиальный и латеральный грудные нервы, длинный грудной и грудной нервы.
Грудная полость
Симпатическая нервная система тела образована двумя преганглионарными нейронами и одним постганглионарным нейроном от T1 до L2. [20] Синапсы нейронов в спинном мозге, симпатическом ганглии и органе-мишени. Преганглионарный нейрон спинного мозга короток по длине, в результате чего симпатический ганглион находится рядом с межпозвонковым отверстием, глубоко в ребрах и латеральнее грудных позвонков. Грудные симпатические ганглии сообщаются с шейными и поясничными симпатическими ганглиями, образуя симпатическую цепь.Постганглионарные нейроны симпатической цепи иннервируют ряд структур, включая сердце, легкие, сосуды, тимус, пищевод и кожу.
Блуждающий нерв отвечает за парасимпатическую иннервацию грудной полости. [21] Он присутствует с обеих сторон и проникает в грудную клетку в пределах сонной артерии через общую сонную артерию и внутреннюю яремную вену. Спускаясь в верхний и задний отделы средостения, блуждающий нерв посылает ветви к сердечному сплетению, легочному сплетению и пищеводному сплетению.Блуждающий нерв выходит из грудной полости через пищеводный перерыв диафрагмы. Повреждение блуждающего нерва может вызвать ряд симптомов, включая дисфагию, тахикардию, гипертонию, изменения слуха и голоса.
Левый возвратный гортанный нерв ответвляется от левого блуждающего нерва на уровне дуги аорты. [17] [22] Он проходит медиально, ниже дуги аорты и поднимается вверх, чтобы войти в шею. Правый возвратный гортанный нерв не входит в грудную полость, а проходит под правой подключичной артерией от правого блуждающего нерва.Паралич возвратного гортанного нерва поражает мышцы гортани. [23]
Диафрагмальный нерв берет начало от спинномозговых нервов С3 по С5 с обеих сторон. [17] [24] Он входит в грудную клетку через верхнее грудное отверстие и спускается кпереди от корней легкого, латеральнее перикарда и заканчивается у мышцы диафрагмы. Паралич диафрагмального нерва может вызвать частичный или полный паралич диафрагмы, что может серьезно повлиять на дыхание.
Мышцы
Есть пять мышц грудной стенки.[5] От поверхностного к глубокому, это внешний межреберный, внутренний межреберный, самый внутренний межреберный, подреберный (задний) и поперечный грудной (передний). Эти мышцы изменяют объем грудной полости, чтобы произошло дыхание.
Поверхностные мышцы грудной стенки участвуют в движении плечевого пояса, грудной стенки и позвоночника. [5] [4] К этим мышцам относятся большая и малая грудная мышца, передняя зубчатая мышца, костная мышца levatores, мышцы-разгибатели позвоночника, а также верхняя и нижняя задняя зубчатая мышца.
Диафрагма — важная мышца для дыхательной функции. Он образует нижнюю границу грудной полости, отделяющую брюшную полость от грудной клетки. По мере того, как он сжимается, он увеличивает объем грудной полости, что приводит к вдоху.
Другие мышцы, которые прикреплены к грудной стенке, но действуют преимущественно как продолжение грудной клетки, включают лестничную, кивально-ключично-сосцевидную и подключичную мышцы выше. Мышцы, распространяющиеся снизу, включают квадратную мышцу поясницы, большую / малую поясничную мышцу, внешнюю косую мышцу, внутреннюю косую мышцу, поперечную мышцу живота и прямую мышцу живота.
Физиологические варианты
Situs inversus — это редкое врожденное заболевание, при котором висцеральные органы грудной клетки и брюшной полости перевернуты по вертикальной оси. [25] Это состояние приводит к тому, что сердце и желудок находятся преимущественно с правой стороны, а печень и желчный пузырь — с левой. Это состояние не вызывает никаких симптомов, но может быть связано с повышенным риском сердечных заболеваний. Клиническое обследование и исследования органов потребуют зеркального отражения в вертикальной плоскости.
Декстрокардия — это редкое врожденное заболевание, при котором перевернулось только сердце по вертикальной оси. Хотя декстрокардия обычно протекает бессимптомно, обычно присутствуют и другие сердечные аномалии.
90% врожденных аномалий грудной стенки включают pectus excatum (вдавление грудины) и pectus carinatum (выпячивание грудины). [26] Пациенты обычно протекают бессимптомно, но у некоторых могут наблюдаться ограничения физической активности. Хирургическое вмешательство может исправить обе аномалии и показано, когда деформация серьезна и оказывает значительное влияние на жизнь пациента психологически или физически.
Хирургические аспекты
Грудная стенка может быть проколота или разрезана по различным показаниям. [27] [28] [29] [30] Установка дренажа по средней подмышечной линии 4-го или 5-го межреберья выполняется при пневмотораксе. Декомпрессия иглой по срединно-ключичной линии 2-го межреберья — процедура натяжного пневмоторакса; перикардиоцентез выполняется чуть ниже мечевидного отростка под углом от 15 до 30 градусов к коже, заднебоковая торакотомия — распространенный метод доступа к легким и пищеводу, переднебоковая торакотомия может обеспечить доступ к сердцу, легким и пищеводу, медиана стернотомия позволяет получить доступ к сердцу.
Чрескожное вмешательство обеспечивает доступ к сердцу и сосудам сердца и легких. [31] [32] Торакальный хирург выполняет эту процедуру, вводя катетер через артерии верхней или нижней конечности.
Клиническая значимость
Новообразование средостения может возникать в результате различных заболеваний, обычно от лимфомы, бронхогенной карциномы, туберкулеза, полноклеточного рака, тимомы и метастазов. [33] В зависимости от размера и местоположения образования существует вероятность закупорки крови, воздуха, лимфы или пищи.Структуры с низким давлением, такие как вены, лимфатические сосуды и пищевод, могут сжиматься. Артерии, дыхательные пути, камеры сердца и нервы потенциально могут сдавливаться, но для того, чтобы произойти физиологические изменения, потребуется большее внешнее давление. Полезно подумать о том, в каком отделе грудной полости находится образование, чтобы понять, какие структуры могут обструкции, например, образование в верхнем средостении около правой брахиоцефальной вены будет первоначально сдавливать правую брахиоцефальную вену и правый лимфатический проток, в результате чего при венозном застое и лимфедеме правой верхней конечности.
Переломы ребер могут по-разному влиять на окружающие анатомические структуры. Множественные переломы ребер, приводящие к тяжелой грудной клетке, изменяют нормальную физиологию грудной стенки; сегмент цепа парадоксальным образом движется во время дыхания, снижая эффективность вентиляции. [34] Механизм перелома может привести к повреждению межреберных мышц, сосудов и нервов, что приведет к слабости, кровоизлиянию и параличу мышц, соответственно. Поверхностное смещение ребра может повредить мышцы, сосуды и кожу грудной клетки.Смещение ребра внутрь приведет к прокалыванию плевры раньше легкого; это может вызвать кровотечение в плевральной полости или легком. Прямое сообщение между плевральной полостью и воздухом за пределами грудной стенки может привести к пневмотораксу (скоплению воздуха в плевральной полости). Напряженный пневмоторакс возникает, если объем воздуха в плевральной полости приводит к смещению средостенных структур от напряженного пневмоторакса [35]. Это состояние обычно возникает при создании системы с односторонним клапаном, и воздух продолжает поступать в плевральную полость при вдохе, не выходя наружу.Это состояние поддается лечению путем введения иглы через второе межреберье, чтобы освободить пневмоторакс.
Скопление жидкости в перикардиальном пространстве (перикардиальный выпот) в конечном итоге ограничивает пространство сердца в среднем средостении. [36] Это состояние может создавать внешнее давление на сердечную мышцу и магистральные сосуды, которые входят в перикардиальное пространство и достигают сердца. Внешнее давление (тампонада сердца) может препятствовать току крови в сердце и ограничивать эффективность диастолы.Здесь требуется перикардиоцентез для дренирования содержимого полости перикарда.
Аневризма и расслоение аорты могут возникать в различных областях грудной полости; в конечном итоге это повлияет на разные ветви артерий, что изменит тяжесть заболевания [37]. Расслоение аорты типа A (расслоение, начинающееся проксимальнее левой подключичной артерии) в отличие от расслоения аорты типа B (расслоение, начинающееся дистальнее левой подключичной артерии, имеет дополнительный потенциал для обструкции коронарных артерий и общих сонных артерий, что приводит к инфаркту миокарда и гипоперфузии головного мозга соответственно .Это рассуждение требует, чтобы расслоение аорты типа А — это неотложная медицинская помощь, лечение которой, вероятно, предполагает хирургическое вмешательство, а не только антигипертензивные препараты.
Непрерывное обучение / обзорные вопросы
Рисунок
Лимфатические сосуды грудной клетки, правый лимфатический проток, средостенные узлы и сосуды, межреберные узлы и сосуды, Receptaculum chyli, общий ствол кишечника, преаортальные узлы и сосуды. Предоставлено Gray’s Anatomy Plates
Рисунок
Плевры, грудная клетка, вид спереди; показаны отношения плевры и легких к грудной стенке, плевра синим цветом; легкие фиолетового цвета.Предоставлено Анатомическими пластинами Грея
Рисунок
Плевры, боковой вид грудной клетки; показаны отношения плевры и легких к грудной стенке, плевра синим цветом; легкие фиолетового цвета. Предоставлено Gray’s Anatomy Plates
Рисунок
Средостение, поперечный разрез грудной клетки, показывающий содержимое среднего и заднего средостения, левого диафрагмального нерва, сердца, легких, легочной плевры, реберной плевры. Предоставлено Анатомическими пластинами Грея
Рисунок
Анатомия поверхности грудной клетки, левой стороны грудной клетки, трапеции, большой грудной мышцы, передней зубчатой кости, косой мышцы живота, прямой мышцы живота, широчайшей мышцы спины.Предоставлено Gray’s Anatomy Plates
Ссылки
Кости грудной клетки
Положите руки на грудь и сделайте глубокий вдох. Почувствуете, как расширяется ваша грудь? Это ваша грудная клетка — или грудная клетка, как ее чаще называют — прижимается к вашим рукам. Без грудной клетки некоторые из наиболее важных органов вашего тела были бы незащищены, и ваше туловище было бы совершенно бесформенным. Представьте, что вы ходите с легкими где-то около живота, а ваш плечевой пояс сжимается.Не очень хорошая мысль.
Грудная клетка, гибкий каркас из костей и хрящей, имеет коническую форму. Он сужается вверху и расширяется, чтобы вместить и защитить некоторые важные органы дыхания и кровообращения, то есть легкие и сердце. Грудная клетка придает структуру верхней части туловища. У женщин клетки меньше, чем у мужчин; емкость меньше, а грудина короче и выше.
Изображение из Атласа анатомии человека.
Обратите внимание на вид спереди грудной клетки выше: передняя часть грудной клетки включает семь пар позвоночно-грудных ребер (настоящие ребра), которые сочленяются с грудиной, удлиненная уплощенная кость.Есть также три пары вертеброхондральных ребер (ложных ребер) — каждое ложное ребро прикрепляется к хрящу ребра прямо над ним.
Изображение из Атласа анатомии человека.
Взгляните сзади на грудную клетку, и вы найдете еще две пары ребер; это позвоночные ребра (плавающие ребра). Кзади все 24 ребра сочленяются с позвонками грудного отдела позвоночника.
Как и все остальное в теле, ребра, составляющие грудную клетку, не являются пустыми изгибами костей.Ребра сложны сами по себе. Давайте взглянем!
| Знаете ли вы? Грудная клетка является частью осевого скелета, который также включает скелет гортани, позвоночный столб и череп. |
Анатомия позвоночно-грудного ребра
Настоящие ребра, ложные ребра и плавающие ребра имеют головку, шею и стержень. Все ребра грудной клетки сочленяются с позвонками и каждое имеет реберную бороздку для прохождения межреберных сосудов и нерва.Глядя на 24 ребра вместе, можно подумать, что ребра различаются только размером. Но они тоже различаются по форме. Для удобства рассмотрим особенности костных ориентиров на седьмом позвоночно-грудном ребре (7-е истинное ребро). Это помогает сформировать первую секцию клетки.
Ребро 07 (R). Изображение из Атласа анатомии человека.
Ориентир | Характеристики |
Вал (оранжевый) | Самая длинная часть кости; дает прикрепление к межреберям, наружной косой мышце, поясничной подвздошной мышце и грудной клетке, костной мышце levatores и передней зубчатой мышце |
Бугорок (оливковый) | Превосходство, которое соединяется с поперечным отростком T07 |
Шейка (темно-серая) | Место прикрепления передней реберно-поперечной связки |
Голова (розово-оранжевая) | Сочленяется с телами T06 и T07 и действует как место прикрепления межсуставной связки |
Реберный хрящ (неоново-зеленый) | Хрящ, позволяющий ребрам двигаться; место прикрепления диафрагмы, большой грудной мышцы, прямой мышцы живота и поперечной мышцы грудной клетки |
Реберная борозда (пурпурная) | Борозда на внутренней части кости, через которую проходят межреберные нервы и сосуды |
Аномалии грудной клетки
Шейное ребро
Хотя большинство из нас рождаются с 12 наборами ребер, нередко бывает нормальная дисперсия или два.Есть шанс, дорогой читатель, что у вас может быть больше, чем обычно, ребер. Сумасшедший, правда? В большинстве случаев избыточные ребра могут быть безвредным вариантом, но в некоторых случаях это может вызвать проблемы.
Шейное ребро — нормальный вариант. Шейное ребро — это врожденное заболевание, при котором одно дополнительное ребро возникает перед первым нормальным набором ребер (01). Оно маленькое, и его часто называют «шейным ребром» из-за его расположения. Шейное ребро присутствует только у 0,5% населения и чаще встречается у женщин, чем у мужчин.В более редких случаях у человека может быть дополнительный набор шейных ребер.
Шейное ребро обычно протекает бессимптомно, но в некоторых случаях оно может вызвать синдром грудного выхода из-за сдавливания плечевого сплетения или подключичных сосудов. Симптомы включают боль почти всегда, а также изменение цвета рук, слабость кисти или руки и скованность.
Ребро короткое
Короткое ребро не является клинически значимым вариантом и, таким образом, названо в честь случая, когда среднегрудная реберная дуга короче, чем должна быть, не по вине травмы или хирургического вмешательства.Короткое ребро встречается примерно у 16% популяции, из них только 8% встречается с правой стороны.
Сундук с воронкой
В отличие от этого, pectus excatum или воронкообразная грудь — это углубление грудины, из-за которого кожа становится вогнутой. В некоторых случаях воронкообразная грудь является косметической проблемой, но в других она может привести к нарушению дыхания, смещению сердца, снижению плотности сердца и боли в груди.
Теперь я хочу, чтобы вы снова положили руки на грудь и сделали глубокий вдох.Почувствуйте, как 12 наборов костей растягиваются напротив ваших пальцев. Если вы когда-нибудь застрянете на том, что делает ваша грудная клетка, думайте об этом как о полицейской силе вашего тела: она формирует и защищает.
Не забудьте подписаться на блог Visible Body , чтобы узнать больше об анатомии!
Вы профессор (или знаете кого-то)? У нас есть отличные наглядные пособия и ресурсы для вашего курса анатомии и физиологии! Подробнее здесь.
Похожие сообщения:
— 3D-скелетная система: Атлас, ось и атланто-осевая связь
— 3D-скелетная система: функция клиновидной кости
— 3D скелетная система: тазовый пояс
Дополнительные источники:
Курихара, Ю.и др. (1999). Ребра: анатомические и рентгенологические аспекты . Рукопись представлена для публикации, отделение радиологии, медицинский факультет университета Святой Марианны, город Кавасаки, Кангава, Япония.
Фрейшмидт, Дж., Броссман, Дж., Винс, Дж., И Штернберг, А. (2002). Границы нормальных и ранних патологических изменений Келера / Циммера при рентгенографии скелета . (5-е изд.). Германия: Тиме.
Рентгеновская анатомия грудной клетки — Введение в учебное пособие
Ключевые моменты
Связанные руководства
В этом учебном пособии описываются важные анатомические структуры, видимые на рентгеновском снимке грудной клетки.Эти структуры обсуждаются в определенном порядке, чтобы помочь вам разработать собственный систематический подход к просмотру рентгеновских снимков грудной клетки.
К концу учебного курса вы познакомитесь со всеми важными видимыми структурами грудной клетки, которые следует проверять всякий раз, когда вы смотрите на рентгеновский снимок грудной клетки. В руководстве также обсуждаются анатомические структуры, которые не так легко увидеть, но становятся видимыми, когда они отклоняются от нормы из-за болезни. Вы узнаете больше об этих структурах и заболеваниях в учебнике по рентгенологическим аномалиям грудной клетки.
Перед тем, как начать, взгляните на обычный рентгеновский снимок грудной клетки ниже.
Нормальная рентгенологическая анатомия грудной клетки
Наведите указатель мыши на изображение, чтобы показать / скрыть результаты
Нажмите на изображение, чтобы показать / скрыть результаты
Щелкните изображение, чтобы выровнять его с верхней частью страницы
Нормальная рентгенологическая анатомия грудной клетки
Видимые структуры
Важные скрытые / невидимые структуры
луч000 Рентген грудной клетки Многие структуры грудной клетки легко видны на рентгеновском снимке грудной клетки.Другие важные структуры, такие как плевра, становятся видимыми только при аномалиях, а некоторые вообще не видны, например диафрагмальный нерв.Свидетельство об оценке вашего курса
Доступна сертифицированная оценка прохождения курса, основанная на материалах этого руководства и связанных с ним разделов.
Все сертифицированные оценки прохождения онлайн-курсов, предоставленные мастер-классом по радиологии, присуждают кредиты CPD / CME в соответствии со схемой CPD Королевского колледжа радиологов, Лондон, Великобритания.
Хирургическая анатомия грудной клетки
Первый онлайн:
Abstract
Грудная стенка состоит из костно-хрящевой горловой клетки, соединяющих мышц, мышц наверху, фасции, нервов и сосудистой сети, подкожной клетчатки, кожи и молочных желез, которые лежат внутри подкожной клетчатки. ткань.Грудная клетка прикреплена к грудине в месте схождения ребер, выходящих из позвонков. Мышцы грудной стенки, окруженные мышцами верхних конечностей, включают внешние и внутренние межреберные мышцы и диафрагму, которая отделяет грудную полость от брюшной полости. 12 пар грудных спинномозговых нервов делятся на переднюю и заднюю главные ветви для питания грудной стенки. Передние ветви образуют межреберные нервы, которые также обеспечивают ветви, иннервирующие мышцы, кожу и другие структуры грудной клетки.Грудная стенка получает кровоснабжение от подключичной артерии, подмышечной артерии и грудной аорты и дренируется межреберными венами в неположенные вены и верхнюю полую вену. В этой главе будет описана анатомия грудной стенки и выделены некоторые аспекты хирургического вмешательства.
Ключевые слова
Хирургия грудной стенки Грудина Ребра Межреберные позвонки Диафрагма Грудное отверстие Молочная железаЭто предварительный просмотр содержимого подписки,
войдите в систему, чтобы проверить доступ.
Рекомендуемая дополнительная литература
Информация об авторских правах
© Springer-Verlag Berlin Heidelberg 2017


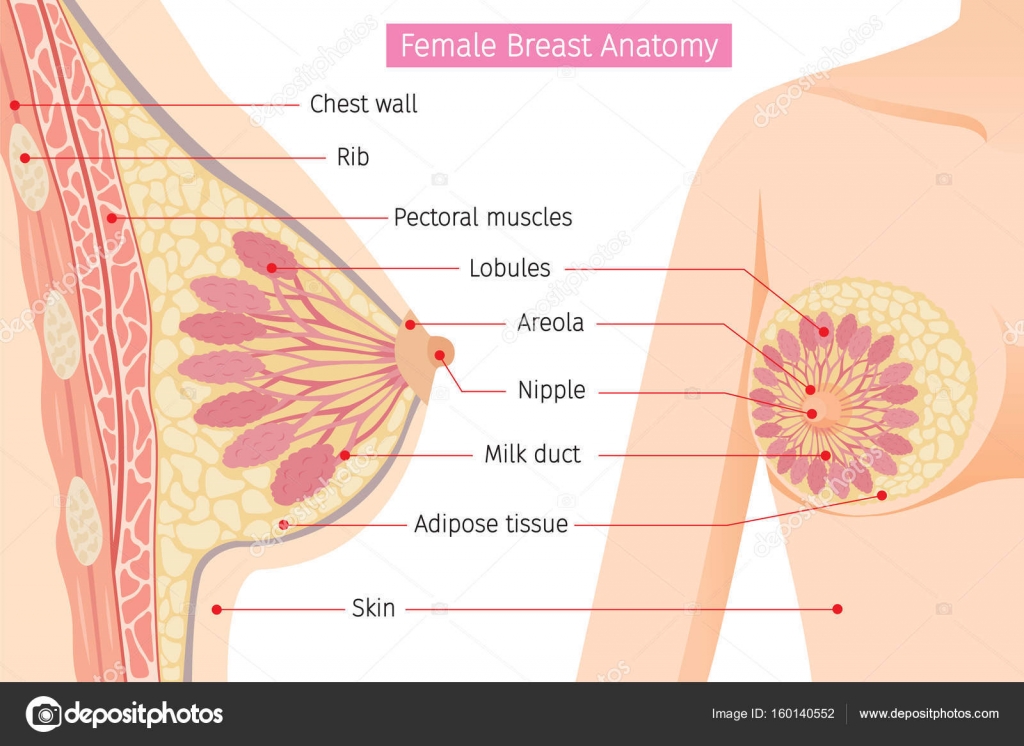 Наименее дифференцированы и известны как «девственные», так как представляют незрелую женскую грудь до наступления ежемесячных менструаций (менархе). В дольках I типа от 6 до 11 протоков.
Наименее дифференцированы и известны как «девственные», так как представляют незрелую женскую грудь до наступления ежемесячных менструаций (менархе). В дольках I типа от 6 до 11 протоков.