Синдром грушевидной мышцы — manumed.pro
Синдром грушевидной мышцы, нейропатия седалищного нерва — одна из самых распространенных проблем, приводящих к болям в поясничной, ягодичной области и болям по задней поверхности ноги. Что бы немного углубиться в этот вопрос давайте рассмотрим анатомию грушевидной мышцы, механизмы возникновения заболевания и способы лечения.
 Анатомия Грушевидной мышцы.
Анатомия Грушевидной мышцы.
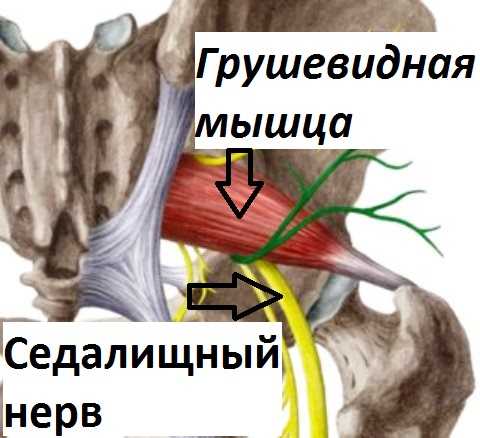
Мышца имеет вид плоского равнобедренного треугольника, основание которого совпадает с ее началом на передней поверхности креnсца латеральнее II-IV крестцовых отверстий. Конвергируя, мышечные пучки направляются кнаружи и, выйдя из полости малого таза через большое седалищное отверстие переходят узкое и короткое сухожилие, прикрепляющиеся к верхушке большого вертела. Проходя через большое седалищное отверстие, мышца полностью его не занимает, оставляя по верхнему и нижнему краям небольшие щели, пропускающие сосуды и нервы.
Верхнюю щель занимает верхняя ягодичная артерия и нерв. В нижней щели проходит седалищный нерв и нижняя ягодичная артерия.
Функция грушевидной мышцы заключается в отведении бедра и ротации его кнаружи, а при иксированной ноге она может отклонять таз в сторону и кпереди.
Иннервируется ветвями крестцового сочленения, из S-1,S-2 спинномозговых корешков.
Кровоснабжение идёт из верхней и нижней ягодичных артерий.
Причины Синдрома грушевидной мышцы:
К СГМ могут приводить первичные и вторичные причины. К первичным относятся непосредственные изменения в самой грушевидной мышце, которые могут возникать при:
- растяжениях
- переохлаждении
- перетренерованности мышцы,
- осложнения после инъекций лекарственных препаратов в большую ягодичную и непосредственно в грушевидную мышцу
- травме пояснично – крестцовой и ягодичных областей
- психический стрессовый фактор

- болезни позвоночника: остеохондроз, пояснично-кресцовый радикулит и как следствие — рефлекторный спазм грушевидной мышцы
- заболевания крестцово-подвздошного сочленения
- заболеваниях органов малого таза, гинекологические заболевания
Грубо процентное соотношение первичных и вторичных причин можно соотнести как 50/50. В происхождении синдрома основная роль отводится формированию туннельного механизма в области нижнеягодичного отверстия, где проходят ствол седалищного нерва и нижняя ягодичная артерия. Патологическое напряжение мышцы, ротирующей бедро кнаружи, способно вызвать компрессию нерва и сосуда путем их сжатия между самой мышцей и крестцово-остистой связкой.
Жалобы больных при синдроме грушевидной мышцы:
- ноющая, тянущая, «мозжащая» боль в ягодице
- боль в крестцово-подвздошном и тазобедренном суставах
- боль по задней поверхности бедра и голени
Провоцирующими факторами являются переохлаждение, перемена погоды, стрессовые ситуации. Иногда снижаются ахиллов рефлекс, поверхностная чувствительность.
Пальпаторно легко определяется гипертонус мышцы. Ее растяжение поворотом голени кнаружи в положении пациента лежа на животе резко усиливает тонус мышцы и болезненные переживания. Также болезненность определяется при пальпации отдела крестцово-подвздошного сочленения.
 Проводятся следующие мануальные тесты:
Проводятся следующие мануальные тесты:
- Симптом Бонне-Бобровниковой. Пассивное приведение бедра с одновременной ротацией его внутрь.
- Симптом Виленкина. Поколачивание по ягодице (с больной стороны). При этом возникает боль, распространяющаяся по задней поверхности бедра.
- Симптом Гроссмана. При ударе молоточком или сложенными пальцами по нижнепоясничным или верхнекрестцовым остистым отросткам происходит сокращение ягодичных мышц.
Лечение:
Естественно, успешное лечение напрямую зависит от четкой диагностики и выявления причины заболевания. Если первопричина кроется в локальном изменении мышцы, то достаточно хороший эффект достигается простой релаксацией мышцы (ПИР — постизометрическая релаксация). Если это вторичный синдром — то лечение следует проводить комплексно, с устранением первичных проблем. И в том и другом случае средства мануальной терапии являются наиболее эффективными, и позволяют устранить не только симптоматику, но и убрать корень болезни.
ЛФК:
При начале заболевания и предупреждении его развития, если оно вызвано первичными причинами необходим комплекс специальных упражнений, который позволит релаксировать грушевидную мышцу.
Эффективные упражнения при синдроме грушевидной мышцы.
При подготовке статьи были использованы:
«Атлас анатомии человека», Р. Д. Синельников
«Мануальная медицина», Г. А. Иваничев
Недра Интернета для поимки картинок
manumed.pro
Синдром грушевидной мышцы. Анатомия, причины, симптомы, лечение.
Синдром грушевидной мышцы — редкий диагноз в истории болезни. Мало кто знает, где находится эта глубоко законспирированная мышца, какую функцию выполняет и какую роль играет при воспалении седалищного нерва. А ведь на практике более половины больных пояснично-крестцовым радикулитом с отдающими в ногу упорными болями по ходу седалищного нерва, которые не купируются обычной противовоспалительной терапией, страдают именно этой патологией. Но почему-то и врачам, и пациентам больше по душе всевозможные «остеохондрозы», «люмбоишиалгии» и «радикулиты» — диагнозы, отражающие не причины или механизмы болезни, а только общую картину. Действительно, «боль в пояснице» гораздо понятнее какого-то там плодового-яблочного синдрома.
Анатомия грушевидной мышцы
Грушевидная мышца (потрясен юмором или образным мышлением античных анатомов! Где они тут усмотрели грушу?)
расположена в глубине ягодичного мышечного массива, и пропальпировать ее удается только при наличии выраженного болевого синдрома. Она берет начало от крестца и прикрепляется к большому вертелу бедра. На первый взгляд ничего особенного, но грушевидная мышца почти полностью заполняет собой большое седалищное отверстие таза — Фермопильский проход для сосудов и нервов ( в том числе седалищного) к нижним конечностям. В норме даже в период напряжения грушевидной мышцы в большом седалищном отверстии остаются свободными верхняя и нижняя щели, где и проходят нервно-сосудистые пучки. Но картина резко меняется, если длительное патологическое сокращение грушевидной мышцы начинает сдавливать седалищный нерв и ягодичные артерии.
Синдром грушевидной мышцы. Клиническая картина.
Клинические проявления синдрома грушевидной мышцы проявляются в первую очередь симптомами воспаления или ущемления седалищного нерва:
- Тянущая мозжащая боль в ягодице и по задней поверхности бедра, усиливающаяся при беге, ходьбе, приседаниях.
- Ощущение зябкости, снижение чувствительности голени и стопы, чувство одеревенения в ноге. Или проявление гиперчувствительности — ползание мурашек, чувство жжения ниже уровня коленного состава.
- Слабость и атрофия мышц голени и стопы
- Трофические расстройства кожи нижних отделов ноги
К локальным симптомам можно отнести боли в тазобедренном суставе, крестцово-подвздошном сочленении, боли при пальпации самой грушевидной мышцы.
При компрессии артерий, проходящих через большое седалищное отверстие, развиваются сосудистые нарушения. Кожа задней поверхности ноги становится бледной и сухой, появляются нарушения микроциркуляции и признаки ишемии тканей ноги.
Диагностика и лечение синдрома грушевидной мышцы
Диагностика заболевания проводится на основании характерной клинической картины, сбора анамнеза, выявления мануальных тестов и специфических симптомов. Важным диагностическим приемом является блокада грушевидной мышцы новокаином или лидокаином. А в некоторых случаях даже ее однократного применения бывает достаточно для полного излечения. Вообще, при синдроме грушевидной мышцы купирование боли является первым и главным лечебным мероприятием. А после снятия болевого синдрома можно спокойно продолжать дальнейшую терапию. При наличии выраженного воспаления седалищного нерва — нестероидные противовоспалительные препараты, при нарушении микроциркуляции — препараты, улучшающие кровообращение и трофику тканей, при полиневропатиях — витамины группы В, препараты магния.
Профилактика и реабилитация
Лечебная физкультура является важнейшим средством профилактики синдрома грушевидной мышцы и реабилитации после ущемления седалищного нерва. Основное упражнение вот:

А уж если скомбинировать разные варианты отведение бедра вместе со скручивающими (ротационными) движениями в поясничном отделе позвоночника, то седалищные нервы вместе с грушевидными мышцами скажут Вам огромное спасибо и никогда Вас не побеспокоят.
Читайте также:
comments powered by HyperCommentsdoctorvarna.bg
Грушевидная мышца | Позвоночник.org
Грушевидная мышца
Грушевидная мышца — Musculus piriformis.
Грушевидная мышца — функция и назначение
- Функция — ротирует бедро кнаружи.
- Отвечает за наружную ротацию бедра и ноги. При фиксированной ноге может наклонять таз в свою сторону.
- Функция грушевидной мышцы заключается в отведении бедра и ротации его кнаружи.
- Одновременно она разгибает и отводит бедро, а при резкой флексорно-абдукционной позе вращает его.
- Мышца участвует в «приякоривании» головки бедра аналогично функции надостной мышцы в отношении головки плечевой кости.
- Она препятствует быстрой внутренней ротации бедра в первой стадии ходьбы и бега.
- Она создает косое усилие крестцу, за счет нижней ее части обеспечивается «стригущее» усилие крестцово-подвздошному сочленению — тянет свою сторону основания крестца вперед, а вершину назад.
- Мышца способствует антинутации (качанию) крестца. Если нутирующие мышцы тянут его вперед, вклинивают вперед крестец, грушевидная тянет ее нижние отделы назад в стороны задних отделов безымянных костей.
Грушевидная мышца — расположение
- Начало — крестец.
- Прикрепление — большой вертел бедренной кости.
Грушевидная мышца — структура
- Проходя через большое седалищное отверстие, мышца его полностью не заполняет, оставляя по верхнему и нижнему краю небольшие щели, через которые проходят сосуды и нервы.
- Мышца внутренней группы мышц таза.
 Грушевидная мышца:
Грушевидная мышца:Грушевидная мышца — особенности
- Имеет вид плоского равнобедренного треугольника, основание которого берёт начало от латеральной поверхности крестца, латеральнее отверстий между II и IV крестцовыми тазовыми отверстиями.
- Кровоснабжение — aa. gluteae superior et inferior.
- Иннервация — rr. musculares plexus sacralis (SI—SII (SIII))).
- Играет основную роль в стабилизации таза, поэтому ее натяжение усиливается при дисфункциях таза.
- Вместе с другими короткими мышцами, вращающими бедро кнаружи (верхняя и нижняя близнецовые, внутренняя запирательная, квадратная мышца бедра), вместе с большой ягодичной мышцей являются основными мышцами, участвующими в наружной ротации бедра.
- является единственной мышцей, соединяющей суставные поверхности крестцово-подвздошного сустава.
- По форме представляет собой плоский равнобедренный треугольник.
- В классическом варианте мышца начинается от передней латеральной (внутренней) поверхности крестца (латеральнее передних 2-4 крестцовых отверстий).
- Мышца покидает полость таза через большое седалищное отверстие, которое формируется спереди и сверху задней частью подвздошной кости, сзади – крестцово-бугорной связкой и снизу – крестцово-остистой связкой.
Причины первичного поражения грушевидной мышцы
- Растяжение.
- Переохлаждение.
- Перетренированность мышцы.
- Травма пояснично – крестцовой и ягодичных областей.
- Неудачная иньекция лекарственных средств в область грушевидной мышцы.
- Оссифицирующий миозит.
- Длительное пребывание в анталгической позе.
Симптомы при поражении грушевидной мышцы
- Боль в ягодице. .
- Боль в области крестцово-подвздошного сустава.
- Часто встречаются варианты, когда одна патология вызывает другую и поддерживает ее длительное существование. В таком случае у пациента отмечается искривление таза и признаки укорочения грушевидной мышцы.
- В случае поражения крестцово-подвздошного сустава могут возникнуть боли в пояснице, ягодице и по наружной поверхности бедра, которые могут распространяться до голеностопных суставов с обеих сторон.
- Может вызвать симптомы кокцигодинии.
- Боль тазобедренном суставе.
- Боли (и парестезии) в пояснице.
- Часто возникают затруднения при дифференциальном диагнозе между функциональным блоком или дискогенном поражении поясничных двигательных сегментов.
- Боли в области паха, промежности и копчика.
- Боли в прямой кишке при дефекации.
- Боль по задней поверхности голени и стопы.
- Может появиться нарушение движений L4-L5 позвоночно-двигательного сегмента.
Тест на склонность к спазму грушевидной мышцы
- Лягте спиной на пол. Ноги согнуты в коленях.
- Обхватите руками колено с больной стороны и притяните к животу.
- Положите пятку на колено другой ноги, потяните на себя.
- Если при этих действиях возникает боль в ягодице, отдающая в ногу, то очень вероятно, что имеется спазм грушевидной мышцы.
→
Грушевидная мышца
→
Грушевидная мышца — Интерактивная карта
Можно кликать и перетягивать!
Грушевидная мышца — Структурная карта
Можно кликать и перетягивать!
Грушевидная мышца — страницы для дальнейшего чтения:
www.pozvonochnik.org
Грушевидная мышца
Анатомия Мышцы Мышцы и фасции нижней конечности Мышцы нижней конечности Мышцы пояса нижней конечности (мышцы таза): внутренняя группа мышц таза Рис. 399. Мышцы таза и бедра, правого; вид спереди. (Видна медиальная группа мышц бедра.) Рис. 398. Мышцы таза и бедра, правого; вид спереди. (Латеральная широкая мышца бедра перерезана и оттянута. Видна промежуточная широкая мышца бедра.)Грушевидная мышца, m. piriformis (см. рис. 398, 399, 400, 401, 402, 408, 409, 412), имеет вид плоского равнобедренного треугольника, основание которого берет начало от передней поверхности крестца, латеральнее отверстий между II и IV крестцовыми тазовыми отверстиями. Конвергируя, мышечные пучки направляются кнаружи, выходят из полости малого таза через большое седалищное отверстие, foramen ischiadicum majus, и, переходя в узкое и короткое сухожилие, прикрепляются к вершине большого вертела. У места прикрепления мышцы имеется сумка грушевидной мышцы, bursa m. piriformis. Проходя через большое седалищное отверстие, мышца полностью его не заполняет, оставляя по верхнему и нижнему краям небольшие щели, через которые проходят сосуды и нервы.
Функция: супинирует бедро, а также участвует в его отведении.
Иннервация: rr. musculares plexus sacralis [SI-SII(SIII)].
Кровоснабжение: аа. gluteae superior et inferior.
Рис. 401. Мышцы таза и бедра, правого. (Внутренние мышцы таза, передняя и медиальная группы мышц бедра.) Рис. 400. Места начала и прикрепления мышц и суставных капсул на бедре, правом; вид спереди (схема). Рис. 402. Мышцы таза и бедра, правого; вид сбоку. (Медиальная поверхность.) Рис. 409. Мышцы таза и бедра, правого; вид сзади. Рис. 408. Мышцы таза; вид сзади. Рис. 412. Места начала и прикрепления мышц и связок на костях таза и бедренной кости, правой; вид сверху (схема).spina.pro
Грушевидная мышца — это… Что такое Грушевидная мышца?
- Грушевидная мышца
Грушевидная мышца, m. piriformis, имеет вид плоского равнобедренного треугольника, основание которого берет начало от передней поверхности крестца, латеральнее отверстий между II и IV крестцовыми тазовыми отверстиями. Конвергируя, мышечные пучки направляются кнаружи, выходят из полости малого таза через большое седалищное отверстие, foramen ischiadicum majus, и, переходя в узкое и короткое сухожилие, прикрепляются к вершине большого вертела. У места прикрепления мышцы имеется сумка грушевидной мышцы, bursa m. piriformis. Проходя через большое седалищное отверстие, мышца полностью его не заполняет, оставляя но верхнему и нижнему краям небольшие щели, через которые проходят сосуды и нервы.

Функция: супинирует бедро, а также участвует в его отведении.Иннервация: rr. musculares plexus sacralis [SI-SII(SIII)].
Кровоснабжение: аа. gluteae superior et inferior.
Атлас анатомии человека. Академик.ру. 2011.
- Внутренняя запирательная мышца
- Спланхнология — учение о внутренностях (внутренние органы человека)
Смотреть что такое «Грушевидная мышца» в других словарях:
Грушевидная мышца — выделена красн … Википедия
Мышца, приводящая большой палец стопы — Мышца, приводящая большой палец стопы … Википедия
Мышца отводящая большой палец стопы — обозначена к … Википедия
Мышца отводящая мизинец стопы — Мышца отводящая мизинец стопы … Википедия
Мышца противопоставляющая мизинец стопы — Латинское название Musculus opponens digiti minimi Начало подошвенная связка … Википедия
мышца грушевидная — (m. piriformis, PNA, BNA, JNA) см. Перечень анат. терминов … Большой медицинский словарь
мышца, подвздошная наружная грушевидная — (m. iliacus externus piriformis) см. Перечень анат. терминов … Большой медицинский словарь
мышца грушевидная — (m. piriformis) относится к мышцам таза, начинается от тазовой поверхности крестца, проходит через большое седалищное отверстие и прикрепляется к большому вертелу. Функция супинирует бедро, а также участвует в его отведении … Словарь терминов и понятий по анатомии человека
Икроножная мышца — Расположение икроножных мышц. Икроножная мышца (m. gastrocnemius) двуглавая мышца на задней поверхности голени человека. Расположена над камбаловидной мышцей, вмест … Википедия
Камбаловидная мышца — Мышцы нижней конечности, спереди … Википедия
anatomy_atlas.academic.ru
Синдром грушевидной мышцы
Описываемый синдром является составной частью синдрома тазового дна, о котором речь пойдет ниже. Мы останавливаемся на нем специально в силу его особой специфики и значимости, а также в дидактических целях: после анализа его патогенеза и клиники удобнее приступить к изложению синдрома тазового дна в целом.Некоторые морфологические и патофизиологические предпосылки синдрома
Крестцово-бугорная и крестцово-остистая связки таза замыкают большую и малую седалищные вырезки и тем самым принимают участие в формировании малого и большого седалищных отверстий. Через последнее проходит грушевидная мышца (т. piriformis), которая относится к разряду пристеночных в малом тазу. Она представляет собою плоский равнобедренный треугольник (рис. 4.19). В его основании мышца берет начало от передней поверхности крестцовой кости латеральнее второго-четвертого крестцовых отверстий. Она дополняется волокнами, начинающимися в большой седалищной вырезке подвздошной кости, а иногда и от крестцово-остистой связки. Начинаясь в области капсулы крестцово-подвздошного сочленения, она является единственной мышцей, соединяющей этот сустав (Freiberg A., 1937). Мышца конвергирует и направляется кнаружи. Далее ее пучки выходят из малого таза через большое седалищное отверстие, переходят в узкое и короткое сухожилие, прикрепляющееся к медиальной поверхности большого вертела бедра. Здесь имеется слизистая сумка.
Функция грушевидной мышцы заключается в отведении бедра и ротации его кнаружи. Одновременно она разгибает и отводит бедро, а при резкой флексорно-абдукционной позе вращает его (Foerster О., 1937). Мышца участвует в «приякоривании» головки бедра аналогично функции надост-ной мышцы в отношении головки плеча. Она препятствует быстрой внутренней ротации бедра в первой стадии ходьбы и бега. Она создает косое усилие крестцу, за счет нижней ее части обеспечивается «стригущее» усилие крестцово-под-вздошному сочленению, тянет свою сторону основания крестца вперед, а вершину — назад (Retzlaff E. W., 1974). Мышца способствует антинутации (качанию) крестца. Если нутирующие мышцы тянут его вперед, вклинивают вперед крестец, грушевидная тянет ее нижние отделы назад в стороны задних отделов безымянных костей.

Фасция представляет собой сплошной мешок, сопровождающий мышцу от ее внутритазовой части до самого сухожилия в области ягодицы. Это следует учитывать не только в связи с опорной функцией фасций, но и в связи с их ролью в присасывании венозной крови и лимфы.
Мышца иннервируется из крестцового сплетения корешками S1-S2. Через надгрушевидный промежуток выходят верхняя ягодичная артерия и верхний ягодичный нерв, который является ветвью крестцового сплетения. Этот нерв идет в сопровождении одноименной артерии между верхним краем грушевидной и нижним краем средней ягодичной мышц, будучи прикрыт большой ягодичной мышцей (рис. 4.20). Боль в верхнеягодичной области, как уже упоминалось, может быть обусловлена сдавлением верхнеягодичного нерва.
Подгрушевидное отверстие, представляющее для нас наибольший интерес, образовано сверху грушевидной мышцей и снизу — крестцово-остистой связкой. Отверстие это узкое, но бывает и очень широким, пропуская палец по ходу проходящего здесь нижнеягодичного сосудисто-нервного пучка (Симонова А.Б., 1958). Он окутан фасциальным футляром, образованным дупликатурой париетального листка тазовой фасции. В дистальной части футляра крестцового сплетения его стволы образуют:
1) седалищный нерв;
2) нижний ягодичный нерв рядом с одноименной артерией;
3) задний кожный нерв бедра;
4) нижний внутренний нерв седалища;
5) половой нерв и одноименную артерию.
Все эти нервы и ягодичные сосуды, выйдя из таза в область ягодицы, оказываются в верхних отделах между фасцией грушевидной мышцы и срастающимся с нею глубоким листком фасции большой ягодичной мышцы. Нервно-сосудистые образования, выйдя из-под грушевидной мышцы, ложатся на мышцы, которые вместе с грушевидной, квадратной бедра вращают бедро наружу: близнечные и внутреннюю за-пирательную. В части случаев седалищный нерв проходит и сквозь саму грушевидную мышцу (в среднем в 10% — Yeoman W., 1928; Freiberg A., Vinke Т., 1934; Beaton L, Anson В., 1938; Grant J., 1944; Воробьев В.П., Синельников Р.Д., 1948; по З.М.Кисель-Рябцевой — 23%).
Иногда он проходит между основной и дополнительной — аномальной мышцей (Демет-радзе Н., 1927; Pecina M., Cotovici J., 1968; Кипервас И.П., Миллер Л.Г., 1971). Нередко имеет место высокое внутрита-зовое деление седалищного нерва на мало- и большеберцовые, проходящие у дорзального и вентрального брюшек грушевидной мышцы (Кисель-Рябцева З.М., 1948; Евсеева О. П. и соавт., 1981). Крестцовое сплетение и переход его в седалищный нерв в подгрушевидном пространстве можно проследить на рис. 4.21. Сплетение внутри малого таза лежит на грушевидной мышце между ее тоненькой фасцией и более плотной париетальной. Согласно В.И.Шевкуненко (1949), в строении крестцового сплетения наблюдаются значительные различия. В одних случаях между нервными пучками, участвующими в образовании сплетения (L4-S3), имеются многочисленные связи, в других случаях их почти нет.
Седалищный нерв, выйдя из-под грушевидной мышцы между ней и крестцово-остистой связкой, направляется вдоль задней поверхности бедренной кости до подколенной ямки (см. рис. 4.20). Начальная часть нерва лежит под большой ягодичной мышцей, ложась на внутреннюю запирательную, нижнюю близнечную, квадратную мышцы и на заднюю поверхность большой приводящей мышцы. Имеются данные в пользу возможных изменений как в подгрушевидных перечисленных нервно-сосудистых стволах, так и в самой мышце при ее перегрузках и при бомбардировке импульсами из патологически измененного позвоночника.

Грушевидная мышца отличается особым строением: широкая зона ее начала у крестцово-подвздошного сочленения и узкая зона прикрепления к вершине большого вертела: она крепится к самой крайней точке сложного абдукционного рычага бедра. Это определяет ее большую механическую нагрузку при относительно небольшом диаметре мышцы, особенно если сравнить с другой мышцей, отводящей и разгибающей бедро, — с большой ягодичной. В этих неблагоприятных анатомических особенностях мышцы, как мы полагаем, заключается одно из важнейших обоснований аналогии с передней лестничной мышцей. В последней, согласно морфологическим исследованиям И.П.Киперваса и Р.Л.Зайцевой (1967), обнаруживаются дистрофические изменения, явления фиброза и хронического миозита. На подобные изменения в грушевидной мышце указывали G.Hackett и T.Huang (1961). Особенно ранимым у больных остеохондрозом, видимо, является место прикрепления мышцы к большому вертелу.
Здесь, судя по клиническим данным, относительно легко возникают явления нейроостеофиброза. Впрочем, сравнительно с лестничной мышцей, в грушевидной дистрофические явления выражены слабо. Преобладают контрактурные, миотонические. Значение имеют и анатомические особенности большого вертела — самого мощного апофиза человеческого скелета. Будучи в филогенетической эволюции сравнительно поздним образованием, он у человека прогрессирует в связи с вертикальным положением торса и увеличением площади прикрепления мышц. Верхний край вертела расположен почти горизонтально и соответствует уровню центра головки бедра (линия Розер-Нелатона).
Снаружи вертел ограничен гребнем, к которому прикрепляются некоторые пучки наружной головки четырехглавой мышцы. К наружной поверхности вертела, ближе к его верхушке, прикрепляется и толстое сухожилие средней ягодичной мышцы. К передней же поверхности вертела мощным сухожилием прикрепляется малая ягодичная мышца.

Над наружной поверхностью вертела проходит плоское сухожилие от верхней части большой ягодичной мышцы, мышца, натягивающая широкую фасцию. Эти пучки продолжаются как подвздошно-берцовый тракт. К внутренней поверхности вертела (вертельная ямка) прикрепляются сухожилия мышц, поворачивающих бедро кнаружи: обеих близнечных, внутренней и наружной запирательных. Кнаружи же поворачивает бедро и грушевидная мышца, прикрепляющаяся выше остальных названных к верхушке вертела.
При оценке местных явлений нейроостеофиброза в области большого вертела следует учесть некоторые факторы из накопленного фтизиатрами опыта по туберкулезному трохантериту. Больные жалуются на неопределенные боли в области вертела, они не могут лежать на больном боку. В тех случаях, когда процесс локализуется в верхушке трохантера, т.е. в месте прикрепления грушевидной мышцы, больные жалуются и на боли в крестцово-подвздошном сочленении (Сорокин А.З., 1963). Нога кажется удлиненной и находится в положении легкой абдукции и ротации кнаружи, иногда в положении флексорной контрактуры. Легкое абдукторное положение бедра может сочетаться с ограничением объема активной и пассивной абдукции его. Это объясняют ослаблением тонуса (?) отводящих мышц и преобладанием функций их антагонистов-аддукторов. Нарушается ритм походки: больной старается не задерживаться на больной ноге и быстро переступает на здоровую («симптом барышников»).
Обращают на себя внимание зоны распространения болей, располагающиеся не по ходу каких-либо нервных стволов, проходящих в зоне вертела. Испытываются боли в коленном суставе, в крестцово-подвздошном сочленении. Все это позволило заподозрить, что источником болевых, мышечно-тонических и вазомоторных симптомов являются не только сдавливаемые мышцей нервно-сосудистые стволы. Сама грушевидная мышца, которая отвечает рефлекторной мышечно-тонической реакцией на раздражения, идущие из больного позвоночного диска или других позвоночных структур, становится источником отраженных явлений. В этом, как мы полагаем, заключается вторая аналогия с патологией передней лестничной мышцы. Источником ирритации, ведущей к рефлекторной тонической реакции грушевидной мышцы, могут быть и патологические висцеральные очаги. В этом также имеется аналогия со скаленус-синдромом (Попелянский Я.Ю., Петров Б. Г. и соавт., 1969). Так, среди 48 женщин с синдромом грушевидной мышцы Г.П.Медведицын и И.П.Кипервас (1973) у 22 обнаружили гинекологические заболевания или их остаточные явления.
Источником ирритации могут быть и другие очаги в нижнем квадранте тела: травматические, воспалительные. Наконец, третья аналогия заключается в возникновении клинических проявлений в силу воздействия мышцы при патологическом напряжении на располагающиеся по соседству нервные и сосудистые стволы.
Синдром грушевидной мышцы в отдельных своих проявлениях был известен давно. Он был выделен в нашей клинике как типичный синдром поясничного остеохондроза (Попелянский Я.Ю., Бобровникова Т.Н., 1968; Усманова А.И., 1971; Кипервас И.П., 1971). Позже о некоторых проявлениях синдрома писали E.Retzlaff et al. (1974), V.Sinari et al. (1977), W.Kirkaldy-Willis et al. (1979), G.Wyant (1979), JAAdams (1980), L.Solhein et al. (1984), R.D.Hallin (1983), J.M.Stein и C.Warfield (1987), T.Namey (1985), C.Steiner et al. (1987).
Мы полагаем, что частое поражение мышцы при поясничном остеохондрозе определяется сложностью ее координационных и силовых задач. Вместе с другими абдукторами бедра она участвует в фиксации тазобедренного сустава в условиях прямохождения. При этом нагрузки указанных мышц, равно как и разгибателей в ягодичной области, у человека особенно значительны потому, что в рычаговой системе тазобедренного сустава абдукторы имеют небольшое плечо рычага: подвздошная кость менее распластана, чем у обезьян, сустав расположен латеральнее — дальше от центра массы туловища. Работая в области малого плеча рычага тазобедренного сустава, его абдукторы у человека подвержены таким же перегрузкам, что и вертебральные мышцы в нижнепоясничной области. Грушевидная мышца оказывается самым активным вращателем бедра в положении сгибания его. Она участвует в его вращении из нейтрального положения и из положения абдукции. Она оказывает вращающее воздействие на крестцово-подвздошное сочленение с движением основания крестца вперед, а верхушки — назад (MitchelF., 1965; KetzlaffE. etal, 1974; Лопушанский П., 1993).
Патологическое напряжение грушевидной мышцы создает предпосылки для сдавливания седалищного нерва между этой мышцей и крестцово-остистой связкой (см. рис. 4.19).
Таким образом, признаки поражения седалищного нерва (ишиас, ишиальгия) встречаются при так называемом пояснично-крестцовом радикулите, но трактовка их в настоящее время требует пересмотра: эти проявления не инфекционно-воспалительные, а вторичные, связанные с воздействием на нервно-сосудистые образования со стороны мышечных и фиброзных тканей, в особенности грушевидной мышцы (Yeoman W., 1928; Попелянский Я.Ю., Бобровншо-ва Т.И., 1981; Solheim L.F., 1981 и др.).
Отдельные высказывания о патологии грушевидной мышцы, о пириформите можно встретить в гинекологической литературе (Геншер ГГ., 1927; Мажбиц A.M., 1928; Жордания И.Ф., 1936 и др.). Гинекологи подчеркивали, что генез иногда прощупываемого ими уплотнения мышцы («подушек В.А.Вастена» — по имени гинеколога, описавшего их в 90-е годы XIX века) остается для них непонятным. Они указали на наличие поясничных болей у соответствующих пациенток.
К.Т.Ованатанян (1946) описал 27-летнего пациента, страдавшего в течение восьми лет ишиасом. При рентгенологическом исследовании был обнаружен оссифицирую-щий миозит грушевидной мышцы. После удаления последней боли в ноге и некоторые другие симптомы ишиаса исчезли. Значительно чаще встречается оссифицирующий тендиноз сухожилия мышцы, особенно у женщин.
И.П.Кипервас (1977), изучавший по нашему предложению пириформис-синдром, собрал 23 наблюдения такого рода первичного поражения мышцы. Вот одно из них, касающееся 29-летней больной П.
С двухлетнего возраста левосторонний туберкулезный коксартрит. В 24 года — вправление вывиха бедра, остеотомия. В 28 лет — ощущение жжения в пояснице, левой ягодице и ноге. В стопе испытывала и ощущение онемения. Затем стреляющие боли в крестце и ягодице. Появилось ощущение холода в ноге, при ходьбе голень и стопа отекали. Поясничный сколиоз выпуклостью влево со сглаженностью лордоза. Анкилоз левого тазобедренного сустава. В области ягодицы — рубец после свища. Гипотрофия мышц ноги. На фоне гипотрофичных мышц ягодицы пальпируется плотный валик грушевидной мышцы. Снижение коленного и отсутствие ахиллова рефлексов. При давлении и поколачивании по остистым отросткам и межостистым связкам — отдача в ногу и стопу.
Грубая гипоальгезия кожи задне-наружных отделов голени и бедра без перехода на ягодицу. Через влагалище грушевидная мышца не пальпируется. Не только визуально, но и реовазографически спастико-атоническая дистония, больше на левой ноге. ЭМГ с помощью игольчатых электродов: спонтанная активность типа фасцикуляции, а при активном сокращении мышцы урежение ритма, увеличение длительности потенциалов, а с большой ягодичной мышцы — уменьшение потенциалов. Рентгенографически сколиоз, сглаженность лордоза, «сакрализация» Lv.
Во время операции грушевидная мышца оказалась рубцово измененной, она сдавливала на участке в 1,5 см седалищный нерв и нервно-сосудистый пучок в подгрушевидном пространстве. Сразу же после иссечения мышцы и невролиза седалищного нерва исчезли боли в ягодице и крестце, стала сглаживаться неврологическая симптоматика.
Однако такого рода первичное поражение грушевидной мышцы встречается редко. Чаще патология мышцы не столь груба, что и обусловило трудность клинических и клинико-патогенетических оценок.
В 1928 г. W.Yeoman обратил внимание на сочетание симптомов ишиаса с болями в крестцово-подвздошном сочленении, в котором рентгенологически часто определялись расхождение суставных поверхностей или анкилоз. Автор заподозрил непосредственное влияние передней крестцово-подвздошной связки на начинающуюся здесь грушевидную мышцу и прилежащие нервные стволы, образующие седалищный нерв. В последующем A.Freibeig (1937) уточнил эти анатомические взаимоотношения. G.Hackett (1957) подчеркивал, что при сокращении грушевидной мышцы или при воспалительных изменениях в ней возможно воздействие на седалищный нерв, т.к. он и образующие его стволики окружены в области мышц общим фиброзным влагалищем.
По мнению ряда авторов, напряжение мышцы является лишь способствующим фактором, тогда как основным источником боли и повышенной чувствительности тканей (мышц, нервов, соединительной ткани, кровеносных сосудов) является их асептическое воспаление, якобы распространяющееся и на седалищный нерв (Gowers W., 1903; Burt В., 1933; HackettG., Huang Т., 1961). F.Reischauer (1949) считал, что вводимый в мышцу раствор диффундирует якобы в направлении нервных стволов. Однако Э.А.Мазонко (1927), описав фиброзное влагалище седалищного нерва, показала, что даже регионарная футлярная анестезия не ведет к проникновению жидкости из периневральной щели к сосудам седалищного нерва. Следовало ожидать, что существуют другие, не воспалительные механизмы поражения нерва и мышцы. G.Thiele (1937) удалял на трупе часть седалищного нерва в том месте, где он проходит под грушевидной мышцей, и вставлял в освободившееся отверстие свой указательный палец. Когда он натягивал эту мышцу путем ротации бедра внутрь, палец оказывался зажатым между мышцей и натянутой снизу крестцово-остистой связкой. Автор утверждал на этом основании, что спазм грушевидной мышцы, обычно происходящий одновременно со спазмом копчиковой мышцы и леватора ануса, может привести к компрессии седалищного нерва.
О том же писали в последующем F.Bradford и R.Spurling (1945), B.Judovich и W.Bates (1954). При наличии аномального раздвоения мышцы сдавливание нерва возможно между двумя сухожилиями в момент их пассивного удлинения при вращении бедра. Механизм самого напряжения грушевидной мышцы, источники раздражения, наиболее часто ведущие к этому напряжению, долго оставались неизвестными.
В 1944 г. P.Skillern описал больного с ампутацией правого бедра. Пациент страдал резкими болями типа фантомных, лишился нормального сна. Применение наркотических средств, алкоголизация нерва и, наконец, ампутация культи не принесли улучшения. После же введения в грушевидную мышцу 1 мл 2% раствора прокаина боли прекратились. Автор считал, что раздражение, идущее из культи, было причиной напряжения мышцы. Мы увидим ниже, что чаще источником рефлекторного напряжения мышцы является пораженный нижнепоясничный отдел позвоночника.
Клинические проявления описываемого симптомокомплекса в литературе были представлены скромно, если не считать признаки повреждения седалищного нерва. G.Hackett и T.Huang (1949) описывают боль «по ходу седалищного нерва». Боль эта глубинная, иногда стреляющая, ударяющая и даже обжигающая, «как горячим углем», по задней поверхности бедра, по подколенной ямке, по ахиллову сухожилию и во все пальцы, кроме первого. Наш сотрудник М.Ф.Исмагилов (1975) установил, что нервный ствол при инъекционном ишиасе страдает как непосредственно от вводимого вещества, так и вторично напряженной грушевидной мышцы вследствие компремирующего влияния.
Собрав разрозненные литературные данные о роли грушевидной мышцы в возникновении неврологических расстройств и на основании собственных наблюдений, включая опыт диагностики ex juvantibus при новокаинизации мышцы, мы совместно с Т.И.Бобровниковой в 1968 г. описали синдром грушевидной мышцы при поясничном остеохондрозе.
Я.Ю. Попелянский
Ортопедическая неврология (вертеброневрология)
medbe.ru
Грушевидная мышца
Грушевидная мышца представлена в форме равнобедренного треугольника. Ее основание располагается на передней плоскости большеберцовой кости, а вершина – в районе большого бедренного вертела.
Грушевидная мышца через большое отверстие (седалищное) выходит из полости в малом тазу, далее проходит по задней области тазобедренного сустава. Прикрепляется она к вертелу бедра, перейдя в короткое и узкое сухожилие.
Грушевидная мышца образует нижнюю и верхнюю щель. Таким образом, она не занимает полностью седалищное отверстие.
Грушевидная мышца отвечает за отведение и ротацию бедра. При фиксированном положении ноги она обладает способностью отклонять кпереди и в сторону таза.
Иннервируется мышца ветвями сочленения крестца, из спинномозговых корешков (S-1 и S-2). Кровоснабжение осуществляется посредством нижней и верхней артерии ягодицы.
Патологическое напряжение в грушевидной мышце создает условия для возникновения сдавления. В процесс вовлекается нижняя ягодичная артерия и седалищный нерв. Сдавление их происходит между плотной связкой (крестцово-остистой) и самой мышцей.
Состояние может быть первичным. В таком случае оно вызвано патологическими изменениями самой мышце. Вторичное возникновение состояния обусловлено внешним спазмом и сдавлением.
Патологические изменения первичного характера могут быть вызваны миофасциальным болевым синдромом. К непосредственным причинам его развития относят растяжения, перетренированность, переохлаждения, травмы в ягодичной и пояснично-крестцовой зонах. Кроме того, болезненность данного характера часто вызвана неудачной инъекцией, продолжительным пребыванием в анталгической позе, оссифицирующим миозитом.
Вследствие заболеваний в крестцово-подвздошном сочленении, малом тазу, гинекологического характера в частности, может развиться вторичный синдром грушевидной мышцы. Симптомы заболевания проявляются в виде болезненности ноющего или жгучего характера в области ягодицы. При этом она может отдавать по задней плоскости голени и бедра. Кроме того, состоянию сопутствуют затруднения при сгибании ноги. Вместе со слабостью в голени или стопе отмечается чувство онемения по их наружному краю. Кожные покровы изменяют окраску (как правило, делаются синюшными или бледными), становятся сухими. Во многих случаях в пораженной конечности возникает характерное ощущение зябкости. Судороги в ней могут привести к перемежающейся хромоте. Пациент ощущает болезненность при сведении конечностей вместе (приведении бедра).
Следует отметить, что данное заболевание прогноз имеет благоприятный и успешно поддается лечению. Как показывает практика, его возникновение связано с продолжительной физической нагрузкой при дегенеративном поражении в позвоночнике (остеохондрозе). Поэтому внимание доктора при назначении терапевтических мероприятий обращено, как правило, на предотвращение прогрессирования процесса. Именно поэтому рекомендуется обратиться к врачу как можно раньше.
Лечебные мероприятия имеют аналогичное направление, что и назначаемые при нестабильности позвоночника или компрессии в нервных корешках его пояснично-крестцовой зоны.
Основные терапевтические манипуляции основываются на устранение причины возникновения недуга.
Выраженный болевой синдром предполагает назначение медикаментов, обладающих способностью к уменьшению спазма в околопозвоночных мышцах. Хронический характер состояния целесообразно и более эффективно устранять при помощи физиотерапевтических процедур. К подобным мероприятиям следует относить:
- вытяжение позвоночника;
- лечебную гимнастику;
- специальный массаж;
- иглорефлексотерапию.
В целях расслабления рекомендуются и упражнения для грушевидной мышцы.
Пациент принимает положение лежа на спине с полусогнутыми ногами, опираясь о кушетку подошвами. Далее следует выполнять плавные движения разведения и соединения коленей.
При полусогнутых ногах производятся энергичные толчки — одно колено толкает другое — в течение трех-пяти секунд.
fb.ru

